Рубцовые стриктуры заднего прохода. Лечение рубцовых стриктур заднего прохода.
Добавил пользователь Morpheus Обновлено: 23.01.2026
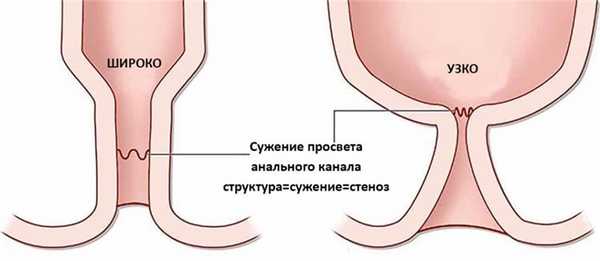
Стриктура анального канала (сужение заднего прохода, стеноз) представляет собой
врожденную или приобретенную патологию, для которой характерно локальное либо
повсеместное уменьшение просвета прямой кишки. Это происходит вследствие образования
рубцов в анальном канале. Несмотря на то, что заболевание встречается нечасто, оно крайне
негативно влияет на качество жизни больного. Поэтому в проктологии стриктуры анального
отверстия считаются серьезным осложнением. Сокращение диаметра анального кольца,
сужение канала на всей протяженности мешают нормальной эвакуаторной способности. Для
того, чтобы хоть как-то облегчить прохождение каловых масс, пациенту приходится
подключать слабительные препараты, злоупотреблять очистительными процедурами.
Приобретенный стеноз анального канала является последствием замещения эпителия рубцовой
тканью. В 90% случаев анальный рубец формируется в течение 1-3 месяцев после
проведенной проктологической операции. Чаще всего это осложнение после
геморроидэктомии, удаления остроконечных кондилом заднего прохода, хирургического
вмешательства по поводу хронического парапроктита. Очень часто формируется рубец после
иссечения анальной трещины.
В ходе таких операций иссекается значительное количество эпителиальной ткани. С учетом
индивидуальной способности организма к регенерации спустя некоторое время происходит
образование рубцовых структур. Иногда рубцы анального отверстия формируются после
неудачных операций, проводимых с нарушением протокола. Возможно также травматическое
происхождение рубцов, например, после осложненных родов с разрывами.
Симптомы
Жалобы пациентов в основном связаны со следующими симптомами:
- ложные позывы к дефекации;
- ощущение зуда в заднепроходном отверстии;
- затрудненный стул (после похода в туалет остается ощущение неполного опорожнения
и тяжести), так называемый карандашный стул; - присутствием кровяных и гнойных примесей, слизи, которые концентрируются в месте
патологического сужения.
Особенно болезненны и опасны прогрессирующие анальные стриктуры, когда очень медленно
заживляются послеоперационные раны. Пациента постоянно мучают интенсивные боли во
время испражнения и какое-то время после.
Диагностика
Общение пациента с врачом начинается со сбора информации. Кроме особенностей
симптоматики выясняется, не появился ли грубый рубец после анальной трещины и
операции по ее иссечению. Проктолог проводит ректальное исследование пациента, оценивая
функциональность сфинктера, степень стеноза, протяженность патологии. Также он
осматривает состояние кишечной стенки, проверяет растяжимость и эластичность, а также нет
ли инфильтрации и изъязвления. Чтобы получить более детализированную картину, может
быть показана ректороманоскопия. Дополнительно во время проведения процедуры отбирается
материал для гистологического анализа.
Степень развития стриктур анального канала выявляется исключительно на осмотре у
проктолога, самодиагностикой лучше не заниматься. Стеноз заднего прохода
классифицируется с точки зрения выраженности патологического явления:
- Легкий (компенсированный стеноз) — жалобы только на затруднения дефекации,
аноректальный канал свободно пропускает указательный палец диагноста. - Средней тяжести (субкомпенсированный) — сужение имеет большую выраженность,
акт дефекации возможен лишь жидкими массами, пальпация внутренних стенок
аноректального канала невозможна. - Тяжелый (декомпенсированный) — просвет анального канала практически не
прослеживается. Если сужение существенное, доктор предпринимает попытку
исследовать прямую кишку с помощью эндоскопа.
Также врач определяет локализацию патологии. Анальная стриктура может быть:
- высокой — находится в пределах анального канала (высоко локализованные
структуры сложнее поддаются лечению); - низкой — локализуется на уровне ануса (такое сужение лечить легче).
Лечение патологического анального рубца после операций
Современная колопроктология применяет в излечении анальных рубцов два альтернативных
подхода: консервативный и хирургический (оперативный).
Лечение анальных стриктур без операции
Консервативный метод применяют при легкой и средней тяжести сужения анального канала.
Пациенту назначаются:
- бужирование (систематическое расширение ануса бужами Гегара),
- парафин;
- электрофорез;
- местное применение глюкокортикостероидов.
Бужирование — что это за процедура
Буж — это инструмент для плавного расширения стенок прямой кишки. Вовремя
манипуляций пациент лежит в комфортном положении, применяется качественная местная
анестезия. Врач вводит пневмобуж (расширитель) необходимого размера, нагнетает в него
воздух и оставляет в анальном канале на 30 минут. Затем буж аккуратно извлекается.
Процедура проводится опытным специалистом, не допускающим травматизации стенок
слизистой. Для расширения анального канала требуется несколько сеансов, при этом в каждом
последующем берется буж большего диаметра.
Оперативное лечение
При обширном сужении консервативное лечение не дает результата. Тогда пациенту
назначается операция. Хирургическое вмешательство предполагает рассечение, иссечение
рубцовой структуры либо резекцию части прямой кишки. Успешно применяется операция по
методу Пикуса, когда стриктура иссекается, а круговая мышца остается незатронутой. При
декомпенсированном стенозе, когда присутствуют сильное воспаление и недержание
содержимого толстого кишечника, может потребоваться двухэтапная операция.
Когда назначают операцию на рубце после анальной трещины
Восстановительный период в рамках оперативного лечения анальной трещины может быть
разным. Поэтому не следует оперировать по поводу стеноза прямой кишки сразу после первой
операции. Нужно подождать завершения всех регенеративных процессов. По мнению
специалистов-проктологов, между операциями должно пройти не менее 3-х месяцев, чтобы
можно было судить о наличии сформированного рубца и по максимуму применить в этот
период консервативную терапию. Грамотное лечение может дать положительный отклик по
части размягчения ткани и восстановления функций. Если же процесс сужения анального
канала завершился, то это необратимо. Поэтому при наличии показаний необходима операция,
но грамотно спланированная и подготовленная.
Прогноз
Лечение рубцов при анальной трещине, парапроктите, запущенном геморрое дает
достаточно благоприятный прогноз. По данным проктологических отчетов, у 9 из 10 пациентов
со временем наступает полное выздоровление на фоне условного восстановления эвакуаторной
функции кишечника. Гораздо сложнее обстоит ситуация со стенозами, которые
характеризуются недержанием и обширным воспалением. В таких случаях требуется
несколько операционных этапов в сочетании с интенсивным и грамотно подобранным
консервативным лечением.
Лечение анальных рубцов после операции в Ростове-на-Дону
Умеренные стриктуры анального отверстия хорошо поддаются консервативному лечению,
но это не значит, что можно заниматься самолечением. Пока вы ставите эксперименты с
ванночками, мазями и припарками, в глубинах прямой кишки может развиваться серьезная
патология. Если ее не выявить вовремя, потом придется соглашаться на операцию. Если
сужение заднего прохода существенное (суб- и декомпенсированный стеноз), то без хирурга не
обойтись. На сегодняшний стоит признать, что проблема стеноза анального канала и
формирования рубцовых структур принадлежит издержкам хирургии. Причем не обязательно
речь идет о врачебной ошибке. Зачастую сами пациенты испытывают сложности с
прохождением послеоперационного периода.
Грубый рубец, провоцирующий сильную боль при каждом походе в туалет, является
однозначным поводом для хирургии. Если у вас была операция по иссечению анальной
трещины и рубец вас постоянно беспокоит (зуд, ощущение инородного тела в прямой кишке,
боль), запишитесь на диагностику к хорошему врачу-проктологу, одному из лучших
специалистов-практиков в Ростове-на-Дону Аркадию Амбарцумовичу Толохяну. Доктор
аккуратно проведет осмотр, оценит масштаб проблемы, локализацию рубца в анальном
канале, проверит нет ли сопутствующих патологических изменений и назначит адекватное
лечение.
Рубцовые стриктуры заднего прохода. Лечение рубцовых стриктур заднего прохода.
Стриктуры прямой кишки после удаления геморроя. Стриктуры после геморроидэктомии.
В прежние годы стойкие стенозы получались после операции, производившейся по поводу геморроя методом Уайтхэда. Пришивание слизистой оболочки к коже в натянутом состоянии может осложниться отхождением слизистой оболочки вверх. Получается раневая поверхность, которая заживает вторичным натяжением, причем она постоянно находится в сомкнутом состоянии. Рубцевание тканей под грануляциями идет быстро. Может получиться тяжелое рубцовое сужение и даже полное заращение заднего прохода.
В период увлечения операцией Уайтхэда наблюдалось значительное число таких сужений. Buie (1923) описал 63 больных с сужением заднего прохода после операции Уайтхэда.
В настоящее время мы вообще редко применяем по поводу геморроя операции, так как широко пользуемся инъекционным методом лечения. Но на этом пути при неумелом пользовании методом хирурга и больного поджидают другие опасности.
Приведем одно собственное наблюдение, в котором резкая рубцовая стриктура получилась при инъекционном методе лечения, правда, не геморроя, а выпадения прямой кишки.
Больной Д., 39 лет, поступил в нашу клинику 26.07.1960 г. Жаловался на затруднения дефекации, задержку стула по 2—3 дня. В феврале 1955 г. в Нижнем Тагиле Свердловской области больному с целью лечения выпадения прямой кишки ввели спирт в параректальную клетчатку. Эта манипуляция осложнилась флегмоной клетчатки промежности и малого таза, некрозом задней стенки прямой кишки. После разрезов и отторжения некротических тканей большая рана заживала на протяжении 9 месяцев. В анальном отделе прямой кишки развилось рубцовое сужение, которое постепенно прогрессировало.

При обследовании больного найдена рубцовая деформация прямой кишки. Задний проход был сужен до диаметра 0,9 см. В этом положении анальное кольцо было зафиксировано рубцами. Сузить или расширить его активно или пассивно было невозможно Особенно грубые рубцовые изменения имелись в задней полуокружности анального кольца. Вверх они расширялись в виде ракетки по задней поверхности стенки прямой кишки до половины ее протяжения. На этом участке истонченная, рубцово измененная бледная слизистая оболочка прямой кишки была совершенно неподвижно спаяна с подлежащими тканями.
Нижняя, суженная часть этой рубцово измененной «ракетки» распространялась на анальный канал. Передние и боковые 3/4 окружности области сфинктера были вторично втянуты в рубцовый процесс. Здесь ткани были несколько податливее.
2/IX 1960 г. больному была произведена пластическая операция (А. М. Аминев). Втянутый рубец, располагавшийся по задней поверхности анального канала, был рассечен. Получившаяся довольно широкая рана с подвижными краями закрыта лоскутом на ножке, который взят рядом, перекинут на раневую поверхность под углом 90° и подшит. Рана: на месте, где был взят лоскут, зашита шелковыми швами. Перемещенный лоскут прижил первичным натяжением^ несмотря на то что по его поверхности почти ежедневно при дефекации проходили каловые массы.
После операции дефекация у больного стала нормальной, управляемой. Сила сфинктера по сфинктерометру Аминева была 300—700 г. Выписан 24/IX 1960 г. в хорошем состоянии, вполне довольный результатами операции.
Еще одну больную описали в медицинском справочнике. Пациентка с рубцовым сужением прямой кишки в результате химического ожога.
Больная Г., 32 лет, поступила в клинику 13.03.1964 г. с жалобами на затруднения при дефекации с диагнозом: рубцовое сужение прямой кишки. В декабре 1963 г. по поводу воспаления придатков матки с лечебной целью вводили в прямую кишку раствор хлористого кальция, но вместо 3% раствора ошибочно был введен 30% раствор. Произошел химический ожог слизистой оболочки с отторжением участка ее, изъязвлением, рубцеванием, образованием циркулярного сужения. При обследовании область заднего прохода была не изменена.
Анальный рефлекс был живой. Сила сфинктера при измерении сфинктерометром Аминева достигла 600—900 г. При исследовании пальцем на глубине 5 см определялось резкое, циркулярное, рубцовое сужение, не пропускавшее кончик пальца. При рентгенологическом исследовании установлено, что прямая кишка имела форму песочных часов. Протяженность сужения 0,5 см.
17.04.1964 г. рубец рассечен продольно по задней стенке на всем протяжении (А. М. Аминев). Рана зашита поперечно шелковыми швами. Заживление первичным натяжением. Исчезли затруднения при дефекации. Через 1/2 года больная сообщила, что состояние ее хорошее, дефекация совершается регулярно, свободно, безболезненно.
У 2 из наблюдавшихся нами больных (мальчик 5 лет и юноша 19 лет) рубцовое изменение кожи промежности, ягодичных областей и сужение заднего прохода наступило после термического ожога.
О лучевых ректитах мы говорили в лекции 7. В плане настоящей лекции представляют интерес сужения прямой кишки, наступающие у больных в результате лучевых ожогов при кюритерапии рака шейки матки.
В нашей клинике находилась под наблюдением больная М., 61 года, которая поступила 12/V 1964 г. с жалобами на задержку стула, затрудненную, болезненную дефекацию, на постоянные боли в прямой кишке. Рубцовое сужение прямой кишки возникло после радиотерапии рака шейки матки; полученная ею суммарная доза местного облучения была 7286. Общее состояние больной было удовлетворительное. Наружные половые органы были отечны и уплотнены. Задняя инфильтрированная стенка влагалища спаялась с передней, также инфильтрированной стенкой прямой кишки. Анальный рефлекс был сохранен.
Сфинктерометрия была невозможна. При исследовании пальцем определялось плотное, рубцовое сужение прямой кишки, расположенное на 2 см выше анального канала. Диаметр стриктуры 0,8 см. Кончик пальца не проходил через суживающее кольцо. Больной 17/VI 1964 г. был наложен противоестественный задний проход на левую половину поперечноободочной кишки н через 12 дней она была выписана домой.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пример лечения стриктуры прямой кишки. Операции при стриктурах прямой кишки.
Больная Л., 22 лет, поступила 1964 г. в клинику с жалобами на постоянные нарушения опорожнения кишечника. За последние годы у нее совершенно не было самостоятельного стула и она всегда пользовалась клизмами. При исследовании пальцем на глубине 6 см выше ануса найдено плотное рубцовое кольцо. Указательным пальцем с трудом при постепенном растяжении удавалось проникнуть выше суживающего кольца. Там ощущалось расширение и нормальная полость кишки. Ректальное зеркало и тубус ректороманоскопа не удалось провести выше места сужения. При исследовании с помощью лучей Рентгена найдено умеренное расширение толстой кишки.
1964 г. одним из сотрудников клиники произведена попытка иссечения суживающего кольца и сшивания выше- нижележащей слизистой оболочки — попытка была безуспешной. Наступил рецидив. Вторично мы оперировали больную 7/IV 1964 г. Рубцовое кольцо рассечено продольно двумя разрезами длиной 4 см каждый. Раны зашиты шелковыми швами в поперечном направлении. Через 4 недели, 5/V 1964 г., больная выписана, стул самостоятельный. В клизмах она больше не нуждалась.
Н. Б. Ситковский из 125 больных с врожденными аномалиями развития аноректальной области у 21 наблюдал врожденные стриктуры (16,8%). Суживающее кольцо было на разных уровнях, различной протяженности и разнообразного диаметра. По суммированным нами данным иностранных авторов, приводивших в своих работах сведения о числе наблюдавшихся ими сужений, эта аномалия среди других врожденных уродств развития прямой кишки встречается в 7% случаев.
В нашей клинике по поводу различных стриктур прямой кишки лечилось 102 больных, среди них мужчин было 29, женщин —31, детей — 42. Врожденные стриктуры имелись у 42 больных (М. П. Бердников).
-- картинку можно увеличить --
От приведенных здесь первичных врожденных сужений прямой кишки необходимо отличать вторичные стриктуры при врожденных аномалиях развития прямой кишки. К вторичным нужно относить такие сужения, которые нередко развиваются после того, как в первые дни после рождения ребенок был подвергнут операции по поводу полной атрезии заднего прохода или других аномалий. В первые недели и месяцы после первичной проктопластики вновь созданный задний проход может функционировать удовлетворительно, но при последующем рубцевании, при одновременном росте ребенка сужение прогрессирует и дефекация становится затруднительной. Эти вторичные стриктуры имеют характер по-слетравматических, послеоперационных и рассматриваются во второй группе сужений.
Вторая группа — травматические сужения — представлена в нашей статистике наибольшим числом больных. Из 102 больных, лечившихся в клинике по поводу сужений прямой кишки, 49 стриктуру получили в результате травм. К ним отнесены больные с последствиями различных механических повреждений мирного и военного времени, в том числе с исходами операционных травм, а также химических и лучевых ожогов.
Наибольшую группу из травматических стриктур составляют больные с послеоперационными сужениями прямой кишки — 43 из 49. Среди них на первом месте находятся больные с сужениями после операций, произведенных по поводу рака прямой кишки,— 23 из 43.
Известно, что хирурги в настоящее время все больше убеждаются в необходимости оперировать больных по поводу рака прямой кишки наиболее радикальным методом, путем брюшно-анальной резекции или брюшно-промежностной экстирпации прямой кишки. Лишь при редко (0,64%) встречающейся форме рака анальной локализации оправдано хирургическое вмешательство промежностным путем — ампутация прямой кишки.
При брюшно-анальной резекции удаляют не только прямую кишку, но и часть сигмовидной, а сфинктер сохраняется. При экстирпации удаляют и сфинктер прямой кишки. Культю вышележащего отдела сигмовидной кишки подшивают к коже, окружающей задний проход. При этом не следует подшивать кишку с натяжением, так как швы могут прорезаться, и кишка отойдет вверх.
Большое значение имеет расстояние, на которое отходит низведенная сигмовидная/кишка от края кожи. Если это расхождение не превышает 2—3 см, то эпителизация происходит довольно быстро. Окружающие ткали не успевают превратиться в грубый, стенозирующий рубец. Если расстояние между краем кожи и концом сигмовидной кишки более 3 см, а тем более 4 см, то длительное гранулирование раны анального кольца способствует развитию значительного количества соединительной ткани, образованию мощного, кольцевидного рубца с прогрессирующим его сморщиванием, сужением просвета канала. Все это приводит к стенозу и даже может произойти полное заращение анального канала, как это имело место у одного нашего больного.
Для предотвращения рубцевания и сужения при подобных осложнениях назначают бужирование 3—5 раз в день. Наиболее нежным бужом является палец. Вначале бужирование производит врач или медицинская сестра, а затем обучается сам больной. Бужирование предупреждает раннее беспрепятственное сморщивание тканей, дает возможность эпителию покрыть раневую поверхность при наличии достаточного просвета анального канала.
Несмотря на профилактические меры, отхождение сигмовидной кишки нередко заканчивается развитием рубцового стеноза. По данным нашей клиники, после 258 радикальных операций по поводу рака прямой кишки у 21 больного имело место последующее сужение анального канала, что составляет 8,1%, т. е. у каждого 12-го больного наступает послеоперационный стеноз.
При неблагоприятном течении даже и систематическое бужирование не всегда предупреждает рубцовую стриктуру. Затруднения при дефекации становятся все более выраженными. Ребенок усиленно напрягается, плачет, а кал выходит тонкой струей или лентой. Совершенного опорожнения не наступает. Кишечное содержимое застаивается в толстой кишке. Стенки начинают растягиваться и гипертрофироваться. Живот увеличивается. Нарастают симптомы интоксикации. Ребенок отстает в умственном и физическом развитии.
При рубцовых стриктурах заднего прохода после проктопластики у детей иногда достаточно бывает ввести зонд в задний проход, имеющий вид свища, и по зонду рассечь все ткани в заднем направлении на 2— 3 см. После этого хирург должен ввести указательный палец своей руки в прямую кишку ребенка так, чтобы палец Погрузился до его основания. При этом выясняется, на всю ли глубину рассечена стриктура, нет ли выше по ходу кишки на доступном для пальца расстоянии второго сужения. В последующем пальцевое бужирование должно продолжаться на протяжении 2—3 месяцев, что можно поручить матери ребенка.
Вторым неприятным осложнением, которое иногда наблюдается после промежностной проктопластики, является недержание кала и газов. Причины этого: 1) первичное недоразвитие или полное отсутствие анального сфинктера и других мышц промежности; 2) неправильный выбор места для выведения прямой кишки на промежность; 3) последующие рубцовые изменения анального кольца и окружающих тканей, особенно мышц.
Промежностным доступом иногда не удается найти нижний слепой конец кишки. Тогда можно поступить двояко.
Если операция производится в первые 2—3 дня и ребенок еще достаточно вынослив, то, не зашивая промежностный разрез, производится срединная лапаротомия и низводится кишка на промежность — метод Маклеода (1880).
Промежностная часть операции может производиться под местной анестезией. Для чревосечения нужно перейти на наркоз. Прямая кишка большей частью располагается в полости малого таза и слепым концом уходит в забрюшинное пространство. Следует рассечь брюшину дугласова пространства вокруг кишки и достаточно мобилизовать слепой ее конец.
Из брюшной полости в промежностный разрез проделывается тоннель, через который и проводится нижний слепой конец кишки. Низведенная кишка фиксируется кетгутовыми швами к брюшине малого таза. После орошения тазовой брюшины пенициллином и стрептомицином рану передней брюшной стенки зашивают наглухо. Хирург снова переходит на промежностную область. Выведенную через рану кишку фиксируют кетгутовыми швами со всех сторон к мягким тканям таза, к мышцам промежности. Слепой конец кишки отсекают. Края открывшегося просвета кишки шелковыми швами подшивают к той части раны, которая соответствует естественному расположению заднего прохода. Остальную часть промежностной раны зашивают наглухо.
При позднем поступлении под наблюдение хирурга, на 3-4-е сутки и более, ребенок находится в состоянии интоксикации и обезвоживания. Большую операцию он не перенесет. Тогда следует зашить промежностный разрез после бесплодных поисков прямой кишки.
При очень тяжелом состоянии ребенка промежностный этап вообще предпринимать не следует. Операцию необходимо максимально упростить — наложить противоестественный задний проход на сигму или на поперечноободочную кишку.
Если накладывается anus iliacus, то нужно брать наиболее проксимальную часть сигмовидной кишки путем подтягивания вниз нисходящей кишки. Иначе в следующий этап, когда при высокой атрезии прямой кишки потребуется низводить сигмовидную кишку, фиксация ее петли на середине протяжения к передней брюшной стенке будет мешать низведению. Необходимо будет преждевременно ликвидировать искусственный анус, что усложнит операцию и сделает ее более опасной. Лучше для колостомии брать не сигмовидную кишку, а левую половину поперечноободочной кишки. При этом никаких дополнительных трудностей с мобилизацией сигмовидной кишки при последующей операции не встретится.
При наложении противоестественного заднего прохода кишку подшивают к брюшине и мышцам непрерывным кетгутовым швом, к коже — узловыми шелковыми швами. Просвет кишки вскрывают немедленно. Это дает возможность разгрузить кишечник, снизить явления интоксикации и начать кормление ребенка естественным путем.
Параллельно проводятся мероприятия для борьбы с обезвоживанием, интоксикацией, для улучшения общего состояния ребенка. Подкожно вводят сердечные средства, а также 5% раствор глюкозы, физиологический раствор, белковые жидкости, внутрикостно вливают кровь, производят ингаляцию кислорода, вводят антибиотики.
Колостомия обычно непосредственно спасает жизнь больного. Явления интоксикации быстро проходят. Ребенок начинает правильно питаться и прибавляет в весе.
По прошествии нескольких недель, а иногда и месяцев, когда ребенок окончательно окрепнет, производится второй, иногда и третий этап операции. Предварительно путем рентгенологического обследования устанавливается, на каком уровне располагается слепой конец прямой кишки. Для этого через каудальный просвет колостомического отверстия вводят контрастную массу и делают рентгеновские снимки в двух плоскостях.
Второй этап операции производится под наркозом. Нижним срединным разрезом вскрывают брюшную полость. Нижний конец прямой кишки мобилизуют, низводят на промежность и подшивают к краям анального отверстия. При благоприятном течении и первичном заживлении ран уже через 2—3 недели может быть выполнен третий и последний этап оперативного лечения—устраняется противоестественный задний проход.
При всех видах атрезии операция является неотложной. Оптимальный срок для ее выполнения — 13—15 часов после рождения ребенка, чтобы можно было провести необходимую дооперационную подготовку больного.
При атрезии заднего прохода оперативное лечение сводится к промежностной проктопластике.
При атрезии прямой кишки и хорошо сформированном анусе, а также при атрезии прямой кишки и заднего прохода производится более сложная промежностная проктопластика или предпринимается низведение и фиксация прямой кишки на естественном месте брюшно-промежностным путем.
Если ребенка доставляют на 3—4-й день и позднее с явлениями тяжелой интоксикации, то без попыток найти прямую кишку промежностным путем производится разгружающая кишечник операция — создание искусственного заднего прохода, лучше всего на левой половине поперечноободочной кишки.
По данным отечественных авторов, атрезии заднего прохода составляют 16,2%, атрезии прямой кишки — 5,3%, атрезии заднего прохода и прямой кишки — 24,9%, а в сумме — 46,4% общего числа врожденных аномалий развития аноректальной области. По объединенным данным из отечественной и зарубежной литературы, эти показатели соответственно будут 16,1%, 5,4%, 17,4%, в сумме — 38,9°/0.
Аномалии второй группы — врожденные сужения, рассмотрим в 20-й лекции, посвященной стриктурам прямой кишки.
Стеноз прямой кишки ( Стриктура прямой кишки )
Стеноз прямой кишки – это сужение прямой кишки, обусловленное воспалительным процессом, опухолевым поражением, травматическим повреждением или врожденным пороком развития. Проявляется затруднением отхождения каловых масс, болезненностью во время акта дефекации, выделением крови из заднего прохода, гиперемией, зудом и мацерацией кожи перианальной области. При длительном существовании патологии возможно недержание кала. Диагноз устанавливается с учетом клинических симптомов, результатов ректального исследования, ирригоскопии, проктографии, ректороманоскопии, биопсии и других методик. Лечение – медикаментозная терапия, физиотерапия, радикальные и паллиативные операции.
МКБ-10
Общие сведения
Стеноз прямой кишки – уменьшение просвета прямой кишки на различном протяжении (от локальной стриктуры до сужения всей или значительной части кишки). Встречается достаточно редко. Может быть врожденным или приобретенным. Выраженные врожденные стриктуры диагностируются в первые дни жизни, незначительные сужения могут обнаруживаться спустя некоторое время после рождения ребенка. Приобретенный стеноз прямой кишки чаще выявляется у людей среднего и пожилого возраста. Заболевание обычно развивается постепенно, временной отрезок между острым состоянием, ставшим причиной развития стеноза, и появлением развернутой клинической симптоматики может составлять несколько лет.
Причины
Чаще всего приобретенный стеноз прямой кишки развивается после травматических повреждений области промежности, хирургических вмешательств по поводу хронического парапроктита, геморроя, разрыва промежности в родах, других заболеваний и патологических состояний прямой кишки, промежности и перианальной зоны. Причиной сужения прямой кишки также может стать новообразование, растущее в просвет кишечника, или опухоль близлежащего органа, сдавливающая прямую кишку. У некоторых больных стриктуры возникают при воспалительных заболеваниях, специфических и неспецифических инфекциях, в том числе – при язвенном колите, болезни Крона, парапроктите и туберкулезе кишечника.
В отдельных случаях стеноз прямой кишки развивается после введения агрессивных химических соединений (обычно – при попытках самолечения). Редко диагностируются сужения в результате хронического пектеноза (воспаления гребешка, локализующегося у основания крипт в зоне переходной складки), возникающего при трещине заднего прохода, промежностном проктите и хроническом парапроктите. Описаны случаи развития стеноза прямой кишки на фоне венерических заболеваний. Иногда стриктура выявляется у пациентов, в прошлом проходивших лучевую терапию по поводу онкологических заболеваний органов малого таза. Причиной врожденного сужения прямой кишки являются пороки развития.
Классификация
С учетом выраженности клинической симптоматики в современной проктологии выделяют три степени стеноза прямой кишки: компенсированный, субкомпенсированный и декомпенсированный. При компенсированном сужении пациент периодически испытывает незначительные затруднения во время акта дефекации, эвакуаторная функция не нарушена. При субкомпенсированном стенозе прямой кишки симптоматика непостоянная, отмечаются незначительные или умеренные нарушения эвакуаторной функции кишечника. При декомпенсации выявляются явные признаки непроходимости, наблюдаются вторичные патологические изменения (воспаление, изъязвление, расширение верхней части кишки, недержание кала).
Симптомы стеноза
Приобретенный стеноз прямой кишки может образоваться в любом отделе органа – от анального кольца до зоны перехода в сигмовидную кишку. Протяженность стриктуры также может различаться. Для приобретенных стенозов прямой кишки характерно медленное развитие симптоматики. Между травмой, операцией или заболеванием, ставшими причиной стеноза, и формированием развернутой клинической картины проходит несколько месяцев или даже лет. Из-за медленного прогрессирования симптомов больные стенозом прямой кишки успевают физически и психологически приспособиться к изменению акта дефекации и нередко обращаются к врачу только после появления выраженных затруднений в процессе испражнения. К этому моменту стеноз прямой кишки, как правило, успевает осложниться вторичным поражением слизистой кишечника, а иногда – и недержанием каловых масс.
Пациенты жалуются на ложные позывы, зуд в области ануса и затруднение акта дефекации. Каловые массы отходят в виде тонкой ленты, необходимо сильное натуживание. В кале больных стенозом прямой кишки нередко видны примеси крови, слизи и гноя, обусловленные воспалением и изъязвлением слизистой оболочки кишечника в месте его патологического сужения. При исследовании перианальной зоны выявляются рубцы и участки мацерации. Могут обнаруживаться следы крови, гноя и слизи. Задний проход сужен или зияет. При пальцевом исследовании отмечаются стеноз прямой кишки и инфильтрация кишечной стенки. При проведении эндоскопических и радиологических исследований просматривается патологическое расширение верхних отделов прямой кишки, вызванное скоплением фекальных масс над областью сужения.
Врожденный стеноз прямой кишки, как правило, располагается в зоне анального кольца, реже – чуть выше, очень редко – в других отделах органа. Протяженность стриктуры обычно незначительная. Выраженный стеноз прямой кишки диагностируется в первые дни жизни новорожденного. Отмечается затрудненное отхождение мекония. В последующем кал выдавливается из заднего прохода узкой лентой, «как паста из тюбика». При резком сужении кишки отхождение каловых масс может отсутствовать, из ануса выделяется мутная жидкость. Постепенно увеличивается объем живота. Ребенок, страдающий стенозом прямой кишки, ведет себя беспокойно, плохо ест и спит. При нерезко выраженных формах распознавание может быть затруднено, иногда диагноз выставляется только через несколько месяцев или лет после рождения пациента.
Наряду с непосредственно врожденным стенозом прямой кишки, сужение нижних отделов кишечника у детей младшего возраста может быть обусловлено другими пороками развития данной анатомической зоны, например – атрезией заднего прохода с образованием промежностных, прямокишечно-уретральных и прямокишечно-вагинальных свищей. Недостаточное опорожнение кишечника при таких пороках становится причиной развития мегаколона, вызывает воспаление и вторичное сужение нижних отделов прямой кишки. Иногда стеноз у детей развивается после операций по поводу атрезии заднего прохода или свищей прямой кишки.
Диагностика
Диагноз стеноз прямой кишки устанавливается с учетом жалоб, истории болезни (наличия хронических заболеваний нижних отделов ЖКТ, травм и операций в области промежности), данных общего осмотра и осмотра области ануса, ректального и инструментальных исследований. В ходе осмотра проктолога выявляется зияние или сужение заднего прохода (у детей с врожденным стенозом прямой кишки вместо хорошо сформированного ануса иногда обнаруживается углубление с отверстием в центре), наличие участков мацерации и патологических выделений.
При ректальном исследовании пациента, страдающего стенозом прямой кишки, специалист оценивает состояние сфинктера, степень сужения прямой кишки, протяженность стеноза и состояние кишечной стенки (наличие язв и инфильтрата). В процессе ректороманоскопии врач получает более точную визуальную информацию о характере и выраженности стеноза прямой кишки, а также осуществляет забор материала для гистологического исследования (при необходимости). Ирригоскопия и проктография позволяют оценить протяженность стеноза, степень расширения вышележащих отделов кишечника, выраженность нарушения эвакуаторной функции и пр.
Лечение стеноза прямой кишки
Лечение патологии может быть консервативным или оперативным. При врожденных стриктурах возможно систематическое расширение пальцем или бужами Гегара. При неэффективности данной методики применяют продольное рассечение суженного участка с последующим поперечным ушиванием раны. При выраженном стенозе прямой кишки зону сужения циркулярно иссекают, выше- и нижележащие отделы сшивают между собой. При недостаточно сформированных фиксирующем и поддерживающем аппаратах могут понадобиться реконструктивные операции для предупреждения выпадения прямой кишки.
При компенсированном и субкомпенсированном приобретенном стенозе прямой кишки небольшой протяженности также применяют консервативные мероприятия. Используют бужи Гегара. Назначают парафин, электрофорез, диатермию и грязелечение. У больных стенозом прямой кишки с ограниченными рубцовыми изменениями эффективно введение глюкокортикостероидов в пораженную область. При обширных рубцах данная методика не результативна. При неэффективности консервативных способов лечения пациентов направляют на операцию.
Хирургическое вмешательство при стенозе прямой кишки может предусматривать рассечение, иссечение или резекцию участка кишки. При ограниченных стенозах выполняют анопластику и ректопластику (рассечение зоны сужения с наложением поперечных швов), а также вмешательство по методу Пикуса (иссечение стриктуры без рассечения сфинктера). При тяжелых формах стеноза прямой кишки с выраженным воспалением и недержанием кала в ряде случаев требуются двухэтапные операции. На первом этапе пациенту накладывают временную колостому для разгрузки нижних отделов кишечника. После устранения воспаления осуществляют рассечение или иссечение стриктуры. При обширных и высоких сужениях может потребоваться резекция, ампутация или экстирпация прямой кишки.
Прогноз и профилактика
Прогноз при стенозе прямой кишки достаточно благоприятный. В отдаленном периоде у 90% пациентов отмечается полное выздоровление или удовлетворительное восстановление эвакуаторной функции нижних отделов кишечника. Наиболее сложными считаются стенозы прямой кишки, сочетающиеся с недержанием каловых масс. В подобных случаях для восстановления нормальной функции сфинктера требуются многоэтапные хирургические вмешательства в сочетании с консервативными лечебными мероприятиями. Профилактические мероприятия включают своевременное выявление и лечение болезней области промежности и нижнего отдела толстого кишечника.
Читайте также:
- КТ при липоме желудка
- Искусственная легочная вентиляция при туберкулезе. ИЛВ при ограниченном туберкулезе
- Стимуляция пищевого поведения. Влияние галоперидола на пищевое поведение
- Лучевая диагностика злокачественной смешанной опухоли околоушной железы
- Лучевая терапия при онкологии (раке) что это такое и какие последствия?
