Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
Добавил пользователь Дмитрий К. Обновлено: 31.01.2026
При установлении диагноза нарушенной внематочной беременности или при подозрении на нее показана срочная госпитализация в стационар (гинекологический, хирургический). Необходимо обеспечить больной покой и строгий постельный режим. До осмотра врачом нельзя вводить обезболивающие препараты, чтобы не изменить клинической картины заболевания, не следует также делать клизму, применять холод или тепло на низ живота.
Комплексный подход к лечению внематочной беременности включает:
борьбу с кровотечением, геморрагическим шоком, кровопотерей;
ведение послеоперационного периода;
реабилитацию репродуктивной функции.
Операция при внематочной беременности
В стационаре после установления диагноза внематочной беременности (прогрессирующей или прервавшейся) показано срочное оперативное вмешательство. При прервавшейся внематочной беременности операция должна быть произведена в течение 30-40 минут от момента установления диагноза.
Исключение в смысле срочности оперативного вмешательства могут составлять случаи эктопической беременности поздних сроков, обычно после 7 месяцев, когда плод становится жизнеспособным. При хорошем состоянии больной и настойчивом желании сохранить ребенка иногда возможно наблюдение за ней до срока почти доношенной беременности в условиях стационара с последующим чревосечением.
Характер операции определяется многими факторами: локализацией плодного яйца, выраженностью патологических изменений в пораженной и в противоположной трубе, общим состоянием больной, степенью кровопотери, возрастом, желанием иметь беременность в будущем.
Операции при прервавшейся трубной беременности
В прошлом при наличии неизмененных придатков матки с противоположной стороны применяли салъпингооварикоэктомию. В настоящее время удаление нормального яичника считается недопустимым.
Наиболее частым методом хирургического лечения внематочной беременности считается салъпингэктомия. Более всего эта операция подходит для лечения прервавшейся трубной беременности при присоединении массивного кровотечения. Операцию и гемотрансфузию в таком случае проводят одновременно. После вскрытия брюшной стенки можно применить реинфузию крови.
Операции при прогрессирующей трубной беременности
Частота диагностирования прогрессирующей внематочной беременности увеличивается не только за счет увеличения общего количества внематочных беременностей, но главным образом за счет улучшения методов диагностики. При обнаружении у больной прогрессирующей трубной беременности на маленьком сроке возможно применение более щадящих методов лечения, то есть удаление плодного яйца с последующей пластикой маточной трубы. Такие операции следует производить у бездетных женщин, при повторной трубной беременности, при настойчивом желании женщины сохранить маточную трубу. Естественно, следует учитывать возраст женщины.
Для выполнения консервативных пластических операций на трубе необходимы следующие условия: удовлетворительное состояние больной и компенсированная кровопотеря, минимальные изменения маточной трубы, желание женщины сохранить репродуктивную функцию, если состояние здоровья больной не препятствует в будущем донашиванию беременности и родам.
Характер органосохраняющих операций определяется местом имплантации плодного яйца.
Выдавливание. У больной с прогрессирующей трубной беременностью (при локализации плодного яйца в ампулярном отделе трубы) плодное яйцо можно осторожно выдавить. Этот метод в настоящее время не применяется в связи с тем, что очень велика вероятность повторного возникновения трубной беременности.
Продольная салъпингостомия (при локализации плодного яйца в ампулярном или истмическом отделах трубы). После удаления плодного яйца сальпингостому обычно не ушивают. В случае, когда ворсины хориона не прорастают в мышечную оболочку трубы, можно ограничиться ее выскабливанием.
Сегментарная резекция маточной трубы (чаще при истмической беременности). Удаляют сегмент трубы, несущий плодное яйцо, после чего выполняют анастомоз двух концов трубы. При невозможности выполнения сальпинго-сальпингоанастомоза можно перевязать оба конца и наложить анастомоз позднее.
Восстанавливать целостность маточной трубы желательно с помощью микрохирургической техники. Однако в большом проценте случаев проходимость маточной трубы сохраняется, но нарушается ее эпителий, что впоследствии не дает возможности восстановить репродуктивную функцию.
способ наложения сальпинго-сальпингоанастомоза
Изобретение относится к гинекологии. Восстанавливают целостность и проходимость маточной трубы, соединяя ее концы двухрядными микрошвами. При этом в качестве первого ряда накладывают два П-образных узловых адаптирующих шва, проводя атравматическую иглу с нитью через серозный, мышечный и подслизистый слои стенки трубы, выводя иглу через те же слои противоположного конца трубы и повторяя указанные действия в обратном направлении. В качестве второго ряда накладывают узловые серозно-мышечные швы между П-образными швами. Способ позволяет достичь адаптации сопоставляемых слоев стенки маточной трубы. 2 ил.
Формула изобретения
Способ наложения сальпинго-сальпингоанастомоза, включающий соединение концов маточной трубы двухрядными микрошвами, отличающийся тем, что в качестве первого ряда накладывают два П-образных узловых адаптирующих шва, проводя атравматическую иглу с нитью через серозный, мышечный и подслизистый слои стенки трубы, выводя иглу через те же слои противоположного конца трубы и повторяя указанные действия в обратном направлении, а в качестве второго ряда накладывают узловые серозно-мышечные швы между П-образными швами.
Описание изобретения к патенту
Изобретение относится к медицине, а именно к гинекологии, и предназначено для лечения женского бесплодия.
В настоящее время известно много способов и различных модификаций восстановления непрерывности и проходимости маточных труб. В зависимости от анатомической локализации обструкции и длины сохранившихся сегментов трубы могут быть выполнены следующие виды анастомоза: 1-Истмико-истмический, 2-Истмико-ампулярный, 3-Ампуло-ампулярный, 4-Инфундибуло-ампулярный, 5-интрамулярно-истмический, 6-интрамулярно-ампулярный /Дж.В. Рейньяк, Н.Х. Лоэрсен "Принципы микрохирургии в лечении бесплодия", 1986, с. 126/.
Среди методов восстановления целостности и проходимости фаллопиевых труб можно выделить способы соединения концов на эндопротезе (временном), сшивание без эндoпpoтeзиpoвaния, с наложением однорядных узловых швов, с захватом всех слоев стенки /И.Н. Рембез, 1985/, двухрядный микрохирургический узловой шов /Э.К. Айламазян и соавт., 1990/ раздельно на мышечную и серозную оболочку двухрядный П-образный шов /И.И. Каган, Г.В. Бродский, 1986/, /И.И. Каган "Микрохирургическая техника и деминерализованная кость в восстановительной хирургии полых органов и кровеносных сосудов", 1986, с.54-56/. Маточные трубы можно также соединить механическим швом с помощью сосудосшивающего аппарата /И.Ф. Матюшин "Операции на органах женского таза" 1977, с. 47/.
Однако в каждой из приведенных методик есть и свои недостатки: формирование анастомоза на эндопротезе не всегда дает полную гарантию герметичности, так как маточная труба имеет малый диаметр проведение временного эндопротеза/полиэтиленовой трубки/ из полости в просвет маточной трубы затруднено и связано с травматизацией хрупкого эпителия трубы, образованием ложного хода, пролежней и инфицирования /И.Д. Кирпатовский, Э.Д. Смирнова "Основы микрохирургической техники", 1978 с. 127-128/. При наложении однорядных узловых швов с захватом всех слоев стенки негативную роль играет включение в шов слизистой оболочки, что нарушает анатомическую целость ворсин и борозд, вызывает спаечный процесс и препятствует восстановлению функции трубы /J. Gilllet, 1980/, наиболее частой причиной несостоятельности сальпинго-сальпингоанастомоза является ишемия и некроз зоны шва. Это связано с наложением микрошвов на 3, 6, 9, 12, часах по окружности, поскольку шов на 6 часах накладывается в месте расположения подтрубных кровеносных сосудов. В качестве прототипа нами выбран способ наложения двухрядного микрохирургического шва, разработанного Бродским Г.В. /И.И. Каган "Микрохирургическая техника и деминерализованная кость в восстановительной хирургии полых органов и кровеносных сосудов", 1996 с. 54-57 /фиг.1/.
Сущность которого состоит в следующем. Первый ряд составляют два П-образных мышечно-мышечных микрошва на передней и задней стенках трубы в точках, соответствующих 2, 5, 7, 10 часам, второй ряд 5-7 узловых серозно-серозных микрошвов (фиг.1).
Недостатками прототипа являются техническая сложность наложения первого ряда швов, интерпозиция шовного материала (узлов) между сопоставляемыми слоями стенки маточной трубы.
Целью изобретения является достижение хорошей герметичности, профилактика стриктуры в зоне анастомоза, полная адаптация сопоставляемых слоев стенки и просвета трубы при формировании сальпинго-сальпингоанастомоза, упрощение техники и сокращение времени операции.
Описание методики
Техника наложения сальпинго-сальпингоанастомоза по предлагаемому нами способу состоит из 2-х основных этапов.
Возвращаясь в обратном направлении, повторяем те же действия, но уже с другой стороны, той же атравматической иглой с нитью. Таким способом на переднюю и заднюю стенку анастомоза накладываем два П-образных адаптирующих серозно-мышечно-подслизистых микрошва, вколом и выколом на торцовых поверхностях соединяемых отрезков трубы в точках, соответствующих 2,5,7,10 часам. Швы затягиваем и завязываем узлы, тем самым обеспечивая точное сопоставление просвета и слоев стенки сшиваемых концов трубы без временного эндопротезирования.
Второй этап. Используя атравматическую иглу с нитью 6-0 на края анастомоза между адаптирующими П-образными швами, накладываем 5-7 узловых серозно-мышечных микрошвов.
На схеме (фиг.2 ) показаны этапы формирования анастомоза.
Пример: Собака, самка, возраст 3 года, масса 20 кг.
Левосторонним поперечным разрезом в надлобковой области произведен доступ к маточной трубе. С использованием микрохирургического инструментария в истмическом отделе маточной трубы иссечен участок длиной 1 см. Для реконструкции накладывали сальпинго-сальпингоанастомоз по типу "конец в конец". С использованием предложенного двухрядного микрохирургического шва.
По данной методике наложено 24 сальпинго-сальпингоанастомоза на 12 половозрелых самках собак.
На 30 сутки после операции по данным метросальпингографии проходимы 21 анастомоз.
Признаки изобретения, отличительные от прототипа:
1. По нашей методике первый ряд швов сальпинго-сальпингоанастомоза формируем за счет П-образных узловых адаптирующих швов, с захватом серозно-мышечно-подслизистого слоев трубы. В двухрядном шве прототипа первый ряд швов формируется за счет П-образных мышечно-мышечных микрошвов.
2. Формирование второго ряда швов сальпинго-сальпингоанастомоза по предлагаемой методике, заключается в наложении серозно-мышечных микрошвов. Второй ряд швов в прототипе заключается в наложении серозно-серозных микрошвов.
3. При затягивании и завязывании узлов первого ряда микрошвов в предлагаемом нами способе узлы П-образных адаптирующих швов остаются снаружи, в прототипе узлы первого ряда П-образных микрошвов попадают между сопоставляемыми мышечными слоями стенок маточной трубы.
Использование предлагаемого способа наложения сальпинго-сальпингоанастомоза имеет, по сравнению с существующими способами, следующие преимущества: адаптированное, прецизионное сопоставление просвета и сшиваемых слоев маточной трубы, без использования временного эндопротезирования, что создает более благоприятные условия для репарации линии соустья. Исключено вторичное обтурирование просвета анастомоза шовным материалом, а также интерпозиция узлов между сопоставляемыми отрезками трубы. Увеличена герметичность и уменьшены условия для возникновения спаек. Снижена техническая сложность и время операции. В предлагаемом способе остается полностью интактной слизистая оболочка трубы, микрошвы не располагаются в зоне подтрубных сосудов и нервных сплетений. Повышается эффективность операции до 85% проходимых соустий.
Исследования показали, что предлагаемый двухрядный П-образный микрохирургический шов обеспечивает хорошее сопоставление слоев соединяемых отрезков трубы, отсутствие некротических изменений слизистой оболочки, срастание отрезков трубы по типу первичного натяжения.
Ни в ближайшие, ни в отдаленные сроки не отмечалось деформации в зоне анастомоза. При рентгенографии определялась нормальная конфигурация зоны анастомоза без деформаций и сужений, проходимой для рентгеновского контрастного вещества.
Функциональная полноценность маточных рогов после наложения циркулярного микрохирургического шва подтверждена на крольчихах в опытах с наступлением и вынашиванием беременности. Предлагаемый способ сальпинго-сальпингоанастомоза может быть реализован в гинекологических отделениях, для микрохирургического лечения бесплодия, вызванного непроходимостью истмического отдела маточной трубы при наличии проходимости в ампулярном и интерстициальном отделах.
Актуальность методики связана с особой важностью решения медико-социальной проблемы женского трубного бесплодия.
Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
Хирургическое лечение трубного бесплодия
Хирургическое лечение трубного бесплодия применяется после тщательного обследования, при котором точно устанавливается место непроходимости.
В настоящее время используются четыре способа лечения трубного бесплодия: сальпинголизис — разделение перитубарных сращений и придание трубе нормальной подвижности, сальпингостоматопластика — создание нового отверстия при непроходимости в ампулярной части трубы, сальпинго-сальпингоанастомоз — резекция непроходимой части трубы и соединение между собой проходимых участков и, наконец, имплантация проходимого участка трубы в матку. Нередко у одной и той же больной приходится выполнять несколько вмешательств.
Достаточно хорошие отдаленные результаты получены при производстве только сальпинголизиса и имплантации проходимого отрезка трубы в матку.
Сальпинголизис (salpingolisis) — освобождение трубы из сращений — может быть самостоятельной или, чаще, вспомогательной операцией при вмешательствах по поводу трубного бесплодия. При этом необходимо стремиться к тщательной перитонизации в последующем всех оголенных от серозного покрова участков во избежание вторичного образования сращений.
Для установления места непроходимости во время операции используется несколько приемов. Обычно к этому приступают после освобождения труб от сращений и создания хорошей их подвижности. Наиболее часто для этих целей используют гидротубацию, которая может быть произведена различными способами. Первый из них состоит в том, что перед операцией в шейку матки (шеечный канал) вводится наконечник для гистеросальпингографии и после вскрытия брюшной полости через него нагнетается жидкость. По наполнению той или иной части труб можно судить о месте непроходимости.
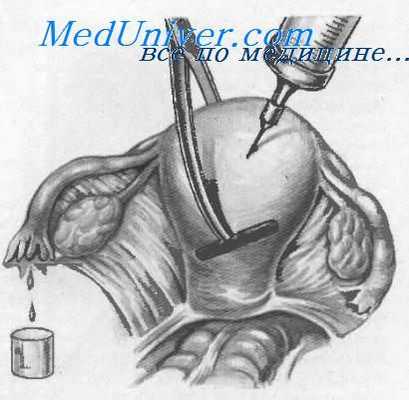
Проверка проходимости труб во время операции
Второй, более простой, способ состоит в том, что во время операции специальным инструментом пережимается область матки, близкая к перешейку, для предотвращения проникновения жидкости во влагалище. Иглой через дно матки хирург проникает в полость ее и нагнетает жидкость. По заполнению труб создается точное представление о месте непроходимости. В качестве наполняющей жидкости используется раствор новокаина, слегка подкрашенный метиленовой синью.
Помимо гидротуба ции, можно использовать способ непосредственного зондирования. Этот прием является обязательным во всех случаях подготовки к операции имплантации проходимой части трубы в матку (при ее непроходимости в интерстициальном отделе). Для зондирования рекомендуется использовать зонд-пинцет конструкции нашей клиники.
Сальпиигостоматопластика (salpingostomatoplastica) применяется при непроходимости труб в ампулярном отделе. Как правило, при этом встречается выраженный в различной степени сактосальшшкс.
После выделения трубы из сращений и мобилизаций ампулярного конца, отступая на 0,5—1 см проксимальнее, производят отсечение его. Разрез проводится перпендикулярно длиннику трубы. При таком способе, по данным В. И. Пичуева, меньше всего повреждаются ар-териолы концевого отдела трубы, имеющие здесь преимущественно циркулярное расположение, и тем самым улучшаются возможности последующего заживления.
Сальпингостоматопластика. а — рассечение закрытого ампулярного отдела трубы; б — сшивание слизистой и серозной оболочек трубы; в — труба, в ампулярный отдел которой введен полиэтиленовый протектор
После разреза обычно становятся хорошо различимыми складчатая слизистая трубы, мышечный и серозный слои. Слизистую несколько вытягивают и выворачивают кнаружи, а затем соединяют ее тонкими кетгутовыми швами с серозным покровом.
В последние годы во избежание вторичного рубцевания рекомендуется при восстановлении проходимости труб использовать введение в их просвет биологически инертных материалов (протекторов) из полиэтилена или полихлорвинила.
Для этой цели может быть использована сплошная или трубчатая - нить из указанных материалов диаметром 2—3 мм, которая вводится на глубину 3—4 см в просвет трубы со стороны стоматопластики и укрепляется одним шелковым или летилановым швом к трубе.
Дистальный конец протектора проводится в свободной брюшной полости по направлению к передней брюшной стенке. Со стороны кожи живота сбоку от прямых мышц, над проекцией маточных труб, узким скальпелем производится прокол кожи, подкожной клетчатки, апоневроза и брюшины. В этот канал проводится корнцанг, которым захватывается свободный конец трубного протектора и выводится на переднюю брюшную стенку. Здесь протектор складывается в петлю и укрепляется одним-двумя шелковыми швами. Протектор в просвете трубы оставляется на 6—8 недель, а затем легким подергиванием удаляется.
Для раскрытия ампулярного отдела трубы можно использовать и следующий способ: по окружности ампулы накладывается четыре кетгутовые лигатуры, между которыми производят крестообразный разрез. При потягивании за эти же лигатуры рана разворачивается и образованные четыре лопасти трубы пришиваются к ее серозному покрову. Операция по введению протекторов производится так же, как это было описано выше.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сальпинго-сальпингоанастомоз (salpingo-salpingoanastomosis) производится в тех случаях, когда непроходимость сформировалась в истмическом отделе трубы при наличии проходимости в ампулярном и интерстициальном отделах.
Участок трубы, в котором обнаружена непроходимость, необходимо резецировать. Для этого над этим участком надсекается, захватывается мягкими зажимами и растягивается брюшина. Затем удаляется рубцово-измененная часть трубы. Через ампулярный отдел продвигается полиэтиленовый протектор диаметром 2—3 мм и проводится через рассеченные части трубы так, чтобы в проксимальном конце трубы оказалось не менее 1 см протектора.
Тонкими кетгутовыми швами при использовании атравматических игл сшивают между собой концы пересеченной трубы, прошивая мышечный и серозный слои. Для этой же цели можно использовать сосудосши-вающий аппарат.
Свободный конец протектора прикрепляют одним шелковым швом к трубе или матке, а остальную часть выводят на наружную поверхность брюшной стенки так же, как это было описано при сальпингостоматопластике.
Имплантация (implantatio) проходимого отдела трубы в матку производится, как правило, в тех случаях, когда непроходимость трубы установлена в интерстициальном отделе или в начальной части истмического отдела.
Место облитерации трубы определяется зондом-пинцетом, который по достижении этого участка оставляется на месте. Несколько прокси-мальнее накладывается зажим, труба пересекается, а зонд-пинцет выводится своим концом за пересеченный участок. Пересеченный проксимальный участок трубы перевязывается кетгутом.
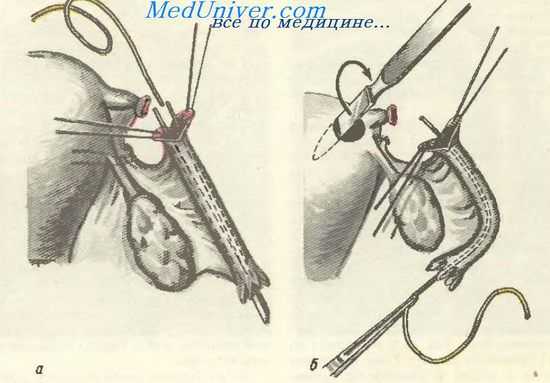
Имплантация проходимой части трубы в матку. а — зонд-пинцет выведен через трубу; труба разделена на две лопасти, через которые проведены кетгутовые лигатуры; б — проведение полиэтиленовой трубки через маточную трубу; в стенке матки создано сквозное отверстие;
Затем съемный конец удаляется с зонда-пинцета и несколькими оборотами винта концы пинцета разводятся на ширину 3—5 мм. При этом-становится хорошо видным просвет трубы. Удерживая пинцет в том же положении, ножницами рассекают трубу на две лопасти длиной 5—7 мм и каждую из них прошивают тонкими кетгутовыми лигатурами. Вкол начинают с серозного покрова, затем нить проводят через толшу трубы, выкалывают в ее просвет и, отступя от выкола на 2—3 мм, вновь прокалывают толшу трубы, выводя лигатуру на серозный покров.
Отведя лигатуры в стороны, отпускают винт зонда-пинцета для того, чтобы бранши его сомкнулись, и ими захватывают конец полиэтиленовой трубки (протектора); энергичным движением протягивают последнюю через маточную трубу и выводят за пределы ампулы.
В области трубного угла одновременно с удалением оставшегося перевязанного участка трубы узким скальпелем проделывают отверстие в матке и проникают в ее полость.
Подобное же отверстие можно проделать без удаления оставшейся части трубы. Для этого, отступя на 2 см книзу и на 2 см медиальнее от трубного угла, в задней стенке матки проделывают скальпелем или специальным пробойником отверстие в ее полость, в которую в последующем будет имплантирована труба. В отверстие вводится полиэтиленовая трубка (проходящая через имплантируемую трубу), которая проводится в полость матки примерно на длину 8—10 см.
Кетгутовые нити, которыми предварительно были прошиты лопасти трубы, крутой иглой проводятся через отверстие в матке изнутри кнаружи, таким образом, чтобы две нити кетгута от каждой лопасти проходили по периферии отверстия и выводились на серозный покров матки.
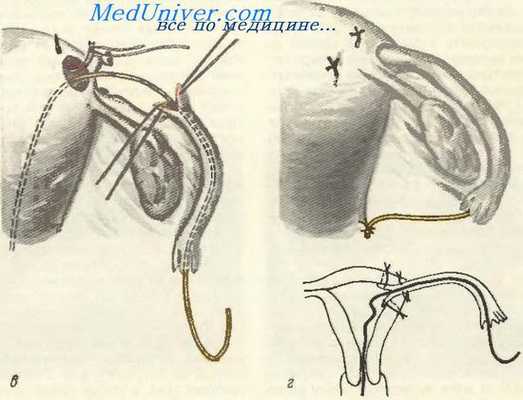
Имплантация проходимой части трубы в матку. в — проведение трубы в матку; г — труба введена в полость матки; схема положения протектора.
Затем оператор и ассистент одновременно с обеих сторон подтягивают и завязывают лигатуры, и труба проникает в полость матки. При этом лопасти трубы расправляются и укладываются своим серозным покровом на эндометрий. Если отверстие в матке оказывается чрезмерно большим, его суживают кетгутовыми швами. Полиэтиленовый протектор прикрепляется одним швом к матке.
Специально стремиться проводить протектор в шеечный канал не нужно, так как в послеоперационном периоде матка сама, благодаря сокращениям, выталкивает его в шеечный канал и влагалище.
Наблюдения за больными показывают, что обычно спонтанное выталкивание полиэтиленовых протекторов за пределы наружного зева происходит на 4—5-й день после операции. В связи с этим отпадает необходимость в использовании рекомендованных некоторыми авторами специальных проводников для выведения протекторов за пределы матки еще во время операции.
Основные этапы расширенной абдоминальной экстирпация матки.
Для подготовки к перевязке маточной артерии находят правый мочеточник, соединенный с задним листком широкой маточной связкой, и в том месте, где он отходит от брюшины, направляясь в боковой отдел параметрия, тупо отделяют его от последней. Иногда в клетчатку между мочеточником и брюшиной вводится раствор новокаина для облегчения препаровки. С этой же целью задний листок брюшины может быть фиксирован инструментом. Мочеточник прослеживают до пересечения с маточными сосудами.
Для перевязки маточных сосудов с помощью иглы Дешана проводится кетгутовая лигатура между мочеточником и сосудистым пучком, проходящим кпереди от мочеточника и косо кнутри. Через то же отверстие проводится толстая шелковая лигатура, которая смещается к матке и завязывается. Кетгутовая лигатура завязывается кнаружи от мочеточника, концы ее отрезаются. Между ней и шелковой лигатурой, остающейся в качестве «держалки» маточные сосуды перерезаются.
Дальше следует обработка рук хирурга, смена ножниц и пинцетов. Этим завершается часть операции, проводившаяся справа. Придатки матки в случае необходимости могут быть отсечены.
Описанные моменты операции проводятся далее слева вплоть до перевязки и пересечения сосудов.
Для вскрытия пузырно-маточной складки брюшины и отделения мочевого пузыря матка оттягивается вверх, культи круглых связок растягиваются в стороны. По средней линии на уровне пузырно-маточной складки брюшина прокалывается иглой, и в клетчатку между мочевым пузырем и шейкой матки вводят раствор новокаина. Брюшина разрезается ножницами между культями круглых связок.
Затем сомкнутые тупоконечные ножницы вводятся по средней линии вогнутостью кпереди вдоль шейки матки и верхней трети влагалища, бранши ножниц разводятся в стороны в глубине раны, и в раскрытом состоянии инструмент выводится. Благодаря этому приему мочевой пузырь оказывается отделенным в средних отделах от шейки матки и верхнего отдела влагалища. По бокам его остаются только пузырно-маточные связки.
Пузырно-маточная связка справа (первый пласт по Брауде) становится доступной, когда матка отводится влево и кзади, а мочевой пузырь с помощью широкого зеркала — кпереди. Между мочевым пузырем и маткой натягиваются ткани, включающие в основном венозные сосуды пузырно-маточного сплетения. На связку накладываются мягкие зажимы. Связка рассекается. Зажим у мочевого пузыря заменяется тонкой кетгутовой лигатурой.
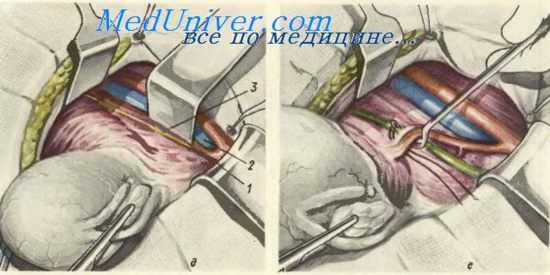
Расширенвая экстирпация матки с придатками. д — клетчатка и лимфоузлы удалены из эапирательной ямки: 1 — правая наружная подвздошная артерия; 2 — правая наружная подвздошная вена; 3 запирательный нера; е - под маточные сосуды, кнаружи oi пересечения с правым мочеточником, подведена игла Дешана, заряженная шелком;
После пересечения пузырно-маточной связки переходят к выделению мочеточника до впадения его в мочевой пузырь, для чего пересекают ножницами идущие от матки к стенке таза волокна кардинальной связки.
Некоторые авторы применяют так называемое туннелирование мочеточника (по Кроссену).
Освобождение устьев мочеточников позволяет отделить мочевой пузырь от матки и верхнего отдела влагалища: пересекаются между зажимами и перевязываются пузырно-маточно-влагалищные связки (второй пласт по Брауде). Здесь проходят основные стволы венозного сплетения, при пересечении которых без лигирования возникает значительное кровотечение.
Дальнейшие моменты операции связаны с отделением прямой кишки от влагалища и пересечением крестиово-маточных связок. Матка отводится резко кпереди и кверху, прямая кишка через марлевую салфетку приподнимается ассистентом. Обнажается прямокишечно-маточное углубление. Брюшина надрезается ножницами по линии, обозначенной пунктиром на рисунке, которая проходит по дну дугласова кармана, крестцово-маточиым связкам и задним листкам широких связок.
Иногда в клетчатку между прямой кишкой и влагалищем вводится раствор новокаина с инфильтрацией крестцово-маточных связок. Такой новокаиновый блок уменьшает реакцию больных на пережатие и пересечение связок, в которых проходит основная часть подчревного сплетения.
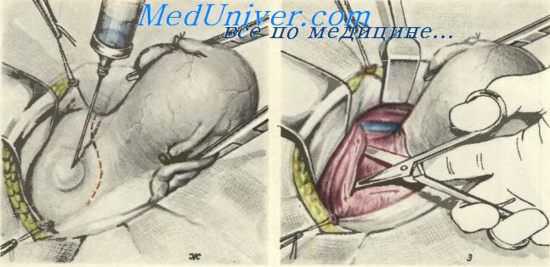
Расширенвая экстирпация матки с придатками. ж — подготовка к вскрытию пузырно-маточной складка брюшины; культи круглых маточных связок растянуты в стороны; между шейкой матки и мочевым пузырем вводится раствор новокаина; з — отделение мочевого пузыря от шейки матки; выведение ножниц с разомкнутыми браншами.
Между влагалищем и прямой кишкой вводятся указательный и средний пальцы правой руки, кишка отделяется от влагалища. Затем указательный палец перемещается кнаружи от правой крестцово-маточной связки, отделяя ее от кардинальной и бокового отдела параметрия.
На правую крестцово-маточную связку (третий пласт по Брауде), ближе к крестцу накладывают мощный изогнутый гинекологический зажим. Связка пересекается ножницами. Аналогичным образом освобождается и перерезается левая крестцово-маточная связка. После этого матка становится подвижнее и легче выводится в рану. Зажимы заменяются кетгутовыми лигатурами.
Из влагалища удаляется введенный перед операцией марлевый тампон.
Благодаря большей подвижности матки облегчается дополнительное отделение мочевого пузыря от передней стенки влагалища: мочевой пузырь смещается кпереди с помощью широкого зеркала, матка оттягивается кверху; ножницами рассекают по направлению к стенке влагалища мышечные волокна, соединяющие мочевой пузырь и переднюю стенку влагалища.
Отведя матку влево, переходят к пересечению и перевязке бокового отдела параметрия и паракольпия справа (четвертый пласт по Брауде). Мочеточник отводят в сторону. Мошный изогнутый гинекологический зажим накладывают на пласты клетчатки возможно ближе к стенке таза. Клетчатку пересекают. Зажим заменяют лигатурой. Такой же прием осуществляют слева. Теперь матка удерживается только на влагалищной трубке.
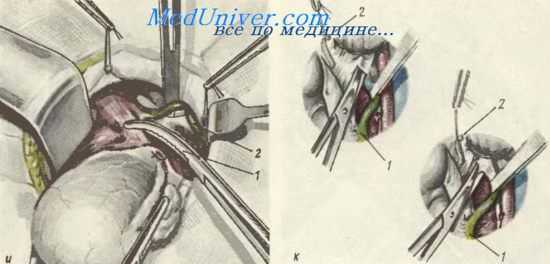
Расширенвая экстирпация матки с придатками. и — изогнутый зажим наложен на правую пузырно-маточную связку: 1 — зажим на пузырно-маточной связке; 2 — правый мочеточник; к — пересечение волокон кардинальной связки для выделения мочеточника: 1 — правый мочеточник; 2 — правая артерия на лигатуре-держалке;
Ниже шейки матки на влагалище с обеих сторон для отграничения инфицированной матки, пораженной опухолью, накладываются изогнутые под прямым углом зажимы типа жома Вертгейма. Со стороны входа во влагалище с помощью корнцанга стенки влагалища ниже жома протираются и смазываются 5% настойкой йода.
На боковые отделы влагалища накладываются изогнутые зажимы на уровне его средней трети, сзади помешаются марлевые салфетки. Влагалище пересекается по линии, изображенной пунктиром. Целесообразно разрез стенки влагалища начинать справа, над боковым зажимом. На разрез передней стенки накладываются 2—3 зажима Микулича. Такие же зажимы фиксируют культю влагалища сзади. Во влагалище вводится полоска марли. Матка с верхней третью влагалища удаляется. Зажимы, фиксирующие боковые отделы влагалища, заменяются кетгуто-выми лигатурами. Лигатуры накладываются таким образом, чтобы узлы их были обращены в просвет влагалища. Концами этих лигатур фиксируются трубки для дренирования и введения антибиотиков.
Для создания оттока раневого секрета из параметральных пространств просвет культи влагалища оставляется открытым (бестампонное дренирование по Браудес). Передняя стенка влагалища тремя узловыми кетгутовыми швами соединяется с брюшиной мочевого пузыря. При проведении этих лигатур поверхностно подхватывается в нескольких местах стенка оголенного мочевого пузыря. Такими же лигатурами соединяется задняя стенка влагалища с брюшиной прямой кишки. В швы включаются поверхностные отделы параректальной клетчатки.
При узком влагалище концы всех лигатур отрезаются, а при широком — средние лигатуры передней и задней стенок влагалища связываются друг с другом.
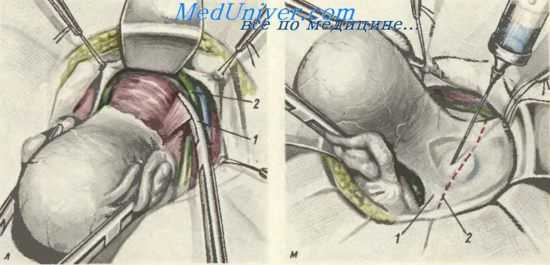
Расширенвая экстирпация матки с придатками. л — изогнутый зажим наложен на пузырно-маточно-влагалищную связку справа:1 —зажим на пузырно-маточно-влагалищной связке; 2 — правый мочеточник; м — подготовка к вскрытию дугласова кармана; матка оттянута книзу и кпереди; между влагалищем и прямой кишкой вводится раствор новокаина: 1 — кресгцово-маточные связки; 2 — линия разреза брюшины.
Над зияющим просветом влагалища производится перитоиизация непрерывным кетгутовым швом, начиная от угла разреза брюшины справа, до конца этого же разреза слева. Поверх первого шва, как правило, накладывается еще один непрерывный кетгутовый шов с целью лучшего отграничения брюшной полости от за-брюшинного пространства.
Через открытое влагалище обеспечивается отток раневого секрета. В параметральные пространства могут быть помещены полиэтиленовые трубки для активного дренирования и введения антибиотиков. Для выведения трубки через влагалище наружу середина сложенной вдвое трубки длиной 50 см одним швом прикрепляется к находящейся во влагалище марлевой полоске. Полоску извлекают наружу, проводя трубку через влагалище. Внутренние концы трубки оставляют в параметральных пространствах, снаружи трубку разрезают пополам. Во избежание выпадения, трубки фиксируются концами кетгутовых лигатур, наложенных на боковые отделы влагалища. После завязывания лигатур двумя дополнительными узлами концы их отрезаются.
Рана брюшной стенки зашивается послойно наглухо. Удаляется из мочевого пузыря находившийся в нем во время операции постоянный катетер. Полиэтиленовые трубки, выведенные из влагалища, фиксируют липким пластырем к внутренней поверхности бедер.
К трубкам подключается система для активного отсасывания раневой жидкости. В течение первых двух суток с каждой стороны отделяется 100—150 мл серозно-геморрагической жидкости. Трубки удаляются обычно на третьи-четвертые сутки после операции.
При расширенной абдоминальной экстирпации матки желательно также осуществлять дренирование раны передней брюшной стенки, рассекаемой обычно по Cherney. С этой целью пода-поневротическое пространство (апоневроз зашивается узловыми швами из плетеного лавсана) вводится плетеный лавсановый дренаж, конец которого выступает за край раны на 3—4 см. Дренаж функционирует благодаря капиллярности. С помощью такого «фитиля» отсасывается около 100—150 мл раневой жидкости. Дренаж удаляется на третьи сутки" после операции. Использование дренажа уменьшает число осложнений со стороны брюшной полости.
Из особенностей ведения больных после операции необходимо отметить исчезновение у них чувства наполнения мочевого пузыря, потерю позывов к мочеиспусканию, связанных с пересечением нервных стволов и сплетений. Поэтому необходима регулярная (не менее трех раз в течение суток) катетеризация мочевого пузыря до восстановления рефлекса. Регулярному самостоятельному мочеиспусканию обычно предшествует период, характеризующийся парадоксальной ишурией.
Читайте также:
- Лимфоцитарный гипофизит на МРТ головного мозга
- МРТ-артрограмма при повреждении связок плюснефаланговых суставов стопы
- Диагностика септического шока - критерии
- Механизм действия сульфонамидных диуретиков - ингибиторов карбоангидразы, петлевых и тиазидных диуретиков
- Операция внутриматочного заменного переливания крови. Катетеризация пупочной артерии
