Саморегуляция при нейроциркуляторной дистонии. Биоуправление при ВСД
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Нейроциркуляторная дистония (или как раньше называли вегето-сосудистая дистония) – это комплекс симптомов, возникающих при нарушении работы вегетативного отдела центральной нервной системы, а также нарушение регуляции периферических структур, что приводит к появлению тех или иных жалоб.
Биохимическое исследование крови - СТАНДАРТ (23) (комплекс): АЛТ; АСТ; ГГТ; ЩФ; ЛДГ; КК; Билирубин общий; Билирубин прямой; Креатинин; Мочевина; Мочевая кислота; Общий белок; Липидный обмен (триглицериды; холестерин общий; ХС ЛПВП; ХС ЛПНП; Индекс атерог
Консультация врача-кардиолога + ЭКГ
Прием (осмотр, консультация) врача-кардиолога первичный
Прием (осмотр, консультация) врача-кардиолога повторный
Прием (осмотр, консультация) врача-невролога первичный
Прием (осмотр, консультация) врача-невролога повторный
Установка суточного монитора, АД, ЭКГ, АД + ЭКГ
Электрокардиография с физической нагрузкой
Различают основные типы нейроциркуляторной дистонии:
- гипотонический тип (основные нарушения в этом случае связаны со снижением артериального давления);
- гипертонический тип (характерны изменения артериального давления со склонностью к повышению)
- кардиальный тип (сопровождается нарушениями в сердечной деятельности, учащение или урежение сердцебиения, а также неприятные ощущения в грудной клетке и др.)
- смешанный тип (когда сложно классифицировать изменения в организме, в этом случае характерно многообразие жалоб и симптомов).
Причины патологии
Если есть подозрения на НЦД, причины заболевания могут быть различными. Можно выделить следующие предрасполагающие факторы:
- наследственная предрасположенность;
- частые стрессы, особенно в подростковом возрасте;
- хронические патологии, поражающие эндокринные органы;
- малоподвижный образ жизни;
- гормональная перестройка (климакс, беременность, подростковый возраст).
Клиника заболевания
Наиболее часто в начале развития такой патологии, как нейроциркуляторная дистония, симптомы проявляются слабо и не указывают прямо на поражение вегетативной системы. Наиболее часто выделяют такие неспецифические симптомы как:
- головные боли;
- выраженная слабость;
- потливость;
- сонливость;
- шум в ушах и головокружение;
- паника без причины;
- обморочные состояния и ощущение приближающейся потери сознания,
- перепады настроения;
- тревожность;
- изменение работы сердца, проявляющееся урежением или учащением сердцебиения;
- скачки артериального давления и температуры.
- Нарушения сна
Возможно появление приступа нейроциркуляторной дистонии: симптомы будут включать резкую слабость, тошноту, гипотермию, головную боль, неприятные ощущения в животе, гипотензию, потливость и др.
У людей старше 50 лет часто более выражено протекает обострение нейроциркуляторной дистонии: симптомы будут более разнообразными и часто включают признаки имеющихся хронических заболеваний.
Диагностика ВСД
В связи с тем, что симптоматика заболевания весьма разнообразная, поставить точный диагноз сложно. Важно учесть все жалобы пациента, данные истории его болезни, а также данные объективного исследования, результаты дополнительных методов исследования.
Дополнительно могут быть назначены такие исследования как:
- Электроэнцефалография (ЭЭГ)
- Исследования сосудов головы и шеи;
- ЭКГ;
- Магнитно-резонансная томография и др.
В обследовании помимо невролога могут участвовать такие специалисты как офтальмолог, отоларинголог, кардиолог, эндокринолог, психотерапевт или психиатр и другие.
Методы лечения
Методы лечения нейроциркуляторной дистонии зависят от того, какими признаками проявляет себя заболевание. Специалисты НИАРМЕДИК, в первую очередь, проводят тщательное обследование, выявляют хронические патологии и провоцирующие факторы. Только затем назначаются препараты для нормализации работы сердца, успокоительные, витаминные комплексы. С успехом применяются немедикаментозные способы лечение. Назначение физиотерапевтических процедур, а также массажа, озонотерапии, иглорефлексотерапии, водных процедур способствует нормализации работы всего организма, снятию стрессового состояния. Для нормализации психоэмоционального состояния рекомендуются беседы с психотерапевтом, психологом.
Что такое ВСД и НЦД
ВСД - вегетососудистая дистония (синоним - НЦД - нейроциркуляторная дистония). Дословно это означает нарушение регуляции центральной нервной деятельности и системы кровообращения. ВСД диагностируется у 25-70% всех больных, обращающихся к терапевтам (Михайлов и др., 2003).
В чем причина этого недуга?
Чаще всего причиной вегетососудистой дистонии является длительная или сильная психическая травматизация и нервное перенапряжение. Иногда развитию ВСД способствуют перенесенные инфекционные заболевания, интоксикация, в том числе алкогольная, гормональные перестройки организма (очень часто ВСД начинается у подростков в период полового созревания и у женщин в период климакса).
В качестве патогенетической основы ВСД принято считать нарушение баланса лимбико-ретикулярного комплекса. Другими словами - нарушение функционирования всех основных регуляторных систем организма без специфической локализации поражения. Подкорковые структуры, такие как сосудодвигательный центр, ответственные за своевременное и адекватное изменение практически всех параметров работы организма - пульс, давление, частота дыхания и т.д., реагируют на изменения условий окружающей среды или с запозданием, или же слишком активно.
А. М. Вейн (1998): «вегетативная дистония представляет собой системную реакцию высшей нервной деятельности на острый или хронический эмоциональный стресс».
Как проявляется ВСД?
1. Физическая слабость.
2. Повышенная утомляемость.
5. Головная боль.
7. Нарушения сна.
8. Тремор - дрожь в руках или ногах.
9. Ощущение похолодания конечностей.
10. Кардиалгии - боль в области сердца
11. Нестабильный уровень артериального давления
12. Приступы учащенного сердцебиения
13. Ощущение «комка» в горле.
14. Ощущение нехватки воздуха.
15. Боли в животе
16. Мышечная скованность.
17. Онемение рук и ног
18. Расстройство стула, тошнота, рвота.
В зависимости от клинических симптомов выделяют типы вегетососудистой дистонии:
- Гипотонический тип ВСД. Характеризуется снижением АД, склонностью к обморочным состояниям, быстрой утомляемостью, слабостью.
- Гипертонический тип ВСД. Характеризуется периодическим повышением АД.
- Кардиалгический тип ВСД. Боли в области сердца различного характера и интенсивности.
Значительно ухудшают самочувствие и работоспособность пациентов вегетативно-сосудистые кризы. В основе возникновения этих кризов лежит избыточная концентрация в крови биологически активных веществ (адреналин, норадреналин, ацетилхолин и др.) и повышенная чувствительность к ним со стороны рецепторов нервной и эндокринной системы. Спровоцировать криз могут эмоциональные и физические перегрузки, нарушения привычного режима жизни, боль, интоксикации, метеорологические факторы.
- Симпатоадреналовый криз - беспокойство, возбуждение, панический страх, сердцебиение, повышение АД, похолодание конечностей, озноб, выделение большого количества практически прозрачной мочи.
- Вагоинсулярный криз - общая слабость, нехватка воздуха, тошнота, замирания в работе сердца, потливость, низкое АД.
- Смешанные кризы - сочетание вышеперечисленных симптомов.
Как поставить диагноз?
ВСД - диагноз исключений. То есть, что бы достоверно говорить о ВСД, необходимо исключить все возможные заболевания, которые могут быть причиной Вашего плохого самочувствия.
Например, при болях в груди необходимо провести комплексное кардиологическое обследование, которое назначается индивидуально кардиологом и должно включать в себя как минимум:
- электрокардиограмму,
- ультразвуковое исследование сердца,
- нагрузочный тест.
При отсутствии патологии со стороны сердца и наличии типичных жалоб врач имеет право поставить диагноз ВСД.
Терапевты и кардиологи, которые чаще всего сталкиваются с пациентами, страдающими ВСД, небезосновательно опасаются этого диагноза. Дело в том, что не один пациент не болеет «по книжке». Болезни протекают часто нетипично, жалобы зависят от индивидуальных особенностей организма. Приведенные выше симптомы, характерные для ВСД - головокружение, учащенное сердцебиение могут возникать и при эпизоде мерцательной аритмии, и при язвенной болезни желудка, и при анемии (малокровии). Следовательно, диагностика ВСД обязывает врача быть уверенным в отсутствии целого ряда заболеваний.
Что делать?
Визит к психотерапевту или психиатру. Именно эти специалисты, совместно с Вашим терапевтом, помогут Вам изменить то, что приводит к симптомам ВСД. Чаще всего требуется:
- нормализация режима труда и отдыха;
- психотерапевтические тренировки;
- лечебная физкультура, достаточная физическая активность;
- возможно назначение седативных (успокоительных) препаратов и антидепрессантов;
- сбалансированное питание и витаминотерапия.
Пойти к психиатру?
В зарубежных странах личный психотерапевт - не признак слабости характера, а признак успешности и возможности профессонального решения проблем дома и на работе. Сегодня, зачастую, мы не может обойтись без частых стрессов, напряженного труда, нарушения сна и т.д. Поход к психотерапевту вовсе не означает, что Вы психически больной человек. Каждый из нас особенный, не все одинаково переносят, например, 2-3 бессонные ночи или постоянные стрессы на работе. Психотерапевт определит Ваши сильные и слабые черты, выяснит - что с Вами - депрессия, тревога, панические атаки или иное расстройство. В зависимости от этого будет назначено лечение, которое может включать в себя как медикаментозную терапию, так и сеансы психотерапии, которые в большинстве случает быстро и безопасно избавят Вас от тягостных проявления ВСД.
Саморегуляция при нейроциркуляторной дистонии. Биоуправление при ВСД
Саморегуляция при нейроциркуляторной дистонии. Биоуправление при ВСД
Представим некоторые возможные пути биоуправления, осуществляемые самим больным: 1) активное изменение акта дыхания и его влияние на нервную и сосудистую системы. Речь идет о задержке дыхания, использовании форсированного носового и диафрагмального дыхания. Все эти приемы индивидуально могут привести к изменению функционального состояния и, в частности, к урежению пульса, снижению артериального давления, изменению мозгового кровотока; 2) рефлекторное воздействие путем раздражения рефлекторных зон: синока-ротидной зоны, слабое надавливание на глазные яблоки, солярное сплетение и др. Однако воздействие через рефлекторные зоны должно быть очень осторожным, т. к возможны нежелательные результаты. Индивидуально можно повлиять на сердцебиение, головокружение, болевые ощущения; 3) рефлекторное воздействие прессацией активных точек покровов тела, что дает возможность повлиять на различные вегетативные и сосудистые дисфункции и снятие нервного напряжения. К методам биоуправления следует отнести проведение кратковременных физических пауз, поиск позы, позволяющей улучшить свое состояние, световое, звуковое и тактильное влияние. Метод самоорганизации может объективно контролироваться специальными приборами. Известно, что если больной видит проявление своих вегетативно-сосудистых нарушений и их коррекцию на табло и делаег оценку пульсу, дыханию, изменению кожной проводимости или кожной температуре, он быстрее обучается устранять возможные недостатки. Вот почему создание таких информационных приборов позволило расширить рямки саморегуляции и улучшить результаты лечения.
Методы биоуправления, связанные с аутогенной тренировкой и релаксационной терапией, сочетаются с использованием биологической обратной связи, основанной на комплексах ощущений и релаксации самого больного с визуальным стимулом или «фигурой релаксации», позволяющей больному получать информацию о температуре тела или сопротивлении кожи и затем активно изменять свое мышечно-тоническое состояние (В. В.Храмелешвили с соавт.). Под влиянием этого метода улучшается психологическое состояние, снижается толерантность к стрессовым состояниям. Чаще всего используется биологическая связь с психогальванической реакцией. В различных приборах изменение сопротивления кожи преобразуется в звуки различной частоты. Дается сигнал о различном состоянии релаксации больного и рекомендации для активных действий с его стороны. Этим достигается обучение больных и правильное восприятие своего хостояния.
К методам биоуправления следует отнести и обычные средства: кратковременный отдых, паузы при нарастнии чувства усталости, поиск оптимальных поз, позволяющих улучшить состояние. В последние годы (особенно в Японии) используется запись ритмики ЭЭГ для оценки собственного состояния. Получаемая информация дает возможность определить темп работы на день, изменить психологический статус, интенсивность мышечного напряжения или релаксации.
Приведем конкретные рекомендации самоуправления в зависимости от состояния больного и появления начальных признаков обострения:
1. Состояние. Состояние повышенной возбудимости, раздражительности, неоправданной тревоги.
Устранение. Психологическая установка и формирование. спокойствия. Рефлекторное воздействие с активных точек тормозных методов. Однократный прием настоя трав из валерианы, пустырника, боярышника.

2. Состояние. Состояние угнетенной психики, апатии, тоскливого состояния, депрессии.
Устранение. Психологическая установка на преодоление состояния, анализ возможных причин и их устранение. Использование двигательных упражнений, комплекс ЛФК, ходьба. Однократный прием антидепрессантов: френолона, азафена, амитриптилина, индопана.
3. Состояние. Начальный период вегетативно-сосудистого криза с повышением АД, ЧСС.
Устранение. Психологическая установка па ликвидацию развития криза. Аутогенная общая миорелаксация. Однократный прием анаприлина (обзидана).
4. Состояние. Появление респираторного синдрома как возможного предвестника криза: чувство затрудненного дыхания, ощущение нехватки воздуха.
Устранение. Психологическая установка па преодоление дыхательной недостаточности: аутогенная тренировка, самовнушение.
5. Состояние. Повышенная масса тела, необходимость частого употребления пиши, признаки гипогликемии.
Устранение. Оценка пищевого режима: общего калоража и качества питания. Уменьшение приема углеводов. Снижение нервной возбудимости. Использование метода дробного питания со снижением общего калоража пищи. При необходимости — аио-рексические лекарственные средства.
6. Состояние. Сниженная масса тела. Устранение. Врачебный анализ причин похудания.
Выбор метода самоуправления зависит от тяжести состояния и места возникновения. В домашних условиях эти методы реализуются легче, в иных местах (работа, транспорт) — сложнее, но и там возможны многие приемы. В конечном итоге нужно знание и понимание методов, определенный навык. Необходимо каждому больному найти наиболее оптимальные комплексы, что достигается путем метода проб и ошибок, постоянной тренировки больного и творческого отношения к методу.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
А вы уверены, что у вас НЦД (ВСД)?
Если название статьи привлекло ваше внимание, смею предположить, что общее представление о нейроциркуляторной дистонии (ее устаревшее название - вегето-сосудистая дистония), вы имеете. Возможно, даже страдаете данным заболеванием сами. Поэтому не ставлю себе целью подробно описывать причины развития и лечения данного заболевания, а постараюсь обосновать важность проведения дифференциальной диагностики при НЦД.
Я часто слышу от пациентов с НЦД: «Я знаю, у меня давно НЦД (ВСД). И у моей мамы такое же было». А при опросе выясняется, что общий анализ крови делался более 5 лет назад, рентгенологическое исследование легких – 3 года назад, а УЗИ щитовидной железы вообще не проводилось.
В медицине выделяю так называемые функциональные заболевания, к которым относятся:
- НЦД (ВСД)
- Дисфункция желчного пузыря и сфинктера Одди
- Синдром раздраженного кишечника
- Функциональная диспепсия и ряд других.
Для этой группы заболеваний характерно наличие большого количества симптомов (жалоб) при отсутствии органических (анатомических) и биохимических изменений. Другими словами, у человека есть жалобы, но при обследовании объективных причин, объясняющих это состояние, не находят.
Это хорошо или плохо? С одной стороны, хорошо – если заболевание функциональное, то у человека хороший прогноз, т.е. вероятность жизнеугрожающих осложнений минимальна.
Но существуют и негативные стороны этих диагнозов:
- Под маской функциональных могут скрываться серьезные органические заболевания. Успокоенность пациента и врача подобным диагнозом зачастую приводит к поздней постановке верного диагноза. Объем обследования при подобных состояниях должен быть достаточно большим - только исключив ВСЕ причины, врач оставляет диагноз функционального заболевания и рекомендует дальнейшее наблюдение.
- Лечение функциональных болезней носит симптоматический характер, т.е. назначенные препараты устраняют симптомы (например, сердцебиение), но не влияют на причину заболевания. Подобное лечение облегчает жизнь человека, но не решает проблему – не излечивает.
В этой статье мы остановимся подробнее на диагнозе «нейроциркуляторная дистония».
Жалобы, характерные для НЦД (ВСД):
- Ноющие, тянущие боли в области сердца на фоне переутомления, хронического стресса или остро возникшей стрессовой ситуации; данные боли не связаны с физической нагрузкой, их интенсивность не меняется при изменении положения позвоночника. Улучшение состояния происходит после приема сердечных капель «Корвалол», «Барбовал», таблеток «Валидол», «Корвалтаб», «Корвалмент» и т.п.
- Изменчивость частоты сердечных сокращений (чаще в сторону увеличения) и цифр артериального давления (чаще в сторону уменьшения).
- Чувство неудовлетворенности вдохом, стесненного дыхания или нехватки воздуха, частые «тоскливые» вдохи.
- Астенический синдром, проявляющийся слабостью и быстрой утомляемостью во время физических и умственных загрузок.
- Вегетативно-сосудистые кризы с чувством внутренней дрожи, головной болью, головокружением, тошнотой, а иногда и рвотой.
- Субфебрильная температура - колебания температуры тела от 37 до 37,3°С.
- Беспричинная раздражительность, чувство тревоги, нарушение сна.
В зависимости от комплекса жалоб в дифференциальной диагностике используют следующие исследования:
- Общий анализ крови развернутый (с формулой). Исследование помогает определить уровень гемоглобина и исключить наличие анемии или других заболеваний крови, проявляющихся слабостью и сердцебиением.
- Определение уровня глюкозы в крови. Позволяет исключить сахарный диабет. Данное обследование особенно актуально для людей, кровные родственники которых болеют сахарным диабетом второго типа. Астенический синдром часто бывает первым проявлением сахарного диабета.
- Общий анализ мочи. Помогает исключить заболевания почек и мочевыводящих путей, которые могут проявляться субфебрилитетом.
- Электрокардиограмма и эхокардиограмма (УЗИ сердца). Назначаются с целью исключения заболеваний сердца.
- Рентгенография органов грудной клетки. Назначается при дыхательных расстройствах, субфебрилитете, астеническом синдроме с целью исключения туберкулеза легких и других заболеваний дыхательной системы. Дополнительно может быть назначено проведение исследования функции внешнего дыхания, при котором измеряются объем и скорость выдыхаемого воздуха. Таким образом исключается бронхиальная астма и хронические обструктивные заболевания легких.
- Ультразвуковое исследование щитовидной железы, а, при необходимости, и анализ крови на гормоны щитовидной железы. Обследование позволит исключить патологию со стороны щитовидной железы, которая может проявляться болями в области сердца, учащенным сердцебиением, повышенной раздражительностью, плаксивостью, ухудшением памяти, ощущением «комка» в области шеи.
- УЗИ органов брюшной полости. Обследование желудочно-кишечного тракта необходимо при астеническом синдроме, общих проявлениях интоксикации.
- Консультация ЛОР-врача и стоматолога. Исключение очагов хронической инфекции необходимо при состояниях, сопровождающихся субфебрилитетом и астеническим синдромом.
- Консультация невролога. Обследование у невролога проводится для исключения поражения периферических нервов и для уточнения причин возникновения головных болей.
- Обследование на глисты. Данное исследование назначается при наличии астенического синдрома, субфебрилитета, кашля.
- Консультация гинеколога (для женщин), уролога (для мужчин) при наличии субфебрилитета, для исключения инфекций передающихся половым путем и других хронических заболеваний половой системы.
Безусловно, не во всех ситуациях необходимо проведение всех описанных исследований. А в ряде случаев могут понадобиться дополнительные обследования. Процесс дифференциальной диагностики носит последовательный характер – после беседы с пациентом врач определяет первый этап диагностики с минимальным набором исследований, далее в зависимости от полученных результатов при необходимости определяется второй этап диагностического поиска и т.д.
По такому же принципу исключения врач действует и при других функциональных заболеваниях.
Очень бы не хотелось, что бы после прочтения данной статьи вы начали фанатично проводить ЭКГ после каждого случая дискомфорта в области сердца с целью найти органические изменения, но и жить с болью в области сердца, принимать «Валидол» и принципиально не посещать врача – также не лучший вариант. Всегда есть золотая середина и здравый смысл, найти который вам поможет грамотный специалист.
Случай 1 Женщина, 26 лет. Замужем 3 года, детей нет, живет с мужем и его мамой в двухкомнатной квартире. Неоднократно обращалась к терапевту с жалобами на приступы серцебиения, нехватки воздуха, вплоть до удушья, боли в области сердца ноющего характера, возникающие вечером перед сном.
Была обследована: проконсультирована у кардиолога, невролога, пульмонолога. Исключена органическая патология, выставлен диагноз «НЦД». Ощутимого эффекта от лечения не наблюдалось.
По прошествии двух лет, пациентка обратилась ко мне с простудным заболеванием. На вопрос, продолжаются ли приступы, выясняется, что она развелась с мужем, вышла второй раз замуж, и все приступы «как рукой сняло». Объяснение простое: «Мы с новым мужем живем в отдельной квартире, и свекровь не подслушивает под дверью, когда мы ложимся спать».
При исключении органической патологии, при истинном функциональном расстройстве роль психологических факторов выходит на первый план.
В этой ситуации необходимо ответить себе не следующие вопросы:
- Живете ли вы в согласии с собой?
- Заботитесь ли вы о себе в достаточной мере?
- Довольны ли вы своей жизнью?
Первым шагом в такой ситуации должно быть осознание, что именно вы в ответе за свое здоровье. Попытайтесь переосмыслить свой способ жизни – правильно ли вы отдыхаете, рационально ли питаетесь, насколько эффективно способны справляться со стрессами, окружают ли вас нужные вам люди?
Разобраться с подобными проблемами вам может помочь психолог.
Случай 2 Девушка 18 лет. Вызов терапевта на дом. Жалобы: выраженная слабость, апатия, «нет сил встать с кровати», незначительная головная боль. Диагноз НЦД выставлен год назад. Данное ухудшение началось резко, болеет 2-й день. Трижды вызывали скорую помощь. Диагноз: «НЦД». При осмотре видимых изменений со сторон внутренних органов нет. При опросе отрицает употребление каких-либо препаратов, наркотических средств, алкоголя.
Назначен широкий спектр обследований. На момент осмотра родители категорически отказались от госпитализации. Вечером этого же дня началась неукротимая рвота. Девушка была госпитализирована в неврологическое отделение, где провели МРТ головного мозга, в результате чего обнаружена опухоль в затылочной области. В эту же ночь пациентка была прооперирована.
При наличии жалоб и отсутствии причин, их объясняющих, необходимо регулярно обследоваться. Желательно наблюдаться у одного врача, который сможет оценивать ситуацию в динамике, а, следовательно, управлять ею.
Случай 3 Молодой человек, 19 лет. На осмотре с мамой. Жалобы на боли в области сердца, слабость, приступы сердцебиения. Плохо себя чувствует около месяца. Учится в ПТУ. Полностью обследован, проконсультирован кардиологом, выставлен диагноз «НЦД». Назначены общеукрепляющие препараты. Должного эффекта нет. Мама настаивает на консультации в институте кардиологии. Повторно спрашиваю про вредные привычки, на что мама отвечает, что ее сын не пьет и не курит. Молодой человек сидит «потупив взор». Предлагаю прийти на прием без мамы. На следующий день молодой человек приходит ко мне на прием и спрашивает: «Наталья Алексеевна, а у меня может болеть сердце из-за того, что я курю драп в течение последних четырех лет?»
Вегетососудистая дистония (ВСД) - симптомы и лечение
Что такое вегетососудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной Анны Викторовны, невролога со стажем в 17 лет.
Над статьей доктора Патриной Анны Викторовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
От редакции: вегето-сосудистая дистония (ВСД) — устаревший диагноз, которого нет Международной классификации болезней (МКБ-10). Дисфункция вегетативной нервной системы не является заболеванием сама по себе. Симптомы, при которых зачастую ставят диагноз ВСД, говорят о спектре заболеваний, для обнаружения которых нужна дополнительная диагностика. Некоторые из этих заболеваний — неврозы , панические атаки , тревожно-депрессивные расстройства — относятся к проблемам психиатрического профиля. Более корректным и современным термином для части расстройств, относимых к ВСД, является «соматоформная вегетативная дисфункция нервной системы». Этот диагноз идёт в МКБ-10 под кодом F 45.3.
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
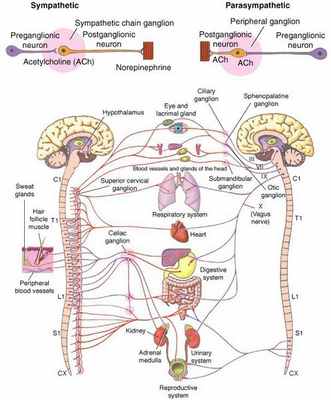
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегетососудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
Читайте также:
