Саркоидоз. Гистопатология саркоидоза кожи
Добавил пользователь Alex Обновлено: 27.01.2026
Саркоидоз - гранулематозное заболевание поражающее различные органы и системы и имеющее широкий спектр как клинических так и радиологических проявлений. Данная публикация является обзорной и содержит только общие положения.
Эпидемиология
Хотя саркоидоз может возникнуть в любом возрасте, чаще всего манифестация заболевания происходит в молодом и среднем возрасте, 20-40 лет. Немного чаще встречается у женщин [1,3]. Заболеваемость саркоидозом среди светлокожего населения США составляет 10—14 случаев на 100 000 человек, среди афроамериканцев — 36—64, в Европе — 40 случаев на 100 000 населения [4].
Клинические проявления
Клиническая картина вариабельная, а диагноз может быть выставлен по совокупности клинических и радиологических признаков.
- у половины пациентов встречается бессимптомное течение заболевания
- у оставщейся части развиваются респираторные (напр. кашель и диспноэ) и кожные (напр. узловая эритема, макулопапулёзные изменения, lupus pernio («ознобленная волчанка»), «саркоидоз в рубце») проявления заболевания [3]
- относительно часто встречается поражение слезных и слюнных желез
- приблизительно у 5% пациентов развивается поражение центральной нервной системы [4]
Гистология и положительный тест Квейма — Зильцбаха позволяют подтвердить диагноз [3]. биохимические маркеры:
- повышение уровня ангиотензин-превращающего фермента (АПФ)
- 40% ложно негативное
- 10% ложно позитивное 3
Патология
Саркоидоз — это заболевание неизвестной этиологии, поражающее различные органы и системы и характеризующееся формированием гранулем во всех пораженных тканях. Гранулемы могут спонтанно разрешаться или прогрессировать в фиброз. Считается, что в основе патогенеза лежат нарушения регуляции иммунного ответа, в частности клеточного иммунного ответа [3].
Найденные при саркоидозе ДНК и РНК мико- и проприоновых бактерий может указывать на инфекционный компонент [4].
Гистология
Характерные (но не патогномоничные) гистологические особенности включают:
- неказеозные эпителиоидные гранулемы
- тельца Шаумана: содержащие слоистые обызвествления
- астероидные тельца
Диагностика
Лимфатические узлы шеи
Поражение лимфатических узлов шеи встречается у 1/3 пациентов с саркоидозом и проявляется в виде пальпируемой лимфааденопатии. Шейный лимфатические узлы заднего треугольника поражаются чаще, чем лимфатические узлы переднего треугольника. Увеличенные лимфатические узлы как правиль дискретные, подвижные и неплотные. Разспознание шейной лимфааденопатии при визуализации важно для планирования биопсии. Однако данные визуализации при этом не специфичны [5].
Грудная клетка
У 90% пациентов встречается поражение легких (хотя большая часть из них имеет бессимптомное течение). На основе типов проявления заболевания разработана рентгенологическая классификация для стадирования саркоидоза [3].
Рентгенография
Компьютерная томография
- утолщение аксиального интерстиция
- перилимфатические узелки, признак "чёток" (узелковое утолщение интерстиция)
- поражение по ходу междолевой плевры, междольковых перегородок, субплевральных зон
- ретикулярный патерн
- фиброзные изменения в верхних отделах с тракционными бронхоэктазами
Литература
- Collins J, Stern EJ. Chest radiology, the essentials. Lippincott Williams & Wilkins. (2007) ISBN:0781763142
- Nakatsu M, Hatabu H, Morikawa K et-al. Large coalescent parenchymal nodules in pulmonary sarcoidosis: "sarcoid galaxy" sign. AJR Am J Roentgenol. 2002;178 (6): 1389-93.
- Miller BH, Rosado-de-christenson ML, Mcadams HP et-al. Thoracic sarcoidosis: radiologic-pathologic correlation. Radiographics. 1995;15 (2): 421-37.
- Smith JK, Matheus MG, Castillo M. Imaging manifestations of neurosarcoidosis. AJR Am J Roentgenol. 2004;182 (2): 289-95.
Koyama T, Ueda H, Togashi K, Umeoka S, Kataoka M, Nagai S. Radiologic manifestations of sarcoidosis in various organs. (2004) Radiographics : a review publication of the Radiological Society of North America, Inc. 24 (1): 87-104. doi:10.1148/rg.241035076 - Pubmed
Саркоидоз. Гистопатология саркоидоза кожи
Саркоидоз. Гистопатология саркоидоза кожи
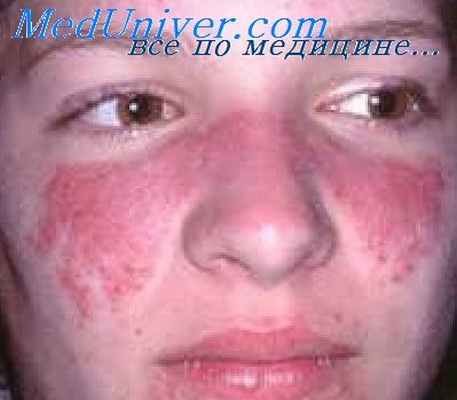
Саркоидоз является системным заболеванием, поражающим многие органы. Часто поражается и кожа. Общепринято делить саркоидоз кожи на четыре типа: 1) саркоид Бека (Воеск), 2) подкожный саркоид Дарье-Руоси (Roussy), 3) ознобленная волчанка Бенье (lupus pernio), 4) эритродермический саркоид.
Саркоид Бека — наиболее частый тип кожного саркоидоза — характеризуется мягкими внутрикожными узелками, узлами или бляшками коричневато-красного цвета. Центр элементов может заживать с образованием кольцевидных фигур. Высыпания не изъязвляются.
Подкожные саркоиды Дарье-Руоси представляют собой подкожные узлы, которые часто достигают нескольких сантиметров в диаметре и никогда не вскрываются. Покрывающая их кожа имеет нормальный или синевато-красный цвет.
Ознобленная волчанка Бенье характеризуется мягкими узлами и инфильтрированными бляшками фиолетового цвета, на поверхности которых имеются многочисленные телеангиэктазии.
Эритродермический саркоид характеризуется большими, резко очерченными, слегка шелушащимися бляшками коричневато-красного цвета; инфильтрация бляшек незначительна или совсем отсутствует [Левер и Фрейман; Уигли и Муссо (Wigley, Musso)]. Следует отметить, что саркоид Шпиглера-Фендта (Spiegler, Fendt) не относится к группе capкоидоза, а представляет собой лимфоидную гиперплазию, возможно, близкую к лимфоме.В отечественной литературе есть ряд работ по вопросу о саркоиде Бека, в том числе исследования П. А. Павлова (Русский журнал кожных и венерических болезней, 1903, № 9 и 10), В. И. Теребинскою (Русский журнал кожных и венерических болезней, 1906, № 1, 2, 3 и 4), Д. П. Крупникова (Русский вестник дерматологии, 1926, № 7) и др.
Исследования Л. Н. Мурзина (1891), Я. Н. Соколова (1903), А. А. Боголепова (1910), И. Н. Олесова и А. М. Левина (1929) касаются ознобленной волчанки Бенье-Теннесона (Tenneson). Большинство авторов, в том числе В. П. Теодорович (Советский вестник дерматологии, 1931, № 2) и З. Н. Гржебин (Советский вестник венерологии и дерматологии, 1934, № 8), посвятившие этому вопросу специальные работы, считают, что саркоид Бека и ознобленная волчанка являются клиническими разновидностями одного заболевания. Подкожные саркоиды Дарье-Русси по существу представляют собой глубокую разновидность саркоида Бека.
В отношении же узелковых и узловатых саркоидов Дарье сам Дарье указал в названии этой формы на ее близость к уплотненной эритеме Базена («Sarcoides se rapprochant de l'erytheme indure»). Что касается выделяемого автором в специальный тип эритродермического саркоида, то мы для этого не видим основания, — последний представляет собой одну из клинических разновидностей саркоида Бека. Я совместно с А. К. Якубсоном наблюдал больного диффузно-инфильтрирующей формой саркоида Бека, причем частично процесс имел эритродермический характер.
![саркоидоз кожи]()
Гистопатология саркоидоза кожи
Гистологическая картина одинакова при всех четырех формах кожного саркоидоза. Как и при поражениях внутренних органов, она характеризуется наличием ограниченных островков эпителиоидных клеток — так называемых эпителиоидноклеточных бугорков.
При саркоиде Бека островки эпителиоидных клеток локализуются преимущественно в дерме, при саркоиде Дарье-Русси — главным образом в подкожной жировой ткани. В прогрессирующих высыпаниях саркоидоза в островках эпителиоидных клеток содержится небольшое количество гигантских клеток Лангханса, а иногда они совсем не обнаруживаются. Незначительное, а иногда и умеренное количество лимфоцитов имеется главным образом у краев эпителиоидноклеточных островков. Казеозный некроз почти никогда не обнаруживается. В редких случаях нерезко выраженный некроз отмечается в центре эпителиоидноклеточных островков.
При применении соответствующих красок обнаруживается ретикулярная сеть, окружающая островки эпителиоидных клеток и проникающая в них. Степень густоты этой сети различна. В большинстве участков ретикулярные волокна имеют тенденцию окружать почти каждую эпителиоидную клетку, в других участках волокна концентрируются по периферии, оставляя центральные участки относительно свободными.
В фазе заживления обнаруживается увеличение фиброза, начинающееся обычно на периферии островков и приводящее к замещению эпителиоидных клеток и лимфоцитов соединительной тканью. В таких высыпаниях может наблюдаться постепенное превращение ретикулярных волокон в коллагеновые. В этой стадии обычно обнаруживается умеренное количество гигантских клеток большой величины и неправильной формы, почему они больше напоминают гигантские клетки инородных тел, чем гигантские клетки типа Лангханса.
Иногда они содержат так называемые включения Шаумана (Schaumann) — тельца круглой или овальной формы с двойными контурами, расщепленные и часто кальцифицированные (Шауман, 1941).В других случаях внутри гигантских клеток обнаруживаются астероидные включения (Левер и Фрейман). Значение телец Шаумана и астероидных включений еще не установлено. И те, и другие не специфичны для саркоидоза, так как тельца Шаумана могут быть также при бериллиозе, а астероидные тельца встречаются при гранулёмах, особенно при гранулемах инородных тел.
Дифференциальный диагноз между саркоидозом и туберкулезной волчанкой может быть очень трудным в тех случаях, когда островки содержат значительную примесь лимфоцитов.Гистологическая картина саркоидоза идентична изменениям в кожных гранулемах при системном бериллиозе и при туберкулоидной проказе. Однако при последнем заболевании эпителиоидноклеточные островки обычно расположены вокруг пораженных нервов в дерме и в подкожной жировой клетчатке.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Саркоидоз кожи
Саркоидоз — это хроническая воспалительная патология, способная поражать почти все органы. Отличительной особенностью заболевания является появление гранулем. Это клеточные образования в виде плотных узелков. Одной из форм данной патологии является саркоидоз кожи. Если у пациента появились высыпания, то ему необходима диагностика всего организма, так как чаще всего недуг поражает сразу несколько органов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
![Онлайн-консультация врача в Московской клинике]()
Симптомы саркоидоза кожи
Данной патологии характерно ярко выраженное протекание. У пациентов, больных саркоидозом, появляются гранулемы на разных участках тела. Цвет кожи около носа, глаз, на руках, ногах и спине может меняться. Высыпания обычно сохраняются длительное время. Кожа сильно обезображивается и теряет свою эстетическую привлекательность. У больного саркоидозом могут появиться:
- шишки;
- язвы;
- узловатая эритема.
У некоторых пациентов развивается ознобленная волчанка. Ей характерны фиолетовые выпуклые пятна. Узловатая эритема представляет собой воспалительный процесс, в ходе которого на нижних конечностях появляются кожные образования красного цвета. Высыпания приносят пациентам болезненные ощущения. Основными признаками саркоидоза кожи, помимо появления гранулем, являются:
- зуд;
- повышенная температура;
- дискомфорт в суставах.
Патология приводит не только к ухудшению физического здоровья, но и оказывает влияние на психическое состояние. Довольно часто пациенты с саркоидозом кожи впадают в депрессию. Нервное расстройство способствует образованию новых гранулем.
Причины
По статистике саркоидоз кожи чаще всего встречается у женской половины человечества. Данное заболевание является неифекционной патологией. Саркоидоз кожи не передается от больного человека к здоровому. Среди специалистов нет единого мнения по поводу факторов, провоцирующих развитие данной патологии. Ученые выделили три основных причины, которые способствуют появлению саркоидоза кожи:
- генетическая;
- экологическая;
- иммунологическая.
Специалисты довольно часто обнаруживают данное заболевание у пациентов, проживающих в районах с загрязненной атмосферой. Гранулемы являются патологической реакцией организма на воздействие различных факторов окружающей среды. Саркоидоз может появиться у близнецов в результате изменения состава крови.
Какой врач лечит саркоидоз кожи?
Если у пациента возникли кожные образования, напоминающие гранулемы, то ему срочно необходимо обратиться в медицинское учреждение. Постановкой диагноза и лечением патологии должен заниматься опытный специалист. Пациенту при появлении высыпаний необходимо обратиться к:
Случай рубцового саркоидоза
Саркоидоз представляет собой хроническое воспалительное гранулематозное заболевание, этиология которого до сегодняшнего дня неизвестна. Саркоидоз характеризуется поражением различных органов и систем (легких, медиастенальных лимфатических узлов, кожи, глаз, костной системы). Рубцовый саркоидоз появляется в местах старых рубцов и является редкой формой кожного саркоидоза. Также данное поражение кожи встречается при системном саркоидозе и достаточно трудно диагностируется.
Клинический случай
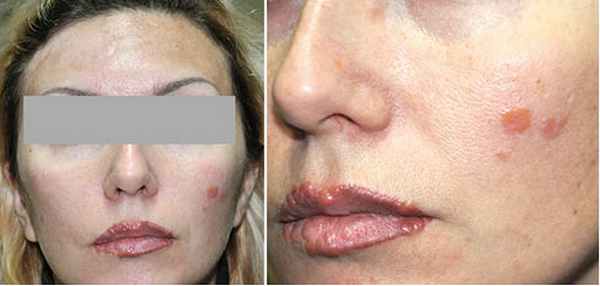
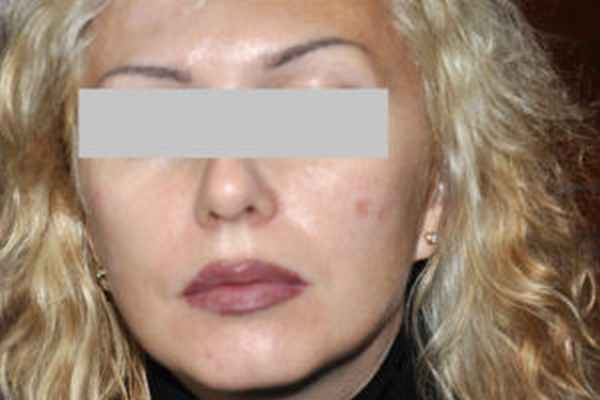
Пациентка М., 1975 г., обратилась с жалобами на появление высыпаний на коже лба, переносицы, в области щек и красной каймы губ. Первые кожные элементы на красной кайме губ появились 5 лет назад, через год после татуажа. После обращения к дерматологу был установлен диагноз «Вирусные бородавки» и проведена криодеструкция образований, которые через время после удаления появились вновь. Неоднократно проводилась электрокоагуляция, лазерная коагуляция, однако лечение было неэффективным – после каждого удаления через время отмечался рецидив высыпаний.
Из анамнеза выяснилось, что с 2002 г. пациентка находится на диспансерном учете по поводу саркоидоза легких и однократно получила курс терапии, включающий тиосульфат натрия 30%, витамин Е, полькортолон в дозе 4 мг в сутки в течение 2 нед. Последние 5 лет дополнительной терапии не получала.
Рис. 1. Пациентка М., 1975 г.: множественные гранулематозноые высыпания на коже лица и красной каймы губ
![KIAI17-sD_3437_f1.jpg]()
Рис. 1. Пациентка М., 1975 г.: множественные гранулематозноые высыпания на коже лица и красной каймы губ
Рис. 2. Пациентка М., 1975 г.: дерматоскопия высыпаний на коже красной каймы губ (а) и коже щеки (б) – феномен «яблочного желе»
Рис. 2. Пациентка М., 1975 г.: дерматоскопия высыпаний на коже красной каймы губ (а) и коже щеки (б) – феномен «яблочного желе»
Объективно при осмотре на коже лица в области лба и щек множественные желтоватого цвета гранулематозные высыпания и рубцы после деструкции. По краю красной каймы губ на месте предшествующего татуажа множественные гранулематозные высыпания розово-желтого цвета (рис. 1). При проведении дерматоскопии определялся признак «яблочного желе» (рис. 2).
Результаты клинико-лабораторных и инструментальных методов исследований
Клинический анализ крови: СОЭ – 6 мм/ч, гемоглобин (HGB) – 129 г/л, эритроциты (RBC) – 3,89х10 12 /л, гематокрит (HCT) – 0,38L/L, средний объем эритроцита (MCV) – 98 фл, среднее содержание гемоглобина в эритроците (MCH) – 33,2 пг, средняя концентрация гемоглобина в эритроците (MCHC) – 339 г/л, ширина распределения эритроцитов (RDW) – 10,9%, цветной показатель – 0,99, тромбоциты (PLT) – 203х10 9 /л, средний объем эритроцита – 10,6 фл, лейкоциты (WBC) – 7,1х10 9 /л, лимфоциты (LYM) – 22,2%, лимфоциты абс. количество (LYM) – 1,57 г/л, моноциты (MON) – 7,4%, моноциты абс. количество (MON) – 0,52 г/л, эозинофилы (EOS) – 1,3%, эозинофилы абс. количество (EOS) – 0,09 г/л, базофилы (BAS) – 0,5%, базофилы абс. количество (BAS) – 0,04 г/л, палочкоядерные нейтрофилы – 5,0%, сегментоядерные нейтрофилы – 63,6%, тромбокрит (PCT) – 0,215%.
Биохимический анализ крови: кальций – 2,45 ммоль/л, ангиотензинпревращающий фермент (АПФ, АСЕ) – 65 Ед/л, глюкоза – 3,31 ммоль/л, общий белок – 75,07 г/л, билирубин общий – 16,21 мкмоль/л, билирубин прямой – 2,38 мкмоль/л, билирубин непрямой – 13,8 мкмоль/л, гамма-глутамилтрансфераза – 16 Ед/л, АлАТ – 10,0 Ед/л, АсАТ – 18 Ед/л, щелочная фосфатаза – 57,6 Ед/л, холестерин – 7,20 ммоль/л.
Анализ крови на сифилис: иммуноферментный анализ (ИФА) на сифилис – результат отрицательный, реакция пассивной гемагглютинации (РПГА) – отрицательная, реакция микропреципитации (РМП) с активной и инактивированной сывороткой – отрицательная.
Антитела к ВИЧ 1/2 – не обнаружены.
Ультразвуковое исследование органов брюшной полости: печень: правильно расположена, обычной формы, не выступает из-под края реберной дуги. Структура паренхимы однородна. Эхогенность и звукопроводимость паренхимы не изменены. Очаговых образований не выявлено. Внутрипеченочные желчные протоки и печеночные вены не расширены. Воротная вена не расширена. Желчный пузырь обычных размеров, стенки не изменены, конкрементов в просвете не выявлено. Холедох не расширен. Поджелудочная железа обычных размеров: головка – 31 мм (норма 11–32 мм), тело – 12 мм (норма 4–21 мм), хвост – 21 мм (норма 7–35 мм). Структура паренхимы однородна. Эхогенность паренхимы обычная. Панкреатический проток не расширен. Селезенка не увеличена, расположена типично, контуры ровные, паренхима однородна. Почки: расположены типично, нормальной формы и размеров. Толщина паренхимы во всех отделах в пределах возрастной нормы. Эхогенность паренхимы обычная. Кортико-медуллярная дифференциация сохранена. Лоханки расширены до 1 мм. Мочеточники расширены до 3 мм. Через 20 мин после опорожнения мочевого пузыря пиелоуретероэктазия не отмечается. Мочевой пузырь обычной формы, стенки ровные. Патологических включений не выявлено. Объем мочевого пузыря в момент исследования – 328 мл. Остаточной мочи нет. Заключение: признаки пузырномочеточникового рефлюкса.
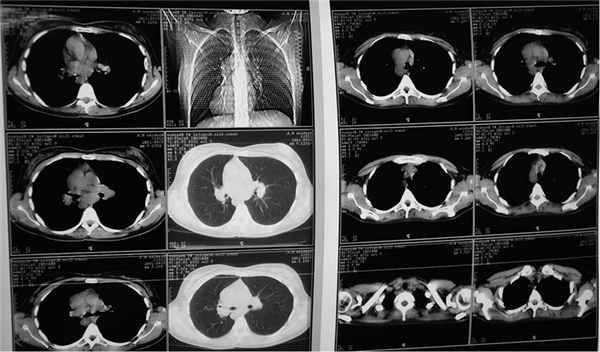
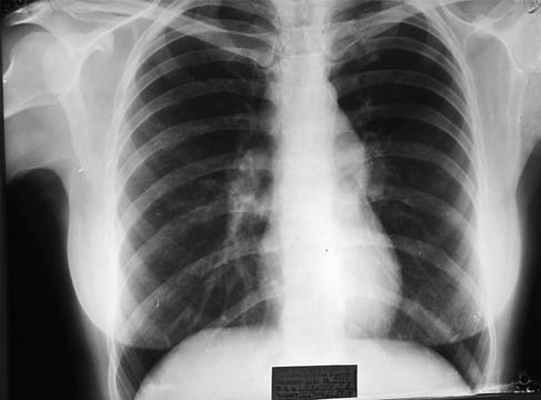
Рис. 3. Пациентка М., 1975 г.: КТ ОГК: усиление и деформация легочного рисунка, преимущественно в базальных отделах легких, увеличение, расширение срединных структур за счет лимфаденопатии
![KIAI17-sD_3437_f3.jpg]()
Рис. 3. Пациентка М., 1975 г.: КТ ОГК: усиление и деформация легочного рисунка, преимущественно в базальных отделах легких, увеличение, расширение срединных структур за счет лимфаденопатии
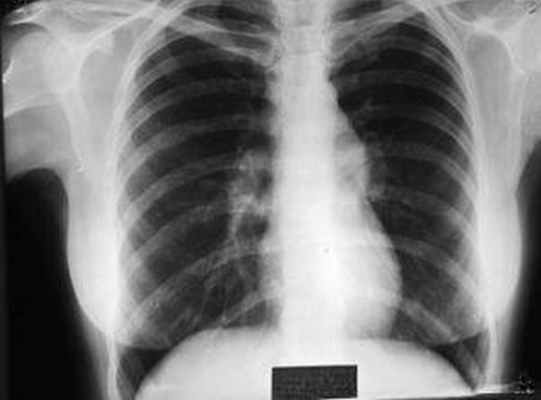
Рентгенологическое исследование органов грудной клетки (ОГК): на обзорной рентгенограмме ОГК легкие без очаговых и инфильтративных изменений. Легочный рисунок диффузно усилен, обогащен, деформирован, с участками обызвествления. Корни легких малоструктурные, повышенной интенсивности. Срединная тень расширена за счет лимфоаденопатии. Реберно-диафрагмальные синусы свободные. Сердце расширено в поперечнике влево за счет гипертрофии левого желудочка. Заключение: саркоидоз легких. Без отрицательной динамики (рис. 3).
Компьютерная томография (КТ) ОГК:
- 2004 г.: легкие без очаговых и инфильтративных изменений. Легочный рисунок не изменен. Трахея свободно проходима, не смещена. Главные бронхи свободно проходимы, не смещены. Паратрахеальные лимфоузлы увеличены до 13 мм, бифуркационные – с образованием конгломератов размерами до 40x30 мм, парааортальные – 45x32 мм, бронхопульмональные, больше справа, – до 16 мм. Заключение: лимфаденопатия медиастинальных и бронхопульмональной групп.
![KIAI17-sD_3437_f4-300x222.jpg]()
Рис. 4. Пациентка М., 1975 г.: рентгенологическое исследование ОГК: легочный рисунок диффузно усилен, обогащен, деформирован, с участками обызвествления. Корни легких малоструктурны, повышенной интенсивности
![KIAI17-sD_3437_f4.jpg]()
Рис. 4. Пациентка М., 1975 г.: рентгенологическое исследование ОГК: легочный рисунок диффузно усилен, обогащен, деформирован, с участками обызвествления. Корни легких малоструктурны, повышенной интенсивности
Патогистологическое исследование иссеченного участка кожи лба и красной каймы губ: микроскопически в образцах – гранулематозное поражение кожи. Характер строения гранулем позволяет предположить наличие саркоида с поражением вышеуказанных тканевых структур.
Проба Манту – отрицательная.
После консультации пульмонолога назначена терапия системными глюкокортикостероидами (ГКС; преднизолон), местно – лечение ГКС-мазями. Через 3 мес отмечался регресс высыпаний на коже лица.
Саркоидоз представляет собой хроническое полиорганное заболевание неизвестной этиологии, характеризующееся образованием неказеозных гранулем в пораженных органах. Кожные проявления относительно редки и составляют 20–35%. Они делятся на две группы: специфические и неспецифические.
Специфические кожные проявления имеют вид пятен, папул, узелков, бляшек, подкожных узелков, инфильтративных рубцов и ознобленной волчанки. Неспецифические – проявляются в виде кальцификации, мультиформной эритемы, почесухи и синдрома Свита. Поскольку саркоидоз кожи имеет много вариантов, диагноз установить достаточно трудно. Для установления диагноза важна комплексная оценка клинических, гистопатологических и лабораторных исследований.
По данным Marchell R.M. и соавт., у 29% пациентов с кожным саркоидозом высыпания начинаются как рубцовые поражения. Янардаг и др. сообщают о возникновении рубцового саркоида в местах травмы – после внутримышечной инъекции, татуировки, венопункции, на месте высыпаний после перенесенного опоясывающего герпеса. Ряд авторов указывает, что причиной рубцового саркоида является предыдущее загрязнение старых рубцов инородными телами, что можно рассматривать как гранулемы инородного тела.
Дифференциальная диагностика рубцового саркоида
Легочные нарушения, как известно, встречаются чаще у пациентов с ознобленной волчанкой и рубцовым саркоидозом, чем у пациентов с другими вариантами саркоидоза кожи. Симптомы рубцового саркоидоза могут помочь обнаружить системное поражение, особенно поражение легких. Рубцовый саркоидоз без других поражений кожи встречается редко. Латентный период до реактивации старых кожных рубцов составляет от 6 мес до 59 лет. Дифференциальная диагностика рубцового саркоидоза включает инфекционные дерматологические заболевания, сифилис, болезнь Крона, розацеа, гранулемы инородного тела и келоидные рубцы.
![KIAI17-sD_3437_f5-300x200.jpg]()
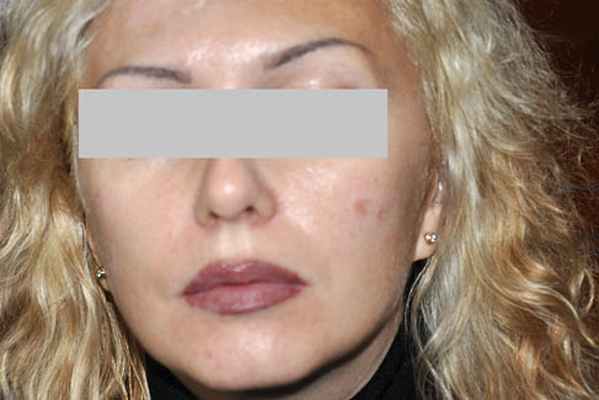
Рис. 5. Пациентка М., 1975 г.: рубцовый саркоидоз: регресс высыпаний через 3 мес после проведенной терапии
![KIAI17-sD_3437_f5.jpg]()
Рис. 5. Пациентка М., 1975 г.: рубцовый саркоидоз: регресс высыпаний через 3 мес после проведенной терапии
Саркоидоз имеет крайне неоднородную клиническую картину и, таким образом, определяется как «великий имитатор». При подозрении на саркоидоз рубца биопся берется из реактивированного старого шрама и может быть подтверждена после проведения гистологического исследования.
Лечение и прогноз саркоидоза кожи зависит в первую очередь от системности поражений. Топические ГКС могут быть эффективны при изолированном саркоидозе рубца. В случае системного поражения эффективны системные ГКС, гидроксихлорохин, метотрексат, тетрациклин, изотретиноин, пентоксифиллин, аллопуринол, витамин D, талидомид, азатиоприн, циклофосфамид, микофенолятмофетил и ингибиторы фактора некроза опухолей.
В описанном клиническом случае пациентка продемонстрировала положительный ответ на системную и местную терапию ГКС, о чем свидетельствует регресс как кожной симптоматики (рис. 5), так и улучшение со стороны легких при последующем рентгенологическом исследовании.
1. Савоськина В.О. Саркоидоз кожи (болезнь Бенье—Бека—Шауманна) // Клінічна імунологія. Алергологія. Інфектологія. – 2014. – Спецвипуск № 8 (77). – С. 15–18.
2. Савоськина В.О. Случай язвенно атрофической формы саркоидоза // Клінічна імунологія. Алергологія. Інфектологія. – 2015. – Спецвипуск № 1. – С. 60–62.
4. Mahajan VK, Sharma NL, Sharma RC, Sharma VC.Cutaneous sarcoidosis: clinical profile of 23 Indian patients. Indian J Dermatol Venereol Leprol. 2007; 73:16-21.
5. Manz LA, Rodman OG. Reappearance of quiescent scars. Sarcoidosis. Arch Dermatol. 1993; 129:105-8.
6. Chudomirova K, Velichkova L, Anavi B, Arnaduova M. Recurrent sarcoidosis in skin scars accompanying systemic sarcoidosis. J Eur Acad Dermatol Venereol. 2003; 17:360-1.
7. Hanno R, Needelman A, Eiferman RA, Callen JP. Cutaneous sarcoidal granulomas and the development of systemic sarcoidosis. Arch Dermatol. 1981; 117:203-7.
8. Samtsov AV. Cutaneous sarcoidosis. Int J Dermatol. 1992; 31:385-91.
9. Lodha S, Sanchez M, Prystowsky S. Sarcoidosis of the skin: a review for the pulmonologist. Chest. 2009; 136:583-96.
10. Marchell RM, Judson MA. Chronic cutaneous lesions of sarcoidosis. Clin Dermatol. 2007; 25:295-302.
11-21: список литературы находится в редакции
Випадок рубцевого саркоїдозу
В.О. Савоськіна
Резюме
Розвиток саркоїдної гранульоми в ділянці застарілих рубців є рідкісною формою маніфестаціі шкірного саркоїдозу. В статті наведено клінічний випадок 42-річної жінки, у якої розвинувся саркоїдоз в місцях застарілих рубців після татуажу губ. При біопсії були виявлені ділянки гранулематозної тканини без казеозного некрозу, характерні для саркоїдозу. Комп’ютерна томографія органів грудної клітки виявила посилення і деформацію легеневого малюнку, переважно в базальних відділах легень, збільшення, розширення серединних структур за рахунок лимфаденопатії без вогнищ ураження в легенях. Після застосування короткого курсу системних і місцевих кортикостероїдів у пацієнтки відзначався успішний регрес шкірного саркоїдозу.
Ключові слова: шкірний саркоїдоз, дерматоскопія, лікування.
The case of cicatricial sarcoidosis
V.О. Savoskyna
Abstract
Infiltration of sarcoid granuloma in old cutaneous scars is one of the uncommon cutaneous manifestations of sarcoidosis. Here, we report the case of a 42-year-old female who presented with swelling and irritation in 5 old scars after tattoo. An incisional scar biopsy revealed noncaseating granulomas consistent with sarcoidosis. High-resolution CT (HRCT) revealed right paratracheal, both hilar, paraaortic, and subcarinal lymphadenopathy without any nodular densities in both lung fields. Successful regression of cutaneous inflammation was achieved using a short course of oral and topical steroids.
Key words: cutaneous sarcoidosis, dermoscopy, treatment.
Случай язвенно-атрофической формы саркоидоза кожи
![]()
Саркоидоз представляет собой хроническое мультисистемное заболевание неизвестной этиологии, сопровождается развитием неказеозных гранулем. Кожные поражения наблюдаются у 20–35% пациентов и классифицируются как специфические и неспецифические.
К специфическим очагам относятпятнистые, папулезные, узловатые, бляшкообразные и подкожные очаги.
Клинические формы:
- саркоид Бека (мелкоузелковый саркоид, диффузно-инфильтративный саркоид);
- ознобленная волчанка Бенье–Теннисона;
- ангиолюпомы;
- рубцовый и язвенный саркоид.
К неспецифическим кожным поражениям относят неспецифические реактивные проявления без саркоидных гранулем:
- узловатую эритему;
- синдром Лефгрена;
- синдром Хеерфордта.
Хотя саркоидоз кожи не является редкостью, язвенно-атрофические поражения встречаются очень редко.
Язвенные поражения, как правило, наблюдаются у афроамериканцев, чаще у женщин. Преимущественно очаги локализуются на нижних и верхних конечностях. Клинически язвенный саркоидоз представляет собой очаги с участками атрофии, напоминающие липоидный некробиоз, и язвы с некротическим основанием, с участками гиперпигментации и серозно-гнойным отделяемым. Язвенный саркоидоз связан с системным поражением.
Сотрудники университета Джона Хопкинса (Мэриленд, США) провели ретроспективный анализ 147 случаев саркоидоза кожи в период с июня 1989 г. по май 2002 г., подтвержденных многократной биопсией кожи. В 7 случаях были обнаружены язвенно-атрофические саркоидные изменения. Все эти пациенты были афроамериканцами (5 женщин и 2 мужчин). У всех больных язвы были окружены некробиотическими липоидоподобными бляшками на претибиальных поверхностях. Во всех случаях у пациентов были другие проявления саркоидоза на коже и слизистых оболочках, у большинства обнаруживались поражения внутренних органов. Комбинированная иммуносупрессивная и иммуномодулирующая терапия была эффективна во всех случаях язвенного саркоидоза. Авторы отметили, что язвенный вариант саркоидоза кожи пока изучен мало.
Травмы, наложение на атрофические бляшки являются основным механизмом развития этого редкого варианта кожных проявлений саркоидоза (Yoo S.S. et al., 2004). Был опубликован клинический случай: у 30-летнего чернокожего мужчины, у которого был генерализованный саркоидоз кожи, многие из кожных элементов имели поверхностное изъязвление. Экссудативный характер этих изменений был, вероятно, следствием рецидивирующей бактериальной инфекции. Эффективным оказалось пероральное применение антибиотиков, преднизолона и гидроксихлорохина сульфата (Schwartz R.A. et al., 1982).
Дерматологи из Швейцарии наблюдали 73-летнюю больную, страдавшую саркоидозом кожи в течение 25 лет без поражения других органов. Кожные изменения начались с эритематозных дисковидных изменений, которые стали изъязвляться на ногах в течение последнего полугодия. Венозной недостаточности и других причин для образования язв выявлено не было. Гистология биоптатов, взятых с туловища и тканей, окружавших язвы, выявила типичные неказеифицирующие гранулемы. Системных изменений не было, имели место только лейкопения и несколько повышенный уровень АПФ сыворотки крови (Streit M. et al., 2001).
Клинический случай
Пациент А., 1962 г. р., был направлен на кафедру дерматовенерологии и ВИЧ/СПИДа ХМАПО для уточнения диагноза.
Болеет с детства, ухудшение отмечает с 1980 г. после прохождения службы в армии (после переохлаждения). Ухудшение отмечает в осенне-зимний период (появляются гнойничковые высыпания), сильные боли в очаге поражения, улучшение в летнее время. Тактильная, температурная и болевая виды чувствительности сохранены. Неоднократно лечился у дерматологов по поводу хронической пиодермии. Многократно получал антибактериальную терапию, проводилась криодеструкция очагов – без улучшения. В 2004–2005 гг. проходил об следование в противотуберкулезном диспансере по поводу заболевания легких, диагноз «Туберкулез легких» был исключен. С 2005 г. находится на учете и лечении по поводу диагноза «Бронхиальная астма, III ступень, персистирующая средней тяжести, гормонозависимая, неконтролируемая, обострение. Эмфизема, пневмосклероз. ЛН II ст. Хроническое легочное сердце. СН I ст.». Неоднократно получал системные кортикостероиды (преднизолон) короткими курсами – улучшения дерматологического заболевания не наблюдалось.
Результаты обследования
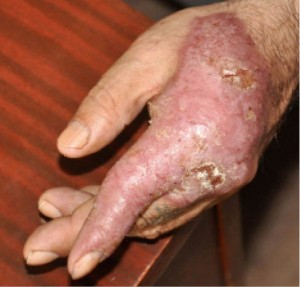
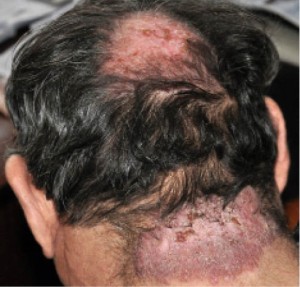
При осмотре кожных покровов: на коже левой кисти красновато-бурая бляшка с изъязвлениями, серозно-гнойными корками. Отмечается глубокое поражение кожи с вовлечением всех тканей кисти и развитием анкилоза мелких суставов указательного пальца левой кисти (рис. 1). Очаг медленно увеличивается в размере в течение 35 лет. Края бляшки четко отграничены от окружающей кожи и гиперпигментированы.
![Рис. 1. Саркоидоз кожи в области левой кисти (здесь и далее – фото предоставлены автором)]()
Рис. 1. Саркоидоз кожи в области левой кисти
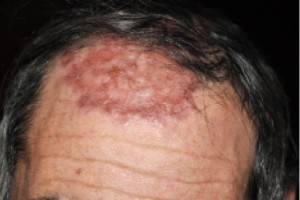
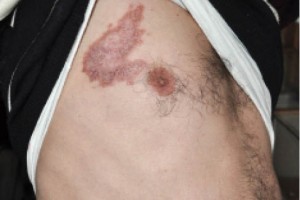
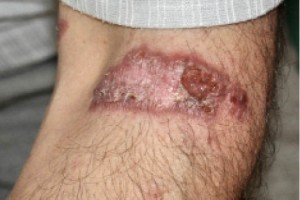
(здесь и далее – фото предоставлены автором)На коже волосистой части головы имеется очаг рубцовой алопеции (псевдопелада Брока) красновато-бурого цвета с корками и язвенными элементами. Такие же очаги поражения отмечаются в области лба, затылка, туловища и верхних конечностей (рис. 2–6).
![Рис. 2. Язвенно-атрофическая форма саркоидоза кожи в области волосистой части головы, затылка, шеи]()
Рис. 2. Язвенно-атрофическая форма саркоидоза кожи
в области волосистой части головы, затылка, шеи![Рис. 3. Язвенно-атрофическая форма саркоидоза кожи в области лба]()
Рис. 3. Язвенно-атрофическая форма саркоидоза кожи
в области лба![Рис. 4. Язвенно-атрофическая форма саркоидоза кожи в области туловища]()
Рис. 4. Язвенно-атрофическая форма саркоидоза кожи
в области туловища![Рис. 5. Язвенно-атрофическая форма саркоидоза кожи левой верхней конечности]()
Рис. 5. Язвенно-атрофическая форма саркоидоза кожи
левой верхней конечностиРис. 6. Дерматоскопия очага: неоваскуляризация, на розовом фоне имеются точки желтоватого цвета
Посев и соскоб на грибы с очагов поражения: патогенные грибы не обнаружены.
В бактериологическом посеве из очагов на коже выделен Staphylococcus aureus 10 6 КОЕ/мл, Staphylococcus haemolyticus 10 5 КОЕ/мл.
Серологическое исследование на сифилис: ИФА на сифилис – отрицательный, РПГА – отрицательная, экспресс-реакция с активной и инактивированной сывороткой – отрицательная.
Антитела к ВИЧ-1/-2: отрицательные.
Антитела к возбудителю туберкулеза: ОП зр 0,266 – отрицательный (ОП кр=0,316).
LE-клетки не обнаружены, волчаночный антикоагулянт – отрицательный.
Клинический анализ крови: эритроциты – 4,7х10 12 /л, гемоглобин – 148 г/л, ЦП – 0,95, лейкоциты – 4,8х10 9 /л, палочкоядерные – 1%, сегментоядерные – 44%, эозинофилы – 6%, базофилы – 0%, лимфоциты – 37%, моноциты – 12%, СОЭ – 5 мм/ч.
Клинический анализ мочи: рН – 5,0; удельный вес – 1 030; белок, глюкоза и ацетон – не обнаружены; лейкоциты – 1–2 в п/зр, эритроциты – 0 в п/зр, эпителий – переходный местами, цилиндры — не обнаружены, соли – умеренное количество, бактерии — не обнаружены.
Биохимический анализ крови: общий белок – 71,48 г/л, билирубин общий – 4,7 мкмоль/л, билирубин прямой – 1,41 мкмоль/л, билирубин непрямой – 5,2 мкмоль/л, γ-глутамилтрансфераза – 35 Ед/л, АлАТ – 17 Ед/л, АсАТ – 21 Ед/л, холестерин – 4,18 ммоль/л, щелочная фосфатаза – 81,8 Ед/л, кальций – 2,28 ммоль/л, глюкоза – 3,31 ммоль/л.
Проведено патогистологическое исследование пораженных участков кожи: эпидермис истончен. В дерме по всей толщине – мощные гранулематозные инфильтраты, состоящие из эпителиоидных клеток, лимфоцитов, гистиоцитов, гигантских клеток, также определяются абсцессы из нейтрофилов, грануляции. Морфологически определяются туберкулоподобные структуры. При окраске по Цилю–Нильсену и Романовскому–Гимзе специфические структуры не обнаружены.
Повторное патогистологическое исследование в лаборатории патоморфологии областного противотуберкулезного диспансера: эпидермис истончен, дермальные сосочки отсутствуют, гиперкератоз. В дерме диффузная гистиолимфоцитарная инфильтрация, очагово-множественные эпителиоидные гранулемы, частью незрелые, частью зрелые. Сосуды не изменены. Патогномоничные признаки специфической инфильтрации отсутствуют. Подобные изменения можно трактовать как язвенный саркоидоз кожи с вторичной пиодермией, при деструкции подавляющего числа саркоидозных гранулем внутридермальным воспалительным инфильтратом.
Рентгенологическое исследование: признаки хронического бронхита, пневмосклероз, эмфизема.
Функции внешнего дыхания: ЖЕЛ – 55%, ОФВ1 – 45%, индекс Тиффно – 85%. Заключение: значительные смешанные нарушения, проба положительная.
Клинический анализ мокроты: не выделяет.
ЭКГ: синусовый ритм, нарушение внутрижелудочковой проводимости. Умеренные изменения миокарда ЛЖ.
Был повторно проконсультирован на кафедре пропедевтики внутренних болезней № 2 ХНМУ, где был установлен диагноз: «Саркоидоз легких, язвенный саркоидоз кожи».
Рекомендованная терапия: преднизолон – 40 мг в сутки, левофлоксацин 500 мг 2 раза в сутки, 14 дней, 10% кальция глюконат, витамин С, местно на очаги поражения – топические антибиотики, после очищения ран – фиксированные комбинации топических кортикостероидов с антибиотиками.
- Саркоидоз кожи (болезнь Бене–Бека–Шауманна). Савоськина В.А. – Клінічна імунологія. Алергологія. Інфектологія. – Спецвипуск № 8 (77) 2014. – С. 15–18.
- Саркоидоз: от гипотезы к практике / Под ред. А.А. Визеля. – Казань: ФЭН, Академия наук РФ, 2004. – 348 с. Jun L, Jia-Wei L, Hong-Zhong J. Int J Dermatol. 2014 Apr; 53 (4): e315-6. doi: 10.1111/ijd.12088. Epub. 2013 Oct 14. Noiles K, Beleznay K, Crawford RI, Au S. J Cutan Med Surg. 2013 Nov-Dec; 17 (6): 377–83. Review. Chen JH, Wang TT, Lin ZQ. Chin Med J (Engl). 2013; 126 (17): 3400. Hunt RD, Gonzalez ME, Robinson M, Meehan SA, Franks AG Jr. Dermatol Online J. 2012 Dec 15; 18 (12): 29. Meyersburg D, Schön MP, Bertsch HP, Seitz CS.Hautarzt. 2011. Sep; 62 (9): 691–5. doi: 10.1007/s00105-010-2120-7. Joshi SS, Romanelli P, Kirsner RS. Ostomy Wound Manage. 2009 Nov 1; 55 (11): 46–8. Ichiki Y, Kitajima Y. Acta Derm Venereol. 2008; 88 (5): 526–8. doi: 10.2340/00015555-0525. Review.
СТАТТІ ЗА ТЕМОЮ Дерматологія
Змусило мене писати про вогнищеву склеродермію деяке зміщення понять щодо склеродермії. Це є принциповим у клінічній роботі, в диференційній діагностиці, у визначенні профілю лікаря, який повинен займатися цією патологією. Висловлю свій погляд. На мою думку, це суттєво з огляду на те, що вогнищевою склеродермією має займатися дерматолог, а системною – ревматолог.
В епоху таргетних препаратів та імунотерапії у хворих на меланому III й IV стадії з’явилися нові можливості отримати персоналізоване лікування з урахуванням наявності мутації гена BRAF та інших індивідуальних особливостей організму. З метою ознайомлення профільних фахівців з найновішими європейськими й американськими рекомендаціями щодо ведення хворих у сфері загальної дерматології, онкодерматології, трихології, подології та дерматокосметології 11-12 листопада було проведено 17-ті Київські дерматологічні дні. Це подія року для лікарів-дерматологів і суміжних спеціалістів. У рамках заходу, зокрема, було висвітлено й лікування пацієнтів із неоперабельною чи метастатичною меланомою.
4 листопада стартував другий модуль Школи імуноонкології, темою якого стала імунотерапія при неоперабельній меланомі ІІІ стадії та меланомі IV стадії. Цей проєкт став першою онлайн-школою з сучасної онкології, учасники якої мають можливість інтерактивної участі, живого спілкування, розгляду клінічних випадків, ознайомлення з досвідом практичного застосування імунотерапії та постійного доступу до останніх світових новин і рекомендацій з лікування та діагностики онкологічних захворювань. .
Акне є надзвичайно поширеним дерматологічним станом, який негативно впливає на здоров’я та психологічний добробут пацієнтів. Ефективні препарати для боротьби з акне, як-от ізотретиноїн, мають низку серйозних побічних ефектів, а також часто зумовлюють погіршення стану шкіри на початку лікування, що може спричинити поганий комплаєнс пацієнтів і самовільну відміну препарату.
Читайте также: