Серозная цистаденома яичника - характеристика
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Цистаденома яичника — доброкачественная опухоль кистозного строения. Цистаденома представляет собой гладкое подвижное новообразование с эластичными плотными стенками, содержащее прозрачную серозную жидкость. В среднем её размер составляет от 3 до 15 см, но в отдельных случаях встречаются гигантские цистаденомы размером 30 см и более. Цистаденома встречается чаще всего у женщин репродуктивного возраста и в пременопаузе, реже в постменопаузе.
Причины развития цистаденомы
Причина развития цистаденомы на данный момент точно не установлена. Превалирует мнение, что основной причиной развития кистозных новообразований яичника служит нарушение процесса заживления функциональных кист, образующихся в результате овуляции. В норме фолликулярная киста, образовавшаяся на месте фолликула, подвергается обратному развитию и исчезает; при наличии факторов риска нарушается отток жидкости из полости кисты, и таким образом формируется доброкачественное новообразование. Отмечено, что у женщин, перенесших ранее оперативное вмешательство на яичниках, доброкачественные новообразования встречаются чаще, что может быть связано с компенсаторной гипертрофией яичника.
К факторам риска развития цистаденомы, помимо выполненного ранее оперативного вмешательства, относятся:
- Сопутствующие гинекологические патологии, в первую очередь воспалительного характера,
- Раннее менархе,
- Поздняя менопауза,
- Раннее начало половой жизни,
- Генетическая предрасположенность,
- Гормональные нарушения, например, избыточная продукция организмом эстрогенов или же заболевания щитовидной железы, сопровождающиеся нарушениями секреции её гормонов,
- Хронические воспалительные процессы в малом тазу,
- Высококалорийная диета, вредные привычки.
Виды цистаденом
Выделяют несколько видов цистаденом согласно их строению:
- Простая серозная цистаденома. По частоте встречаемости составляет 10% от всех видов кистозных новообразований и около половины серозных новообразований. Преимущественно встречается однокамерная цистаденома, но могут выявляться цистаденомы с двумя и более камерами. Чаще поражается левый яичник, так как в нём в течение репродуктивного периода чаще созревают яйцеклетки, но примерно в 10% эти новообразования двусторонние.
- Папиллярная серозная цистаденома. Основная отличительная особенность этого вида — наличие на внутренней поверхности папилломоподобных выростов, которые растут от стенок к центру цистаденомы. Хотя папиллярные цистаденомы растут медленнее, нежели простые, они имеют склонность к озлокачествлению. Согласно потенциалу к злокачественному перерождению серозные папиллярные цистаденомы подразделяют на доброкачественные, злокачественные и пограничные.
- Муцинозная цистаденома. Отдельная разновидность доброкачественной эпителиальной муцинозной опухоли, особенностью которой является высокое содержание слизи и белка муцина в жидкостном содержимом кисты. Составляет до 30% всех доброкачественных опухолей яичников. Чаще (в 50-70% случаев) эти опухоли односторонние, многокамерные благодаря росту многочисленных перегородок, достигают крупных размеров — до 10-50 см. Муцинозные цистаденомы, в отличие от серозных, возникают в более старшем возрасте — 50-60 лет. Характеризуются быстрым ростом. При разрыве стенки образования возникает асцит и псевдомиксома брюшины.
Симптомы цистаденомы яичника
Цистаденома, как и любая другая опухоль яичника, может в течение очень длительного срока никак себя не проявлять. Появляющиеся по мере роста цистанденомы симптомы имеют неспецифический характер и могут быть следующими:
- увеличение живота в объёме (при одностороннем поражении — асимметричное), чувство его переполнения или вздутия;
- чувство быстрого насыщения при приеме пищи или потеря аппетита;
- хроническая боль или тянущие ощущения в животе, особенно в нижних его отделах;
- ощущение инородного тела,
- учащенное мочеиспускание или ложные позывы к мочеиспусканию,
- запоры,
- болезненность при половом акте,
- нарушения менструального цикла, появление дисфункциональных маточных кровотечений.
В случае возникновения осложнений, таких, как перекрут ножки, разрыв цистаденомы, кровоизлияние в полость кисты, нагноение, возникают симптомы «острого живота» — резкая боль в нижних отделах живота, усиливающаяся при пальпации, небольшое повышение температуры, появление большого количества лейкоцитов в крови. Возможно развитие синдрома Мейгса — появление асцита или гидроторакса (выпот в брюшную и грудную полости соответственно).
Диагностика цистаденомы яичника
Диагностика начинается с подробного сбора анамнеза с особым вниманием к семейному, так как существует генетическая предрасположенность к развитию цистаденом. Показан осмотр в зеркалах, бимануальное ректовагинальное исследование. Проводится трансвагинальное ультразвуковое исследование, при выявленных больших размерах опухоли оно дополняется трансабдоминальным исследованием. Также возможно выполнение КТ или МРТ органов малого таза в случае подозрения на наличие злокачественного процесса или при малой информативности данных ультразвукового исследования.

Пункция образований яичника кистозного строения, к которым относится цистаденома, с диагностической целью не рекомендована, так как, по данным современной литературы, достаточно часты ложноотрицательные результаты; кроме того, возможно развитие осложнений, связанных с данной манипуляцией.
Для исключения злокачественного процесса может быть назначен анализ крови на онкомаркеры, в первую очередь СА125 и СА19-9. Однако следует помнить, что повышение маркера СА125 не всегда однозначно свидетельствует о развитии рака — уровень может повышаться и при наличии активного воспалительного процесса.
В качестве дополнительных методов обследования следует упомянуть гастроскопию и колоноскопию. Выполнение гастроскопии позволит исключить рак желудка, так как для него характерно метастазирование в яичник (так называемый метастаз Крукенберга).
Проведение колоноскопии дозволит исключить поражение нижних отделов кишечника в случае, если произошло озлокачествление цистаденомы.
Лечение цистаденом
Цистаденома, будучи обнаруженной на ранней стадии своего развития, может быть оставлена под наблюдением, так как кисты яичника с самопроизвольному регрессу. Обычно выжидательная тактика применяется при размере образования менее 10 см и без явных признаков злокачественной опухоли по результатам УЗИ. Контроль осуществляется путём ультразвукового исследования.
В случае отсутствия положительной динамики при наблюдении или же выявления кист большего размера назначается консервативная терапия, в первую очередь приём гормональных контрацептивов, для уменьшения размеров кисты или предотвращения её дальнейшего роста. Механизм действия заключается в снижении уровня эстрогенов и подавлении овуляции. Дополнительно могут быть назначены витамины (А, Е, С, В1, В6, фолиевая кислота) и общеукрепляющие препараты (лимонник, элеутерококк), физиотерапия.
В случае, если в течение 2-3 менструальных циклов консервативная терапия не оказала значимого влияния на рост кисты, а также в случае изначально большого размера кисты (5 см и более) показано хирургическое лечение. На данный момент такие операции проводятся преимущественно лапароскопическим путём в силу его меньшей травматичности, но цистаденомы гигантских размеров требуют выполнения стандартной лапаротомии. Во время операции проводится вылущивание кисты или резекция поражённого участка яичника с максимально возможным сохранением здоровой ткани у пациенток репродуктивного возраста. У женщин с цистаденомой размером более 3 см или же в постменопаузе возможно удаление всего яичника вместе с соответствующей маточной трубой или без неё. Во время операции вне зависимости от доступа требуется тщательный осмотр прилежащей брюшины, так как её поражение может быть признаком наличия злокачественного компонента.
При цистаденоме, которая проявляется болевым синдромом, нарушением функции яичников, которая сохраняется более двух менструальных циклов, является однокамерной и не имеет признаков опухолевого процесса, возможна пункция и аспирация её содержимого под контролем ультразвукового исследования или под визуальным контролем при лапароскопическим доступом. С помощью вагинального ультразвукового датчика и пункционной насадки в полость кисты вводят иглу. Содержимое кисты аспирируют и отправляют на цитологическое исследование, а в полость вводят 10-15 мл этилового спирта, обладающего склерозирующим действием. Аспирационная методика предназначена преимущественно для женщин репродуктивного и пременопаузального возраста, в постменопаузе она применяется только для купирования симптомов при сопутствующем высоком операционном риске. При несомненной малой травматичности данной операции она обладает существенным недостатком — весьма высок риск рецидива цистаденомы.
В случае выявления папиллярной серозной цистаденомы удалённое образование подлежит срочному гистологическому исследованию. В случае, если была выявлена пограничная опухоль, выполняется удаление яичника в комплексе с маточной трубой со стороны кисты, биопсия второго яичника и удаление части брюшины.
В ряде случаев муцинозная цистаденома яичника является не самостоятельным заболеванием, а метастазом высокодифференцированной муцинозной аденокарциномы аппендикса, не диагностированной ранее. Поэтому в клиническом руководстве рекомендуется обязательное проведение срочного гистологического исследования удалённой цистаденомы с целью решения вопроса о целесообразности аппендэктомии.
Развитие осложнений является показанием к экстренному хирургическому вмешательству в силу их жизнеугрожающего характера.
Особенности лечения цистаденом во время беременности
Серозные цистаденомы яичников, особенно небольших размеров, не являются препятствием к зачатию и вынашиванию плода, поэтому могут быть случайной находкой при выполнении скринингового УЗИ в рамках ведения беременности.
Частота встречаемости цистаденом во время беременности невысока и составляет около 2%. В большинстве случаев образования обнаруживаются в течение первого триместра и способны к спонтанной регрессии в 80-95% случаев.
Сами по себе цистаденомы не вредят беременности, но, во-первых, при значительных размерах могут стать механическим препятствием во время процесса родов, а, во-вторых, хоть частота развития осложнений невысока, таковой риск существует. Поэтому, принимая решение о тактике лечения цистаденомы, необходимо соотнести риски развития осложнений от операции и риски развития осложнений со стороны кисты.
Операция проводится с применением лапароскопического доступа, в процессе её проведения обязательно требуется контроль сердцебиения плода. Показаниями к удалению цистанденом во время беременности являются:
- Сохраняющаяся после 16 недель беременности цистаденома,
- Размеры образования не более 12 см,
- Отсутствие признаков злокачественности,
- Поражение обоих яичников,
- Высокий риск перекрута ножки кисты или разрыва капсулы.
Противопоказаниями, соответственно, являются срок беременности более 18 недель, размер новообразования более 12 см и признаки озлокачествления цистаденомы.
Прогноз
Поскольку цистаденома яичников является доброкачественным новообразованием, прогноз в абсолютном большинстве случаев благоприятный. Пристального контроля требуют пограничные папиллярные серозные цистаденомы, так как они обладают потенциалом к злокачественному перерождению. Кроме того, цистаденомы имеют склонность к рецидивированию, особенно, если не устранены факторы риска, способствующие их образования. Поэтому женщинам, у которых были выявлены доброкачественные новообразования яичника, необходимо не только регулярное наблюдение у гинеколога, но и терапия, направленная на коррекцию сопутствующих заболеваний: приём комбинированных оральных контрацептивов, лечение хронических воспалительных заболеваний органов малого таза, нормализация диеты.
До недавнего времени наличие объёмного образования яичника, к которым относится и цистаденома, являлось показанием к его оперативному удалению. На данный момент выделены клинические ситуации, в которых предпочтительнее активное динамическое наблюдение или консервативное лечение. Таким образом, очень важна грамотная оценка рисков и разработка индивидуализированной тактики ведения пациенток с цистаденомами, и именно это готовы вам предложить врачи «Евроонко».
Серозная цистаденома яичника
Серозная цистаденома яичника — истинная доброкачественная опухоль, происходящая из эпителиальной ткани органа. При небольших размерах (до 3 см) заболевание протекает бессимптомно. По мере роста новообразования у пациентки возникают тупые, ноющие или схваткообразные боли в нижней части живота и пояснице, а также признаки сдавливания соседних органов (учащённое мочеиспускание, запор, отёки ног и др.). Для диагностики используют бимануальное обследование, УЗИ, КТ и МРТ тазовых органов, анализ крови на онкомаркеры. Единственным эффективным методом лечения серозной цистаденомы является операция по удалению новообразования, яичника, придатков или матки с придатками.
Общие сведения
Серозная цистаденома (серозная кистома, простая, цилиоэпителиальная или гладкостенная цистаденома) — тугоэластичное доброкачественное новообразование яичника, расположенное сбоку или кзади от матки. Обычно опухоль развивается в возрасте 30—50 лет. Более чем у 80% пациенток диаметр опухоли составляет от 5 до 16 см, но в некоторых поздно диагностированных случаях её размеры достигали 30—32 см. Частота простой цистаденомы составляет 11% от всех новообразований яичников и 45% — от серозных (цилиоэпителиальных) опухолей. Как правило, новообразование возникает с одной стороны. В 72% случаев оно является однокамерным, у 10% пациенток — двухкамерным и у 18% — многокамерным.
Причины серозной цистаденомы
На сегодняшний день научно подтверждённой теории возникновения простой кистомы не существует. По мнению некоторых гинекологов, такое новообразование формируется из функциональных кист яичника — фолликулярной и жёлтого тела, которые не до конца рассосались и начали наполняться серозным содержимым. Предрасполагающими факторами к развитию простой цистаденомы яичника служат:
- Гормональные нарушения, препятствующие нормальному созреванию яйцеклетки. Дисбаланс в женской гормональной сфере может наблюдаться при угасании репродуктивной функции, сопутствующих соматических и эндокринных заболеваниях, стрессе, значительных физических и эмоциональных перегрузках, экстремальных диетах, длительном сексуальном воздержании.
- Раннее половое созревание с появлением первых менструаций в возрасте 10—12 лет.
- Воспалительные женские болезни (эндометрит, аднексит и др.). Особенно опасны заболевания, вызванные возбудителями ИППП при неупорядоченной половой жизни без барьерной контрацепции.
- Операции на органах малого таза. Простые серозные цистаденомы несколько чаще наблюдаются у пациенток, перенесших внематочную беременность, аборты, оперативное лечение гинекологических заболеваний.
- Отягощённая наследственность. По некоторым наблюдениям, у женщин, матери которых страдали серозными новообразованиями яичников, цистаденома выявляется чаще.
Патогенез
Серозная кистома, как правило, формируется в одном из яичников. Сначала она представляет собой небольшое гладкостенное однокамерное (реже — многокамерное) новообразование. Его плотные соединительнотканные стенки выстланы изнутри однослойным кубическим или цилиндрическим реснитчатым эпителием, обладающим секреторной активностью. По мере роста внутри цистаденомы накапливается серозное содержимое — водянистая прозрачная жидкость светло-жёлтого цвета. В результате растущее опухолевидное образование сдавливает окружающие органы и нервные волокна, что приводит к возникновению болевого синдрома. При присоединении воспалительного процесса гладкая блестящая поверхность кистомы становится матовой и покрывается спайками.
Симптомы серозной цистаденомы
Клинической симптоматики при небольших (до 3 см) гладкостенных кистомах обычно не наблюдается, они становятся случайной находкой во время гинекологического обследования или УЗИ органов малого таза. По мере увеличения новообразования у пациентки возникают симптомы, связанные с давлением кистомы на соседние органы. Наиболее типичен болевой синдром. Обычно он носит характер тупых, ноющих, реже схваткообразных болей, возникающих в паховой области, за лобком или в пояснице. Кроме того, женщина может испытывать давление на мочевой пузырь, прямую кишку, ощущать наличие инородного тела.
При кистомах больших размеров возможно нарушение функций смежных органов из-за их сдавливания, что проявляется учащённым мочеиспусканием, дискомфортом в кишечнике, запорами, тошнотой, отёками нижних конечностей. В тех случаях, когда опухоль достигает в размерах 6—10 и более см, она может привести к увеличению живота или его видимой асимметрии. Менструальный цикл при серозных цистаденомах обычно не нарушен. Однако если новообразование является достаточно крупным и оказывает давление на яичник и/или матку, характер месячных изменяется — они становятся более обильными или слишком скудными и сопровождаются болезненными ощущениями. Крайне редко при неосложнённых простых кистомах наблюдается общая реакция организма в виде усталости, слабости, вялости, сниженной работоспособности, раздражительности.
Осложнения
Основная опасность несвоевременного выявления и неадекватного лечения серозной цистаденомы яичника — сдавливание соседних органов с нарушением их функций и возникновение острых состояний. Наиболее серьёзными осложнениями кистомы, требующими неотложного оперативного лечения, являются перекрут ножки (при её наличии) с некрозом новообразования и разрыв капсулы (апоплексия яичника) с попаданием его содержимого в брюшную полость и возникновением кровотечения. Об осложнённом течении заболевания могут свидетельствовать повышение температуры, резкое усиление боли, возникновение сильной тошноты или рвоты, выраженного недомогания с головными болями, головокружением и потерей сознания, резкая бледность, кровянистые выделения из влагалища. Иногда наблюдается рецидив заболевания после органосохраняющего оперативного вмешательства и злокачественное перерождение опухоли.
Диагностика
Для подтверждения или уточнения диагноза заболевания, проведения дифференциальной диагностики и выбора оптимального метода лечения пациенткам с подозрением на серозную цистаденому назначают комплексное гинекологическое обследование. В него входят:
- Осмотр акушера-гинеколога. При бимануальном исследовании в области придатков матки обычно выявляется тугоэластичное подвижное безболезненное образование с гладкой поверхностью, не связанное с соседними органами.
- УЗИ малого таза. Позволяет выявить однородную гипоэхогенную опухоль с плотной гладкой капсулой размером от 3-х см. При небольших цистаденомах используют трансвагинальный доступ, при крупных — трансабдоминальный.
- Компьютерная или магнитно-резонансная томография. В ходе томографического обследования создаётся трёхмерная модель цистаденомы и прилежащих органов для проведения более тщательной дифференциальной диагностики и исключения прорастания опухоли.
- Анализ крови на онкомаркеры. Исследование опухолевых антигенов (СА-125, СА 19-9, СА 72-4) позволяет исключить развитие онкологического процесса или гнойного абсцесса в яичнике и других тазовых органах.
- Цветовая допплерография. Метод диагностики является дополнительным и в сомнительных случаях позволяет дифференцировать доброкачественную опухоль яичника от злокачественной на основании интенсивности кровотока.
Простую серозную цистаденому необходимо отличать от других доброкачественных новообразований яичников, в первую очередь, функциональных кист, папиллярной и псевдомуцинозной кистомы. Для исключения метастазирования в яичник одной из форм рака желудка пациенткам в обязательном порядке назначают фиброгастродуоденоскопию. Проведение фиброколоноскопии позволяет оценить степень вовлечения в процесс сигмовидной и прямой кишки. Альтернативным решением при невозможности проведения эндоскопического обследования желудка, прямой и сигмовидной кишки является рентгенография органов ЖКТ.
Также в ходе дифференциальной диагностики исключают злокачественное поражение яичников, тубовариальный абсцесс, внематочную беременность, патологию расположенных рядом органов — острый аппендицит, дистопию почек и другие пороки развития мочевыводящей системы, дивертикулёз сигмовидной кишки, костные и внеорганные опухоли малого таза. В таких случаях, кроме лабораторного и инструментального обследования, назначают консультации смежных специалистов — хирурга, онкогинеколога, гастроэнтеролога, онколога, уролога.
Лечение серозной цистаденомы
Основной метод лечения простой серозной кистомы — хирургическое удаление опухоли. Достоверных данных об эффективности медикаментозных и немедикаментозных способов терапии этого заболевания в гинекологии не существует. При выборе конкретного вида оперативного вмешательства учитывают возраст пациентки, наличие или планирование беременности, размеры опухоли. Основные цели лечения пациенток репродуктивного возраста — максимальное сохранение здоровой ткани яичника и профилактика трубно-перитонеального бесплодия (ТПБ). Женщинам в период перименопаузы рекомендованы радикальные операции, направленные на предотвращение рецидива цистаденомы и сохранение качества жизни.
Показанием к плановому проведению операции является наличие опухолевидного образования диаметром от 6 см, которое сохраняется на протяжении 4—6 месяцев. Решение о сроках удаления новообразования меньших размеров гинеколог принимает индивидуально с учётом результатов динамического наблюдения. В экстренном порядке хирургическое вмешательство проводится при подозрении на перекрут ножки или разрыв капсулы кистомы. Обычно плановая операция выполняется лапароскопически. Основными видами оперативных вмешательств при гладкостенной серозной цистаденоме являются:
- Цистэктомия(удаление кисты) иликлиновидная резекция(иссечение повреждённой ткани в виде клина) с сохранением яичника, ревизией контрлатерального яичника и экстренной гистологической диагностикой. Органосохраняющие операции рекомендованы молодым женщинам, планирующим беременность, с цистаденомой не более 3 см в диаметре.
- Односторонняя овариоэктомия или аднексэктомия. Вмешательство предполагает удаление на стороне поражения всего яичника или яичника с маточной трубой и считается оптимальным решением для женщин репродуктивного возраста с новообразованием размерами более 3 см.
- Двусторонняя аднексэктомия или гистерэктомия с придатками. Рекомендованный способ хирургического лечения у женщин в период перименопаузы и у пациенток с двухсторонним поражением яичников. Его преимуществом является существенное снижение риска развития онкологических заболеваний.
Прогноз и профилактика
При своевременном обнаружении и хирургическом лечении прогноз заболевания является благоприятным: серозная цистаденома крайне редко рецидивирует и озлокачествляется. Женщинам репродуктивного возраста, перенесшим органосохраняющие вмешательства, одностороннюю овариоэктомию или аднексэктомию, рекомендуется планировать беременность не ранее чем через 2 месяца после операции. Полное восстановление после лапароскопического консервативного удаления серозной гладкостенной цистаденомы яичника наступает через 10—14 дней, после радикальных операций восстановительный период длится до 6—8 недель. Пациенткам показано диспансерное наблюдение у врача-гинеколога. По наблюдениям американских специалистов, профилактический эффект в отношении развития доброкачественных цистаденом яичника оказывает приём комбинированных оральных контрацептивов монофазного действия.
Папиллярная кистома яичника
Папиллярная кистома яичника – разновидность серозной опухоли овариальной ткани, имеющая выраженную капсулу, внутреннюю выстилку, образованную сосочковыми разрастаниями эпителия, и жидкое содержимое. Папиллярная кистома яичника проявляется чувством тяжести и болезненности внизу живота, дизурическими явлениями, менструальными расстройствами, бесплодием, асцитом. Некоторые виды опухолей данного типа могут перерождаться в аденокарциному. Папиллярная кистома яичника диагностируется с помощью влагалищного исследования, УЗИ, МРТ, определения маркера СА-125, лапароскопии. Из соображений онконастороженности наличие папиллярной кистомы яичника требует удаления пораженного яичника или матки с придатками.
Папиллярная кистома яичника чаще развивается в репродуктивном возрасте, несколько реже – во время климакса и практически не встречается до пубертата. Частота папиллярных кистом в гинекологии составляет порядка 7% от всех опухолей яичников и почти 34% от опухолей эпителиального типа. Папиллярные кистомы яичника склонны к бластоматозному перерождению в 50-70% случаев, поэтому рассматриваются как предраковое заболевание. Наличие папиллярной кистомы яичника у 40% пациенток сочетается с другими опухолевыми процессами репродуктивных органов – кистой яичника, миомой матки, эндометриозом, раком матки.
Причины
В вопросе о причинах возникновения папиллярной кистомы яичника современная гинекология имеет несколько гипотез. Согласно одной из теорий, папиллярные кистомы яичника, как и другие опухолевые образования овариальной ткани, развиваются на фоне хронической гиперэстрогении, вызванной гиперактивностью гипоталамо-гипофизарной системы. Другая теория основана на доводах о «постоянной овуляции», обусловленной ранней менархе, поздней менопаузой, малым количеством беременностей, отказом от лактации и т. д. Согласно теории генетической предрасположенности, в развитии папиллярной кистом яичника имеет значение наличие у членов семьи женского пола опухолей яичников и рака молочной железы.
Предполагается, что кистомы яичника могут развиваться из покровного эпителия, из окружающих яичник рудиментных элементов или участков смещенного маточного или трубного эпителия. Развитие папиллярной кистомы яичника может быть ассоциировано с носительством ВПЧ или герпеса II типа, частыми воспалениями (эндометритом, оофоритом, аднекситом), нарушенным менструальным циклом, многократным прерыванием беременности.
Классификация папиллярных кистом яичников
Морфологически папиллярная кистома яичника характеризуется сосочковыми разрастаниями эпителия на ее внутренней, а иногда и наружной поверхности. По локализации сосочковидных разрастаний папиллярная кистома яичника может быть инвертирующей (30%), эвертирующей (10%) и смешанной (60%). Инвертирующая кистома характеризуется отдельными сосочками или массивными папиллярными разрастаниями, выстилающими только внутреннюю поверхность стенки опухоли. У эвертирующей кистомы сосочковые разрастания покрывают лишь наружную поверхность стенки. При папиллярной кистоме яичника смешанного типа сосочки располагаются и снаружи, и внутри капсулы.
В плане онконастороженности чрезвычайно важна гистологическая форма папиллярной кистомы яичника. Различают папиллярные кистомы яичника без признаков озлакочествления, пролиферирующие (предрак) и злокачественные (малигнизированные). Папиллярная кистома яичника чаще имеет многокамерную структуру, неправильно округлую форму, выпуклые стенки, короткую ножку. Внутри камер кистомы содержится жидкая среда желтовато-коричневого цвета.
Стенки камер содержат неравномерно располагающиеся сосочковидные разрастания, количество которых может изменяться, а форма напоминать по виду кораллы или цветную капусту. Мелкие и множественные папиллы придают стенке кистомы бархатистый вид. При прорастании эпителиальных сосочков через стенку кистомы происходит обсеменение париетальной брюшины таза, второго яичника, диафрагмы и соседних органов. Поэтому эвертирующие и смешанные папиллярные кистомы рассматриваются как потенциально злокачественные и более склонные к переходу в рак яичника.
Для папиллярных кистом яичников характерна двусторонняя локализация с разновременным развитием опухолей и интралигаментарный рост. Папиллярные кистомы яичников больших размеров развиваются крайне редко.
Симптомы папиллярной кистомы яичника
На ранней стадии заболевания симптомы не выражены. Клиника папиллярной кистомы яичника манифестирует с появления ощущений тяжести, болезненности внизу живота; боли нередко иррадиируют в нижние конечности и поясницу. Рано отмечается развитие дизурических явлений, нарушения дефекации, общей слабости. У некоторых женщин может наблюдаться нарушение менструального цикла по типу аменореи или меноррагии.
При эвертирующей и смешанной формах кистом развивается асцит серозного характера; геморрагический характер асцитической жидкости указывает на наличие злокачественной кистомы. Асцит сопровождается увеличением размеров живота. Спаечный процесс в малом тазу нередко приводит к бесплодию.
При перекруте ножки папиллярной кистомы яичника, образованной растянутыми связками, яичниковой артерией, лимфатическими сосудами, нервами, маточной трубой, возникает некроз опухоли, что клинически сопровождается признаками острого живота. Разрыв капсулы кистомы сопровождается развитием внутрибрюшного кровотечения, перитонита.
Диагностика папиллярной кистомы яичника
Папиллярная кистома яичника распознается с помощью проведения влагалищного исследования, УЗИ, диагностической лапароскопии, гистологического анализа. При бимануальном гинекологическом исследовании пальпируется одно- или двустороннее безболезненное овоидное образование, оттесняющее матку к лонному сочленению. Консистенция кистомы тугоэластическая, иногда неравномерная. Эвертирующие и смешанные кистомы, покрытые сосочковыми выростами, имеют мелкобугристостую поверхность. Межсвязочное расположение обусловливает ограниченную подвижность папиллярных кистом яичника.
В процессе гинекологического УЗИ точно устанавливаются размеры кистомы, толщина капсулы, уточняется наличие камер и сосочковидных разрастаний. При пальпации живота, а также с помощью УЗИ брюшной полости может выявляться асцит. Обнаружение опухоли яичника требует исследования онкомаркера СА-125. В ряде случаев для уточнения диагноза целесообразно проведение КТ или МРТ малого таза. Окончательное подтверждение диагноза и выяснение морфологической формы папиллярной кистомы яичника производится в процессе диагностической лапароскопии, интраоперационного гистологического исследования.
Лечение папиллярной кистомы яичника
В отношении папиллярной кистомы яичника показана только хирургическая тактика. При условии отсутствия признаков малигнизации кистомы у пациенток репродуктивного возраста ограничиваются оофорэктомией – удалением яичника на стороне поражения. При двусторонних кистомах, независимо от возраста, производится тотальная оофорэктомия.
В пременопаузу и менопаузу, а также при пограничных или злокачественных кистомах выполняется надвлагалищная ампутация матки с придатками или пангистерэктомия. Для уточнения морфологической формы кистомы и определения объема вмешательства во время операции опухолевая ткань подвергается срочному гистологическому исследованию.
Интраоперационное обнаружение асцита, диссеминации папилл по поверхности опухоли и брюшине напрямую не указывает на злокачественность кистомы и не может служить поводом для отказа от операции. После удаления папиллярной кистомы яичника очаги диссеминации регрессируют, а асцит не возобновляется.
Прогноз при папиллярной кистоме яичника
Своевременность диагностики и удаления папиллярной кистомы яичника практически исключает возможность их рецидива в виде рака яичников. Тем не менее, для исключения онкологических рисков после операции пациентки подлежат наблюдению гинеколога. При отказе от лечения папиллярная кистома яичника может принимать неблагоприятное течение с развитием асцита, осложнений (перекрута ножки, разрыва капсулы), малигнизацией.
Доброкачественные опухоли яичников
Доброкачественные опухоли яичников – группа патологических дополнительных образований овариальной ткани, возникающих в результате нарушения процессов клеточной пролиферации и дифференцировки. Развитие доброкачественной опухоли яичника может сопровождаться болями в животе, нарушением менструальной и репродуктивной функций, дизурией, расстройством дефекации, увеличением размеров живота. Диагностика доброкачественных опухолей яичников основывается на данных влагалищного исследования, УЗИ, определении опухолевых маркеров, МРТ, лапароскопии и др. исследований. Лечение опухолей яичников оперативное в целях восстановления специфических женских функций и исключения малигнизации.
Доброкачественные опухоли яичников являются острой проблемой гинекологии, поскольку довольно часто развиваются у женщин детородного возраста, вызывая снижение репродуктивного потенциала. Среди всех образований яичников доброкачественные опухоли составляют около 80%, однако многие из них склонны к малигнизации. Своевременное выявление и удаление овариальных опухолей крайне актуально в плане профилактики рака яичников.
Причины развития доброкачественных опухолей яичников
Вопрос о причинности доброкачественных опухолей яичников остается дискуссионным. Различные теории рассматривают в качестве этиологических моментов гормональную, вирусную, генетическую природу овариальных опухолей. Считается, что развитию доброкачественных опухолей яичников предшествует состояние гиперэстрогении, вызывающее диффузную, а затем и очаговую гиперплазию и пролиферацию клеток. В развитии герминогенных образований и опухолей полового тяжа играют роль эмбриональные нарушения.
К группам риска по развитию доброкачественных опухолей яичников относятся женщины с высоким инфекционным индексом и преморбидным фоном; поздним менархе и нарушением становления менструальной функции; ранним климаксом; частыми воспаления яичников и придатков матки (оофоритами, аднекситами), первичным бесплодием, миомой матки, первичной аменореей, абортами. Доброкачественные опухоли яичников нередко бывают ассоциированы с наследственными эндокринопатиями – сахарным диабетом, заболеваниями щитовидной железы, носительством ВПЧ и вируса герпеса II типа.
Классификация
Согласно клинико-морфологической классификации доброкачественных опухолей яичников выделяют:
- эпителиальные опухоли (поверхностные эпителиальностромальные). Доброкачественные опухоли яичников эпителиального типа представлены серозными, муцинозными, эндометриоидными, светлоклеточными (мезонефроидными), смешанными эпителиальными опухолями и опухолями Бреннера. Наиболее часто среди них оперативная гинекология сталкивается с цистаденомой и аденомой.
- опухоли полового тяжа и стромальные. Основным видом стромальных опухолей является фиброма яичника.
- герминогенные опухоли. К числу герминогенных опухолей относятся тератомы, дермоидные кисты и др.
По признаку гормональной активности дифференцируют гормонально неактивные и гормонпродуцирующие доброкачественные опухоли яичников. Последние из них могут быть феминизирующими и верилизирующими.
Симптомы доброкачественных опухолей яичников
К ранним и относительно постоянным симптомам доброкачественных опухолей яичников относятся тянущие, преимущественно односторонней боли с локализацией внизу живота, не связанные с менструацией. Могут наблюдаться поллакиурия и метеоризм в результате давления опухоли на мочевой пузырь и кишечник. На этом фоне пациентки нередко отмечают увеличение размеров живота.
По мере своего роста доброкачественные опухоли яичников обычно образуют ножку, в состав которой входят связки артерии, лимфатические сосуды, нервы. В связи с этим нередко клиника манифестирует с симптомов острого живота, обусловленного перекрутом ножки опухоли, сдавлением сосудов, ишемией и некрозом. У четверти пациенток с доброкачественными опухолями яичников наблюдается нарушение менструального цикла, бесплодие. При фибромах яичников могут развиваться анемия, асцит и гидроторакс, которые регрессируют после удаления опухолей.
Феминизирующие опухоли способствуют преждевременному половому созреванию девочек, гиперплазии эндометрия, дисфункциональным маточным кровотечениям в репродуктивном возрасте, кровянистым выделениям в постменопаузе. Вирилизирующие доброкачественные опухоли яичников сопровождаются признаками маскулинизации: аменореей, гипотрофией молочных желез, бесплодием, огрубением голоса, гирсутизмом, гипертрофией клитора, облысением.
Доброкачественные опухоли яичников распознаются с учетом данных анамнеза и инструментальных обследований. При гинекологическом исследовании определяется наличие опухоли, ее локализация, величина, консистенция, подвижность, чувствительность, характер поверхности, взаимоотношения с органами малого таза. Проведение ректовагинального исследования позволяет исключить прорастание опухоли в смежные органы.
Трансабдоминальное УЗИ и трансвагинальная эхография в 96% случаев позволяют дифференцировать доброкачественные опухоли яичников от миомы матки, воспалительных процессов в придатках. В нетипичных случаях показано проведение компьютерной и/или магнитно-резонансной томографии.
При обнаружении любых опухолевых процессов в яичниках производится определение опухолевых маркеров (СА-19-9, СА-125 и др.). При нарушениях менструального цикла или постменопаузальных кровотечениях прибегают к проведению раздельного диагностического выскабливания и гистероскопии. Для исключения метастатических опухолей в яичники по показаниям выполняются гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия, ректороманоскопия.
Диагностическая лапароскопия при доброкачественных опухолях яичников обладает 100%-ной диагностической точностью и нередко перерастает в лечебную. Истинные доброкачественные опухоли яичников дифференцируют с ретенционными кистами яичников (последние обычно исчезают в течение 1-3-х менструальных циклов самостоятельно или после назначения КОК).
Лечение доброкачественных опухолей яичников
Обнаружение доброкачественной опухоли яичника является однозначным показанием к ее удалению. Хирургическая тактика в отношении доброкачественных опухолей яичников определяется возрастом, репродуктивным статусом женщины и гистотипом образования. Обычно вмешательство заключается в удалении пораженного яичника (оофорэктомии) или аднексэктомии. У пациенток репродуктивного возраста допустимо выполнение клиновидной резекции яичника с экстренной гистологической диагностикой и ревизией другого яичника.
В перименопаузе, а также при двусторонней локализации доброкачественных опухолей яичников или подозрении на их малигнизацию удаление придатков производится вместе с удалением матки (пангистерэктомия). Доступом выбора при доброкачественных опухолях яичников в настоящее время является лапароскопический, позволяющий уменьшить операционную травму, риск развития спаечного процесса и тромбоэмболии, ускорить реабилитацию и улучшить репродуктивный прогноз.
Профилактика
Доказано, что длительный прием монофазных КОК обладает профилактическим действием в отношении доброкачественных опухолей яичников. Для исключения нежелательных гормональных изменений, важно, чтобы подбор контрацепции осуществлялся только специалистом-гинекологом. Кроме того, отмечено, что у пациенток с реализованной генеративной функцией, доброкачественные опухоли яичников развиваются реже. Поэтому женщинам настоятельно не рекомендуется прерывание беременности, в особенности первой.
Также известно, что женщины, перенесшие гистерэктомию или перевязку маточных труб, имеют меньшие риски развития опухолей яичников, хотя данный протективный механизм остается невыясненным. Определенное значение в профилактике доброкачественных опухолей яичников отводится достаточному употреблению растительной клетчатки, селена и витамина А. В качестве мер скрининга доброкачественных опухолей яичников выделяют регулярные гинекологические осмотры и УЗИ малого таза.
Серозный рак яичников
Серозный рак, или серозная карцинома яичника — наиболее распространенная (до 80%) разновидность эпителиального рака, который составляет большую часть (90%) злокачественных опухолей яичников. Чаще всего заболевание встречается у женщин старшего возраста. Примерно половине пациенток на момент установления диагноза более 63 лет.
В настоящее время рак яичников входит в десятку самых распространенных причин смертности среди женщин от онкологических заболеваний. Вероятность заболеть им в течение жизни для среднестатистической женщины составляет 1:78, а вероятность погибнуть от него — 1:108.
Зачастую опухоль яичников диагностируют на поздней стадии, так как она долго не вызывает симптомов, и не существует эффективных методов скрининга.
Причины возникновения серозной карциномы яичников
Раньше господствовала теория, согласно которой злокачественное перерождение происходит в результате повреждения поверхностного слоя яичника во время овуляции (выхода созревшей яйцеклетки). В настоящее время считается, что в большинстве случаев серозные карциномы изначально развиваются на яичниковом конце маточной трубы. Затем опухолевые клетки распространяются на яичник.
Нормальная клетка становится раковой, когда в ней происходят определенные мутации, из-за которых она перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться, приобретает способность распространяться в организме. Нельзя точно сказать, когда эти мутации произошли у конкретной женщины с раком яичников, и что к ним привело.
Факторами риска называют условия, которые не вызывают заболевание напрямую, но повышают вероятность его развития. Они могут быть связаны с полом, возрастом, наследственностью, образом жизни или внешними воздействиями.
Известные на данный момент факторы риска рака яичников:
- Возраст. Карцинома яичника чаще всего возникают после менопаузы. Их редко диагностируют у женщин младше 40 лет.
- Ожирение. Разделите свой вес в килограммах на квадрат роста в метрах. Если получилось больше 30, ваши риски рака яичников повышены.
- История беременностей. Серозный рак яичников чаще диагностируют у женщин, которые никогда не беременели или решили впервые завести ребенка после 35 лет.
- Заместительная гормональная терапия в постменопаузе. Риски повышены у женщин, которые принимают только препараты эстрогенов. Комбинация эстрогенов и прогестерона более безопасна.
- Семейный анамнез. Риски женщины повышены, если у ее близких родственников был диагностирован рак яичников, молочной железы, толстой или прямой кишки.
- Генетические дефекты. Некоторые наследственные мутации, передающиеся от родителей детям, связаны с наследственными синдромами, при которых повышен риск рака яичников.
- Курение.
Не доказана роль таких факторов, как повышенный уровень мужских половых гормонов (андрогенов), применение талька на область половых органов, особенности питания.
Беременность, кормление грудью и прием оральных контрацептивов относят к факторам, снижающим риск развития карциномы яичников.

Классификация и стадии развития серозной карциномы яичников
Ранее серозные карциномы яичников, в зависимости от степени злокачественности, делили на три класса — их так и обозначали: 1, 2 и 3. В 2014 году эксперты Всемирной организации здравоохранения опубликовали классификацию, согласно которой серозный рак делят на два типа:
- I тип — серозные карциномы низкой степени злокачественности. Они медленно растут. Обычно сначала развивается доброкачественное новообразование — серозная цистаденома. Затем она трансформируется в пограничную опухоль, и впоследствии происходит озлокачествление. В опухолях I типа часто обнаруживают мутации генов KRAS и BRAF.
- II тип — серозные карциномы высокой степени злокачественности. Они ведут себя более агрессивно, быстро растут. Лечить их очень сложно из-за того, что они часто становятся устойчивы к противоопухолевым препаратам (развивается резистентность), рецидивируют. В таких опухолях нередко отмечаются мутации гена TP53, инактивация гена BRCA1/2.
Классификация по стадиям
Для определения стадии серозной карциномы используют общепринятую международную систему TNM. Буквой T обозначают характеристики первичной опухоли, ее размеры, прорастание за пределы яичников:
- T1: опухоль ограничена одним (T1a) или обеими (T1b) яичниками, при этом может иметь место разрыв капсулы, разрастания опухоли на поверхность яичника, присутствие опухолевых клеток в жидкости, которая находится в брюшной полости (T1c).
- T2: опухоль прорастает в матку, маточные трубы (T2a), или в другие органы таза (T2b), при этом опухолевые клетки могут присутствовать в жидкости в брюшной полости (T2c).
- T3: микроскопические метастазы в брюшине (T3a), или крупные метастазы в брюшине до 2 см (T3b), или метастазы в брюшине более 2 см (T3c).
Буква N обозначает наличие (N1) или отсутствие (N0) очагов в регионарных лимфатических узлах, буква M — наличие (M1) или отсутствие (M0) отдаленных метастазов.
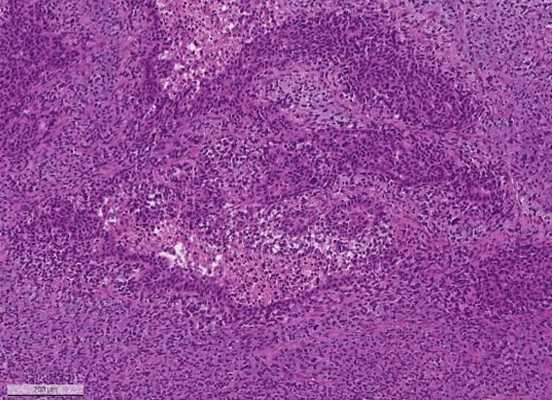
Метастаз серозной карциномы яичника high-grade
Симптомы и проявления серозной карциномы яичников
Злокачественные опухоли яичников долго протекают бессимптомно. Даже после того как раковые клетки распространились в организме, часто клиническая картина бывает неясна, и серозный рак удается диагностировать не сразу. В итоге до 80% опухолей выявляют на поздних стадиях.
Распространенные симптомы серозного рака яичников неспецифичны, они встречаются при многих других заболеваниях, не связанных со злокачественными опухолями. Эти проявления должны насторожить, если они стойкие, беспокоят в течение длительного времени или возникали более 12 раз за последний месяц:
- Вздутие живота.
- Боли в животе, в области таза.
- Быстрое насыщение во время приема пищи.
- Частые мочеиспускания, императивные позывы — когда возникает сильное желание немедленно помочиться.
Время возникновения симптомов не связано со стадией рака яичников и вариабельно у разных женщин. В одних случаях жалобы появляются на ранних стадиях, а в других женщину ничего не беспокоит, даже когда опухоль проросла в соседние органы и метастазировала.
Другие возможные проявления серозной карциномы: повышенная утомляемость, боли в пояснице, болезненность во время секса, запоры, расстройства месячных (нерегулярные, обильные), беспричинная потеря веса.
Диагностика серозной карциномы яичников
Обычно, если женщина обращается к врачу с симптомами, которые могут быть вызваны патологиями яичников, в первую очередь назначают ультразвуковое исследование, потому что это простой, доступный, недорогой, безопасный и в то же время весьма информативный метод диагностики. УЗИ помогает оценить размеры и внутреннюю структуру яичника, обнаружить патологические образования, отличить плотные опухоли от кист (патологических полостей с жидкостью).
Единственный способ разобраться, является ли обнаруженная опухоль злокачественной или доброкачественной — провести биопсию. При раке яичника материал для исследования обычно получают в ходе хирургического удаления опухоли. Реже прибегают к диагностической лапароскопии или биопсии с помощью иглы, введенной в яичник через кожу. Если у женщины обнаружена жидкость в животе – асцит, – проводят лапароцентез. Асцитическую жидкость выводят через прокол и отправляют на цитологическое исследование.
Обследование при подозрении на серозную карциному яичника обязательно должно включать общие анализы мочи и крови, коагулограмму (исследование свертываемости крови), биохимический анализ крови для оценки функции печени и почек, анализ на онкомаркер СА125. Если женщина старше 40 лет, в крови исследуют уровень альфа-фетопроотеина и хорионического гонадотропина, это помогает исключить другие типы злокачественных опухолей яичников.
Проводят гастроскопию, колоноскопию, УЗИ молочных желез.
После того как злокачественная опухоль яичников обнаружена, нужно оценить ее размеры, расположение, проверить, прорастает ли она в соседние органы, есть ли поражение регионарных лимфатических узлов и отдаленные метастазы. В этом помогают такие методы диагностики, как:
- Компьютерная томография.
- Рентгенография грудной клетки.
- Позитронно-эмиссионная томография.
- Диагностическая лапароскопия.
Лечение серозной карциномы яичников
Обычно лечение начинают с хирургического вмешательства. Дальнейшую тактику врач определяет по результатам операции.
Хирургическое лечение
Операция при раке яичников преследует две цели: максимально удалить опухоль и уточнить ее стадию. Практически всегда начинают с того, что у женщины удаляют матку (проводят экстирпацию) с маточными трубами и яичниками, большой сальник и лимфатические узлы, которые могут быть поражены опухолевым процессом. Удаленные новообразования отправляют на гистологическое, цитологическое исследование. Также хирурги проводят смывы из брюшной полости: промывают ее физиологическим раствором и отправляют его на цитологию. Если в брюшной полости присутствует жидкость, она также должна быть подвергнута анализу.
В редких случаях, у молодых женщин с раком на ранней стадии, может быть проведена органосохраняющая операция.
После того как хирург удаляет матку с яичниками, беременность в дальнейшем становится невозможной, у женщины наступает менопауза.
Химиотерапия
В зависимости от стадии и степени агрессивности опухоли, после операции по поводу серозного рака яичников может быть назначен курс адъювантной химиотерапии. Обычно применяют комбинацию из двух типов химиопрепаратов, один из которых относится к препаратам платины (цисплатин, карбоплатин), а другой — к таксанам (паклитаксел, доцетаксел).
Если изначально понятно, что хирург не сможет обеспечить оптимальную циторедукцию, лечение начинают с неоадъювантной химиотерапии, затем выполняют операцию, и после этого снова назначают курсы химиотерапии. В некоторых случаях показана внутрибрюшинная химиотерапия, когда раствор химиопрепарата вводят в брюшную полость.
Иногда после химиотерапии опухолевые очаги больше не обнаруживаются в организме женщины. Но впоследствии сохраняется довольно высокий риск рецидива, особенно при серозной карциноме яичника высокой степени злокачественности.

Лечение канцероматоза брюшины при раке яичников методом HIPEC
Одно из самых опасных осложнений рака яичников — канцероматоз брюшины. Это состояние, при котором раковые клетки распространяются по поверхности внутренней оболочки брюшной полости — брюшине. При этом прогноз резко ухудшается.
До недавнего времени не было эффективных способов борьбы с этим осложнением. Во время операции хирург не может удалить мелкие очаги, и из-за них происходит рецидив. При внутривенном и интраперитонеальном (внутрь брюшной полости) введении химиопрепараты плохо проникают в опухолевую ткань.
В настоящее время для борьбы с канцероматозом брюшины при раке яичников применяется HIPEC — гипертермическая интраперитонеальная химиотерапия. Хирурги удаляют в брюшной полости все крупные опухолевые очаги, а затем ее промывают раствором химиопрепаратов, подогретым до 41-42 градусов. Высокая температура повреждает опухолевые клетки и повышает эффективность химиопрепаратов.
Преимущества HIPEC по сравнению с классическими методами лечения доказаны во многих клинических исследованиях. Этот метод подходит в случае, когда всем крупные опухоли можно удалить хирургически, если нет отдаленных метастазов, и если женщина может перенести операцию по состоянию здоровья.
С 2018 года HIPEC проводится в «Евроонко». Наши доктора проходили стажировку под руководством ведущих специалистов в Израиле.
Профилактика возникновения серозной карциномы яичников
У большинства женщин есть несколько факторов риска, связанных с эпителиальным раком яичников. Но это не означает, что все они непременно заболеют. Некоторые меры помогают снизить риск:
- Поддержание нормального веса и отказ от вредных привычек.
- Прием оральных контрацептивов. Исследования показали, что, если женщина принимает их в течение 5 лет, ее риски развития опухолей яичников снижаются на 50%. Но стоит помнить, что эти препараты имеют некоторые побочные эффекты, в том числе немного повышают риск рака молочной железы.
- В постменопаузе нужно с осторожностью относиться к применению заместительной гормональной терапии.
- Беременность и роды до 35 лет способствуют снижению риска.
- Сильно снизить риски помогает перевязка маточных труб и удаление матки с придатками. Но такие операции не стоит выполнять только ради профилактики рака, к ним должны быть обоснованные показания.
Если в вашей семье часто были случаи рака яичника, стоит получить консультацию клинического генетика. Возможно, вы являетесь носительницей генетических дефектов, которые повышают риски.
Читайте также:

