Сифилис у беременной. Гонорея у беременной.
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Наличие ИППП у беременной женщины может причинить серьезный вред плоду. Неизлеченнные инфекции способны привести к выкидышу, преждевременным родам, мертворождению, рождению младенца с дефицитом веса, слепотой, потерей слуха, хроническими респираторными заболеваниями, умственной отсталостью и другими серьезными проблемами в развитии. Неизлеченный сифилис может привести к рождению ребенка с врожденным сифилисом. Активизация ИППП при беременности проявляется симптомами внутриматочной инфекции, приводящей к невынашиванию и внутриутробным поражениям плода вплоть до его гибели. Инфицирование плаценты по данным гистологических исследований в половине случаев связано с хламидиями, уреаплазмами, микоплазмами и вирусами ВПГ (вируса простого герпеса), ЦМВ (цитомегаловируса). У новорожденных ИППП вызывают конъюнктивиты, пневмонии, нарушения мозгового кровообращения, внутричерепные кровоизлияния (одна из причин ДЦП), сепсис.
Нелеченная гонококковая инфекция часто приводит к внематочной беременности или воспалительному заболеванию тазовых органов. Хроническая гонорея может обостряться сразу после родов. При этом высок риск гонококкового сепсиса. У женщин, заразившихся в последние 20 нед беременности или после родов, высок риск гонококкового артрита. При острой гонорее повышен риск преждевременного излития околоплодных вод, самопроизвольного аборта и преждевременных родов.
Заражение плода гонореей происходит внутриутробно или во время родов. Внутриутробная инфекция проявляется гонококковым сепсисом у новорожденного и хориоамнионитом. Заражение во время родов может приводить к гонококковому конъюнктивиту, наружному отиту и вульвовагиниту. Наиболее распространенное осложнение у детей, рожденных от больных гонореей матерей, — очень заразное заболевание глаз (офтальмия новорожденных), которое, если его не лечить, может повлечь за собой слепоту. Более редкими осложнениями у детей, рожденных от больных гонореей матерей, являются детский менингит и артрит.
Большинство врачей проверяют женщин на гонорею при их первом посещении по поводу беременности, многие из них проводят ещё одну проверку в третьем триместре. Если врач не ознакомил вас с результатами анализов, уточните у него, на какое заболевание вас проверяли.
Трихомониаз, по мнению большинства врачей, не относится к тем заболеваниям, которые могут оказать фатальное влияние на плод, но, разумеется, трихомоноз при беременности — состояние крайне нежелательное.
Трихомониаз у беременной женщины увеличивает риск преждевременных родов и преждевременного излития околоплодных вод.
Хламидийная инфекция у 80% беременных протекает скрыто. Частота встречаемости урогенитального хламидиоза среди беременных женщин, по разным данным, равна 6.0 — 8.0%. Последствиями не леченного генитального хламидиоза во время беременности чаще всего могут являться:
- неразвивающаяся беременность,
- самопроизвольные выкидыши,
- преждевременные или запоздалые роды,
- несвоевременное излитие вод,
- кровопотеря более 300 мл,
- послеродовая лихорадка,
- эндометрит,
- внутриутробное инфицирование плода.
Передача возбудителя ребенку возможна как при наличии, так и при отсутствии явных клинических проявлений инфекции у матери (вероятность её передачи — 50–70%). Плод инфицируется как при непосредственном контакте с родовыми путями матери, так и внутриутробно: при заглатывании или аспирации околоплодных вод.
Самым частым проявлением врожденной хламидийной инфекции у малышей являются конъюнктивиты (воспаление слизистой глаз), у 10% инфицированных новорожденных развивается пневмония и несколько реже — отит. У части детей, родившихся от инфицированных матерей, эти микробы выделяют из ротоглотки, носоглотки и прямой кишки. Общий процент инфицированных хламидиями новорожденных достигает 9.8%.
И, в заключении, что необходимо знать о влиянии ИППП на протекание беременности, деторождение и грудного вскармливания?
Беременная женщина может передать большинство ИППП во время беременности или деторождения своим детям, некоторые заболевания могут передаваться с грудным молоком (например, ВИЧ). Однако вероятность передачи инфекции можно резко уменьшить, если вовремя начать лечение.
Как только Вы примете решение забеременеть, посетите врача и убедитесь, что ни у Вас, ни у Вашего партнера нет ИППП. Если Вы инфицированы — пройдите курс лечения и снова сдайте анализы перед беременностью.
Если Вы уже беременны, вам необходимо пройти полное обследование. В любой период беременности обязательно скажите врачу, если заметите у себя те или иные симптомы ИППП или подозреваете, что могли заразиться.
Сифилис у беременной. Гонорея у беременной.
Сифилис у беременной. Гонорея у беременной.
Сифилис вызывается подвижной спирохетой Treponema pallidum, которая сохраняет жизнеспособность только in vivo. Спирохета передается при прямом контакте, проникая через интактные слизистые оболочки или места повреждений кожи. Установлено, что Т. pallidum проникает через плаценту к плоду после 16 недель беременности, хотя были отмечены факты передачи инфекции и в более ранние сроки — до 6 недель беременности.
При отсутствии лечения чаще всего имеют место спонтанные аборты, мертворождения и смерть новорожденных. Инфицирование новорожденных обычно происходит при первичном и вторичном сифилисе, редко — при латентном. У новорожденных врожденный сифилис может протекать бессимптомно или, наоборот, наблюдаются все классические проявления. В большинстве случаев клинические признаки заболевания отсутствуют в течение 10—14 дней после родов.
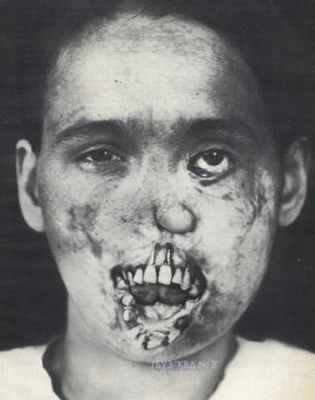
Ранние проявления болезни включают макулопапулезную сыпь, заложенность носа, пятна на слизистой ротоглотки, гепатоспленомегалию, желтуху, лимфаденопатию и хориоретинит. К поздним признакам относятся появление зубов Хатчинсона, коренных зубов в форме тутовой ягоды, седловидного носа и саблевидных голеней.

Основой для постановки диагноза является серологическое обследование. Нетрепонемные тесты выявляют антитела, вырабатываемые на неспецифические антигены спирохет в результате иммунологической реакции. Результаты тестов вы-ражаются в количественных титрах, например, 1: 8. Чем выше титр, тем сильнее воспалительный ответ. При хронических заболеваниях, таких как проказа, аутоиммунная патология например, СКВ), и при злоупотреблении пациентками лекарственными и наркотическими средствами могут наблюдаться ложноположительные результаты лабораторной диагностики венерических заболеваний (ЛДВЗ) и тестов быстрых плазменных реагинов (БПР).
Поэтому для подтверждения специфической природы инфекции и идентификации специфичных антител к Т. pallidum проводятся трепонемные тесты. Положительные результаты данных тестов указывают на активное заболевание или предшествующий контакт пациентки с возбудителем. Для прямого обнаружения спирохет может использоваться микроскопия в темном поле.
При первичной, вторичной форме сифилиса или латентном течении продолжительностью менее 1 года лечение заключается в однократном внутримышечном введении 2.4 млн. единиц бициллина-1. При латентном течении заболевания длительностью более 1 года делают три таких инъекции с интервалом в неделю. Пациентки с повышенной чувствительностью к пенициллину нуждаются в предварительном назначении десенсибилизирующей терапии, т. к. пенициллин является единственным антибиотиком, способным проникать через плаценту в количествах, адекватных для лечения плода.
Серологический контроль после лечения должен проводиться периодически на протяжении 2 лет. Увеличение серологических титров в 4 раза указывает на неадекватность терапии или на реинфекцию; в любом случае показан повторный курс приема препаратов. Результаты лечения вновь оцениваются при серологическом обследовании.
Гонорея у беременной.
Общепринятым является стандартное дородовое скрининговое исследование на Neisseria gonorrhoeae. Частота выявления инфекции составляет от 1 до 8%, в зависимости от обследуемой группы. Если беременная заражается гонореей позднее первого триместра, то инфекция редко распространяется выше шейки матки, — на само тело матки (и плод) и маточные трубы. Однако в процессе родов может произойти передача возбудителя плоду, что приводит к поражению глаз новорожденного. В прошлом такая инфекция была одной из причин слепоты. В настоящее время для предупреждения этого осложнения глаза новорожденных обрабатывают нитратом серебра или раствором тетрациклина.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сифилис у беременной. Гонорея у беременной.
Беременность, возникшая на фоне заболевания сифилисом или наоборот, сифилис, возникший во время беременности может привести к трагическим результатам.
Беременность может закончиться поздним выкидышем (обычно на 12—16-й неделе), мертворождением, преждевременными родами, рождением детей с ранними проявлениями сифилиса или поздними симптомами врожденного сифилиса и рождением нормальных по внешнему виду детей со стойко положительными серологическими реакциями — лабораторными показателями, с помощью которых диагностируют сифилис.
Симптомы раннего врожденного сифилиса проявляются сразу после рождения малыша. Это заболевание характеризуется недоношенностью новорожденного, характерным поражением кожи, ринитом (насморком), поражением костей, нервной системы, печени, легких. Такие дети очень медленно прибавляют в весе, плохо развиваются, нередко не могут сосать. Они беспокойны, тревожны, плохо спят, почти постоянно плачут, иногда издают резкий пронзительный крик. Смерть у таких детей может наступить от пневмонии.
Первые симптомы позднего врожденного сифилиса могут появиться через 2 года после рождения, но чаще между 7-м и 14-м годами жизни ребенка, до этого никаких проявлений заболевания не наблюдается. Типичными для позднего врожденного сифилиса являются поражение глаз, глухота и поражение зубов. Поскольку в процесс были вовлечены все органы и ткани, возможны поражения всех органов.
Если у женщины во время беременности был выявлен сифилис, то, во избежание тяжелых последствий болезни для матери и ребенка, обязательны два курса лечения: первый, основной, проводится только в стационарах, сразу же после постановки диагноза; второй, профилактический, — в стационаре или амбулаторно. Если сифилис выявлен в первом и втором триместре беременности, то лечение проводят дважды: первый курс — при постановке диагноза, второй — в 20—24 недели.
На настоящий момент в России только единичные коммерческие медицинские центры имеют лицензию на лечение сифилиса. Часть центров закрываются или переезжают, и информация становится недоступна пациентам. Это приводит к отсутствию необходимого клинического и серологического контроля больных после лечения сифилиса на протяжении определенного времени (от 6 месяцев до нескольких лет), отсутствию медицинской документации и невозможности получения различных справок и выписок о диагнозе, проведенном лечении и результатах анализов. Поэтому лечение сифилиса по-прежнему рекомендуется проводить в государственных медицинских учреждениях. Если же был выбран коммерческий медицинский центр, то необходимо сохранять в течение многих лет выписку с диагнозом (слово «сифилис» не является диагнозом — должна быть определена стадия заболевания), названием препарата, которым проводилось лечение, и его дозой. Это может оказать помощь другим врачам при решении вопросов, связанных со здоровьем матери и ребенка. Особенно хочется отметить, что для лечения сифилиса во время беременности применяют препараты, которые не оказывают отрицательного влияния на плод.
После проведенного лечения болезнь останавливает свое развитие, то есть первичный сифилис не переходит во вторичный, а вторичный — в третичный, останавливается повреждение органов и тканей трепонемой, нет высыпаний на коже и не происходит дальнейшего повреждения нервной системы. Это значит, что нет угрозы здоровью беременной. После прохождения курса лечения она становится незаразной. Современные методы лечения сифилиса позволяют с большой вероятностью предотвратить врожденный сифилис у ребенка при выявлении заболевания у женщины в первые два триместра беременности. Несомненно и то, что обнаружение сифилиса у беременной является показанием к лечению, а не к прерыванию беременности, если таковая желанна. После рождения ребенок подлежит обязательному обследованию на сифилис.
Если диагноз был поставлен впервые во время беременности, то лечение беременной, как правило, проводят в специализированном роддоме или инфекционной больнице, роды поводят также в специализированном родильном доме или в обсервационном отделении обычного родильного дома.
Если диагноз «сифилис» был поставлен до беременности и было проведено полноценное лечение, то риск передачи инфекции ребенку тем меньше, чем больше времени прошло после лечения до наступления беременности. Считается, что через 2—3 года после лечения риск заражения становится минимальным, потому что спустя 2—3 года можно с наибольшей вероятностью гарантировать излеченность. Риск заражения ребенка определяется врачом по результатам анализов беременной женщины, и для профилактики возникновения врожденного сифилиса у ребенка при необходимости назначается профилактическое лечение матери.
Обычно лечение назначают на сроках беременности от 20 до 24 недель. К этому моменту плацента формируется в полной мере, поэтому лечение, проведенное после 20 недель беременности, будет наиболее полноценным: ребенок в полной мере получит лекарственные препараты через плаценту. Женщина на протяжении всей беременности остается эпидемически неопасной, то есть незаразной. Роды могут по желанию беременной осуществляться в любом родильном доме и в любом отделении (при наличии документов, подтверждающих диагноз и проведенное лечение).
Существует несколько типичных ситуаций:
- Если заражение произошло недавно, был проведен полный курс лечения, но реакции еще остаются положительными и с учета по сифилису женщина еще не снята, то во время беременности производится сдача анализов 1 раз за каждый триместр, то есть анализы производят трижды, но в большем объеме, чем здоровым беременным, и на сроках 20— 24 недель беременности производится профилактическое лечение. После рождения ребенок подлежит обязательному обследованию на сифилис.
- Если заражение сифилисом произошло давно и в настоящее время по-прежнему остаются положительными нетрепонемные тесты (и врач говорит о состоянии серорезистентности после пролеченного сифилиса), то во время беременности производится сдача анализов 1 раз за каждый триместр, и на сроках 20—24 недель беременности производится профилактическое лечение. При планирование беременности в данных ситуациях рекомендуется дополнительное лечение и до наступления беременности. После рождения ребенок подлежит обязательному обследованию на сифилис.
- Если заражение сифилисом произошло давно и в настоящее время нетрепонемные тесты отрицательные, то во время беременности рекомендуется повторение анализов 3 — 4 раза за беременность. При отсутствии положительных результатов в нетрепонемных тестах лечение не требуется. При наличии даже одного положительного анализа в интересах ребенка может быть проведено профилактическое лечение. После рождения ребенка возможны рекомендации по его обследованию на сифилис.
Все сомнительные случаи решаются в пользу ребенка, то есть проведения дополнительного лечения.
Если сифилисом болен отец ребенка, то вначале надо разобраться, когда началось заболевание и получил ли отец ребенка полноценное лечение. Сифилис передается ребенку только от больной матери во втором триместре беременности, и наличие нелеченого сифилиса у отца опасно для здоровья матери и ребенка. При зачатии ребенок не заражается от отца.
Существует несколько типичных ситуаций:
- В случае если у отца ребенка сифилис выявлен недавно и курс лечения он еще не проходил, то он, безусловно, опасен для здоровья как беременной женщины, так и ребенка, и подлежит экстренному лечению. До окончания лечения сексуальных отношений следует избегать.
- Если когда-то в прошлом у отца ребенка был сифилис, было проведено полноценное лечение и на данный момент нет положительных нетрепонемных тестов (реакция Вассермана, РПР (RPR), ВДРЛ (BDRL), ЭМ или РМП отрицательны), то отец ребенка не может быть источником заражения и безопасен для здоровья ребенка и беременной женщины.
- В случае если в прошлом у отца ребенка также был сифилис, было проведено полноценное лечение, но в данный момент остаются положительные нетрепонемные тесты, а с окончания лечения прошло больше года, то данная ситуация представляет опасность прежде всего для здоровья мужчины, которому, возможно, требуется дополнительное лечение. Для беременной женщины и ребенка он не опасен.
За малышом, мама которого когда-либо перенесла сифилис, врачи наблюдают особенно пристально. Если у ребенка выявляют признаки врожденного сифилиса, лечение проводится сразу же после родов. При этом малыша из родильного дома переводят в специализированный инфекционный стационар. Детей, у которых не отмечено признаков врожденного сифилиса, наблюдают в течение первого года жизни: первый анализ берут сразу после родов из пуповины, далее исследования проводят каждые 3 месяца. В первом анализе допускается наличие антител к возбудителю сифилиса: это антитела, полученные ребенком от мамы (кстати, как и антитела к любой другой инфекции). В результатах последующих анализов количество антител в норме уменьшается. Если этого не происходит и количество антител нарастает, это говорит о том, что ребенок инфицирован. В данном случае малышу также необходимо лечение в условиях специализированного стационара.
Сифилис. Отвечаем на вопросы наших пациентов
Срок от момента заражения до развития на месте внедрения Возбудителя первого клинического симптома (небольшой эрозии тли язвы, так называемого твердого шанкра) называется инкубационным периодом.
Длительность инкубационного периода индивидуальна, в среднем она составляет 3-4 недели, однако может удлиняться до 6 месяцев при применении антибиотиков или в других случаях.
3. Как можно заразиться сифилисом?
Заражение сифилисом в большинстве случаев происходит половым путем. Заболевание передается от человека к человеку.
4. Возможно ли заражение сифилисом бытовым путем?
Да, возможно, в тех случаях, когда не соблюдаются правила личной гигиены (общая одежда, полотенца, зубная щетка, мочалка, "докуривание" чужих сигарет, использование общей посуды).
5. Что делать, если у члена семьи сифилис?
6. Какими бывают внешние признаки сифилиса?
7. Бывает ли при сифилисе поражение внутренних органов?
Поражение внутренних органов бывает не только при третичном сифилисе, но и в более ранние сроки при вторичном сифилисе. Чаще всего встречаются поражения сердечно-сосудистой системы, желудочно-кишечного тракта, нервной системы, реже почек и щитовидной железы.
8. Что такое скрытый сифилис?
Скрытый сифилис может возникать у больных, которые в прошлом имели активные проявления сифилиса, разрешившиеся либо самостоятельно или под влиянием недостаточного специфического лечения, либо являются особой формой бессимптомного течения сифилитической инфекции с момента заражения больного.
Обнаружение положительных серологических реакций в крови является основанием для установления диагноза скрытого сифилиса у людей, не имеющих клинических признаков этого заболевания.
9. Что такое врожденный сифилис и как его предупредить?
Врожденный сифилис возникает в следствии инфицирования плода во время беременности. Источником заражения плода является только больная сифилисом мать. Частота заражения детей и тяжесть течения врожденного сифилиса зависят от длительности и активности сифилитической инфекции у беременной, чем свежее и активнее сифилис у матери, тем более вероятно неблагоприятное окончание беременности для ребенка.
Судьба инфицированного сифилисом плода может быть различной. Беременность может закончиться поздним выкидышем (обычно на 12-16-й неделе), мертворождением, преждевременными родами, рождением детей с ранними проявлениями сифилиса, возникающими сразу после родов или несколько позднее, рождением нормальных по внешнему виду детей со стойко продолжительными серологическими реакциями, у которых в последствии возникают поздние симптомы врожденного сифилиса.
10. Возможна ли профилактика врожденного сифилиса?
Профилактика врожденного сифилиса должна быть антенатальной и постнатальной, Антенатальная профилактика включает в себя своевременное выявление и лечение сифилиса у беременных женщин. Постнатальная профилактика заключается в тщательном обследовании и профилактическом лечении новорожденных, матери которых недостаточно лечились в прошлом и во время беременности.
Беременным, болевшим сифилисом в прошлом и не снятым с учета, необходимо проводить профилактическое лечение во время каждой беременности даже при отрицательных серологических реакциях. Беременные, болевшие сифилисом в прошлом и получившие полноценное лечение, подлежат профилактическому лечению во время первой беременности, и после снятия с учета.
11. Как проводится диагностика сифилиса?
12. Что такое превентивное лечение?
П ревентивное - это предупредительное лечение. Превентивному лечению подлежат лица, имевшие половой или тесный бытовой контакт с больным сифилисом, если с момента контакта прошло не более 2-х месяцев.
Лицам, у которых с момента контакта с больным сифилисом прошло от 2 до 4 месяцев, проводится двукратное клинико-серологическое обследование с интервалом в 2 месяца. Если с момента контакта прошло более 4 месяцев, проводится однократное клинико-серологическое обследование.
Сифилис и беременность
Единственной причиной врожденного сифилиса является сифилис у беременной матери, передающийся плоду через плаценту. Поэтому забота о здоровье беременных женщин в отношении сифилиса и других венерических заболеваний выходит на первый план.
Если женщина болела сифилисомдо беременности и прошла полный курс лечения, то перед тем, как принять решение беременеть и рожать ребенка, ей необходимо пройти консультацию, как у гинеколога, так и у венеролога. После того, как будут сданы анализы, подтверждающие выздоровление женщины, она может беременеть.
Женщины с ранее вылеченным сифилисом могут родить здорового ребенка естественным образом, не прибегая к кесареву сечению, и без дополнительного профилактического лечения.

Для того чтобы оперативно выявить случаи сифилиса у беременных женщин, в перечень обязательных анализов, которые назначает врач-гинеколог, входит и анализ на реакцию Вассермана. Этот анализ делается дважды или трижды за беременность — и в первой, и во второй ее половине. Если серологический анализ оказывается положительным, женщину обследуют и, в случае подтверждения диагноза сифилиса, госпитализируют для лечения.
Если лечение больной сифилисом женщины проводится на раннем этапе беременности, то у будущего ребенка есть много шансов родиться живым и здоровым, без признаковврожденного сифилиса.
К сожалению, значительная часть женщин, больных сифилисом либо не обращается в женскую консультацию вообще, либо обращается очень поздно - во втором или даже третьем триместре беременности, когда организм будущего ребенка уже сильно поражен бледными трепонемами.
Именно эта ситуация приводит к тяжелым формам врожденного сифилиса, позднему выкидышу, мертворождению, рождению детей с пороками развития. Могут родиться дети, совершенно нормальные по внешнему виду, но со стойко положительными серологическими реакциями, у таких больных впоследствии возникают поздние симптомыврожденного сифилиса или наступает выздоровление. В 10—15 % случаев у матери, больной сифилисом, может родиться и здоровый ребенок. Но, разумеется, это ничем не оправданный риск. В любом случае исход беременности у больной сифилисом женщины обусловлен степенью активности сифилитической инфекции.
Наиболее опасен для будущего ребенка вторичный сифилис беременной, который приводит к большинству выкидышей и случаев мертворождения.
Женщины, болевшие сифилисом во время беременности и не лечившиеся, имеют некоторые особенности социального статуса. Обычно они рано начинают вести активную половую жизнь с частой сменой партнеров, беременеют и рожают ребенка, как правило, не будучи замужем и не имея постоянного партнера. Многие из этого контингента больных сифилисом женщин нигде не работают, имеют сомнительные источники доходов, злоупотребляют алкоголем, курением, употребляют наркотики. Более 70% беременных этой группы не наблюдались в женской консультации или встали на учет слишком поздно, что не позволило вовремя диагностировать сифилис на дородовом этапе.
Говоря об этом, для сравнения следует сказать, что у беременных, обращающихся в женскую консультацию в первые два месяца беременности, сифилис выявляется еще при первом посещении, что дает возможность пролечить беременную женщину и сохранить здорового ребенка.
По вопросам планирования и ведения желанной беременности обращайтесь к гинекологам нашего медицинского центра «Евромедпрестиж». К вашим услугам — полная диагностика на сифилис и другие половые инфекции, консультации по вопросам рождения здорового ребенка, если вы заразились сифилисом или уже излечились от него, медикаментозная профилактика ЗППП.
Читайте также:
