Сикоз: причины, симптомы и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 23.01.2026
Сикоз — гнойничковое заболевание кожи, которое вызывает золотистый тип стафилококка. К возникновению сикоза причастно нейро-эндокринное нарушение, изменяющее чувствительность фолликулов. Сикоз обычно поражает область роста волос на лице (бороды и усов). Заболевание начинается с возникновения поверхностных фолликулитов, распространяющихся на здоровый участок кожи, рецидивируя, и имея затяжной характер. Чтобы диагностировать сикоз, достаточно рассмотреть клиническую картину заболевания. С целью успешного лечения устанавливают этиологию заболевания (которая может быть стафилококковой, микотической и люпоидной).
Причины сикоза
Так как сикоз относится к пиодермиям, то провоцируют его даже микротравмы или случайные порезы в период бритья. Интересно, что хронический ринит тоже провоцирует сикоз. Поскольку кожа, расположенная над верхней губой, обычно рыхлится, а в момент сморкания наблюдается втирание слизи, содержащей значительное число стафилококков, то это может и стать провоцирующим фактором сикоза.
К примеру, хронический конъюнктивит может предшествовать сикозу кожи век, а удаление волосяного покрова из полости носа при помощи пинцета может привести к возникновению сикоза на внутренней стороне крыльев носа (или в носовой перегородке).
Симптомы сикоза
В первую очередь, сикоз образуется на волосистой стороне лица, поражая бороду и усы. Следует сказать, что у женщин сикоз диагностируют намного реже. У женщин сикоз локализуется, как правило, на внутренней стороне крыльев носа, а также на поверхности век и на бровях. На коже в районе подмышечных впадин, на той части тела, которая покрыта густыми и длинными волосами, а также на лобке сикоз может встречаться в единичных случаях.
Начало сикоза — это появление поверхностных фолликулитов, располагающихся группами, и имеющих вид дисков. По мере того, как фолликулиты вырастают, в процесс могут вовлекаться соседние участки кожных покровов. Таким образом сикоз поражает большую часть кожи. Первичные проявления сикоза, имеющие вид фолликулитов (почти всегда неглубоких), возникают внезапно и также резко проходят. Спустя какое-то время фолликулит может вновь повториться, при этом его течение станет достаточно затяжным, появятся глубокие повреждения самих фолликулов, что и является типичной клиникой для такого заболевания как сикоз.
Проявления сикоза на коже
Обычно кожа, которая была поражена сикозом, имеет воспаленный и гиперемированный вид, также ей присуща отечность. Со временем может нарастать болезненность, особенно, когда прикасаешься к участкам кожи. В последующее время кожа становится гиперчувствительной. Сикоз «покрывает» кожу значительным числом гнойников, расположенных близко друг к другу. Основание таких гнойников очень уплотненное и, как правило, имеет ярко-красный цвет.
Следует отметить, что возникшие гнойные пустулы склоны к быстрому высыханию, по причине чего вся кожная поверхность может покрываться ими. Из-за этого кожа, пораженная сикозом, приобретает желтый цвет с грязным оттенком или становится зеленоватой. С течением времени засохшие корки могут отпадать, однако по причине постоянно протекающего гнойного процесса корки могут появляться вновь. После быстрого удаления корок, воспаленная ранее поверхность обычно обнажается. Очень часто во время сикоза проявившиеся покраснения и красные пятна могут выходить за пределы очага.
Стоит отметить, что в зоне периферии, пораженной также сикозом, различимы рассеянные элементы, которые по отношению друг к другу изолированы. Такие элементы называют импетиго. Их особенность заключается в том, что по мере периферического роста элементы могут сливаться друг с другом. По той причине, что во время сикоза фолликулярным пустулам свойственно возникать очень быстро, то своевременная терапия воспалительного инфильтрата будет очень необходимой.
Особенности протекания сикоза
Участки, пораженные сикозом, болезненны только в случае прикосновения к ним. В ином случае зуд или жжение будут присущи очень редко. Сикоз может очень сильно обезобразить лицо, тем и опасен для человека. Поэтому заболевший сикозом, понимая всю серьезность заболевания, часто впадает в депрессию, становится непривычно замкнутым человеком, который перестает вести активный образ жизни. Само же самочувствие больных нельзя назвать удовлетворительным, поскольку может повышаться температура тела, но при этом регионарные и лимфатические узлы будут оставаться в норме.
Паразитарный тип сикоза
Паразитарный тип сикоза будет отличаться от обыкновенного не такой выраженной зоной инфильтрации, а также отсутствием явно выраженных одиночных гнойных папул. Паразитарный сикоз протекает достаточно остро, при этом рецидивы не происходят, поскольку развивается иммунитет. Интересно, что при паразитарном сикозе очень часто наблюдается самоизлечение.
Люпоидный тип сикоза
Если говорить о люпоидном типе сикоза, то стоит сказать, что это — достаточно редкая форма данного стафилококкового поражения, распространяющаяся на волосяные фолликулы. Данная форма заболевания имеет вялое течение, которое, как правило, является хроническим. Пустулизация при данном виде сикоза будет слабо выражена, однако после лечения останутся участки кожи, которые можно будет назвать атрофированными. Этот вид сикоза опасен облысением волосяной части, пораженной хворью.
Хотя причиной люпоидного сикоза и считается золотистый тип стафилококка, но этиология и сам механизм развития заболевания до конца еще не выяснены, поскольку присутствующий микробный фактор может быть одним из звеньев в патогенезе. Люпоидный сикоз характеризуется возможностью присутствия дополнительной колонизации фолликулярного аппарата посредством иной грамотрицательной микрофлоры. Очень часто данный вид сикоза формируется на фоне сахарного диабета, хронических инфекций или себорейного статуса.
Особенности течения сикоза
Очень часто данный тип заболевания диагностируют у мужчин пожилого (или среднего) возраста. У них, как правило, поражается зона усов или бороды, а также теменные или височные участки головы, а точнее ее волосистой части. Люпоидный вид сикоза характеризуется хроническим течением, а начинается он с застойной эритемы. На фоне такой эритемы очень часто проявляются фолликулярные узелки, которые группируются, образуя в дальнейшем пустулы и корки светло-желтого цвета. Чешуйки сероватого цвета локализуются рядом с пораженными фолликулами, благодаря чему весьма легко могут сниматься, как только начать их поскабливать.
С течением времени такие пустулы и корки могут сливаться, при этом образуется округлая и отграниченная бляшка, диаметр которой составляет до 3-4 см. По причине инфильтрации такая бляшка представлена темно-красным цветом (винным цветом) и располагается на плоской части уплотненного основания, которое не представляется болезненным. В дальнейшем такая бляшка бледнеет. Происходит это от центральной ее части ближе к периферии. Кожа над бляшкой становится всё тоньше и более глаже. Такая кожа лишена волос. Происходит характерное развитие западения элемента с формированием атрофии кожи в центральной ее части. Последнее ярко характеризует люпоидный сикоз. В границах подобной бляшки появляющиеся новые пустулы, как правило, не возникают. Это и является главным отличием данного вида сикоза от, например, вульгарного. Случается, что в зоне бляшки могут сохраняться единичные волосяные пучки.
Если говорить о зоне периферического инфильтрата, то она составляет только 1 см. Кожа в этой зоне имеет незначительную возвышенность, она гиперемирована, характеризуется умеренной инфильтрацией. В данной зоне можно наблюдать множественные папулы фолликулярной природы, имеющие редкие пустулы, расположенные в центре. Обычно очаг поражения сикозом может увеличиваться, однако увеличение происходит довольно медленно за счет периферического роста, а также за счет возникновения новых воспалений. Чаще всего участок, который можно назвать пораженным, характеризуется правильными формами, отличающимися своей округлостью, которые порой превалируют в одном из полюсов данной зоны. Последнее и объясняет, почему форма зоны, которую называют пораженной, приобретает вид асимметрии, принимая со временем неровные очертания.
Течение люпоидного вида сикоза очень долгое — как правило, протекает долгие годы и имеет продолжительные периоды частичной ремиссии. Обостряется заболевание резко без сопутствующих на то объективных причин. Если говорить об общем самочувствии больного, то оно считается удовлетворительным — боли почти всегда отсутствуют, исключения составляют лишь случаи, когда недуг поражает волосистую часть головы. Боли объясняются анатомическими характеристиками и особенностями кожи головы, а также близостью апоневроза.
Диагностика сикоза
Благодаря клиническим проявлениям возможно быстро и точно поставить правильный диагноз, однако стоит всегда дифференцировать вульгарный, люпоидный и паразитарный типы сикоза. Как известно, основой паразитарного сикоза является грибковая инфекция, из-за которой впоследствии присоединяется и стафилококковая микрофлора. Если говорить о люпоидном фиде сикоза, то его клиника несколько будет отличаться.
При помощи полученных результатов микроскопии исключится или подтвердится микотическая флора. Культуральное обследование или посев гнойных выделений и образованных корок обычно проводят до момента назначения антибиотиков, иначе обнаружить возбудителя будет гораздо сложнее. Вместе с выделением возбудителя осуществляется обследование на чувствительность к различным антимикробным препаратам.
Лечение сикоза
Терапия сикоза отличается своей продолжительностью. Ее проводит дерматолог (или микролог), заключается терапия в применении антимикробных мазей, а также антибиотиков во внутрь. Во время обострения обычно используют дезинфицирующие примочки с содержащимся перманганатом калия или борной кислоты. Последние способствуют предотвращению повторного обсеменения и приводят к размягчению гнойных корочек. После отторгающихся корочек, один за другим наносят две мази на участок — Гинтомициновую и Синтомициновую.
При утихании процесса образования гноя, сам очаг (или очаги) поражения смазывают специальным раствором анилиновых красителей (метиленовым синим или бриллиантовым зеленым). Участок, расположенный вокруг сикоза обрабатывают обычно йодным раствором. К антибиотикам тетрациклинового ряда, которые часто применяют при сикозе, относят Окситетрациклин, Хлортетрациклин, Тетрациклин. Их принимают вовнутрь и за редким исключением внутримышечно делают инъекции, что оказывает особое бактериологическое воздействие на возбудителей. Также очень часто применяют УФО-терапию и лазерную терапию.
Люди, страдающие сикозом, должны принимать витамины, медикаменты, содержащие железо. Именно последние способны купировать различные нервные расстройства. В случае обширного поражения одним из видов сикоза используют стафилококковую вакцину (и не исключено, что и аутонемотрансфузии).
При соблюдении правильного лечения прогноз на выздоровление будет положительным, однако необходимо помнить, что совершаемые перерывы в ходе антибиотикотерапии, отсутствие или прерывание диеты, употребление пряных блюд и алкоголя способно привести к возникновению очень устойчивых к препаратам стафилококков.
Профилактикой считается соблюдение гигиены, осторожность в ходе бритья и своевременная обработка мелких ран в случае травмирования, дабы не допустить инфицирование.
Сикоз - симптомы и лечение
Что такое сикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бровченко Анны Борисовны, дерматолога со стажем в 10 лет.
Над статьей доктора Бровченко Анны Борисовны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Сикоз — это инфекционное заболевание, хроническое рецидивирующее воспаление волосяных фолликулов. Относится к группе пиодермий — гнойно-воспалительных заболеваний кожи [1] . Возбудителем сикоза является патогенный микроорганизм стафилококк, проникающий в кожу через микроранки.
Фактором, способствующим проникновению стафилококка, является возникновение микропорезов и повреждений кожи при бритье. Поэтому довольно часто заболевание возникает на лице у мужчин.
У женщин и детей сикоз появляется из-за слизистого или гнойного отделяемого при ринитах и конъюнктивитах. Содержащийся в назальном или же конъюнктивальном отделяемом стафилококк, попадая в микроповреждения кожи, провоцирует развитие заболевания.
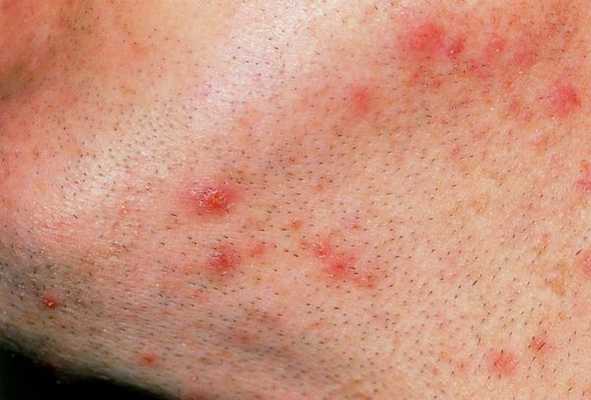
Предрасполагающими факторами для возникновения сикоза являются:
- наличие ринита, конъюнктивита, реже — тонзиллита;
- недостаточное увлажнение кожных покровов лица;
- использование во время бритья некачественных (затупленных, с элементами ржавчины) лезвий;
- наличие на коже вросших волосков (часто отмечается спустя 1-2 дня после бритья);
- выщипывание волосков из ноздрей, бровей недостаточно обработанными инструментами;
- наличие сопутствующих микозных (грибковых) поражений кожи;
- наличие на коже псориатических, аллергических высыпаний, очагов нейродермита и других дерматозов;
- функциональные расстройства эндокринной и нервной систем;
- частые стрессы и недосыпания;
- иммунодефицитные состояния организма [2][3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
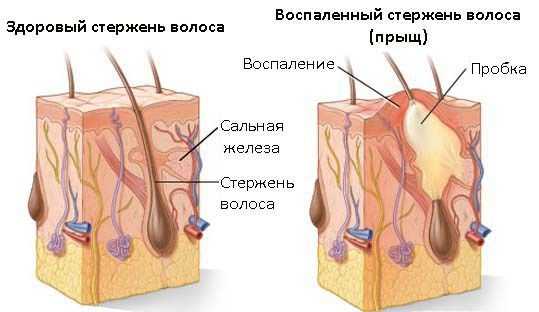
Начальными симптомами при возникновении сикоза является появление фолликулитов — воспалительных гиперемированных участков кожи в области волосяных фолликулов [3] . По мере размножения стафилококка и прогрессирования заболевания очаги воспаления сливаются между собой, вовлекая в патологический процесс всё большие участки кожи. Таким образом происходит формирование более крупных гиперемированных, отёчных и болезненных при пальпации участков сикоза.
К воспалению быстро присоединяются гнойные пустулы (прыщи). Далее происходит образование грязно-жёлтых, порой зеленоватых корок. Гнойные корки впоследствии отпадают, но из-за непрерывного протекания патологического процесса на их месте появляются новые участки воспаления и гнойных пустул. В результате процесс приобретает хронический, рецидивирующий характер [2] [3] .
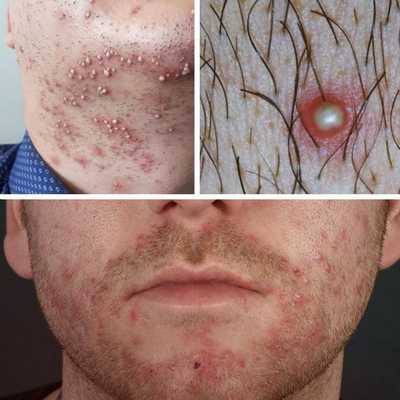
Чаще всего сикоз появляется в следующих местах:
- у мужчин: область усов и подбородка;
- у женщин: возникновение стафилококковых "заед" в углах рта или глаза;
- у детей: на крыльях носа, над верхней губой, иногда в области ноздрей;
- значительно реже отмечаются другие локализации сикоза — брови, подмышечные впадины, паховая область [1][2] .
Течение заболевания может быть разным в зависимости от формы: вульгарного сикоза, люпоидного сикоза и паразитарного.
Вульгарный сикоз (стафилококковый) — чаще всего появляется на коже лица, в некоторых случаях возможно поражение кожи лобка, подмышечных впадин, ног и других областей тела. При вульгарном сикозе происходит поверхностное поражение стафилококком кожных покровов. Такие процессы, как правило, не сопровождаются образованием рубцов.
Чаще всего клиническая картина вульгарного сикоза протекает по типу воспаления волосяных фолликулов. При обилии гнойничков кожа становится отёчной и гиперемированной, нередко отмечается зуд поражённых областей и болезненность при надавливании. Характерно чувство стянутости кожи в поражённом очаге. В случае большого скопления фолликулитов возможно образование очагов мокнутия. Самопроизвольного вскрытия пустул не происходит. С течением времени отмечается ссыхание гнойного содержимого пустул с образованием желтоватого цвета корок, которые после отпадают.
Люпоидный сикоз (глубокий) — отличается малым количеством пустулёзных высыпаний. Чаще всего гнойнички появляются по периферии воспалительного очага, тогда как в его центре возникновения новых высыпаний практически нет.
Люпоидному сикозу наиболее подвержены мужчины после сорока лет. Частыми местами поражения при люпоидном сикозе является область усов и бороды, хотя возможно поражение кожи волосистой части головы (висков и темени). Предрасполагающие факторы для развития люпоидного сикоза — иммунодефицитные состояния, выраженные нарушения эндокринной системы, системные заболевания соединительной ткани. Люпоидный сикоз быстро приобретает хроническое течение и плохо поддается терапии [5] [6] [8] .
В центре воспалительного очага при этой форме сикоза отмечается атрофия кожных покровов и выпадение волос, а также появление гладкой и блестящей бляшки диаметром до 3 см. В центре бляшки никогда не появляются новые пустулёзные высыпания. Возможно образование гиперемии по краю бляшки диаметром до 1-2 см. Высыпания на волосистой части головы чаще всего отличаются значительной болезненностью, хотя общее состояние пациента при этом не страдает. Патологический процесс при люпоидном сикозе протекает годами, с периодами обострения и утихания воспаления. На коже головы в центре гнойно-воспалительного очага с течением времени возникают очаги алопеции (облысения) с тонкими и ломкими волосами по периферии.
Паразитарный сикоз — причиной развития паразитарного сикоза являются не стафилококки, а грибы-трихофитии. Паразитарный сикоз чаще всего называют микозом (нагноительной трихофитией). Источником распространения патогенного грибка являются собаки, лошади, крупный рогатый скот и мыши. Поэтому чаще всего нагноительной трихофитией болеют жители сельских областей. В городе паразитарный сикоз возникает в результате заражения антропофильными грибами, передаваемыми при использовании предметов личной гигиены [2] [7] [9] . Высыпания при паразитарном сикозе отличаются болезненностью (из-за глубокого поражения кожи) и отёчностью, имеют более крупные размеры, чем при стафилококковых сикозах. Чаще всего поражается кожа шеи, подбородка, нижней челюсти, реже — кожа над верхней губой.
Высыпания отличаются своей асимметричностью и чёткой очерченностью от здоровых участков. Возможно образование синюшно-багровых узлов с пустулёзными элементами по периферии. В зависимости от тяжести патологического процесса узлы могут ссыхаться в корочки или же нагнаиваться с образованием абсцессов.
При надавливании на очаги можно наблюдать симптом "медовых сот" — выход большого количества гноя из поражённых участков [3] [5] [6] [8] .
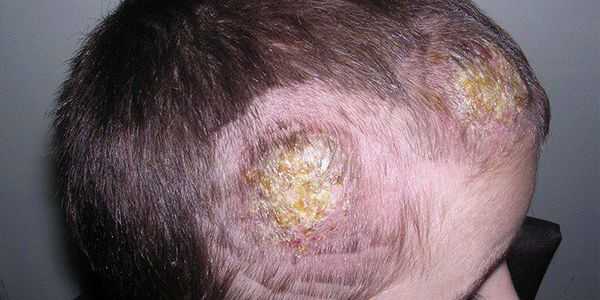
При данном виде сикоза не происходит разрушения волосяного фолликула, в связи с чем при стихании воспалительного процесса на месте выпавшего волоса может вырастать новый. В отличие от стафилококковых сикозов нагноительная трихофития имеет преимущественно острый характер воспаления и не склонна к рецидивированию и хронизации процесса.
Патогенез сикоза
В механизме развития сикоза можно условно выделить следующие основные блоки [4] :
- Функциональные расстройства нервной и эндокринной систем (астенические состояния на фоне стрессов и недосыпаний, сахарный диабет, нарушения функций щитовидной железы и др.) приводят к нарушениям нормальной деятельности сально-волосяного аппарата кожи. Например, недостаток гормонов щитовидной железы провоцирует сухость кожных покровов и снижение местного иммунитета. При сахарном диабете (недостатке инсулина) отмечается нарушение микроциркуляции кожи, что также приводит к ослаблению местного иммунитета и изменению кислотности кожи. При подобных состояниях создаются благоприятные условия для размножения стафилококка и развития заболевания.
- Наличие сопутствующих патологий в виде хронических очагов инфекций и иммунодефицитных состояний также способствует развитию гноеродной микрофлоры (в данном случае, стафилококка).
- Дополнительное воздействие на кожу экзогенных факторов, таких как:
- выделения из носа при рините (втирание назальной слизи, богатой бактериями, в раздражённую кожу);
- микротравматизация кожи во время бритья;
- воздействие грубых пылевых частиц (угольная, металлическая и др. пыль) при работе на производствах, связанных с вредными условиями труда.
Классификация и стадии развития сикоза
Существуют различные классификации сикоза, в основе которых лежит длительность течения заболевания, локализация, глубина поражения кожи и клинико-морфологические характеристики процесса.
В зависимости от длительности течения сикоз можно разделить на:
- острый;
- хронический (или рецидивирующий).
В зависимости от локализации поражения сикоз имеет различные формы:
- сикоз области бороды и усов;
- сикоз крыльев носа;
- сикоз век и бровей, часто сочетающиеся между собой;
- сикоз лобка;
- сикоз подмышечных впадин;
- сикоз гладкой кожи (с поражением пушковых волос) и др.
Разная глубина поражения кожи при сикозе позволяет разделить его на поверхностный и глубокий (люпоидный сикоз).
В основе клинико-морфологической классификации сикоза лежит не только тип поражения кожи при данном заболевании, но и глубина распространения патологического процесса и причина его появления:
- вульгарный сикоз (обыкновенный, стафилококковый);
- люпоидный (глубокий) сикоз;
- паразитарный сикоз.
Процесс возникновения и распространения сикоза можно разделить на определённые стадии [5] .
I. Стадия начальных проявлений: воспаление волосяного фолликула. На поверхности кожи можно наблюдать небольшие гиперемированные диски (фолликулиты). По мере того, как стафилококк размножается и образует всё новые и новые колонии, увеличивается и количество воспалённых волосяных фолликулов. На этом этапе воспаление может пройти самостоятельно. Но даже если краснота на время спадает и воспаление уменьшается, через время воспалительный процесс может снова обостриться и принять затяжной характер.
Кожа, поражённая стафилококком, гиперемирована, отёчна, покрыта большим количеством пустул (гнойничков) и остро болезненна при пальпации. При большом количестве гнойничков они собираются в одном месте, кожа под ними принимает ярко-алую окраску. Гнойнички быстро опорожняются, содержимое их ссыхается, образуя грязно-жёлтую, порой зеленоватую корку [2] [4] [6] .
II. Хронизация процесса: подсыхая, гнойные корки отпадают, обнажая поражённую поверхность. Так как очаг воспаления не санирован и в нём по-прежнему размножаются стафилококки, волосяные фолликулы вскоре воспаляются вновь, процесс приобретает хронический и рецидивирующий характер.
III. Прогрессирование и исходы: в том случае, если заболевание не лечить, постепенно будет происходить прогрессирование процесса. Подсохшие корочки будут появляться вновь, а воспаление тканей – распространяться на окружающие здоровые участки, увеличивая очаг поражения. Общее состояние организма, как правило, не страдает: нет повышения температуры тела, человек не ощущает общей слабости и недомогания. Поражённые участки кожи болезненны лишь при прикосновении (пальпации). При длительно текущем процессе кожа внутри сикозного диска постепенно подвергается атрофии.
Осложнения сикоза
Осложнения заболевания развиваются при отсутствии лечения, либо при неадекватной терапии . Среди возможных осложнений различных видов сикоза можно выделить следующие:
- часто: атрофия кожи на месте поражённых участков (приводит к выпадению волос и образованию рубцов);
- часто: экзематозные поражения (обширные мокнущие участки, усиление зуда) ;
- редко: формирование фурункулов, абсцессов, свищевых ходов, импетиго. Клинически импетиго проявляется возникновением пузырей с мутным содержимым, которые быстро прорываются с образованием корок медово-жёлтого цвета [1][2][4] .
- крайне редко: распространение инфекции по венозным сосудам лицевой области в полость черепа, что может привести к тромбозу пещеристого синуса, развитию менингита (воспаления мозговых оболочек) либо же энцефалиту (воспалению головного мозга).
Клиническая картина сикоза настолько яркая, что позволяет врачу-дерматологу практически сразу визуально поставить правильный диагноз. Лабораторные методы диагностики служат для определения возбудителя заболевания. С этой целью производят исследование биоматериала под микроскопом, идентифицируя таким образом возбудителя (стафилококк или грибок).
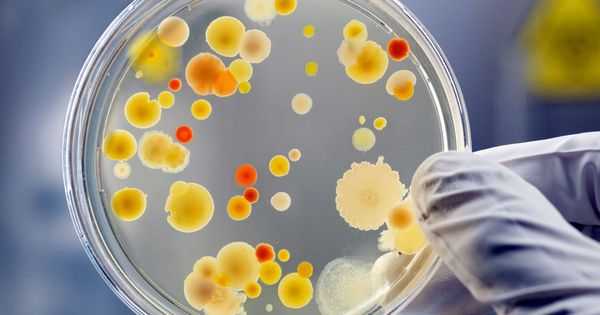
Бактериальный посев биоматериала на питательные среды позволяет выявить чувствительность стафилококков к антибиотикам, что позволит впоследствии правильно подобрать антимикробный лекарственный препарат.
Для постановки диагноза и назначения адекватной терапии необходимо определить форму заболевания (простой, люпоидный или паразитарный сикоз). В зависимости от причины возникновения заболевания назначаются либо антибиотики определённой группы, либо противогрибковые препараты.
Выльгарный сикоз следует дифференцировать с инфильтративно-нагноительной формой трихофитии (стригущего лишая). При трихофитии нередко увеличиваются регионарные лимфоузлы, при микроскопии и культуральном исследовании обнаруживается патогенный гриб — трихофитон.
Важно отметить, что самолечение в случае с сикозом недопустимо, так как может привести к развитию осложнений.
При лечении сикозов арсенал применяемых лекарственных препаратов можно разделить на следующие блоки [3] [5] [10] :
- Этиологическая терапия — направлена на устранение причины заболевания, то есть возбудителя сикоза. Применяются местные или системные антибактериальные препараты (при вульгарном и люпоидном сикозе) или же антимикотики (в случае лечения паразитарного сикоза). Выбор и способ введения антибиотика определяется наличием устойчивости возбудителя к антибактериальным препаратам (выявляется с помощью посева патологического отделяемого из очагов на питательные среды), а также тяжестью и степенью поражения кожи. В качестве этиологического лечения возможно применение и специфических иммунобиологических препаратов (например стафилококковый анатоксин) [1][9] .
- Патогенетическая терапия — направлена на прерывание патологических механизмов развития сикоза, устранение провоцирующих и предрасполагающих факторов. Проводят санацию имеющихся очагов инфекции, корректируют расстройства эндокринной и нервной систем, проводят иммуномодулирующую и иммуностимулирующую терапию.
- Симптоматическая терапия — заключается в удалении поражённых волос из участков гнойно-воспалительного процесса, проведение ультрафиолетового облучения кожи.
Прогноз. Профилактика
Своевременное обращение к врачу-специалисту и адекватное лечение обеспечивает благоприятный прогноз сикозов. При этом стоит учитывать, что лучше всего лечению поддается вульгарный сикоз.
Основная мера профилактики — тщательное соблюдение правил личной гигиены, использование качественных и сугубо индивидуальных бритвенных принадлежностей. В случае пореза кожи при бритье необходимо незамедлительно обработать рану растворами антисептиков, чтобы не допустить заражения повреждённого участка кожи стафилококком.
Не менее важной мерой профилактики сикозов является борьба с имеющимися предрасполагающими факторами (санация хронических очагов инфекции, лечение расстройств эндокринной системы, коррекция иммунодефицитных состояний).
Сикоз преддверия носа
Сикоз преддверия носа – это ограниченное гнойное воспаление, затрагивающее волосяные мешочки в области переднего отдела полости носа. Наиболее характерные симптомы: зуд, жжение, ощущение распирания и боль, образование желтоватых гнойных корочек, скудные гнойные выделения, слабовыраженный интоксикационный синдром. Диагностика базируется на анамнестических данных, жалобах пациента, результатах внешнего осмотра и лабораторных анализов. Лечение представлено топическими антибактериальными, дезинфицирующими и кортикостероидными средствами, системными антибиотиками и физиотерапевтическими процедурами.
Общие сведения
Сикоз, или фолликулит, преддверия носа – относительно распространенное заболевание в отоларингологии и дерматологии, встречающееся повсеместно. Согласно статистическим данным, это наиболее частая форма пиодермии данного участка лица. Чаще всего сикоз встречается среди лиц средней возрастной категории – от 30 до 55 лет. Болеют преимущественно представители мужского пола, что связано с травматизацией кожи во время бритья. Порядка 35-55% случаев заболевания ассоциировано с острыми или хроническими поражениями слизистых оболочек носа и околоносовых пазух. Осложнения наблюдаются редко – менее чем у 5% пациентов.
Причины сикоза преддверия носа
Основной возбудитель вульгарной формы фолликулита – золотистый стафилококк (Staphylococcus aureus). Также выделяют паразитарный вариант, при котором инфицирование гноеродной микрофлорой происходит на фоне уже имеющейся грибковой инфекции. Сикоз развивается вследствие нарушений целостности кожных покровов, снижения местных или общих защитных сил организма. Таким образом, способствовать формированию фолликулита преддверия носа могут следующие состояния и заболевания:
- Воспалительный процесс носовой полости. Сикоз может осложнять течение острых или хронических форм ринитов и синуситов, при которых происходит истончение слизистой оболочки преддверия носа и ее постоянное раздражение гнойным экссудатом.
- Механическое воздействие. Инфицированию кожи данной области способствуют порезы при бритье, микротравмы при очищении полости носа, удалении волос с помощью пинцета при несоблюдении правил асептики и антисептики. Реже патологию вызывают грубые травматические повреждения носа.
- Снижение барьерной функции кожи. Заболевание может спровоцировать недостаточность жирового слоя кожи при чрезмерном использовании обезжиривающих гигиенических средств, постоянная работа в условиях высокой запыленности и/или сухости воздуха.
- Иммунодефицит. К способствующим факторам также относятся сопутствующий сахарный диабет, патологии щитовидной железы, ВИЧ-инфекция, хроническая усталость и психоэмоциональные перегрузки, декомпенсированные поражения внутренних органов.
Патогенез
Механизм развития сикоза досконально не изучен. Изначально происходит проникновение стафилококков внутрь волосяного фолликула, после чего развивается воспаление. Вследствие процессов альтерации и транссудации формируется инфильтрат, который в последующем трансформируется в полость, заполненную гнойными массами. Поражение постепенно распространяется на прилегающие волосяные мешочки, в области преддверия носа формируются пустулы. Рядом расположенные кожные покровы становятся гиперемированными, что при слиянии пустул имитирует клинику экземы.
Симптомы сикоза преддверия носа
Для заболевания характерно хроническое рецидивирующее течение. Первыми признаками обострения выступают зуд и жжение у основания носа. Постепенно к ним присоединяется чувство распирания, напряженности и болевой синдром умеренной интенсивности. Кожные покровы преддверия носа становятся гиперемированными и несколько отечными, на их фоне возвышаются конусообразные гнойнички. Со временем они вскрываются, а на их месте остаются желтоватые корочки, пронизанные волосяными стержнями. Гнойные выделения и скопление большого количества засохших корок приводят к нарушению нормального носового дыхания.
Иногда боль приобретает острый, резкий характер, сопровождается иррадиацией в лобную и скуловую область. У некоторых пациентов течение заболевания сопровождается повышением температуры тела до 37,5-38,5°С и увеличением подбородочных и поднижнечелюстных групп лимфатических узлов. Специфический симптом паразитарной формы сикоза преддверия носа – «медовые соты», представляющие собой формирование глубоких болезненных узлов, при надавливании на которые из пораженных волосяных мешочков происходит выделение гнойных масс.
Осложнения
Осложнения заболевания развиваются на фоне отсутствия или неправильно подобранного лечения. Наиболее распространенным из них является экзематизация. В этом случае к уже имеющимся симптомам воспалительного процесса присоединяется мокнутие, существенно усиливается кожный зуд. Реже патология осложняется формированием фурункулов на прилегающих участках, развитием импетиго. Крайне редко наблюдается проникновение патогенной микрофлоры в венозные сосуды лицевой области, а затем – в полость черепа. Это может становится причиной тромбоза пещеристого синуса, менингитов, энцефалитов и других внутричерепных осложнений.
Диагностика
Как правило, постановка диагноза не вызывает сложностей. Основными диагностическими критериями при сикозе преддверия носа являются особенности клинической симптоматики и анамнестические данные. Лабораторные исследования играют роль вспомогательных и назначаются преимущественно с целью дифференциации с другими заболеваниями. Программа первичного обследования больного отоларингологом состоит из следующих этапов:
- Сбор анамнез. При опросе уточняются жалобы пациента, последовательность возникновения симптомов, наличие подобных эпизодов в прошлом. В обязательном порядке выясняются предшествующие травмы или другие способствующие факторы, сопутствующие патологии.
- Физикальное обследование. Внешний осмотр преддверия носа позволяет выявить покраснение кожных покровов, плохо заживающие и умеренно болезненные трещины. В зависимости от стадии сикоза определяются небольшие красные плотные узелки, диаметром с булавочную головку или большое количество грязно-желтых или грязно-зеленых корочек. При отделении последних остается мокнущая язвенная поверхность.
- Лабораторные тесты. В общем анализе крови отображаются неспецифические признаки воспалительного процесса – повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, повышение СОЭ. Для точной идентификации патогенной микрофлоры и определения ее чувствительности к антибиотикам выполняется бактериальный посев образца гнойных выделений.
Лечение сикоза преддверия носа
Терапевтическая тактика при заболевании консервативная. Основные цели: эрадикация патогенных стафилококков, купирование кожных симптомов, предотвращение рецидивов и устранение способствующих факторов. Большинство пациентов проходит лечение в амбулаторных условиях. Важную роль играет ограничение контакта рук пациента с пораженной областью. Всю лечебную программу можно разделить на следующие составляющие:
- Местная терапия. Представлена примочками с дезинфицирующими средствами (борная кислота, перманганат калия, камфорный спирт), нанесением готовых антибактериальных аптечных мазей (стрептомициновой, тетрациклиновой) и топических кортикостероидов. Между процедурами проводится удаление пораженных волосков.
- Системное лечение. Применяется при недостаточной эффективности местных средств и подразумевает использование антибактериальных препаратов, подобранных с учетом результатов антибиотикочувствительности высеянной микрофлоры. Дополнительно назначаются витаминные комплексы, при необходимости – жаропонижающие средства, антистафилококковый g-глобулин, аутогемотерапия.
- Физиотерапия. Состоит из сеансов УФ-терапии в эритемных дозах, ионофореза с сульфатом меди, лазерного лечения, прогреваний лампой соллюкс с красным фильтром. В тяжелых случаях назначается лучевая терапия в эпиляционной дозе. Все процедуры проводятся в промежутках между нанесением топических средств и еще некоторое время после окончания основного курса лечения с целью профилактики рецидива.
Прогноз и профилактика
Прогноз при сикозе преддверия носа благоприятный. Соответствующие терапевтические мероприятия и соблюдение правил гигиены позволяют добиться полного излечения. Рубцовых изменений, очагов алопеции и участков пигментации на коже, как правило, не остается. Специфической профилактики заболевания не существует. К неспецифическим мероприятиям относят раннее лечение воспалительных патологий носовой полости и придаточных синусов, соблюдение правил антисептики и асептики в процессе бритья и удаления волос, использование средств индивидуальной защиты при работе в условиях повышенной сухости или запыленности воздуха, коррекцию эндокринных или иммунопатологических нарушений.
Сикоз
Сикоз – это гнойничковое заболевание кожи, вызываемое золотистым стафилококком. В основе развития сикоза лежат нейро-эндокринные нарушения, которые изменяют чувствительность фолликулов. Сикоз поражает область роста бороды и усов на лице. Начинается заболевание с клиники поверхностных фолликулитов, которые распространяются на здоровые участки кожи, рецидивируют и носят затяжной характер. Диагностировать сикоз можно на основании характерной клинической картины. Однако для успешного лечения необходимо установить этиологию заболевания (микотическую, стафилококковую, люпоидную).
Сикоз – это гнойничковое заболевание кожи, вызываемое золотистым стафилококком. В основе развития сикоза лежат нейро-эндокринные нарушения, которые изменяют чувствительность фолликулов.
Факторы риска
Поскольку сикоз относится к группе пиодермий, то спровоцировать его возникновение могут микротравмы и порезы во время бритья. Хронический ринит тоже может спровоцировать сикоз, так как кожа над верхней губой разрыхляется, а во время сморкания происходит втирание слизи, которая содержит большое количество стафилококковой флоры. Хронические конъюнктивиты часто предшествуют сикозу кожи век. Удаление волос из носа с помощью пинцета приводит к сикозу на внутренней поверхности крыльев носа и на носовой перегородке.
Клиническая картина сикоза
Сикоз возникает на волосистой части лица, поражается область усов и бороды. У женщин сикоз диагностируют реже, и он локализуется на внутренней поверхности крыльев носа, на бровях и по краю век. На коже подмышечных впадин, на лобке и на коже покрытой длинными волосами сикоз возникает в единичных случаях.
Сикоз начинается с образования поверхностных фолликулитов, которые располагаются группами в виде дисков. По мере роста фолликулитов в процесс вовлекаются соседние участки кожных покровов, и в итоге сикозом поражается большая часть кожи. Первичные проявления сикоза в виде неглубоких фолликулитов начинаются внезапно и так же внезапно проходят. Но после непродолжительного времени фолликулит возвращается, его течение становится затяжным, появляются глубокие поражения фолликулов и клинически можно наблюдать типичную для сикоза картину.
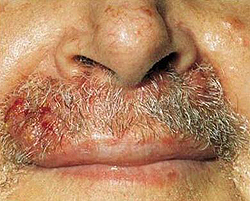
Пораженная сикозом кожа резко воспалена, гиперемирована и отечна. Нарастает болезненность при прикосновении и гиперчувствительность пораженного участка. При сикозе кожа покрывается большим количеством гнойничков, которые очень близко расположены друг к другу, их основание уплотнено и имеет ярко-красный цвет.
Гнойные пустулы быстро ссыхаются, из-за чего вся поверхность заливается их содержимым. В результате пораженная сикозом кожа покрывается грязно-желтыми или зеленоватыми корками. Со временем корки отпадают, но из-за постоянного гнойного процесса появляются вновь. После удаления корок обнажается мокнущая воспаленная поверхность. Часто при сикозе покраснение и отечность выходит за пределы основного очага.
На периферии зоны пораженной сикозом имеются рассеянные изолированные элементы импетиго, которые по мере периферического роста основного очага сливаются с ним. Поскольку при сикозе фолликулярные пустулы возникают одна за другой, то без адекватной терапии воспалительный инфильтрат увеличивается.
Пораженный сикозом участок болезненный только при прикосновении, в остальном же жалобы на зуд и жжение пациенты предъявляют крайне редко. Сикоз полностью обезображивает лицо человека, а потому помимо основного гнойного процесса у людей случаются депрессии, они становятся замкнутыми и не могут вести активный образ жизни. Общее состояние пациентов при сикозе не страдает, температура повышается крайне редко, регионарные лимфатические узлы в норме.
Паразитарный сикоз от обыкновенного отличается менее выраженной зоной инфильтрации, отсутствием высоко стоящих единичных гнойных папул и протекает остро, без рецидивов, так как при паразитарном сикозе развивается иммунитет и часто происходит самоизлечение.
Люпоидный сикоз является редкой формой стафиллококового поражения волосяных фолликулов, имеет вялое волнообразное хроническое течение. При люпоидном сикозе пустулизация выражена слабо, но после излечения остаются атрофированные участки кожи и стойкое облысение.
Не смотря на то, что причиной люпоидного сикоза является все тот же золотистый стафилококк, этиология и механизм развития не выяснены до конца, так как микробный фактор является лишь одним из звеньев в патогенезе. При люпоидном сикозе возможна дополнительная колонизация фолликулярного аппарата другой грамотрицательной микрофлорой. Часто люпоидный сикоз развивается на фоне себорейного статуса, сахарного диабета и хронической очаговой инфекции.
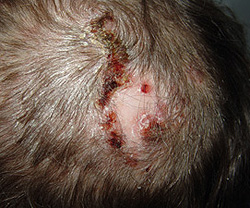
Чаще люпоидный сикоз диагностируют у мужчин среднего и пожилого возраста, поражается зона бороды и усов, височные и теменные участки волосистой части головы. Люпоидный сикоз имеет хроническое течение и начинается с застойной эритемы. На ее фоне появляются сгруппированные фолликулярные узелки, пустулы и светло-желтые корочки. Сероватые чешуйки локализуются вблизи пораженных фолликулов и легко снимаются при поскабливании.
Со временем пустулы и корочки сливаются, образуя округлую четко отграниченную от здоровой кожи бляшку диаметром до 3 см. Из-за инфильтрации она имеет вино-красный цвет и расположена на плоском безболезненном уплотненном основании. В дальнейшем бляшка начинает бледнеть от центра к периферии, кожа над ней истончается, становится гладкой и лишенной волос, развивается характерное для люпоидного сикоза западение элемента с развитием атрофии кожи в центре. В пределах такой бляшки новые пустулы не образуются, что является важным отличием люпоидного сикоза от вульгарного. Иногда в зоне бляшки сохраняются единичные пучки волос.
Зона периферического инфильтрата незначительна – около 1 см, кожа слегка возвышенна, гиперемирована, отмечается умеренная инфильтрация. В этой зоне можно увидеть многочисленные фолликулярные папулы с редкими пустулами в центре. Очаг поражения сикозом медленно увеличивается за счет периферического роста и за счет появления новых воспаленных фолликулов. В большинстве случаев пораженный участок имеет правильные округлые формы, но иногда рост очага превалирует по одному из полюсов зоны сикоза, тогда форма пораженной зоны становится асимметричной и принимает неровные очертания.
Люпоидный сикоз протекает многие годы, иногда с длительными периодами неполной ремиссии, обостряется спонтанно без каких-либо объективных причин. Общее состояние пациентов при сикозе не страдает, болезненные или неприятные ощущения практически отсутствуют, за исключением случаев, когда люпоидным сикозом поражается волосистая часть головы. Болезненность при этом объясняется анатомическими особенностями кожи головы и близостью апоневроза.
Яркие клинические проявления позволяют точно поставить диагноз, но необходимо дифференцировать вульгарный, паразитарный и люпоидные сикозы. В основе паразитарного сикоза лежит грибковая инфекция и уже позже присоединяется стафилококковая микрофлора. При люпоидном сикозе клиническая картина несколько отличается.
По результатам микроскопии исключается или подтверждается микотическая флора. Посев и культуральное обследование гнойного отделяемого и корочек проводят до назначения антибиотикотерапии, так как в противном случае выделить возбудителя гораздо сложнее. Вместе с выделением типа возбудителя проводят обследование на его чувствительность к антимикробным препаратам.
Терапия сикозов обычно длительная. Она проводится дерматологом или микологом и заключается в местном применении антимикробных мазей и в приеме антибиотиков во внутрь. В периоды обострения применяют дезинфицирующие примочки с перманганатом калия и борной кислотой, которые предотвращают повторное обсеменение и размягчают гнойные корочки. После отторжения корочек попеременно наносят гентамициновую и синтомициновую мази.
Как только процесс гноеобразования стихает, очаги пораженные сикозом смазывают растворами анилиновых красителей – бриллиантовый зеленый или метиленовый синий. Зону вокруг сикоза обрабатывают йодными растворами. Антибиотики тетрациклинового ряда – окситетрациклин, тетрациклин и хлортетрациклин, принимаемые во внутрь или в виде внутримышечных инъекций, оказывают бактериостатическое действие на стафилококки. Успешно применяется лазерное лечение и УФО-терапия.
Все пациентам с сикозом показан прием витаминов, препаратов железа, которые купируют нервные расстройства. При обширных поражениях сикозом применяют стафилококковую вакцину и аутогемотрансфузии. Прогноз при соблюдении лечения благоприятный, но следует иметь в виду, что перерывы во время антибиотикотерапии и не соблюдение диеты, исключающей алкоголь и пряные блюда, ведет к формированию устойчивых к антибиотикам штаммов стафилококков.
Профилактикой сикозов является соблюдение гигиены, аккуратность во время бритья и обработка антисептиками мелких травм, чтобы не допустить их инфицирования.
Стафилодермия
Стафилодермия – группа пиодермий бактериальной этиологии, вызываемых микроорганизмами из группы стафилококка. Симптомы этого состояния и их выраженность различаются в зависимости от формы кожного поражения, типа реактивности организма, наличия сопутствующих нарушений (снижения активности иммунитета, повреждений кожи). Диагностика различных форм стафилодермии осуществляется на основании результатов дерматологического осмотра, микробиологических исследований кожи и гноя. Вспомогательную роль могут играть общеклинические анализы крови и мочи. Лечение стафилодермии производится разнообразными местными и системными антибактериальными средствами, поддерживающими препаратами, физиотерапией.
Стафилодермия (стафилококковая пиодермия) – совокупность гнойно-воспалительных поражений кожи, вызванных стафилококками. Является очень широко распространенным дерматологическим состоянием – практически у каждого человека в течение жизни возникают гнойные воспаления кожи различной степени тяжести, вызванные этими бактериями. Столь частая встречаемость обусловлена тем, что стафилококки довольно широко представлены в окружающей среде – они могут долго находиться в воздухе и на предметах быта, входить в состав микрофлоры кожных покровов и слизистых оболочек человека. Кроме того, стафилодермия иногда провоцируется заносом болезнетворных бактерий из других гнойных очагов в организме. Поражение может возникать в любом возрасте, но у детей стафилодермия протекает иначе, чем у взрослых (эпидемическая пузырчатка новорожденных) вследствие определенных анатомических особенностей строения кожи. Из-за бактериальной природы заболевания и устойчивости стафилококков во внешней среде подобные состояния обладают выраженной контагиозностью, способны передаваться при прикосновении или через общие предметы (полотенца, постельное белье, мочалки), что необходимо учитывать при лечении патологии.
Причины стафилодермии
Причиной развития всех форм стафилодермии является проникновение стафилококков (как правило, золотистого или белого) в ткани кожи через микротрещины, протоки сальных и потовых желез или открытые раны (ссадины и порезы). Реже наблюдается гематогенный или лимфогенный метастатический занос возбудителя из других очагов гнойной инфекции (кариозных зубов, абсцессов внутренних органов, лимфаденитов). При этом от глубины проникновения стафилококков, их активности (особенно в плане выделения протеолитических ферментов и экзотоксинов) и типа реактивности организма зависит форма стафилодермии.
После попадания бактерий в ткани кожи при отсутствии срабатывания местных факторов иммунологической защиты начинается бурное размножение микроорганизмов с выделением огромного количества ферментов и иммуногенных токсинов. Этим характеризуется первая стадия развития любого гнойного процесса, в том числе и стафилодермии. Затем в очаг поражения начинают мигрировать иммунокомпетентные клетки (нейтрофилы, макрофаги, лимфоциты), которые стимулируют воспаление посредством выделения биологически активных веществ. Происходит расширение кровеносных сосудов, отек тканей, формирование «воспалительного вала» вокруг очага бактерий – именно эти процессы и составляют клиническую картину стафилодермии. На последующих этапах развития активируются фибробласты, формирующие капсулу вокруг патологического очага, а смесь из погибших нейтрофилов и стафилококков вместе с распавшимися тканями образует гной.
Если гнойное воспаление имеет обширный характер, в кровь проникает значительное количество токсинов, что приводит к развитию общих симптомов – слабости, повышения температуры, головной боли. В большинстве случаев стафилодермии рано или поздно естественным путем формируется дренаж для оттока гноя (прорыв абсцесса), воспалительные проявления постепенно угасают. Если патологический процесс затронул базальную мембрану эпидермиса, на месте патологического очага формируется более или менее заметный рубец. При поверхностных формах стафилодермии базальная мембрана остается неповрежденной, что способствует полному заживлению и восстановлению нормального кожного покрова.
Классификация и симптомы стафилодермии
Разные формы стафилодермии имеют достаточно много различий в своем клиническом течении, что позволяет дерматологу по одной только симптоматике заболевания определить его тип. Именно на этих различиях построена классификация данного гнойно-воспалительного состояния. Стафилодермия может быть поверхностной, глубокой и детской. К поверхностным формам относят различные разновидности фолликулитов (остиофолликулит, поверхностный и глубокий фолликулиты), а также вульгарный сикоз. Глубокие типы стафилодермии объединяют в себе фурункулы, карбункулы и стафилококковые гидрадениты. Детская форма этого поражения кожи представлена эпидемической пузырчаткой новорожденных, которая патоморфологически относится к поверхностным типам, но имеет ряд особенностей, обусловленных строением кожных покровов маленьких детей.
Остиофолликулит (стафилококковое импетиго Бокхарта) – достаточно легкая разновидность поверхностной стафилодермии. Чаще всего она поражает мужчин, возникает на лице в зоне роста усов и бороды, всегда поражает область вокруг стержня волоса, может иметь множественный или одиночный характер. Начало патологического процесса характеризуется появлением пустулы красного цвета диаметром около 1 миллиметра, на месте которой со временем формируется полушаровидный желтоватый гнойник. Через 2-3 дня он трансформируется в грязно-желтую корочку диаметром 2-3 миллиметра. Еще через 2-3 дня корочка отпадает, на ее месте около недели может сохраняться розовое пятнышко, которое затем полностью исчезает.
Поверхностный фолликулит условно можно назвать осложненной формой предыдущего варианта стафилодермии, поскольку он характеризуется более глубоким поражением волосяных фолликулов. Клиническая картина напоминает остиофолликулит, но при этом является более выраженной – размер папулезных элементов достигает 2-3 миллиметров в диаметре, а полное заживление может занимать до 2-3 недель. Вокруг очагов поражения, как правило, наблюдается воспалительный валик и покраснение кожи, нередко отмечается местная болезненность, но общих симптомов (слабости, повышения температуры) при поверхностном фолликулите не наблюдается.
Глубокий фолликулит – выраженная форма поверхностной стафилодермии, при которой гнойно-воспалительный процесс охватывает всю толщу волосяного фолликула. Проявляется одиночными или множественными гнойничками диаметром до 10-15 миллиметров различной локализации. В некоторых случаях наблюдается значительное по площади поражение кожи, обусловленное множественными фолликулитами, что может свидетельствовать о наличии иммунодефицита, сахарного диабета и других общих заболеваний. При этом варианте стафилодермии отмечается умеренная болезненность кожи, при обширных поражениях могут регистрироваться общие симптомы: слабость, головная боль, повышение температуры.
Вульгарный сикоз – это хроническая разновидность стафилодермии, чаще всего имеющая рецидивирующий характер течения. Преимущественно поражает мужчин, возникает на лице и шее, иногда в области лобка или на спине. В развитии вульгарного сикоза можно выделить несколько стадий. Первоначально на коже образуются единичные поверхностные фолликулиты, самопроизвольно исчезающие через несколько дней. После этого появляются более глубокие гнойные поражения дисковидной формы, которые сливаются между собой, формируя обширные зеленовато-желтые корки. При их отделении на коже определяются болезненные эрозивные поверхности с длительным периодом заживления.
Фурункул – вариант глубокой стафилодермии, особенностью которой является гнойно-некротический характер воспаления. Чаще всего он образуется на лице, шее, плечах, иногда возможно появление фурункулов на спине и ягодицах. Длительность развития этой формы стафилодермии составляет около 14-ти дней, процесс включает в себя три стадии. Сначала возникает выраженный воспалительный инфильтрат, сопровождающийся покраснением, болезненностью, уплотнением кожи в области поражения. Затем начинается формирование гнойника с некротическим стержнем посередине, размер абсцесса может достигать 5 сантиметров, наблюдается повышение температуры тела и ухудшение общего состояния организма. Третья стадия данной формы стафилодермии (заживление) характеризуется развитием грануляций и рубцеванием. В некоторых случаях может иметь место множественное образование фурункулов, которое носит название фурункулез – обычно данный процесс выявляется при общем ослаблении организма.
Карбункул – разновидность стафилодермии, напоминающая фурункул, но отличающаяся от него поражением сразу нескольких близко расположенных фолликулов с вовлечением обширного объема тканей кожи. Процесс характеризуется более выраженными симптомами – инфильтрация может достигать в диаметре 10-20 сантиметров, размер гнойников составляет 2-6 сантиметров. После формирования воспалительного очага и абсцесса происходит его размягчение с выделением большого количества гноя и нескольких некротических стержней. Эта форма стафилодермии всегда сопровождается значительным ухудшением общего состояния (повышенной температурой, ознобом) и регионарным лимфаденитом.
Эпидемическая пузырчатка новорожденных – форма стафилодермии, поражающая исключительно детей в первые недели их жизни. Может быть следствием заноса стафилококков из половых путей матери, внутрибольничной инфекции, иногда – первичного иммунодефицита. Симптомом пузырчатки новорожденных является развитие на теле многочисленных папул с прозрачным содержимым. Нередко папулы сливаются между собой и могут захватывать почти всю поверхность тела ребенка. После разрушения папул остается сильно эрозированная поверхность кожных покровов.
В дерматологии для определения стафилодермии используют методы дерматологического осмотра и бактериологического исследования гноя, вспомогательную роль играет общий анализ крови. При осмотре врач может определить глубину и характер гнойно-воспалительного поражения, а также его стадию, на основании чего принимает решение о характере дальнейшего лечения. Бактериологическое исследование основано на посеве гнойного отделяемого и дальнейшей идентификации возбудителя – в первую очередь это необходимо для исключения стрептококковых пиодермий. Также в рамках этого исследования может определяться чувствительность возбудителя стафилодермии к антибиотикам для дальнейшей терапии. Общие анализы могут характеризовать тяжесть воспалительного процесса – в крови обнаруживается нейтрофильный лейкоцитоз, резкое увеличение скорости оседания эритроцитов.
Лечение стафилодермии
Лечение большинства форм поверхностной стафилодермии, как правило, местное, основывается на применении мазей с антибиотиками, антисептиками и другими противомикробными средствами. При хронических типах заболевания, таких как вульгарный сикоз, также применяют ультрафиолетовое облучение и другие физиотерапевтические методики. При глубоких формах стафилодермии практически всегда назначают системные антибиотики из группы макролидов или тетрациклинов – это делается не только для скорейшего выздоровления больного, но и для профилактики осложнений (метастатического распространения инфекции или сепсиса). В тех случаях, когда стафилодермия обусловлена общими заболеваниями (иммунодефицитом, сахарным диабетом), их терапия также вносит свой вклад в скорейшее выздоровление.
Прогноз стафилодермии, особенно ее поверхностных форм, чаще всего благоприятный – после разрешения гнойно-воспалительного очага на коже не остается следов. При глубоких формах заболевания возможно формирование грануляций, более или менее заметных рубцов и длительно существующих инфильтратов. Потенциально любой тип стафилодермии может привести к тяжелым осложнениям, таким как сепсис, гнойный лимфаденит, абсцессы внутренних органов, что создает угрозу жизни человека. Крайне редко при обширных поражениях возникает токсический шок, обусловленный продуктами жизнедеятельности стафилококков и распада тканей. Избежать таких проявлений поможет только своевременно начатая антибактериальная терапия. Для профилактики стафилодермии необходимо поддерживать иммунитет на должном уровне, сохранять чистоту кожных покровов, обрабатывать кожные повреждения антисептиками, избегать использования чужих бритв, полотенец, мочалок.
Читайте также:
