Симптомы ангиофибромы носоглотки и ее лечение
Добавил пользователь Alex Обновлено: 29.01.2026
Юношеская ангиофиброма носоглотки – это доброкачественная опухоль носоглотки, состоящая из новообразованных сосудов и соединительной ткани. Заболевание характерно для лиц мужского пола с периода полового созревания (с 10-ти лет) до 21-го года (по некоторым данным — до 30-ти лет). Данная опухоль характеризуется высокой скоростью прогрессирования, обладает местнодеструктивным (разрушающим окружающие ткани) ростом, склонностью к рецидивам. По этой причине ее клиническое течение расценивают как злокачественное.
Симптомы ангиофибромы носоглотки юношеской
- Нарастающее затруднение носового дыхания.
- Гипосмия и аносмия (снижение и исчезновение обоняния).
- Гнусавость.
- Снижение слуха на одно или оба уха.
- Носовые кровотечения; по мере прогрессирования заболевания увеличивается их интенсивность и частота.
- Головная боль.
- Деформация лицевого скелета (на поздних стадиях приводит к смещению окружающих тканей).
Формы
- опухоль может начинать свой рост на своде носоглотки и прорастать оттуда в основание черепа;
- опухоль из тела клиновидной кости прорастает в решетчатый лабиринт, пазухи полость носа и глазницу;
- ангиофиброма также может начинать свой рост в области крылонебной ямки и прорастать в полость носа.
- базально-распространенную: для нее характерны такие клинические симптомы, как затруднение носового дыхания, аносмия (отсутствие распознавания запахов), гнусавость, нарушения слуха (снижение слуха на одно, реже оба уха), воспалительные явления в околоносовых пазухах, признаки сдавления II и III ветвей тройничного нерва, экзофтальм (выпучивания глаза) и диплопия (двоение в глазах);
- интракраниально-распространенную: при ней картина дополняется признаками поражения I ветви тройничного нерва, отеком диска зрительного нерва, припухлостью щеки со стороны распространения опухоли, поражением II, III и VI пар черепных нервов – птоз (опущение века), отек века, снижение зрения.
- I стадия – опухоль ограничена полостью носа;
- II стадия – распространение опухоли в крылонебную ямку или верхнечелюстную, решетчатую или клиновидную пазухи;
- IIIa стадия – распространение опухоли в глазницу или подвисочную ямку без внутричерепного роста;
- IIIb стадия – стадия IIIa с распространением снаружи твердой мозговой оболочки;
- IVa стадия – распространение опухоли под твердой мозговой оболочкой без вовлечения кавернозного синуса (крупная вена в основании головного мозга), гипофиза (координатор деятельности всех эндокринных желез организма) и зрительного перекреста (область пересечения зрительных нервов);
- IVb стадия – вовлечение в опухолевый процесс кавернозного синуса, гипофиза или зрительного перекреста.
Причины
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Врач ЛОР (отоларинголог) поможет при лечении заболевания
Диагностика
- Анализ жалоб и анамнеза заболевания:
- прогрессирующее затруднение носового дыхания;
- гипосмия и аносмия (снижение или полное отсутствие обоняния);
- гнусавость;
- снижение слуха на одно или оба уха;
- носовые кровотечения;
- головная боль;
- расстройства зрения (снижение остроты зрения, пучеглазие, двоение в глазах и др.).
Лечение ангиофибромы носоглотки юношеской
Лечение только хирургическое. Проводится под эндоскопическим контролем (эндоскоп — это « оптический прибор», который используется для более детального осмотра отдаленных участков полости носа, обеспечивает визуальный контроль операции).
- операции с применением доступов к опухоли через естественные пути (через нос или рот);
- операция с применением щадящего доступа через верхнечелюстную пазуху и полость носа (с проведением разреза под губой);
- операция с применением расширенного доступа через верхнечелюстную пазуху и полость носа (с проведением лицевого разреза);
- операция с применением доступа через небо.
Осложнения и последствия
- Развитие обильных трудноостановимых кровотечений и необратимых неврологических осложнений (например, выпадение полей зрения) при прорастании опухоли в полость черепа.
- Распространение опухоли в полость носа.
- Анемия в результате частых обильных носовых кровотечений (состояние, при котором в кровотоке наблюдается пониженное содержание эритроцитов или недостаточное количество гемоглобина в них).
Профилактика ангиофибромы носоглотки юношеской
- Профилактики данного заболевания не существует.
- При появлении первых признаков (нарастающее затруднение носового дыхания, снижение обоняния вплоть до полного его исчезновения, частые носовые кровотечения), указывающих на наличие данного заболевания, необходимо незамедлительно обратиться к врачу.
Дополнительно
Доброкачественные опухоли – это патологические образования, возникающие в результате нарушения механизмов контроля деления и роста клеток. Они имеют строение, сходное с тканями, из которых происходят (мышечная ткань, костная, хрящевая ткань и др.). Доброкачественным опухолям свойственен медленный рост. По мере их разрастания происходит сдавливание соседних органов и тканей. Опухоли, характеризующиеся доброкачественным ростом, в основной своей массе не склонны к рецидивированию (то есть к повторному возникновению заболевания после успешно пройденной терапии), не дают метастазов (то есть вторичных опухолевых очагов в других органах) и хорошо поддаются лечению.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Певцова Анастасия Владимировна, врач-методист, акушер-гинеколог, медицинский редактор.
Подоляк Анжелика Алексеевна, редактор.
Что делать при ангиофиброме носоглотки юношеской?
- Выбрать подходящего врача ЛОР (отоларинголог)
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Ангиофиброма: что это такое и как ее лечить?
Ангиофиброма представляет собой доброкачественную опухоль, состоящую из разросшейся соединительной ткани и аномально расширенных стенок кровеносных или лимфатических сосудов. Считается, что она занимает промежуточное положение между врожденной аномалией развития и приобретенным новообразованием. К счастью, ангиофиброма кожи считается довольно редким явлением, которое не имеет склонности к переходу в злокачественный процесс, не является заразным и не несет опасности для жизни пациента.
Причины ангиофибромы

Несмотря на то, что данное образование впервые было упомянуто еще в трудах Гиппократа, точных данных по поводу причин развития ангиофибромы кожи до сих пор нет. Считается, что предрасполагающим фактором, провоцирующим ее возникновение в юношеском и зрелом возрасте, является воздействие солнечных лучей. В некоторых случаях эти образования развиваются на фоне злокачественных процессов, затрагивающих другие органы, а также в результате перенесенных ранее травм кожи.
Врожденная форма ангиофибромы кожи развивается при наличии персистирующих фетальных анастомоз (мест соединения) артерий и вен. В таком случае образование обычно бывает заметно с первых месяцев жизни ребенка.
Отдельно стоит выделить ювенильную ангиофиброму – болезнь, развивающуюся в период полового созревания. Данная форма патологии встречается в основном у юношей, реже – у девушек. Есть предположение, что на ее формирование оказывает влияние изменение гормонального фона подростка.
Нельзя исключать вероятность передачи предрасположенности к ангиофиброме кожи по наследству. Поэтому если данное состояние было диагностировано у ваших близких, рекомендуется проводить регулярный осмотр кожных покровов, чтобы выявить новообразование на ранних стадиях.
Симптомы ангиофибромы
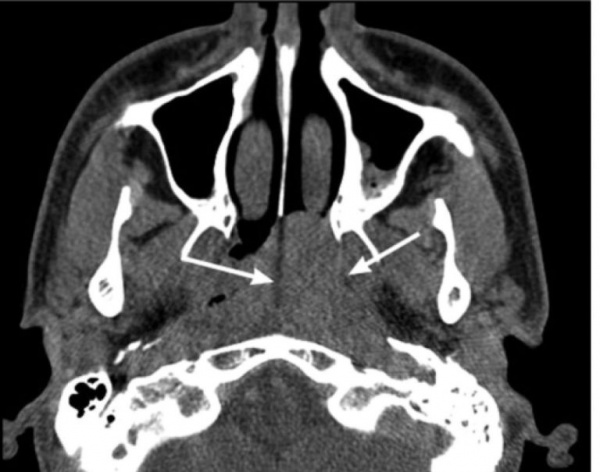
Чаще всего данные образования локализуются на голове, шее, лице, несколько реже – на руках и в верхней части туловища. Также возможна дислокация на слизистой оболочке носоглотки.
Новообразование характеризуется упругим уплотнением, диаметр которого варьируется от 2-3 мм до нескольких сантиметров. Ярко выраженные субъективные ощущения при появлении образования отсутствуют: пациент не отмечает боли, дискомфорта или жжения, однако в редких случаях возникает слабый зуд.
Опухоль может быть представлена как одиночным округлым узелком, так и множественными уплотнениями.
Множественная ангиофиброма лица (особенно у подростков) часто выглядит как акне или розацеа – эта особенность патологии должна учитываться при постановке диагноза.
Верхний слой новообразования представлен истонченным эпидермисом, через который могут просвечивать капилляры. Цвет варьируется в зависимости от морфологических особенностей и вида ангиофибромы кожи, за счет чего он может быть красноватым, синюшно-багровым или бурым. Также оттенок узелка может не отличаться от здоровых участков кожи.
Диагностика и лечение ангиофибромы
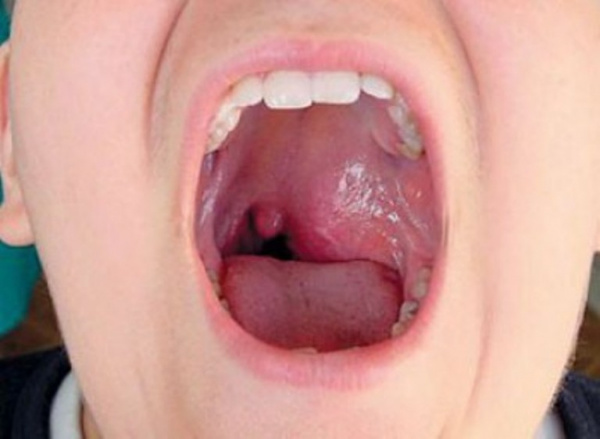
Признаки ангиофибромы кожи во многом схожи с проявлениями других кожных заболеваний – в частности, фибромы, дерматофибромы и меланомы. Поэтому для того, чтобы лечение принесло максимальный эффект, важно проведение дифференциальной диагностики. Она включает в себя сбор анамнеза, визуальный осмотр, забор образца опухоли для осуществления гистологического анализа. Если речь идет об обследовании ангиофибромы носа и носоглотки, то для постановки диагноза проводят риноскопию, КТ или МРТ, ангиографию. В таком случае необходима консультация не только дерматолога, но и отоларинголога.
Наиболее эффективным и радикальным методом лечения данного новообразования является удаление ангиофибромы. В зависимости от размера и количества узелков, оно может быть проведено следующими методами: иссечением кожи лезвием или скальпелем, диатермокоагуляцией, электрокоагуляцией, криодеструкцией, лучевой терапией. Также может быть рекомендовано проведение склерозирующей терапии, заключающейся во введении в новообразование этилового спирта.
Для проведения консультации и получения рекомендаций врача относительно лечения ангиофибромы кожи в СПб вы можете обратиться в «ЭкспрессМедСервис».
Симптомы ангиофибромы носоглотки и ее лечение
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия, 125047
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
- РИНЦ AuthorID: 370609
- Scopus AuthorID: 57192157123
- ORCID: 0000-0003-2595-5877
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Первично выявленная юношеская ангиофиброма основания черепа у мужчины 38 лет (клиническое наблюдение)
Журнал: Вестник оториноларингологии. 2019;84(5): 76‑80
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
Юношеская ангиофиброма основания черепа (ЮАОЧ) — это редкая быстрорастущая доброкачественная сосудисто-фиброзная опухоль, характеризующаяся локальным деструирующим ростом и высоким процентом рецидивов. Она встречается в 0,05% случаев всех опухолей головы и шеи, у пациентов подросткового возраста (9—19 лет) [1—3]. В НМИЦ нейрохирургии им. акад. Н.Н. Бурденко накоплен большой опыт лечения пациентов с ЮАОЧ: с 2002 г. по август 2018 г. были прооперированы 143 пациента. Все пациенты как с первичной опухолью, так и с ее рецидивом были мужского пола, в возрасте от 7 до 38 (16,1 [11,3; 19]) лет. Возраст первичных пациентов не превышал 18 лет, за исключением одного пациента, у которого ЮАОЧ впервые была выявлена в возрасте 38 лет. В последние годы появляется все больше публикаций успешного лечения пациентов с данной патологией. Однако при ближайшем рассмотрении оказалось, что в литературе отмечается некая путаница: описания случаев юношеских ангиофибром у женщин, а также у мужчин зрелого и пожилого возраста, ангиофибром различной локализации, при различных системных заболеваниях и с разным гистологическим строением. В данной статье мы приводим редкое клиническое наблюдение пациента 38 лет с истинной первичной ЮАОЧ, случайно обнаруженной при плановом обследовании по данным КТ. После эмболизации сосудов опухоли пациент был успешно прооперирован эндоскопически. Диагноз был подтвержден гистологически и иммуногистохимически. Приведенное наблюдение подтверждает возможность обнаружения истинной ЮАОЧ у взрослых мужчин и объясняет, почему необходима правильная диагностика ангиофибром.
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
ФГАУ «Национальный медицинский исследовательский центр нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России, Москва, Россия, 125047
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
- РИНЦ AuthorID: 370609
- Scopus AuthorID: 57192157123
- ORCID: 0000-0003-2595-5877
ФГБУ "НИИ нейрохирургии им. акад. Н.Н. Бурденко" РАМН, Москва
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Юношеская ангиофиброма основания черепа (ЮАОЧ) — это редкая, агрессивно растущая, клинически проявляющаяся носовыми кровотечениями опухоль, встречающаяся исключительно у юношей и подростков в возрасте 9—19 лет [1—3].
В литературе встречаются отдельные редкие описания клинических случаев ЮАОЧ у мужчин зрелого возраста [4—9] и даже отдельные описания ангиофибром, выявленных у женщин [10—12]. Однако подробный анализ данной патологии показал, что, несмотря на схожую гистологическую картину, не все ангиофибромы являются истинными ЮАОЧ.
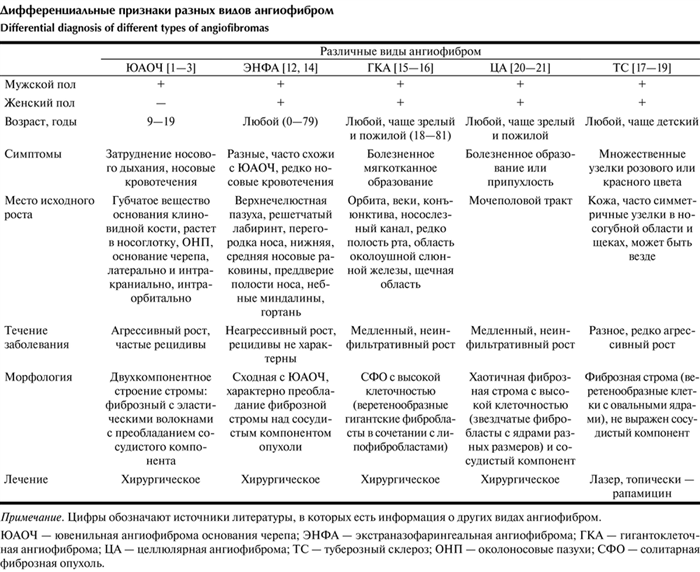
Истинные ЮАОЧ имеют ряд характерных признаков: 1) место исходного роста, 2) характерная гистологическая картина, 3) пол и возраст пациентов, что отличает их от других разновидностей ангиофибром, таких как экстраназофарингеальная, гигантоклеточная, целлюлярная ангиофиброма, ангифобромы при туберозном склерозе и др. (см. таблицу). Дифференциальные признаки разных видов ангиофибром Примечание. Цифры обозначают источники литературы, в которых есть информация о других видах ангиофибром. ЮАОЧ — ювенильная ангиофиброма основания черепа; ЭНФА — экстраназофарингеальная ангиофиброма; ГКА — гигантоклеточная ангиофиброма; ЦА — целлюлярная ангиофиброма; ТС — туберозный склероз; ОНП — околоносовые пазухи; СФО — солитарная фиброзная опухоль.
В данной статье представлено редкое наблюдение истинной ангиофибромы, впервые выявленной у взрослого мужчины 38 лет.
Клиническое наблюдение
Пациент Д., 38 лет, обратился к оториноларингологу в ФГАУ «НМИЦ нейрохирургии им. акад. Н.Н. Бурденко» в апреле 2018 г. в связи с наличием на КТ (от 15.04.18), выполненной в рамках комплексного медицинского обследования, новообразования в передненижнем отделе клиновидной пазухи справа. Пациент отметил, что с юности его беспокоит затруднение носового дыхания, которое он связывал с выраженным искривлением перегородки носа, а также редкие носовые кровотечения, которым он не придавал большого значения, поэтому к ЛОР-врачу не обращался. С целью более детального обследования 25.04.18 была выполнена перфузионная КТ головного мозга, на которой отмечалось наличие объемного образования в основной пазухе и носоглотке с высокими показателями кровоснабжения. Объемное образование активно накапливало контрастное вещество и сбрасывало его в артериальную фазу, в связи с чем нельзя исключить ангиофиброму, однако возраст пациента не соответствовал полученным результатам. С целью уточнения диагноза 14.05.18 пациенту была проведена селективная ангиография, выявившая сосудистую сеть опухоли и кровоснабжение из правой верхнечелюстной артерии (система НСА), что типично для ЮАОЧ. 14.05.18 пациент был госпитализирован в отоларингологическое отделение для хирургического лечения. При передней риноскопии выявлено выраженное искривление перегородки носа вправо. Другие ЛОР-органы — без особенностей.
Предварительно была проведена эндоваскулярная эмболизация сосудов опухоли микрочастицами ПВА. По результатам контрольной ангиографии — из правой НСА сосудистая сеть опухоли не контрастировалась, данных за анастомозы с ветвями ВСА не выявлено. Осложнений не было.
Через 24 ч после эмболизации (15.04.18) под эндотрахеальным наркозом было проведено эндоскопическое удаление опухоли основания черепа с использованием навигационной системы (Medtronic Fusion).
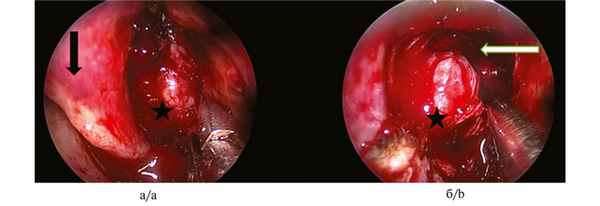
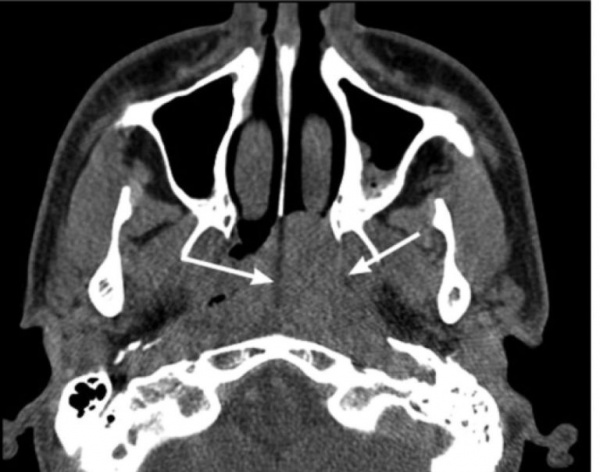
Первым этапом была выполнена септопластика, после чего стали обозримы задние отделы правой половины носа. Передняя стенка клиновидной пазухи была смещена опухолью, покрытой багровой слизистой оболочкой с характерным усиленным сосудистым рисунком, кпереди (рис. 1, а). Рис. 1. Эндоскопия полости носа (0 град. эндоскоп). а — начало операции: звездочкой показана ЮАОЧ, стрелкой — средняя носовая раковина; б — этап операции: звездочкой показана ЮАОЧ, стрелкой – полость правой клиновидной пазухи. Удалены задние отделы перегородки носа, передняя стенка клиновидной пазухи и межпазушная перегородка, после чего стала хорошо обозрима опухоль, плотно сращенная с нижней, задней, верхней и латеральной стенками клиновидной пазухи (см. рис. 1, б).
Затем опухоль была выделена единым блоком, на заключительном этапе была выделена латеральная часть опухоли и отсечена у основания. При этом отмечено выраженное кровотечение, которое было остановлено при помощи гемостатического материала Суржицель и тугой тампонады.
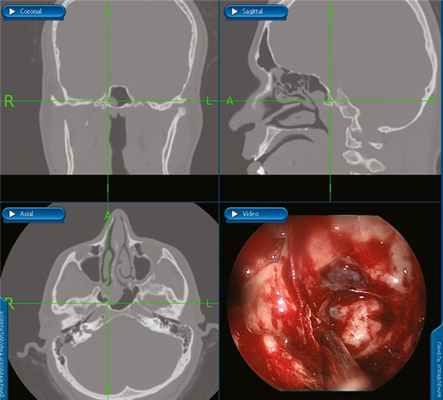
В конце операции было рассверлено место исходного роста опухоли — губчатая кость основания клиновидной кости, видиев канал и крыловидный отросток с правой стороны, мелкие сосуды коагулированы. При помощи навигатора было установлено, что один из сосудов исходил из правой ВСА. При осмотре: опухоль удалена полностью. В полость пазухи введена полоска гемостатического материала Суржицель (рис. 2). Рис. 2. Навигация, окончание операции: навигационный отсос стоит за заднелатеральной границей опухоли, на канале правой ВСА, при эндоскопии видно, что ЮАОЧ удалена радикально, с местом исходного роста. Передняя тампонада носа справа. Интраоперационная кровопотеря составила 2000 мл.
В ходе операции использовался комплекс кровесберегающих методик: управляемая артериальная гипотония, острая изоволемическая гемодилюция и аппаратная реинфузия аутокрови при помощи селл-сейвера с применением лейкоцитарного фильтра. Использования донорской крови не потребовалось.
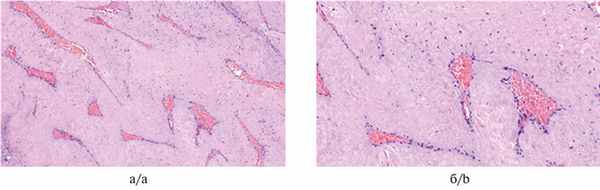
По результатам гистологического и иммуногистохимического исследований (от 21.05.18) подтвержден диагноз типичной юношеской ангиофибромы основания черепа (рис. 3). Рис. 3. Юношеская ангиофиброма. Окраска гематоксилином и эозином. Типичная гистологическая картина опухоли — среди малоклеточной фиброзной ткани располагаются тонкостенные дилатированные сосуды с явлениями микроваскулярной пролиферации, просвет сосудов заполнен эритроцитами. а — ув. 100; б — ув. 200.
Послеоперационный период протекал без осложнений, пациент выписан на 3-и сутки после операции (18.05.18). При контрольном обследовании через 6 мес после операции — в ноябре 2018 г. по данным эндоскопии носоглотки и перфузионной КТ резидуальной ЮАОЧ нет, наблюдение.
По данным базы Pubmed, с 1998 по 2018 г. по запросу «Juvenile nasopharyngeal angiofibroma AND case report» было найдено 848 статей. Из них были отобраны статьи по следующим критериям: пациенты обоих полов и всех возрастов, морфологически подтвержденный диагноз ЮАОЧ (первично выявленные ЮАОЧ).
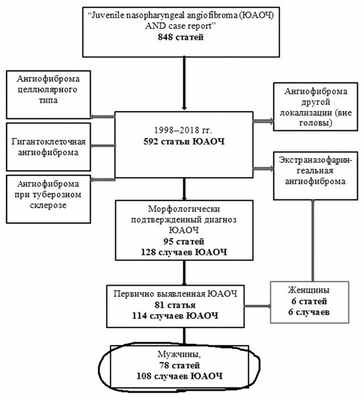
В результате проведенного поиска была проанализирована 81 статья, опубликованная за последние 20 лет (рис. 4). Рис. 4. Схема поиска литературы с критериями их отбора для систематизированного анализа. В рамках, расположенных по центру, — случаи истинной ЮАОЧ. При этом самому взрослому пациенту с первично выявленной ЮАОЧ было 72 года [5]. В данной статье группа авторов из Китая описывают клиническое наблюдение пациента мужского пола с типичными клиническими и радиологическими проявлениями ангиофибромы носоглотки, проявившейся болью в течение 3 мес и локализованной в подвисочной ямке, что подтверждено гистологически и иммуногистохимически.
В публикации 2018 г. P. Jr McGarey и соавт. описывают клинический случай диагностированной ЮАОЧ у мужчины 32 лет. По данным авторов, это один из самых взрослых пациентов с первично выявленной ЮАОЧ [6].
Похожий клинический случай бессимптомной первично выявленной по данным МРТ юношеской ангиофибромы у мужчины в возрасте 32 лет, расположенной изолированно в клиновидной пазухе, представлен A. Yenigun и соавт. Авторы подчеркивают исключительную редкость описанного случая [13].
Несмотря на то что ЮАОЧ в типичных случаях встречается у лиц мужского пола, преимущественно у подростков и юношей, диагноз ЮАОЧ возможен у взрослых мужчин. Настороженность в плане возможного характера патологического процесса, правильное планирование обследования (перфузионная КТ) и операции с предварительной ангиографией и эмболизацией питающих опухоль сосудов, использование интраоперационных кровесберегающих методик, могут помочь избежать массивной интраоперационной кровопотери.
Авторы выражают благодарность сотрудникам нашего отделения, которые принимают участие в обследовании и лечении пациентов с ЮАОЧ.
The authors express their gratitude to our team of N.N. Burdenko National Medical Research Center for Neurosurgery.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Нерсесян М.В., Костоусова А.И., Лубнин А.Ю., Рыжова М.В., Капитанов Д.Н. Первично выявленная юношеская ангиофиброма основания черепа у мужчины 38 лет (клиническое наблюдение). Вестник оториноларингологии. 2019;84(5):76-80.
Симптомы ангиофибромы носоглотки и ее лечение
Симптомы ангиофибромы носоглотки и ее лечение
Код по МКБ-10: D10.6
Доброкачественные опухоли носоглотки встречаются редко. Наиболее распространенной из них является ангиофиброма носоглотки.
Ангиофиброма носоглотки наблюдается исключительно у лиц мужского пола начиная с возраста 10 лет. Бытует мнение, что опухоль к 20-25 годам подвергается обратному развитию, однако такой исход наблюдается не всегда.
а) Симптомы и клиника ангиофибромы носоглотки. Клиническая картина включает нарастающие симптомы обструкции носа, гнойного риносинусита из-за обструкции носоглотки, сильные кровотечения из носа и глотки, гнусавость голоса, головную боль, обструкцию устья слуховой трубы, приводящую к кондуктивной тугоухости, катаральный или гнойный средний отит.
При задней риноскопии выявляют окклюзию носоглотки гладкой серовато-красной опухолью, которая может иметь дольчатое строение и отроги, прорастающие в хоаны или глоточный карман (розенмюллерова ямка). На стенке опухоли видна выраженная сосудистая сеть. В далеко зашедшей стадии опухоль может деформировать лицо и кости носа, выпячиваться через щеку и вызывать экзофтальм. Наконец, опухоль затрудняет прием пищи. При пальпации консистенция ангиофибромы носоглотки плотная.
б) Механизмы развития. Ангиофиброма носоглотки в типичных случаях по гистологическому строению является доброкачественной, но вызывает тяжелую клиническую картину, так как обладает экспансивным и инфильтрирующим ростом. Опухоль имеет неровную поверхность и богата фиброзной тканью, исходит из крыши носоглотки или крыловидной ямки. Ангиофиброма обычно выходит из крыловидно-верхнечелюстной щели и бывает спаяна с мягкими тканями носоглотки.
Растет ангиофиброма относительно быстро. Заполнив носоглотку, опухоль распространяется на околоносовые пазухи, верхнюю челюсть, клиновидную пазуху, крыловидно-нёбную ямку, щеку, решетчатый лабиринт и глазницу. Наконец, возможно прорастание ангиофибромы в полость черепа в результате эрозии костей основания черепа.
в) Диагностика. Диагноз ставят на основании результатов трансназальной эндоскопии, исследования с помощью зеркала или носоглоточной лупы, а также КТ и МРТ. При обширном опухолевом процессе показана каротидная ангиография, при необходимости выполняют суперселективную ангиографию с эмболизацией ветвей сонной артерии.

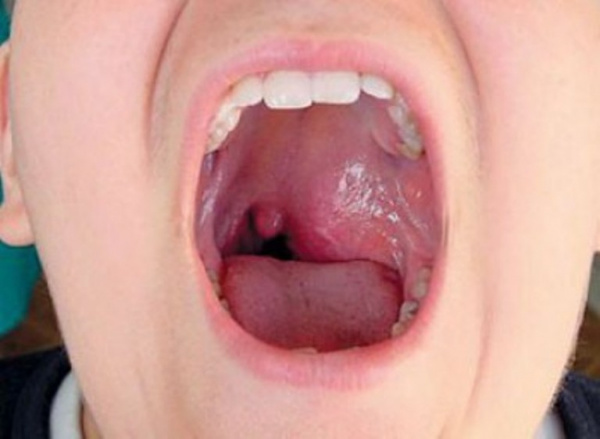
Носоглоточная ангиофиброма заднего отдела полости носа у мальчика
г) Дифференциальный диагноз. В дифференциальный диагноз включают гипертрофированные аденоиды, хоанальный полип (обычно мягкий и не кровоточит), лимфому, хордому и тератому.
P.S. При выполнении биопсии необходима особая осторожность, учитывая риск массивного кровотечения. Кроме того, по результатам биопсии невозможно судить о кровоснабжении опухоли. Такую информацию можно получить лишь с помощью MPT, МРА или ангиографии.
При подозрении на ювенильную ангиофиброму у пациента в возрасте 10-25 лет с опухолью носоглотки биопсию следует выполнять только в стационаре, причем хирург должен быть готов к операции на случай, если возникнет массивное кровотечение. Однако характерные диагностические признаки ангиофибромы можно получить и при ангиографии.
Хордома развивается из спинной струны (хорда) и встречается в основном у мужчин в возрасте 20-50 лет. Она растет очень медленно, эрозирует кости основания черепа, поражая ЧН, и может распространиться также на клиновидную пазуху. Лечение. Если возможно, опухоль следует удалить хирургическим путем, однако риск рецидива высок. Лучевая терапия является паллиативным методом лечения. Хордома метастазирует в шейные лимфатические узлы.
Другие опухоли. Тератома, дермоид, фиброма, липома. Лечение. Если опухоль проявляется клинически, ее следует удалить хирургическим путем.
д) Лечение ангиофибромы носоглотки. Наиболее эффективным методом лечения является хирургический. Для иссечения опухоли существует несколько доступов: медиофациальное «скальпирование» (midface degloving), трансмаксиллярный и чрезнёбный доступы. При больших опухолях могут понадобиться краниотомия и остеотомия нижней челюсти. Опухоли поменьше в настоящее время удаляют эндоскопическим путем.
Целесообразна предоперационная эмболизация питающих артерий, которую лучше выполнить не ранее чем за 48 ч до операции. Эффективным методом лечения является также лучевая терапия, которая позволяет добиться успеха в 80% случаев.

Удаление крупной носоглоточной ангиофибромы открытым доступом путем боковой ринотомии:
а До удаления.
б После удаления опухоли.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Юношеская ангиофиброма носоглотки ( Ювенильная ангиофиброма носоглотки , Юношеская ангиофиброма основания черепа )
Юношеская ангиофиброма носоглотки – это доброкачественная сосудистая опухоль с соединительнотканным компонентом, расположенная в задних отделах носовой полости и носоглотке. Течение заболевания характеризуется затруднением носового дыхания, повторяющимися носовыми кровотечениями, насморком, аносмией, гнусавостью голоса. Диагностика включают эндоскопию носоглотки, рентген и КТ придаточных пазух, МРТ черепа, каротидную ангиографию. В качестве методов лечения используется удаление новообразования эндоназальным или наружным доступом, лучевая терапия, реже – гормонотерапия, химиотерапия.
МКБ-10
Общие сведения
Юношеская (ювенильная) ангиофиброма носоглотки (ЮАН) – гиперваскуляризированное новообразование назофарингеальной локализации. В отечественной отоларингологии используется термин «юношеская ангиофиброма основания черепа» (ЮАОЧ). В структуре новообразований головы и шеи доля ЮАН составляет 0,05%, а среди всех опухолей носоглотки – 54-59%. Встречается преимущественно у юношей в возрасте 14-25 лет, у женщин диагностируется крайне редко. Популяционная частота – 1:150000. Ангиофиброма носоглотки чаще диагностируется у жителей Индии и ближневосточного региона.
Причины
Несмотря на достаточное количество описанных клинических случаев, до настоящего времени причины возникновения юношеской ангиофибромы неизвестны. На сегодняшний день выдвинуто несколько этиологических гипотез:
- Гормональная стимуляция. Фиброваскулярный очаг, из которого берет начало ЮАН, до наступления пубертата находится в состоянии покоя. Однако повышение уровня тестостерона в юношеском возрасте способствует пролиферации клеток и началу роста ангиофибромы носоглотки. Эстрогены же оказывают противоположный эффект, уменьшая размеры образования. Гормональная теория объясняет преобладание заболеваемости ЮАН среди подростков и юношей.
- Генетическое происхождение. В стромальном и эндотелиальном компонентах ангиофибромы обнаружена аномальная экспрессия генов, регулирующих ангиогенез, в частности, рецептора эндотелиального фактора роста, белков тенасцина-C, синдекана-2 и др. В клетках ЮАН выявлены аберрации в хромосомах 4, 6, 8, делеции Y-хромосомы, удвоение Х-хромосомы. Также замечено, что ЮАН чаще встречается у пациентов с семейным полипозом толстой кишки, синдромом Гарднера.
- Воздействие вирусов. Ряд исследователей не исключает влияние вирусов на индукцию пролиферации клеток при первичном эпизоде юношеской ангиофибромы, а также при рецидиве. В качестве этиофакторов называют герпес-вирус 8 типа, папилломавирус, вирус Эпштейна-Барр.
- Врожденный дефект. Возможно, юношеская ангиофиброма представляет собой сосудистую аномалию, возникающую в результате неполной редукции ветвей первой пары аортальной дуги. Фрагменты артерии сохраняются в зоне клиновидно-небного отверстия. Именно отсюда ЮАОЧ начинает свой рост.
Патоморфология
Юношеская ангиофиброма – высоковаскуляризированная опухоль из волокнистой соединительной (фиброзной) ткани. Она берет свое начало на заднебоковой стенке носовой части глотки в районе крыловидно-небного отверстия. Отличается местнодеструктивным ростом: через щели и отверстия черепа ЮАН может распространяться на полость носа, придаточные пазухи, глазницу, вызывать хрящевую и костную деструкцию, сдавление здоровых тканей. В 10-20% случаев имеет место внутричерепной рост.
Ангиофиброма носоглотки имеет мягкую или плотную консистенцию, гладкую или дольчатую узловатую структуру, ярко-красный или бледный серовато-розовый цвет. При микроскопическом изучении опухоли определяется псевдокапсула, фиброзная строма, содержащая миофибробласты, множественные сосуды. В сосудах опухоли имеется только слой эндотелия и практически отсутствуют гладкомышечные волокна, поэтому они не спадаются при минимальной травматизации и сильно кровоточат.

Классификация
Предложено несколько систем для классификации юношеской ангиофибромы, основанных на критериях локализации, размера, распространенности, рисках рецидива новообразования. Для выбора хирургического доступа используется клинико-топографическая классификация по Фиш-Эндрюс 1989 г.:
- Стадия I. Ангиофиброма расположена в области клиновидно-небного отверстия, ее распространение ограничено сводом носоглотки и полостью носа.
- Стадия II. Опухоль занимает крылонебную ямку, распространяется на околоносовые пазухи, разрушая костные преграды.
- Стадия III. IIIА – образование прорастает в подвисочную ямку или орбиту; IIIВ – распространяется на параселлярную область, имеет экстрадуральное расположение (не прорастает твердую мозговую оболочку).
- Стадия IV. IVА – ЮАН имеет интрадуральный рост; IVВ – прорастает кавернозный синус, турецкое седло, черепные нервы, область хиазмы.
В зависимости от источника роста различают три варианта юношеской ангиофибромы:
- базальный/базосфеноидальный – из свода носоглотки (наиболее частый вариант);
- сфеноэтмоидальный – из клиновидной и решетчатой кости;
- птеригомаксиллярный – из крыловидного отростка основной кости и позадичелюстной ямки;
- тубарный – из глоточного отверстия слуховой трубы (встречается крайне редко).
Симптомы юношеской ангиофибромы
К ранним проявлениям ЮАН относятся постепенно нарастающая заложенность носа, на которую жалуются 80-90% пациентов. Проникая в полость носа, сосудистая опухоль деформирует носовую перегородку, вызывает сначала одностороннее, а затем и двустороннее затруднение назального дыхания, вплоть до его полной невозможности. Вместе с носовой обструкцией могут появиться слизистые/слизисто-гнойные выделения, связанные с присоединением риносинусита, аносмия, закрытая ринофония.
Другой характерный признак юношеской ангиофибромы – повторяющиеся носовые кровотечения вследствие разрыва и зияния тонкостенных сосудов – встречается более чем в 95% случаев. Обычно они провоцируются прегреванием, высмаркиванием, отоларингологическим осмотром, другими минимальными травмами, но также могут возникать спонтанно. Кровотечение бывает различной интенсивности – от умеренного до профузного, трудно купируемого. Реже, при низком расположении опухоли, возникают ротовые кровотечения.
При распространении юношеской ангиофибромы за пределы носоглотки формируется выбухание щеки и мягкого неба, асимметричность лица. Вторичные симптомы, присоединяющиеся при значительном распространении опухоли, могут включать зубную боль, тризм, дисфагию, головную боль, кондуктивную тугоухость. При далеко зашедшем процессе возникает глазная симптоматика (снижение зрения нистагм, диплопия, экзофтальм, дакриоцистит), неврологические проявления (невралгия тройничного нерва, нарушения чувствительности).
Осложнения
Постоянные носовые кровотечения становятся причиной анемического синдрома, требующего проведения гемотрансфузий. Любые манипуляции (биопсия, хирургическое удаление новообразования) сопряжены с риском массивных жизнеугрожающих кровотечений. Интраоперационная потеря достигает 1,5 и более литров. Длительное сдавление ангиофибромой нервных стволов может явиться причиной их необратимой атрофии, вплоть до развития стойкого пареза, слепоты и т. д. Прорастание в селлярно-хиазмальную область делает опухоль неоперабельной. Неполное иссечение юношеской ангиофибромы вызывает частые рецидивы.
Диагностика
На момент обращения пациентов к врачу-отоларингологу симптомы ЮАН присутствуют в среднем от 6 мес. до 1 года. Более чем у 15% больных на момент постановки диагноза отмечается интракраниальное распространение новообразования. Пациенты с юношеской ангиофибромой нуждаются в консультации невролога, офтальмолога, челюстно-лицевого хирурга, онколога. Объем необходимой диагностики включает:
- Рентген. Широко доступными методами первичного выявления ЮАН являются рентгенография ППН и носоглотки. Уже на этом этапе можно заметить тень новообразования, деструкцию костей. Патогномоничный рентгенологический признак – симптом Холмана-Миллера – смещение задней стенки верхнечелюстного синуса кпереди.
- Томография. С целью определения размеров, границ распространения и стадии ЮАН выполняется МСКТ лицевого черепа. На томограммах четко визуализируется мягкотканное образование, расположенное в крыловидно-небной ямке, вызывающее смещение и разрушение костных стенок. При интракраниальном росте осуществляется МРТ головного мозга с контрастом.
- Каротидная артериография.Ангиография сонных артерий позволяет оценить источники и особенности кровоснабжения юношеской ангиофибромы, провести предоперационную селективную эмболизацию афферентных сосудов и тем самым снизить риск хирургического кровотечения.
- ЛОР-обследование. Включает риноскопию, эндоскопию полости носа, фарингоскопию, отоскопию. При риноэндоскопии определяется опухолевидное образование, исходящее их свода носоглотки, имеющее ровную или дольчатую поверхность, ярко- или темно-красную окраску, выраженный сосудистый рисунок, изъязвления.
- Биопсия. Забор биопсийного материала может спровоцировать массивное кровотечение, поэтому исследование осуществляется только в условиях стационара.
Дифференциальная диагностика
На ранних этапах исключаются заболевания ЛОР-органов: вазомоторный и гипертрофический ринит, аденоиды, гайморит, хоанальные полипы, рак носоглотки. В продвинутых стадиях дифференциальная диагностика проводится с другими новообразованиями основания черепа:
- хордомой;
- краниофарингиомой;
- менингиомой;
- гемангиомой;
- гемангиоперицитомой;
- церебральной каверномой;
- хондросаркомой;
- рабдомиосаркомой;
- эстезионейробластомой.

Лечение юношеской ангиофибромы носоглотки
Для лечения ЮАН используется ряд методов, среди которых хирургическое удаление, гормональная терапия, радиотерапия, химиотерапия. Выбор оптимальной тактики является чрезвычайно сложным вопросом, учитывая быстрый и агрессивный рост опухоли, склонность к кровотечениям, частые рецидивы.
Хирургическое лечение
Удаление ювенильной ангиофибромы является наиболее радикальным, но самым рискованным вариантом лечения. Для удаления опухолей IIIB-IVB стадии формируется междисциплинарная операционная бригада, включающая оториноларинголога, челюстно-лицевого хирурга, нейрохирурга. В зависимости от распространенности ЮАН используются различные хирургические доступы:
- Эндоскопический. В числе преимуществ эндоназальной хирургии – малотравматичность, низкие показатели осложнений и рецидивов, сокращение сроков госпитализации. Больше подходит для удаления юношеских ангиофибром, не распространяющихся на верхнечелюстную пазуху. Позволяет с хорошими результатами выполнить одномоментную пластику костей основания черепа при базальной ликворе.
- Открытые доступы. Для получения доступа к верхнечелюстной пазухе используется трансоральный доступ по Денкеру, для подхода к верхним отделам полости носа и решетчатым пазухам – наружная ринотомия по Муру, при распространении на крыловидно-небную ямку – доступ по Лауэрсу-Болону.
В качестве гемостатической меры при значительном распространении ангифоибромы показана предварительная эндоваскулярная эмболизация приводящих артерий. Реже прибегают к перевязке обеих наружных сонных артерий. В остальных случаях интраоперационный гемостаз осуществляют путем эндоскопического клипирования сосудов, электрокоагуляции, тампонады носа.
Хирургическое лечение сопряжено с целым рядом возможных осложнений, в числе которых интра- и послеоперационное кровотечение, гипосекреция слезных желез, офтальмоплегия, повреждение зрительного нерва, назальная ликворея.
Консервативные методы
Учитывая техническую сложность и трудоемкость хирургической тактики, постоянно ведется поиск альтернативных методов консервативной терапии. Одни из них (лазеркоагуляция, склеротерапия, криохирургия) показали малую эффективность, другие – применяются рутинно, особенно при запущенных стадиях юношеской ангиофибромы с интракраниальным ростом. Наиболее распространенные варианты консервативного лечения:
- Лучевая терапия. Позволяет добиться регрессии опухоли и уменьшения выраженности симптомов у 80% пациентов. Может проводиться как при первичных неоперабельных, так и при остаточных, рецидивирующих ангиофибромах. Перспективным методом является гамма-нож. Применение лучевой терапии ограничено риском малигнизации остаточной опухоли, развития атрофии зрительного нерва, остеорадионекроза, патологии гипофиза.
- Химиотерапия. Является методом выбора у больных с рецидивной ангиофибромой, при резистентности к лучевой терапии, внутричерепном распространении. Используются комбинации антрациклинов и алкилирующих средств, винкаалкалоидов, актиномицинов, оксазафосфоринов.
- Гормонотерапия. Ряд авторов сообщают о положительных результатах терапии ЮАОЧ блокаторами рецепторов тестостерона, эстрогенами. Однако широкого применения практика гормонального лечения не получила.
Прогноз и профилактика
ЮАН склонна к деструктивному росту, выраженной кровоточивости, рецидивному течению. Иногда опухоль спонтанно регрессирует после достижения половой зрелости. Частота рецидивов после хирургического лечения составляет около 30%. Прогноз зависит от стадии ЮАН, правильного выбора лечебной тактики.
Местнораспространенные опухоли хорошо поддаются малоинвазивному удалению, запущенные новообразования могут быть резецированы частично или оказаться неоперабельными. Учитывая неясные причины, профилактические меры не разработаны.
Читайте также:
