Симптомы гранулематоза Вегенера носа и его лечение
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Гранулематоз Вегенера – системный некротический васкулит мелких вен и артерий с образованием гранулем в сосудистых стенках и окружающих тканях дыхательных путей, почек и др. органов. Гранулематоз Вегенера характеризуется язвенно-некротическим ринитом, изменениями гортани, придаточных пазух, инфильтрацией легочной ткани с распадом, быстропрогрессирующим гломерулонефритом, полиморфными высыпаниями на коже, полиартралгиями. Диагностика основана на оценке клинико-лабораторных, рентгенологических данных, результатов биопсии. При гранулематозе Вегенера показана гормональная и цитостатическая терапия; прогноз развития заболевания при генерализованной форме неблагоприятный.
МКБ-10
Общие сведения
Заболеваемость гранулематозом Вегенера одинаково распространена среди мужчин и среди женщин в возрастной группе около 40 лет.
Классификация
С учетом распространенности патологических изменений гранулематоз Вегенера может протекать в локализованной либо генерализованной форме.
В развитии гранулематоза Вегенера выделяются 4 прогрессирующие стадии. Первая стадия гранулематозно-некротического васкулита, или риногенный гранулематоз, протекает с клиникой гнойно-некротического или язвенно-некротического риносинусита, ларингита, назофарингита, деструктивными изменениями костно-хрящевого остова носовой перегородки и глазницы. На следующей стадии (легочной) в патологический процесс вовлекается паренхима легких. При третьей стадии развиваются генерализованные поражения с заинтересованностью нижних дыхательных путей, ЖКТ, сердечно-сосудистой системы, почек. Последняя, терминальная стадия гранулематоза Вегенера характеризуется легочно-сердечной либо почечной недостаточностью, приводящей к гибели пациента в ближайший год от начала ее развития.
Симптомы
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плеврита плевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Локализованная форма гранулематоза Вегенера протекает с преимущественным поражением верхних дыхательных путей – упорным насморком, затруднением носового дыхания, носовыми кровотечениями, образованием кровянистых корочек в носовых ходах, осиплостью голоса. Генерализованная форма характеризуется различными системными проявлениями – лихорадкой, суставно-мышечными болями, геморрагиями, полиморфной сыпью, приступообразным надсадным кашлем с кровянисто-гнойной мокротой, абсцедирующей пневмонией, нарастанием сердечно-легочной и почечной недостаточности.
Диагностика гранулематоза Вегенера
Комплекс диагностических процедур при гранулематоза Вегенера включает консультацию ревматолога, лабораторные анализы, диагностические операции, рентгенологические исследования. Клиническое исследование крови обнаруживает нормохромную анемию, ускорение СОЭ, тромбоцитоз, общий анализ мочи – протеинурию, микрогематурию. При биохимическом анализе крови определяется повышение γ-глобулина, креатинина (при почечном синдроме), мочевины, фибрина, серомукоида, гаптоглобина. Иммунологическими маркерами гранулематоза Вегенера служат антигены класса HLA: DQW7, DR2, B7, B8; наличие антинейтрофильных антител, снижение уровня комплемента.
При рентгенографии легких в их ткани определяются инфильтраты, полости распада, плевральный экссудат. Проводят бронхоскопию с биопсией слизистых верхних дыхательных путей. При исследовании биоптатов выявляются морфологические признаки гранулематозно-некротизирующего васкулита.
Лечение гранулематоза Вегенера
При ограниченной и генерализованной форме гранулематоза Вегенера назначается иммуносупрессивная терапия циклофосфамидом в комбинации с преднизономом. Быстро прогрессирующее течение альвеолита или гломерулонефрита служит показанием к проведению комбинированной пульс-терапии высокими дозами метилпреднизолона и циклофосфамида. При переходе течения гранулематоза Вегенера в стадию ремиссии дозы циклофосфамида и преднизолона постепенно снижают; на длительный (до 2-х лет) срок назначают метотрексат.
Генерализация процесса при гранулематозе Вегенера (кровохарканье, гломерулонефрит, наличие антител к нейтрофильным лейкоцитам) требует проведения экстракорпоральной гемокоррекции - криоафереза, плазмафереза, каскадной фильтрации плазмы, экстракорпоральной фармакотерапии. При лечении рецидивирующего гранулематоза Вегенера эффективно проведение внутривенной иммуноглобулиновой терапии. С целью продления ремиссии может проводиться терапия ритуксимабом. Стенозирующие изменения гортани при гранулематозе Вегенера требуют наложения трахеостомы и реанастомоза.
Осложнения и прогноз
Течение и прогрессирование гранулематоза Вегенера может приводить к деструкции лицевых костей, глухоте вследствие стойкого отита, развитию некротических гранулем в легочной ткани, кровохарканью, трофическим и гангренозным изменениям стопы, почечной недостаточности, вторичным инфекциям на фоне приема иммуносупрессоров. При отсутствии терапии прогноз течения гранулематоза Вегенера неблагоприятный: 93% пациентов погибает в период от 5 месяцев до 2-х лет.
Локальная форма гранулематоза Вегенера протекает более доброкачественно. Проведение иммуносупрессивной терапии способствует улучшению состояния у 90 и стойкой ремиссии у 75% пациентов. Период ремиссии в среднем продолжается около года, после чего у 50% пациентов наступает новое обострение. Прогрессирующее течение ограниченного гранулематоза Вегенера, несмотря на иммуносупрессивную терапию, отмечается у 13% заболевших. Мероприятий по профилактике гранулематоза Вегенера не разработано.
Вазомоторный ринит - симптомы и лечение
Что такое вазомоторный ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воробьёвой Марии Анатольевны, ЛОРа со стажем в 9 лет.
Над статьей доктора Воробьёвой Марии Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Вазомоторный ринит — это хроническое заболевание носовой полости, при котором наблюдается заложенность носа и обильный насморк, не связанный с каким-либо аллергеном или инфекцией. Он является наиболее распространённым типом ринита. Его также называют неинфекционным и неаллергическим ринитом.
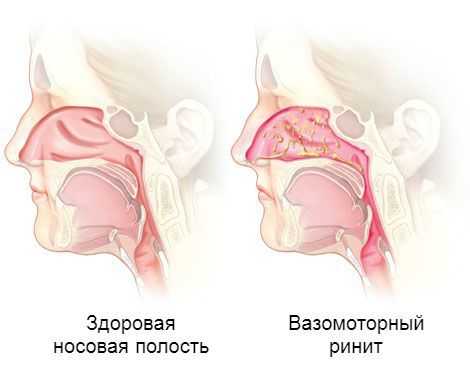
В целом ринит, как аллергический, так и неаллергический, поражает примерно 20 % населения промышленно развитых стран. Его симптомы обычно развиваются в возрасте 30-60 лет [3] . От неаллергического ринита женщины страдают чаще, чем мужчины. По статистике, 70 % женщин в возрасте 50-64 лет болеют одной из форм вазомоторного ринита постоянно.
Возникновение вазомоторного ринита связано с расширением кровеносных сосудов в носовых раковинах, которое приводит к отёку, застою и обильному выделению слизи из носа. Пока неизвестно, что именно запускает эти изменения. Выделяют лишь несколько общих триггеров, способствующих развитию такой реакции, а именно:
- Воздействие раздражителей — смога, выхлопных газов или табачного дыма.
- Возраст старше 20 лет ( аллергический ринит обычно возникает у людей младше 20 лет , особенно в детском возрасте).
- Приём некоторых лекарств. Насморк является побочным эффектом использования различных лекарств. К ним относятся: антигипертензивные средства, препараты, направленные на лечение эректильной дисфункции (силденафил), и некоторые психиатрические средства (хлорпромазин, габапентин) [14] .
- Длительное использование сосудосуживающих средств . Безрецептурное применение назальных капель или спреев дольше 7-10 дней только ухудшает состояние слизистой за счёт так называемого синдрома рикошета: гладкая мускулатура сосудов носовой полости из-за длительного сокращения сначала становится невосприимчивой к внешним и внутренним факторам, которые способны её сократить, а затем расслабляется, приводя к ещё более сильной заложенности носа.
- Гормональные изменения у женщин . Циклический или медленно повышающийся уровень эстрогена и прогестерона, вызванные менструацией или беременностью, влияют на слизистую оболочку носа. Они расширяют сосуды носовых раковин, за счёт чего возникает отёк с обильным насморком. До 65 % женщин жалуются на заложенность носа во время беременности. После родов уровень эстрогена и прогестерона снижается, что приводит к быстрому улучшению ринита и полному исчезновению симптомов [11] .
- Профессиональные раздражители : зерно и мука, древесная пыль, строительные материалы, органические клеи, пары от разлагающегося компоста, соли тяжёлых металлов, латекс, лабораторные крысы, мыши и морские свинки. Чаще всего с этими триггерами сталкиваются пекари, животноводы, ветеринары, работники промышленности и медики [12] . Люди этих профессий подвергаются повышенному риску развития вазомоторного ринита.
- Наличие определённых проблем со здоровьем. Ряд хронических заболеваний может вызвать или усугубить ринит. К ним относятся гипотиреоз, синдром хронической усталости, гранулематоз Вегенера; рецидивирующий полихондрит, системная красная волчанка, синдром Шегрена ( аутоиммунное поражение слюнных и слёзных желёз ), аутоиммунный ринит, акромегалия, метаболические синдромы, муковисцидоз, синдром Картагенера ( зеркальное расположение внутренних органов, сопровождающееся хроническим риносинусит ом и другими нарушениями), саркоидоз, иммунодефицит, амилоидоз, синдром рефлюкс-фарингита, ларингофарингит [10] .
- Стресс. Эмоциональное или физическое напряжение также может спровоцировать развитие вазомоторного ринита у некоторых людей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вазомоторного ринита
В зависимости от преобладающей симптоматики пациенты с вазомоторным ринитом делятся на две группы:
- "с заложенным носом", т. е. с застойными явлениями — нос перестаёт дышать из-за отёка, при этом слизистого отделяемого нет;
- "с влажным носом", т. е. с ринореей (насморком) — нос также не дышит из-за отёка, но к этому присоединяется умеренное или сильное слизетечение.

Заложенность носа возникает то в одной, то в другой половине носа. Ярче всего этот симптом проявляется в положении лёжа, когда пациент переворачивается с одного бока на другой.
Вазомоторный ринит, как правило, беспокоит человека в течение нескольких лет без тенденции к выздоровлению [1] . Его сезонное обострение из-за изменений атмосферного давления, температуры и влажности пациенты могут ошибочно принять за аллергический ринит.
Помимо прочего люди с вазомоторным ринитом могут жаловаться на чихание и снижение обоняния. Они чувствительны к факторам окружающей среды, таким как сильные запахи, холодный и сухой воздух, употреблению алкоголя и/или острой пищи.
Патогенез вазомоторного ринита
Термин "вазомоторный ринит" часто используют для описания симптомов ринита, не связанного с аллергическими или неинфекционными факторами, т. е. ринита без чёткой причины, которую не удалось установить в результате исчерпывающего диагностического поиска.
Патофизиология неаллергического ринита сложна, многое ещё только предстоит открыть. Частично его возникновение связывают с нарушением регуляции симпатических и парасимпатических нервов, обеспечивающих связь слизистой оболочки носа с центральной нервной системой [1] .
Обычно секреция слизи в носовой полости регулируется в первую очередь парасимпатической нервной системой, а тонус сосудов контролирует симпатическая нервная система. Дисбаланс между медиаторами, передающими нервные импульсы, увеличивает проницаемость сосудов и выработку слизи из подслизистых носовых желёз [2] . Поэтому при нарушении тех или иных медиаторов возникают симптомы слизетечения, зуда и чихания. Причём выраженность симптомов у каждого человека может быть разной, отличаясь преобладающими проявлениями.
Классификация и стадии развития вазомоторного ринита
Существуют первичный и вторичный типы неаллергического ринита. Первичный тип возникает самостоятельно, вторичный — на фоне других заболеваний и нарушений.
В зависимости от причин вазмоторного ринита выделают восемь подтипов болезни:
- медикаментозный ринит;
- пищевой ринит;
- гормональный ринит;
- неаллергический эозинофильный ринит (вазомоторный ринит с повышенным уровнем эозинофилов — клеток крови, борющихся с аллергеном);
- старческий ринит;
- атрофический ринит;
- ринит при утечке спинномозговой жидкости;
- идиопатический неаллергический ринит (возникший по неустановленной причине).
По течению вазомоторный ринит делят на два типа:
- интермиттирующий ринит — симптомы болезни беспокоят пациента не дольше 4-х дней в неделю или в течение нескольких недель подряд;
- персистирующий ринит — симптомы ринита беспокоят пациента дольше 4-х дней в неделю или в течение нескольких недель подряд [14] .
По степени тяжести вазомоторный ринит может быть лёгким, среднетяжёлым или тяжёлым [14] . При среднетяжёлом или тяжёлом течении болезни к основным симптомам присоединяется хотя бы один из нижеперечисленных признаков:
- ;
- снижение дневной активности;
- ухудшение работоспособности.
При лёгкой форме вазомоторного ринита эти нарушения либо не возникают, либо не доставляют существенных проблем.
Осложнения вазомоторного ринита
Проявления вазомоторного ринита часто мешают работать и учиться из-за потери производительности и частых посещений врача. Кроме того, заболевание часто ассоциируется с другими состояниями, такими как головные боли, дисфункция слуховой трубы (заложенность ушей, треск при открывании рта и глотании), обструктивное апноэ во сне (остановка дыхания) и хронический кашель. Эти симптомы могут значительно усложнить лечение и снизить качество жизни [10] .
Основные осложнения вазомоторного ринита:
- Носовые полипы — мягкие доброкачественные новообразования, которые развиваются на слизистой оболочке носа или придаточных пазух из-за хронического воспаления. Небольшие полипы не вызывают проблем, но более крупные могут блокировать поток воздуха через нос, затрудняя дыхание.
- Риносинусит — воспаление слизистой оболочки околоносовых пазух. Длительная заложенность носа при вазомоторном рините может увеличить шансы на развитие риносинусита и привести к появлению гнойного гайморита и фронтита, которые требуют лечения антибиотиками.
- Инфекции среднего уха — острый катаральный, экссудативный или гнойный средний отит. Они вызывают такие симптомы, как ушная боль и обратимое снижение слуха, которое может длиться от нескольких дней до месяца. К их появлению приводит повышенная текучесть и заложенность носа.
Диагностика вазомоторного ринита
Вазомоторный ринит является диагнозом исключения. Его устанавливают только при отсутствии данных, которые бы указывали на инфекционный или аллергический ринит.
Отличительный признаки инфекционного ринита: гнойное отделяемое из носа, стекание слизи по задней стенке глотки, давление и боль в области лба и щёк, лихорадка (до 38°С), боль в горле. Если эти проявления беспокоят пациента в течение десяти дней или дольше, то ему нужно незамедлительно обратиться к врачу для назначения лечения. Иногда температура может отсутствовать (в зависимости от остроты инфекции), поэтому она не всегда являться критерием для назначения антибиотиков. Физическое обследование часто выявляет гной в области среднего прохода с гиперемией (покраснением), отёком или коркой вдоль средней носовой раковины.
Отличить вазомоторный ринит от аллергического иногда довольно сложно. Их симптомы и результаты физического обследования часто очень похожи. Но дифференцировать эти варианты ринита всё же можно благодаря тщательному сбору анамнеза (истории болезни), аллергическим пробам и лабораторному анализу крови на сывороточные антитела IgE, которые вырабатывает организм в ответ на аллерген.
Симптомы насморка и время его возникновения позволяют различить неаллергический и аллергический ринит. Сезонные пики пыльцы, наличие дома животных или спор плесени, смена климата, приводящие к появлению симптомов, могут указывать на аллергическую природу ринита.
Для подтверждения диагноза выполняются провокационные аллергические тесты. Они направлены на выявление причинного раздражителя. Для этого предполагаемый аллерген вводят в кожу или в носовую полость, после чего врач оценивает клинический ответ организма и проводит объективное обследование с помощью риноманометрии и акустической ринометрии — измеряет размер носовой полости, давление в ней и силу воздушного потока [6] . При вазомоторном рините, как правило, результат провокационных тестов отрицательный.

Тестирование на аллергию само по себе может быть неспецифичным, но в сочетании с подробным анамнезом и физическим обследованием оно является ценным способом, позволяющим отличить вазомоторный ринит от аллергического.
Анализ крови на сывороточные антитела IgE при вазомоторном рините, как правило, даёт отрицательные результаты к соответствующим аллергенам.
Риноцитограмма (мазок слизистой из носа) может предоставить информацию о типах клеток, из которых состоит слизистая оболочка, и выявить маркеры воспаления. Отсутствие аллергена и наличие эозинофилов, количество которых увеличивается при воспалительных и аллергических процессах, будет указывать на неаллергический ринит с синдромом эозинофилии, который является подвидом хронического вазомоторного ринита.
Компьютерная томография придаточных пазух носа является диагностическим вариантом для пациентов с подозрением на риносинусит, а магнитно-резонансная томография может помочь при подозрении на массовые поражения головы и шеи. Однако в случае вазомоторного ринита визуализация редко выявляет патологию и не особенно полезна для организма.
Лечение вазомоторного ринита
После постановки диагноза "вазомоторный ринит" пациент в первую очередь должен оградить себя от раздражителей окружающей среды [5] . Избегание таких факторов, как духи, табачный дым, моющие средства и др., может значительно уменьшить симптомы вазомоторного ринита.
Исключить воздействие триггеров, как правило, не сложно, но если контакт с ними неизбежен, то пациенту назначают медикаментозную терапию. Она позволяет уменьшить проявления болезни [1] . Чаще всего применяется поэтапный фармакологический подход, в первую очередь направленный на преобладающий симптом [5] .
Актуальные интраназальные кортикостероиды в форме капель и спрея считаются первой линией лечения при вазомоторном рините, особенно в случае застоя слизи и заложенности носа. Они влияют на слизистую оболочку носа, тем самым уменьшая отёк и воспаление. Переносятся, как правило, хорошо. Побочные эффекты, такие как сухость в носу, образование корок и раздражение перегородки, встречаются редко.
Эффективность местных интраназальных стероидов в лечении вазомоторного ринита подтверждают многочисленные исследования. Флутиказона пропионат и беклометазон в настоящее время являются единственными актуальными стероидными препаратами, одобренными FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [7] . Флутиказон пропионат безопасен в лечении пациентов в возрасте от чётырех лет. Будесонид также показал свою эффективность. Сегодня он является единственным стероидным препаратом с рейтингом B, что говорит о его безопасности при применении на всех сроках беременности.
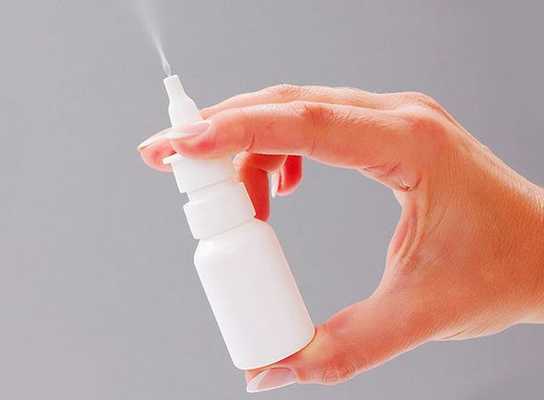
Антихолинергические препараты помогают избавиться от неослабевающей ринореи (насморка). Они действуют локально, блокируя влияние парасимпатической нервной системы на слизистые оболочки носа. В редких случаях от их употребления могут возникнуть системные побочные эффекты, такие как помутнение зрения, сухость во рту и носовое кровотечение [8] .
Антигистаминные препараты в форме таблеток приносят пользу пациентам, у которых вазомоторный ринит сопровождается чиханием и зудом. Одним из таких препаратов является азеластин. Он одобрен для лечения как аллергического, так и неаллергического ринита. Азеластин оказывает противовоспалительный эффект и значительно снижает вазомоторную симптоматику, включая заложенность носа, ринорею и отёк носа [9] . Как показали рандомизированные клинические испытания этого препарата, самочувствие пациентов после приёма азеластина улучшилось в течение первой недели лечения.
Пациенты с вазомоторным ринитом, как правило, менее чувствительны к медикаментозной терапии, чем пациенты с аллергическим ринитом. Поэтому для них наиболее эффективным способом лечения является комбинация интраназальных стероидов и местных антигистаминных препаратов.
Местные сосудосуживающие средства лишь кратковременно облегчают симптомы. Они стимулируют адренорецепторы сосудистой стенки слизистой оболочки носа. Это действие приводит к сужению сосудов, уменьшению кровотока и скапливающейся слизи в полости носа. Сосудосуживающие средства можно использовать для лечения детей до 6 лет, но только не дольше 3-4 дней и не превышая указанной дозировки.
Если в течение 6-12 месяцев консервативного лечения симптомы вазомоторного ринита не удаётся купировать, встаёт вопрос о хирургическом вмешательстве [14] .
Следует помнить, что сам по себе вазомоторный ринит не требует хирургического лечения. Единственным показанием к изначальному выполнению операции может быть выраженная деформация носовой перегородки.
Хирургическое лечение вазомоторного ринита не направлено на устранение причины болезни. Оно позволяет улучшить носовое дыхание, но практически не влияет на ринорею, чихание, зуд в носу и нарушение обоняния.
Все методы хирургического вмешательства пи вазомоторном рините можно разделить на чётыре группы:
- латеропозиция — надлом и раздвижение нижних носовых раковин для расширения носового хода;
- резекция подслизистого слоя — частичное удаление костной пластинки нижней носовой раковины;
- турбинопластика — удаление костной части носовой раковины с сохранением слизистой;
- варианты поверхностного или подслизистого воздействия: коагуляция носовых раковин (прижигание отёчной ткани), шейверная редукция (удаление мягких тканей с помощью специальной "микробритвы"), криохирургия и др.
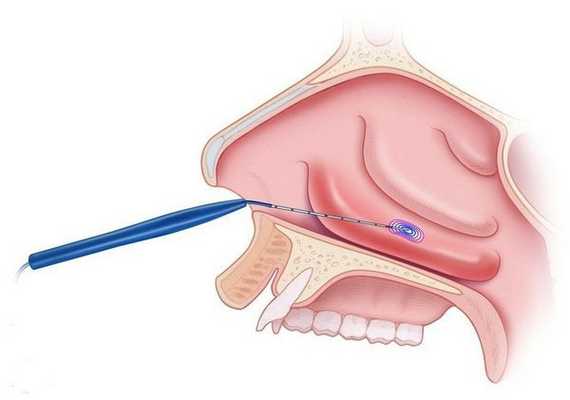
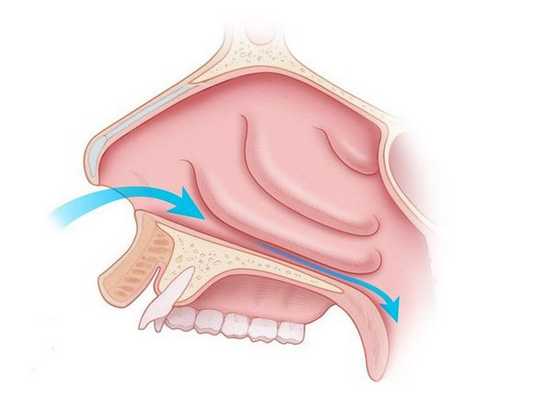
Выбор тактики лечения зависит от выраженности утолщения слизистой, степени сосудистых нарушений и личного опыта хирурга. Предпочтительными вариантами являются прижигание сосудов нижних носовых раковин с их фиксацией к наружной стенке носовой полости, а также шейверная редукция [14] .
Прогноз. Профилактика
В целом вазомоторный ринит не опасен для жизни, но может значительно ухудшить её качество. Как показало обследование 180 пациентов с неаллергическим ринитом через 3-7 лет после постановки диагноза, обострение заболевания возникло у 52 % обследуемых, приём у 12 % пациентов симптомы стали более стойкими, а у 9 % — более выраженными [13] . Кроме того, у больных вазомоторным ринитом развивались новые сопутствующие заболевания, чаще всего возникали астма и хронический синусит [12] .
Важно понимать, что вазомоторный ринит — это хроническое состояние, которое обычно беспокоит человека на протяжении всей жизни. Так как его симптомы могут приносить неудобства, пациенту нужно научиться жить с ними. Самое главное в этом случае — выяснить причину, по которой они возникают, и всячески её избегать.
Если вазомоторный ринит проявляется независимо от факторов, которые были описаны выше, то с помощью лечения можно уменьшить симптомы и улучшить качество жизни. Но как только эффект от лечения будет заканчиваться, симптомы возобновятся.
Хроническая гранулематозная болезнь
Хроническая гранулематозная болезнь — это редкая форма первичного иммунодефицита, при которой нарушается бактерицидная функция фагоцитов. Является наследственным заболеванием, в основном передается по Х-сцепленному рецессивному типу. Патология проявляется рецидивирующими инфекциями легких, ЖКТ, кожи и других органов. Для диагностики используется проточная цитометрия, генетическое тестирование, микробиологические исследования. Лечение включает антибиотикотерапию, противогрибковые препараты, иммуномодуляторы, в отдельных случаях рекомендована трансплантация костного мозга.
Заболевание известно с 1954 г. благодаря ученому C.A. Джейнвею и его коллегам, а генетические причины патологии начали изучаться только в 1980-х гг. Хроническая гранулематозная болезнь (ХГБ) встречается редко, в США ее регистрируют у 1 ребенка на 200-250 тысяч новорожденных. Данные по распространенности в России отсутствуют. Редкость проблемы, недостаточная осведомленность педиатров и терапевтов, сложности в подборе адекватной поддерживающей терапии — все это обуславливает большую актуальность этой хронической наследственной болезни в медицине.
Причины
Болезнь вызвана генетическими мутациями, которые передаются по наследству. Самым частым вариантом является Х-сцепленная мутация в гене gp91-фокс (60-70%). Болеют мужчины, а женщины являются носителями дефектного гена. Оставшиеся случаи приходятся на аутосомно-рецессивный тип наследования, связанный с генными мутациями p22-фокс, p47-фокс, p67-фокс. Этот подтипом заболевания могут страдать больные обоего пола.
Патогенез
В основе хронической гранулематозной болезни лежит дефицит НАДФН-оксидазного комплекса, который образуется при участии цитозольных и мембраносвязывающих белковых единиц. Вследствие мутации генов образование этих протеинов нарушается, в организме пациента не синтезируются ферменты, способные превращать молекулярный кислород в активные формы — супероксидный анион, перекись водорода, синглетный кислород.
Эти окислители в норме вырабатываются гранулоцитами (фагоцитами), составляют основу кислородозависимого этапа фагоцитоза. Он необходим для переваривания отдельных видов бактерий и грибков, продуцирующих фермент каталазу (например, Klebsiella sp, Candida albicans, Aspergillus niger). Остальные звенья клеточного иммунитета не нарушены, поэтому вирусные и паразитарные инфекции встречаются не чаще, чем в среднем в популяции.
Дети с ХГБ рождаются здоровыми, клинические признаки заболевания у них появляются в первые 2 года жизни. В атипичных случаях симптомы Х-сцепленного варианта хронической патологии манифестируют к 5 годам, а при аутосомно-рецессивном наследовании — к 9 годам. Основным признаком болезни являются инфекции, вызванные каталазоположительными Грам+ (Staphylococcus aureus) или Грам- бактериями (E. coli, Serratia liquefaciens, Klebsiella sp., P. aeruginosa, Proteus sp.).
Первичный иммунодефицит в 70-80% случаев манифестирует с рецидивирующих бактериальных инфекций дыхательных путей: тонзиллитов, бронхитов, пневмоний. Инфекционные заболевания отличаются тяжелым течением, умеренным ответом на стандартную антибиотикотерапию, частым переходом в нагноительные процессы. При этом образуются буллы, абсцессы, гангрена легкого.
В дальнейшем у 75-100% пациентов развиваются хронические гнойные лимфадениты, которые проявляются покраснением, припухлостью, болезненностью лимфоузлов. При поражении подмышечных или паховых узлов беспокоит резкая боль при движениях конечностями. В 24-41% случаев формируются гнойные воспаления печени, у 20-30% больных наблюдаются рецидивирующие желудочно-кишечные инфекции, бактериальные и грибковые поражения костей.
Характерным признаком гранулематозной болезни является генерализованный «бецежит», возникающий как осложнение после проведения первой прививки БЦЖ, проявляющийся спустя 1-2 месяца после иммунизации. Патология связана с недостаточностью клеточного иммунитета при введении ослабленных микобактерий Коха. Также после вакцинации есть вероятность начала остеита — формы костного туберкулеза.
Осложнения
Опасное последствие хронической гранулематозной болезни — аспергиллез легких, который провоцирует до 25% случаев смерти среди пациентов. Абсцессы печени чреваты развитием тяжелого гепатолиенального синдрома. Поражение костной ткани грибковым процессом, особенно в области позвоночника и ребер, сопряжено с массивной диссеминацией возбудителя, отличается крайне неблагоприятным прогнозом.
Типичным осложнением иммунодефицита у страдающих гранулематозной болезнью являются неконтролируемые микробные инфекции, которые распространяются по организму с возникновением сепсиса, септицемии, септического шока. При критическом снижении иммунитета, отсутствии своевременной помощи эти заболевания заканчиваются смертью больного. Также при гранулематозной болезни у детей отмечаются задержка роста, отставание в физическом развитии.
Диагностика
При первичной диагностике устанавливаются общие признаки иммунодефицита, выясняется семейный анамнез, степень риска генетической патологии. При физикальном осмотре патогномоничные проявления хронической гранулематозной болезни не определяются. Для постановки диагноза требуется комплексное лабораторно-инструментальное обследование:
- Цитометрия респираторных смывов. Основной способ диагностики, с помощью которого оценивается уровень продукции активных радикалов кислорода. Он подходит для 100% подтверждения хронической генетической патологии, а также для выявления бессимптомных женщин-носительниц гена при Х-сцепленном варианте наследования.
- Генетическое исследование. Рекомендуется по показаниям, чаще в научных целях при подборе экспериментальных методов лечения. Анализ производится методом секвенирования генома, FISH-гибридизации. На ХГБ указывают мутации в генах CYBB, CYBA, NCF1, NCF2 и NCF4.
- Микробиологическая диагностика. Чтобы выявить каталаза-продуцирующие микроорганизмы, проводится бактериоскопия, бакпосев на питательные среды. Для выбора рациональной антибиотикотерапии выполняется тест на антибиотикочувствительность.
- Инструментальная визуализация. Чтобы обнаружить гнойные поражения органов, назначается УЗИ плевральной и брюшной полостей, лимфатических узлов. Также используются рентгенологические исследования (рентгенография, КТ), эндоскопические методы (бронхоскопия, ЭФГДС, колоноскопия).
Лечение хронической гранулематозной болезни
Консервативная терапия
При острых эпизодах микробных инфекций, возникших у пациентов с ХГБ, назначаются стандартные антибиотики из класса макролидов, цефалоспоринов, фторхинолонов. Для терапии грибкового поражения наиболее эффективен амфотерицин В, который принимается длительными курсами. Поддерживающее лечение, которые направлено на снижение риска инфекционных осложнений, включает следующие лекарства:
- Бактерицидные препараты. Для предупреждения бактериальных заболеваний рекомендован длительный прием сульфаниламидов, макролидов.
- Антимикотики. Применяются, чтобы снизить риск аспергиллеза — наиболее опасной грибковой инфекции при хронической гранулематозной болезни.
- Гамма-интерферон. Иммуномодулятор используется, чтобы повысить устойчивость организма к инфекционным агентам, усилить продукцию супероксидных радикалов нейтрофилами.
Экспериментальное лечение
Наиболее перспективным методом терапии больных хронической гранулематозной болезнью считается трансплантация гемопоэтических стволовых клеток, чтобы полностью восстановить нормальную иммунную защиту. Однако пересадка сопряжена с высоким риском осложнений, поэтому проводится ограничено в рамках исследовательских программ. На стадии разработки находятся различные методы генной терапии.
Прогноз и профилактика
Несмотря на применяемые методы лечения, нередко развиваются системные грибковые и бактериальные инфекции с летальным исходом. Прогноз относительно неблагоприятный, наблюдается ухудшение качества и снижение продолжительности жизни больных. Профилактика осложнений предполагает обеспечение постоянной поддерживающей терапии, проведение вакцинации в полном объеме (за исключением БЦЖ), максимальное ограждение пациента от инфекций.
1. Клиническое наблюдение хронической гранулематозной болезни у ребенка 6 лет/ Г.А. Харченко, О.Г. Кимирилова// Детские инфекции. — 2020.
2. Гранулематозное воспаление в манифестации хронической гранулематозной болезни: клинический случай/ Д.В. Юхачева, Д.Е. Першин, Н.Г. Ускова, Г.В. Терещенко, Н.Б. Кузьменко// Школа иммунолога. — 2019.
3. Клинический случай хронической гранулематозной болезни в практике педиатра/ Л.Н. Игишева, М.Н. Ляхова, В.В. Протас, И.В. Силантьева, Т.А. Баканова// Российский вестник перинатологии и педиатрии. — 2017.
4. Диагностика и лечение хронической гранулематозной болезни/ А.С. Прилуцкий, В.А. Дрюченко, Ю.И. Жданюк// Таврический медико-биологический вестник. — 2009.
Пиогенная гранулема ( Ботриомикома , Гемангиома грануляционного типа , Телеангиэктатическая гранулема , Эруптивная ангиома )
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
- Механическое повреждение слизистых и кожи. Ведущий фактор в развитии заболевания. Об этом свидетельствует локализация новообразований на наиболее подверженных травмам и микроповреждениям участках тела: пальцах рук, стопах, губах, деснах, слизистой оболочке носа и рта. Для запуска образования гранулемы достаточно незначительного воздействия: укола, занозы, небрежной обработки кутикулы ногтя.
- Гормональный дисбаланс. По статистике, большинство случаев сосудистых новообразований выявляется у подростков, беременных женщин. Значимый провоцирующий фактор - прием гормональных контрацептивов, эндокринная патология. Значение имеет повышение сальности кожи под воздействием гормонов и чрезмерное ее обезжиривание в пубертатном периоде, повышение уровня фактора роста сосудов у беременных.
- Лекарственное воздействие. Вероятность появления грануляционной гемангиомы повышается при приеме ингибиторов протеазы, некоторых противовирусных препаратов, ретиноидов, используемых для лечения угревой сыпи. Значение имеют препараты как системного (в таблетках, капсулах, инъекциях), так и местного действия (кремы, лосьоны, мази).
- Кожные заболевания. Пациенты с дерматозами, пламенеющим невусом, телеангиэктатической ангиомой страдают ботриомикомой чаще, чем люди без дерматологических проблем. Множественные поражения развиваются на месте термических и химических ожогов. Раздражение слизистой роговицы и конъюнктивы химическими веществами, непереносимость определенных компонентов косметики, конъюнктивиты и блефариты могут стать причиной появления сосудистых папул на веках. Гигантские гранулемы развиваются у лежачих больных в местах пролежней.
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Папула растет несколько недель. Максимальный диаметр – 1,5 см, средний – 6 мм. Имеет округлую или дольчатую форму, насыщенный цвет за счет большого количества сосудов, широкое основание, реже - короткую ножку. По консистенции мягкая, эластичная. Поверхность папулы легко травмируется, часто эрозирована или покрыта корками, может быть окружена белой каймой отслоившегося эпителия. Узел безболезненный, т.к. не имеет нервных окончаний. Дискомфорт вызывает наличие выступающего образования на руках, шее, плечах и других частях тела, которое цепляется за одежду, предметы, дает обильное кровотечение при повреждении. Ботриомикома в области ногтевого ложа во время активного роста может отслаивать ногтевую пластинку.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
- Дерматоскопия. Исследование папулы при помощи дерматоскопии позволяет выявить признаки, характерные для ангиоматозного новообразования (однородный узел красноватого цвета, окруженный белым венчиком). Как правило, визуальных признаков достаточно для проведения дифференциальной диагностики заболевания с рядом доброкачественных и злокачественных патологических изменений кожных покровов, внешне похожих на ботриомикому.
- Биопсия узла. Забор ткани для проведения гистологического исследования часто проводится прямо во время операции по удалению новообразования. Это позволяет подтвердить диагноз ботриомикомы, определить объем хирургического вмешательства. При патоморфологическом исследовании определяется разрастание капилляров и фибробластов, инфильтрация стромы лейкоцитами.
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
- Электрокоагуляцию. Позволяет удалить патологически измененные ткани быстро, с минимальной кровопотерей. Вероятность рецидива ботриомикомы после электрокоагуляции ниже по сравнению с другими хирургическими методами. Обязательно обезболивание с применением местных анестетиков. При помощи электрода уплотнение отсекается от поверхности кожи в основании. Полученный фрагмент ткани отправляется на гистологию.
- Удаление жидким азотом. Криотерапия применяется только в тех случаях, когда другие методики недоступны. Низкая температура также способствует уменьшению кровотечения, однако не так хорошо, как электрокоагуляция. В связи с этим для обезболивания рекомендуется смесь лидокаина с эпинефрином. Эпинефрин вызывает резкое сужение сосудов в месте инъекции, продлевает срок действия местного анестетика.
- Лазерное удаление. Лазеркоагуляция - практически бескровный метод, после которого при грамотном проведении процедуры не остается заметных рубцов. Клетки крови содержат пигмент гемоглобин, который поглощает энергию лазерных импульсов намного активнее окружающих тканей. Это позволяет лазерному лучу воздействовать на область расположения папулы дифференцированно. Сосудистое образование удаляется, а здоровые клетки остаются неповрежденными.
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
1. Особенности ангиогенеза при пиогенной гранулеме/ Гуськова О.Н., Скарякина О.Н.// Вестник новых медицинских технологий. – 2018 - Т. 25, №3.
2. Пиогенная гранулема как междисциплинарная проблема/ Ефанова Е.Н., Русак Ю.Э., Васильева Е.А., Лакомова И.Н., Кельдасова Р.Р. – 2017.
3. Пиогенная гранулема в практике врача дерматолога/ Тарасенко Г.Н., Тарасенко Ю.Г., Бекоева А.В., Процюк О.// Российский журнал кожных и венерических болезней. – 2017.
4. Дерматовенерология. Национальное руководство/ под ред. Бутова Ю.С., Скрипкина Ю.К., Иванова О.Л. — 2013.
Симптомы гранулематоза Вегенера носа и его лечение
а) Терминология:
1. Синоним:
• Гранулематоз Вегенера
2. Определения:
• Идиопатический аутоиммунный некротизирующий гранулематозный васкулит
• С преимущественным поражением верхних и нижних дыхательных путей, почек, кожи, суставов
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Тяжелый хронический риносинусит (утолщение слизистой оболочки и гиперостоз), мягкотканное объемное образование/узлы деструкция септального/несептального хряща и костей
• Локализация:
о Полость носа (перегородка > раковины) > пазухи (верхнечелюстные > решетчатые > лобные > основные)
о Другие области:
- Инвазия орбиты: чаще всего за пределами носа/пазух
- Носоглотка, подсвязочный отдел гортани, полость рта, височная кость, слюнные железы
• Морфология:
о Язвенная ± узловая форма
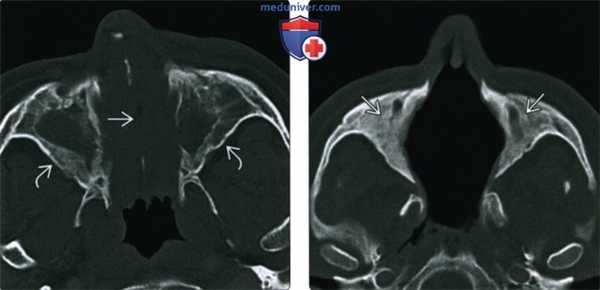
(Слева) При аксиальной «костной» КТ определяется узловой мягкотканный компонент, заполняющий полость носа; снижена пневматизация верхнечелюстных пазух. Носовая перегородка перфорирована, стенки пазух утолщены и склерозированы, что типично для ГПА.
(Справа) При аксиальной «костной» КТ в случае далеко зашедшего ГПА определяется тотальная центральная деструкция полостей носа, включая перегородку, раковины, наружные стенки. Верхнечелюстные пазухи блокированы утолщенной костью.
2. КТ носа, пазух при гранулематозе Вегенера с полиангиитом:
• КТ без КУ:
о Хронический риносинусит с локальными узлами в слизистой оболочке и объемными образованиями в полости носа
о Инфильтрация периантральных тканей
о Орбита часто становится первоочередной зоной инвазии
о Реже поражается основание черепа, крылонебная ямка, ретромаксиллярная область, носоглотка
• КТ с КУ:
о Узловое и опухолевидное утолщение слизистой оболочки с накоплением контраста
• «Костная» КТ:
о Хроническая обструкция и воспаление пазух могут вызывать неспецифический гиперостоз их стенок
о Эрозии костей/хрящей часто вначале локализуются в носовой перегородке, приводя к перфорации
о Деструкция носовых раковин и наружной стенки носа (крючковидного отростка и внутренней стенки пазухи)
о Возможно поражение твердого неба и формирование синоназально-оральной фистулы
3. МРТ носа, пазух при гранулематозе Вегенера с полиангиитом:
• Т1ВИ:
о Узловые образования с низким или промежуточным сигналом
• Т2ВИ:
о Узлы с ↓ сигналом (в сравнении с воспаленной слизистой оболочкой = ↑ Т2)
о Отек мягких тканей с ↑ сигналом при обострении с распространением в соседние мягкие ткани
• Т1 ВИ С+:
о Контрастирующиеся мягкотканные узлы и опухолевидные образования в слизистой оболочке
о Поражение орбиты: контрастирующееся инфильтративное образование в орбите, часто связанное с процессом в носу/ пазухах
о Утолщение оболочек мозга и их контрастное усиление
4. Рекомендации по визуализации:
• Лучший метод диагностики:
о «Костная» корональная КТ пазух для первоначальной оценки
- Аксиальная МСКТ с реформатированием также хорошо подходит для обнаружения эрозий костей
• Выбор протокола:
о При поражении орбиты, глубоких тканей лица, основания черепа, оболочек мозга, заподозренном на КТ или клинически
- МРТ С+ FS
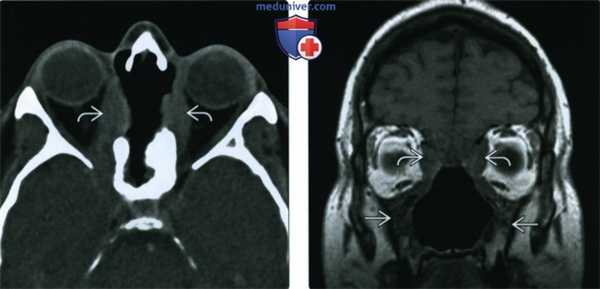
(Слева) При аксиальной КТ без КУ определяется деструкция верхней части носовой перегородки и глазничной пластинки с обеих сторон. В этом случае имеет место гранулематоз с распространением в обе орбиты.
(Справа) При корональной МРТ Т1ВИ у этого же пациента определяется нарушение нормальной анатомии носа и утолщение стенок верхнечелюстных пазух. Жировые пластинки между измененными мягкими тканями и внутренней прямой и верхней косой мышцами видны неотчетливо.
в) Дифференциальная диагностика гранулематоза Вегенера с полиангиитом носа и пазух:
1. Саркоидоз носа/пазух:
• Системный гранулематоз
о Поражение носа/пазух реже, чем при ГПА
о Больше распространен у афроамериканцев
• Может быть неотличим от ГПА на томограммах
2. Кокаиновый некроз носа:
• Перфорация перегородки и воспалительные изменения носа
• Узловой характер выражен меньше, чем при ГПА
3. Хронический риносинусит:
• Симптомы ГПА имитируют хронический синусит
• Утолщение и склероз костей (не деструкция)
• Несистемное заболевание
4. Инвазивный грибковый синусит:
• Быстро прогрессирующий деструктивный процесс носа/пазух у пациента с ослабленным иммунитетом
• Пазухи > полость носа; деструкция ближайших костей
5. Неходжкинская лимфома носа/пазух:
• Срединное мягкотканное образование с деструкцией костей (септальной и несептальной) или ремоделированием:
о NK/T-клеточная лимфома (летальная срединная гранулема)
• Может в точности имитировать ГПА на томограммах
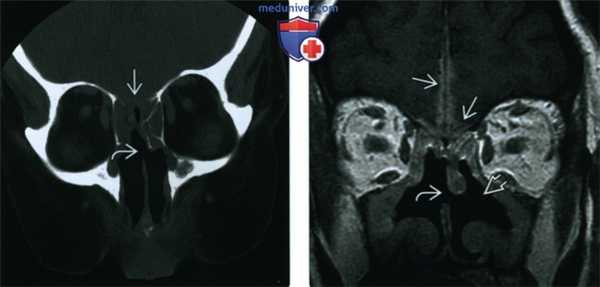
(Слева) При корональной КТ у пациента с ГПА, хроническим риносинуситом и жалобами на головную боль определяется перфорация носовой перегородки, а также сливное снижение пневматизации решетчатых пазух с обеих сторон в сочетании с деструкцией решетчатой пластинки.
(Справа) При корональной МРТ у этого же пациента определяется диффузное утолщение слизистой оболочки верхнечелюстных и решетчатых пазух, перфорация носовой перегородки, двухсторонняя деструкция носовых раковин и наружных стенок носовой полости. Обратите внимание на контактный лахименингит передней черепной ямки.
г) Патология:
1. Общая характеристика:
• Этиология:
о Аутоиммунная болезнь, при которой антинейтрофильные цитоплазматические антитела (АНЦА) поражают протеиназу 3, наиболее выраженную в нейтрофилах:
- С инициированием воспалительной реакции, приводящей к поражению эндотелия и некротическому гранулематозному васкулиту
• Сопутствующие патологические изменения:
о Вторичная бактериальная инфекция пазух (например, золотистый стафилококк)
о Поражение других систем органов:
- Легких (95%), почек (85%), суставов (65%)
- Интракрениальные: пахименингит, инфаркт мозга
2. Макроскопические и хирургические особенности:
• Начальные проявления: диффузное изъязвление слизистой оболочки и корки
• Длительно текущее заболевание: деструкция хрящевой и костной части носовой перегородки с седловидной деформацией носа
3. Микроскопия:
• Неказеозные, некротические, многоядерные, гигантоклеточные гранулемы
• Острая ± хроническая воспалительная клеточная инфильтрация
• Фибриноидный некроз сосудов мелкого и среднего диаметра
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Обструкция носа и носовое кровотечение
• Другие признаки/симптомы:
о Боль, аносмия, гнойная ринорея
о Язвы перегородки и ее перфорация с седловидной деформацией носа
о Охриплость (гортань), стридор (трахея), тугоухость и боль в ушах (височные кости)
о Конституциональные симптомы: хроническая усталость, ночная потливость, потеря веса
• Клинический профиль:
о Классическая клиническая триада:
- Некротические гранулемы верхних и нижних дыхательных путей
- Некротический васкулит с поражением артерий и вен
- Гломерулонефрит
о Диагноз устанавливается путем биопсии пораженной зоны (носа, пазух, легкого, почки):
- Множественные биопсии могут быть недоказательны:
Биопсия носа положительна в 40% о Лабораторные данные:
- ↑ c-ANCA (специфичность для ГПА 85-90%):
Титр c-ANCA соотносится с ответом на терапию
- ↑ СОЭ
- ↑ креатинина в сыворотке сигнализирует о ренальном ГПА
2. Демография:
• Возраст:
о Обычно 40-60 лет
• Пол:
о М>Ж [кроме ларингеальной формы (М<Ж)]:
- Легкое преобладание у женщин молодого возраста
• Эпидемиология:
о Редкое заболевание
о Поражение шеи и головы в 72-100%
о «Носовая» симптоматика в >80%
4. Лечение:
• Медикаментозная терапия: иммуносупрессоры, циклофосфамид, другие цитотоксические препараты:
о Молниеносная форма: большие дозы преднизона и циклофосфамид
• Операция резервируется для некоторых случаев, таких как седловидная деформация носа и стеноз подсвязочного отдела гортани:
о Хирургическое вмешательство может усилить неоостеогенез в полости носа/пазух
е) Диагностическая памятка:
1. Следует учесть:
• ГПА при деструктивном процессе в полости носа, особенно при перфорации носовой перегородки
• Узнайте у лечащего врача о других системных заболеваниях (ГПА или саркоидозе), кокаиновой зависимости
2. Советы по интерпретации изображений:
• ГПА может быть невозможно отличить от негранулематозного риносинусита, злокачественной опухоли носа/пазух, саркоидоза
Читайте также:
