Симптомы саркоидоза слюнных желез
Добавил пользователь Skiper Обновлено: 29.01.2026
Саркоидоз (болезнь Бенье-Бека-Шауманна) – это хроническое воспалительное заболевание. Поражаются при нем в основном легкие. Болеют им преимущественно взрослые в возрасте 30-40 лет, дети и старики саркоидозом почти не болеют. Заболевание это не очень распространено, по России точных данных нет, но есть сведения, что им страдают примерно 10 человек на 100 000 населения. А вот в Европе и США он встречается гораздо чаще – в среднем, 20 случаев на 100 000 населения, а в Скандинавских странах и того больше – около 60 человек на 100 000 населения.
Признаки
Саркоидоз чаще всего развивается постепенно. Сначала он никак себя не проявляет. Через некоторое время появляются его первые симптомы – это одышка при физических нагрузках, постоянная усталость, мышечная слабость, отсутствие аппетита и снижение массы тела. Голландские специалисты даже выделили четыре типа усталости при саркоидозе:
- утренняя усталость, при которой пациент не в состоянии подняться с постели;
- усталость, возникающая в течение дня, при которой пациент вынужден прерывать свою деятельность;
- усталость, возникающая к вечеру;
- постсаркоидозный синдром хронической усталости, при котором пациент постоянно чувствует слабость, боль в мышцах, находится в состоянии депрессии, однако признаков болезни при этом нет.
Возможны головные боли, потливость, особенно ночью, боли в грудной клетке. Также могут возникать боли в суставах, лихорадка. Часто саркоидоз сопровождается сухим кашлем. Однако кашель может быть и с мокротой, причем мокрота – с кровью.
При саркоидозе увеличиваются внутренние лимфоузлы. Однако они безболезненны и сам пациент этого увеличения не замечает. Увидеть его может только врач на рентгенограмме.
Характерен для саркоидоза синдром Лёфгрена – лихорадка, двусторонняя лимфаденопатия корней легких, узловатая эритема и полиартралгия. Наличие его – хороший прогностический признак течения саркоидоза в этом случае заболевание всегда оканчивается выздоровлением.
Еще один синдром, характерный для саркоидоза – синдром Хеерфордта-Вальденстрёма. Для него характерны лихорадка, увеличение околоушных лимфатических узлов, передний увеит и паралич лицевого нерва.
Есть у саркоидоза и кожные симптомы. Один из них – узловатая эритема (воспаление кожи, протекающее с образованием узелков красноватого цвета). Она обычно развивается на голенях.
Могут поражаться и глаза. Зрение при этом ухудшается, развивается увеит (воспаление сосудистой оболочки глаза), пациент может даже ослепнуть.
Возможно и поражение нервной системы. В этом случае заболевание проявляется параличом черепных нервов, менингитом, полиневропатиями, нарушением памяти.
Саркоидоз гортани проявляется охриплостью голоса, кашлем и дисфагией.
При саркоидозе почек в них образуются камни.
Поражение сердца представляет угрозу для жизни пациента. Оно проявляется нарушением сердечного ритма, блокадами сердца.
Описание
Впервые саркоидоз был описан в 1869 году английским хирургом Джонатаном Хатчинсоном. Тогда его назвали по имени пациентки - болезнью Мортимер, причем тогда она считалось кожным заболеванием. Чуть позже, в 1893 году Капоши ввел понятие «саркоиды кожи», под этим названием тогда объединили опухолевидные кожные проявления различных заболеваний. А в 1899 году норвежский дерматолог Бек выделил кожное заболевание, которое стало называться саркоидом Бека. В 1934 году в Страсбурге на международном съезде дерматологов это заболевание предложили назвать болезнью Бенье-Бека-Шауманна, а позже, на конференции в Вашингтоне было принято название «саркоидоз».
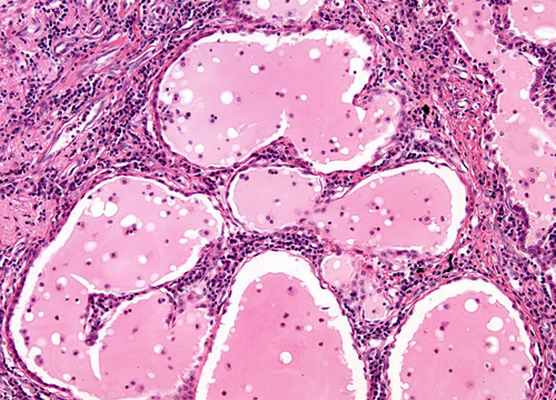
При саркоидозе в органах образуются скопления воспалительных клеток – гранулемы. Происходит это из-за того, что лимфоциты (белые кровяные клетки) резко становятся очень активными и вырабатывают вещества, вызывающие образование гранулем.
Причина этого заболевания неизвестна. Однако существует несколько гипотез его возникновения. Одни врачи считают, что саркоидоз возникает у тех, кто генетически к нему предрасположен. Другие уверены, что причина саркоидоза – вирусная или бактериальная инфекция. В пользу этой гипотезы говорит то, что в образцах биопсии часто обнаруживают кислотоустойчивые микроорганизмы. Предполагается, что это атипичная форма микобактерий туберкулеза. Однако туберкулиновая проба при саркоидозе отрицательна. Третьи говорят, что заболевание вызывают и неинфекционные агенты – пыль, пыльца растений, алюминиевая или циркониевая пыль, а также некоторые лекарственные препараты.
Саркоидоз не заразен. Однако известны случаи, когда болели члены одной семьи. Однако данных о том, что все они заражались друг от друга, нет. Возможно, в их болезни виноваты гены или влияние каких-то факторов окружающей среды.
Диагностика
Так как саркоидоз не заразен и чаще всего не злокачественен, диагностику проводят методом исключения. Основные методы диагностики – рентгенография и компьютерная томография (КТ).
Также делают ультразвуковое исследование почек, печени, органов малого таза, сердца, щитовидной железы, чтобы узнать, какие еще органы поражены. Саркоидоз центральной нервной системы, а также печени и сердца можно выявить с помощью магнитно-резонансной томографии (МРТ).
На ранних стадиях поражения сердца выявляют при помощи электрокардиографии (ЭКГ).
Важно также исследовать функцию внешнего дыхания.
Обязательно при обследовании делается и биопсия. Это «золотой стандарт» при постановке диагноза «саркоидоз». Материал берут из разных органов, чаще всего из легких, внутригрудных лимфатических узлов, плевры. Однако можно взять на анализ и кусочки печени, кожи, слюнных желез, селезенки и других органов и тканей.
Лечение
Для лечения саркоидоза используются в основном глюкокортикоидные препараты, обладающие сильным противовоспалительным действием. Показанием для приема гормональных препаратов является резкое ухудшение состояния пациента, увеличение теней на рентгенограмме, ухудшение работы легких и сердца. Однако часто используют и иммунодепрессанты (препараты, угнетающие иммунную систему). Это делают в тех случаях, если заболевание оказывается устойчивым к гормональной терапии.
При некоторых сопутствующих заболеваниях (сахарный диабет, язва желудка и двенадцатиперстной кишки) показан плазмаферез. Также его делают пациентам, которые плохо переносят гормональные препараты.
Обязательно при лечении назначается витамин Е.
Часто для лечения саркоидоза назначают и физиотерапию – фонофорез или ультразвук с гидрокортизоном, электрофорез, лазеротерапию.
Важна и специальная диета. Страдающим саркоидозом рекомендуется есть бобовые, орехи, морскую капусту, семечки подсолнуха (не жареные), ягоды рябины, черноплодной рябины и черной смородины.
Однако у некоторых пациентов болезнь проходит сама.
Образ жизни
Пациентам с диагнозом «саркоидоз» запрещено курить, так как курение может привести к ухудшению течения болезни и осложнениям.
Им нужно избегать контактов с химическими веществами, вредными для печени, с веществами, пылью, газами, парами, повреждающими легкие.
Не стоит употреблять продукты с высоким содержанием кальция, так как это может способствовать образованию камней в мочевом пузыре и почках. Загорать тоже не желательно.
Что такое саркоидоз
Саркоидоз относительно редкое заболевание. Чаще всего оно выявляется случайно. Но в то же время при данной патологии возможно поражение всех систем организма человека.
В 1999 году появился исторический документ, «стейтмент» по саркоидозу, в котором был обобщён мировой опыт лечения этой болезни, и был констатирован тот факт, что не менее половины больных саркоидозом могут излечиваться спонтанно.
Саркоидоз это хроническое аутоиммунное заболевание, этиология которого до сих пор неизвестна, хотя впервые заболевание было описано в Англии дерматологом Джонатаном Хатчинсоном (Jonathan Hutchinson) ещё в 1869 году. Данное заболевание характеризуется образованием во многих органах эпителиоидноклеточных гранулём, нарушением нормальной архитектуры пораженного органа или органов. Главный признак саркоидоза - гранулёмы, которые могут спонтанно возникать и исчезать.
Хроническое означает, что оно может продолжаться длительный период времени.
Для саркоидоза характерно мультисистемное поражение. Это означает, что саркоидоз одновременно может поражать несколько органов или систем организма. В 90% случаев для данного заболевания типично поражение легких. Одновременно в патологический процесс могут быть вовлечены лимфатические узлы, селезёнка, слюнные железы, кожа, кости, суставы, мышцы и глаза. Реже встречается саркоидоз печени, почек, сердца и нервной системы половых органов.
Термин гранулёматозное относится к образованию мелких воспалительных узелков или гранулём в пораженной ткани. Гранулёма происходит от латинского слова, означающего небольшое зерно или гранулу. Гранулёма представляет собой скопление иммунных клеток, которые в норме участвуют в защитных реакциях организма.
Аутоиммунное означает, что болезнь характеризуется специфическим иммунным ответом не только на чужеродные агенты, но и на компоненты собственных тканей организма.
Известно три типа причин образования эпителиоидноклеточных гранулём:
-Инфекции Бактерии и грибы.
- факторы растительного и животного происхождения (пыльца, споры).
Многие ''саркоидологи'' полагают, что причина саркоидоза кроется в сочетании генетической предрасположенности с воздействием окружающей среды. Проявления генетической предрасположенности связаны с расовыми и географическими различиями.
В нашей стране саркоидоз чаще всего выявляют при плановых флюорографических осмотрах. Рентгенологи обнаруживают двухстороннее увеличение лимфатических узлов корней лёгких (иногда в сочетании с изменениями лёгочного рисунка). Реже пациенты сами обращаются за медицинской помощью с синдромом Лёфгрена (лихорадка, боль и опухание суставов, узловатая эритема и двусторонняя лимфаденопатия корней лёгких). Клинические проявления заболевания при поражении лёгких и лимфатических узлов корней лёгких в девяносто процентах случаев проявляются: кашлем, одышкой, иногда болью в груди, недомоганием, лихорадкой и потерей %веса.
При поражении кожи наблюдается в 10-35%: гранулемы, узловатая эритема, редко – васкулиты.
В тридцати процентах случаев поражения глаз имеет место: доброкачественная инфильтрация конъюнктивы и слезных желез, увеит.
Поражение ЦНС и сердца являются наиболее частыми причинами смерти при саркоидозе. Тогда как среди всех больных данной патологией сам саркоидоз становится непосредственной причиной смерти менее чем в пяти процентах случаев.
Поскольку, этиология саркоидоза остается неизвестной, то и болезнь остается диагнозом исключения. В настоящее время акценты сместились в сторону более интенсивного обследования больных с подозрением на саркоидоз: проведения компьютерной томографии органов грудной клетки высокого разрешения, трансбронхиальной и видеоторакоскопической (ВТС) биопсии.
После выявления двусторонней лимфаденопатией с или без изменений в лёгких следует начать с лабораторного обследования.
1. общий анализ крови с лейкоцитарной формулой, обязательной оценкой красной крови, тромбоцитов и СОЭ.
2. общий анализ мочи.
3. рентгенографией органов грудной клетки в двух проекциях, можно сразу провести рентгеновскую компьютерную томографию (РКТ) органов грудной клетки с включением в зону обследования печени и селезёнки.
4. ФБС с проведением трансбронхиальной биопсии, цитологическим и микробиологическим исследованием лаважной жидкости.
5. торакоскопия с биопсией, которая проводится под наркозом.
6. методом выбора может быть открытая биопсия лёгких.
7. исследование функции внешнего дыхания должна исследоваться на этапе первичной диагностике и в ходе динамического наблюдения.
8. ЭКГ, при необходимости холтеровское мониторирование ЭКГ.
9. консультация офтальмолога.
Выявление эпителиоидноклеточных гранулём, отсутствие микобактерий туберкулёза, грибов или других патогенных возбудителей, атипичных и опухолевых клеток свидетельствуют в пользу саркоидоза.
Поскольку неизвестна этиология заболевания, то нет специфической терапии данной патологии. Важно обратить внимание, что не все пациенты с саркоидозом требуют лечения. При бессимптомном течении, при компенсированном состоянии пациента и при тщательном квалифицированном наблюдении можно оставить больного без лечения или назначить препараты с минимальными побочными эффектами. Например: витамин Е. Терапия показана при поражении жизненно важных органов (то есть, центральной нервной системы, сердечно-сосудистой системы или глаз) или при прогрессировании заболевания. Глюкокортикостероиды являются основой терапии. Однако, часты осложнения терапии и после прекращения данного вида лечения возможен рецидив.
В дальнейшем больного вести больного саркоидозом может терапевт, врач обшей практики, педиатр, пульмонолог, иммунолог или гематолог.
Саркоидоз (болезнь Бенье-Бека-Шаумана)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Саркоидоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Саркоидоз – это хроническое системное аутоиммунное воспалительное заболевание неизвестной этиологии. Характерным признаком саркоидоза является образование микроскопических плотных узелков (гранулем), содержащих большое число лимфоцитов. Саркоидоз не относится к инфекционным заболеваниям и не передается от больного человека здоровому.
Заболевание может поражать сразу несколько органов или систем организма, но в 90% случаев обнаруживается в легочной ткани и прилегающих внутригрудных лимфоузлах. Одновременно с этим в патологический процесс могут быть вовлечены селезенка, слюнные железы, кожный покров, кости, суставы, мышцы и глаза. Реже встречается саркоидоз печени, почек, сердца, нервной системы и половых органов.
Саркоидоз – болезнь относительно редкая. Заболеваемость в России составляет от 2 до 7 случаев на 100 тыс. взрослого населения и по неизвестным причинам увеличивается зимой и ранней весной. Наибольшее число случаев регистрируется у людей до 40 лет, причем женщины (особенно после родов) более подвержены заболеванию. Саркоидоз чаще встречается у некурящих, чем у курильщиков.
Причины появление саркоидоза
Проявления генетической предрасположенности заболевания связаны с расовыми и географическими различиями.
Решающую роль в развитии саркоидоза играют факторы окружающей среды, которые в условиях стресса и/или генетической предрасположенности запускают аутоиммунное воспаление. К вероятным внешним провоцирующим факторам (триггерам) развития саркоидоза относят:
- присутствие ряда инфекционных агентов — микобактерий туберкулеза с измененными свойствами, пропионовокислых бактерий, возбудителя болезни Лайма, хеликобактер пилори, хламидий и др.;
- силикон, который широко используется для производства грудных имплантов, шунтов, катетеров, искусственных суставов и др.;
- зубную амальгаму, компоненты вакцин, кожные наполнители из арсенала пластической хирургии, металлические импланты и др.;
- пыль с примесями металлических частиц (алюминия, золота, меди, кобальта, циркония, бериллия, титана), строительных и садовых материалов, химических удобрений, талька и др.;
- воздействие краски в тонере лазерного принтера и копировального аппарата при длительном контакте или работе на печатных производствах;
- интоксикацию химическими реагентами у людей, чья профессия предполагает тесное взаимодействие с этими веществами;
- растительную пыльцу, плесень;
- длительное воздействие аллергенов при нарушении иммунной защиты организма;
- применение интерферонов и индукторов интерфероногенеза при лечении ряда вирусных и опухолевых заболеваний.
Согласно МКБ-10, саркоидоз относится к III классу «Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм».
Классификация саркоидоза по стадиям:
1-я стадия – увеличение внутригрудных лимфоузлов, ткань легких не изменена;
2-я стадия – увеличены лимфоузлы в корнях легких и в средостении, появляются изменения (гранулемы) в легочной ткани;
3-я стадия – изменения в ткани легких без увеличения лимфатических узлов;
4-я стадия – фиброз легких (легочная ткань замещается уплотненной соединительной тканью, функция дыхания необратимо нарушается).
По течению болезни:
- спонтанная регрессия;
- регрессия на фоне лечения;
- стабилизация состояния (спонтанная или индуцированная терапией);
- прогрессирование, волнообразное течение, рецидив.
- внутригрудных лимфоузлов;
- легких и внутригрудных лимфоузлов;
- периферических лимфатических узлов;
- легких;
- дыхательной системы в сочетании с поражением других органов (чаще всего кожи);
- генерализованный с множественными поражениями органов и характеризующийся фазным течением.
Хронический саркоидоз протекает многие годы малосимптомно или бессимптомно. Отсутствие выраженных клинических проявлений связывают со сниженной активностью длительного воспаления.
Ювенильный саркоидоз (синдром Блау) – генетическое заболевание, которое развивается у детей в возрасте до 6 лет и проявляется артритом, дерматитом и увеитом.
Острое течение саркоидоза характеризуется внезапным началом, высокой активностью воспалительного процесса и спонтанной регрессией в течение нескольких месяцев (в большинстве случаев). К острому саркоидозу относят:
- синдром Лефгрена, для которого характерны лихорадка, боль и отеки суставов, узловатая эритема (воспаление капилляров с покраснением и огрубением кожи) и двусторонняя лимфаденопатия корней легких;
- синдром Хеерфордта-Вальденстрёма, при котором у больного наблюдаются лихорадка, увеличенные околоушные слюнные железы, увеит (воспаление пигментированной внутренней оболочки глаза) и паралич лицевого нерва (паралич Белла как факультативный признак).
Другой характерной жалобой может быть нарастающая инспираторная одышка (нехватка воздуха) с затрудненным вдохом.
Среди клинических проявлений острого саркоидоза также можно выделить общие симптомы: повышение температуры до субфебрильных значений, слабость, недомогание, ночную потливость, анорексию, снижение массы тела и др. Кроме того, существуют характеристики заболевания, связанные с поражением того или иного органа или их группы.
- При саркоидозе легких больной жалуется на кашель, периодические несильные боли в груди, одышку и влажные хрипы.
- Поражение шейных, подключичных лимфоузлов проявляется уплотнением в месте их расположения. При саркоидозе лимфоузлов брюшной полости может наблюдаться расстройство пищеварения, боль в животе.
- При саркоидозе глаз поражаются веки, снижается зрение, пациент жалуется на ощущение инородного тела и неинтенсивные боли в глазах.
- Саркоидоз кожного покрова сопровождается сухостью и шелушением кожи, нарушением пигментации, изъявлениями, выпадением волос. Кожные проявления нередко начинаются в области рубцовой ткани (так называемые ожившие рубцы). Специфические симптомы проявляются в виде небольших бляшек на коже красноватого оттенка (преимущественно в верхней части тела) или ознобленной волчанки, для которой характерно разрастание мясистых бурых или фиолетовых очагов (наиболее агрессивных на лице).
- Саркоидоз сердца протекает одновременно с поражением лимфатических узлов или легких. Косвенные признаки: одышка во время физической активности, болезненные ощущения в области сердца, учащенное сердцебиение, отечность нижних конечностей, бледность кожных покровов.
- При саркоидозе ЛОР-органов (ухо, нос, глотка, гортань) страдают функции верхних дыхательных путей с проявлениями ринита. Гранулемы образуются на слизистой или хрящах носовых пазух.
- Саркоидоз желудочно-кишечного тракта чаще всего поражает желудок, реже — тонкий кишечник. Симптоматика стертая, проявляется в виде гастрита, колита и дуоденита.
- В редких случаях жалобы могут носить неврологический характер: чувствительные или двигательные нарушения при поражении центральной нервной системы, снижение порога чувствительности при периферической нейропатии. Эпилептическая активность может развиться, если поражен головной мозг.
Поскольку этиология саркоидоза остается неизвестной, то и болезнь остается диагнозом исключения. Алгоритм обследования включает:
- сбор анамнеза, включая факторы окружающей среды и профессии, симптомы;
- физикальное обследование;
- обзорную рентгенограмму органов грудной клетки;
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Автореферат и диссертация по медицине (14.01.14) на тему: Оценка состояния слюнных желез при саркоидозе
Автореферат диссертации по медицине на тему Оценка состояния слюнных желез при саркоидозе
Боровская Александра Борисовна Оценка состояния слюнных желез при саркоидозе 14.01.14 — Стоматология (мед. науки)
Автореферат диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации
кандидат медицинских наук, доцент ГАЙДУК Игорь Викторович
доктор медицинских наук, профессор ВАСИЛЬЕВ Владимир Иванович
Гринин Василий Михайлович - доктор медицинских наук, профессор (ФГБУ «Национальный медико-хирургический Центр им. Н.И.Пирогова» Министерства здравоохранения Российской Федерации, профессор кафедры стоматологии и челюстно-лицевой хирургии).
Семенников Владимир Иванович - доктор медицинских наук, профессор (ГБОУ ВПО «Алтайский государственный медицинский университет» Министерства здравоохранения Российской Федерации, заведующий кафедрой стоматологии и челюстно-лицевой хирургии).
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Министерства здравоохранения Российской Федерации Защита состоится «_ » и-О-^-Ъ^- 2014 г. в часов на заседании диссертационного советЬ Д 208.041.03, созданного на базе ГБОУ ВПО МГМСУ имени А.И. Евдокимова Минздрава России по адресу: 127473, Москва, ул. Долгоруковская д. 4. Почтовый адрес: 127473, Москва, ул.Делегатская, д.20/1.
Ученый секретарь диссертационного совета ^^^
д.м.н., профессор —"~^Тиоева Юлия Александровна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы и степень ее разработанности
Саркоидоз (болезнь Бенье-Бека-Шауманна) — системное гранулематозное заболевание неизвестной этиологии, которое гистологически характеризуется неказеозными эпителиоидно-клеточными гранулемами в различных органах и тканях и клинически проявляется симптомами, зависящими от локализации повреждения. Наиболее типичным является поражение внутригрудных лимфатических узлов - у 95-100% пациентов (Дауров Б.И., 2006; Визель A.A., 2010; Brantley S D, 1987; Baughman R P, 2000; Grutiers J S, 2005).
Возможность вовлечения в патологический процесс слюнных желез делает саркоидоз заболеванием, значимым для научного и практического интереса врача-стоматолога (Васильев В.И., 2005, 2006; Логвиненко O.A., 2004; Колесов В.П., 1987; Седышев С.Х., 2010; Rizzato G., 2005; Lois M., 1998; Hughes G. R. V.,1972).
Околоушные слюнные железы поражаются у 6% пациентов, из них у 75% поражение является двухсторонним (Kolokotronis АЕ, 2009). По данным Васильева В. И., Логвиненко О. А., Симоновой М. В. и др. на 2005 г, у пациентов с саркоидозом наблюдается массивное увеличение околоушных слюнных желез с тяжелой ксеростомией, развившейся в короткие сроки. Также описано поражение поднижнечелюстных слюнных желез (Vairaktaris, Vassiliou, Yapijakis et al. 2005). Датский офтальмолог Heerfordt в 1909г описал сочетанное поражение слюнных желез, глаз (увеит) и лицевого нерва, известное в современной литературе как «синдром Хеерфордта».
Многообразие клинических проявлений значительно затрудняет верификацию диагноза при подозрении на саркоидоз. Общепринятыми методами диагностики считаются: анализ клинико-рентгенологических данных, морфологическое исследование, проводимое для выявления неказеозных эпителиоидных гранулем, а также - исключение заболеваний со схожими клиническими проявлениями. Достоверным диагноз считается при наличии гистологического подтверждения — обнаружения саркоидных гранулем в тканях (Baughman R Р, 2000).
Учитывая преимущественное поражение дыхательной системы, пациенты, страдающие саркоидозом, как правило, направляются для диагностики и лечения к пульмонологам или фтизиатрам. Для гистологического исследования, как правило, используются образцы, полученные при бронхоскопии, медиастиноскопии, или открытой биопсии легочной ткани. Проведение этих процедур возможно лишь в специализированных медицинских центрах и, в большинстве случаев, требует госпитализации пациента (Б.И. Дауров, 2006). Информативность трансбронхиальной биопсии легочной ткани, выполненной при проведении бронхоскопии, составляет 40-90% и зависит от опыта и навыков хирурга. При этом риск пневмоторакса составляет 1-10%, кровотечения - до 5,4% (Leonard, 1997). Медиастиноскопия позволяет исследовать лимфатические узлы средостения, информативность метода составляет 95-97%. Проведение этой диагностической манипуляции сопряжено с необходимостью общего обезболивания. Несмотря на то, что медиастиноскопия считается высокоэффективной и относительно безопасной процедурой, риск кровотечения составляет 1,3%, пневмоторакса - 5.5%. Летальность при проведении этой манипуляции составляет 0,2-0.5 %, а суммарная вероятность развития профузного кровотечения, повреждения возвратного нерва и летального исхода - 1,2% (Herf SM, Suratt РМ, 1978; Kliems G, Savic В, 1979; Sarrazin R, Dyon JF, 1992). Кроме того, применение этих методов диагностики сопряжено со значительными финансовыми затратами (по данным Reich J М, 1998). Возможно также гистологическое исследование образцов органов, более доступных для биопсии - кожи и периферических лимфоузлов (по рекомендациям WASOG на 1999г и Constabel U, 2001).
При подозрении на саркоидоз врач-стоматолог сталкивается с проблемами, вызванными, в первую очередь, отсутствием стандартов диагностики и необходимостью междисциплинарного подхода. Кроме того, спектр заболеваний, для которых характерным признаком является двухстороннее увеличение слюнных желез, достаточно широк. К ним относятся заболевания соединительной ткани, вирусные поражения, состояния, связанные с эндокринными и алиментарными нарушениями, приемом лекарственных препаратов, а также лимфоэпителиальные поражения (Васильев В.И, Логвиненко
O.A., Гайдук И.В.,2006; Митриков Б.В., 2008; Гайдук И.В., Панин
A.M., Боровская А.Б. и др., 2009; Banks Р, 1968; Mandel L, 2005).
Биопсия малых слюнных желез, широко используемая для
диагностики болезни Шегрена, малоинформативна как для раннего выявления экстранодальных лимфом (Афанасев В.В.,Виноградов
Биопсия околоушных слюнных желез широко применяется отечественными и зарубежными специалистами для ранней диагностики лимфопролиферативных заболеваний при болезни Шегрена. Проведение этой диагностической операции не требует госпитализации пациента, осуществляется под местной анестезией (Седышев С.Х., Митриков Б.В., 2010; Pijpe et al, 2007, Kraajenhagen, 1975). Таким образом, исследование образцов ткани околоушных слюнных желез может стать безопасной и информативной альтернативой при гистологической верификации саркоидоза.
Целыо настоящего исследования является совершенствование методов диагностики саркоидоза
1) Провести комплексное обследование пациентов с подозрением на саркоидоз.
2) Оценить возможность применения метода биопсии околоушной слюнной железы при диагностике саркоидоза.
3) Сравнить информативность морфологического исследования биоптатов малых и околоушных слюнных желез для диагностики саркоидоза.
4) На основании полученных данных разработать алгоритм диагностики саркоидоза у пациентов с поражением слюнных желез и
определить показания к проведению биопсии околоушной слюнной железы при подозрении на саркоидоз.
1) Впервые в России описано состояние твердых тканей зубов и пародонта пациентов с саркоидозом, протекающим без увеличения околоушных слюнных желез.
2) Выявлено, что поражение околоушных слюнных желез при саркоидозе в большинстве случаев ассоциировано с вовлечением слезных желез, что приводит к развитию сухого кератоконъюнктивита.
3) Подтверждено предположение об эффективности биопсии околоушной слюнной железы как метода получения материала для гистологической верификации саркоидоза, в том числе - при саркоидозе, протекающем без увеличения околоушных слюнных желез.
4) Доказано, что для диагностики саркоидоза гистологическое исследование образцов околоушных слюнных желез более информативно, чем гистологическое исследование образцов малых слюнных желез. Морфологические признаки саркоидоза при исследовании образцов, полученных в ходе инцизионной биопсии околоушной слюнной железы, выявляются чаще у пациентов с увеличенными околоушными слюнными железами.
Теоретическая и практическая значимость работы
Полученные в результате статистической обработки данные позволили определить показания для проведения биопсии околоушной слюнной железы при подозрении на саркоидоз. Показана высокая эффективность данного метода диагностики. Разработан алгоритм диагностики саркоидоза, протекающего с поражением слюнных желез. Результаты исследования внедрены в учебный процесс кафедры хирургии полости рта МГМСУ имени А.И. Евдокимова, а также используются в лечебной работе НИИ Ревматологии им. В.А.Насоновой РАМН и КДЦ МГМСУ им. А.И.Евдокимова.
Методология и методы исследования
Для решения вышеуказанных задач на базе КДЦ МГМСУ им. А.И. Евдокимова и НИИ Ревматологии им. В.А. Насоновой РАМН был проведен отбор пациентов с гистологически верифицированным саркоидозом. В исследование были включены пациенты с различными клиническими проявлениями саркоидоза. Проведено комплексное обследование 61 пациента, а также изучено 19 историй болезни из архива НИИ Ревматологии им. В.А. Насоновой РАМН. В зависимости от наличия/отсутствия увеличения размеров околоушных слюнных желез пациенты были разделены на две группы. Клиническое обследование проводилось с обязательным участием стоматолога, офтальмолога и ревматолога. Для выявления поражения органов грудной клетки проводилась МСКТ и рентгенография. В зависимости от особенностей клинической картины, привлекались специалисты соответствующего профиля. В ходе проведения исследования автором освоена методика биопсии околоушной слюнной железы по Кгаа]еп1^еп (1975). Биопсии околоушных слюнных желез пациентов проводились с непосредственным участием автора.
Основные положения, выносимые на защиту
1) Морфологически выявляемое поражение слюнных желез при саркоидозе может сопровождаться клиническими проявлениями или протекать бессимптомно.
2) В отличие от болезни Шегрена, для саркоидоза, протекающего с вовлечением слюнных желез, характерно отсутствие сиалографических признаков паренхиматозного паротита и аутоантител (РФ, АНФ и И.о/Ьа) в крови.
3) Эффективность инцизионной биопсии околоушной слюнной железы при диагностике саркоидоза выше, чем эффективность биопсии малых слюнных желез.
Результаты работы были доложены на научно-практической конференции с международным участием, посвященной 65-летию профессора В.В. Афанасьева «Болезни и травмы слюнных желез.
Новые методы диагностики и лечения» (17 сентября 2012 г). Апробация диссертации проведена на совместном заседании кафедр хирургии полости рта, пропедевтической стоматологии и материаловедения МГМСУ им.А.И.Евдокимова и лаборатории интенсивных методов терапии НИИ Ревматологии им.В.А.Насоновой 19 декабря 2013.
Материалы и методы исследования
При выполнении диссертационного исследования на базе кафедры хирургии полости рта ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России и ФГБУ НИИ Ревматологии РАМН им. В.А. Насоновой РАМН было проведено обследование 61 пациента с предварительным диагнозом саркоидоз (43 предъявляли жалобы на сухость в полости рта и/или массивное увеличение околоушных слюнных желез; у 18 наблюдались симптомы, позволяющие заподозрить саркоидоз, околоушные слюнные железы увеличены не были). Кроме этого, проанализировано 19 историй болезни пациентов с гистологически верифицированным саркоидозом из архива ФГБУ НИИР им. В.А. Насоновой РАМН. Из числа обследованных, 25 пациентов не были включены исследование, т.к. основным критерием включения являлся диагноз саркоидоз, подтвержденный клинически и морфологически (таблица 1).
Нозологическая характеристика пациентов, обратившихся с жалобами на увеличение больших слюнных желез и/или сухость
Заболевание Количество пациентов
Саркоидоз 18 41,86
МАЬТ-лимфома 11 25,58
Болезнь Микулича (^С4-связанное заболевание) 2 4,65
Первичные лимфомы слюнных желез (НХЛ) 1 2,33
AL-амилоидоз 2 4,65
Онкоцитарная гиперплазия 1 2,33
Сиаладеноз 7 16,3
Вирусный паротит 1 2,33
Таким образом, общая численность пациентов составила 55 человек в возрасте 22-64 лет (средний возраст 44,6±11 лет), из них 46 женщин и 9 мужчин. Период с момента появления первых симптомов до обращения к врачу варьировался от 1 недели до 15 лет. На момент обследования средняя продолжительность заболевания составила 3 месяца (ИКР 2-6 месяцев).
В зависимости от особенностей клинической картины заболевания сформированы 2 группы пациентов. В группу 1 (п=37) были включены пациенты, у которых саркоидоз протекал с увеличением околоушных слюнных желез. Группа 2 (п=18) сформирована из пациентов, большие слюнные железы которых увеличены не были, однако наблюдались другие клинические симптомы, характерные для саркоидоза.
Клиническое обследование проводилось с обязательным участием стоматолога, офтальмолога и ревматолога. Для выявления поражения органов грудной клетки проводилась МСКТ и рентгенография. В зависимости от особенностей клинической картины, привлекались специалисты соответствующего профиля (таблица 2). Офтальмологическое обследование проводилось к.м.н. Т.Н.Сафоновой (НИИ Глазных болезней РАМН). Для оценки поражения слезных желез и выявления эпителиопатии использовали тест Ширмера, пробу Норна, окраску роговицы флюоресцеином, а также - ультразвуковое исследование орбит. Всем пациентам проводились клинический анализ крови, биохимический анализ крови и иммунологические исследования на базе ФГБУ НИИ Ревматологии РАМН. Определение уровня РФ и С-реактивного белка выполнялось нефелометрическим методом на аппарате BNProSpec. Исследования уровня антиядерных Ro/La антител выполнялись методом ELISA (ORGENTEC,Германия). Определение титра АНФ
Нер2 выполнялось методом непрямой иммунофлюоресценции (1штсо).
Клиническая характеристика пациентов
КОЛИЧЕСТВО ПАЦИЕНТОВ п=55
ПОРАЖЕНИЕ Легких 47 85,5
ЛИХОРАДКА 24 43,6
УВЕЛИЧЕНИЕ ОУСЖ 37 67,3
ПЕРИФЕРИЧЕСКАЯ ЛИМФОАДЕНОПАТИЯ 9 16,4
ПОРАЖЕНИЕ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Поражение голеностопных суставов 30 54,6
Артралгии 10 18,2
Поражение коленных суставов 4 7,3
Артралгии 2 3,65
ПОРАЖЕНИЕ НЕРВНОЙ СИСТЕМЫ
Поражение черепных нервов 11 20
узловатая эритема 25 45,5
подкожные узелки 3 5,5
"ожившие рубцы"+татуаж+филлер 1 1,8
Периорбитальный отек (увеличение СЖ) 24 43,6
Сухой кератоконъюнктивит 15 27,3
Сухой конъюнктивит 8 14,5
ПОРАЖЕНИЕ ДРУГИХ ОРГАНОВ
Стоматологическое обследование проводилось всем пациентам, включало внешний и внутриротовой осмотры, сиалометрию с помощью капсулы Лешли-Ющенко-Красногорского, сиалографию околоушных слюнных желез, оценку состояния твердых тканей зубов (индекс КПУ(з) и пародонтологического статуса (индекс PI). При оценке слизистой оболочки полости рта обращали внимание на цвет, увлажненность и наличие элементов поражения. В качестве рентгеноконтрастного агента при сиалографии использовался «0мнипак-350».
У всех включенных в исследование пациентов клинический диагноз саркоидоз был подтвержден морфологически (таблица 3). Биопсии малых слюнных желез по методике Greenspan (1974) выполнялись автором в рамках стоматологического обследования пациентов, биопсии околоушных слюнных желез по методике Kraajenhagen (1975) - к.м.н. С.Х. Седышевым (ФГБУ НИИР им. В.А. Насоновой РАМН) и к.м.н. Гайдуком И.В. (ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России) при непосредственном участии автора. В послеоперационном периоде осложнений не наблюдали. Гистологическое исследование препаратов проводилось в лаборатории патоморфологии РОНЦ РАМН (к.м.н. Н.В. Кокосадзе) и в лаборатории морфогенеза ревматических заболеваний ФГБУ НИИР им. В.А. Насоновой РАМН (д.м.н. С.Г. Раденска-Лоповок).
Способы получения материала для гистологической верификации саркоидоза
МЕТОДИКА КОЛИЧЕСТВО ПАЦИЕНТОВ
Биопсия ОУСЖ 55
Биопсия периферического лимфатического узла 2
Трансбронхиальная биопсия легкого 5
Статистическая обработка полученных данных проводилась с использованием программы Microsoft Office Exel 2007. Достоверными считали различия при р
Разделение пациентов на группы проводилось для объективизации полученных данных, а также для сопоставления клинических и лабораторных показателей с результатами гистологического исследования.
В группу 1 было включено 37 пациентов (из них - 34 женщины и 3 мужчины) с саркоидозом, протекающим с увеличением околоушных слюнных желез. Из них - 19 клинических случаев отобраны из архива ФГБУ НИИ Ревматологии им. В.А. Насоновой РАМН, у 18 пациентов клинический и морфологический диагноз саркоидоз был установлен в рамках диссертационного исследования. Средний возраст пациентов группы 1 составил 46±9,9 лет. В группу 2 были включены пациенты (п=18; из них 12 женщин и 6 мужчин), у которых наблюдались признаки поражения саркоидозом различных органов и систем без увеличения больших слюнных желез (средний возраст 42,2±12,9 лет). Эти пациенты нуждались в проведении комплексного обследования и гистологической верификации саркоидоза.
Учитывая диагнозы, установленные в результате исследования у пациентов, обратившихся с жалобами на двухстороннее увеличение околоушных слюнных желез, был разработан алгоритм дифференциальной диагностики саркоидоза, применимый в практике врача-стоматолога (рис.1).
Рис.1 Алгоритм дифференциальной диагностики саркоидоза, протекающего с поражением слюнных желез
При анализе сроков длительности заболевания статистически значимых различий между исследуемыми группами пациентов выявлено не было (р> 0,05). Среди обследованных преобладали пациенты, страдающие саркоидозом в течение 1-3 месяцев. Диагностика саркоидоза, независимо от формы и клинических особенностей, занимала от 2 до 5 недель.
Как показано на рис. 2, среди первых симптомов заболевания у пациентов группы 1 можно выделить увеличение околоушных слюнных желез и периорбитальный отек, вызванный увеличением слезных желез, сочетающиеся с сухостью в глазах и полости рта, возможными неврологическими нарушениями. Острое начало, сопровождающееся кожными высыпаниями, более характерно для пациентов группы 2. Поражения крупных суставов в начале заболевания характерно для обеих групп пациентов.
Саркоидоз
Саркоидоз - мультисистемный гранулематоз неизвестной этиологии, характеризующийся образованием гранулём (скопление Т-лимфоцитов и фагоцитов) в различных органах и тканях. Наиболее часто возникает у взрослых и проявляется лимфаденопатией (увеличением лимфатических узлов) корней лёгких, поражением лёгочной ткани, глаз и кожи. Саркоидоз является «диагнозом исключения» т.е. требует гистологического подтверждения. Согласно международной классификации его относят к болезням крови и кроветворных органов.
Заболевание в основном диагностируется в возрасте до 40 лет (от 20 лет), чаще у женщин. Заболеваемость в России составляет 3-4 случая на 100 000 населения в год. Распространённость варьирует от 5,8 до 47 на 100 000 населения.
Считается, что саркоидоз вызывают внешние факторы, являющиеся триггерами (пусковыми механизмами) особого иммунного ответа у генетически предрасположенных людей. Роль инфекции в патогенезе саркоидоза рассматривается как постоянная антигенная стимуляция. К инфекционным триггерам относят микобактерии туберкулёза, хламидии, боррелии, Helicobacter pylori, риккетсии. Рассматривается также роль вирусов герпеса и Эпштейна-Барра. Вероятность возникновения саркоидоза и тяжесть его течения связывают с генами гистосовместимости HLA; генами ответственными за выработку АПФ (ангиотензинпревращающий фермент) и др.
Классификация
По изменениям, выявляемым на рентгенограммах делят на V стадий:
- Стадия 0. Нет изменений на рентгенограмме органов грудной клетки.
- Стадия I. Увеличение лимфатических узлов корней лёгких и средостения при отсутствии изменений паренхимы лёгких.
- Стадия II. Увеличение лимфатических узлов корней лёгких и средостения в сочетании с патологическими изменениями паренхимы лёгких.
- Стадия III. Патология лёгочной паренхимы без увеличения внутригрудных лимфатических узлов.
- Стадия IV. Необратимый фиброз лёгких.
Стадии не всегда сменяют друг друга в хронологическом порядке.
Проявления саркоидоза варьируют от случайно выявленного по изменениям на рентгенограмме состояния, до хронического прогрессирующего процесса вплоть до фатальных церебральных и кардиоваскулярных поражений.
При остром течении (чаще в I—II стадии) характерен синдром Лефгрена (до 30%): лихорадка, двусторонняя внутригрудная лимфаденопатия, полиартралгия и узловатая эритема. Синдром Лефгрена в 80% случаев предполагает спонтанную ремиссию без гормональной терапии. Значительно реже встречается синдром Хеерфордта - Вальденстрема: лихорадка, увеличение околоушных лимфатических узлов, передний увеит и паралич лицевого нерва (т.н. паралич Белла — признак доброкачественного течения саркоидоза).
При хроническом течении (чаще во II—IV стадии) проявления болезни разнообразны. Для заболевания характерны слабость, повышенная утомляемость, непродуктивный кашель, дискомфорт и боль в грудной клетке, боль в суставах, снижение зрения, одышка, сердцебиение. Поражение сердца проявляется аритмиями, возникающими без предшествующей патологии сердечно-сосудистой системы. Описаны случаи остановки сердца при саркоидозе.
Саркоидоз органов дыхания – поражение лёгких и внутригрудных лимфатических узлов. Встречается наиболее часто — в 90% случаев.
Внелёгочный саркоидоз может поражать все органы.
Читайте также:
- Отравление дубровником (Teucrium chamaedrys)
- Фотобронхоскопия. Фотобронхоскоп Movi, Storz
- Третичный сифилис. Дифференциальный диагноз сифилиса
- Эпидемиология базальноклеточного рака. Распространенность базальноклеточного рака.
- Катетерная радиочастотная аблация при атриовентрикулярной узловой реципрокной тахикардии (АВУРТ)