Симптомы травмы голосовых складок и ее лечение
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Симптомы пареза возвратного гортанного нерва (паралича) и его лечение
Код по МКБ-10: G52.2
На стороне поражения нерва все внутренние (собственные) мышцы гортани оказываются парализованными. Если наружная перстнещитовидная мышца, иннервируемая наружной ветвью верхнего гортанного нерва, сохраняет активность, она растягивает парализованные голосовые складки и отводит в парамедианное положение.
При неполном параличе приводящих мышц парез единственной отводящей мышцы голосовых складок (задней перстнечерпаловидной мышцы) превалирует в картине поражения. Эта одно- или двусторонняя форма пареза известна как парез задней мышцы (posticus paresis). При наблюдении больных с параличом голосовых складок желательно использовать также метод стробоскопии. Если в процессе наблюдения появляются колебания слизистой оболочки, то это говорит о начавшемся восстановлении функции пораженного нерва, которое является благоприятным прогностическим признаком.
Односторонний парез возвратного нерва
а) Симптомы и клиника. Поражение возвратного нерва часто диагностируется случайно и проявляется в острой фазе умеренной или тяжелой дисфонией. Позднее голос частично восстанавливается. Серьезные признаки обструкции дыхательных путей обычно отсутствуют, появляясь лишь при тяжелой физической нагрузке. Пациенты не могут брать высоких нот или повысить голос.
б) Диагностика. При ларингоскопии выявляют неподвижную голосовую складку, находящуюся в парамедианном или латеральном положении на одной стороне. Для установления причины поражения необходимо полное ларингоскопическое, фониатрическое, неврологическое и рентгенологическое исследование.
в) Лечение. Если лечение заболевания, которое явилось причиной паралича голосовой складки, не приводит к восстановлению ее функции, проводят голосовую терапию, с тем чтобы восстановить полноценное смыкание голосовых складок за счет активации сохранившихся нервно-мышечных единиц на стороне поражения и стимуляции подвижной голосовой складки на противоположной стороне.
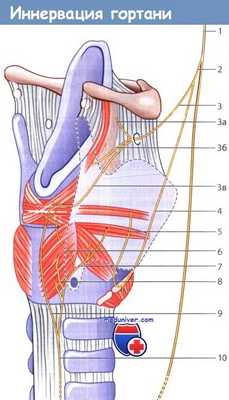
Иннервация гортани:
1 - блуждающий нерв; 2 - верхний гортанный нерв;
3 - внутренняя ветвь верхнего гортанного нерва; 3а - верхняя ветвь внутренней ветви верхнего гортанного нерва; 3б - средняя ветвь внутренней ветви верхнего гортанного нерва; 3в - нижняя ветвь внутренней ветви верхнего гортанного нерва;
4 - наружная ветвь верхнего гортанного нерва; 5-желудочковая ветвь наружной ветви верхнего гортанного нерва; 6 - задняя ветвь возвратного гортанного нерва;
7 - передняя ветвь возвратного гортанного нерва; 8 - ветви к задней перстнечерпаловидной мышце;
9 -анастомотическая петля Галена к нижней ветви внутренней ветви верхнего гортанного нерва и к ветвям, иннервирующим межчерпаловидную мышцу; 10 - возвратный гортанный нерв.
Двусторонний пареза возвратного нерва
а) Симптомы и клиника:
• Диспноэ и угроза асфиксии из-за сужения голосовой щели. При физической активности, во время сна или разговора появляется инспираторный стридор.
• Вначале появляется дисфония, которая имеет различную продолжительность - от 4 до 8 нед. в зависимости от причины поражения возвратных нервов. В дальнейшем голос становится слабым и хриплым. Речь прерывается длительными инспираторными фазами.
• Характерным симптомом является также слабое покашливание.
б) Причины и механизмы развития представлены в таблице ниже.
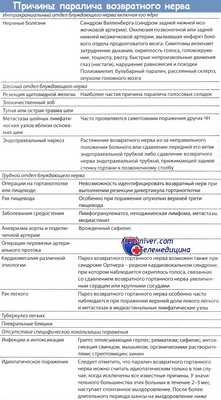
в) Диагностика. Диагноз основывается на результатах ларингоскопии. При двустороннем поражении возвратного гортанного нерва голосовые складки располагаются в парамедианном положении.
г) Лечение двустороннего паралича возвратных нервов:
• Восстановление нормальной проходимости дыхательных путей имеет первостепенное значение. К трахеотомии и введению канюли с разговорным клапаном прибегают лишь при тяжелом диспноэ, т.е. когда максимальный выдыхаемый поток воздуха достигает уровня ниже 40% от нормального для данного пациента. Многим больным удается избежать трахеотомии благодаря воздержанию от физической нагрузки, в покое они обычно справляются с диспноэ.
• Если спонтанная ремиссия не наступает, показано хирургическое расширение надгортанника. Его можно выполнить через 10-12 мес. после появления картины пареза. К операции прибегают у тех больных, у которых имеется постоянное диспноэ и ограничена физическая активность или если после наложенной трахеостомы пациент хочет избавиться от разговорного клапана. Хирургическую коррекцию рекомендуют выполнять путем частичной аритеноидэктомии и задней хордэктомии.
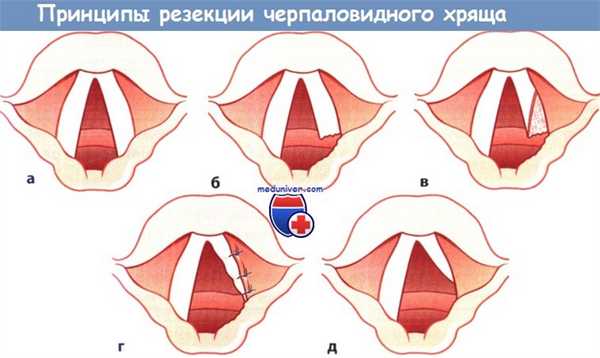
Принципы резекции черпаловидного хряща (частичная аритеноидэктомия) и задней хордэктомии с наложением швов со стороны просвета гортани:
а, б Часть голосового отростка, выступающая в просвет гортани, резецирована с помощью лазера, а разрез эластического конуса продолжен в латеральном направлении до перстневидного хряща.
в Заднюю часть голосовой складки рассекают треугольным разрезом и резецируют подлежащую голосовую мышцу.
г, д Лоскут, выкроенный на задней части голосовой складки основанием вниз, подшит латерально к складке преддверия (желудочковая складка), и тем самым созданы оптимальные условия для заживления (д),
т.е. без отложения фибрина и образования грануляций. Передняя часть голосовой складки еще может смыкаться с контралатеральной голосовой складкой и участвовать в фонации.
Принципы операции. Операцию выполняют эндоскопически с помощью СO2-лазера. Часть голосового отростка менее подвижного черпаловидного хряща, вызывающую обструкцию просвета расположенного ниже перстневидного кольца, резецируют (частичная аритеноидэктомия) и рассекают эластический конус на всем протяжении до перстневидного хряща. Рассекают заднюю часть голосовой складки и резецируют часть голосовой мышцы (задняя хордэктомия).
Нижнюю часть подскладочной слизистой оболочки подшивают латерально ко дну желудочка гортани (морганиев желудочек) и складке преддверия. Формирование зияющего промежутка в заднем отделе голосовой щели и сохранение передней части голосовой складки позволяет сохранить контакт голосовых складок и возможность фонации.
P.S. Чем шире зияние промежутка в заднем отделе голосовой щели после операции, тем хуже восстанавливается фонация.
Наряду с хирургическим вмешательством проводится коррекция дефекта речи путем восстановления голоса на уровне голосовой щели или складок преддверия.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Симптомы травмы голосовых складок и ее лечение
Функция гортани может нарушиться при чрезмерной речевой нагрузке, повреждении при интубации трахеи, наружной травме, действии токсинов и аспирации инородных тел. К симптомам нарушения функции гортани относятся изменение голоса, нарушение дыхания, вызываемое обструкцией, кашель и эмфизема шеи после хирургического вмешательства.
Для установления диагноза и уточнения локализации повреждения выполняют эндоскопическое и рентгенологическое исследование.
Острая травма голосовых складок
Код по МКБ-10: J38.3
а) Симптомы и клиника острой травмы голосовых складок. Травма голосовых складок проявляется дисфонией или даже афонией и болью при фонации.
б) Причины и механизмы развития. Причиной травмы бывает чрезмерная нагрузка на голосовые складки, например, у спортивных болельщиков, политиков, рыночных торговцев и постоянных посетителей дискотек или клубов, где играет громкая музыка.
в) Диагностика. Прямая и непрямая ларингоскопия позволяет выявить гиперемию или отек голосовых складок и субэпителиальные кровоизлияния.
г) Лечение. Исключение голосовой нагрузки и ингаляции. Полипы голосовых складок подлежат удалению. Операцию выполняют под местной анестезией или при микроларингоскопии под общим обезболиванием.
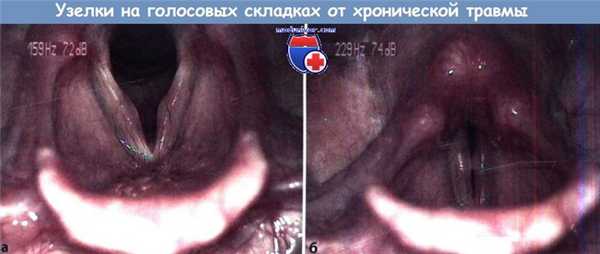
а Узелки на голосовых складках во время дыхания.
Узелки часто двусторонние, локализуются в среднем отделе перепончатой части голосовой складки.
б Узелки на голосовых складках при фонации. Голосовая щель имеет типичный вид песочных часов.
Сужение голосовой щели обусловлено соприкосновением узелков.
Хроническая травма голосовых складок
Код по МКБ-10: J38.2
а) Симптомы и клиника хронической травмы голосовых складок. Голос становится охрипшим, «каркающим» или срывается при напряжении. Пение затруднено или невозможно.
б) Причины и механизмы развития. Хроническое перенапряжение голосовых складок приводит к образованию на них узелков или недостаточному контролю над голосом. В детском возрасте узелки на голосовых складках образуются в основном у мальчиков, в то время как у взрослых они образуются в основном у женщин.
Узелки на голосовых складках часто образуются у многодетных матерей и у учителей. Образование узелков на голосовых складках у певцов часто бывает связано с неправильной техникой пения или чрезмерным напряжением голосовых складок. Широкий угол между голосовыми складками в области передней спайки способствует образованию узелков.
в) Диагностика. При прямой или непрямой ларингоскопии выявляют узелки в средней части голосовых складок - в типичном для них месте, где амплитуда вибрации и силы, действующие на разрыв или вызывающие деформацию сдвига, а также соударение голосовых складок, достигают максимума. Узелки обычно образуются на обеих голосовых складках.
г) Лечение. Когда узелки увеличиваются до определенных размеров, в них развиваются фиброзные изменения, и ограничение голосовой нагрузки и логопедическое лечение уже не помогают. Большинству больных бывает необходима эндоларингеальная микрохирургическая операция с последующим логопедическим лечением.
а) Первичный осмотр и диагностика травмы гортани. При первичном осмотре пациента с травмой шеи в первую очередь необходимо обеспечить проходимость дыхательных путей. Сделать это не всегда просто, и в некоторых случаях приходится выполнять экстренную трахеотомию или коникотомию. Нельзя изменять положение шеи. До того, как будет исключена травма шейного отдела позвоночника, шею пациента разгибать нельзя ни при проведении оротрахеальной интубации, ни при выполнении трахеотомии.
После восстановления дыхательной функции нужно обеспечить доступ к двум крупным венам. При необходимости коррекции функции кровообращения начинается внутривенное введение изотонических жидкостей. После этого пациента можно раздеть и осмотреть на предмет других повреждений. Если состояние пациента все еще нестабильно, показано проведение экстренного оперативного вмешательства. При относительной стабильности после проведения указанных процедур можно перейти к диагностическим мероприятиям. Во всех случаях требуется выполнить рентгенограммы шейного отдела позвоночника и грудной клетки.
Затем, после детальной оценки всех имеющихся повреждений специалисты определяют порядок действий.
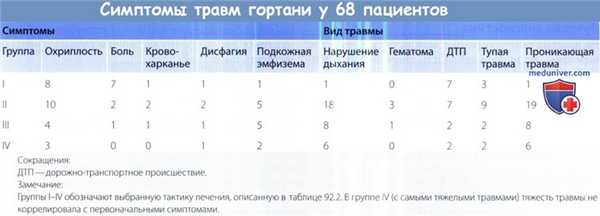
б) Вторичный осмотр и диагностика травмы гортани. Внешняя травма гортани может быть представлена в диапазоне от открытого перелома до небольших нарушений функции гортани.
1. Анамнез. Понимание механизма травмы очень важно для того, чтобы принять решение о проведении неотложного лечения и предположить характер и тяжесть имеющихся травм. Состояние пациента, которого доставили в приемное отделение после ДТП с ударом шеей о рулевое колесо, на первый взгляд может казаться стабильным. В течение нескольких часов картина нормальных дыхательных путей (в т.ч. ларингоскопическая) может смениться на резко противоположную: нарастает отек дыхательных путей, формируется гематома.
В подобных случаях, если в анамнезе имеются сведения о крайне сильном ударе в шею, врач всегда должен ожидать самого неблагоприятного развития событий. Напротив, при травмах меньшей силы (например, кулаком в шею) возможно появление перелома щитовидного хряща со смещением отломков. При проникающих ранениях нужно уточнить вид оружия и боеприпасов, расстояние выстрела и локализацию раневых отверстий. Исходя из имеющегося опыта, до получения подтверждения обратного рекомендуем считать, что у всех пациентов с травмой передней поверхности шеи имеется также и травма дыхательных путей.
2. Осмотр. По нашему опыту, о тяжести тупой травмы можно судить только по выраженности дыхательной недостаточности. Иногда при осмотре шеи определяется открытый перелом хрящей гортани, либо гортанно-кожная фистула. Но чаще всего при тупой травме шеи внешний осмотр неинформативен. Проводится пальпация гортани, оценивается крепитация. Болезненность при пальпации хотя и не является специфическим симптомом, часто свидетельствует о тяжелой травме. На коже шеи иногда можно увидеть синяки или ссадины (после тупой травмы), либо странгуляционную борозду (после попыток удушения, повешения).
При проникающих ранениях нужно осмотреть входное и выходное отверстие, попытаться предсказать ход раневого канала. Открытые раны не следует зондировать, либо манипулировать в них инструментом, потому что это может привести к смещению имеющейся гематомы и возобновлению кровотечения. Далее пальпируется шейный отдел позвоночника, оценивается наличие неровностей костных контуров, смещения костей, болезненности. Кровохарканье может свидетельствовать о травме верхних отделов дыхательного или пищеварительного трактов, но зачастую его сложно дифференцировать от кровотечения при сопутствующей травме лица.
При наружных травмах гортани часто изменяется голос, после тяжелой травмы он может отсутствовать. Чаще всего дисфония является следствием анатомических изменений в гортани, либо следствием повреждения надскладочного отдела гортани и верхних отделов дыхательных путей. Гематома на голосовой складке приводит к увеличению ее массы и снижению частоты колебания. Слабый, хриплый голос может быть следствием травмы возвратного гортанного нерва с развитием пареза голосовой складки, а также механического подвывиха перстнечерпаловидного сустава. Наконец, любая травма гортани, которая сопровождается изменением хода воздушных потоков по дыхательным путям, может сопровождаться изменениями голоса.
Одним из наиболее тяжелых нарушений функции гортани является нарушение нормального прохождения воздуха по дыхательным путям. При отрыве перстневидного хряща от трахеи, когда дыхательные пути оказываются частично пересеченными, их целостность поддерживается лишь благодаря сохранению тонкой слизистой оболочки между перстневидным хрящом и трахеей. При огнестрельных ранениях раневой канал может служить в качестве гортанно-кожной фистулы, позволяющей дышать даже при обструкции на уровне голосовой щели или выше. В подобных случаях прохождение воздуха через рану будет очевидным, и до тех пор, пока хирург не будет готов обеспечить адекватную проходимость дыхательных путей, эту рану нельзя закрывать, сдавливать или проводить с ней какие-либо манипуляции. Стридор может стать следствием двустороннего пареза голосовых складок, их разрыва, либо сочетанием одностороннего пареза с отеком или гематомой любого из трех отделов гортани.
Выраженный отек может сам по себе приводить к стенозу дыхательных путей, даже при сохраненной подвижности голосовых складок. Как уже обсуждалось выше, у некоторых пациентов отек и гематома могут развиваться в течение нескольких часов, в данных случаях есть время оценить, в каком из отделов дыхательных путей имеются нарушения. Если же обструкция нарастает стремительно, уточнить характер стридора (инспираторный, экспираторный, смешанный) становится невозможным. Третьим, наиболее скрытым нарушением функции гортани, является развитие аспирации, которая чаще всего вызвана неподвижностью одной или двух голосовых складок. И хотя ее практически невозможно диагностировать в первое время после травмы, впоследствии она может проявиться пневмонией.
После первичного осмотра и обеспечения проходимости дыхательных путей нужно постараться осмотреть внутренние структуры гортани. Начиная с 1980-х, появление гибких фиброларингоскопов сделало возможным осмотр травмированной гортани вне условий операционной. После аккуратного введения эндоскопа в одну из половин носа, ротоглотка и гортаноглотка осматриваются на предмет повреждений. Осматривается гортань, определяется наличие гематом или разрывов слизистой, оценивается их размер и локализация. Оценивается объем движений черпаловидных хрящей при фонации и дыхании.
Частичное нарушение подвижности свидетельствует о структурной деформации или смещении хрящей, в то время как полная неподвижность больше характерна для травмы возвратного гортанного нерва. Если голосовые складки не смыкаются из-за того, что более не находятся в одной горизонтальной плоскости, это может свидетельствовать либо о травме скелета гортани, либо о повреждении верхнего гортанного нерва. При небольших травмах, когда можно провести видеостробоскопию, данный метод исследования позволяет оценить, как повреждение мышц или слизистой влияет на подвижность голосовых складок. Наконец, оценивается целостность хрящей и мембран гортани.
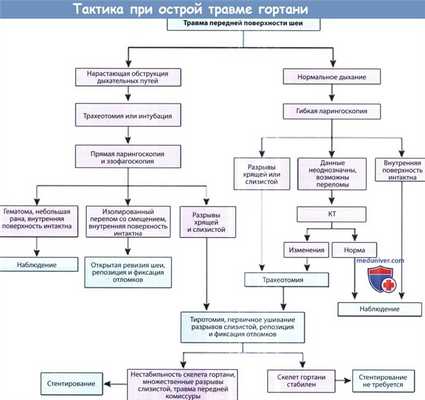
Протокол оказания помощи больным с острой травмой гортани.
КТ, компьютерная томография.
3. Лучевая диагностика травмы гортани. На простых рентгенограммах можно увидеть тяжелые переломы, но информативность обычной рентгенографии ограничивается двухмерностью изображения. Магнитно-резонансная томография (МРТ) позволяет более точно оценить мягкотканные структуры гортани, но с ее помощью нельзя оценить более плотные участки. Напротив, компьютерная томография (КТ) позволяет неинвазивно исследовать и скелет гортани, и ее мягкие ткани. Мы рекомендуем выполнять ее в случае подозрения на травму гортани на основании анамнеза без клинических проявлений во время физикального исследования.
У таких пациентов может присутствовать лишь один симптом или признак травмы гортани (например, охриплость), а данные физического осмотра противоречивы. В таких случаях КТ позволяет исключить травму гортани, при этом избежав проведения прямой ларингоскопии с сопутствующим ей наркозом. Также КТ полезна для диагностики небольших переломов щитовидного хряща с минимальным смещением вдоль средней линии или по латеральной поверхности; часто при первичном осмотре у таких пациентов отсутствуют выраженные симптомы. При отсутствии лечения такие латеральные смещения могут привести к дисфонии, поскольку голосовые складки не смогут смыкаться полностью, и клапанная функция гортани будет нарушена.
У небольшого числа пациентов с выраженным отеком или гематомой без разрывов слизистых оболочек оценить состояние скелета гортани при помощи прямой ларингоскопии бывает невозможно. В таких случаях для обнаружения переломов хрящей используется КТ. Если на КТ переломов не обнаруживается, то для обеспечения проходимости дыхательных путей просто выполняется трахеотомия, а открытой ревизии скелета гортани удается избежать.
Тактика лечения при травме гортани зависит от механизма и тяжести травмы, которые необходимо оценить во время первичного осмотра. В первую очередь следует думать об обеспечении проходимости дыхательных путей. Долгосрочной целью является восстановление нормальной функции гортани. Поэтому при первичном осмотре всегда следует ответить на несколько вопросов. Во-первых, угрожает ли что-либо проходимости дыхательных путей? Учитывая то, что при травмах передней поверхности шеи достаточно часто встречаются повреждения скелета гортани, ответ должен быть тщательно обдуман. Во-вторых, какие методы исследования оптимальны для оценки тяжести травмы? К ним относятся гибкая ларингоскопия, КТ и прямая ларингоскопия.
В-третьих, после того, как были получены ответы на два предыдущих вопроса, следует оценить вероятность самостоятельного заживления и сравнить с возможным исходом хирургического вмешательства при безусловном или явно тяжелом прогнозе исхода с необходимостью хирургического лечения. Ответы на последние два вопроса требуют от врача знания анатомии и биомеханики гортани, а также клинического опыта, что достаточно сложно, учитывая редкость таких травм.
Травмы гортани
Травмы гортани — повреждения гортани, возникающие под прямым или опосредованным воздействием травмирующего фактора, который может действовать как снаружи (наружные травмы гортани), так и изнутри (внутренние травмы гортани). Клиника травмы гортани зависит от ее характера и тяжести. Она может включать дыхательные расстройства, болевой синдром, наружное или внутреннее кровотечение, дисфагию и дисфонию, кашель, кровохарканье, подкожную эмфизему. Травмы гортани диагностируются по данным осмотра и пальпации места повреждения, ларингоскопии, лабораторных анализов, УЗИ, рентгенологических и томографических исследований, оценки функции внешнего дыхания и голосообразования. Травмы гортани нуждаются в обезболивающем, противовоспалительном, антибактериальном, противоотечном лечении. По показаниям проводится инфузионная и противошоковая терапия, хирургические вмешательства.
Общие сведения
Гортань — это часть верхних дыхательных путей, граничащая в своем верхнем отделе с глоткой, а в нижнем отделе с трахеей. Кроме дыхательной функции гортань также отвечает за голосообразование. Рядом с ней расположены другие важные анатомические образования: пищевод, щитовидная железа, позвоночник, крупные сосуды шеи, возвратные нервы и парасимпатические нервные стволы. Травмы гортани могут сочетаться с травмами глотки и трахеи, а также с повреждением расположенных рядом с ней анатомических структур. Такие сочетанные травмы гортани, как правило, приводят к тяжелым нарушениям дыхания, массивной кровопотере, расстройству иннервации жизненно важных центров и могут стать причиной гибели пострадавшего.
Причины
Причинами закрытой тупой травмы гортани могут являться: удар тупого предмета или кулака в шею, автомобильная авария, спортивная травма, попытка удушения. Тупые травмы гортани зачастую сопровождаются переломом ее хрящей и подъязычной кости, отрывом гортани, разрывом голосовых связок. Проникающие травмы гортани связаны с ее пулевыми или ножевыми ранениями. Около 80% пулевых ранений гортани являются сквозными. В большинстве случаев оба пулевых отверстия находятся на шеи, в отдельных случаях одно из отверстий расположено на голове. При слепых ранениях выходное отверстие может быть обнаружено в стенке гортани.
Причиной внутренней травмы гортани часто являются ее повреждения в ходе медицинских манипуляций: интубация трахеи, проведение бронхоскопии и эндоскопической биопсии, искусственная вентиляция легких, бужирование пищевода, удаление инородного тела глотки или гортани и пр. В других случаях травмы гортани обусловлены попаданием в нее инородных тел, имеющих острые края или углы. Ожоговые травмы гортани возникают при вдыхании едких химических веществ или горячего пара.
В отдельных случаях травмы гортани происходят при резком повышении внутригортанного давления во время сильного кашля или крика. Обычно они случаются на фоне предрасполагающих факторов: голосового перенапряжения, нарушения кровоснабжения голосовых связок, гастроэзофагеального рефлюкса.
Классификация
По механизму происхождения отоларингология классифицирует травмы гортани на внутренние и наружные. Внутренние травмы гортани чаще являются изолированными, т. е. поражающими лишь гортань. Наружные травмы гортани зачастую бывают сочетанными и сопровождаются повреждением соседствующих с гортанью анатомических структур.
По характеру повреждающего фактора различают пулевые, резанные, колотые, тупые, химические и термические травмы гортани. По факту проникновения в анатомические образования шеи выделяют проникающие и непроникающие травмы гортани, по факту нарушения целостности кожных покровов — открытые и закрытые. В зависимости от ситуации, в которой были получены травмы гортани, они могут иметь бытовой, производственный или военный характер.
Симптомы травм гортани
Симптоматика травмы гортани зависит от характера и обширности повреждений. Главным симптомом является нарушение дыхательной функции, которое может иметь различную степень. Если дыхательная недостаточность не развилась сразу же после травмы, то она может возникнуть спустя некоторое время в результате нарастания воспалительной инфильтрации, отека или образования гематомы.
Нарушения голоса (дисфония, афония) в той или иной степени возникают при всех травмах гортани и особенно выражены при травмировании области голосовых связок. Повреждения входа в гортань зачастую сопровождаются расстройствами глотания (дисфагией). Болевой синдром может иметь самую различную интенсивность от ощущения дискомфорта до выраженной боли в области гортани. Кашель не всегда сопровождает травмы гортани. Как правило, он возникает при попадании инородного тела в гортань, внутреннем кровотечении или развитии острой воспалительной реакции. При повреждении гортанных нервов отмечается нейропатический парез гортани.
Наружное кровотечение сопровождает наружные травмы гортани. Наибольшая кровопотеря наблюдается при ранении крупных сосудов шеи. Внутренние травмы гортани могут сопровождаться внутренним кровотечением, которое проявляется кровохарканьем. Кроме скрытой кровопотери, внутреннее кровотечение опасно аспирацией крови в легкие и возникновением аспирационной пневмонии, а также образованием гематом, уменьшающих просвет гортани.
Наличие подкожной эмфиземы в области шеи говорит о проникающем характере травмы гортани. Эмфизема способна быстро распространяться на область средостения и подкожной клетчатки в области груди. Изменение формы шеи в результате инфильтрации свидетельствует о тяжелом течении посттравматического периода.
Травмы гортани могут привести к гибели пострадавшего от травматического шока, инфекционных осложнений (пневмонии, хондроперихондрита гортани, флегмоны шеи, гнойного медиастинита), асфиксии. Асфиксия может быть вызвана острым стенозом гортани, развившемся в результате ее рефлекторного спазма, посттравматического отека или попадания в гортань инородного тела.
Диагностика
Травмы гортани диагностируются травматологом, в случае внутреннего характера повреждений гортани пострадавшие могут обращаться к отоларингологу. Диагностика травмы гортани включает осмотр и пальпацию места повреждения, оценку тяжести состояния пострадавшего и характера полученных повреждений, зондирование раневого канала. Проводятся общеклинические исследования крови и мочи, анализ газового состава крови и КОС, бакпосев отделяемого из раны.
При внутренних повреждениях гортани проводится ларингоскопия. Она может выявить царапины и разрывы слизистой оболочки гортани, подслизистые кровоизлияния, ожоги, внутреннее кровотечение, прободение стенки гортани, нахождение в ее полости инородного тела. Отрыв гортани от подъязычной кости диагностируется по следующим ларингоскопическим признакам: удлинение надгортанника, повышенная подвижность его свободного края, более низкое местонахождение голосовой щели.
Оценка распространенности повреждений, состояния соседствующих с гортанью органов и посттравматических осложнений осуществляется путем рентгенографии и МСКТ гортани, рентгенографии позвоночника в шейном отделе, рентгенографии пищевода с контрастированием, УЗИ щитовидной железы, УЗИ и МРТ тканей шеи, рентгенографии легких, исследования внешнего дыхания. При отсутствии серьезных повреждений или в восстановительном периоде проводится исследование голосообразования (фонетография, стробоскопия, электроглоттография).
Лечение травм гортани
Пострадавшие с повреждениями гортани нуждаются в первую очередь в противошоковых мероприятиях, остановке кровотечения, восстановлении проходимости дыхательных путей и коррекции дыхательных нарушений. Пациента укладывают на кровать с приподнятой головой. Производится иммобилизация шеи, масочная вентиляция и кислородотерапия. Рекомендован двигательные и голосовой покой. Питание пострадавшего осуществляется через назогастральный зонд.
Медикаментозное лечение травмы гортани заключается в антибактериальной, дезинтоксикационной, инфузионной, обезболивающей, противовоспалительной и противоотечной терапии. Хороший эффект наблюдается при применении антибактериальных препаратов и глюкокортикостероидов в виде лекарственных ингаляций. Хирургическое лечение травмы гортани показано при переломах ее хрящей со смещением, стенозе, нарастающей эмфиземе, профузном кровотечении, нарушении скелета гортани, обширных повреждениях. В соответствии с показаниями хирургическим путем производят первичную обработку раны, удаление инородного тела гортани, удаление гематомы, трахеостомию, перевязку наружной сонной артерии, ларингопексию (подшивание гортани к подъязычной кости), резекцию гортани, хордэктомию, реконструктивные вмешательства, протезирование и пластику гортани. В периоде реконвалесценции пациенты, перенесшие травмы гортани, посещают занятия с врачом-фониатором, направленные на восстановление голосовой функции.
Парезы гортани
Парезы гортани — уменьшение двигательной активности мышц гортани, приводящее к нарушению голосообразования и дыхательной функции. Парезы гортани могут быть связаны с патологией гортанных мышц, поражением иннервирующих их нервов или функциональными нарушениями в коре головного мозга. Клинически парезы гортани проявляются слабостью, охриплостью или осиплостью голоса, иногда полной афонией; различной степенью затруднения дыхания вплоть до асфиксии. Диагностика парезов гортани основывается на ларингоскопии, КТ и рентгенографии гортани, бакпосеве мазка из зева, электромиографии, исследовании фонации, по показаниям проводится обследование органов грудной полости, щитовидной железы и головного мозга. Лечение парезов гортани в основном сводится к устранению вызвавшей их причины и восстановлению голосовой функции.
Гортань представляет собой участок верхних дыхательных путей между глоткой и трахеей, выполняющий дыхательную и голосообразующую функцию. В гортани поперечно натянуты голосовые связки, щель между которыми носит название голосовой. Голосообразование (фонация) осуществляется за счет колебаний голосовых связок при прохождении воздуха через голосовую щель. С другой стороны, слишком плотное смыкание голосовых связок препятствует поступлению воздуха в дыхательные пути и приводит к нарушениям дыхательной функции гортани. Сужение и расширение голосовой щели, а также степень натяжения голосовых связок регулируются внутренними мышцами гортани. Работа мышечного аппарата гортани осуществляется благодаря нервным импульсам, поступающим по ветвям блуждающего нерва из центральной нервной системы (кора и ствол головного мозга). При возникновении нарушений на любом участке этой взаимосвязанной системы, от мышц до коры головного мозга, развиваются парезы гортани.
Парезы гортани могут наблюдаться у лиц обоих полов и любого возраста. Множественность причин, приводящих к появлению парезов гортани, обуславливает большой перечень клинических дисциплин, которые занимаются диагностикой и лечением данной патологии. Это отоларингология, неврология, нейрохирургия, эндокринология, пульмонология, кардиология, торакальная хирургия, психология и психиатрия.
Парезы гортани являются полиэтиологической патологией и часто развиваются на фоне других заболеваний. Так, парезы гортани могут наблюдаться при воспалительных заболеваниях гортани (ларингит, ларинготрахеит), инфекциях (ОРВИ, грипп, туберкулез, сыпной и брюшной тиф, сифилис, ботулизм, полиомиелит), миастении, полимиозите, черепно-мозговой травме, сирингомиелии, опухолях и сосудистых нарушениях (атеросклероз, геморрагический инсульт, ишемический инсульт) головного мозга, травмах гортани.
Развитие парезов гортани может быть связано с повреждением ветвей блуждающего нерва — возвратных нервов, подходящих к гортани из грудной полости и на своем пути контактирующих с сердцем, дугой аорты, легкими, средостением, щитовидной железой и пищеводом. К патологическим изменениям этих органов, в результате которых может происходить сдавление или повреждение возвратного нерва, относятся: аневризма аорты, перикардит, плеврит, опухоли и увеличение лифоузлов средостения, дивертикулы и опухоли пищевода, рак пищевода, шейный лимфаденит, рак щитовидной железы и ее заболевания, протекающие с образованием зоба (аутоиммунный тиреоидит, йододефицитные заболевания, диффузный токсический зоб).
Парезы гортани могут быть спровоцированы повышенной голосовой нагрузкой и вдыханием во время разговора холодного, запыленного или задымленного воздуха, что часто связано с профессиональной деятельностью у актеров, певцов, преподавателей, строевых командиров. Функциональные парезы гортани возникают как результат стресса и сильного психо-эмоционального переживания. Они могут развиваться на фоне психопатии, истерии и неврастении, вегето-сосудистой дистонии.
Парезы гортани классифицируют в зависимости от их этиологии. Выделяют:
- Миопатические парезы гортани — возникают в результате патологических изменений в самих мышцах гортани.
- Нейропатические парезы гортани — развиваются при поражении любого участка нервного аппарата, обеспечивающего иннервацию мышц гортани. При патологии блуждающего нерва или его ветвей, иннервирующих гортань, говорят о периферическом парезе гортани. При повреждении ядра блуждающего нерва в стволе головного мозга — о бульбарном парезе. При нарушениях на уровне соответствующих проводящих путей и участков коры головного мозга — о корковом парезе гортани.
- Функциональные парезы гортани — обусловлены нарушениями в работе коры головного мозга с возникновением дисбаланса процессов торможения и возбуждения.
Парезы гортани могут быть одно- и двусторонними. Функциональные и корковые парезы гортани всегда имеют двусторонний характер.
Симптомы парезов гортани
Клиническая картина парезов гортани складывается из нарушений голоса (дисфонии) и нарушений дыхания. Основными ее проявлениями являются: снижение звучности голоса, которое в редких случаях может доходить до полной афонии (отсутствия голоса); шепотная речь, потеря индивидуальной окраски (тембра) голоса; охриплость, дребезжание или осиплость голоса; утомляемость при голосовой нагрузке. Нарушения дыхания при парезах гортани связаны с затруднением поступления воздуха в дыхательные пути из-за сужения голосовой щели и могут быть выражены в различной степени, вплоть до асфиксии. В других случаях нарушения дыхания вызваны необходимостью совершения форсированного выдоха для осуществления фонации. В зависимости от вида пареза гортани его клинические проявления имеют некоторые особенности.
Миопатический парез гортани характеризуется двусторонним поражением. Он может проявляться нарушениями фонации (при парезе мышц-аддукторов гортани) или дыхательными нарушениями в виде асфиксии (при парезе мышц-расширителей гортани).
Нейропатический парез гортани часто бывает односторонним и отличается постепенным развитием слабости вначале в мышце, расширяющей голосовую щель, а затем и в аддукторах гортани. При этом через несколько месяцев заболевания происходит восстановление фонации за счет компенсаторного усиленного приведения голосовой связки на здоровой стороне. Двусторонний нейропатический парез гортани грозит асфиксией в первые 1-2 дня заболевания.
Функциональный парез гортани обычно наблюдается у лиц с лабильной нервной системой после перенесенной психо-эмоциональной нагрузки или респираторного заболевания. Для этого вида парезов гортани характерен приходящий характер нарушений фонации с достаточной звучностью голоса во время плача, кашля и смеха; наличие выраженных субъективных ощущений (першение, щекотание, скрежет, боль и пр.) в области глотки и гортани; невротический характер сопутствующих жалоб пациента: головная боль, раздражительность, утомляемость, нарушение сна, неуравновешенность, тревожность.
Диагностика парезов гортани
При диагностике парезов гортани зачастую требуется участие нескольких специалистов: отоларинголога, психоневролога, невролога, психиатра. Важное значение имеет сбор анамнеза, который может выявить основное заболевание, на фоне которого возник парез гортани, и склонность пациента к психогенным реакциям. Немаловажное значение имеет указание на перенесенные оперативные вмешательства на органах грудной клетки или щитовидной железе, в результате которых мог быть поврежден возвратный нерв.
Обследование пациентов с парезами гортани начинают с ларингоскопии, в ходе которой оценивают положение голосовых связок, расстояние между ними, состояние слизистой гортани, наличие воспалительных изменений или кровоизлияний. Также проводится рентгенография и МСКТ гортани. Оценка сократительной способности мышц гортани и нейро-мышечной передачи производится при помощи электромиографии и электронейрографии. Исследование голосовой функции при парезах гортани включает: определение времени максимальной фонации, стробоскопию, фонетографию, электроглоттографию.
При подозрении на периферический парез гортани дополнительно проводят КТ и обзорную рентгенографию органов грудной клетки, УЗИ щитовидной железы, УЗИ сердца, КТ средостения, рентгенографию пищевода. Для исключения центрального (бульбарного или коркового) паралича гортани выполняют МРТ и КТ головного мозга, а также спиральную КТ. Отсутствие каких-либо морфологических изменений при проведении всестороннего обследования пациента говорит о наличие функционального пареза гортани. Для подтверждения последнего проводится психологическое тестирование пациента и его осмотр психиатром.
Дифференцировать парезы гортани необходимо с крупом (дифтерией и ложным крупом), подвывихом или артритом черпало-перстневидного сустава, врожденным стридором.
Лечение парезов гортани
Терапия парезов гортани напрямую зависит от их этиологии и заключается в первую очередь в устранении основного заболевания, явившегося причиной пареза. Лечение парезов гортани может проводиться как медикаментозно, так и хирургически.
К медикаментозным методам относятся: курс антибиотикотерапии или противовирусной терапии при инфекционно-воспалительной этиологии пареза гортани; нейропротекторы и витамины группы В при неврите возвратного нерва; биогенные стимуляторы и стимуляторы мышечной активности (неостигмин, алоэ, АТФ) при миопатическом характере пареза гортани; психотропные средства (нейролептики, антидепрессанты, седативные, транквилизаторы) при функциональном парезе гортани; сосудистые препараты и ноотропы при последствиях черепно-мозговой травмы или инсульта.
Из хирургических методов при парезах гортани по показаниям применяются: операция по натяжению голосовых связок, удаление дивертикулов и опухолей пищевода, удаление новообразований средостения, тиреоидэктомия или резекция щитовидной железы и пр. В неотложном порядке при развитии асфиксии производится трахеотомия и трахеостомия.
Физиотерапевтические методы лечения востребованы при любом виде пареза гортани. При нейропатическом и миопатическом парезах гортани применяются электростимуляция, лекарственный электрофорез, магнитотерапия, микроволновая терапия, ДДТ, при функциональном парезе гортани — массаж, водолечение, рефлексотерапия, электросон. При функциональном характере паралича также показана рациональная психотерапия.
В начальном периоде парезов гортани пациенту рекомендовано избегать голосовой нагрузки, соблюдать режим труда и отдыха. В период выздоровления для восстановления голосовой функции проводятся фонопедические занятия, включающие выработку навыков правильной фонации и фонационного дыхания, повышение работоспособности голосового аппарата. При необходимости пациент также посещает вокальные занятия.
Прогноз и профилактика
Прогноз пареза гортани зависит от его вида. При устранении этиологического фактора пареза и своевременно проведенном лечении обычно наблюдается полное восстановление голосовой функции, однако вокальные данные голоса часто оказываются безвозвратно утраченными. В случае функционального пареза может произойти внезапное самопроизвольное выздоровление пациента. Длительно существующий парез гортани приводит к необратимым атрофическим изменениям гортанных мышц с развитием стойких нарушений фонации.
Профилактикой парезов гортани является нормирование голосовой нагрузки; избегание переохлаждение гортани и длительного пребывания в запыленных помещениях; своевременное и адекватное лечение воспалительных заболеваний верхних дыхательных путей, инфекционных заболеваний, неврозов, заболеваний органов грудной клетки и щитовидной железы; соблюдение операционных техник при вмешательствах на щитовидной железе.
Читайте также:
- Спазм коронарных артерий. Нарушения гемостаза при развитии стенокардии.
- Инфекционная апластическая анемия - инфекции поражающие костный мозг
- Микрофлора полости рта при патологии. Микрофлора рта при заболеваниях.
- Пальпация молочной железы - методика обследования
- Препарирование атипичных полостей. Приемы препарирования некариозных полостей
