Симптомы туберкулеза гортани и его лечение
Добавил пользователь Morpheus Обновлено: 27.01.2026
Туберкулёз - инфекционное заболевание, которое вызывается микобактериями туберкулёза и характеризуется развитием клеточной аллергии, полиморфной клинической картиной и образованием специфических гранулём в различных тканях и органах.
Туберкулёз известен с давних лет и до сих пор представляет собой важную социальную и медицинскую проблему. В мире ежегодно заболевают 8 млн. человек, а умирают от туберкулёза 3 млн. Величина пандемии настолько широка, что ВОЗ в 1993 г. объявила туберкулёз проблемой «большой опасности». Во всём мире в последние годы заболеваемость туберкулёзом повысилась.
Основные причины повышения заболеваемости: глобальное снижение уровня жизни населения, которое повлекло за собой ухудшение качества питания; повышенная миграция населения из эпидемически неблагоприятных районов, появление устойчивых к специфической терапии штаммов и уменьшение качества и масштабов проведения комплекса противотуберкулёзных мероприятий. Чтобы снизить остроту проблемы, в качестве главных компонентов программы по борьбе с этой болезнью, ВОЗ определила активное выявление больных туберкулезом и проведение противотуберкулёзной иммунизации.
У человека Туберкулёз вызывают микобактерии: Mycobacterium tuberculosis - в 92% случаев, в остальных случаях - М. bovis (вид, который вызывает туберкулёз у человека и у крупного рогатого скота). М. tuberculosis - аэробы, неподвижные тонкие палочки. Кислотоустойчивы, необходима особая методика (по Цилю-Нильсену) для их окрашивания. Возбудитель может размножаться как внеклеточно, так и в макрофагах. Палочки устойчивы во внешней среде: 3-4 мес. сохраняются на страницах книг, 10 дней - в уличной пыли, в воде - до года, десятилетиями - в замороженном состоянии. Погибают в течение нескольких минут при УФО и кипячении. На классических питательных средах растут медленно - появление первых колоний наблюдается через 4-8 недель.
Туберкулёзом болеют все возрастные группы - от новорождённых до людей старческого возраста. Основные источники инфекции: больной человек, молочные и мясные продукты от больных туберкулёзом животных. Пути передачи: воздушно-капельный - чаще, алиментарный -реже; возможен также трансплацентарный путь инфицирования (при беременности от матери к плоду). Основные факторы передачи инфекции - контакт с бактериовыделителем длительного характера, иммунодепрессия, голодание, плохие социально-бытовые условия. Контагиозность невысока и зависит во многом от состояния защитных сил макроорганизма. Не характерны периодичность и сезонность заболеваемости.
Хотя туберкулёз к высококонтагиозным заболеваниям не относят, 25-50% людей, которые тесно контактируют с бактериовыделителями, инфицируются. Заразить 10-15 человек способен каждый больной-бацилловыделитель. Следует помнить, что заразиться туберкулёзом, еже не значит заболеть. Только в 5-15% случаев развивается манифестная форма туберкулёза, у остальных заражённых формируется нестерильный иммунитет.
Источник инфицирования не удаётся установить почти в 90% случаев. Риск развития заболевания повышается, с уменьшением возраста ребенка в период инфицирования.
Патогенез составляет три основных этапа: инфицирование, развитие первичного очага в любом органе, прогрессирование заболевания с проявлением новых симптомов.
Начало процессу взаимодействия микро- и макроорганизма даёт проникание микобактерий в первичный очаг. Одна часть возбудителей остаётся на месте их внедрения, а другая часть с макрофагами попадает в регионарные лимфаузлы. Первичный очаг, регионарный лимфаденит и лимфангиит образуют первичный туберкулёзный комплекс. Реакции фагоцитарные незавершённые, поэтому микобактерий размножаются в области первичного туберкулёзного комплекса и разносятся по всему организму, попадая периодически в лимфатические и кровеносные сосуды. Клинически первичная бактериемия никак не проявляется. Через 4-8 недель развивается сенсибилизация, становятся положительными туберкулиновые пробы. Формируется «нестерильный» иммунитет. У большинства взрослых и детей развивающиеся защитные реакции организма подавляют инфекционный агент в области первичного аффекта, последний постепенно обызвествляется и фиброзируется. Микобактерии, в противном случае, могут распространиться из первичного очага в близлежащие ткани или дальше, в отдалённые органы по току крови, вызывая в них морфологические прогрессирующие изменения. На начальных этапах, проявлением этого процесса становятся параспецифические, аллергические и аллерго - токсические реакции, которые соответствуют понятию «ранняя туберкулёзная интоксикация».
Особенностью туберкулёзной инфекции является длительное (на протяжении многих лет, а в некоторых случаях и пожизненно) сохранение жизнеспособного возбудителя в лимфатических узлах, очагах диссеминации и в первичном очаге. Ослабление организма и снижение иммунитета при инфекционных (ВИЧ-инфекция, вирусный гепатит, корь) и других заболеваниях приводят к активизации казалось бы полностью «заживших» очагов.
Двумя основными факторами определяется риск заражения туберкулезом: повышенная восприимчивость к инфекции и контакт с больным открытой формой туберкулеза. В группу риска входят:
- Лица, которые находятся в тесном, постоянном бытовом контакте с больным (студенты в общежитии, члены одной семьи);
- Люди, злоупотребляющие наркотиками, алкоголем;
- Лица без постоянного места жительства;
- Медицинские работники;
- Работники пенитенциарных учреждений или заключенные.
Риск развития туберкулеза определяется, в первую очередь, наличием эпизода инфицирования, во-вторых, понижением защитных сил организма. Все группы людей с риском заражения туберкулезом входят автоматически в категорию людей с повышенным риском развития заболевания, однако необходимо еще одно условие для возникновения болезни: снижение иммунитета. В группу людей с повышенным риском развития туберкулеза входят:
- Лица с плохим питанием;
- Лица с подозрением в прошлом на туберкулез;
- Лица, которые недавно перенесли заражение;
- Лица, страдающие сахарным диабетом, ВИЧ-инфекцией;
- Лица, злоупотребляющие наркотикам, табаком и алкоголем;
- Лица, проходящие лечение лекарствами, которые снижают активность иммунной системы.
Клинические формы туберкулёза
Туберкулёз чаще всего поражает органы дыхательной (бронхи и лёгкие) и мочеполовой систем. Поражения костей таза и позвоночника наиболее часто встречаются при костно-суставных формах туберкулёза. Различают два основных вида туберкулёза: внелёгочный туберкулез и туберкулез лёгких.
Туберкулёз лёгких может принимать разнообразные формы:
- Туберкулёзный бронхоаденит, изолированный лимфаденит лимфатических узлов.
- Первичный туберкулёзный комплекс (очаг туберкулёзной пневмонии + лимфаденит средостения, лимфангит).
По степени распространённости лёгочного туберкулёза, различают:
- милиарный туберкулёз;
- диссеминированный туберкулёз;
- очаговый (ограниченный) туберкулёз;
- казеозная пневмония;
- инфильтративный туберкулёз;
- кавернозный туберкулёз;
- туберкулёма;
- цирротический туберкулёз;
- фиброзно-кавернозный туберкулёз.
Куда реже встречаются туберкулёз гортани, трахеи и плевры.
Внелёгочный туберкулёз локализоваться может в любом органе человека. Внелёгочный туберкулёз разделяют на следующие формы:
- Туберкулёз органов пищеварительной системы —поражаются чаще всего слепая кишка и дистальный отдел тонкого кишечника;
- Туберкулёз органов мочеполовой системы — поражает почки, мочевыводящие пути, половые органы;
- Туберкулёз мозговых оболочек и ЦНС— поражение головного и спинного мозга, твёрдой оболочки головного мозга;
- Туберкулёз костей и суставов — кости позвоночника поражаются чаще всего;
- Туберкулёз глаз;
- Туберкулёз кожи.
Симптомы туберкулеза / признаки туберкулеза.
На сегодняшний день симптомы и признаки туберкулеза весьма разнообразны. В принципе, все симптомы этой патологии определяются ее формой, индивидуальными особенностями человеческого организма, типом развития, а также локализацией инфекционного процесса. Разнообразная симптоматика приводит к затруднению диагностики инфекционного процесса на ранних стадиях. В большинстве случаев на консультацию к врачам- специалистам больные приходят уже на поздних стадиях туберкулеза, то есть, имея в наличии разного рода осложнения.
Симптомы туберкулеза легких.
При туберкулезе лёгких у человека наблюдается резкое снижение массы тела. Такие люди выглядят худыми и бледными, заостряются черты лица. В случае хронической формы туберкулеза отмечается очень сильное истощение.
При ограниченных формах заболевания у пациентов наблюдается сильная слабость, чрезмерная утомляемость, особенно сильно проявляющаяся по утрам, и пониженная работоспособность. При наличии легочного туберкулеза у детей, они начинают отставать в учебе, плохо спать и кушать. Очень тяжелое состояние пациента отмечается в случае массивных форм заболевания.
У всех больных наблюдается кашель. Первоначально кашель является сухим и настойчивым, особенно сильно он проявляется в утренние и ночные часы. Сухой кашель со временем сменяется влажным и сопровождается мокротными выделениями. Такой кашель носит хронический характер и он не проходит даже после трёх недель лечения, что сразу же должно насторожить больного. В случае ОРЗ, воспаления легких или бронхита также наблюдается кашель, несмотря на это носит он совершенно другой характер и беспокоит менее длительное время.
В случае ограниченных форм туберкулеза легких, температура тела больного может повышаться максимум до 38 градусов. Такие температурные скачки, как правило, отмечаются в вечернее или в ночное время и сопровождаются ознобом и чрезмерным выделением пота. Только при обширных формах инфекционного процесса возможны очень высокие скачки температуры тела.
Одним из основных симптомов данного заболевания является кровохарканье. Данный симптом, как правило, отмечается при инфильтративном туберкулезе, и некоторых других его формах. Данный признак в большинстве случаев проявляется сразу же после приступа кашля. Помимо мокроты, в такие моменты наружу выходит в небольших количествах еще и свежая кровь. Такие случаи могут привести к возникновению легочного кровотечения, которое может послужить причиной смерти больного. Необходимо в случае его развития срочно вызвать скорую помощь. Немаловажно знать отличительные черты туберкулезного кровохарканья и этого же состояния, при раке лёгких или сердечной недостаточности.
Симптомы при внелегочном туберкулезе.
Туберкулезная палочка способна поражать не только легкие, но и другие органы. Выявить внелегочный туберкулез, как правило, удается только после исключения всех других заболеваний с такими же признаками. Выявить его намного быстрее удается в том случае, если у больного ранее была отмечена легочная форма туберкулеза. Симптомы внелегочной формы туберкулеза напрямую зависят от локализации инфекционного процесса.
Туберкулез головного мозга и мозговых оболочек: возникает чаще всего на протяжении одной – двух недель. Туберкулез центральной нервной системы, в большинстве случаев наблюдается в детском возрасте или у взрослых людей с ослабленной иммунной системой. Сначала о себе дают знать сонливость, бессонница, чрезмерная раздражительность и повышение температуры. Уже через неделю больного начинают беспокоить рвота и головные боли. Помимо этого также отмечаются в области спины болевые ощущения при вытягивании нижних конечностей или в лежачем положении при наклоне головы к груди, а также мышечная напряженность затылочной части шеи. Также отмечаются различные нервные расстройства.
Туберкулез позвоночника, костей и суставов: сопровождается ограничением подвижности, патологическими переломами, нестабильностью, а также болевыми ощущениями в районе пораженных участков тела. Очень важно отличить данную патологию от множества других заболеваний опорно-двигательного аппарата.
Туберкулез органов пищеварительного тракта: проявляется такими симптомами, как: периодические запоры и поносы, метеоризм, боли в животе, кровь в каловых массах, длительное повышение температуры. Вполне возможно и развитие непроходимости кишечника.
Туберкулез кожи: проявляется в виде плотных уплотнений и узелков, локализованных под кожным покровом, которые со временем увеличиваются, разрывают кожу и высвобождают характерные творожистые массы белого цвета. Могут быть и другие признаки данной патологии.
Туберкулез органов мочеполовой системы: может локализоваться в различных мочеполовых органах как мужчин, так и женщин. Поражению, в большинстве случаев, подвергаются почки. К симптомам, проявляющимся при поражении почек, можно отнести: болевые ощущения в поясничной области и в области спины, кровь в моче, а также повышение температуры тела. Намного реже туберкулезная палочка локализуется в мочеиспускательном канале, мочеточниках и мочевом пузыре. В данных случаях развиваются многочисленные нарушения процесса мочеиспускания: моча с кровью, задержка, мочи болевые ощущения и т. д. В случае поражения палочкой Коха половых органов вполне возможно формирование и такой очень серьезной патологии как бесплодие.
Профилактика туберкулеза.
На сегодняшний день основной профилактики туберкулёза является вакцина БЦЖ. На основе «Национального календаря профилактических прививок» прививку делают при отсутствии противопоказаний в роддоме, на 3—7й день жизни ребенка. Ревакцинацию проводят при отрицательной реакции Манту и при отсутствии противопоказаний, в 7 - 14 лет.
С целью обнаружения туберкулёза на ранних стадиях, необходимо проходить флюорографическое обследование не реже 1го раза в год (в зависимости от состояния здоровья, профессии и принадлежности к разным «группам риска»). Также обследоваться нужно при резком, по сравнению с предыдущей, изменении реакции Манту, фтизиатром может быть предложено проведение профилактической химиотерапии несколькими препаратами, в комплексе с витаминами и гепатопротекторами.
Туберкулез гортани. Причины, симптомы и лечение
Как известно, туберкулез – тяжелое хроническое инфекционное заболевание, вызываемое микобактериями (M. tuberculosis complex, палочка Коха, туберкулезная палочка и др.). Практически неизлечимый до середины ХХ века легочный туберкулез, или чахотка, по сей день относится к т.н. глобальным проблемам здравоохранения; на фоне бурного развития фтизиатрии, фармакологии, санитарной гигиены, эпидемиологии, – туберкулез пока даже не приближается к статусу «побежденных» болезней, продолжая уносить по всему земному шару около полутора миллионов жизней ежегодно. Это заболевание является высоко контагиозным, социально-зависимым (чем ниже уровень жизни, тем выше заболеваемость) и социально-значимым: высока частота временной, частичной, полной нетрудоспособности, высок также процент связанной с туберкулезом летальности, неприемлемо велико бремя затрат на профилактику и лечение. В ряде стран в настоящее время количество инфицированных, как и число заболевающих туберкулезом в активной клинической форме (а это 5-10% носителей патогена), – не снижается, а постепенно возрастает, несмотря на все усилия государственных служб здравоохранения и международных противотуберкулезных ассоциаций.
Внелегочные формы туберкулеза встречаются значительно реже, чем туберкулез легких: принято считать, что на долю микобактериальных поражений перикарда, костей, урогенитального тракта, трахеи и других органов в совокупности приходится около 5% всех случаев туберкулеза. К числу таких осложнений, поражающих ЛОР-органы у больных туберкулезом, относится и туберкулез гортани, в отношении которого некоторыми источниками приводятся эпидемиологические оценки, значительно превышающие указанный пятипроцентный порог.
Согласно этим данным, признаки туберкулеза гортани обнаруживаются на начальных этапах легочного процесса у каждого десятого пациента, а при посмертном аутопсии умерших от туберкулеза – в 70% случаев. Чаще всего первичный диагноз «туберкулез гортани» устанавливается в возрастном интервале 20-40 лет. Преобладают мужчины; у женщин туберкулез данной локализации чаще всего развивается в связи с гестацией, родами и периодом лактации.
2. Причины
Распространение туберкулезной инфекции обычно происходит воздушно-капельным способом, однако возможны (и иногда регистрируются) также пищевой, контактный, трансплацентарный пути заражения.
Ткани гортани микобактерия колонизирует при тех или иных нарушениях защитной слизистой пленки (т.н. мукоцилиарный клиренс), как правило, проникая из легочных очагов восходящим путем либо распространяясь с током крови или лимфы. Зачастую одновременно с гортанью поражаются также бронхи и трахея.
Наиболее значимыми факторами риска являются иммунодефицитные состояния (не случайно туберкулез в очень многих случаях развивается у больных ВИЧ/СПИД), табакокурение, наркомания, алкоголизм, производственные вредности, очаги неспецифической хронической инфекции в ЛОР-органах, а также социально-бытовые факторы (нищета, голод, антисанитария, пребывание в местах лишения свободы и т.д.).
3. Симптомы и диагностика
Туберкулез гортани является полиморфным заболеванием, его клиническая картина существенно варьирует от случая к случаю.
Типичным можно считать длительное бессимптомное или малосимптомное течение с образованием бугорков-инфильтратов. При этом зачастую отмечается незначительное повышение температуры к вечеру, першение в горле, сухой кашель, осиплость. В отсутствие адекватного терапевтического ответа симптоматика неуклонно прогрессирует. Формируется болевой синдром, многие больные отмечают ощущение инородного тела в горле, затруднения глотания; при дальнейшем развитии процесса голос может пропасть полностью (афония), гортань стенозируется, инфильтраты превращаются в характерные для туберкулеза некротические язвы. Дыхательная недостаточность, обусловленная обструкцией просвета гортани, в некоторых случаях становится жизнеугрожающей. К прочим характерным симптомам относятся кровохарканье, изнурительный кашель, очень сильная боль (купируемая только наркосодержащими анальгетиками), образование фистул-свищей по мере гнойного расплавления тканей. При молниеносном развитии летальный исход наступает за несколько недель. В качестве осложнений возможны интенсивные кровотечения, абсцессы, флегмонозные разлитые гнойно-некротические воспаления, сепсис.
Диагноз устанавливают в ходе тщательного ЛОР-осмотра (ларингоскопия), с учетом лабораторных анализов крови и мокроты, результатов рентгенографических, томографических и других исследований, назначаемых в целях уточняющей и дифференциальной диагностики (УЗИ, стробоскопия и т.д.).
4. Лечение
Стандартом лечения туберкулеза гортани выступает химиотерапия. Применяют эффективные дозы антибиотиков, этиотропных по отношению к микобактериям; симптоматически назначают анальгетики, гормональные противовоспалительные средства, муколитики, иммуностимуляторы и иммуномодуляторы, витаминные комплексы, усиленную диету.
В большинстве случаев медикаментозное лечение комбинируют с местными физиотерапевтическими процедурами, санаторно-курортным лечением и, при недостаточной эффективности всех принимаемых мер, с хирургическим вмешательством (кавернотомия, резекция гортани, электрокоагуляция, кюретаж и т.д.).
Совершенно очевидной и критически важной является прямая зависимость терапевтического успеха, а также общего прогноза, – от своевременности обращения за помощью и как можно более раннего начала лечения.
Туберкулез гортани
Туберкулёз гортани характеризуется образованием в пораженных тканях очагов специфического воспаления. Это неизменный спутник туберкулёза легких. Он возникает из-за проникновения туберкулезной палочки из очагов заболевания. Туберкулёз гортани заразен, к потенциальным бактериовыделителям относятся больные активным туберкулезом, которые игнорируют лечение. Даже при благоприятном течении и применении современных методов лечения туберкулез гортани сложно поддается лечению.
Причины
В основном заражение происходит воздушно-капельным путем. Отдельные больные выделяют за сутки несколько миллиардов микобактерий. Находящиеся поблизости люди вдыхают их и заражаются.
Можно также заразиться через кровь или лимфу.
Благоприятствуют возникновению туберкулёза гортани:
- хронические заболевания лёгких;
- сахарный диабет;
- курение;
- алкоголизм;
- работа в загрязнённом воздухе.
Классификация туберкулёза гортани
Туберкулёзное поражение гортани встречается только у взрослых. Ему всегда сопутствует туберкулёз легких или других органов. Туберкулёз гортани классифицируется по местоположению и распространённости процесса и фазы в гортани, а также наличию бактериовыделения.
В соответствии с локализацией и распространённостью процесса в гортани
- надгортанника. У больного начинают синеть кончики пальцев, появляется синюшность вокруг рта из-за нехватки кислорода;
- подголосового пространства. Это поражение негативно влияет на образование звука. Голосовые складки теряют упругость, утолщаются и укорачиваются;
- гортанных желудочков. Это поражение долгое время никак не проявляется;
- вестибулярных складок. Ограничивается их подвижность, поэтому дыхание становится затруднённым;
- межчерпаловидного пространства. Характеризуется резкими болями при глотании;
- черпаловидных хрящей. Это повреждение затрудняет вдох и выдох.
Также появляется монохордит – утомляемость голоса. Изменяется его тембр, со временем больному становится сложно говорить.
В соответствии с фазой туберкулёзного процесса
можно определить период болезни:
- на этапе инфильтрации начинает утолщаться слизистый слой глотки, появляются небольшие бугорки;
- на этапе изъязвления образуются зловонные опухолевые язвы с обильными кровавыми выделениями;
- на этапе распада появляется кашель со слизисто-гнойной мокротой, булькающие хрипы в легких, кровохарканье и выделение МВТ;
- затем следует этап уплотнения. Если уплотнение не происходит, болезнь находится в фазе ремиссии;
- рубцевание ведет к стойкому сужению просвета гортани.
У некоторых больных замечены случаи быстрого заживления туберкулеза гортани при своевременно начатом лечении. После проведенного курса начинает разрастаться молодая соединительная ткань, и туберкулезные изменения полностью исчезают.
По наличию бактериовыделения
Наличие бактериовыделения (МБТ+) – необходимый показатель опасности, заразиться туберкулезом можно только от больного, который выделяет микобактерии. Больные, не выделяющие микобактерии (МБТ-), не опасны для окружающих, так как болезнь проходит в закрытой форме.
Патогенез туберкулёза гортани
Туберкулез гортани начинается при общей интоксикации организма. В гортань возбудитель болезни в основном попадает аэрогенным путем, но нередко заражение происходит алиментарным путем. Инфекция при туберкулезе гортани проникает из мокроты легочного очага. Часто заражение происходит гематогенным путем, т. е. передается через кровь. Иногда инфицирование гортани происходит из лимфатических узлов.
Развитие туберкулёза гортани
Туберкулезный процесс в гортани принимает различные формы. Микобактерии внедряются слизистую ткань гортани и поражают организм человека.
Образование инфильтрата
При инфильтративных формах туберкулеза гортани утолщается слизистая оболочка гортани. Пораженный надгортанник опухает и нависает над входом в гортань в виде чалмы, закрывая проход. Жалобы на этой стадии случаются редко.
Формирование язвы
При прогрессировании инфильтративного туберкулеза гортани появляются воспаления, переходящие в язвы, постоянно увеличивающиеся в размерах.
Поражение хрящей
При прогрессировании болезни происходит патологический процесс с поражением хрящей и мышц. В отдельных случаях надгортанник может быть полностью разрушен.
Симптомы туберкулеза гортани
Чтобы своевременно распознать туберкулёз гортани, следует знать симптомы болезни. Уже в начале развития заболевания у больного появляются сухость и першение в горле, а также боли во время еды. Часто больной испытывает сильную одышку. Кашель весьма характерный: хриплый и беззвучный.
Через некоторое время у больного появляется озноб, повышается температура, дыхание становится затрудненным. Со временем начинает меняться голос, он становится сиплым, неприятным. Начинается кровохарканье, но это нехарактерный признак туберкулёза гортани.
Пациенты сильно худеют, так как прием пищи становится очень болезненным.
Если лечение не начато, начинается поражение хрящевых суставов.
Диагностика
Диагностику туберкулёза гортани проводит отоларинголог. После проведения ларингоскопии, прежде чем поставить окончательный диагноз, врач направляет пациента на лабораторные исследования, такие как:
- микроларингоскопия;
- анализ мокроты на КУБ;
- общий анализ крови;
- туберкулиновые пробы;
- RPR-тест;
- патоморфологическое исследование биоптатов из гортани, для определения эпителиоидных клеток.
В сомнительных случаях направляют на эндоскопическую биопсию и гистологические исследования.
Также врач-отоларинголог исследует голосовую функцию, проводит фонетографию, УЗИ, чтобы оценить деструктивные процессы и дифференцировать туберкулёз гортани от других схожих заболеваний: сифилиса, рака гортани, дифтерии, гранулематоза или доброкачественной опухоли.
Лечение туберкулёза гортани
Правильная диагностика этого заболевания вызывает большие сложности. Но в медицинском центре «Клиника К+31» благодаря современному высокоточному оборудованию для диагностики и лечения туберкулёза таких сложностей не возникает. Поэтому врачи могут поставить правильный диагноз, даже на ранней стадии заболевания и своевременно ликвидировать очаги болезни.
Врачи подбирают индивидуальное лечение для каждого пациента. Благодаря профессиональному и внимательному отношению докторов клиники «Клиника К+31» после проведённого курса лечения у пациентов восстанавливается голосовая и дыхательная функция и возвращение к нормальной жизни.
Туберкулез гортани
Туберкулез гортани — специфическое инфекционное заболевание гортани, возбудителями которого являются микобактерии туберкулеза. Как правило, туберкулез гортани имеет вторичный характер и развивается при проникновении инфекции в гортань восходящим, гематогенным или лимфогенным путем. Туберкулез гортани проявляется осиплостью голоса, болью и нарушением глотания, поперхиванием с попаданием жидкой пищи в трахею и бронхи, сухим мучительным кашлем, дыхательными нарушениями, возникающими в связи со стенозированием просвета гортани, образованием наружных свищей. Диагностируется туберкулез гортани по результатам лабораторных анализов, ларингоскопии, КТ гортани, рентгенографии легких, исследования голосовой функции. Лечение состоит в антибактериальной и противовоспалительной терапии, снятии болевого синдрома, повешении защитных сил организма, проведении хирургических вмешательств, направленных на ликвидацию туберкулезных очагов.
МКБ-10
A16.4 Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении
Общие сведения
Наиболее часто туберкулез гортани является осложнением туберкулеза легочной локализации. Туберкулез гортани отмечается в 10% случаев начального туберкулеза легких, в 30% случаев длительного течения туберкулезного процесса и в 70% случаев аутопсии умерших от туберкулеза. У пациентов с активными и открытыми формами туберкулеза легких поражение гортани встречается чаще, чем у пациентов с продуктивными формами. В некоторых случаях признаки заболевания гортани являются первыми симптомами туберкулезного поражения. Обследование таких пациентов зачастую выявляет ранее нераспознанный первичный очаг в легких или активацию застарелого инактивного туберкулеза.
У женщин развитие туберкулеза гортани обычно наблюдается во время беременности или в послеродовом периоде. Мужчины заболевают туберкулезом гортани чаще, чем женщины. Самая высокая заболеваемость среди них отмечается в возрасте от 20 до 40 лет. Дети, особенно в возрасте до 10 лет, меньше всего подвержены заболеванию. Туберкулез гортани является предметом изучения как отоларингологии, так фтизиатрии и пульмонологии.
Причины
Возбудителем заболевания является туберкулезная палочка. Туберкулез гортани обычно развивается при проникновении в нее инфекции из других очагов при туберкулезе легких, генитальном туберкулезе, туберкулезе молочной железы, туберкулезе почек и пр. В большинстве клинических наблюдений туберкулез гортани обусловлен восходящим распространением возбудителя вместе с мокротой, выделяемой из легочного туберкулезного очага, и его внедрением в слизистую оболочку гортани. При этом туберкулез гортани зачастую сочетается с туберкулезом трахеи и бронхов.
При милиарных и закрытых формах легочного туберкулеза поражение гортани возникает обычно в следствие гематогенного распространения микобактерий. Такой туберкулез гортани характеризуется появлением воспалительных очагов, беспорядочно расположенных в различных областях слизистой. В других случаях туберкулез гортани может быть обусловлен лимфогенным распространением микобактерий из пораженных лимфоузлов корня легкого. При этом характерно одностороннее поражение гортани, гомолатеральное легочному туберкулезному очагу.
Факторами, благоприятствующими возникновению туберкулеза гортани, являются:
- воспалительные заболевания (ларингит, ларинготрахеит)
- курение
- злоупотребление алкоголем
- связанное с профессиональной деятельностью постоянное вдыхание загрязненного воздуха.
Симптомы туберкулеза гортани
Туберкулез гортани может иметь различные клинические проявления в зависимости от его клинико-патологической формы.
Инфильтративный туберкулез гортани
Хронический инфильтративный туберкулез гортани встречается наиболее часто. В начальной стадии для него типично бессимптомное течение с небольшим субфебрилитетом в вечернее время. Продолжающаяся диссеминация микобактерий туберкулеза из очага в легком постепенно приводит к значительным подъемам температуры тела, появлению ознобов, постоянного сухого кашля, болезненности и чувства инородного тела гортани, осиплости голоса. Со временем изменения голоса усиливаются и принимают постоянный характер. В целом клиническая картина сходна с обострением туберкулезного процесса в легких. Заподозрить туберкулез гортани позволяет появление нетипичных для легочного туберкулеза гортанных симптомов, которые постепенно становятся весьма выраженными.
Туберкулез гортани сопровождается прогрессированием осиплости вплоть до совершенной афонии, нарушением глотания и его болезненностью с иррадиацией боли в ухо. Нередко болезненно даже проглатывание слюны, в связи с чем пациенты перестают принимать пищу и быстро худеют. Расстройство запирательной функции гортани обуславливает попадание жидкой пищи в дыхательные пути с развитием аспирационной пневмонии. Инфильтративный туберкулез гортани вызывает прогрессирующее уменьшение ее просвета с клиникой хронического стеноза гортани, который при крайней степени выраженности приводит к возникновению острого стеноза гортани, нуждающегося в срочной трахеотомии.
Развиваясь дальше поражение захватывает весь хрящевой скелет гортани, приводит к гнойно-казеозному распаду окружающих тканей с образованием свищей. В этот период болевой синдром настолько выражен, что требует назначения опиатов. Одновременно происходит обострение туберкулезного процесса в легочной ткани. Распад туберкулезных очагов обуславливает кровохарканье, возникновение профузных аррозивных и легочных кровотечений.
Милиарный туберкулез гортани
Острый милиарный туберкулез гортани развивается при гематогенном механизме инфицирования. Для него типично быстрое прогрессирование всех симптомов с развитием афонии на 3-4 день с момента появления осиплости, выраженными нарушениями глотания, сопровождающимися резкой болезненностью, приступами чрезвычайно болезненного мучительного кашля, слюнотечением, парезом гортани и мягкого неба, нарастающей обструкцией и дыхательной недостаточностью.
Молниеносный туберкулез гортани
Сверхострый туберкулез гортани отличается необычайно быстрым развитием процесса и в течение нескольких недель заканчивается гибелью пациента. Характерно диффузное изъязвление слизистой гортани, образование абсцессов и флегмоны, быстрый распад пораженных туберкулезом тканей гортани, сопровождающийся выраженной интоксикацией, аррозивными кровотечениями.
Диагностика
Туберкулез гортани диагностируется отоларингологом на основании данных ларингоскопии и результатов лабораторных исследований. В обязательном порядке необходима консультация фтизиатра и проведение туберкулиновой пробы. Для выявления первичного туберкулезного очага пациент с подозрением на туберкулез гортани должен быть направлен на рентгенографию легких и осмотр пульмонолога.
- Осмотр гортани. При туберкулезе гортани в зависимости от его формы ларингоскопия может выявлять диссеминированные воспалительные очаги; гранулематозные образования, содержащие типичные туберкулезные узелки; изъязвляющиеся гранулемы; диффузные язвы с сероватым налетом. Может наблюдаться специфический монохондрит голосовой связки, при котором она выглядит утолщенной с отечным свободным краем. В начальной стадии туберкулез гортани маскируется картиной обычного ларингита. Исследование пуговчатым зондом может обнаружить признаки деструкции хрящевого каркаса гортани.
- Лабораторная диагностика. При подозрении на туберкулез гортани направлена на выявление микобактерий туберкулеза путем проведения анализа мокроты на КУБ, ПЦР-исследования мокроты и ее бактериологического посева. Для исключения сифилитической природы поражения гортани выполняют RPR-тест. В сомнительных случаях показана эндоскопическая биопсия гортани с последующим гистологическим исследованием материала. Методы выбора - специфические тесты крови на туберкулез: T-SPOT и квантиферон-тест.
- Дополнительная инструментальная диагностика. Вспомогательным диагностическим методом при туберкулезе гортани является исследование голосовой функции: фонетография, определение максимальной фонации, электроглоттография. Стробоскопия выявляет нарушение подвижности голосовых связок, выраженность которой зависит от степени поражения перстне-черпаловидных суставов и мышц гортани. С целью оценки распространенности связанных с туберкулезом гортани деструктивных процессов проводят КТ и рентгенографию гортани, УЗИ тканей шеи.
Туберкулез гортани необходимо дифференцировать от поражений гортани при других заболеваниях (сифилис, СКВ, гранулематоз, дифтерия), доброкачественной опухоли гортани, склеромы и рака гортани.
Лечение туберкулеза гортани
Консервативная терапия
Туберкулез гортани подлежит общему и местному лечению. Общее лечение заключается в мероприятиях, направленных на борьбу с инфекцией, и хирургических вмешательствах с целью устранения первичного туберкулезного очага. Проводится массивная антибиотикотерапия с применением канамицина, стрептомицина, рифампицина, рифабутина, циклосерина; противовоспалительная терапия глюкокортикостероидами (метилпреднизолон, гидрокортизон, дексаметазон), иммуномодулирующее лечение, витаминотерапия. В комбинации с антибиотиками успешно применяются синтетические антибактериальные препараты (фтивазид, метазид, изониазид). В зависимости от характера кашля и мокроты назначают муколитики и стимуляторы моторики дыхательных путей. Местное лечение при туберкулезе гортани имеет симптоматический характер. Оно может включать ингаляционную терапию, применение обезболивающих аэрозолей.
Хирургическое лечение
Если туберкулез гортани сопровождается ее выраженным стенозом, производят трахеостомию. При выраженных деструктивных изменениях может потребоваться резекция гортани с последующим проведением реконструктивной операции для ее восстановления. При мучительном болевом синдроме, распространяющемся на ухо, показано пересечение верхнего гортанного нерва на стороне поражения. С целью удаления первичного очага инфекции при туберкулезе гортани возможно проведение кавернотомии или резекции легких (сегментэктомии, лобэктомии, билобэктомии).
Туберкулез легких
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза - чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
- Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий бе�.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез �.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивн�.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетн�.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. As.
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Кра.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определя�.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых �.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в .
Определение ДНК возбудителей туберкулеза: комплекса микобактерий: M. tuberculosis, M. bovis, M. bovis BCG, M. microti, M. africanum в мокроте, смывах с бронхов, лаважной жидкости методом полим.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Синонимы: Анализ крови на туберкулез; Квантифероновый тест. TB-Feron IGRA; Quantiferon test QuantiFeron-TB - immunodiagnosis of tuberculosis infection. Краткое описание исследования «Квант�.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
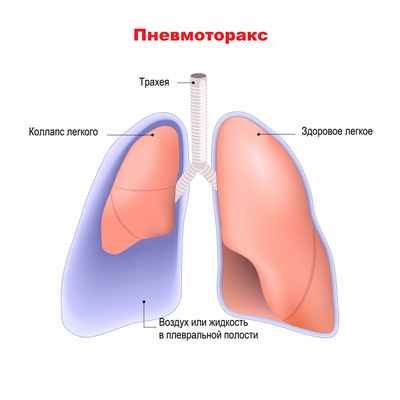
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Клинические рекомендации «Туберкулез у взрослых. Разраб.: Российское Общество Фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей. Разраб.: Российское Общество Фтизиатров. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:
