Синдром диспластических невусов (атипичных родимых пятен)
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Злокачественные заболевания кожи составляют около четверти от всех злокачественных опухолей. Меланома в структуре онкологической заболеваемости составляет только 3%. В среднем каждый человек имеет не менее 20 родимых пятен (так называемые родинки, невусы), но ежегодно только 7 человек из 100 тысяч заболевают меланомой. Между тем, меланома является серьезной проблемой из-за своей высочайшей способности к метастазированию.
Кожный покров легко доступен для осмотра, несмотря на это, запущенные формы злокачественных новообразований кожи не редкость. Высокий риск заболевания имеют люди с наследственным или спорадическим синдромом диспластического невуса, которые должны наблюдаться онкологом в течение жизни. Солнечный ожог в детском возрасте и экспозиция к ультрафиолету (солярии или искусственные UV-B лучи) без соответствующей защиты являются дополнительными факторами риска.
Меланомой называется опухоль, клетки которой обладают способностью образовывать пигмент меланин, поэтому она в большинстве случаев имеет темную окраску. Опухоль развивается из клеток меланоцитов, которые являются дериватами (производными) нейральной полоски, и в эмбриональном периоде мигрируют в кожу, глаз, центральную нервную систему. Меланоциты ответственны за окраску кожи, радужки и пр.
Диагностика заболевания
Заболевание имеет выраженные характерологические особенности, поэтому первичный диагноз ставится уже при осмотре практически невооруженным глазом.
Ведущие признаки меланомы (правило ФИГАРО):
- Форма выпуклая, приподнята над уровнем кожи;
- Изменение размеров, ускорение роста;
- Границы неправильные, края изрезанные;
- Ассиметрия;
- Размеры крупные (более 6 мм);
- Окраска неравномерная, беспорядочно расположенные коричневые, черные, серые, розовые, белые включения.
Но всё-таки окончательный диагноз выставляется только после морфологического исследования. В отличие от других опухолей, при которых позволяется для исследования брать только небольшой кусочек ткани из всего массива опухоли, при подозрении на меланому всегда удаляется вся опухоль. Выполняется так называемая полная эксцизионная биопсия с отступом 2 мм от края опухолевого ообразования. Гистологическое заключение должно соответствовать классификации ВОЗ и включать в себя максимальную толщину опухоли в миллиметрах (по Breslow), уровень инвазии (по Clark I-V), расстояние до краев резекции, наличие изъязвления и признаков регрессии. Полнота гистологического исследования очень важна для определения лечебной тактики. При подозрении на меланому с первого дня диагностика и лечение должно проходить только в специализированном онкологическом отделении.
Классификация
По гистологическому варианту и распространенности опухоли
- Поверхностная (поверхностно-распространенная форма) меланома – составляет 70% всех меланом. Чаще располагается на спине и голенях. Средний возраст больных – 50 лет. Опухоль с неровными краями, окраска варьирует. Растет медленно. Прогноз, как правило, благоприятный.
- Узловая меланома встречается в 15% случаев. Синего цвета, без определенной локализации, встречается в пожилом возрасте. Прогноз неблагоприятный.
- Лентиго-меланома - редкая форма, составляет 5%, встречается в пожилом возрасте, развивается на открытых участках тела, часто развивается из злокачественного лентиго.
- Акральная лентигиозная форма (10% всех меланом) встречаются в старшем возрасте. Опухоль с неровными краями, черного цвета, может быть беспигментной. Растет медленно в радиальном направлении, обычно локализуется на ладонях, подошвах. Прогноз зависит от степени инфильтрирующего роста опухоли.
- Меланома слизистых.
- Меланома, растущая из врожденного невуса - доброкачественного пигментного образования. Невоклеточный невус выявляют уже при рождении или в течение первого года жизни.
- Меланома, растущая из диспластического невуса – пигментное образование, гистологически представленное беспорядочной пролиферацией атипичных меланоцитов.
Стадирование и оценка прогноза
Для исключения сателлитных образований (отсевов опухоли на небольшом расстоянии от материнского узла) и метастазов необходим общий осмотр пациента. Также обязательно выполнение рентгенографии грудной клетки, УЗИ органов брюшной полости и регионарных лимфатических узлов, общего анализа крови, определение уровня ЛДГ и щелочной фосфатазы в сыворотке крови. Последующие радиологические тесты проводятся по клиническим показаниям. ПЭТ-исследование не имеет преимуществ на этапе первичного стадирования процесса у больных с клинически локальными стадиями меланомы.
Распределение больных по группам риска проводится в соответствии с шестой классификацией AJCC (2002) и основано на толщине (по Breslow) первичной опухоли, наличии изъязвления, метастазов в периферические узлы или органы.
Лечение
Лечение меланомы заключается в иссечении опухоли и регионарных лимфатических узлов при наличии признаков их поражения. Опухоль не обладает высокой чувствительностью к лекарственному воздействию, но для некоторых вариантов меланомы обязательна профилактическая химиотерапия или иммунотерапия. Чувствительность меланомы к лучевой терапии крайне низка.
Синдром диспластических невусов (атипичных родимых пятен)
Синдром диспластических невусов (атипичных родимых пятен)
Синонимы: синдром атипичных родимых пятен.
Определение. Заболевание, характеризующееся наличием множественных диспластических невусов и опасностью развития у пациентов меланомы кожи. Выделяют две формы заболевания: наследственная (син.: синдром В—К родимых пятен), при которой имеются генетические нарушения, и ненаследственная (спорадическая).
Историческая справка. В 1978 г. W.H.Clark и соавторы впервые выделили это заболевание под названием «В-К mole syndrome» (от англ. mole — родинка) — «синдром В—К родимых пятен». Синдром был назван так по первым буквам фамилий двух больных, которые вместе имели 7 меланом кожи.
Авторы наблюдали за членами 6 семей с фамильной меланомой кожи. Они отметили у 37 представителей этих семей многочисленные родимые пятна, которые относительно часто становились источником меланомы. Термин «диспластический невус» впервые предложен M.H.Greene с соавторами в 1980 г..
В том же году D. Е. Elder с соавторами предложили название «синдром диспластического невуса». В 1992 г. согласительной конференцией Национального института здоровья США предложен термин «синдром семейных атипичных родимых пятен». В Международной гистологической классификации опухолей кожи 2006 г. используется термин «синдром диспластических невусов».
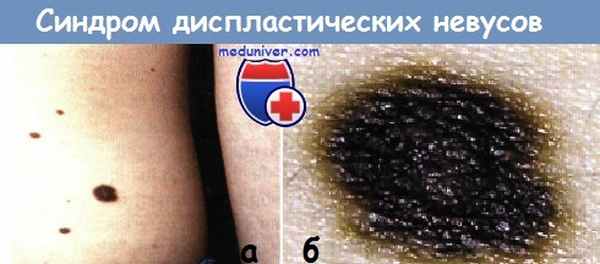
а - Синдром диспластических невусов у пациента 21 года.
У пациента множественные очаги поражения различных размеров, большинство из которых имеют размеры не менее 5 мм.
Невусы похожи друг на друга и имеют 4 клинических признака дисплазии.
б - Крупный план диспластического невуса у пациента с соседней фотографии (а).
Этиология и патогенез. В семьях с наследственной формой синдрома диспластических невусов обнаружены наследуемые мутации в гене-супрессоре опухолевого роста CDKN2a (первичный продукт — протеин р16, локус — 9р21), прото-онкогене CDK4, 12q13. Активизирует соматические мутации в коже (преимущественно генов PTEN и BRAF) с развитием меланоцитарных образований от УФО. Кроме того, клоны мутантных меланоцитов могут активизироваться под влиянием иммунодепрессантов. Наследование по аутосомно-доминантному типу с вариабельной экспрессивностью и неполной пенетрантностью.
Частота. В отличие от единичных диспластических невусов, которые выявляются у людей довольно часто (по некоторым данным до 20%), синдром диспластических невусов наследственный встречается редко. Распространенность спорадических (не семейных) множественных диспластических невусов неизвестна.
Возраст и пол. Первые диспластические невусы возникают в раннем детстве. Характерные признаки наблюдаются в период полового созревания. В дальнейшем продолжают появляться на протяжении многих лет, изредка до глубокой старости. Пол значения не имеет.
Поражения кожи. При синдроме диспластических невусов определяются множественные приобретенные меланоцитарные невусы, среди которых встречаются единичные или множественные диспластические невусы (иногда до нескольких сотен).
Диагноз. Устанавливается при существовании диагностических критериев: наличие множественных меланоцитарных приобретенных невусов, среди которых имеются диспластические; определенных гистологических признаков диспластических невусов. Кроме того, наследственная форма заболевания устанавливается при наличии у одного или нескольких родственников первой или второй степени родства меланомы и/или множественных приобретенных меланоцитарных невусов (в том числе диспластических), а также после выявления мутаций путем анализа ДНК.
Сочетание со злокачественными опухолями. Из диспластических невусов может развиться, как правило, поверхностно распространяющаяся меланома. Развитие меланомы возможно не только в зоне диспластического невуса, но и de novo. При наследственной форме синдрома диспластических невусов могут встречаться различные висцеральные злокачественные опухоли: рак поджелудочной и молочной желез, рак легких и другие. Они возникают в среднем и пожилом возрасте. Отмечается также повышенный риск возникновения внутриглазной меланомы.
Течение и прогноз. Для группы лиц с множественными диспластическими невусами риск развития меланомы достигает 6%, если у других членов семьи не выявлялась меланома, и 15%, если опухоль имела место в семейном анамнезе. Риск возникновения меланомы в течение жизни составляет 100% у лиц с диспластическим невусом при наличии ее в семейном анамнезе у родственников второй и особенной первой степени родства. У некоторых членов родословной с меланомой диспластические невусы могут отсутствовать. Синдром подразделяют на типы А, В, С, D1 и D2, риск меланомы возрастает от А к D2.
Профилактика возникновения меланом. Мероприятия: осмотры всего кожного покрова (при наследственной форме — каждые 3 месяца, при спорадической — каждые 6-12 месяцев); выявление кровных родственников с диспластическими невусами и меланомой; регулярный осмотр у офтальмолога (исключение внутриглазной меланомы); фотографирование диспластических невусов со вспышкой для наблюдения в динамике.
Лечение. Иссекают невусы при возникновении клинических признаков трансформации в меланому у пациентов независимо от пола, а также нестабильные диспластические невусы у женщин перед беременностью. В дальнейшем обязательно проводят гистологическое исследование удаленных пигментных образований.
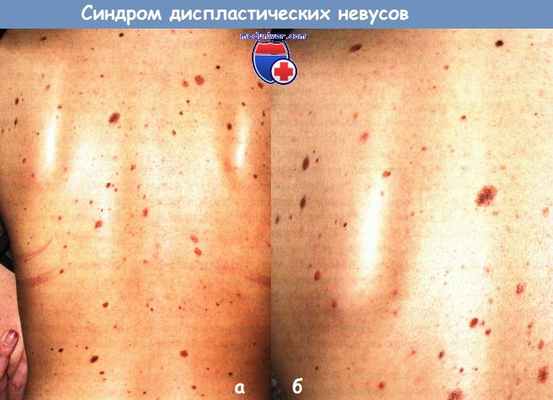
а - Множественные обычные и диспластические меланоцитарные невусы в области спины у пациентки 28 лет.
У родственников первой степени родства такого количества невусов не отмечалось.
б - Лопаточная область справа у пациентки с соседней фотографии (а).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пигментные невусы
Пигментные невусы — это доброкачественные скопления пигментных клеток на кожных покровах. К ним относятся родинки, родимые пятна.
Различная концентрация меланина в пигментных невусах дает большое разнообразие цветов — от желтовато-рыжего до черного. Они могут быть плоскими или немного выпуклыми, а их поверхность бывает гладкой, бугристой, складчатой или папилломатозной. Некоторые их таких родинок покрыты волосами.
У младенцев невусы бывают крайне редко, они начинают проявляться позднее, особенно в юном возрасте, а с годами их количество увеличивается.
Размер варьируется от едва заметных родинок до невусов-гигантов. У таких гигантских невусов есть печальный шанс перерасти в меланому. Чем больше невус, тем быстрее происходит это превращен.
Виды невусов
Диспластические невусы — это пигментные пятна необычной конфигурации с нечеткими краями, окраска их изменяется от рыжевато-коричневой до бурой на розовом фоне. Впервые на них обратили внимание из-за их нестандартного вида и потому, что они передаются по наследству. Диспластические невусы достигают до 10 мм в диаметре.
Пограничный пигментный невус. Особенностью является то, что его меланоцитарная активность повышена. Внешне он похож на плоский узелок черного цвета диаметром 1 см с сухой и гладкой поверхностью.
Важным отличительным моментом является полное отсутствие волос. Иногда пограничный невус может представлять из себя пятно с ровными волнистыми краями. Конкретных мест расположения он не имеет. Этот невус встречается и на лице, и на шее, и на туловище. Как правило, пограничный невус бывает врожденным, но может появиться даже в период полового созревания.
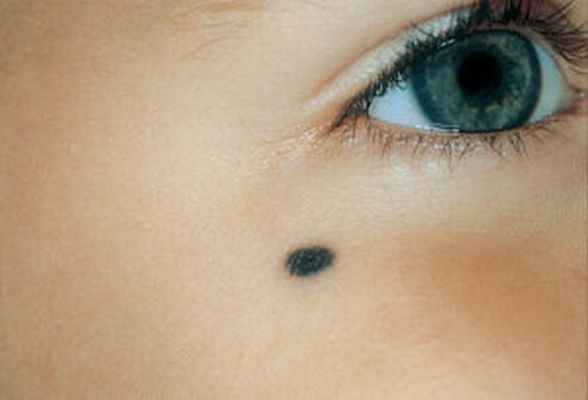
Голубой невус — это узел сине-голубого цвета округлой формы с плотной консистенцией. Его гладкая поверхность не имеет волос.
Он характерен мощными скоплениями меланина в дермальных слоях, отсюда и происходит его голубоватый цвет. Узелок размером 0,5 см. Встречается голубой невус в основном на лице, конечностях, ягодицах, а также в ротовой полости.
Голубой невус особенно распространен среди жителей азиатских республик. Появляется он после полового созревания. Голубой невус стоит в ряду меланомоопасных, т.к. были зафиксированы случаи развития меланомы на месте данного невуса.
Гигантский пигментный невус — бывает только врождённым. Его рост пропорционален росту ребенка. Он может покрывать туловище, шею и другие области. Поверхность невуса, состоящая из бугров, бородавок и трещин, имеет волосяной покров. Цвет варьирует от серого до неоднородного бурого. Перерастание в злокачественную опухоль происходит в 10% случаев.
Папилломатозный невус отличается поверхностью, состоящей из бугров и неровностей. Часто его можно обнаружить на волосяном участке головы. Отличается большими размерами (несколько сантиметров) и неправильными очертаниями. Цвет колеблется от цвета кожи до темно-коричневого.
Внутридермальный невус. Это самое обычное родимое пятно, которое можно увидеть у каждого человека. Находятся они на коже и слизистых оболочках. Эти невусы могут быть как врождённые, так и могут образовываться в утробе матери. Большинство людей не считают родимое пятно косметическим неудобством.
Тревожные сигналы
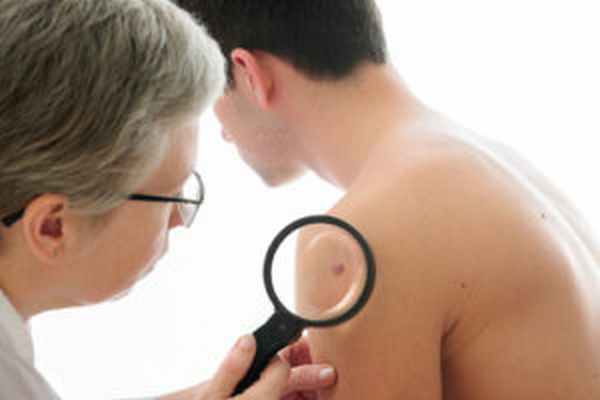
У обладателей небольшого врожденного невуса риск перерождения его в меланому равен примерно 5%. А преобразование гигантского невуса в меланому происходит в 40%.
Очень опасны и нежелательны механические повреждения — сдирания, расчесывания, а также радиационные — загорание под прямыми солнечными лучами и походы в солярий.
Надо насторожиться, если:
- пигментное пятно увеличилось в высоту или в ширину
- родинка потеряла четкие очертания
- родимое пятно поменяло свой цвет, став более или менее ярко выраженным
- на поверхности невуса появились узелочки, корочки, а также он начал кровоточить
- в паху, подмышками на шее увеличились лимфоузлы
В каких случаях пигментные невусы подвергаются удалению в целях профилактики?
- лучше удалять невусы в детские годы до полового созревания
- если родинка расположена там, где ее можно случайно сорвать или повредить
- размер невуса составляет больше 1,5 см
- цвет родинки коричневый или черный
Своевременно удаленная родинка с вышеперечисленными признаками не позволит образоваться злокачественной опухоли в этом месте.
Удаление пигментных невусов — одна из операций, проводимых в сети московских клиник «Диамед». Врачи с большим опытом смогут безболезненно избавить своих пациентов от кожных образований. Процедура проводится в клиниках «Диамед Марьина Роща»
Подбором медикаментов для лечения пигментного невуса занимается только врач и строго в индивидуальном порядке, основываясь на типе, возрасте и особенностях организма пациента.
Способы удаления пигментных невусов
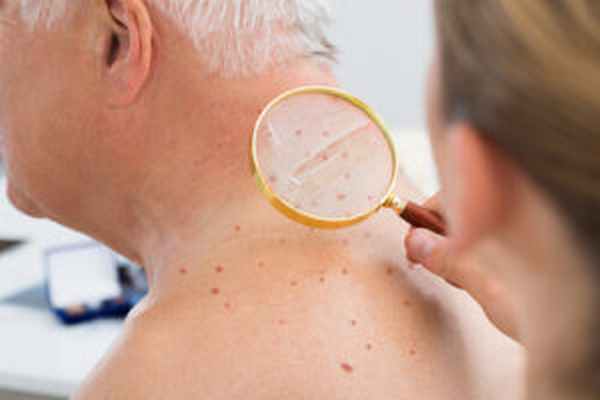
- Небольшие невусы удаляются при помощи лазера. Здесь используется местная анестезия и за одно посещение можно удалить сразу множество небольших невусов. В месте удаления появляется корочка, которая отпадет дней через семь. Следов практически не видно, поэтому лазерный метод используется при удалении лицевых родинок.
- К невусам больших размеров применяется хирургическое иссечение. Операцию проводят под местным или общим наркозом с наложением швов.
Решение о методе лечения принимается в результате исследования невуса. В некоторых случаях требуется консультация онколога. При применении хирургического иссечения новообразование отправляют на гистологию, чтобы определить — не меланома ли это.
Никогда нельзя самостоятельно удалять родинки и родимые пятна. Это чревато заражением и прочими неприятностями.
Условно пигментные невусы можно разделить на четыре категории по их размерам:
- маленькие (до 1,5см)
- средние (до 10 см)
- большие (до 20 см)
- гигантские (более 20 см)
Достаточно редко встречаются множественные пигментные невусы (5%). Такой невус состоит из большого очага и небольших пигментных пятнышек и поражает нижнюю часть тела, конечности, спину и грудь.
Виды пигментного невуса
Гистологическое исследование подразделяет пигментные невусы на следующие типы:
- смешанные
- эпидермальные
- дермальные
- веретеноклеточные
- голубые
Для определения врожденности невуса надо провести анализ на наличие невусных клеток в подкожной жировой клетчатке.
От невуса к меланоме кожи
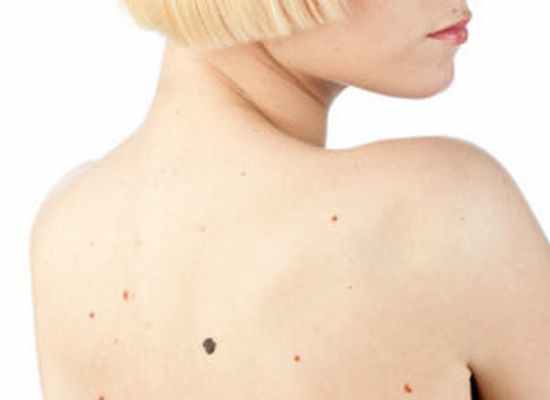
Меланома — злокачественная опухоль, происходящая из меланоцитов. Меланома кожи может развиться как из эпидермальных меланоцитов нормальной кожи, так и из родимых пятен.
В последнее время случаи возникновения меланомы участились, особенно у женщин в возрасте до 40 лет. Меланому называют «Королевой опухолей» за быстрое метастазирование — заболевший погибает за несколько месяцев.
Меланома произрастает над кожей, вдоль ее поверхности и в глубину. Чем глубже проникают тяжи опухоли, тем страшнее прогноз.
Симптомы меланомы
Сначала меланома представляет собой темное пятно, немного возвышающееся над поверхностью кожи. Вырастая, она становится похожа на экзофитную опухоль, которая в дальнейшем может изъязвляться.
Распознать меланому можно по трем признакам:
- темный цвет
- блестящая поверхность
- способность распадаться
Это объясняется накоплением пигмента, поражением эпидермального слоя и хрупкостью образования.
При этом пациенты жалуются на кровоточивость, жжение, зуд или боль в районе опухоли.
Атипичные невусы
Атипичные родинки – невусы с несколько отличной клинической и патоморфологической картиной (нарушение архитектоники и атипия меланоцитов). У некоторых больных имеется только один или несколько атипичных невусов, у других пациентов образования множественные. Хотя большинство меланом возникают de novo, некоторые из них развиваются из атипичных родинок. Факторы риска возникновения меланомы включают увеличение количества атипичных невусов и увеличение воздействия ультрафиолетового излучения и солнца.
На данном изображении показан нетипичный невус с характерной неровной границей и меняющейся окраской.
Изображение предоставлено Мэри Шрейнер (Marie Schreiner), помощником врача.
На этом изображении показаны атипичные невусы с характерными границами неправильной формы и переменной окраской.
Изображение предоставлено Мэри Шрейнер (Marie Schreiner), помощником врача.
На данной фотографии показана округлая родинка с неровными границами.
DR P. MARAZZI/SCIENCE PHOTO LIBRARY
Склонность к развитию атипичных невусов может наследоваться (аутосомно-доминантно) или быть спорадической, без явной семейной ассоциации. Синдром семейных атипичных невусов и меланомы констатируется, если имеются множественные атипичные невусы и меланома у ≥ 2 родственников 1-ой линии. Эти больные имеют значительно повышенный риск развития меланомы (в 25 раз).
Симптомы и признаки атипичных невусов
Атипичные невусы часто крупнее остальных невусов ( > 6 мм в диаметре) и имеют преимущественно округлые очертания (в отличие от многих меланом), однако границы образования нечеткие и имеется умеренная асимметрия. В отличие от них, меланомы имеют большую неровность цвета и могут иметь области, которые являются красными, синими, беловатыми или депигментированными с внешним видом шрама или рубца.
Диагностика атипичных невусов
Регулярные объективные обследования
Атичные невусы нужно дифференцировать от меланомы. Особенностями, по которым можно предположить меланому, являются:
A: Асимметрия - асимметричный внешний вид
Б: Бордюр - неровные границы (то есть не круглые или овальные)
В: Вкрапление - изменение цвета невоидной опухоли, необычные цвета или цвет значительно отличается или темнее, чем цвет других невоидных опухолей пациента
Д: Диаметр— > 6 мм
Г: Эволюция - новая невоидная опухоль у пациента > 30 лет или изменения невоидной опухоли
Хотя клиническая картина иногда может указывать на наличие атипических невусов (см. таблицу Характеристики типичных и атипичных невусов Характеристики атипичных и типичных невоидных опухолей ), визуальная дифференциация между атипичными невусами и меланомой остается сложной. Для диагностики и определения степени атипичности необходимо проводить биопсию наиболее подозрительного образования. Биопсия должна захватывать всю широту и глубину поражения; в большинстве случаев идеальной считается эксцизионная биопсия.
Больных с множественными атипичными родинками и отягощенных личным или семейным анамнезом по меланоме следует регулярно обследовать (например, при меланоме у родственников необходим ежегодный осмотр, при меланоме в анамнезе у больного осмотр должен проводиться чаще). Некоторые дерматологи наблюдают пигментные пятна меланоцитарных поражений с помощью ручного инструмента, известного как дерматоскоп. Дермоскопия позволяет дерматологу видеть структуры, не видимые невооруженным глазом. При проведении дермоскопии можно выявить некоторые признаки высокого риска, указывающие на меланому (например, сине-белый ободок, нерегулярные точки и глобулы, нетипичная пигментная сеть, обратная сеть).
Лечение атипичных невусов
Удаление путем иссечения или срезания (по желанию)
Полная резекция поражений высокой степени атипии
Профилактическое удаление всех атипичных невусов не предотвращает возникновение меланомы, поэтому проводить его не рекомендуется. Тем не менее, удаление атипичного невуса оправдано при любом из этих условий:
Пациент, в анамнезе которого есть информация о возникновении меланомы (напр., возникновение меланомы в прошлом у члена семьи или у самого пациента).
Пациент не может гарантировать тщательное последующее наблюдение.
При дерматоскопии обнаружен невус с признаками повышенного риска развития меланомы.
Невус, который находиться в таком месте, что делает мониторинг поражения трудным или невозможным для пациента.
Профилактика атипичных невусов
Защита от солнца (т.е. солнцезащитная одежда, солнцезащитный крем, нахождение в тени во время наибольшей активности солнечных лучей)
Фотографирование всей поверхности тела
Иногда наблюдение за членами семьи
Пациенты с атипичными родинками должны избегать сильной инсоляции и использовать защиту от солнца Профилактика Кожа может реагировать на солнечный свет хроническими (например, дерматогелиоз [фотостарение], актинический кератоз) или острыми (например, фоточувствительность, солнечный ожог) изменениями. Прочитайте дополнительные сведения . Пациентам, которые тщательно соблюдают защиту от солнца, нужно рекомендовать дополнительный прием достаточного количества витамина D. Также их следует обучить самообследованию кожи для выявления изменений имеющихся родинок и распознавания признаков меланомы. Фотографирование всего тела может помочь обнаружить новые невусы и отслеживать изменения, происходящие с существующими невусами. Рекомендуются последующие регулярные осмотры.
Если у больного отягощен анамнез по меланоме (развившейся из атипичных невусов или de novo) или другим ракам кожи, необходимо обследовать родственников 1-ой линии. Больные из семей, склонных к развитию меланомы (например, ≥ 2 родственников 1-ой линии с меланомой кожи), подвержены высокому риску развития меланом в течение жизни. Следует обследовать всю кожу (включая волосистую часть головы и половые органы) членов семьи с высоким риском развития меланомы как минимум единожды для определения риска и необходимости последующих обследований.
Основные положения
Риск меланомы выше, если у пациентов большое количество атипичных невусов, повышен контакт с солнечными лучами или выявлен синдром семейных атипичных невусов и меланомы.
Из-за сложности клинической дифференциации с меланомой, необходимо провести биопсию наиболее подозрительных на вид атипичных невусов.
Необходимо внимательно следить за пациентами с атипичными невусами, особенно за теми, у кого более высокий риск меланомы, и проводить фотографирование всего тела.
Пациентам высокого риска рекомендуйте средства защиты от солнца (обогащенные витамином D) и регулярные самообследования.
Проведите осмотр всего тела всех родственников 1-й степени родства пациентов, имеющих меланому.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Диспластический невус
Диспластический невус – пигментное новообразование кожи, имеющее тенденцию к малигнизации. Клинически выглядит как родинка разной величины с причудливыми границами, неоднородно окрашенная в коричневые и чёрные тона. Диспластический невус имеет плоскую поверхность или чуть возвышается над уровнем здоровой кожи по центру. Не имеет типичной локализации, ограничения количества высыпавших элементов. Предварительный диагноз ставят на основании осмотра и дерматоскопии; заключительный возможен только с учётом данных гистологического исследования после радикального иссечения опухоли. Прогноз зависит от своевременности диагностики и лечения.
Общие сведения
Диспластический невус – невоидная опухоль, входящая в группу родимых пятен, способных трансформироваться в злокачественное новообразование. Заболевание не имеет гендерных, возрастных различий, не передается по наследству (передаётся только предрасположенность к наследованию). Встречается у 5% белого населения планеты. Особое значение меланоцитарных доброкачественных опухолей заключается в том, что отдельные их разновидности служат маркерами меланомы при тестировании пациентов с предраком кожи, риском рецидива злокачественной опухоли, помогая выявлять тех, кому показана профилактическая терапия.
В современной дерматологии существует целая школа, занимающаяся подобными экспериментами, основоположниками которой стали учёные Питсбургского университета (США, штат Пенсильвания). Суть проведённых изысканий состоит в открытии двух специфических белков – маркеров меланомы, самой злокачественной опухоли кожи. В процессе изучения влияния интерферонов на организм пациентов, был констатирован факт связи высокого уровня активности белков STAT1 и STAT3 с уровнем активности предрасположенных к малигнизации родинок, подтверждён лечебный эффект интерферонотерапии путём корректировки уровня этих белков высокими дозами интерферонов.
Причины диспластического невуса
Диспластический невус – результат локальной миграции меланоцитов под воздействием неясных до конца экзо- и эндогенных причин. Клетки, вырабатывающие меланин, определяющий цвет кожи, содержатся в эпидермисе, дерме. Физиологическая роль меланина заключается в защите кожи от избытка солнечных лучей. Поскольку в такой защите нуждается весь кожный покров, меланин распределяется в слоях кожи равномерно. Однако у пациентов с наследственной предрасположенностью к невусообразованию, передающейся по аутосомно-доминантному типу, в период внутриутробного развития плода или сразу после рождения происходит направленная миграция клеток, переполненных меланином. Формируются семейные диспластические невусы – миллиметровые образования, которые становятся заметными в период гормональной перестройки организма, увеличиваясь в размерах до 5 см.
Возникновение спорадических родинок происходит по-другому. Прежде всего, под действием ультрафиолета, вызывающего мутацию меланоцитов, из-за вируса папилломы человека, заставляющего меланоциты делиться с удвоенной скоростью. Причиной роста меланоцитов, их точечной миграции является гормональная перестройка организма (беременность, половое созревание). Вероятно, определённую роль в возникновении диспластического невуса играет снижение местного и общего иммунитета.
Классификация диспластического невуса
Диспластические невусы делят на две группы в зависимости от формы, размера, степени возможной малигнизации:
1. Спорадические диспластические невусы – приобретённые предшественники меланомы:
Типичная форма – новообразование разных оттенков коричневого цвета, возвышающееся над поверхностью кожи по центру («яичница-глазунья»): минимального размера (от 1 мм до 1,5 см), среднего размера (от 1,5 см до 10 см), большого размера (от 10 до 20 см), гигантского размера (более 20 см).
Форма лентиго – новообразование кожи с плоской поверхностью коричнево-бурого, чёрного цвета: среднего размера (до 10 см), большого размера (до 20 см).
Кератолитическая форма – новообразование с бугристой поверхностью светло-коричневого цвета: среднего размера (до 10 см), большого размера (до 20 см).
Эритематозная форма – новообразование в виде розоватого родимого пятна: большого размера (20 см), гигантского размера (более 20 см).
2. Семейные диспластические невусы (синдром множественных диспластических невусов) – результат наследственной предрасположенности, при которой все члены семьи, даже не имеющие подобных образований на коже, входят в группу риска развития меланомы.
Спорадическая (одиночная), приобретённая форма, увеличивающая риск малигнизации невуса в 7-70 раз: диспластический невус без малигнизации в меланому (тип А); диспластический невус с малигнизацией в меланому (тип С).
Наследственно-семейная форма – результат передачи родственникам возможности меланоцитарной дисплазии под влиянием УФО: диспластический невус без малигнизации в меланому (тип В); диспластический невус с малигнизацией в меланому (тип D 1); диспластический невус с малигнизацией в меланому (тип D 2) - невус встречается у 2-х и более членов семьи, риск возникновения меланомы увеличивается в 1000 раз.
Симптомы диспластического невуса
Клинические проявления возникают на неизменённой коже. Основой диспластического невуса является скопление большого количества меланина в верхних слоях эпидермиса, дермы, обычно после гиперинсоляции. Пигментное пятно может быть единственным, может сопровождаться высыпанием новых пятен (от одного до нескольких сотен). Форма диспластического невуса всегда неправильная, границы имеют причудливые, нечёткие контуры. Поскольку скопление меланоцитов на всей поверхности пятна неоднородно, окраска соответственно пёстрая: где меланина мало преобладают светло-коричневые оттенки, где много – тёмно-коричневые, чёрные. Считается, что цвет родинки характеризует степень её возможной малигнизации: чем темнее невус, тем больше вероятность его озлокачествления.
Диспластический невус может иметь плоскую поверхность, бугристую, возвышаться над кожей только в центральной части, где располагается узелок. От других «сородичей» диспластический невус отличается своими изначально крупными размерами (до 1,0 см), нестандартной локализацией на груди, ягодицах, волосистой части кожи головы, способностью появляться на протяжении всей жизни человека. Субъективная симптоматика отсутствует.
Диагностика диспластического невуса
Клинический диагноз, предполагаемый на основании консультации дерматоонколога и результатов проведения дерматоскопии, в обязательном порядке должен быть подтверждён биопсией накожного элемента. Она может быть пункционной, когда специальной иглой под местной анестезией берётся ограниченный участок невуса, или тотальной - её проводят в диагностических и лечебных целях, удаляя под наркозом опухоль полностью. Отличительной гистологической особенностью диспластического невуса признана его способность к хаотичным разрастаниям в эпидермисе и дерме (атипичная пролиферация меланоцитов).
Альтернативным методом диагностики считают цитологическое исследование соскоба клеток или мазка-отпечатка с поверхности опухоли. В сложных случаях подключают иммуногистохимию – самый достоверный метод исследования биоптата, позволяющий выявить фенотип опухоли. Дифференцируют диспластический невус с другими доброкачественными новообразованиями, меланозом Дюбрея, меланомой. Поскольку диспластический невус является переходной формой между доброкачественной опухолью и злокачественной меланомой, крайне важно знать первые признаки его озлокачествления. Любой рост диспластического невуса – повод немедленного обращения к дерматологу; зуд, появление розовой каймы по периферии родинки, изменение окраски новообразования, уплотнение располагающейся рядом здоровой кожи, асимметричная поверхность самой опухоли – первые указания на малигнизацию процесса.
Лечение и профилактика диспластического невуса
Лечение заключается в радикальном удалении новообразования кожи, зависит от своевременности обращения, полноты обследования, интерпретации результатов дерматологом. Перед удалением невус исследуют в лучах лампы Вуда, чтобы точно определить границы удаляемого участка кожного покрова, избежать рецидива. Если на теле пациента находятся единичные диспластические невусы (как новые, так и старые), они удаляются специалистом с последующим диспансерным наблюдением в течение всей жизни. Множественные невусы радикальному иссечению не подлежат. Пациентам назначают аппликации 5% фторурацила с профилактическим контрольным обследованием каждые 6 месяцев (особенно беременным, в период гормональной перестройки, приёма пероральных контрацептивов). Возможно назначение курса интерферонотерапии.
Специфической профилактики не существует, следует с осторожностью относиться к пребыванию на солнце. Для недопущения малигнизации необходимо регулярное обследование у дерматолога каждые 6 месяцев. Раннее выявление меланомы – гарантия сохранения жизни. Прогноз зависит от стадии процесса и наследственной предрасположенности.
Читайте также:
