Синдром Казабаха-Мерритта - диагностика, лечение
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Коагулопатии – это гематологические синдромы, характеризующиеся нарушением гемостаза по типу гипо- или гиперкоагуляции. Расстройства гемокоагуляции проявляются геморрагическим синдромом (кровотечениями из носа, десен, ран, подкожными геморрагиями), тромбозами различной локализации. Коагулопатии диагностируются по данным гематологических исследований: ОАК, коагулограммы, факторов свертывания, тромбоцитов, аутоантител и др. Терапия зависит от нарушенного звена гемостаза, может включать гемотрансфузии, назначение глюкокортикоидов, витаминов, антикоагулянтов, проведение хирургического вмешательства.
МКБ-10
Общие сведения
Коагулопатии объединяют различные состояния, сопровождающиеся как снижением, так и повышением свертываемости крови. По статистике ВОЗ, около 5 млн. человек в мире страдает геморрагическим синдромом. Нарушения гемостаза лабораторно определяются у 66%, а клинически ‒ у 16% пациентов ОРИТ. С расстройствами гемокоагуляции в повседневной практике могут столкнуться не только специалисты в области гематологии, но и акушеры-гинекологи, педиатры, хирурги, травматологи, кардиологи. Коагулопатии значительно утяжеляют прогноз основных заболеваний, требуют оказания ургентной медицинской помощи.
Причины коагулопатии
Основным механизмом нарушений гемостаза выступает дисбаланс в свертывающей и противосвертывающей системах крови. Коагулопатии развиваются под влиянием наследственных, эндогенных и экзогенных факторов. Основные группы причин:
- Генетические предпосылки. Наследственные патологии гемостаза связаны с молекулярными дефектами плазменных и тромбоцитарных факторов свертывания, врожденными аномалиями сосудистой стенки. Дефицит факторов VIII и IX лежит в основе гемофилий, дефицит фактора Виллебранда ‒ в основе болезни Виллебранда, фактора VII – гипопроконвертинемии, фактора X – болезни Стюарта-Прауэра и т.д. Примером тромбоцитопатий служит тромбастения Гланцмана.
- Сопутствующие состояния. Влияние на функцию гемостаза оказывают гипокальциемия, гиповитаминоз К, гемодилюция, кровотечения. Коагулопатиями сопровождаются бактериальные (сепсис) и вирусные инфекции (гемоорагические лихорадки, COVID-19), онкопатологии (острый лейкоз), болезни печени (цирроз, синдроме Бадда–Киари), укусы змей семейства гадюковых.
- Фармакотерапия. Неправильный подбор дозировки антиагрегантов и антикоагулянтов приводит к тромбоцитопатиям и гипокоагуляции. Гиперкоагуляция является побочным эффектом КОК, кортикостероидов. Использование больших объемов коллоидных растворов для восполнения ОЦК может вызвать геморрагический синдром.
- Аутоиммунные реакции. В отдельную группу выделяют аутоиммунные коагулопатии, вызванные образованием антител к свертывающим факторам. Триггерами выступают перенесенные инфекции, вакцинация, инсоляция, радиация. Наиболее частыми и клинически значимыми в этом отношении являются антифосфолипидный синдром, идиопатическая тромбоцитопеническая пурпура, HELLP-синдром и др.
- Медицинские манипуляции. Риск развития гиперкоагуляции существует при контакте крови с искусственными материалами (клапанные протезы, внутрисосудистые стенты, аппараты ИК, ЭКМО и др.).
Патогенез
Основными структурно-функциональными компонентами гемостаза являются сосудистая стенка, форменные элементы крови и факторы свертывания плазмы. Первичный (сосудисто-тромбоцитарный) гемостаз осуществляется эндотелием и субэндотелием сосудов совместно с тромбоцитами. Вторичный (коагуляционный) гемостаз реализуется плазменными свертывающими и противосвертывающими факторами. Коагулопатии могут развиваться при патологии любого из этих звеньев.
Нормальная неповрежденная сосудистая стенка обладает антитромботическими свойствами, что обеспечивает беспрепятственную циркуляцию крови по сосудам. Различные патогенные факторы (бактериальные токсины, ЦИК, провоспалительные цитокины) вызывают повреждение эндотелия, в результате чего усиливаются его прокоагулянтные свойства.
Происходит усиленная адгезия и агрегация тромбоцитов, активация плазменных факторов при одновременном угнетении антикоагулянтных факторов и фибринолиза. Гиперкоагуляция ведет к формированию внутрисосудистых тромбов, ишемии тканей и инфарктам органов. При ДВС-синдроме развивается генерализованный тромбоз и полиорганная недостаточность.
Коагулопатии, протекающие по типу гипокоагуляции, могут быть вызваны заболеваниями сосудов (вазопатиями), снижением количества тромбоцитов (тромбоцитопенией) или их дефектами (тромбоцитопатией), дефицитом факторов свертывания, повышением антикоагулянтной или фибринолитической активности (гемостазиопатии). При этом развивается повышенная кровоточивость ‒ геморрагический синдром.

Классификация
По времени и причинам возникновения коагулопатические синдромы подразделяют на наследственные и приобретенные. По характеру изменений гемостаза дифференцируют гипокоагуляцию и гиперкоагуляцию. С учетом клинических проявлений различают следующие виды коагулопатий:
- Тромбофилические – характеризуются возникновением тромбозов и тромбоэмболий (АФС, полицитемия, геморрагический васкулит).
- Геморрагические – проявляются склонностью к спонтанным и посттравматическим кровотечениям (гемофилии, афибриногенемия, тромбастения Гланцмана, геморрагическая болезнь новорожденных и др.).
- Тромбогеморрагические – протекают с множественными тромбозами и геморрагиями (ДВС-синдром).
В зависимости от нарушенного звена свертывающей системы выделяют три класса приобретенных коагулопатий:
- Патологии тромбоцитарного гемостаза: болезнь Мошковица, болезнь Верльгофа, HELLP-синдром, тромбоцитопатии.
- Патологии коагуляционного гемостаза: передозировка антикоагулянтов, гемофилия, дефицит витамина К.
- Смешанные нарушения гемостаза: при болезнях печени, уремии, полиорганной дисфункции.
Также существует деление коагулопатий на следующие группы:
- вазопатии – поражение сосудистой стенки (болезнь Рандю-Ослера, синдром Казабаха-Мерритта, капилляротоксикоз);
- тромбоцитопатии – структурные и функциональные аномалии тромбоцитов (тромбастения Гланцмана, болезнь Виллебранда);
- тромбоцитопении – количественное уменьшение тромбоцитов (болезнь Верльгофа);
- гемостазиопатии – дефицит свертывающих факторов, повышенный фибринолиз (К-зависимые коагулопатии, патологии печени).
Симптомы коагулопатий
Синдром гиперкоагуляции
Гиперкоагуляционные синдромы характеризуются высоким риском тромбообразования. Клинические проявления могут полностью отсутствовать, тогда коагулопатия диагностируется только лабораторным путем. В других случаях отмечается быстрое свертывание крови при небольших ранениях, тромбирование венозных катетеров и игл при заборе крови.
Клиника симптоматических тромбозов зависит от вида и калибра закупоренного сосуда, локализации кровяного сгустка. Серьезную опасность представляют инфаркты органов: сердца, мозга, почек, кишечника, легких. Артериальные тромбозы приводят к инфаркту миокарда, ишемическому инсульту, окклюзии мезентериальных сосудов, гангрене конечностей, потере плода у беременных. Тромбозы глубоких вен являются источником тромбоэмболии легочной артерии.
Наиболее типичным клиническим признаком тромбоза является боль, зависящая от локализации тромба: головная боль в груди, животе, пояснице и т.д. Возможны слабость, одышка, онемение конечностей, судороги. Без своевременной медицинской помощи наступает необратимый некроз органа, нередко ‒ летальный исход.
Синдром гипокоагуляции
Геморрагические синдромы сопровождаются повышенной кровоточивостью. Кровотечения капиллярного типа проявляются образованием петехий и экхимозов на кожных покровах, носовыми кровотечениями, меноррагиями, иногда – внутримозговыми кровоизлияниями.
Гематомная кровоточивость приводит к кровоизлияниям в полости тела и мышцы. При коагулопатиях такого рода формируются болезненные подкожные гематомы, гемартрозы, гематомы забрюшинной области. Могут возникать желудочно-кишечные кровотечения, гематурия, длительное кровоистечение после ранений, экстракции зубов, хирургических операций.
Ангиоматозные кровотечения развиваются из аномальных сосудов: ангиом, телеангиэктазий, артериовенозных мальформаций. Васкулитно-пурпурной кровоточивости свойственно наличие геморрагической сыпи, воспалительной эритемы, нефрита на фоне системных васкулитов.
Следствием геморрагических коагулопатий является железодефицитная анемия. Одномоментная массивная кровопотеря может привести к геморрагическому шоку и смерти.

Диагностика
В диагностике коагулопатий принимают участие гематологи-гемостазиологи, кардиологи, иммунологи, флебологи и др. Основными диагностическими критериями являются лабораторные показатели различных звеньев гемостаза:
- Коагулогические тесты. Расширенная коагулограмма включает около 20 различных позиций: протромбиновое и тромбиновое время, МНО, ПТИ, время кровотечения, АЧТВ, этаноловый тест, фактор Виллебранда, антитромбин III, фибриноген, D-димер, плазминоген и др. Исследуется количество и морфология тромбоцитов. При необходимости выполняется тромбоэластография.
- Серологические тесты. При подозрении на АФС осуществляется поиск антител к бета-2-гликопротеину, кардиолипину, исследование АНФ, волчаночного антикоагулянта. При тромбоцитопенической пурпуре исследуют Ат к тромбоцитам, при васкулитах ‒ Ат к цитоплазме нейтрофилов.
- Другие гематологические тесты. Обязательно проводятся клинические анализы мочи и крови, биохимические исследования (кальций, витамин К, печеночные ферменты и др.). При различных коагулопатиях может потребоваться синдромальная генодиагностика, биопсия костного мозга с изучением миелограммы.
- Инструментальные исследования. Диагностика тромбозов осуществляется с помощью ультразвуковых (УЗДГ артерий и вен) и рентгеновских (ангиография) методов. При кровотечениях прибегают к эндоскопическим исследованиям (гастроскопия, колоноскопия, бронхоскопия, лапароскопия), эхографии (УЗИ забрюшинного пространства, суставов, мягких тканей).
Лечение коагулопатии
Терапия гиперкоагуляции
В лечении тромбозов находят применение антиагреганты, антикоагулянты непрямого и прямого действия, фибринолитические препараты, ангиопротекторы. При венозных тромбозах, ишемическом инсульте прибегают к регионарному катетерному тромболизису. С целью удаление из кровеносного русла ЦИК, токсинов, продуктов фибринолиза проводится плазмаферез, цитаферез. При коагулопатиях аутоиммунного генеза назначаются глюкокортикостероиды, цитостатики, иммуноглобулины.
Терапия гипокоагуляции
Для купирования коагулопатий, сопровождающихся кровотечениями, осуществляется местный и общий гемостаз. Во всех случаях, кроме симптоматического лечения, необходимо проведение этиопатогенетической терапии.
- Местный гемостаз. Для остановки капиллярных кровотечений применяются гемостатические губки, фибриновый клей, электрокоагуляция. Широко используется инъекционный гемостаз, склеротерапия, орошение гемостатическими растворами.
- Системная гемостатическая терапия. Для купирования кровотечений используются инъекции коагулянтов, витамина К, инфузии хлористого кальция, антифибринолитиков. Гемотрансфузии могут заключаться в переливании свежезамороженной плазмы, тромбоцитарной массы, тромбоконцентрата, криопреципитата.
- Хирургический гемостаз. При отсутствии эффекта от консервативной терапии прибегают к различным способам малоинвазивного (баллонная тампонада, эндоскопическое клипирование сосудов) или радикального хирургического гемостаза (спленэктомия, гистерэктомия и пр.).
Прогноз и профилактика
Любые нарушения гемостаза являются потенциально опасными для жизни. Однако при соблюдении всех мер предосторожности и следовании врачебным рекомендациям риск фатальных кровотечений и тромбозов минимален. Для предупреждения приобретенных коагулопатий не следует запускать хронические заболевания, бесконтрольно принимать лекарственные препараты, подвергаться избыточной инсоляции и другим неблагоприятным экзогенным воздействиям. Профилактика наследственных коагулопатий возможна только путем проведения генетического скрининга.
1. Приобретенные коагулопатии: современные подходы к дифференциальной диагностике и интенсивной терапии с позиции доказательной медицины/ Синьков С.В., Заболотских И.Б., Шапошников С.А.// Общая реаниматология. – 2007. – III; 5-6.
2. Гиперкоагуляционный синдром: классификация, патогенез, диагностика, терапия/ Воробьев А.И., Васильев С.А., Городецкий В.М., Шевелев А.А., Горгидзе Л.А. и др.// Гематология и трансфузиология. – 2016.
Синдром Казабаха-Мерритта
Синдром Казабаха-Мерритта (СКМ) — редкое педиатрическое заболевание, при котором гемангиома сочетается с тромбоцитопенией и коагулопатией потребления. Имеет неясную этиологию. При СКМ у ребенка возникает сосудистая опухоль большого размера, наблюдаются мелкие геморрагии, могут быть массивные кровотечения. Диагностика синдрома основана на оценке клинических проявлений, сонографии мягких тканей, исследованиях клеточного состава и свертывающей способности крови. Медикаментозное лечение проводится кортикостероидами, пропранололом. Хирургическая помощь нужна для уменьшения косметического дефекта и радикального удаления опухоли.
Синдром Казабаха-Мерритта встречается в современной педиатрии крайне редко, хотя один из его компонентов — доброкачественная сосудистая неоплазия — выявляется с частотой 1:1500 живых новорожденных. В медицинской литературе описано около 200 клинических случаев синдрома у детей первого года жизни, в другие возрастные периоды патология не развивается. Свое название заболевание получило благодаря американским ученым Казабах и Мерритт, которые в 1940 году описали связь между гигантской гемангиомой и тромбоцитопенией у младенца.
Причины
Этиологические факторы синдрома Казабаха-Мерритта не установлены. Некоторые специалисты считают, что болезнь обусловлена аутосомно-доминантным типом наследования. Существует теория о связи гемангиомы с гормональным фоном, поскольку заболевание чаще поражает девочек. К предрасполагающим факторам относят плохую экологию, действие тератогенных факторов при беременности, наличие у женщины экстрагенитальных патологий.
Большинство ученых полагают, что развитие синдрома вызвано чрезмерным накоплением и стазом тромбоцитов в кровеносных сосудах гемангиомы. Замедление кровотока в опухоли и повреждения эндотелия этой зоны провоцируют быстрое внутрисосудистое свертывание крови, для которого затрачивается большое количество специальных свертывающих факторов. В результате возникает коагулопатия потребления, которая усугубляет нарушения системы гемостаза.
Симптомы
Характерные сосудистые опухоли видны сразу после рождения ребенка или появляются в первые месяцы его жизни. Гемангиомы при СКМ преимущественно расположены на голове и туловище, в редких случаях они локализуются во внутренних органах, что затрудняет диагностику. Кожа над новообразованием красно-фиолетового оттенка, плотная и горячая на ощупь. При болезни Казабаха-Мерритта опухоли быстро увеличиваются в объеме, опережая рост ребенка.
Нарушение свертывания крови проявляется петехиями — мелкими красными высыпаниями на коже и слизистых, которые связаны с поражением внутрикожных капилляров. При массивной тромбоцитопении бывают кровотечения из пупочной ранки, желудочно-кишечного тракта. Изредка возникает кровоизлияние в гемангиому, из-за чего она увеличивается в размерах, становится напряженной, кожные покровы над неоплазией выглядя натянутыми и блестящими.
В большинстве случаев при синдроме Казабаха-Мерритта общее состояние младенца остается удовлетворительным, поскольку сосудистые образования практически не болят. Появление двигательного беспокойства, повышенной плаксивости, проблем со сном характерно для кровоизлияния в новообразование, вследствие чего ребенок ощущает боль и дискомфорт. У младенца может быть отставание в физическом развитии, медленный набор массы тела.
Осложнения
У страдающих синдромом Казабаха-Мерритта летальный исход наступает в 10-37% случаев, что обусловлено частыми геморрагическими осложнениями заболевания. У детей высокий риск развития ДВС-синдрома и профузного кровотечения в фазе гипокоагуляции. Реже возникают кровоизлияния в жизненно важные органы. Среди серьезных осложнений синдрома Казабаха-Мерритта выделяют гиперсистолическую сердечную недостаточность, полиорганную недостаточность.
Еще одна группа негативных последствий болезни — инфекционные осложнения. Они развиваются при изъязвлении поверхности гемангиомы, что сопровождается внедрением в рану патогенных микроорганизмов и нагноением. При этом есть риск распространения процесса с формированием флегмоны, началом сепсиса, септического шока. При локализации сосудистой опухоли на коже большую значимость приобретает косметический дефект.
Постановка диагноза синдрома Казабаха-Мерритта начинается с полного клинического осмотра младенца. При обследовании педиатр сразу же обнаруживает сосудистую опухоль, определяет ее границы и наличие осложнений. При детальном осмотре кожи выявляются петехиальные высыпания. Дальнейший план обследования включает инструментальные и лабораторные методы:
- УЗИ мягких тканей. Сонография рекомендована для оценки размеров и распространенности гемангиомы вглубь тканей, обнаружения тромбов и кровоизлияний в клетчатке. При подозрении на внутриорганную локализацию сосудистой неоплазии делают УЗИ органов грудной и брюшной полости, в ряде случаев требуется нейросонография.
- Анализы крови. В гемограмме обнаруживают гипохромную микроцитарную анемию, снижение уровня тромбоцитов — значение менее 40 г/л связано с явными клиническими проявлениями геморрагического синдрома. При проведении коагулограммы снижен ПТИ, удлиняется АЧТВ, присутствуют другие признаки нарушений свертываемости крови.
Лечение синдрома Казабаха-Мерритта
Консервативная терапия
Основу лечения синдрома Казабаха-Мерритта составляет гормонотерапия кортикостероидами, которые провоцируют развитие фибробластов в патологическом очаге. В неоплазии формируется соединительная ткань, сдавливающая сосуды и уменьшающая их кровенаполнение. Объем гемангиомы сокращается, кожный покров над ней бледнеет, снижается риск жизнеугрожающих кровотечений. Гормоны в педиатрической практике применяют по физиологической альтернирующей схеме или в режиме пульс-терапии.
Для успешного регресса сосудистого новообразования младенцу требуется 1-4 курса гормонотерапии длительностью по 28 дней каждый. При лечении глюкокортикоидами проводят коррекцию электролитного баланса крови с помощью растворов хлористого кальция, глюконата кальция. Как вариант поддерживающей терапии назначается аскорбиновая кислота, витамины группы В.
Второй компонент лечения — коррекция нарушений гемостаза при выраженной тромбоцитопении. Ребенку переливают тромбоцитарный концентрат, используют ингибиторы фибринолиза, вводят замороженную плазму и криопреципитат. На фоне массивных кровотечений начинается анемия, которая требует заместительной терапии эритроцитарной массой.
Перспективным средством терапии синдрома Казабаха-Мерритта является неселективный блокатор пропранолол. Он вызывает сосудистый спазм, угнетает факторы роста опухоли, стимулирует апоптоз клеток. Клинические наблюдения показывают, что при приеме препарата быстро уменьшается размер гемангиомы, кожа бледнеет и размягчается. Однако, применение пропранолола иногда провоцирует «рикошетный» рост новообразования.
Хирургическое лечение
Радикальная терапия предполагает удаление гемангиомы в короткие сроки, но у детей с синдромом Казабаха-Мерритта формируются большие по размеру неоплазии, которые не подлежат одномоментному лечению. Инвазивные методы в основном проводят после гормонотерапии, когда опухоль становится меньше, ее сосуды частично спадаются. Неплохие косметические результаты показывает криотерапия пораженной зоны, интенсивная местная рентгенотерапия, инъекционная склеротерапия.
Для синдрома Казабаха-Мерритта характерна высокая смертность вследствие профузных кровотечений, но использование современного комплексного подхода позволило сократить процент летальных исходов. При раннем назначении гормонотерапии удается остановить рост опухоли, вызвать ее регрессию, однако изменение цвета кожи на месте гемангиомы представляет серьезную косметическую проблему. Меры профилактики синдрома не разработаны.
1. Случай синдрома Казабаха-Мерритта у ребенка/ Н.И. Макеева, Ю.В. Одинец, И.Н. Поддубная// Современная педиатрия. — 2018.
2. Терапия детей с синдромом Казабаха-Мерритта/ Л.А. Хачатрян, А.А. Масчан// Педиатрия. Журнал им. Г.Н. Сперанского. — 2018.
3. Применение пропранолола в лечении синдрома Казабаха-Мерритта у детей (обзор литературы)/ Д.В. Федорова, Л.А. Хачатрян// Вопросы гематологии/онкологии и иммунопатологии в педиатрии. — 2016.
4. Опыт диагностики и лечения синдрома Казабаха-Мерритта у детей первого года жизни/ П.В. Токарев// Практическая медицина. — 2013.
Диагностика и лечение HELLP-синдрома (обзор литературы)
У женщин с тяжелой преэклампсией возможно развитие осложнений даже после родоразрешения. Одним из грозных осложнений является HELLP-синдром.
HELLP-синдром — патологическое состояние, характеризующееся наличием гемолиза, повышением активности печеночных ферментов и тромбоцитопенией.
Большинство специалистов предполагает, что HELLP-синдром возникает в результате аутоиммунной реакции, приводящей к дисбалансу матери и плода с сопутствующей агрегацией тромбоцитов, эндотелиальной дисфункцией наряду с нарушениями окислительного метаболизма жирных кислот. Это мультисистемное заболевание, характеризующееся нарушением тонуса сосудов, спазмом сосудов и нарушением свертывания крови. Активация эндотелиальных клеток может привести к высвобождению фактора фон Виллебранда, который обладает высокой реактивностью с тромбоцитами. При активации тромбоцитов высвобождаются тромбоксан А и серотонин, вызывающие спазм сосудов, агглютинацию и агрегацию тромбоцитов и дальнейшие эндотелиальное повреждение. Диагноз HELLP-синдрома подозревают у беременных женщин с признаками преэклампсии или даже эклампсии в сочетании со следующей триадой лабораторных признаков: гемолизом, повышением функциональных тестов печени и низким количеством тромбоцитов. Тромбоцитопения варьирует среди пациентов и может быть первым индикатором для врача. Нарушение функции печени, на которое указывают лабораторные результаты повышения уровня ЛДГ и печеночных аминотрансфераз, значительно повышает клиническую настороженность. Присоединение тяжелой анемии, представленной в виде низкого гематокрита и аномального мазка периферической крови, дает основание для постановки диагноза.
У пациентов могут быть неспецифические симптомы, в основном тошнота, рвота, недомогание, усталость, а также более специфические, такие как дискомфорт в середине эпигастрия/правом подреберье, нарушение зрения, изменение сознания, клонус, геморрагический диатез, отек легких, вздутие живота и гипертензия или гиповолемический шок. Симптомы обычно непрерывно прогрессируют, а их интенсивность часто меняется спонтанно, они могут обостряться в ночное время и нивелироваться в течение дня.
Инструментальная диагностика включают УЗИ, компьютерную томографию и магнитно-резонансную томографию. У беременных предпочтительнее УЗИ и МРТ в связи с отсутствием ионизирующего излучения. Трансабдоминальное УЗИ показывает внутрипеченочные гематомы в виде гипоэхогенных структур. КТ или МРТ могут выявить гемоперитонеум, внутрипеченочную гематому и неровную границу между нормальной паренхимой печени и внутрипеченочной гематомой, соответствующую месту разрыва капсулы.
Тактика ведения пациенток с HELLP-синдромом является спорной. Большинство терапевтических методов аналогичны тем, которые применяются при тяжелой преэклампсии. Лечение должно проводиться в отделениях интенсивной терапии с диализом и искусственной вентиляцией легких в тяжелых случаях и состоять из плазмозаменителей, антитромботических средств, гепарина, антитромбина, аспирина в низких дозах, простациклина, иммунодепрессантов, стероидов, свежезамороженной плазмы, диализа.
Для беременных женщин со сроком беременности 34 недели и при наличии признаков зрелости легких плода единственным предлагаемым решением является родоразрешение, в большинстве случаев это окончательное лечение синдрома.
Плазмаферез со свежезамороженной плазмой был предложен в качестве терапевтического метода для пациенток с прогрессирующим повышением билирубинемии, креатинина, тяжелой тромбоцитопенией и для пациенток, у которых HELLP-синдром сохраняется более 72 ч после родов.
Введение сульфата магния внутривенно в качестве меры профилактики судорог считается необходимым, и при необходимости (пациент должен получать соответствующие антигипертензивные препараты, такие как метилдопа, нифедипин или клофелин, чтобы стабилизировать артериальное давление и предотвратить дальнейшие сердечно-сосудистые и почечные осложнения. Комбинация плазмафереза и единиц свежезамороженной плазмы способна поддерживать количество тромбоцитов, а ограничение жидкости поможет избежать отека мозга. В случаях сопутствующей почечной недостаточности гемодиализ является золотым стандартом терапевтического подхода. При необходимости больному обязательно переливают эритроцитарную массу для поддержания предпочтительного числа эритроцитов.
- Pritchard JA, Weisman R Jr, Ratnoff OD, Vosburgh GJ: Intravascular hemolysis, thrombocytopenia and other hematologic abnormalities associated with severe toxemia of pregnancy. NEngl J Med 1954, 250:89–98.
- Haddad B, Sibai BM. 2005. Expectant management of severe preeclamp- sia: proper candidates and pregnancy outcome. Clinical Obstetrics and Gynecology 48:430–440.
- Haram K, Svendsen E, Abildgaard U. 2009. The HELLP syndrome: clinical issues and management. A review. BMC Pregnancy Childbirth 9:8.
- Thangaratinam S, Gallos ID, Meah N, Usman S, Ismail KM, Khan KS. 2011. How accurate are maternal symptoms in predicting impending complications in women with preeclampsia? A systematic review and meta-analysis. Acta Obstetricia et Gynecologica Scandinavica 90: 564–573
Основные термины (генерируются автоматически): свежезамороженная плазма, внутрипеченочная гематома, спазм сосудов.
Синдром Казабаха — Мерритта у ребенка с тромбоцитопенией
Мы приводим пример клинического случая из практики редкой сосудистой опухоли — синдрома Казабаха — Мерритта, при которой интенсивно растущая гигантская гемангиома сочетается с нарушением свертываемости крови и тромбоцитопенией. В статье предложены лабораторно-инструментальные обследования, эффективности лечении и динамика при госпитализации.
Ключевые слова: гемангиома, тромбоцитопения, кровотечения, дети раннего возраста
We give an example of a clinical case from the practice of a rare vascular tumor- the Kasabach — Merritt syndrome, in which an intensely growing giant hemangioma is combined with a clotting disorder and thrombocytopenia. The article suggests laboratory-instrumental examinations, treatment effectiveness and dynamics during hospitalization.
Key words: hemangioma, thrombocytopenia, bleeding, children of early age
Этот синдром обусловлен накоплением тромбоцитов в огромном сосудистом ложе гемангиомы, которые там преждевременно погибают. Тромбоцитопения потребления в сочетании с коагуляционными нарушениями вызывает общую кровоточивость ангиоматозного типа и анемию [1,2].
Впервые этот синдром описан американскими педиатрами Хейг Казабахом и Катарин Мерритт в 1940 году. Синдром Казабаха — Меррита — очень редкое и опасное заболевание, наблюдаемое у новорожденных или детей раннего грудного возраста. Чаще наблюдаются спорадические случаи, возможен аутосомно-доминантный тип наследования [3].
Гемангиомы могут располагаться в области спины, шеи и головы, на верхних и нижних конечностях, ягодицах и туловище [4]. Выделяют три типа гемангиом: гипертрофические (доброкачественные гемангиоэндотелиомы), капиллярные, кавернозные. Чаще встречается комбинация всех трех типов [5]. Клиническое течение синдрома Казабаха — Меррита непредсказуемо и эффективность лечения будет зависеть от возникновения вторичных осложнений.
При осложнении: тяжелая тромбоцитопения; кровотечения; ДВС не реагирует на переливание тромбоцитов (потенциально смертельный исход); токсичность терапевтических агентов, используемых в лечении синдрома Казабаха — Меррита; сердечная недостаточность (потенциально смертельный исход); сепсис [6, 7].
Клиническое наблюдение
Девочка А, поступила в отделение гематологии в ДГКБ№ 2 г. Алматы в июне 2016г., с жалобами на рвоту с примесью крови, множественную гемангиому, резкую бледность кожных покровов. Из анамнеза, ребенокот первой беременности, первых родов, в сроке 40 недель с массой тела 3664 грамм, рост 54см, по шкале Апгар-7/8 баллов. Беременность протекала на фоне токсикоза в первом триместре, ОРВИ на второй триместре, миопии слабой степени, анемии 1 степени. Находится на естественном вскармливании. Профилактические прививки — мед отвод. Наследственность, аллергоанамнез не отягощены. Трансфузионный анамнез ребенок неоднократно получала гемтрансфузию в род.доме, НЦПиДХ, реакции не отмечались.
Ребенок болеет с рождения. На 2-е сутки консультирован хирургом, выставлен диагноз: Лимфогемангиома левого бедра, левой поясничной области. В тот же день, на вторые сутки жизни отмечается выраженный геморрагический синдром в виде желудочно-кишечного кровотечения. На 4-е сутки консультирован гематологом Ускенбаевой У. А. Выставлен диагноз: Синдром Казабаха-Меррита. Реком: консультация и лечение в условиях хирургического отделения. Костно-мозговая пункция для оценки состояния костного мозга. Консультирован д. м.н. Божбанбаевой И. С., асс. Адильбековой И. М. Закл: Синдром Казабаха — Меррита. Рекомендации: для дальнейшего обследования и лечения необходим перевод в специализированное учреждение (НЦП и ДХ). На 12-е сутки жизни из роддома переведена в НЦПиДХ с диагнозом: «ВПР. Синдром Казабаха-Меррита. Врожденная гемангиома. Тяжелая постгеморрагическая анемия, тромбоцитепения».
Проводенные обследование НЦПиДХ с 12.05.16 по 20.06.16г.ОАК: Эритроциты-2,97 х 10 12 /л, Нв-69г/л, тромбоциты 65х10 9 /л, лейкоциты- 8,2 х 10 9 /л лимфоциты- 62 %, моноциты-7 %, СОЭ-4 мм/час,УЗИ ОБП от 13.05.2016г: Небольшой выпот в брюшной полости.ФЭГДС: Гемангиоматоз желудка. Желудочковое кровотечение.НСГ+УЗДГ: Стриарная васкулопатия. Постишемические изменения головного мозга. Тонус сосудов в норме.КФС 14.06.2016г Гемангиома прямой кишки. Получили лечение в НЦП и ДХ: Преднизолон 4 мг/кг /сут в/в через день (с 16.05.-13.06.2016г.Анаприлин 1–3 мг/кг по схеме. Ребенку проведено гемотрансфузии 5 кратно ЛФ эритроцитарная масса, 4-кратно СЗП.
Проводенные обследование ГДКБ № 2 с 20.06.16 по 20.07.16г. (первая госпитализация) ОАК от 05.07.2016г: Эритроциты-2,72х 10 12 /л, Нв-87г/л, тромбоциты 62х10 9 /л, лейкоциты- 11.54х 10 9 /л лимфоциты- 50.3 %, нейтрофлы- 36,3 %, СОЭ-15 мм/час. Проведено гематрансфузия ЛФ эритроцитарной массы 34 мл. Получили лечение в ГДКИБ № 2: Анаприлин 10мг по ½ таб 3раза № 20, Преднизолон 18 мг +50 мл NaCL 0.9 % в/в через день № 10, Фосфолюгель по 1 ч/л х 6 р. в день внутрь № 14, Дюфалак по ½ таб. ч/л внутрь № 10, Этамзилат 12,5 % 0.5 мл х 1р в/м № 114.07.2016г. выписана со стабилизацией состояния домой на амбулаторное лечение (анаприлин).
Вторая госпитализация ДГКБ № 2 с 29.07.16г. по 02.08.16 г. Состояние ребенка при поступлении было очень тяжелое за счет желудочно-кишечного кровотечения, на фоне основного заболевания. ОАК от 29.09.2016г: Эритроциты-2,5х 10 12 /л, Нв-73г/л, тромбоциты 37х10 9 /л, лейкоциты- 8.7х 10 9 /л лимфоциты- 62 %, моноциты- 10 %, СОЭ-4 мм/час.
Получили лечение: Анаприлин 10 мг по 1/2 таб х 3 раз в день № 10день. 29.07.2016г. перелито ЛФ эр. масса-47.25 мл.02.08.2016г. выписана со стабилизацией состояния домой на амбулаторное лечение (анаприлин).
Третья госпитализация ДГКБ № 2 с 13.08.16г. по 03.10.16г. Состояние ребенка при поступлении было крайне тяжелое за счет геморрагического синдрома в виде кровотечении из ЖКТ. Во время госпитализиции у ребенка неоднократно было желудочно-кишечного кровотечения, связи в чем получал гемотрансфузии препаратами крови (Таблица 1).Проводенные обследование: ОАК от 13.08.2016г: Эритроциты-2,59х 10 12 /л, Нв-77г/л, тромбоциты 39х10 9 /л, лейкоциты- 10.5х 10 9 /л лимфоциты- 45 %,моноциты- 7.8 %, СОЭ-7 мм/час. ОАК от 03.10.2016г (перед выпиской): Эритроциты-4.87х 10 12 /л, Нв-143г/л, тромбоциты 42х10 9 /л, лейкоциты- 11.49х 10 9 /л лимфоциты- 56 %, моноциты- 5 %, СОЭ-3 мм/час.
Получили лечение: Е — АКК по 1 ч.л. *6 раз в день № 21 дн, Анаприллин 10 мг по 1 т.*2 раза в день № 44 дней,Фолиевая кислота по 1/2т.*2 раза в день № 18 дн,Нейромультивит по 1/8т.*1 раз в день № 18 дн,Глицин по ¼ т.*2 раза в день под язык № 22 дн,Цефазолин 250 мг*2 раза в день в/в на физ.р-ре № 7 дн.Цеф3 500 мг*1р в/в № 6 дн,Линекс по 1 кап.*3 раза в день № 8 дн,Омез по 10 мг *2р в день № 14 дн,Омепразол 10 мг на физ.р-ра 50мл в/в в течение 30 мин № 5 дн,Этамзилат 12,5 % 2,0 физ/р 50,0 в/в № 14 дн,Гентамицин 20мг*2р в день № 6дн,Преднизалон 20 мг + NaCl 0,9 % 20,0 в/в стр. с 09/09/16 до 19/09/16 № 11 дн,Преднизалон 5мг 1таб* 1раз утро с 20/09/16 до 28/09/16 № 9 дн, Преднизалон 20 мг + NaCl 0,9 % 20,0 в/в стр с 30/09/16 до 01/10/16 № 2 дн.(Таблица 2).В ОАМ — белок-0,033г/л, лейкоциты-6–7 в п/з, эритроциты 1–2 в п/з, дрожжевые грибы++.УЗИ ОБП от 13.05.2016г: Небольшой выпот в брюшной полости. ФГДС от 27.05.2016г: Гемангиоматоз желудка. Желудочковое кровотечение. НСГ+УЗДГ от 30.05.2016г: Стриарная васкулопатия. Постишемические изменения головного мозга. Тонус сосудов в норме. ФГДС от 14.06.2016г: гемангиоматоз желудка и тощей кишки. КФС 14.06.2016 г. Гемангиома прямой кишки.
Рис. 1. Гемотрансфузии
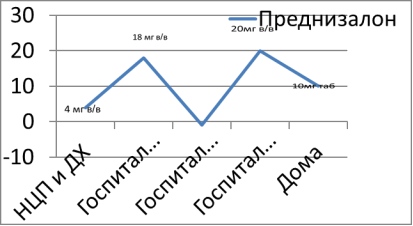
Рис. 2. Гормонотерапия
Множественные гемангиоматозные участки на коже ярко-розового цвета, обширная гемангиома в области в/3 левого бедра, паховой складки левой поясничной области темно-красного цвета, в центре с белесоватыми участками по периферии бодрого-красного цвета, вновь с возвышением над здоровыми участками, плотная на ощупь (Рисунок 3).
Рис. 3. Гемангиома левого бедра
Заключение
Особенностью нашего клинического наблюдения является комбинированное поражение кожи и желудочно-кишечного тракта. При неадекватном лечении синдрома Казабаха — Меррита, смертность может достигать 10–37 %, в первую очередь из-за спонтанных кровотечений. У нашего пациента неоднократно наблюдались ЖКТ кровотечения, в связи с чем получал гемостатическую, заместительную терапию на базе гематологического отделения ДГКБ № 2. При правильном симптоматическом лечении, большинство детей имеют хороший прогноз. Стоит также отметить, что синдром Казабаха — Меррита не рецидивирует. Описаны случаи спонтанного самоизлечения гематологических нарушений. На уровень смертности также влияет анатомическое место, глубина и степень поражения.
Кроме кровотечений, есть и другие состояния, связанные с повышенной смертностью, они включают: ДВС, разрастание сосудов в забрюшинное пространство и в средостение, глубокую тромбоцитопению, вызывающую выраженный геморрагический синдром.
У нашего пациента на фоне проводимого лечения наблюдается положительная динамика, в течение последних 2 месяцев у ребенка не было кровотечений, последняя гемотрансфузия была 29.09.2016г.
- Leaute-Labreze С., Prey С., Эззедин К. Инфантильная гемангиома:Часть II. Риски, осложнения и лечение // J. Eur Acad Dermatol Venerol. — 2011. — 25. — P. 1254–1260.
- Адамалиев Т. К. Клинико-визуализационные аспекты диагностики наружных форм гемангиом у детей и подростков.
- H. H. Kasabach, K. K. Merritt. Capillary hemangioma with extensive purpura: report of a case. American journal of diseases of children, 1940; 59: 1063–1070.
- Устные пропранолол терапии инфантильных гемангиом не зависящим от фазы пролиферации: многоцентровое ретроспективное исследование // А. Zvulunov, С. McCuaig, I. J. Фриден и др. // Pediatr. Dermatol. — 2011. — Vol. 28, № 2. — С. 94–98.
- Поляев Ю. А., Постников С. С., Мыльников А. А., Гарбузов Р. В., Нарбутов А. Г., Шимановский Н. Л. Новые возможности в лечении инфантильных гемангиом с помощью пропранолола // Международный медицинский журнал. — 2012. — № 2. — С. 94–103.
- Maguiness S, Guenther L. Kasabach-Merritt syndrome. Journal of Cutaneous Medicine & Surgery. 2002;6:335–9.
- Wananukul S, Nuchprayoon I, Seksarn P. Treatment of Kasabach-Merritt syndrome: A stepwise regimen of prednisolone, dipyridamole, and interferon. International Journal of Dermatology. 2003;42:741–8.
Основные термины (генерируются автоматически): день, желудочно-кишечное кровотечение, левое бедро, раз, синдром, амбулаторное лечение, брюшная полость, выраженный геморрагический синдром, клиническое наблюдение, Небольшой выпот.
Клинический случай ювенильного хронического миеломоноцитарного лейкоза, ассоциированного с синдромом Нунана у младенца
В статье описан случай ювенильного хронического миеломоноцитарного лейкоза у младенца.
Ключевые слова: младенец, ЮХММЛ, синдром Нунан, тактика лечения.
Актуальность. Ювенильный хронический миеломоноцитарный лейкоз или миелодиспластический синдром (МДС) — это гетерогенная группа клональных заболеваний, в основе которых лежит патология гемопоэтических стволовых клеток, приводящая к нарушениям (увеличению или уменьшению) пролиферации и дифференцировки морфологически распознаваемых предшественников миело-, эритро,- и мегакариопоэза с изменением их морфологических и функциональных свойств. Клинически и морфологически МДС характеризуется неэффективным гемопоэзом с развитием различной степени выраженности цитопении с яркой тенденцией к последующей трансформации в острый лейкоз.
Хронический миеломоноцитарный лейкоз (ХММЛ). Для установления диагноза необходимо наличие в ПК персистентного моноцитоза ≥ 1,0х10 9 /л при содержании моноцитов ≥ 10 % при подсчете лейкограммы. Сохраняется подразделение ХММЛ на так называемый пролиферативный тип (количество лейкоцитов ≥ 13,0х10 9 /л) и диспластический тип (количество лейкоцитов 9 /л), причем указанное разделение подкреплено открытием новых клинических и молекулярных отличий между ними, в частности, связанных с нарушениями сигнальных путей RAS/MAPK. Важное прогностическое значение имеет определение процентного содержания бластных клеток. В соответствии с пересмотром 2016 г. рекомендуется выделение трех подгрупп: ХММЛ-0 ( 9 /л., моноцитоз, бластемия 1–2 %, миелоцитарная реакция, /анемия — Нв-96,1г/л., тромбоцитопения — 133х10 9 /л. ускоренная СОЭ -20 мм/час. В миелограмме бластоз до 7,2 %, промиелоцитарная реакция, признаки диспоэза., ребенку выставлен клинический диагноз: хронический ювенильный миеломоноцитарный лейкоз. Ребенок 28.12.2014 переведен в отделение онкогематологии.
В отделении ребенку проводилась симптоматическая терапия, назначался 6-меркаптопурин. На фоне приема 6-меркаптопурина отмечалась некоторая положительная динамика — снизился лейкоцитоз, начала сокращаться в размерах селезенка, однако присоединились диспептические осложнения (снижение аппетита, частая рвота, неустойчивый стул), в связи с чем препарат отменен. С 18.12.2014 г. начата терапия преднизолоном 1,5мг/кг/сут. В динамике состояние стабилизировалось, девочка стала активней, начала прибавлять в весе, увеличился объем активных движений. Однако размеры паренхиматозных органов прежние. На фоне терапии отмечался периодически субфебрилитет, неустойчивый стул, стоматит, присоединились явления двухсторонней пневмонии. Получала антибактериальную, противогрибковую терапию, постоянно пробиотики, ферментотерапию. В динамике состояние стабилизировалось. Выписывалась под наблюдение участкового педиатра и гематолога по месту жительства с рекомендациями повторной госпитализации. Госпитализирована планово.
Из анамнеза: От 1 беременности, на фоне гестоза, отеков (8–9 месяцев), анемии, получала железосодержащие препараты (ферровит). Роды в срок 41 недель, излитие околоплодных вод зеленого цвета. Вес при рождении 3400г, рост-51см. профилактические прививки в роддоме. Наблюдался неврологом по поводу гидроцефального синдрома. Гемотрансфузии не проводились. Аллергоанамнез — не отягощен. Наследственность не отягощена. Инфекционные заболевании, туберкулез – отрицает.
Эпидемиологический анамнез: контакта с инфекционными и туберкулезными больными не было. Парентеральные вмешательства неоднократно в ОДБ, ОИБ, в НЦПиДХ в предыдущие госпитализации.
Трансфузионный анамнез: получила однократно трансфузию Эр.массы в декабре 2014 года в НЦПиДХ, перенесла удовлетворительно.
Объективно при госпитализации: Состояние ребенка тяжелое за счет основного заболевания и фоновой патологии. В сознании. Самочувствие не нарушено. Ребенок не ходит. Резко отстает в физическом развитии, имеются стигмы дисэмриогенеза: микросомия — гипотрофия 40 %, отставание в росте на 14см,. умеренный птоз, экзофтальм, готическая небо, пупочная грыжа. Большой родничок не закрыт, 3,0х4,0см. Аппетит сохранен. Кожные покровы чистые от сыпи, бледные эластичность снижена. Резко повышена потливость. Выраженная венозная сеть на голове. Видимые слизистые влажные, бледные, чистые. Язык влажный, слегка обложен беловатым налетом. Подкожная жировая клетчатка распределена равномерно, слабо развита. Тонус мышц снижен. Периферические лимфоузлы не увеличены. Аускультативно в легких дыхание жесткое, прослушивается по всем полям, хрипов нет. Тоны сердца учащенные, ритм правильный. Живот увеличен, преимущественно за счет спленомегалии. Селезенка выступает из под реберной дуги на 7–8см, в динамике несколько сократилась в поперечнике до 4,0см. Печень +2,0см, эластичная, безболезненная. Стул, со слов мамы, 1 раза в сутки, кашицеобразный, без патологических примесей. Мочится достаточно.
OAK от 08.06.2015г.: эритроциты- 4,76х10 12 , гемоглобин- 96 г/л, лейкоциты- 6,79х10 9 /л, нейтрофилы- 21,2 %, лимфоциты-60,2 %, эозинофилы-1,02 %, моноциты- 16,1 %, базофилы- 1,58 %, тромбоциты- 116 тыс., СОЭ- 17 мм/час.
Интерпретация — лейкоцитоза нет, сохраняется умеренный моноцитоз, анемия 1 ст., незначительная тромбоцитопения.
OAK от 17.06.2015г.: эритроциты- 5,0х10 12 , Hg- 97 г/л, лейкоциты- 8х10 9 /л, с/я- 32 %, лимфоциты-57 %, эозинофилы,-3 %, монофилы- 8 %, тромбоциты- 184 тыс., СОЭ- 20 мм/час.
Б/х крови от 4.06.2015г.: общий белок-80г/л, мочевина-3,8ммоль/л, калий-3.9ммоль/л, натрий-138ммоль/л, АЛТ-32и/1, АСТ-36и/1, амилаза- 18и/1, билирубин общий 4,8мкмоль/л, кальций 2,17 ммоль/л.
Б/х крови от 09.06.2015г.: IgA 0,56 г/л, IgG 16,5 г/л, IgM 1,3 г/л.
Б/х крови от 15.06.2015г.: общий белок-77г/л, креатинин 37,1 ммоль/л, мочевина-4,4ммоль/л, калий-3,6 ммоль/л, натрий-135ммоль/л, кальций 2,3 ммоль/л, хлориды 108 ммоль/л, АЛТ-14u/l, ACT-23u/l, билирубин общий 5,4 мкмоль/л.
Миелограмма от 10.06.2015г: пунктат костного мозга обильно клеточный, полиморфный. Гранулоцитарный росток расширен, с небольшим диспоэза (гигантские метамиело и палочкоядерные). Созревание не нарушено. Эритроидный росток несколько сужен, с задержкой созревания. МКЦ 2–3 в мазках, с отшнуровкой тромбоцитов. При обзорном просмотре препарата встречаются скопления ретикулярных клеток, остеокласти.
Ликвор от 09.06.2015г.: клеток не обнаружен.
Бак посев мазка из зева, носа от 08.06.15г: из зева — St. haemoliticus III ст, чувствителен к цефазолину, тобрамицину, малоустоичив к ампицилллину, амоксициллину, цефотаксиму, из носа Streptococcus гр (В), устоичив к ампицилллину, цефотаксиму, цефексиму, левофлоксацину, азитромицину, ванкогену, St. haemoliticus IV ст.
ЭКГ от 09.06.2015г: Отклонение электрической оси сердца резко вправо. Ритм синусовый. Резкая тахикардия, ЧСС 151 в минуту. Признаки нарушения внутрижелудочковой проводимости. Метаболические нарушения в миокарде желудочков.
УЗИ ОБП, почек от 09.06.2015г: Гепатомегалия. Выраженная спленомегалия. Диффузно-очаговые изменения в паренхиме печени. Диффузные изменения в паренхиме поджелудочной железы. Реактивные изменения в селезенке. Признаки цистита.
ЭхоКГ от 10.06.2015г: Снижение сократительной способности миокарда. Гипертрофия МЖП. ООО.
УЗИ головного мозга от 10.06.2015г: Стриарная васкуляризация. Небольшая дилятация затылочных рогов, боковых желудочков. Небольшой спазм базилярной артерии. Консультация профессора Гюнтера Хенце (Университетский медицинский комплекс Шаритэ), профессора Томаса Клингебеля (Университетская клиника г. Франкфурт), профессора Франка Бертольда (Университетская клиника г. Мюнхен), (Университетская клиника г. Кёльн), профессора Беате Хеберле (Университетская клиника г. Франкфурт) от 17.06.2015г.: фенотицические особенности ребенка более соответствуют генетической патологии — синдрому Нунан. Для подтверждения данной патологии необходимо молекулярно-генетическое исследование крови, костного мозга и биоптата кожи на поломку гена PTPN11. При данной патологии часто наблюдается нарушения кроветворения, а именно ЮХММЛ, что и имеет место у данного ребенка. Активных терапевтических вмешательств нынешнее состояние ребенка не требует. В плане дальнейшей тактики необходимы генетические исследования, наблюдение в динамике.
В отделении в связи со стоматитом получила противогрибковое лечение: флунол 50.мг в сутки № 12, фунгостатин № 5. Гемотрансфузии в отделении не проводились.
Состояние при выписке тяжелое за счет основного заболевания, фоновой патологии. Самочувствие, аппетит ребенка удовлетворительные. Нормотермия. Кожные покровы, видимые слизистые бледнорозовые, чистые от сыпи. Одышки в покое нет. Аускультативно в легких дыхание пуэрильное, хрипов нет. Тоны сердца учащенные, ритм правильный. Живот увеличен, преимущественно за счет спленомегалии, селезенка +8,Осм. Печень +3,0см. Физиологические оправления в норме.
- Наблюдение участкового педиатра и гематолога по месту жительства. Общеохранительный режим.
- Контроль ОАК+тромбоциты 1 раз в 2 недели
Вывод: Таким образом, данный клинический случай показывает наличие у больного ребенка ЮХММЛ. Несмотря на имеющиеся успехи в изучении данной нозологии, ЮММЛ по-прежнему остаются сложной практической проблемой в детской онкогематологии, как с точки зрения правильной и своевременной постановки диагноза, так и проведения эффективной терапии. Отсутствие крупных мультицентровых рандомизированных исследований не позволяет разрешить многие проблемы, касающиеся данной группы заболеваний.
- Arber DA, Orazi A, Hasserjian R, et al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia. Blood 2016; 127 (20): 2391–405.
- Deininger MW. Diagnosing and managing advanced chronic myeloid leukemia. Am Soc Clin Oncol Educ Book 2015; 35: e381–e388.
- Tefferi A, Thiele J, Vannucchi AM, Barbui T. An overview on CALR and CSF3R mutations and a proposal for revision of WHO diagnostic criteria for myeloproliferative neoplasms. Leukemia 2014; 28 (7): 1407–13.
- Thiele J, Kvasnicka HM, Müllauer L, et al. Essential thrombocythemia versus early primary myelofibrosis: a multicenter study to validate the WHO classification. Blood 2011; 117 (21): 5710–18.
- Gianelli U, Bossi A, Cortinovis I, et al. Reproducibility of the WHO histological criteria for the diagnosis of Philadelphia chromosome negative myeloproliferative neoplasms. Mod Pathol 2014; 27 (6): 814–22.
- Schuler E, Schroeder M, Neukirchen J, et al. Refined medullary blast and white blood cell count based classification of chronic myelomonocytic leukemias. Leuk Res 2014; 38 (12): 1413–9.
Основные термины (генерируются автоматически): OAK, Университетская клиника, III, MAPK, RAS, костный мозг, неустойчивый стул, основное заболевание, участковый педиатр, фоновая патология.
Читайте также:
- Второе деление мейоза. Амитоз и эндомитоз
- Диагноз острой кишечной инфекции. Пищевая токсикоинфекция
- Рентгенограмма, КТ, МРТ при конкрементах мочевого пузыря
- Морфология лучевого поражения печени. Гистология радиационных изменений печени
- Противовоспалительные средства в стоматологии. Стероиды при парадонтите
