Синдром Лютембаше. Аномалия Эбштейна.
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Наиболее часто данная аномалия характеризуется наличием двух предсердий и одного желудочка, обычно двух атриовентрикулярных клапанов. Общий желудочек морфологически левый и имеет место небольшая выпускная камера для правого желудочка (рис.125).
Единственный
желудочек,
транспозиция
магистральных
сосудов, дефект
межпредсердной
перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Большая желудочковая камера.
- Одновременная запись двух атриовентрикулярных клапанов без разделяющей их межжелудочковой перегородки.
- Септальная створка переднего клапана в диастолу соприкасается с передней створкой заднего клапана.
- Отсутствие межжелудочковой перегородки при полном сканировании от основания к верхушке.
Двухмерная ЭхоКГ:
- Большая желудочковая камера с отсутствием эхосигналов от межжелудочковой перегородки в проекции 4-х камер.
- Идентификация атриовентрикулярных клапанов или общего АВ клапана и выпускника правого желудочка.
- Определение сосуда отходящего от выпускника (при нормальном расположении магистральных сосудов обычно отходит легочная артерия, при транспозиции - аорта или оба сосуда).
- Выявление сопутствующих врожденных аномалий: стеноз легочной артерии в 64% случаев, ДМПП в 40% случаев.
Допплер-ЭхоКГ:
- Определение систолического градиента между желудочковой камерой и легочной артерией.
- Определение запирательной функции единственного или обоих атриовентрикулярных клапанов.
- Выявление сопутствующих врожденных аномалий.
Дифференциальный диагноз:
- Большой ДМЖП.
- Открытый общий атриовентрикулярный канал.
- Транспозиция магистральных сосудов.
Синдром гипоплазии миокарда правого желудочка (аномалия Uhl)
Проявляется врожденной гипоплазией миокарда правого желудочка.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Увеличение глубины А волны клапана легочной артерии.
- Задержка закрытия трикуспидального клапана (более 0,07 с после закрытия митрального клапана).
- Голосистолический пролапс митрального клапана.
- Пролапс трикуспидального клапана.
- Дилатация правого желудочка.
Двухмерная эхоКГ:
- Дилатация правых отделов сердца.
- Усиление эхосигнала от миокарда свободной стенки правого желудочка.
- Нарушение кинетики свободной стенки правого желудочка.
- Исключение врожденных аномалий, обуславливающих объемную перегрузку правого желудочка.
- Дилатация правого атриовентрикулярного кольца.
Примечание: толщина свободной стенки правого желудочка не является диагностическим критерием, поскольку при гипоплазии миокарда имеет место ее замещение жировой и соединительной тканью.
Допплер эхоКГ:
- Оценка систолической функции правого желудочка.
- Оценка запирательной функции трикуспидального клапана.
Дифференциальный диагноз:
- Синдром аритмогенной дисплазии правого желудочка.
- Аномалия Эбштейна.
- Карциноидный синдром сердца.
Врожденная недостаточность митрального клапана
Существуют следующие варианты изолированной врожденной недостаточности митрального клапана:
1. Изолированное расщепление передней митральной створки.
2. Дополнительный митральный клапан - он может быть на передней и реже на задней митральной створке.
3. "Болтающийся" митральный клапан - значительное увеличение в объеме задней митральной створки, она утолщена, хорды удлинены, атриовентрикулярное кольцо расширено, створка во время систолы баллоновидно выгибается в левое предсердие.
4. Аркадный митральный клапан - передняя и задняя группа папиллярных мышц соединяются вместе, формируя аркаду по краю створки, сухожильные хорды отсутствуют. Аркадный митральный клапан обычно сочетается с митральным стенозом.
5. Дополнительные створки (четырехстворчатый или пятистворчатый митральный клапан).
6. Смещение митрального клапана по аналогии с аномалией Эбштейна.
7. Изолированная анулярная эктазия (при этом имеет место большой пролапс митрального клапана).
Врожденные аномалии митрального клапана часто сочетаются с коарктацией аорты, надклапанным стенозом аорты, аномальным отхождением левой коронарной артерии от легочной артерии.
Изолированное расщепление передней митральной створки (рис.126)
Врожденная
недостаточность
митрального клапана:
расщепление передней
митральной створки при
интактной
перегородке, гигантское
левое предсердие (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дополнительный эхосигнал от расщепленной створки в выходном тракте левого желудочка.
- Объемная перегрузка левого желудочка.
- Дилатация левого предсердия.
- Гиперкинез межжелудочковой перегородки.
- Изменение кинетики передней митральной створки (см. недостаточность митрального клапана).
Двухмерная ЭхоКГ:
- Прямая визуализация расщепления створки в короткой оси на уровне митрального кольца на медиальную и латеральную порции.
- Нормальные размеры и положение атриовентрикулярного кольца, интактная межпредсердная перегородка.
- Отщепленная порция створки движется в сторону выходного тракта левого желудочка в парастернальной продольной оси, в ряде случаев выявляется аномальное крепление хорд к межжелудочковой перегородке.
Допплер-ЭхоКГ:
Добавочный митральный клапан
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Слоистость эхосигнала от передней митральной створки в диастолу и систолу.
- Объемная перегрузка левого желудочка.
- Увеличение экскурсии передней створки митрального клапана.
- Увеличение EF наклона передней створки митрального клапана.
- Увеличение амплитуды движения корня аорты.
- Преждевременное систолическое движение вперед корня аорты.
- Раннее закрытие аортального клапана.
- Увеличение экскурсии задней стенки левого предсердия более 1 см.
- Дилатация левого предсердия.
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
- На одной из створок (чаще передней) видны дополнительные эхосигналы, совершающие циклическое движение.
- Аномальное строение подклапанного аппарата (добавочная папиллярная мышца с эктопическим креплением сухожильных нитей к телу створки.
Допплер-ЭхоКГ:
- Турбулентный систолический поток за створками митрального клапана в левом предсердии (см. недостаточность митрального клапана).
- Выявление сопутствующих врожденных аномалий.
Дифференциальная диагностика:
- Корригированная транспозиция магистральных сосудов.
- Инфекционный эндокардит митрального клапана.
- Перфорация митральной створки.
- Отрыв сухожильных нитей от передней митральной створки.
"Болтающийся" митральный клапан
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Обнаружение эхосигнала от задней митральной створки в левом предсердии в систолу.
- Увеличение амплитуды экскурсии задней митральной створки.
- Утолщение эхосигнала от задней митральной створки.
- Объемная перегрузка левого желудочка.
- Увеличение EF наклона передней створки митрального клапана.
- Увеличение амплитуды движения корня аорты.
- Преждевременное систолическое движение вперед корня аорты.
- Раннее закрытие аортального клапана.
- Увеличение экскурсии задней стенки левого предсердия более 1 см.
- Дилатация левого предсердия.
Двухмерная эхоКГ:
- Увеличение в объеме задней митральной створки и ее прогибание в левое предсердие во время систолы.
- Дилатация левого атриовентрикулярного отверстия.
- Утолщение эхосигнала от задней митральной створки.
- Эктопическое крепление хорд к задней митральной створке.
Допплер-ЭхоКГ:
Уточняет степень митральной регургитации.
Дифференциальный диагноз:
- Отрыв сухожильных нитей от задней митральной створки.
- Пролапс митрального клапана.
- Митральная недостаточность вследствие инфекционного эндокардита.
Аркадный митральный клапан
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Пологий ЕF наклон передней створки митрального клапана.
- Уменьшение амплитуды открытия передней митральной створки.
- Конкордантное движение задней митральной створки.
- Утолщение эхосигнала от задней митральной створки.
- Объемная перегрузка левого желудочка.
- Увеличение амплитуды движения корня аорты.
- Преждевременное систолическое движение вперед корня аорты.
- Раннее закрытие аортального клапана.
- Увеличение экскурсии задней стенки левого предсердия более 1 см.
- Дилатация левого предсердия.
Двухмерная ЭхоКГ:
- Аномальное строение папиллярных мышц, их слияние и гипертрофия.
- Невозможность визуализации сухожильных нитей.
- Иммобилизация задней митральной створки.
Допплер-ЭхоКГ:
- Уточняет степень митральной регургитации и стенозирования левого атриовентрикулярного отверстия.
- Выявляет сопутствующие врожденные аномалии.
Дифференциальный диагноз:
- Врожденный митральный стеноз (парашютообразный митральный клапан).
- Инфекционный эндокардит.
- Мукополисахаридоз и другие заболевания, связанные с накоплением в строме клапана глюкозоаминогликанов.
Дополнительные створки митрального клапана
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Слоистость эхосигнала от структур митрального клапана в диастолу.
- Объемная перегрузка левого желудочка.
- Увеличение экскурсии передней створки митрального клапана.
- Увеличение EF наклона передней створки митрального клапана.
- Увеличение амплитуды движения корня аорты.
- Преждевременное систолическое движение вперед корня аорты.
- Раннее закрытие аортального клапана.
- Увеличение экскурсии задней стенки левого предсердия более 1 см.
- Дилатация левого предсердия.
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
- Непосредственная визуализация добавочных створок в поперечном сечении.
- Обнаружение добавочных групп папиллярных мышц.
Допплер-ЭхоКГ:
- Уточняет степень митральной регургитации.
- Выявляет сопутствующие внутрисердечные аномалии.
Дифференциальный диагноз:
- Корригированная транспозиция магистральных сосудов.
Изолированная анулярная эктазия
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Большой голосистолический (реже позднесистолический) пролапс митрального клапана.
- ЭхоКГ критерии митральной недостаточности (см).
Двухмерная ЭхоКГ:
- Непосредственная визуализация и измерение площади левого атриовентрикулярного отверстия.
- Баллоновидное выгибание створок митрального клапана в левое предсердие.
Допплер-ЭхоКГ:
Уточняет степень митральной регургитации.
Дифференциальный диагноз:
- Идиопатический пролапс митрального клапана.
- Синдром Марфана.
Врожденный митральный стеноз
Существует несколько вариантов порока:
1) надклапанное кольцо,
2) гипоплазия левого атриовентрикулярного отверстия,
3) врожденная аномалия створок, хорд, папиллярных мышц,
4) комбинация перечисленных аномалий.
Надклапанное кольцо
При этом пороке митральный клапан сформирован правильно, к основанию створок с предсердной стороны крепится мембрана или соединительнотканный валик, суживающие отверстие митрального клапана (рис.127).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дополнительный сигнал в левом предсердии за створками митрального клапана.
- Пологий EF наклон митрального клапана.
- Аномальное (конкордантное) движение задней митральной створки.
- Уменьшение СЕ и ДЕ амплитуды створок митрального клапана.
- Уменьшение или отсутствие А волны митрального клапана.
- Задержка закрытия митрального клапана (Q-C 70 мс).
- Дилатация левого предсердия.
- Дилатация правого желудочка.
- Раннее диастолическое выгибание межжелудочковой перегородки.
- Уменьшение полости левого желудочка (наблюдается только при изолированном стенозе левого атриовентрикулярного отверстия).
- Аномальное движение корня аорты (быстрое движение назад задней аортальной стенки в начале диастолы, наблюдаемое в норме, сменяется более медленным движением, продолжающимся на протяжении всей диастолы, так что плато, обычно имеющееся в конце диастолы, отсутствует).
- Уменьшение экскурсии аорты.
- Дистолическое трепетание створок митрального клапана.
Врожденный
митральный стеноз:
надклапанное кольцо
с предсердной
стороны, суживающеее
левое
атриовентрикулярное
отверстие.
Двухмерная ЭхоКГ:
- Непосредственная визуализация над створками клапана в левом предсердии дополнительных эхосигналов от соединительнотканного валика (реже мембраны), который исходит от основания створок.
Допплер-ЭхоКГ:
- Уточняет степень стеноза.
- Уточняет величину легочной гипертензии.
- Выявляет сопутствующие аномалии (ОАП, коарктация аорты).
Дифференциальный диагноз:
- Синдром Лютембаше (сочетание митрального стеноза со вторичным ДМПП).
- Парашютообразный митральный клапан.
- Трехпредсердное сердце.
- Стеноз устьев легочных вен.
- Ревматический митральный стеноз.
Парашютообразный митральный клапан
При этом пороке сухожильные нити от обоих створок соединяются в единую (заднюю) папиллярную мышцу, атриовентрикулярное отверстие маленькое, подвижность створок резко ограничена (рис.128).
Врожденный митральный
стеноз: парашютообраз-
ный митральный клапан,
одна папиллярная
срединно расположенная
мышца, от нее отходят
хорды к обоим митраль-
ным створкам (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дополнительная срединно расположенная тень в полости левого желудочка от гипертрофированной папиллярной мышцы.
- Пологий EF наклон митрального клапана.
- Аномальное (конкордантное) движение задней митральной створки.
- Уменьшение СЕ и ДЕ амплитуды створок митрального клапана.
- Уменьшение или отсутствие А волны митрального клапана.
- Задержка закрытия митрального клапана (Q-C 70 мс).
- Дилатация левого предсердия.
- Дилатация правого желудочка.
- Раннее диастолическое выгибание межжелудочковой перегородки.
- Уменьшение экскурсии аорты.
Двухмерная ЭхоКГ:
Допплер-ЭхоКГ:
- Уточняет степень стеноза.
- Уточняет величину легочной гипертензии.
- Выявляет сопутствующие аномалии (ОАП, коарктация аорты).
Дифференциальный диагноз:
- Митральный стеноз приобретенный.
- Надклапанное митральное кольцо.
- Аркадный митральный клапан.
- Синдром Лютембаше.
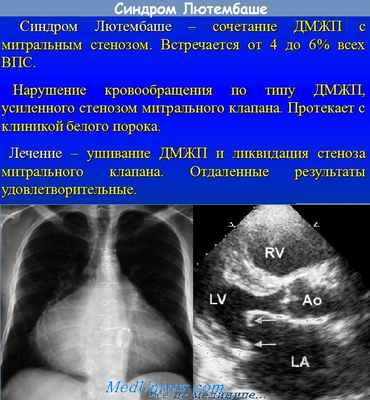
Синдром Лютембаше
Сочетание митрального стеноза со вторичным ДМПП. Стеноз может быть как врожденный, так и ревматический по происхождению.
ЭхоКГ критерии
Регистрируются признаки стеноза митрального клапана (см) и дефекта межпредсердной перегородки. Поскольку митральный стеноз увеличивает лево-правый сброс через дефект, часто определяются признаки легочной гипертензии.
Синдром гипоплазии правого желудочка
Группа врожденных аномалий, включающая недоразвитие правого желудочка, атрезию или стеноз легочной артерии, атрезию или стеноз трикуспидального клапана.
Выделяют 4 формы СГПЖ.
I. Умеренная гипоплазия правого желудочка и атриовентрикулярного отверстия:
1) изолированная,
2) в комбинации с сопутствующими ВПС.
II. Резкая гипоплазия правого желудочка и атриовентрикулярного отверстия:
1) изолированная,
2) в комбинации с сопутствующими ВПС.
III. Атрезия трехстворчатого клапана:
1) со стенозом легочной артерии,
2) без стеноза легочной артерии;
а) с увеличенным легочным кровотоком,
б) с уменьшенным легочным кровотоком.
IV. "Верхом сидящий" трехстворчатый клапан (Бухарин В.А.).
Изолированная гипоплазия правого желудочка
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Уменьшение полости правого желудочка.
- Дилатация левого желудочка.
- Пологий EF наклон передней створки трикуспидального клапана.
- Уменьшение амплитуды открытия трикуспидального клапана.
Двухмерная ЭхоКГ:
- Маленькие размеры правого желудочка.
- Маленькие размеры правого атриовентрикулярного отверстия.
- Утолщение эндокарда правого желудочка.
Допплер-ЭхоКГ:
- Оценка степени обструкции путей притока правого желудочка.
- Оценка легочной гемодинамики.
- Выявление сопутствующих аномалий.
Синдром гипоплазии левого желудочка
Выделяют 2 варианта порока:
I. СГЛЖ с атрезией устья аорты в сочетании:
а) с атрезией или
б) стенозом митрального клапана;
II. СГЛЖ со стенозом и гипоплазией устья аорты в сочетании со стенозом митрального клапана (рис.129).
Синдром гипоплазии
левого желудочка:
атрезия митрального
клапана, тяжелый стеноз
аорты, гипоплазия
восходящей аорты,
дефект межжелудочковой
перегородки, открытый
артериальный проток,
дефект межпредсердной
перегордки (схема).
Синдром Лютембаше. Аномалия Эбштейна.
Синдром Лютембаше. Аномалия Эбштейна.
При синдроме Лютембаше дефект межпредсердной перегородки сочетается с приобретенным или врожденным митральным стенозом.
Синдром, по-видимому, несколько чаще встречается у женщин. Цианоз при этом возникает только в поздней стадии. Больные жалуются на одышку и частые приступы сердцебиений. Нередко встречается мерцание предсердий. Митральный стеноз в большинстве случаев устанавливается на основании типичных аускультативных признаков. Однако нередко они отсутствуют.
Рентгенологически находят увеличенное шарообразное сердце, а также сильно расширенные правое предсердие и conus pulmonalis, расширенные ветви легочной артерии (усиленная пульсация, «пляска корней» при рентгеноскопии), значительную гипертрофию правого желудочка, усиленный рисунок корней, маленькую, узкую дугу аорты.
В отличие от обычного митрального-стеноза левое предсердие вследствие возможности перехода крови в правбе предсердие совсем не расширено или расширено незначительно.
На ЭКГ иногда выражен правый тип, но он может и отсутствовать. Типичны большие зубцы Р в I и II отведениях. Часто наблюдается двухфазный комплекс QRS. Нередко встречается полная или неполная блокада правой ножки пучка Гиса.
Кожа, как правило, бледна. Часто наблюдаемый акроцианоз является выражением увеличенного поглощения кислорода на периферии при понижении количества циркулирующей крови в большом круге, обусловленном митральным стенозом. Цианоз вследствие смешения крови возникает только в терминальной стадии, когда ослабевает правый желудочек и кровь, застаивающаяся в правом предсердии, переходит в левое предсердие [так называемый поздний цианоз — cyanose tardive — синдром Бара и Куртийе (Bard и Curtillet)]. Диагноз всегда труден, так как признаки митрального стеноза могут преобладать. При катетеризации сердца можно обнаружить повышение содержания кислорода в правом предсердии вследствие шунта слева — направо.
Прогноз при этом пороке мало отличается от прогноза при простом дефекте межпредсердной перегородки, в благоприятных случаях последний может устранять перегрузку левого предсердия, связанную с митральным стенозом.
Аномалия Эбштейна (Ebstein)
Аномалия Эбштейна наблюдается редко. При ней трехстворчатый клапан расположен в правом желудочке необычно низко. Это приводит к раздвоению правого желудочка. Обычно имеется также широкое отверстие между обоими предсердиями. Средняя продолжительность жизни составляет 25 лет. В 2/3 случаев бывает цианоз. Для диагноза существенны следующие признаки: более или менее выраженный цианоз, систолический, редко диастолический шум над трехстворчатым клапаном, увеличенное сердце, необычно светлые легочные поля, правый тип на ЭКГ, а также наклонность к пароксизмальной тахикардии.
Однако диагноз труден и даже катетеризация сердца не всегда дает убедительные результаты (Rossi).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аномалия Эбштейна
Этот порок встречается редко, но может быть очень опасным. У него множество клинических масок. Суть его заключается в том, что трехстворчатый клапан по каким-то причинам смещен в полость правого желудочка, т.е. расположен не на своем месте (между правым предсердием и правым желудочком), а значительно ниже по току крови. При этом полость правого предсердия оказывается гораздо больше нормальной, а правого желудочка — меньше нормальной. Часть предсердия, в которое теперь входит участок желудочка, называют «атриализованной» частью желудочка, и она может достигать значительных размеров за счет уменьшенной полости самого желудочка. Створки самого клапана также ненормальны: они смещены, неправильно развиты, как и весь мышечный и хордальный аппарат, приводящий их в движение. Сопутствующим, и, в сущности, жизнеспасающим пороком является дефект в межпредсердной перегородке, через который происходит сброс «справа налево» из-за постоянного переполнения растянутой камеры огромного правого предсердия.
Дети с аномалией Эбштейна рождаются с цианозом, который через 2-3 месяца может уменьшиться, т.к. сопротивление сосудов легких, высокое в периоде новорожденности, снижается. Но, если дефект в перегородке небольшой, то состояние половины детей становится в этот период критическим, и они могут погибнуть от нарастающей сердечной недостаточности и осложнений цианоза уже в первые недели жизни. При таком течении необходимо экстренно расширить дефект баллоном, т.е. сделать процедуру Рашкинда. Это на первых порах увеличит объем сброса «справа налево» и облегчит работу правым отделам сердца. Но, если явления будут нарастать, то это может быть показанием к ранней коррекции, хотя и не очень желательной из-за небольших размеров сердца.
Однако, большинству детей этого не потребуется. Их состояние будет разным, как и степень цианоза и признаков сердечной недостаточности. Степень смещения клапанного кольца, состояние створок клапана, величина «атриализованной» части желудочка, ставшей теперь частью правого предсердия, очень индивидуальны. Нередко больные при незначительных анатомических изменениях в сердце (умеренное смещение клапана, не выраженная недостаточность, сохранная функция правого желудочка) живут 10–15 лет и, кроме синюшного цвета кожи и слизистых их может ничего не беспокоить. Однако, одними из самых частых нарушений, сопутствующих, как правило, аномалии Эбштейна, являются различные нарушения ритма сердца. Это закономерно, т.к. узлы и пути проводящей системы находятся именно в правых отделах сердца и обязательно затрагиваются как самим пороком, так и его последствиями (стенка правого предсердия, которая проводит электрический импульс при каждом сердечном сокращении, растягивается). Несмотря на вполне удовлетворительное состояние части больных, они обязательно должны постоянно наблюдаться у кардиолога, и хирургическое лечение рано или поздно — необходимо .
Выбор времени операции целиком зависит от состояния ребенка. Но при «благоприятном» течении этого порока вполне возможно отложить операцию до подросткового возраста, естественно, если нет угрожающих жизни осложнений.
Дело в том, что операция будет направлена на полное исправление порока, т.е. она является радикальной. Производят ее на открытом сердце, в условиях искусственного кровообращения. Лишний участок предсердия устраняется путем ушивания, а трехстворчатый клапан с помощью швов приподнимается и укрепляется в позиции, близкой к нормальной. Если это невозможно, то его иссекают и заменяют искусственным протезом. Попутно устраняются участки, которые могут быть источниками нарушения ритма. Иными словами, хирурги пытаются либо сделать пластику клапана, т.е. восстановить целостность створок и обойтись без искусственных материалов в полости сердца, либо вшить протез. Конечно, первое — предпочтительнее, но и протезирование, хотя и имеет недостатки, является надежным и хорошо отработанным методом. К сожалению, часто вопрос о выборе — пластика или протезирование — окончательно решить можно только на операционном столе. Перед операцией вам должны точно объяснить все возможные варианты и рассказать о том, что ожидает ребенка после нее.
Понятно, что, если речь идет о протезировании клапана, то его лучше делать позже, когда размеры сердца достаточны, чтобы можно было поставить протез, рассчитанный на максимально длительный срок. Ведь, по мере роста ребенка, растет, увеличиваясь в размерах, и его сердце, и в какой-то момент жизни отверстие, где находится протез клапана, окажется относительно узким — стенотичным.
Протезы клапанов
Скажем несколько слов о том, что из себя представляют протезы клапанов. Протез – это искусственный клапан, который выполняет функцию естественного. Представьте себе металлическое, или гибкое пластиковое, кольцо, обтянутое подушкой из синтетического материала (через нее будут накладываться швы — без этого пришить протез нельзя). Сам клапан, находящийся внутри кольца и осуществляющий механизм закрытия и открытия «шлюза», бывает разным. Он может быть сделан из биологического материала (как правило, клапана свиньи, который по размерам и форме вполне соответствует клапану человека). Его делают также из ткани сердечной сорочки человека, выкраивая из него полулуния створок и пришивая к основанию кольца. Изготовление клапанов — это отдельная отрасль медицины, их делают вручную, в лабораториях, а потом обрабатывают и хранят в особых условиях. У такого готового клапана три створки, и он очень похож на естественный полулунный клапан аорты или легочного ствола. Механический клапан целиком состоит из титанового сплава, имеет две подвижные створки и представляет удивительное совершенство современной технологии в медицине. Такие клапаны разработаны давно, но постоянно улучшаются как в конструкции, так и в составе. Они так же промышленно выпускаются и применяются в кардиохирургии уже не одно десятилетие.
Выбор клапана — биологический или механический — заключается в том, что при первом ребенку не надо в течение всей жизни регулярно принимать лекарства, «разжижающие» кровь и предотвращающие образование сгустков на клапане, а при втором это абсолютно необходимо. С другой стороны, механический клапан, может функционировать дольше — годы и десятилетия — без замены, если правильно соблюдать режим и прием лекарств. Обо всем этом вам должны подробно рассказать, но в конечном счете, ваше мнение о выборе того или иного вида протеза, не может быть определяющим.
Результаты операций в целом хорошие как непосредственные, так и отдаленные, и их нужно ожидать у 90 процентов оперированных больных.
Если у вас выявлены данные симптомы и признаки необходимо провести тщательное исследование сердца. Если состояние пациента ухудшается, отмечается увеличение сердца, а также различные осложнения, необходимо проводить хирургическое лечение. Терапия включает в себя терапевтическое и хирургическое лечение.
Аномалия Эбштейна: симптомы
Зачастую пациенты с данным пороком могут не испытывать дискомфорта и неприятных ощущений долгое время. Даже пациенты с резко измененным клапаном могут иметь лишь незначительные проявления порока. Симптомы и признаки развиваются длительно и включаются в себя:
- Одышка;
- Повышенная утомляемость, преимущественно при физической нагрузке;
- Отеки нижних конечностей;
- Различные нарушения ритма;
- Изменение окраски кожи и губ.
Обычно у новорожденных с аномалией Эбштейна признаки изменения цвета кожи появляются раньше, чем признаки сердечной недостаточности. Появление вышеуказанных симптомов в столь раннем возрасте указывает на тяжелое поражение и требует безотлагательного лечения.
У детей более старшего возраста определяются признаки сердечной недостаточности: повышенная утомляемость, одышка, возникающая преимущественно во время физической активности (игры), также ребенок может указать на чувство тяжести в области сердца. Также вы можете отметить наличие цианоза каймы губ и кончика пальцев.
Сердце человека состоит из четырех камер: две верхние камеры — предсердия (левое и правое), две нижние — желудочки, стенки желудочков толстые и мощные, так как они должны выполнять работу по выбросу крови ко всем органам и системам человека. Между предсердиями и желудочками находятся клапаны, своеобразные двери, которые плотно смыкаются и открываются только в одну сторону, обеспечивая принцип одностороннего движения крови в организме. При аномалии Эбштейна происходит смещение трикуспидального клапана в сторону правого желудочка, в результате чего объем желудочка уменьшается, а правое предсердие становится большим. К тому же сам клапан недоразвит и нарушается как функционирование левого желудочка, так и предсердия, так как кровь из желудочка снова возвращается в правое предсердие, вызывая его перегрузку, также возникает и перегрузка желудочка. Изменения, которые претерпевает клапан различны, и степень поражения может варьировать от незначительной до резкой деформации и значительного его смещения. При данной патологии, как мы уже говорили, происходит перегрузка правого предсердия и желудочка, что, в конечном счете, ведет к развитию правожелудочковой сердечной недостаточности.
Причины, которые ведут к образовании. Врожденных пороков, пока остаются неясными, но известно, что и генетический и внешние факторы играют немаловажную роль. В очень редких случаях было выявлено, что если мать во время беременности принимала препараты лития или болела рядом инфекционных заболевания, то ребенок рождался с аномалией Эбштейна.
Сопутствующие дефекты
При аномалии Эбштейна возможно наличие других врожденных пороков сердца:
Дефект межпредсердной перегородки
Более 50% с аномалией Эбштена имеют дефект в межпредсердной перегородке. В связи с наличием этого дефекта венозная, бедная кислородом кровь, смешивается с оксигенированной кровью левого предсердия. В связи с этим в системный кровоток попадает менее обогащенная кислородом кровь, что, несомненно, ухудшает состояние пациента. Также при наличии ДМПП увеличивается риск образования тромбов, которые с током венозной крови могут попасть через дефект в артериальное русло и привести к инсульту. При оперативном вмешательстве по поводу аномалии Эбштейна, если хирург обнаружит дефект межпредсердной перегородки, он обязательно устранит его.
Нарушения ритма
В нашем сердце в правом предсердии располагается определенная группа клеток, которая способна индуцировать импульсы, которые по определенному пути распространяются по миокарду , обеспечивая синхронную работу всех камер сердца. При аномалии Эбштейна может быть несколько дополнительных путей распространения импульса, что в свою очередь вызывает нарушения ритма, так называемые тахиаритмии, которые значительно ухудшают состояние человека, а в ряде случаев могут привести к потере сознания при высокой частоте сердечного ритма. Также в связи с перегрузкой правого предсердия возникает его расширение, что является благоприятной средой для формирования трепетания предсердий.
Когда необходимо обратиться к врачу
Если вы заметили, что ребенок быстро устает, у него одышка, когда он не только играет, но и просто спокойно сидит, окружающие отмечают цианоз губ и пальцев — вам необходимо обратиться к педиатру, который направит вашего ребенка на консультацию к специалисту по врожденным порокам сердца .
Диагностика
Если у вас нет каких-либо внешних признаков врожденного порока сердца, то заподозрить какое-либо нарушение врач может, услышав шум при аускультации сердца. Однако, наличие шума, не всегда указывает на органическое поражение сердца. Это может быть и функциональный шум. Тем не менее, если врач подозревает наличие у вас или у вашего ребенка врожденного порока сердца – вам необходимо пройти специальное инструментальное исследование для уточнения диагноза.
Рентгенография органов грудной клетки
рентгенография органов грудной клетки может выявить увеличение размеров сердца, что может указывать на наличие, в частности, аномалии Эбштейна.
Эхокардиография
Это исследование позволяет четко визуализировать структуры сердца. При помощи ультразвукового датчика врач проводит исследование предсердия, желудочков и клапанов между ними, крупных сосудов и их клапанного аппарата. Благодаря этому методу врач с высокой точность поставить диагноз аномалии Эбштейна, а также измерит все необходимые параметры (как размеры, так и функциональные характеристики сердца).
Электрокардиография
Позволяет определить наличие сопутствующих нарушений ритма, а также определить, если у вас дополнительные пути проведения, которые вызывают тахиаритмию.
Холтеровское мониторирование ЭКГ
Это исследование проводится , как правило, в течение 24–48 часов , благодаря чему, можно выявить нарушения ритма, которые возникают периодически, без какой –либо закономерности.
Зондирование сердца
Данный метод исследования редко используется при аномалии Эбштейна, так как такие неинвазивные методики как эхокардиография, дают полный объем информации по данной патологии.
Осложнения
До определенного времени пациенты с аномалией Эбштейна могут и не испытывать каких-либо неприятных симптомом и вести обычный образ жизни. Но при данном пороке возможны и нарушения ритма, развитие сердечной недостаточности, также повышается риск внезапной сердечной смерти, инсульта.
Физическая активность
В зависимости от выраженности поражения клапанного аппарата, а также функциональных особенностей в каждом индивидуальном случае врач также посоветует и разный уровень физической активности. Следует помнить, что все решается в индивидуальном порядке.
Беременность с аномалией Эбштейна
Женщина с Аномалией Эбштейна может благополучно выносить и родить здорового ребенка. Но во время беременности возрастает объем циркулирующей крови, что приводит к дополнительной нагрузке на сердечную мышцу, что может привести к декомпенсации порока и возникновению жизнеугрожающих осложнений. Поэтому беременность должна быть спланирована и ведение беременности должно проводится врачом кардиологом совместно с акушером-гинекологом. А родовспоможение — в условиях специализированного стационара.
Лечение порока — аномалия Эбштейна
Если у вас нет симптомов или нарушений ритма сердца, то ваш доктор может просто порекомендовать тщательный контроль вашего состояния с регулярным обследованием: Общий осмотр, электрокардиография, рентгенография грудной клетки, эхокардиография и,холтеровское мониторирование
Терапевтическое лечение
Если у вас есть проблемы с сердечным ритмом, то, скорее всего, вам будет назначен препарат из группы антиаритмиков. Обычно используются бета-блокаторы, блокаторы кальциевых каналов, сердечные гликозиды. А если у вас выявлены признаки сердечной недостаточности, то врач прибегнет к назначению диуретиков, сердечных гликозидов, ингибиторов АПФ
Хирургическое лечение
Возможно несколько путей хирургического лечения аномалии Эбштейна. Если ткани трикуспидального клапана позволяют провести пластику (реконструкцию) клапана, то проводится клапаносохраняющая реконструктивная операция. Но в большинстве случаев проводится имлантация нового клапана (обычно в нашей клинике используют биологические протезы). Также во время операции в миокард правого желудочка или интракоронарно водятся стволовые клетки, для развития новых клеток миокарда, которые смогут помочь правому желудочку начать работать в новых, нормальных, но не привычных для него условиях.
Если во время диагностики были выявлены сопутствующие дефекты сердца, то проводится их параллельное устранение. Также во время операции на открытом сердце осуществляется устранение дополнительных путей проведения электрического импульса, которые вызывают тахиаритмию.
Необходимо помнить, что после кардиохирургической операции необходимо соблюдать режим приема лекарственных препаратов, так как прекращение приема раньше времени (например антикоагулянтов) может привести к тяжелым последствиям вплоть до смертельного исхода.
Помните, что пациенты с врожденным пороком сердца и после операции являются полноценными членами общества и могут вести нормальный образ жизни. Единственным ограничением, которое будет отличать вас от окружающих — вы будете чуть чаще посещать вашего врача, но всегда только с хорошими новостями о том, что вы здоровы и все у вас будет хорошо.
Синдром Лютембаше. Аномалия Эбштейна.


- НИО хирургии аорты, коронарных и периферических артерий
- НИО новых хирургических технологий
- НИО хирургической аритмологии
- НИО эндоваскулярной хирургии
- НИО сосудистой и гибридной хирургии
- НИО онкологии и радиотерапии
- НИО ангионеврологии и нейрохирургии
- НИО анестезиологии и реаниматологии
- НИО лучевой и инструментальной диагностики
- Состав совета по защите докторских и кандидатских диссертаций
- Требования к соискателям
- Соискатели
- Апелляции
- ГОСТ по оформлению диссертации и автореферата
- Контакты совета
- Генеральный директор Центра
- Руководство Центра
- Миссия
- История
- Мероприятия
- Фотопроекты
- Истории пациентов
- Нормативные документы
- Структура отдела
- Организационно-методическая работа с регионами
- Развитие телемедицинских технологий
- Кадровая политика и повышение квалификации
- Публичный отчет
- Устав и регистрационные документы
- Лицензии
- Публичный отчет
- Сведения о медицинских работниках
- План развития Центра
- Политика обработки персональных данных
- Охрана труда
- Политика в области охраны труда
- Противодействие коррупции
- Учетная политика
Аномалия Эбштейна - это редкий врожденный порок сердца, при котором трехстворчатый аортальный клапан смещен в полость правого желудочка, т.е. расположен значительно ниже по току крови. Створки клапана тоже смещены и неправильно развиты вместе со всем мышечным и хордальным аппаратом, приводящим его в движение.
Порок сочетается с дефектом межпредсердной перегородки, при котором происходит сброс крови справа-налево из-за постоянного переполненной кровью камеры правого предсердия.
В том случае, когда дефект в перегородке небольшой, а значит камера правого предсердия переполнена кровью, состояние ребенка может стать критическим, и ему может быть назначена хирургическая коррекция - процедура Рашкинда (т.е. эндоваскулярное расширение дефекта баллоном). Это поможет облегчить работу правому отделу сердца.
Дети с аномалией Эбштейна рождаются с цианозом (синим оттенком кожи), который со временем может уменьшиться. Одними из самых частых симптомов аномалии являются различные нарушения ритма сердца, т.к. узлы и пути проводящей системы находятся именно в правых отделах сердца и обязательно затрагиваются как самим пороком, так и его последствиями (стенка правого предсердия, которая проводит электрический импульс при каждом сердечном сокращении, растягивается).
Назначение операции целиком зависит от состояния ребенка. Но при «благоприятном» течении этого порока вполне возможно отложить операцию до подросткового возраста, естественно, если нет угрожающих жизни осложнений.
Для коррекции аномалии Эбштейна ребенку назначается радикальная операция в условиях искусственного кровообращения: либо пластика клапана, либо протезирование.
Пластика клапана заключается в том, что «лишний» участок предсердия устраняется путем ушивания, а трехстворчатый клапан с помощью швов приподнимается и укрепляется в позиции, близкой к нормальной.
Если этот метод невозможен, назначается протезирование клапана биологическим или механическим протезом.
9.19.6.Дефект межпредсердной перегородки
Различают собственно дефект межпредсердной перегородки и незаращение овального окна. Небольшие дефекты могут быть гемодинамически незначимы, при значительных дефектах возникает сброс крови, как правило, из левого предсердия в правое. Таким образом, увеличивается объем крови, поступающей в правый желудочек и малый круг кровообращения, вследствие чего происходит увеличение размеров правого предсердия и правого желудочка. Шунт увеличивается при наличии препятствия к оттоку крови из левого предсердия (так называемый синдром Лютембаше – сочетание дефекта межпредсердной перегородки с митральным стенозом), что делает гемодинамические нарушения более выраженными. Для ЭКГ-картины при данном пороке характерно (рис. 186-187):
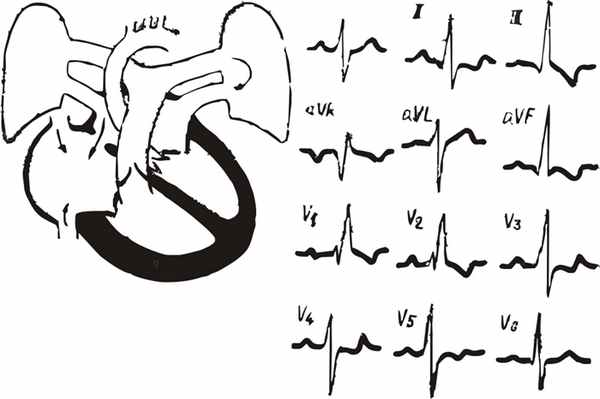
Рис. 186. ЭКГ при дефекте межпредсердной перегородки.
1.Формирование высокого остроконечного зубца Р в отведениях II, III, aVF, V1, V2 (в последних двух отведениях он может быть двухфазным с преобладанием положительной фазы).
2.ЭКГ-признаки гипертрофии правого желудочка, блокада правой ножки пучка Гиса, отклонение ЭОС вправо.
3.Замедление АВ проводимости.
4.Мерцание или трепетание предсердий, наджелудочковая тахикардия.
5.При синдроме Лютембаше – признаки увеличения обоих предсердий (рис. 187).
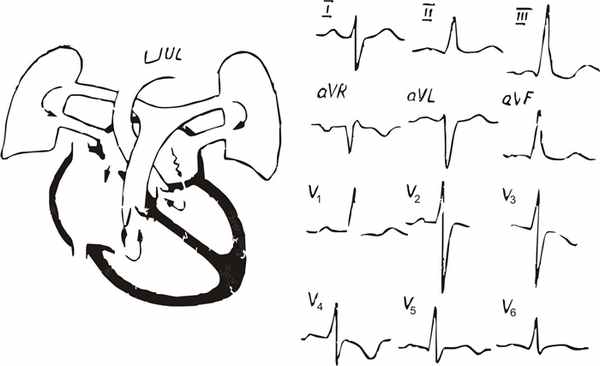
Рис. 187. ЭКГ при синдроме Лютембаше.
9.19.7.Стеноз и атрезия трехстворчатого клапана
Данная патология трикуспидального клапана сочетается с гипопластическим, нефункционирующим правым желудочком («трехкамерное сердце»), и дефектом межпредсердной перегородки, без которого работа сердца была бы невозможной. Это так называемый «синий» порок, протекающий с выраженными гемодинамическими нарушениями и системной гипоксией. Левое предсердие и левый желудочек обеспечивают работу как большого, так и малого круга кровообращения, в результате чего их размеры значительно увеличиваются.
ЭКГ - признаки:
1.Признаки гипертрофии обоих предсердий.
2.Признаки гипертрофии левого желудочка.
3.Часто – блокада левой ножки пучка Гиса.
4.Отклонение ЭОС влево (либо, у детей первых лет жизни, нормальное положение ЭОС вместо отклонения ЭОС вправо), рисунок 188.
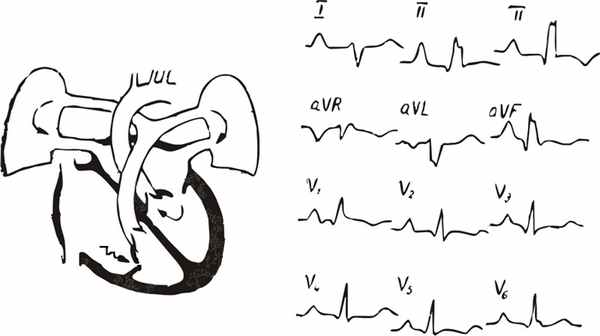
Рис. 188. ЭКГ при стенозе и атрезии трехстворчатого клапана.
9.19.8.Аномалия Эбштейна
Редкий врожденный порок сердца, при котором трехстворчатый клапан смещен в сторону правого желудочка, его створки имеют аномальную форму, стенозировано правое венозное отверстие, часто имеет место дефект межпредсердной перегородки. Закрываясь в систолу, аномально расположенный трикуспидальный клапан нарушает координированную работу верхнего и нижнего отделов правого желудочка, что приводит к повышению давления в правом предсердии и верхнем отделе правого желудочка. Иногда степень легочной гипертензии уменьшает шунт крови через дефект межпредсердной перегородки.
ЭКГ – изменения (рисунок 189):
1.Признаки гипертрофии правого предсердия (остроконечный зубец Р увеличенной амплитуды в II, aVF, V1, V2).
2. При дефекте межпредсердной перегородки присоединяются признаки гипертрофии левого предсердия.
3.Уменьшение амплитуды QRS в правых грудных отведениях.
4.Возможны признаки гипертрофии правого желудочка, блокада правой ножки пучка Гиса.
5.Частые наджелудочковые нарушения ритма, иногда – WPW-синдром, как правило, тип Б.
Читайте также:
