Синдром немой пазухи - лучевая диагностика
Добавил пользователь Владимир З. Обновлено: 27.01.2026
В связи с широким использованием и внедрением в разные области медицины компьютерной диагностики улучшилась диагностика и выявляемость патологических процессов поражения носа и околоносовых пазух.
Полость носа является наиболее сложно устроенным органом человеческого организма. Травматические повреждения, оперативные вмешательства, а также аномалии отдельных эндоназальных анатомических структур или их комплексов способны привести к функциональным нарушениям, в дальнейшем способствующих развитию патологического процесса в слизистой оболочке носа и околоносовых пазух. Одним из таких состояний является «синдром молчащего синуса». Этот синдром представляет интерес для врачей-отоларингологов, однако дифференциальная диагностика возможна только при участии врачей лучевой диагностики с использованием ВСКТ.
В литературе этот синдром характеризуется как редко встречающееся заболевание, однако наблюдения 3 случаев этого синдрома в ТОДКБ говорит о гиподиагностике, связанной, по-видимому с недостаточным освещением данной патологии в литературе.
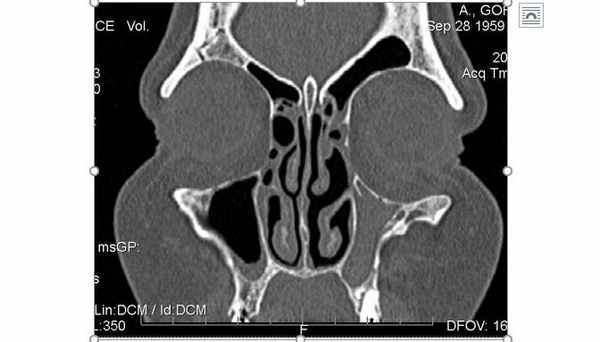
Больной К., 13 лет, предъявлял жалобы на безболезненную лицевую ассиметрию, опущение глазного яблока, горизонтальную диплопию при взгляде вверх. С подозрением на образование головного мозга был направлен в ТОДКБ для проведения ВСКТ. На компьютерных томограммах выполненных в коронарной и аксиальной проекциях, выявлено уменьшение объема правой ВЧП, задне-латеральная и верхняя стенки вогнуты, медиальная костная стенка отсутствует, мембранозный участок стенки втянут в просвет пазухи, средний носовой ход расширен. На основании клинических данных и КТ признаков был выставлен диагноз « синдром молчащего синуса».
«Синдром молчащего синуса», ателектаз верхнечелюстного синуса, синдром «взрыва» верхнечелюстного синуса, синдром немой верхнечелюстной пазухи – это совокупность клинических симптомов, характеризующийся спонтанным односторонним энофтальмом, смещением глазного яблока книзу в связи с резорбцией костных стенок, орбитальной ассиметрией, развивающийся в результате тотального снижения пневматизации верхнечелюстной пазухи на фоне бессимптомного течения хронического верхнечелюстного синусита. Термин «синдром молчащего синуса» впервые ввел в 1994г. C. Soparcar, однако первое клиническое описание сделал в 1964г.W. Montgomery.
Этиология СМС на сегодняшний день неизвестна. Факторами способствующих развитию СМС являются травмы, оперативные вмешательства, аномалии развития эндоназальных анатомических структур.
Основным патогенетическим механизмом является длительная гиповентиляция верхнечелюстной пазухи, которая развивается в результате нарушения структур остиомеатального комплекса (в частности крючковидного отростка). Аномалии строения крючковидного отростка (гипер-или гипоплазия, парадоксальный изгиб) при дыхании приводят к изменению его положения на вдохе и на выдохе по типу клапанного механизма, что способствует снижению давления в верхнечелюстной пазухе.
Прогрессирующая гиповентиляция приводит к резорбции газов в пазухе и формирование постоянного отрицательного давления. Скопившийся транссудат, образовавшийся в результате повышенной секреции, преобразуется в густую слизь, что поддерживает хроническое воспаление в слизистой оболочке. Пониженное давление внутри пазухи, нарушение аэрации и хроническое катаральное воспаление приводят к деминерализации костных стенок и втяжению их в просвет с развитием ателектаз верхнечелюстной пазухи.
Клинически СМС проявляется орбитальной ассиметрией – энофтальмом, опущением глазного яблока книзу, в результате западения внутрь передней стенки верхнечелюстной пазухи. Симптомов характерных для гайморита: болезненность, патологические выделения из носа – нет. Основным методом диагностики является рентгеновская компьютерная томография околоносовых пазух. При этом выявляют уменьшение объема пазухи по сравнению с противоположной стороной, деформация или втяжение ее костных стенок в сочетании с тотальным снижением пневматизации.
Оптимальным методом лечения данной патологии является внутриносовое хирургическое вмешательство, восстанавливающее аэрацию верхнечелюстной пазухи.
Синдром "молчащего" синуса
Синдром «молчащего» синуса включает в себя безболезненное уменьшение в размерах верхнечелюстной пазухи (ВЧП), субтотальным (тотальным) затемнением ВЧП и энофтальмом. Впервые эти клинические симптомы были описаны профессором Гарвардской медицинской школы W.W. Montgomery в 1964 г.

Больной С. , 47 лет, поступил на лечение в ЛОР - отделение ФГБУ «КБ № 1» УДП РФ.
При поступлении предъявил жалобы: на дискомфорт при движении правого глазного яблока.
Из анамнеза известно, что данные жалобы возникли в марте 2016 г. на фоне полного здоровья. В анамнезе острый правосторонний гайморит около 30-ти лет назад. Лечился стационарно – пункции правой верхнечелюстной пазухи, антибактериальная терапия – с положительным эффектом.
Общее состояние: удовлетворительное. Сознание: ясное. Дыхание через рот свободное. Частота дыхания 16 в минуту. Дыхание - везикулярное. Хрипов нет. Крепитации нет. Шума трения плевры нет. Тоны сердца ритмичные. Шумы: нет. ЧСС=67 уд/мин АД=130/75 мм рт. ст. Язык чистый, влажный. Живот участвует в дыхании, симметричный. При пальпации живот мягкий, безболезненный. Перистальтика - нормальная. Стул 1 раз в день, оформленный, обычного цвета. Ориентируется в месте, времени. Менингеальных знаков нет. Зрачки: D=S, реакция на свет живая. Девиации языка нет. Судорог нет. Парезов, параличей нет. Температура тела 36. 7С.
Результаты клинико-диагностического обследования (обследование выполнено амбулаторно):
Общий анализ крови, свертываемость крови, общий анализ мочи – в пределах нормы.
RW, Hbs -Ag, anti-HCV, ВИЧ - отр.
Местный статус: Форма наружного носа не изменена. Пальпация и перкуссия передних стенок лобных пазух; пальпация передних стенок в/ч пазух, мест выхода 1-ой, 2-ой ветви тройничного нерва безболезненна. Перегородка носа незначительно искривлена вправо. Слизистая оболочка полости носа розовая, влажная. В носовых ходах патологического отделяемого нет. Нижние носовые раковины не увеличены.
Носоглотка: свод свободен.
Ротоглотка: небные дужки по краю гиперемированы, спаяны с миндалинами. Нёбные миндалины не увеличены, налетов нет, паратонзиллярная область не изменена. Задняя стенка глотки розовая.
Гортаноглотка: Слизистая вестибулярных складок, черпаловидных хрящей, межчерпаловидного пространства, надготанника розовая, голосовая щель широкая. Голосовые складки перламутровые, подвижные, при фонации смыкаются полностью.
AD: ушная раковина без особенностей. Наружный слуховой проход широкий, содержит умеренное количество ушной серы, стенки наружного слухового прохода обычной окраски. Барабанная перепонка: перламутровая, опознавательные знаки четкие, ш. р. 6 м
AS: ушная раковина без особенностей. Наружный слуховой проход широкий, содержит умеренное количество ушной серы, стенки наружного слухового прохода обычной окраски. Барабанная перепонка: перламутровая, опознавательные знаки четкие, ш. р. 6 м.
Пальпация и перкуссия области сосцевидного отростка безболезненна с двух сторон.
Эндоскопическое исследование полости носа: слизистая оболочка полости носа розовая. Средняя носовая раковина не изменена. В области среднего носового хода визуализируется не выраженный крючковидный отросток.
На КТ ОНП: тотальное затемнение правой верхнечелюстной пазухи, уменьшение её в размерах за счет втяжения костных стенок, опущение нижней стенки орбиты (2-я стадия ателектаза верхнечелюстной пазухи по классификации Kass).
Пациент консультирован офтальмологом (амбулаторно), патологии не выявлено. Рекомендована санация хронического очага воспаления.
Было проведено хирургическое лечение: Эндоскопическая операция на правой верхнечелюстной пазухе. Интраоперационно под контролем эндоскопа отмечено: выраженное нависание нижней стенки орбиты, уменьшение пазухи в размерах. Из пазухи удалена густая слизь. Послеоперационный период протекал без осложнений, проводился ежедневный туалет полости носа, промывание правой верхнечелюстной пазухи под контролем эндоскопа с помощью тонкой канюли через расширенное соустье. Проведён курс антибактериальной терапии.
Состояние при выписке: на фоне проведенного лечения больной отметил исчезновение дискомфорта при движении правого глазного яблока.
При выписке пациенту рекомендована контрольная КТ ОНП через 6 месяцев для оценки состояния ОНП в динамике.
Синдром молчащего синуса. Клинический случай
Синдромом «молчащего синуса» (ателектаз верхнечелюстного синуса) называют патологическое состояние которое характеризуется уменьшением размера околоносовых пазух, скоплением в пазухах содержимого в следствии закупорки выводящих протоков, энофтальмом и резорбцией костных стенок пазух.
Как правило процесс развивается в верхнечелюстных пазухах и протекает без выраженных клинических симптомов.
Основные симптомы «молчащего синуса»
Визуально при одностороннем ателектазе верхнечелюстного синуса наблюдается ассиметрия глазных яблок (более глубокое расположение, опущение), энофтальм. При двухстороннем ателектазе верхнечелюстного синуса визуально иногда довольно сложно определить патологический процесс, так как он развивается довольно длительно (от нескольких месяцев до нескольких лет).
Среди других клинических симптомов могут наблюдаться снижение остроты зрения, вертикальная диплопия (двоение предметов).
Причины ателектаза верхнечелюстного синуса
Основной причиной патологического состояния считают перенесенные травмы, но иногда происходит спонтанный синдром «мочащего синуса» в результате нарушения оттока содержимого пазухи без особых на то причин.
Диагностика синдрома «молчащего синуса»
На сегодняшний день золотым стандартом диагностики синдрома молчащего синуса считается КТ диагностика. Только данные с компьютерного томографа позволяют получить высокую детализацию костных структур и провести дифференциальную диагностику.
В медицинской практике синдром «молчащего» синуса довольно часто бывает случайной находкой при диагностике стоматологических или отоларингологических проблем. Именно такой находкой мы сегодня хотим поделиться.
Синдром «молчащего синуса». Клинический случай
Пациентка обратилась к ортодонту с проблемой вестибулярного положения клыка после чего была направлена на КТ. При расшифровке компьютерной томографии помимо основной проблемы был диагностирован синдром «молчащего синуса».
Рис.1. Серия фронтальных срезов конусно-лучевой компьютерной томографии (КЛКТ) у пациентки с синдромом «молчащего» синуса.
Рис.2. Серия аксиальных срезов конусно-лучевой компьютерной томографии (КЛКТ) у пациентки с синдромом «молчащего» синуса.

Рис. 3. Трехмерная реконструкция черепа пациентки с синдромом «молчащего» синуса по данным конусно-лучевой компьютерной томографии (КЛКТ).
Синдром молчащего синуса — лечение
Прогноз лечения как правило благоприятен. Регресс энофтальма происходит в течении полугода.
Синдром молчащего синуса
Синдром молчащего синуса (или ателектаз верхнечелюстной пазухи) – довольно редкое заболевание. По сути, данное заболевание представляет собой вызванную различными причинами деформацию стенок верхнечелюстной пазухи, вследствие чего пазуха вдавливается внутрь (происходит коллапс синуса). Подобная деформация приводит к изменению формы лицевого скелета – впадению щеки, смещению глазного яблока книзу и внутрь.
Если кратко, то развитие заболевания протекает следующим образом. Вследствие длительного воспаления или иных механических причин нарушается естественная вентиляция пазухи. Из-за этого в пазухе скапливается слизистое содержимое, образуется пониженное давление, что в сочетании вялотекущим воспалением приводит к истончению и пролапсу (прогибанию) стенок.
Причины заболевания
Причинами заболевания чаще всего являются:
новообразованя полости носа – опухоли, кисты, полипы закупоривающие отверстие пазухи, которым она сообщается с полостью носа, и нарушающие естественную вентиляцию;
Записаться на консультацию Первая консультация бесплатно!
Симптомы
Заболевание развивается длительно (до нескольких лет) и зачастую клинически значимая симптоматика, к сожалению, проявляется уже на последнем этапе, когда схлопывание стенок пазухи приводит к изменению лица, – только тогда пациенты обращаются к врачу.
Наиболее типичными симптомами являются изменение формы лицевого скелета – впадение щеки на пораженной стороне, смещение глазного яблока внутрь орбиты (западание глаза), опущение нижнего края глазницы, подтягивание кверху (ретракция) верхней губы. Появляется дискомфорт при движении глаза.
Весьма характерным признаком является отсутствие классических проявлений воспалительных ЛОР-заболеваний: отсутствует болевой синдром, катаральные явления (слизистые выделения из носа), повышение температуры тела.
Осложнения
Осложнения заболевания по большей части вызываются деформацией лицевого скелета – асимметрия лица, западение глазных яблок, ретракция верхней губы.
Также к осложнения относят часто рецидивирующие воспалительные заболевания ЛОР-органов.
Диагностика
К счастью современная медицинская наука позволяет диагностировать заболевание на ранней стадии, когда ещё не произошло впадение стенок пазухи.
Как правило, пациенты обращаются к врачу с жалобами на частые воспалительные заболевания ЛОР-органов. Если при визуальном осмотре полости носа врач видит закрытое/суженное отверстие пазухи, то это всегда – повод для проведения эндоскопического исследования и назначения компьютерной томографии.
По результатам компьютерной томографии диагноз ставится со 100% вероятностью.
В настоящее время заболевание практически всегда диагностируется на ранних этапах и случаи серьёзных осложнений встречаются крайне редко.
Лечение
Лечение синдрома молчащего синуса возможно только 1 путём – хирургическим.
Операция выполняется как взрослым, так и детям.
Операции
Во время операции врач восстанавливает проходимость устья пазухи, если пазуха заполнена содержимым, то удаляет его.
Операция всегда проводится под общим наркозом, занимает от 20 минут до 1 час.
Период пребывания в клинике не более 2-х дней.
В подавляющем большинстве случаев благодаря своевременной диагностики дальнейшего хирургического лечения не требуется – при правильной консервативной терапии объем пазухи восстанавливается в течение 6 мес.
В редких случаях запущенного заболевания, когда произошло пригибание стенок синуса, после проведения первого этапа и завершения консервативного лечения проводится второй этап – восстановление лицевого скелета. Здесь операцию проводит челюстно –лицевой хирург.
В АО «Семейный доктор» лечение молчащего синуса проводится на любой стадии заболевания.
Диагностика и лечение кист придаточных пазух носа

Кисты придаточных пазух носа представляют собой пузырь, заполненный жидкостью. Размер кисты и ее расположение могут быть самыми различными. Самое главное, что хотелось бы отметить – киста не имеет никакого отношения к онкологии. Это не новообразование, не опухоль, это всего лишь пузырь с жидкостью светло-желтого цвета. Механизм образования кисты достаточно простой.
В слизистой оболочке носа находятся железы. Каждая железа вырабатывает секрет (слизь) и имеет свой выводной проток, который открывается на поверхности слизистой оболочки. Если отток из железы нарушается, то образуется киста. Железа при этом наполняется жидкостью и раздувается до больших размеров.
Киста является широко распространенным заболеванием придаточных пазух носа. Среди всех видов, кисты в гайморовых пазухах встречаются чаще всего. Обычно киста не вызывает никаких жалоб и выявляется случайно, при рентгенологическом исследовании, компьютерной (КТ) или магнитно-резонансной томографии (МРТ), а также, когда пациент делает панорамный снимок верхней и нижней челюсти — ортопантограмму при посещении врача стоматолога. Примерно 10% здоровых людей имеют «немые» (не вызывающие никаких симптомов) кисты в пазухах.
Бессимптомная киста гайморовой пазухи, то есть киста, которая не беспокоит, обычно не требует лечения. Исключением являются нагноившиеся одонтогенные кисты, а также обычные кисты, если врач стоматолог планирует установку имплантов верхней челюсти с предварительной процедурой синус-лифтинга. При этой манипуляции может значительно уменьшиться обьем гайморовой пазухи, и бессимптомная до этого киста небольших размеров, может выполнять уже весь объем уменьшившейся пазухи и вызвать патологические симптомы.
Симптомы
Как уже говорилось ранее, увидеть кисту в пазухе можно только на снимках. Обычная обзорная рентгенограмма пазух может выявить кисту крупных размеров, но она не всегда дает достоверные данные. Более точным методом является компьютерная томография. Этот метод выявляет кисты любых размеров и в любых пазухах, а также позволяет отличить доброкачественную, «слизистую» кисту от одонтогенной, зубного происхождения, а также от новообразований. Магнитно-резонансная томография (МРТ) не очень хорошо подходит для оценки пазух и часто преувеличивает размеры патологии. Поэтому идеальным снимком для диагностики состояния околоносовых пазух на сегодняшний день является компьютерная томограмма (КТ).
Наиболее частыми симптомами кисты в пазухе являются: боль и ощущение давления, распирания, ощущение инородного тела , как правило с одной стороны, в проекции пазухи, повторяющиеся воспаления пазухи (гайморит, фронтит, сфеноидит), реже заложенность носа. Усиливаются эти сиптомы чаще в период простуды, во время полета на самолете, при наклоне головы вниз. Наиболее выраженная симптоматика при кистах в клиновидных пазухах, которые расположены в основании черепа. Пациенты помимо жалоб на интенсивные, чаще затылочные боли, отмечают двоение в глазах или нарушение зрения, иногда у них возникают эпилептические состояния. Болевой симптом связангс давлением кисты на стенки пазухи, с ее чувствительными нервными окончаниями, а воспалительные явления с блоком вентиляционных соустий и нарушением оттока секрета.
Иногда пациенты жалуются на ощущение давления под глазом.Иногда киста разрастается и полностью заполняет всю гайморову пазуху и даже выходит в полость носа блокируя носовое дыхание - при формировании хоанального полипа. В такой ситуации, как правило, гайморова пазуха имеет дополнительное соустье с полостью носа, нарушается правильный дренаж слизи - происходит постоянная ее рециркуляция, в результате чего образуется сначала киста, а затем и полип.
Читайте также:
