Синовиальный хондроматоз - лучевая диагностика
Добавил пользователь Alex Обновлено: 27.01.2026
Локтевой сустав относится к сложным сочленениям человеческого скелета. Здесь находится самая крепкая кость и целых три нерва, отвечающие за моторику рук. Диагностика и лечение с помощью артроскопии могут решить ряд проблем за очень короткий срок и без длительной реабилитации.
Локтевой сустав: анатомия и проблемы
Локтевой сустав – это три кости: локтевая, плечевая, лучевая. Подвижное соединение защищает суставный хрящ, он же служит для амортизации нагрузок. Внутреннюю поверхность сустава выстилает синовиальная мембрана. Она выглядит как тонкая оболочка, которая вырабатывает жидкость для смазки суставного хряща. Благодаря этому кости легко скользят относительно друг друга при движении.
Конструкцию из костей удерживают коллатеральные связки, а защищают от травм мышцы, расположенные сзади и спереди сустава. Близко к суставным поверхности и капсуле проходят длинные локтевые нервы, берущие начало в спинном мозге и отвечающие за мелкую моторику кисти.
Локтевой сустав дает возможность совершать вращательные движения кистью вверх и вниз, сгибать и разгибать руку. Без каких-либо тренировок кости плеча и предплечья способны вращаться на 90◦, сгибаться под углом 150◦ и еще на 10◦ разгибаться в обратную сторону. Если поставить перед собой задачу развить сверхспособности локтевого сустава, то можно добиться завидных успехов, поскольку возможности человеческого тела, при правильном подходе, безграничны.
Несмотря на то, что локтевой сустав не служит опорой, нагрузок у него не меньше: подъем грузов разной тяжести, спорт и любая активная деятельность, связанная с работой конечностей. Поэтому причиной обращения в клинику чаще всего становятся травмы. Другим поводом для диагностики могут стать избыточная нагрузка на сустав или возрастной износ суставных структур.
В каком случае назначается артроскопия локтевого сустава
Атроскопию локтевого сустава назначают редко. Во-первых, операция довольно сложная из-за устройства самого сустава. Во-вторых, такое вмешательство имеет высокий риск осложнений из-за сосудов и нервов, близко расположенных к суставу. Их повреждение может спровоцировать другие проблемы, например, ограничить подвижность кисти.
Если заглянуть в историю медицины, то окажется, что данный вид операции имеет давнюю историю. В 1931 году доктор Майкл Бурман описал процесс артроскопии локтевого сустава. В своей записи он отметил, что анатомические особенности сустава делают такую операцию малоэффективной и не пророчил ей большого будущего. Однако, разработки артроскопических систем продолжались и уже с 1978 года плотно вошли в клиническую практику. Этому поспособствовал доктор Дональд Г. Джонсон: он подробно описал схему расположения надрезов для введения артроскопа и доступные для этого места в самом суставе. В своей практике он обнаруживал внутрисуставные переломы, свободные тела, фиксировал изменения тканей и самого сочленения. Багаж мировых медицинских знаний относительно анатомии сустава существенно пополнился, а шагающие вперед технологии открыли новые возможности для успешного лечения.
К показаниям для артроскопии относятся:
- остеоартроз (поражение хрящевой ткани поверхности сустава);
- хондроматоз (синовиальная оболочка перерождается в хрящ);
- ревматоидный артрит (поражение соединительной ткани);
- септический артрит (инфекционное поражение тканей сустава);
- синовит (воспаление синовиальной оболочки с образованием выпота);
- латеральный эпикондилит (поражение сухожилий);
- артремфиты (новообразование, которое перемещается в суставной полости);
- рассекающий остеохондрит (смещение хряща во внутрисуставную полость);
- внутрисуставные переломы.
Доктор может рекомендовать хирургическое вмешательство тогда, когда консервативное лечение не приносит облегчения на протяжении длительного времени или других методик недостаточно для точного определения диагноза.
В некоторых случаях, например, при тяжелой форме рассекающего остеохондрита, артроскопию комбинируют с открытым типом операции. С помощью артроскопа находят и удаляют костно-хрящевой фрагмент, а открытой операцией делают костную пластику поврежденного участка.
Подготовка к операции и противопоказания
После первой консультации у хирурга, вас отправят к терапевту, чтобы проверить наличие возможных противопоказаний и тем самым снизить риски осложнений после операции.
Терапевт назначает общий и биохимический анализы крови и мочи для обнаружения воспалительных процессов. Если вы относитесь к какой-либо группе риска, то обследование должно быть более глубоким. Например, людям с заболеваниями сердечно-сосудистой системы понадобится дополнительный визит к кардиологу.
Обязательны тесты на ВИЧ, гепатиты и консультация анестезиолога с перечнем всех аллергических реакций, курса медикаментозной терапии, если он есть, и пищевых добавок, которые употребляются на регулярной основе.
Противопоказаниями к артроскопии могут стать:
- инфекционные заболевания;
- деформирующий артроз на последних стадиях (сужение суставной щели, деформация суставных концов);
- серьезное ограничение подвижности (контрактура) локтевого сустава.
Как проходит операция
Вас уложат на живот так, чтобы рука свободно свисала с края операционного стола. Под плечевой сустав и верхнюю часть плеча подкладывается подставка с валиком, фиксируя положение руки под углом 90◦. Выше локтя накладывается жгут. Оперируемый участок обрабатывается дезинфицирующим раствором.
Суставная капсула прокалывается пункционной иглой, через которую выводят суставную жидкость и заменяют ее физраствором с антибиотиком. Физраствор «подвинет» нервы и сосуды в сторону, чтобы они не мешали осмотру и не были повреждены в ходе операции. Также раствор улучшит видимость камеры, сделав внутрисуставное пространство относительно прозрачным. Антибиотик снижает вероятность возникновения воспалительных процессов на момент восстановления.
В небольшие надрезы вводятся инструменты. Главный из них – артроскоп. Он транслирует изображение изнутри на большой экран, позволяя детально изучить проблемную зону и провести точные лечебные манипуляции.
После окончания процедуры надрезы зашиваются или «склеиваются» полосками стерильного пластыря. Сверху накладывается мягкая стерильная повязка. В зависимости от конкретного случая, повязка может быть заменена на гипсовую, если сустав должен оставаться в неподвижном положении.
Реабилитация
Вы останетесь под наблюдением врача первые два часа после операции. Это время необходимо для оказания помощи в случае острых болевых ощущений и адаптации после наркоза, а потом можно смело отправляться домой. Перед выпиской врач дает полную инструкцию по уходу за повязкой, список необходимых медикаментов и рекомендации по правильным положениям руки для сна и отдыха. Садиться в этот день за руль транспортного средства нельзя.
Важным компонентом для скорейшего восстановления является правильная реабилитация. Она заключается в четком следовании указаниям врача и ежедневных упражнениях для укрепления мышц и повышения подвижности сустава. План реабилитации составляет все тот же лечащий врач, он же обучает первым упражнениям, которые вы сможете выполнять самостоятельно.
Период восстановления зависит от характера вмешательства и может занимать от нескольких недель до нескольких месяцев.
Основные риски при артроскопии локтевого сустава связаны с инфекциями, кровотечениями, тромбозами, травмами кровеносных сосудов и повреждением нервов, потому что они расположены очень близко к сочленению. Все риски поддаются лечению, но при большом опыте врача они сводятся к минимуму.
Преимущества артроскопии локтевого сустава
Одно из важных преимуществ артроскопии – возможность сделать биопсию тканей суставного сочленения, то есть взять на исследование небольшую часть синовиальной сумки или ее содержимого. Метод имеет огромную ценность, потому что позволяет очень быстро найти и уточнить причину заболевания, оценить его степень и выбрать подходящий способ лечения.
Цена артроскопии локтевого сустава в Москве может колебаться от 50 000 рублей до 80 000. Она формируется из:
- первичной консультации врача травматолога-ортопеда;
- срока пребывания в клинике;
- средства для анестезии;
- необходимости дополнительных обследований и консультаций;
- расходных материалов для операции;
- самой операции.
Уточнить цену на артроскопию локтевого сустава в нашей клинике и задать все интересующие вопросы вы можете здесь.
Синовиальный хондроматоз - лучевая диагностика
Синовиальный хондроматоз - лучевая диагностика
а) Терминология:
• Доброкачественное новообразование, характеризующееся пролиферацией синовиальной оболочки и формированием хрящевых и костных тел
• Может развиваться внутри сустава, сумки или синовиального сухожильного влагалища
б) Визуализация:
• Множественные округлые тела аналогичного размера и различной степени обызвествления
• Колеблются от крошечных кальцинированных вкраплений до крупных, округлых пластинчатых хрящевых или оссифицированных тел
• Тела могут не плавать свободно, но собираться в конгломерат
• Степень обызвествления крайне изменчива
• Нередко формируются сопутствующие эрозии
• Тела иногда не оссифицируются и при рентгенографии визуализируются только мягкотканное образование ± костные эрозии
• При МРТ тела характеризуются сигналом различной интенсивности, в зависимости от количества кальция, хрящевой и зрелой костной ткани
о Интенсивность сигнала от тел может колебаться от низкой до характерной для костного мозга во всех последовательностях
о Интенсивность сигнала от большей части тел (77%) в режиме Т1 лежит в диапазоне от низкой до средней, а для режима Т2-характерен сигнал высокой интенсивности
о Тела с костномозговым сигналом могут иметь гипоинтенсивные зоны обызвествления
• Малигнизация: случается крайне редко и не имеет отличительных признаков
(Слева) На рисунке латерального отдела локтевого сустава (капсула отведена) показаны множественные округлые тела, одни из которых прикреплены к синовиальной оболочке, а другие свободно лежат в полости сустава. Здесь показана общая картина синовиального хондроматоза.
(Справа) Рентгенография в боковой проекции: типичный пример синовиального хондроматоза. У этого подростка визуализируются многочисленные мелкие оссифицированные тела аналогичного размера, которые растягивают как передний, так и задний отделы сустава. (Слева) Рентгенография в боковой проекции: мягкотканное образование, имеющееся в течение длительного времени. Признаки обызвествления и другие отличительные характеристики отсутствуют.
(Справа) МРТ, аксиальная проекция, режим TV. многочисленные растянутые сухожильные влагалища тыльной поверхности. В каждом из них имеются низкоинтенсивные округлые включения. Это признаки теносиновиального хондроматоза. Синовиальный хондроматоз может развиваться в любом отграниченном синовиальной оболочкой замкнутом пространстве, о чем не следует забывать.
в) Диагностическая памятка:
• Учитывайте вероятность заболевания, при наличии рентгенографических признаков моноартикулярной остеопении и эрозий:
о Обызвествление/оссификация тел отсутствует в 15%; диагностика осуществляется при помощи МРТ
• Учитывайте вероятность заболевания при внесуставной локализации:
о Сумки или сухожильные влагалища, особенно в области кистей и стоп
• При множественных рецидивах и, кроме эрозий, агрессивном разрушении кости следует оценить вероятность развития хондросаркомы
Синовиальный хондроматоз - лучевая диагностика
1 ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р.Вредена» Минздрава России
Синовиальный хондроматоз плечевого сустава в клинической практике встречается достаточно редко. В настоящее время оперативные вмешательства при данном заболевании предполагают удаление внутрисуставных хрящевых тел и локальную синовэктомию в пораженном суставе открытым или артроскопическим способом. Цель данной статьи – представить особенности клинической картины, патофизиологии, диагностики, а также отдаленные результаты лечения множественного синовиального хондроматоза, на примере двух пациентов, методами тотального реверсивного эндопротезирования и артроскопической техники. В данной статье описаны особенности клинической и интраоперационной картины синовиального хондроматоза плечевого сустава и отдаленные результаты лечения. Приводится клинический пример диагностики и лечения данной патологии у двух пациентов. В первом случае при раннем обращении, диагностике и удовлетворительном состоянии плечевого сустава было выполнено артроскопическое вмешательство с удалением внутрисуставных тел и локальной синовэктомией. Гистологическое исследование в первом случае подтвердило диагноз первичный синовиальный хондроматоз. Во втором случае при позднем обращении, посттравматических артрозных изменениях плечевого сустава было принято решение о проведении открытого вмешательства с выполнением эндопротезирования сустава. Гистологическое исследование во втором случае подтвердило диагноз вторичный синовиальный хондроматоз. В раннем и отдаленном послеоперационном периоде оба пациента отмечают хороший функциональный результат.
1. Первичный синовиальный хондроматоз плечевого сустава. (Случай из клинической практики) / Р.М. Тихилов [и др.] // Травматология и ортопедия России. 2012. (1). С. 104-108.
2. Buess E., Friedrich B. Synovial chondromatosis of the glenohumeral joint: a rare condition. Arch.Orthop.Trauma.Surg. 2001. 121:109–111.
3. Murphey M.D., Vidal J.A., Fanburg-Smith J.C., Gajewski D.A. Imaging of synovial chondromatosis with radiologic-pathologic correlation. Radiographics. 2007. 27:1465–1488.
5. Jong-Hun Ji, Mohamed Shafi, Dong-SeokJeong Secondary synovial chondromatosis of the shoulder. Knee Surg. Sports Traumatol.Arthrosc. 2015. Sep 7:23 (9):2624-7.
6. Результаты эндопротезирования плечевого сустава у больных с новообразованием проксимального отдела плечевой кости / И.М. Микайлов [и др.] // Травматология и ортопедия России. 2014. № 4 (74). С. 27-35.
7. Ненашев Д.В. Анализ отдаленных результатов эндопротезирования плечевого сустава / Д.В. Ненашев, А.П. Варфоломеец, С.В. Майков // Травматология и ортопедия России. 2012. № 2 (64). С. 71-78.
8. McKenzie G., Raby N., Ritchie D. A pictorial review of synovial osteochondromatosis. Eur Radiol. 2008. 18 (11):2662–2669.
9. Richman J.D., Rose D.J. The role of arthroscopy in the management of synovial chondromatosis of the shoulder. A case report Clin. Orthop. 1990. 257:91–93.
10. Ranalletta M., Bongiovanni S., Calvo J.M. et al. Arthroscopic treatment of synovial chondromatosis of the shoulder: report of three patients. J. Shoulder Elbow Surg. 2009. 18:e4–e8.
11. Urbach D., McGuigan F.X., John M. et al. Long-term results after arthroscopic treatment of synovial chondromatosis of the shoulder. Arthroscopy. 2008. 24:318–323.
На сегодняшний день принципиально выделяют две формы СХ: первичный синовиальный хондроматоз (ПСХ) и вторичный синовиальный хондроматоз (ВСХ). Первичный синовиальный хондроматоз возникает спонтанно и проявляется в виде участков хрящевой метаплазии в толще синовиальной оболочки, которые в конечном итоге освобождаются с образованием свободных внутрисуставных тел. В свою очередь вторичный синовиальный хондроматоз возникает на фоне заболевания или травмы сустава [1; 4].
В настоящее время большинство пациентов с диагнозом синовиальный хондроматоз лечатся артроскопически, но ввиду поздней диагностики, что приводит к тяжелому повреждению сустава с большим количеством внутрисуставных тел, единственным верным решением может быть открытое радикальное вмешательство 7.
Цель данной статьи – представить особенности клинической картины, патофизиологии, диагностики, а также отдаленные результаты лечения множественного синовиального хондроматоза, на примере двух пациентов, методами тотального реверсивного эндопротезирования и артроскопической техники.
Материалы и методы
Женщина 27 лет обратилась с жалобами на боль, ограничение движений в правом плечевом суставе, возникающие при физической нагрузке. Травмы отрицает. Боли стали беспокоить с 18 лет. Не лечилась. Усиление болей и ограничение движений в суставе отмечает с 25 лет. В октябре 2016 года проходила лечение в РНИИТО. При объективном осмотре изменения контуров правого плечевого сустава не отмечалось. Пальпация болезненна вокруг правого плечевого сустава. Движения ограниченны, с хрустом: отведение 55°, сгибание 45°, разгибание 40°, внутренняя ротация 60°, наружная ротация 60°. По данным МРТ правого плечевого сустава от 28.07.16 г.: теносиновит влагалища длинной головки бицепса, хондроматоз.
Мужчина 55 лет обратился с жалобами на боль, ограничение активных движений в правом плечевом суставе. Впервые травма в 1983 году, при заведении штанги за голову произошел вывих головки правой плечевой кости. В дальнейшем у больного было около 50 вывихов, которые пациент вправлял самостоятельно. Неоднократно обращался за помощью по месту жительства и в Киевский НИИТО в 2009-2010 гг., установлен диагноз: деформирующий артроз, хондроматоз правого плечевого сустава. Оперативное лечение не проводилось. В марте 2016 года проходил лечение в РНИИТО. При объективном осмотре определялась умеренная гипотрофия дельтовидной мышцы, а также мышц-ротаторов справа. Пальпация болезненна вокруг правого плечевого сустава. Движения резко ограниченны, с хрустом: отведение 25°, сгибание 30°, разгибание 20°, полное отсутствие ротационных движений. По данным рентгенографии правого плечевого сустава от 03.03.16 г.: деформирующий артроз III ст. с массой свободных тел в полости сустава (рис. 1).
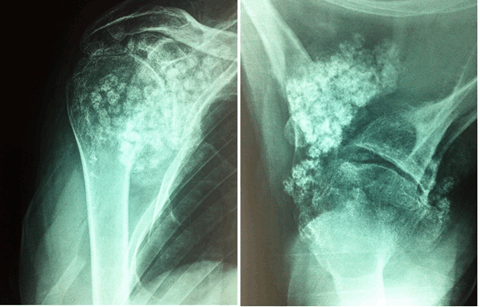
Рис. 1. Рентгенограммы пациента при поступлении: снимок правого плечевого сустава в прямой проекции и аксиальной проекции (второй случай)
Настоящее исследование проводилось с одобрения этического комитета ФГБУ «РНИИТО им. Р.Р. Вредена» Минздрава России. Цель и методы исследования были объяснены обследуемым пациентам, от которых были получены добровольные письменные информированные согласия на проведение обследования, лечения и публикацию полученных данных.
Учитывая молодой возраст, отсутствие повреждения плечевого сустава и малый размер свободных внутрисуставных тел по данным МРТ в первом случае, было принято решение о проведении диагностической артроскопии правого плечевого сустава с удалением свободных внутрисуставных тел. В положении пациента «пляжное кресло», при ревизии сустава выявлено: карман Ридля полностью заполнен хондроматозными телами, синовиальная оболочка воспалена и гипертрофирована. Выполнено удаление множественных свободных внутрисуставных тел, локальная синовэктомия (рис. 2).
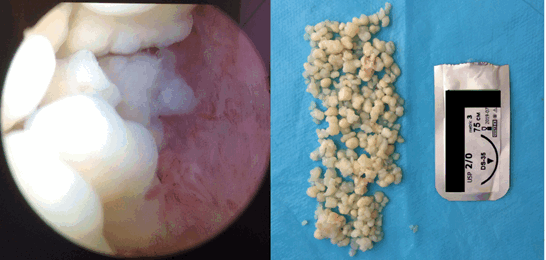
Рис. 2. Общий вид хондроматозных тел в полости сустава и извлеченные хондроматозные тела (первый случай)
Послеоперационное гистологическое исследование удаленных тел подтвердило диагноз первичный синовиальный хондроматоз. В отдалённом периоде после операции, через 18 месяцев, пациентка активно жалоб не предъявляет, функция правого плечевого сустава восстановилась полностью, пациентка вернулась к ежедневной бытовой, профессиональной и спортивной деятельности (рис. 3).
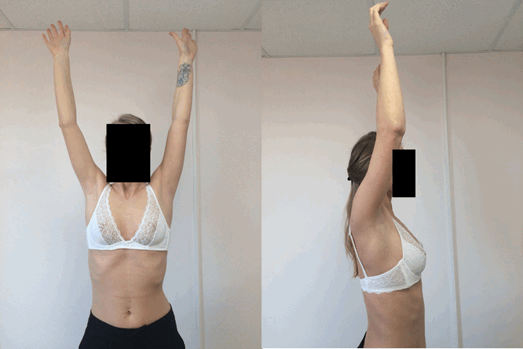
Рис. 3. Фотографии пациентки через 18 месяцев после операции (первый случай)
Учитывая посттравматический деформирующий остеоартроз правого плечевого сустава, выраженные нарушения функции в нём во втором случае, было принято решение об эндопротезировании правого плечевого сустава реверсивным эндопротезом. Дельто-пекторальным доступом произведена артротомия плечевого сустава. В расширенной полости сустава определялись множественные (100 и более) внутрисуставные тела во всех отделах, которые удалены (рис. 4).
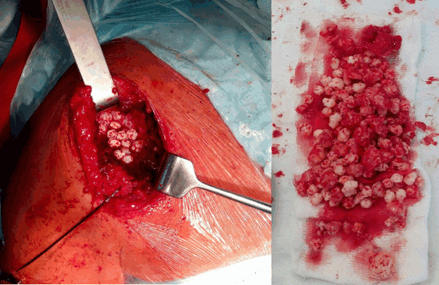
Рис. 4. Общий вид хондроматозных тел непосредственно в полости сустава и извлеченные хондроматозные тела (второй случай)
Пациенту имплантирован реверсивный эндопротез плечевого сустава Delta Xtend фирмы DePuy (рис. 5).
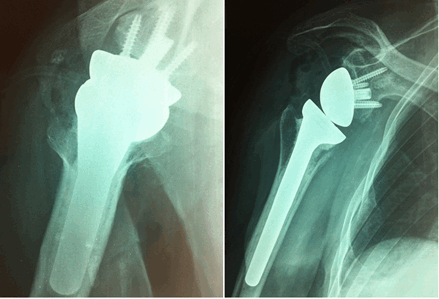
Рис. 5. Рентгенограммы пациента после оперативного лечения в прямой и аксиальной проекции (второй случай)
Послеоперационное гистологическое исследование удаленных тел подтвердило диагноз вторичного синовиального хондроматоза. В отдалённом периоде после операции, через 2 года, пациент активно жалоб не предъявляет, функция правого плечевого сустава восстановилась полностью, пациент вернулся к ежедневной бытовой и профессиональной деятельности (рис. 6).

Рис. 6. Фотографии пациента через 24 месяца после операции (второй случай)
Синовиальный хондроматоз – редко встречающаяся патология, характеризующаяся наличием множественных участков метаплазии в толще синовиальной оболочки сустава, отличительной чертой которого является наличие свободных внутрисуставных тел [1; 4]. Этиология ПСХ до конца не изучена [3; 8].
Для диагностики СХ принципиальное значение имеют данные анамнеза, инструментальные методы диагностики (рентгенография, МРТ, КТ), а также гистологическое исследование имеют особенное значение для дифференциации между первичным и вторичным хондроматозом [1; 3]. ПСХ возникает спонтанно. В свою очередь для вторичного хондроматоза характерным признаком является наличие в анамнезе заболевания или травмы сустава [5].
На сегодняшний день наиболее популярным методом лечения СХ является артроскопическая коррекция патологии, заключающаяся в удалении внутрисуставных тел и локальной синовэктомии 11. Первый случай артроскопического удаления свободных внутрисуставных тел при СХ плечевого сустава продемонстрировали Richman and Rose в 1990 [9]. В ходе обзора как отечественной, так и иностранной литературы, касающейся данного вопроса, были найдены единичные случаи лечения пациентов путем тотального эндопротезирования сустава 7.
На наш взгляд, тенденция к артроскопической коррекции хондроматоза крупных суставов связана с постоянным прогрессом в техническом оснащении ЛПУ, что в свою очередь позволяет все большему числу пациентов получать адекватное лечение на начальной стадии заболевания. Артроскопическое лечение синовиального хондроматоза плеча – более предпочтительный метод по сравнению с открытой техникой, благодаря своим преимуществам: малой травматизации, ранней реабилитации и быстрому восстановлению пациентов. Артроскопическое удаление свободных внутрисуставных тел в плечевом суставе является методом выбора и должно быть предложено пациентам с СХ плечевого сустава. Именно такой метод лечения и был использован нами в одном из представленных случаев.
В другом варианте при наличии большого количества внутрисуставных тел с явлениями деформирующего остеоартроза плечевого сустава нам пришлось отказаться от артроскопической техники, и пациенту выполнено открытое вмешательство с тотальным реверсивным эндопротезированием плечевого сустава протезом Delta Xtend фирмы DePuy. В ближайшем и отдалённом послеоперационном периоде оба больных отмечают хороший функциональный результат.
Свободные тела локтевого сустава
Свободные тела образуются в результате отделения небольшого участка хряща от прилежащей кости (или хряща с костью) со смещением его в полость сустава или в результате изменения синовиальной оболочки.
Пациенты со свободными телами часто жалуются на боль, ограничение движений, щёлканье в локтевом суставе и его блокирование. В некоторых случаях клинические признаки могут быть представлены незначительным ограничением сгибания и разгибания, сопровождаемым небольшим выпотом, который пальпаторно определяется в области заднелатерального кармана.
Всем пациентам следует выполнять рентгенографию в переднезадней и боковой проекциях. Также могут быть выполнены КТ или МРТ, поскольку до 30% случаев наличия свободных тел не удаётся распознать по рентгенограммам. Наиболее частым местом расположения свободных тел являются венечная и локтевая ямки и задний отдел латерального кармана.
Важно: свободные тела могут мигрировать, что затрудняет их визуализацию.
- рассекающего остеохондрита
- дегенеративного артроза
- синовиального хондроматоза
- травмы
Свободные тела в локтевом суставе часто проявляются механическими симптомами, препятствующими нормальным движениям, и предрасполагают к раннему развитию деформирующего артроза. Лечение свободных тел может быть только хирургическим, так как только это позволяет их удалить.
Свободные тела могут ограничивать движения в суставе и подвергают хрящ угрозе повреждения и дегенеративных изменений. При клиническом осмотре могут определяться утрата движений, крепитация, боль в локтевом суставе, кратковременное блокирование локтевого сустава. Клинические признаки, выявленные при осмотре + рентгенологические данные, подтверждающие наличие свободных тел в локтевом суставе, подтверждают необходимость их артроскопического удаления.
Удаление свободных тел является наиболее распространенным видом артроскопического вмешательства на локтевом суставе. Артроскопия имеет значительные преимущества при выявлении и извлечении таких образований.
Правильная установка портов позволяет артроскопически оценить состояние всех отделов локтевого сустава. Кроме того, небольшие разрезы при установке портов и ограниченный рубцовый процесс также относятся к преимуществам артроскопического удаления свободных тел.
Основной задачей в послеоперационном периоде является восстановление объёма движений. Необходимо мотивировать пациента на пользование конечностью сразу после операции. Не следует применять шины. Хирургические повязки не должны препятствовать возможности раннего сгибания, разгибания, супинации и пронации кисти.
Важно выполнять программу упражнений в домашних условиях.
При артроскопическом удалении свободных тел локтевого сустава количество положительных результатов достигает 90% при условии соблюдения техники и последовательности вмешательства. Важно устранить причину образования свободных тел, так как в ином случае эффект будет ограниченным, что проявится с течением времени. Это особенно важно при остеоартрозе.
Опухоли суставов
Опухоли суставов редки, за исключением тех случаев, когда развивается опухоль в прилегающей кости или мягких тканях. Различают 2 вида опухолей: остеохондроматоз и пигментный виллонодулярный синовит, которые развиваются из клеток синовиальной оболочки. Опухоли доброкачественные, но оказывают выраженное местное деструктивное действие. В обоих случаях обычно поражается один сустав, чаще коленный, реже тазобедренный. Лечение включает открытую синовэктомию и, при синовиальном хондроматозе, удаление внутрисуставных тел и метапластической синовиальной оболочки.
Синовиальный остеохондроматоз
Синовиальный остеохондроматоз (ранее известный как остеохондроматоз) считается метапластическим заболеванием синовиальных оболочек. Он характеризуется образованием в синовиальной оболочке множественных хрящевых тел, которые часто становятся свободными. Каждое такое тело в припухшем болезненном суставе может быть не больше рисового зерна. Злокачественные изменения встречаются редко. Часто наблюдаются рецидивы.
Для диагностики синовиального хондроматоза обычно используется КТ или МРТ.
Лечение синовиального хондроматоза может быть симптоматическим, но при наличии выраженных механических проявлений может быть использовано артроскопическое или открытое удаление тел или синовиальной оболочки.
Пигментный виллонодулярный синовит (теносиновиальная гигантоклеточная опухоль)
Пигментный виллонодулярный синовиит считается доброкачественной неопластической опухолью синовиальной оболочки, которая может возникать как вокруг, так и в суставе. Опухоль может быть локализована (в виде очагов) в небольших суставах кистей и стоп или диффузно в крупных суставах (чаще). Когда опухоль поражает сухожилие, она называется гигантоклеточной опухолью сухожильного влагалища. Он характеризуется утолщением синовиальной оболочки и наличием в ней гемосидерина, что обусловливает характерную кровянистую окраску и изменения, выявляемые при МРТ. Эта ткань может распространяться на окружающую кость, вызывая ее кистозную дегенерацию и повреждение хряща. Обычно вовлекается один сустав, но встречается и полиартикулярное поражение.
Опухоли возникают из неопластических синовиальных клеток, которые сверхэкспрессируют фактор роста КСФ-1 (колониестимулирующий фактор-1). Опухоли, как правило, состоят из небольшого количества этих клеток и высокого процента миелоидных предшественников (моноцитов и макрофагов), имеющих рецепторы КСФ-1 (КСФ-1Р). КСФ-1 стимулирует рост этих миелоидных клеток-предшественников.
Диффузный пигментный виллонодулярный синовит характеризуется высокой частотой рецидивов, что часто приводит к дальнейшим осложнениям и необходимости хирургических вмешательств. Стандартным лечением является полное удаление с помощью синовэктомии. Небольшие поражения на доступных суставах можно лечить артроскопической резекцией, хотя существует некоторый риск заражения всего сустава. Для более полной резекции обычно необходима открытая артротомия. Опухоль может располагаться как внутри, так и снаружи капсулы сустава, особенно при поражении подколенной области.
Пексидартиниб–пероральный препарат, используется для лечения симптоматической теносиновиальной гигантоклеточной опухоли, вызывающей тяжелые осложнения или функциональные ограничения, которые не поддаются лечению хирургическим путем. Связываясь с рецептором колониестимулирующего фактора 1 (КСФ-1Р), экспрессируемом на моноцитах, макрофагах и остеокластах, препарат может предотвращать пролиферацию опухоли. Побочные эффекты включают гепатит и печеночную недостаточность. Роль пексидартиниба в текущий момент переоценивается. В США в инструкции-вкладыше по применению этого препарата включено предупреждение о риске серьезного и потенциально смертельного повреждения печени. Пексидартиниб доступен в США только через специальную Программу оценки и снижения рисков (REMS).
На поздней стадии пигментного виллонодулярного синовита, особенно после рецидива, может потребоваться тотальное эндопротезирование сустава. Иногда после нескольких синовэктомий используют лучевую терапию.
Читайте также:
