Синусовая брадикардия. Синусовая аритмия.
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Аритмия – это нарушение ритма сердца, а именно нормальной частоты и/или последовательности сердечных сокращений. В зависимости от частоты сердечных сокращений аритмию различают:
Тахикардия
– повышенная частота сердечных сокращений (более 90-100 ударов в минуту у взрослого человека).
Брадикардия
– пониженная частота сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
Нарушения сердечного ритма – аритмия – довольно частая патология в практике кардиолога.
В чем причины аритмии?
Происходит это в том случае, когда очаги возбуждения, которые инициируют сердечные сокращения возникают нерегулярно, располагаются атипично, или имеется препятствие для их нормального прохождения по миокарду. Нередко встречается сочетание этих факторов.
Причины аритмии можно условно разделить на две группы: кардиологические и функциональные. Спровоцировать нарушение сердечного ритма могут различные заболевания сердечно-сосудистой системы, а также расстройства нервного, эндокринного и вегетативного типа, интоксикации, черепно-мозговые травмы. А также виновниками аритмии может стать стресс, кофеин, алкоголь или недостаток сна.
аритмия развивается при следующих нарушениях:
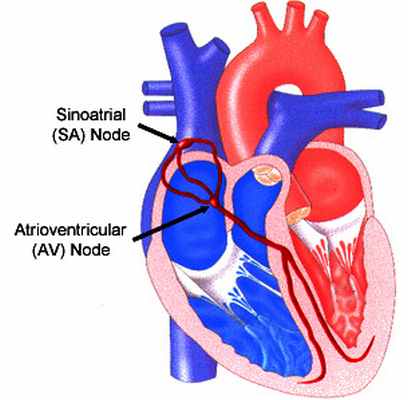
- усиление, угнетение или полное подавление активности синусового узла;
- повышение активности очагов автоматизма низшего порядка; укорочение и удлинение рефракторного периода;
- снижение или полное прекращение проводимости по проводящей системе или сократительному миокарду;
- патологическое проведение импульса в направлении, противоположном нормальному (ретроградное проведение), или по путям, в нормальных условиях не функционирующим.
- Большая часть аритмий обусловлена возникновением в сердце патологической циркуляции волны возбуждения.
разновидности аритмии:
Синусовая тахикардия. Главным в области миокарда – образования электро-импульсов – является синусовый узел. Когда человек болен синусовой тахикардией, частота сокращения сердечной мышцы превышает 90 ударов в минуту. Синусовая тахикардия объясняется сильными нагрузками, эмоциональным перенапряжением, повышением температуры при простудных заболеваниях, также она может возникать от сердечных заболеваний и всех вышеперечисленных причин появления аритмии.
Синусовая брадикардия. Она проявляется в виде уменьшения частоты сердечных сокращения, часто ниже 60ти. Брадикардия может проявляться и у здоровых, тренированных людей, во время покоя или сна. Брадикардию могут сопровождать гипотония, сердечные заболевания, а вызывать пониженая функция щитовидной железы. При данном заболевании пациент ощущает дискомфорт в области сердца, общую слабость и головокружение.
Синусовая аритмия. Неправильное чередование сердечных ударов. Этот вид аритмии чаще всего наблюдается у детей и подростков. Синусовая аритмия функционально может быть связанна с дыханием. Во время вдоха сердечные сокращения учащаются, а на выдохе уменьшаются. Такая дыхательная аритмия не оказывает влияние на самочувствие и, как правило, не требует лечения. При диагностике такого вида аритмии используется задержка дыхания, во время которого аритмия исчезает.
Экстрасистолия. Это внеочередное сокращение мышцы сердца. У здоровых людей могут наблюдаться редкие экстрасистолы, они могут быть вызваны разными заболеваниями, а также вредными привычками. Ощущаться аритмия может сильными толчками в области сердечной мышцы или в виде замирания.
Пароксизмальная тахикардия. Пароксизмальная тахикардия – это правильная работа сердца, но с частым ритмом биения. Таким образом, частота биения сердца может достигать 140–240 ударов в минуту. Такой вид тахикардии возникает и пропадает внезапно. Симптомы: усиленное сердцебиение, повышенное потоотделение, а также слабость.
Мерцание предсердий. Заболевание создает беспорядочное сокращение отдельных мышечных волокон, в то время как предсердие не сокращается полностью, желудочки начинают сокращаться неритмично с частотой примерно от 100 до 150 ударов в минуту. При «трепетании» предсердий они начинают сокращаться всё быстрее, частота сокращений бывает от 250 до 300 ударов в минут. Такое состояние часто наблюдается у людей с болезнями и пороком сердца, а также заболеваниями щитовидной железы и при алкоголизме, из-за полученной травмы от электричества или при передозировке некоторых лекарств.
Симптоматика: неожиданная остановка сердца, пульс не прощупывается, потеря сознания, хриплое дыхание, возможны судороги, расширенные зрачки. Первая и неотложная помощь человеку в таком состоянии заключается в немедленном наружном непрямом массаже сердца и искусственном дыхании.
Блокады сердца. При этом виде аритмии замедляется и прекращается проведение импульсов по всем структурам миокарда. Характеризующим признаком блокад является периодическое пропадание пульса, блокады могут быть как полными, так и неполными. Полные блокады часто сопровождаются понижением частоты сердечных сокращений. От них часто бывают обмороки и судороги. А полная поперечная блокада может вызвать сердечную недостаточность и даже внезапную смерть.
Временами приступы аритмий бывают даже у абсолютно здоровых людей. Редкие эпизоды аритмий, не вызывающих ухудшение самочувствия, не нуждаются в лечении. Лечение подбирается в зависимости от типа аритмии и ее степени.
Борьба с аритмией предпалагает смену образа жизни, а именно:
Сокращение потребления кофеина, алкоголя
Отказ от курения
Научится управлять стрессом
Аритмии сердца
Аритмией называют ритм сердца, отличающийся от нормального синусового ритма. При этом происходит нарушение нормальной работы органа, то есть частоты, ритмичности и последовательности возбуждения и сокращения сердца, что может привести к осложнениям.
Чаще всего причинами аритмий бывают инфаркт миокарда, сердечная недостаточность, приобретенные и врождённые пороки сердца, кардиомиопатия, миокардиты и пролапс митрального клапана.
Как и в других случаях сердечных болезней аритмия часто связана с эмоциональным напряжением и другими психическими проблемами. Отрицательно влияют курение, алкоголь, токсикозы.
Группы аритмий
Группа с нарушением автоматизма:
синусовые тахикардия и брадикардия,
синусовая аритмия и другие.
Синусовая тахикардия – учащение частоты сердечных сокращений от 90 до 160 в минуту при сохранении правильного синусового ритма. У здорового человека обычно возникает при физической нагрузке, стрессе, использовании крепкого кофе. Но она может наблюдаться и при отсутствии этих факторов.
Синусовая брадикардия – уменьшение частоты сокращений до 55 в минуту при нормальном синусовом ритме. При этом фиксируются головокружение, головная боль, иногда обмороки и чувство сжатия в груди. Уменьшение пульса ниже 30 ударов в минуту опасно для жизни.
При синусовой аритмии разница между сокращениями сердца достигает величины более 10%, а пульс остается нормальным.
При мерцательной аритмии наблюдается нарушение ритма с беспорядочным его сокращением. Люди чувствуют сильное биение сердца, сжатие в груди, пульсацию артерий. Человека нужно уложить, дать успокаивающие, вызвать скорую помощь.
Группа с нарушением возбудимости сердечных предсердий:
Экстрасистолии – несвоевременное сокращение сердца, которое наблюдается видимо чаще всего из аритмий. Человек жалуется на толчки, сильные удары в сердце, чувство замирания сердца, ощущение остановившегося сердца.
При пароксизмальной тахикардии наблюдаются приступы сердцебиения с частотой до 150-180 сокращений в минуту обычно при сохранении регулярного ритма сердца. Приступы внезапно начинаются и так же заканчиваются, они разные по продолжительности.
Группа с нарушением проводимости возникших импульсов:
уменьшение проводимости (внутрипредсердная и другие блокады, в том числе блокада ножек пучка Гиса).
При увеличении проводимости наблюдается преждевременное возбуждение желудочков, проявляющееся в аритмии при наличии аномального пучка Кента между предсердиями.
При блокаде сердца ухудшается работа сердечных импульсов, их проводимость. Причинами чаще являются воспаления или дистрофические изменения стенок миокарда. Симптомы: слабость, одышка, головокружение, иногда боли в сердце с отдачей под ключицу. Пульс обычно снижается до 40-50 ударов в минуту.
При внутрипредсердной блокаде нарушается возбуждение в предсердиях, за этим часто следует мерцание предсердий.
Пучок Гиса – часть сердечной мышцы, включающая ствол и две ножки. Ствол находится между желудочками, а ножки направлены к правому и левому желудочками. Если проведение электрических импульсов через эти структуры нарушено, фиксируется блокада ножек пучка Гиса. При этом обычно нет клинических проявлений, встречается очень редко в основном у мужчин.
К группе смешанных аритмий относят трепетание желудочков и мерцание предсердий.
Трепетание желудочков – это ритмичное сокращение желудочков в связи с устойчивым круговым движением локализованного в них импульса. Трепетание обычно переходит в фибрилляцию (мерцание) желудочков.
Мерцание предсердий – частое (350-700 ударов в минуту) хаотичное возбуждение и сокращение групп мышечных волокон предсердий. При фибрилляции желудочков мышечные волокна миокрада сокращаются очень часто – до 200-480 ударов в минуту. Признаки примерно те же: одышка, головокружение, боли в груди, страх.
Лечение болезни
Диагностика включает получение электрокардиограммы, эхокардиографию, УЗИ, суточное или многодневное мониторирование ЭКГ по Холтеру.
Используются следующие группы препаратов:
Лекарства, влияющие на проводящую систему органа: гликозиды, бета-блокаторы. Они воздействуют на автоматизм клеток сердца, урежают частоту сокращений.
И обязательно необходимо лечить болезнь, которая вызвала аритмии.
Желательно есть больше чеснока, семян льна. Народными средствами также считаются настои валерьянки, календулы, мелиссы и боярышника, лук с яблоком.
Почти всегда врачом рекомендуют занятия физкультурой, диеты, прием витаминов и микроэлементов, специальные процедуры.
Болезнь лечат врачи-кардиологи и аритмологи, другие врачи, без которых часто процесс правильного лечения невозможен.
При худших вариантах развития болезни чаще при мерцательной аритмии возможно хирургическое вмешательство в том числе с использованием кардиостимуляторов и дефибрилляторов, радиочастотной катетерной абляции.
Синусовая брадикардия сердца
Брадикардия представляет собой разновидность аритмии, когда частота сокращений сердечной мышцы составляет менее 60 ударов в минуту. Она может встречаться в качестве нормы у спортсменов, однако зачастую брадикардия свидетельствует о различных сердечных пато логиях. Одним из характерных проявлений являются слабость, полуобморочные состояния и кратковременная потеря сознания, холодный пот, боли в области сердца, головокружения, нестабильность артериального давления. Если у пациента наблюдается выраженная форма заболевания (менее 40 ударов сердца в минуту), может развиться сердечная недостаточность. В таком случае для эффективного лечения брадикардии сердца показана операция по вживлению электрокардиостимулятора.
Симптомы и признаки
Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
- чувство недостаточности воздуха;
- отеки;
- понижение артериального давления;
- обмороки;
- бледность слизистых оболочек и кожи;
- состояние общей слабости;
- судороги;
- быстрая утомляемость;
- кратковременное нарушение зрения;
- одышка;
- головокружения;
- низкая концентрация внимания, рассеянность.
Представленные выше симптомы брадикардии, как правило, имеют различный уровень выраженности. Стоит отметить, что при брадикардии развиваются как все перечисленные симптомы, так и только некоторые из них. Они не являются специфическими, поэтому зачастую принимаются больными за признаки других болезней или старения. Если синусовая брадикардия держится на уровне 40 – 59 ударов в минуту, человеке не отмечает никаких клинических симптомов. Если нарушение сердечного ритма достигает показателей 30 – 40 уд/мин, возникает утомляемость, слабость, ухудшается внимание и память, появляется одышка, отеки, головокружение, нарушается зрение, кожа бледнеет. Когда пульс уменьшается до 30 и менее уд/мин, человек может испытать судороги или обморок. При потере сознания на фоне выраженной брадикардии, следует оказать срочную медицинскую помощь, чтобы не случилась остановка дыхания с дальнейшим смертельным исходом.
Причины
Наиболее частая причина возникновения брадикардии – атриовентрикулярная блокада синусового узла. Причина такого процесса кроется в дегенеративном изменении мышечных волокон, которые отвечают за возбуждение и проведение электрических импульсов. Важно учитывать, что брадикардия может быть связана с ревматизмом, хроническими заболеваниями сердца, миокардитом и другими болезнями.
В истории болезни пациента с синусовой брадикардией может быть информация об использовании лекарственных средств, замедляющих частоту сокращений сердца (ЧСС). Также могут иметься данные о нарушенном кровообращении мозга по причине заболевания сосудов. Напрямую на возникновение заболевания влияет дистальная блокада.
Причины брадикардии могут быть не только специфическими, ее может вызывать:
- излишнее давление на сонную артерию (галстук или тугой воротник) или глазные яблоки (рефлекс Ашнера);
- увеличенное внутричерепное давление (менингит, ушибы, отек или опухоль мозга);
- язва двенадцатиперстной кишки и желудка.
Различают лекарственную разновидность синусовой брадикардии, которая появляется из-за приема различных препаратов, в том числе сердечных.
Еще одна форма заболевания – последствия отравления организма фосфорорганическими соединениями, гепатитом, сепсисом, брюшным тифом, уремией, химическими веществами. Интоксикации способствуют замедлению проведения электрических сигналов к сердцу. К этой же категории относят брадикардию, которую провоцируют нарушения калиевого баланса или уровня кальция в организме.
Одними из наиболее распространенных причин являются:
- ишемическая болезнь сердца (ИБС), острый инфаркт миокарда, порок сердца, артериальная гипертензия.
- изменения в области сердечной мышцы, возникающие с возрастом.
- рефлекторные влияния, в частности пребывание в холодной воде, мощные удары в область грудной клетки или шеи.
- медикаментозная передозировка.
Последствия брадикардии
Среди последствий синусовой брадикардии можно выделить следующие:
- резкая остановка сердца;
- обморок;
- нестабильность артериального давления;
- стенокардия;
- ИБС;
- хроническая недостаточность кровообращения.
Диагностика
Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Благодаря электрокардиографическому исследованию удается установить редкую ЧСС, наличие атриовентриуклярной или синоатриальной блокады. В том случае, если при регистрации ЭКГ эпизодов брадикардии выявлено не было, используется метод суточного ЭКГ-мониторирования.
Если это органическая (не вызванная внешними факторами) синусовая брадикардия, назначается УЗИ сердца. Нагрузочная велоэргометрия позволяет оценить прирост ЧСС в соответствии с заданной физической нагрузкой.
Когда невозможно выявить преходящие блокады за счет ЭКГ и холтеровского мониторирования, врач назначает чреспищеводное электрофизиологическое исследование проводящих путей сердца. С его помощью удается определить функциональный или органический характер течения синусовой брадикардии.
Лечение
Лечения брадикардии осуществляется индивидуально с опорой на конкретно присутствующую патологию, а также особенности перенесения данной болезни пациентом.
Если снижение ритма сердца незначительное и синусовая брадикардия проявляется умеренно, терапия не требуется, остальные случаи (органическая, экстракардиальная, токсическая формы) предполагают переход к лечению заболевания, которое провоцирует брадикардию. Лекарственная разновидность может быть ликвидирована отменой препаратов или коррекцией их дозировки.
Для перехода к активной фазе лечения брадикардии выделяют основополагающие проявления – желудочковая аритмия, стенокардия, артериальная гипотония, сердечная недостаточность.
Если больной испытал обморок на фоне выявленной синусовой брадикардии, необходимо проконсультироваться с кардиологом о необходимости установки электрокардиостимулятора, играющего роль искусственного усилителя ритма биения сердца в соответствии со стандартной физиологической частотой. Электрокардиостимулятор позволяет возвратить все гемодинамические показатели в норму. Чтобы диагностировать синусовую брадикардию, необходимо пройти консультацию не только у кардиолога, но и у терапевта.
Профилактика
Синусовая брадикардия нуждается в постоянной профилактике. Для этого нужно раз в год посещать кардиолога, чтобы своевременно обнаружить и заняться лечением брадикардии сердца.
С целью уменьшить риск появления заболевания необходимо придерживаться простых правил:
- отказ от курения;
- нормализация артериального давления;
- контроль диабета и поддержка в крови уровня сахара, близкого к норме;
- уменьшение повышенного уровня холестерина;
- поддержка нормального веса;
- употребление полезных для сердца продуктов;
- максимальное ограничение употребления алкоголя;
- ежедневные физические упражнения;
- снижение риска стрессовых факторов.
Цены на услуги
Прайс временно недоступен. Ведется обновление цен. Актуальные цены уточняйте у операторов call-центра. Извините за доставленные неудобства.
Синусовая брадикардия
Что такое синусовая брадикардия. Это урежение частоты сердечных сокращений, исходящих из синусового узла, менее 60 в минуту.
У каждого человека в толще мышцы сердца (миокарде) располагается так называемая проводящая система. Она представляет собой сеть тонких нервных волокон, проводящих импульсы по миокарду и именно, она заставляет биться сердце человека с той или иной частотой.
Принцип ее работы напоминает электрическую проводку-есть инициатор электрического импульса (собственно синусовый узел) и есть проводящие от него импульсы элементы. Если на одном из этапов проведения импульса возникают «неполадки», то развиваются аритмии.
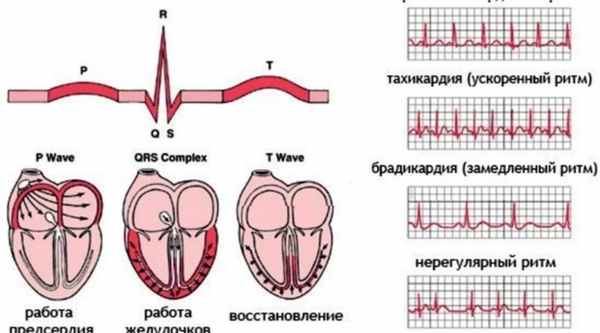
В случае синусовой брадикардии уменьшается частота импульсов, исходящих из самого синусового узла, менее 60 ударов в минуту.
Синусовая брадикардия может быть как физиологической (нормальной), так и патологической, то есть связанной с какими – либо заболеваниями или отклонениями в состоянии здоровья.
Физиологическая синусовая брадикардия - причины:
Во сне отдыхает весь организм, и сердце тоже. Полностью оно, конечно, не останавливается, но замедляет свой ход и это важно для полноценного отдыха всего организма и самого сердца. Ведь сердце – орган, работающий круглосуточно. С разной активностью, в зависимости от времени суток.
Ночь называют «царством вагуса», поскольку именно ночью меньше вырабатывается адреналина, а в основном работает гормон норадреналин и для него характерно пульсурежающее действие. Это адаптивный (защитный механизм), дарованный нам природой и он позволяет отдыхать «вечному труженику» - сердцу.
2. Пережатие крупных сосудисто – нервных пучков (на плече, бедре) при длительном нефизиологическом положении (сидя внаклон, длительное неудобное положение руки)
И в случае повреждающего воздействия, происходит рефлекторное урежение сердечного ритма. Это проходит бесследно при прекращении воздействия провоцирующего фактора. Например, сдавление сосудисто-нервного пучка гематомой, механическое пережатие при вынужденном положении (работа внаклон, сидя внаклон).
3. Систематические занятия спортом (компенсаторная или адаптивная брадикардия)
Любое занятие спортом — это выброс адреналина. Для защиты организма от чрезмерного воздействия этого гормона с течением времени компенсаторно начинает вырабатываться норадреналин (антиадреналовый гормон).
Это сопровождается рядом признаков, в том числе и формированием редкого пульса – брадикардии. В этом случае сердце готово к спортивным нагрузкам, работает ровно и экономично, меньше изнашивается. Последняя позиция относительна, большой спорт — это всегда проблемы с сердцем.
Дело в том, что все крупные сосуды в организме (бедренная, плечевая артерия) оплетены мелкими тонкими веточками вегетативной (периферической) нервной системы.
4. Избыточный тонус парасимпатической нервной системы (так называемая ваготония)
У некоторых людей с рождения доминирует норадреналин в организме и это состояние называется ваготонией.
У человека есть центральная и периферическая нервная система. Периферическая нервная система – это «оплетка» всех внутренних органов и сосудов. И в норме к каждому сосуду и внутреннему органу подходит два нерва-адреналовый и норадреналовый.
Если доминирует адреналовая система, то это, как правило, проявляется повышенным пульсом (тахикардией), излишним потоотделением, излишней возбудимостью. В случае же превалирования норадреналовой системы пациент имеет редкий пульс, склонен к потливости, зябкости. Часто страдает патологией желудочно-кишечного тракта (типичные признаки ваготонии).
5. Прием излишнего объёма пищи. Механизм развития брадикардии аналогичен в этом случае всем перечисленным выше позициям.
6. Синдром каротидного синуса – рефлекторная брадикардия при сжатии сонной артерии и расположенного рядом с ней так называемого каротидного синуса. Этот рефлекс используется при тахиаритмиях, когда массаж зоны расположеняи сонной артерии рефлекторно урежает пульс.
Синусовая брадикардия при патологических сотояниях
1. Заболевания сердечно-сосудистой системы:
- гипертоническая болезнь
- ишемическая болезнь сердца (стенокардия, инфаркт миокарда)
- травма сердца
- воспалительные заболевания сердца (миокардиты, перикардиты)
- инфильтративные заболевания сердца (амилоидоз)
- кардиомиопатии
- врожденные заболевания проводящей системы сердца
- врожденные пороки сердца
В случае тяжелой гипертонии гипертрофической кардиомиопатии, когда развивается выраженное увеличение мышечной массы сердца, нарушается нормальное питание нервных волокон проводящей системы сердца.
Приблизительно по такому же сценарию развивается брадикардия при воспалительных и инфильтративных заболеваниях сердца.
Когда увеличивается масса миокарда за счёт воспаления (миокардит) либо отложения специфических патологических веществ по типу отложения амилоида. И механически сдавливаются нервные волокна отёчной и плотной патологической тканью.
При стенокардии, особенно у пожилых, имеет место тяжёлый кальциноз (то есть отложения кальция) и атеросклероз (то есть отложение бляшек) коронарных артерий. Это затрудняет доставку крови, в том числе и в мелкие сосуды, проходящие в толще миокарда и питающие проводящую систему сердца.
При инфаркте миокарда развивается зона ишемии, которая также нередко затрагивает элементы проводящей системы сердца и приводит к развитию брадикардии. Как правило, по мере заживления зоны инфаркта брадикардия проходит.
2. Нервно-мышечные заболевания (миотония, атаксия)
3. Болезни соединительной ткани (системная красная волчанка)
4. Операции на сердце (протезирование клапанов, радиочастотная аблация)
При наличии нервно-мышечных заболеваний само сердце здорово, но изначально страдает нормальное проведение импульса по нервным волокнам.
При системной красной волчанке повреждающее действие обусловлено аутоиммунным, то есть самоповреждающим механизмом, с развитием мелких очажков воспаления в мышце сердца.
мелких очажков воспаления в мышце сердца. Любые операции на сердце, особенно на клапанах, могут завершиться брадикардией, так как проводящая система сердца расположена достаточно близко к клапанному аппарату сердца.
При проведении аблации, то есть «выжигании» очага аритмии лазерным или криовоздействием, возможно появление зоны повреждения по типу инфаркта с последующим формированием рубца. Если такой рубец расположен близко к элементам проводящей системы сердца, то в итоге развивается брадикардия.
5. Токсические факторы: пищевой ботулотоксин, угарный газ, наркотические вещества
В данном случае токсины парализуют проведение импульса по проводящей системе и это приводит к брадикардии.
6. Инфекционные заболевания: дифтерия, лайм-боррелиоз
Механизм повреждающего действия инфекционного агента у таких пациентов сочетает развитие очага воспаления в мышце сердца и паралитическое действие токсина микроба. Либо формирование мелких очажков склероза на месте бывшего воспаления (по типу рубцов при инфаркте миокарда).
7. Лекарственные средства:
А) пульсурежающие препараты:
- бета-адреноблокаторы (бисопролол, метопролол, анаприлин, карведилол, небиволол)
- сердечные гликозиды (дигоксин)
- антагонисты кальция (верапамил, дилтиазем)
Б) антиаритмические препараты (пропафенон, кордарон, сотагексал)
В) гипотензивные препараты центрального действия (клофелин, моксонидин)
Г) наркотические средства и средства для наркоза (морфин, тиопентал, пропофол)
Д) антидепрессанты (амитриптилин)
В случае воздействия лекарств брадикардия транзиторная, то есть проходит при отмене препарата и связана с обратимым подавлением поведения импульса по проводящей системе сердца.
8. Нарушения водно-солевого обмена:
- избыток калия (гиперкалиемия) после приема верошпирона, препаратов калия (панангин, аспаркам), ингибиторов ангиотензинпревращающего фермента (эналаприл, периндоприл и пр.), сартанов (лозартан, телмисартан и др.)
Избыток калия парализует нормальный обмен ионов клетки сердца, и работа ее нарушается. Сбивается импульс по проводящей системе.
9. Эндокринные заболевания:
-гипотиреоз (пониженная функция щитовидной железы)
Гормоны щитовидной железы – это тот «бензин», на котором движется наш «мотор» - сердце. Они «задают темп» работы всего организма, в том числе и обмен веществ (вернее, его скорость), а также частоту сокращений сердца. В случае гипотиреоза развивается брадикардия. Для гипотиреоза характерен слизистый белковый отек тканей, что может приводить к чисто механическому отёку тканей сердца и сдавлению элементов проводящей системы сердца.
10. Патология центральной нервной системы:
- внутримозговые гематомы
- гидроцефалия и синдром внутричерепной гипертензии
В данном случае включается центральный механизм брадикардии, когда сдавливается сосудодвигательныйо центр, отвечающий за частоту сердечных сокращений.
11. Переохлаждение
При переохлаждении катастрофически замедлен обмен веществ. Все системы, в т.ч.и сердечно-сосудистая, работают в режиме пониженной активности, что может проявляться брадикардией. CИНУСОВАЯ БРАДИКАРДИЯ У ДЕТЕЙ И ПОДРОСТКОВ имеет те же причины, что и у ВЗРОСЛЫХ. Они перечислены выше. По мере взросления синусовая брадикардия может трансформироваться в нормальную частоту сердечных сокращений или тахикардию. Ведь детский организм очень пластичен и легко меняется под воздействием различных факторов.
У ЖЕНЩИН, особенно во время беременности, возможно развитие синусовой брадикардии, но не всегда. Это не является патологией и ни в коей мере не препятствует родоразрешению как естественным, так и оперативным путем. Такая брадикардия носит транзиторный (временный) характер и проходит после родов.
Особую группу составляют пациенты с СИНУСОВОЙ БРАДИКАРДИЕЙ ПОЖИЛОГО ВОЗРАСТА. Ведущими причинами развития брадикардии в этой возрастной группе являются ишемическая болезнь сердца и лекарственный фактор (прием пульсурежающих препаратов). Большой «вклад» в развитие брадикардии у пожилых вносит патология почек.
С возрастом стареет весь организм и почки тоже. Их функция по выведению шлаков снижается и принимаемые даже в стандартных дозах лекарства могут накапливаться в организме, вызывать передозировку и побочные эффекты.
У пожилых вызывает урежение пульса повышение уровня калия крови из-за патологии почек. Или следствие приема лекарственных препаратов (верошпирон, ингибиторы АПФ). А также влияет на пульс сочетание этих факторов.
С возрастом также ухудшается питание проводящей системы сердца из-за атеросклероза коронарных артерий, и это тоже приводит к брадикардии.
КЛИНИЧЕСКИ синусовая брадикардия проявляется слабостью, головокружением, иногда обмороками, либо сам пациент обнаруживает у себя редкий пульс
Диагностика синусовой брадикардии
Проводится методом регистрации ЭКГ и холтеровского мониторирования ЭКГ в течение суток.
Диагностика синусовой брадикардии – дело непростое. Может понадобится дополнительное обследование –эхокардиография (УЗИ сердца), обследование органов брюшной полости, щитовидной железы и т.д. В этом пациенту поможет врач – кардиолог и аритмолог.
В нашей клинике «Новая больница» доступны обследования, необходимые для полноценной диагностики и выбора правильной тактики при синусовой брадикардии.
Профилактика синусовой брадикардии поразумевает
- здоровый образ жизни
- профилактические осмотры и обследования у врача-кардиолога и аритмолога
- своевременное выявление патологии, приводящей к ее развитию
ПРОГНОЗ ПРИ СИНУСОВОЙ БРАДИКАРДИИ в целом благоприятный, особенно если ее причиной послужил обратимый фактор (например, прием лекарств). Однако так бывает не всегда. Например, брадикардия после перенесенного лайм-боррелиоза или дифтерии нередко сохраняется на всю жизнь.
Лечить или не лечить синусовую брадикардию?
Это зависит от ее причины прежде всего. Если брадикардия возникла на фоне приема лекарств, то после их отмены, как правило она исчезает и не требует лечения. Если же брадикардия стойкая, сохраняется длительное время и плохо переносится пациентом, то она, безусловно, требует коррекции, вплоть до имплантации электрокардиостимулятора. В случае нетяжёлой синусовой брадикардии можно обойтись приемом капель Зеленина (20-30 капель в теплой воде 1-2 -3 раза в день, по необходимости).
Информацию о том, как в вашем случае лечить брадикардию, даст лечащий врач.
Можно записаться на прием по тел. (343)355-56-57. Либо через форму записи на сайте «Новая больница»
Синусовая брадикардия: симптомы, причины и лечение
Синусовая брадикардия – это снижение частоты сердечных сокращений (ЧСС) ниже 60 ударов в минуту из-за уменьшения активности синусового узла. Последний генерирует электрические импульсы, которые по нервам передаются во все отделы сердца и обеспечивают его сокращение. В норме сердечный ритм составляет от 60 до 100 ударов в минуту.
Выраженная брадикардия может привести к сердечной недостаточности и нарушению кровоснабжения разных органов и систем. Также ее причиной могут быть серьезные заболевания. Но в некоторых случаях незначительную брадикардию считают вариантом нормы. В первую очередь это касается профессиональных спортсменов, у которых снижение ЧСС во время отдыха является компенсаторным механизмом. В любом случае, чтобы определить, насколько опасна брадикардия и требует ли она лечения, нужно пройти обследование у кардиолога.
Симптомы синусовой брадикардии
Симптомы брадикардии появляются в основном при снижении ЧСС до 40 ударов в минуту и ниже. Это сопровождается нарушением кровоснабжения и подачи кислорода ко внутренним органам. В первую очередь при этом страдают головной мозг, сердечно-сосудистая и дыхательная системы.
Симптомами синусовой брадикардии могут быть:
резкие перепады артериального давления;
кратковременное нарушение зрения (помутнение в глазах и пр.);
проблемы с концентрацией внимания и памятью;
Чем ниже пульс и чем дольше сохраняется брадикардия, тем сильнее проявляются симптомы. В частности, если количество сердечных сокращений снижается до 35-30 или менее ударов в минуту, могут начаться судороги, снизиться давление и произойти потеря сознания. Если же ЧСС держится на уровне 40-60 ударов в минуту, пациент может вовсе не замечать брадикардию. Также этому способствует отсутствие специфических симптомов. Многие пациенты списывают слабость, одышку и другие признаки брадикардии на обычную усталость или возрастные изменения.
Причины синусовой брадикардии
Причинами синусовой брадикардии могут быть как физиологические (естественные), так и патологические процессы. В первом случае снижение ЧСС, если оно не проявляется симптоматически, считают вариантом нормы.
Причинами физиологической брадикардии могут быть:
сон – в состояние сна организм расслабляется, потребность органов и тканей в кислороде уменьшается и, соответственно, понижается давление и частота сердечных сокращений;
занятия спортом на профессиональном уровне, большие и длительные физические нагрузки (бег и т.д.) – во время занятий ЧСС увеличивается и сердце работает в максимальную силу, что приводит к развитию так называемых компенсаторных механизмов, и в состоянии покоя ЧСС опускается ниже общепринятой нормы;
физиологические особенности организма – у некоторых полностью здоровых людей также может развиваться брадикардия, и, если она никак не проявляется, ее считают вариантом нормы;
сдавливание сонной артерии – происходит, например, при ношении тугого воротника или галстука.
Чтобы выяснить причину синусовой брадикардии, пациенту нужно сделать ЭКГ, УЗИ сердца и другие исследования. При снижении ЧСС в первую очередь нужно исключить другие заболевания, которые так проявляться.
Патологическими причинами брадикардии могут быть:
врожденные пороки сердца;
дистрофия синусового узла;
миокардит, эндокардит или перикардит – воспаление сердца;
ишемическая болезнь сердца;
электролитный дисбаланс, в частности дефицит калия и кальция;
повышенное внутричерепное давление;
гипотиреоз – недостаточная выработка гормонов щитовидной железы;
язва желудка или двенадцатиперстной кишки;
некоторые инфекционные заболевания (болезнь Лайма, ревматоидная лихорадка и пр.);
прием некоторых лекарственных препаратов и т.д.
Причиной синусовой брадикардии могут быть как хронические заболевания, так и острые состояния – инфаркт миокарда, интоксикация и пр. Такие состояния являются наиболее опасными и требует немедленного оказания квалифицированной медицинской помощи.
Виды синусовой брадикардии
Чтобы определить, насколько опасна синусовая брадикардия и есть ли потребность в лечении, ее классифицируют по нескольким параметрам.
В зависимости от клинического течения синусовая брадикардия может быть:
острой – развивается неожиданно на фоне другого заболевания, вызвавшего нарушение сердечного ритма, и может проявляться снижением ЧСС до критического уровня;
хроническая – сохраняется по протяжении длительного времени и может быть вызвана хроническими заболеваниями или физиологическими причинами.
Также по выраженности симптомов брадикардия бывает:
Соответственно, чем более выраженной является синусовая брадикардия, тем серьезнее могут быть ее причины и последствия.
По причине синусовую брадикардию классифицируют как:
физиологическую – развивается у здоровых людей;
органическую – развивается при анатомических патологиях сердца (пороки, инфаркт, кардиосклероз и пр.);
экстракардиальную – причиной являются заболевания щитовидной железы, инфекции и пр. (кроме сердечно-сосудистой системы);
токсическую – развивается при интоксикации организма разными веществами;
лекарственную – причиной может быть прием некоторых препаратов, передозировка лекарств, которые влияют на ЧСС и давление;
Осложнения синусовой брадикардии
Вероятность осложнений синусовой брадикардии напрямую зависит от ее причин и уровня ЧСС. Физиологическая брадикардия, которая не проявляется симптоматически, как правило, не угрожает здоровью и жизни пациента. Но патологическая брадикардия со снижением ЧСС ниже 40 ударов в минуту, вызванная серьезным заболеванием, может привести к тяжелым осложнениям, вплоть до остановки сердца или дыхания.
От скорости работы сердца зависит кровообращение всего организма. Когда ЧСС снижается, соответственно, все органы и системы получают меньшее кровоснабжение. Это приводит к гипоксии (дефициту кислорода) и недостаточному снабжению питательными веществами.
Осложнениями синусовой брадикардии могут быть:
ишемическая болезнь сердца;
остановка дыхания и пр.
Вероятность осложнений выше у людей пожилого возраста, с хроническими заболеваниями сердца или системными патологиями и при снижении ЧСС ниже 40 ударов в минуту.
При маловыраженной брадикардии прогноз значительно лучше. Многим пациентам при правильном лечении удается сохранить трудоспособность и вести полноценный образа жизни.
Диагностика синусовой брадикардии
Заметить признаки синусовой брадикардии врач может во время первого приема и осмотра пациента. В первую очередь об этом свидетельствует редкий пульс, частота дыхательных движений, бледность кожи и прочие проявления.
Подтвердить брадикардию может электрокардиограмма (ЭКГ) и суточное холтеровское мониторирование ЭКГ. Эти исследования записывают сердечный ритм, замедление которого и является брадикардией.
Также очень важно выяснить причину замедленного ЧСС. Для этого врач может назначить:
эхокардиографию (Эхо-КГ) – это УЗИ сердца, при проведении которого можно диагностировать пороки и другие структурные нарушения;
ЭКГ или УЗИ сердца с нагрузкой – показывает, как работает сердце и увеличивается ЧСС при физической нагрузке;
лабораторные анализы крови;
УЗИ внутренних органов и т.д.
Сначала, как правило, проводят диагностику сердечно-сосудистой системы. Если ее результаты не показывают причину брадикардии, пациенту могут назначить анализы и УЗИ внутренних органов, чтобы исключить другие причины слабого ЧСС. При этом врач учитывает историю болезни пациента и другие индивидуальные особенности.
Лечение синусовой брадикардии
Лечить синусовую брадикардию нужно не всегда. Если снижение ЧСС является физиологическим и результаты обследований показали, что пациент здоров, терапию не проводят. Также это возможно при ЧСС от 40 до 59 ударов в минуту и при отсутствии симптомов болезни. В других случаях программу лечения подбирают индивидуально.
Причиной патологической брадикардии могут быть разные заболевания сердца, внутренних органов, системные болезни, интоксикация и пр. Поэтому всем пациентам нужно разное лечение. В большинстве случаев это медикаментозная терапия, но некоторым требуется и хирургическое вмешательство.
При тяжелых формах синусовой брадикардии (ЧСС ниже 40, бывают обмороки, судороги и другие симптомы) иногда рекомендуют установку кардиостимулятора. Это небольшое устройство, которое излучает лёгкие электрические импульсы и обеспечивает беспрерывную работу сердца в правильном ритме.
Профилактика синусовой брадикардии и ее осложнений
Для снижения риска брадикардии и других заболеваний сердца и сосудов рекомендуют:
регулярно заниматься физической активностью;
поддерживать вес в пределах нормы;
контролировать уровень сахара и холестерина в крови;
контролировать артериальное давление;
отказаться от курения и употребления алкоголя;
регулярно проходить профилактические осмотры у врача;
своевременно лечить все заболевания.
При диагностировании брадикардии также специалисты советуют вести здоровый образ жизни, принимать назначенное врачом лечение и внимательно следить за своим самочувствием. При появлении симптомов брадикардии или другого заболевания следует сразу обратиться к врачу.
Для записи на прием к кардиологу «Oxford Medical» звоните в наш контакт-центр или пишите в чат на сайте.
Читайте также:
