Советы при гиперпаратиреозе
Добавил пользователь Владимир З. Обновлено: 27.01.2026
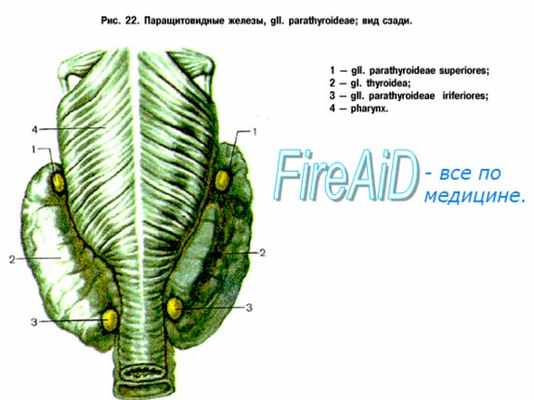
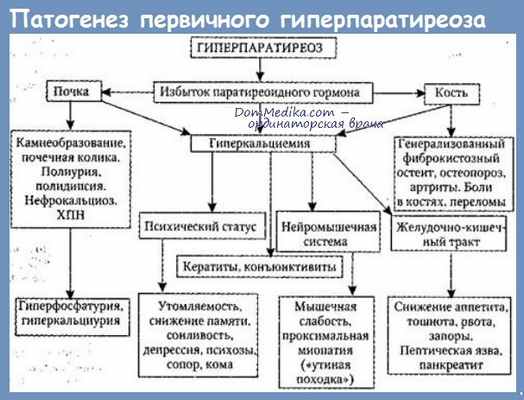
Паращитовидные железы – железы внутренней секреции, размерами 4х5х5 мм, в количестве не менее 4-х, чаще расположеные на задней поверхности щитовидной железы, по две с каждой стороны. Паратгормон, вырабатываемый железами, отвечает за обмен кальция, витамина D, фосфора в организме. Основные функции гормона:
- стимуляция работы клеток костной ткани – остеокластов (отвечают за резорбцию “разрушение” костей). В конечном итоге происходит выделение кальция из костей в кровь;
- торможение выделения кальция с мочой;
- стимуляция гидроксилирования витамина D в почках, тем самым повышая концентрацию
Кальцитриола (активная форма вит. D) в крови, что повышает выработку кальмодулина в стенке кишечника, который обеспечивает всасывание кальция в кровь. На поверхности клеток паращитовидных желез расположены рецепоры, способные “определять”
концентрацию кальция в сыворотке крови. Чем ниже концентрация последнего, тем интенсивнее вырабатывается паратгормон.
Различают такие патологии работы паращитовидных желез:
1. Первичный гиперпаратиреоз (о нем поговорим в статье);
2. Вторичный гиперпаратиреоз.
3. Третичный гиперпаратиреоз.
Первичный гиперпаратиреоз – клинический синдром с симптомами, обусловленными повышеной выработкой паратгормона паращитовидными железами, резорбции костной ткани, повышение уровня кальция и снижение уровня фосфора в сыворотке крови.
Причины: первичный гиперпаратиреоз развивается вследствие аденомы (до 85 %), гиперплазии (15-20%) или рака (ок. 1%) паращитовидной железы. Начальные симптомы неспецифичны, как правило слабо выражены, игнорируются как пациентами так и докторами на протяжении месяцев, а иногда и лет, что усугубляет течение заболевания. В наше время диагностический поиск в 50% случаев начинается только со случайно выявленого повышенного уровня кальция крови.
К симптомам относятся:
- Боль мышцах, костях и суставах
- Неуверенность, шаткость ходьбы
- Умеренное повышение артериального давления
Выделяют следующие клинические формы заболевания:
1) костная (фиброзно-кистозный остеит, остеопоротическая, педжетоидная);
2) висцеропатическая (желудочно-кишечная, почечная, нервно-психическая);
В зависимости от клинической формы будут преобладать характерные жалобы: боли в костях, нарушение походки, общая слабость при костной форме; тошнота, боли в животе, потеря аппетита при желудочно-кишечной; проявления мочекаменной болезни при почечной форме и т.д.
Причиной длительного течения мочекаменной болезни, забирающее силы и средства пациентов на протяжении многих лет может быть первичный гиперпаратиреоз. Причиной длительного язвенного анамнеза желудка и ДПК, желчекаменной болезни также
может быть первичный гиперпаратиреоз. Причиной частых переломов костей, даже при незначительных травмах, также может быть
следствием костеразрушающего действия избытка паратгоромна.
Лабораторная диагностика:
- повышенный паратгормон крови (норма 15-65 пг/мл)
- повышение уровня общего кальция крови. Предпочтительней определять ионизированный кальций крови (Са++), так как он меньше подвержен изменениям уровня белков крови. Не стоит забывать, что встречаются синдромы ПГПТ с нормальным уровнем кальция крови;
- повышение уровня щелочной фосфатазы крови (один из первых признаков разрушения костной ткани);
- снижение уровня фосфора крови;
- витамин D total в крови как правило снижен;
- определение кальция (повышен или нормальный уровень), фосфора (повышен) суточной мочи.
Основные инструментальные методы диагностики:
- УЗИ щитовидной железы у опытных специалистов, которые смогут отличить аденому паращитовидной железы от узла щитовидной железы;
- Рентген-остеоденситометрия (рентген отдельных частей скелета и всего тела с определением плотности кости);
- При необходимости, КТ органов шеи и средостения, если невозможно четко определить расположение аденомы ПЩЖ на УЗИ;
- ПЭТ КТ по показаниям.
Если диагноз первичного гиперпаратиреоза установлен:
1. Метод выбора - хирургическое удаление аденомы паращитовидной железы.
2. Консервативное разрушение аденомы ПЩЖ рентгенконтрастными веществами или этанолом нежелательна, а иногда и опасна.
3. Медикаментозная терапия фосфатами, бисфонатами, кальциймиметиками, без устранения причины гиперпаратиреоза дают временный эффект, имеют свои противопоказания и побочные действия.
Заболевания паращитовидных желез могут причинять пациентам серьезные страдания на протяжении многих лет, лечение при вовремя установленном диагнозе – в среднем 3 дня.
Внимательно прислушивайтесь к Своему организму и он Вас обязательно отблагодарит!
Гиперпаратиреоз
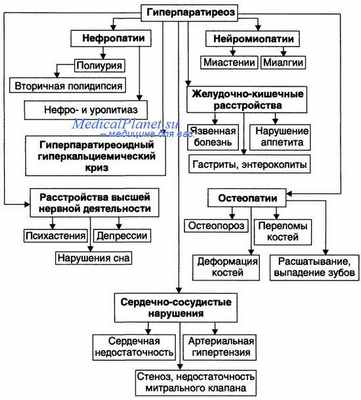
Гиперпаратиреоз – это эндокринная патология, характеризующаяся гиперфункцией паращитовидных желез. При данном нарушении в них синтезируется повышенное количество паратгормона. Избыток этого биологически активного вещества приводит к гиперкальциемии и патологическим изменениям со стороны костной ткани и почек.
Повышенная секреция паратгормона приводит к вымыванию кальция из костей, и повышению его концентрации в плазме крови (гиперкальциемия). Патология костной системы при гиперпаратиреозе проявляется в системном фиброзе скелета (замене костной ткани фиброзной), сопровождающемся грубыми деформациями костной системы. Вследствие высокого уровня кальция в крови, происходит образование кальцинатов во внутренних органах. При этом больше всего страдают почки и стенки сосудов. Так что в тяжелых случаях больные погибают от почечной недостаточности или грубых нарушений кровообращения. Другое распространенное осложнение – образование камней фосфатов кальция в верхних отделах мочевыводящей системы, что еще больше усугубляет состояние почек. Кальций играет важную роль в водно-электролитном обмене, поэтому повышение его концентрации вызывает системные эффекты, такие как: нарушение проводимости в нервной ткани, что в конечном итоге приводит к мышечной слабости, депрессии, нарушениям памяти и познавательных способностей; артериальная гипертензия; усиление желудочной секреции, которое может осложниться образованием язв желудка и двенадцатиперстной кишки.
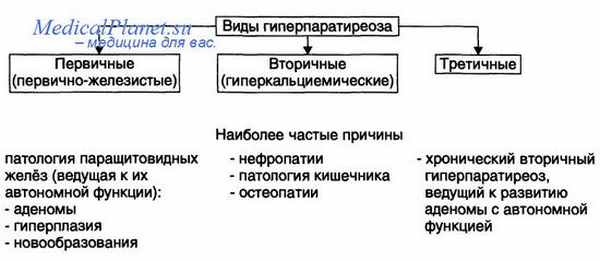
В соответствии с причиной повышенного содержания гормона паращитовидных желез в крови, различают: 1. Первичный гиперпаратиреоз. 2. Вторичный гиперпаратиреоз.
Клинические симптомы всех форм гиперпаратиреоза во многом сходны, поскольку во всех вышеописанных случаях происходит вымывание кальция из костной системы, и развивается стойкая гиперкальциемия, приводящая ко многим осложнениям. Однако на клиническую картину также будет влиять исходное заболевание, вызвавшее синдром гиперпаратиреоза. Лечебная тактика во многих случаях будет различна.
Первичный гиперпаратиреоз - заболевание, которое характеризуется автономной гиперпродукцией паратгормона измененными (аденома, гиперплазия, кальцинома и т.д.) паращитовидными железами со значительным нарушением кальциевого-фосфорного обмена и сопровождается преимущественным поражением костной системы, почек, желудочно-кишечного тракта и центральной нервной системы.
В 85% случаев первичного гиперпаратиреоза причиной развития патологии становится единичная доброкачественная опухоль (аденома) одной из желез. Реже (в 5% случаев) встречаются множественные аденомы, поражающие несколько желез. Ещё реже – рак паращитовидной железы. Крайне редко встречаются случаи первичной диффузной гиперплазии паращитовидных желез (нередко речь идет о гиперплазии добавочных желез, расположенных в средостении, что значительно затрудняет топическую диагностику). Типичные аденомы развиваются преимущественно у пожилых людей, чаще всего у женщин в период менопаузы. Редкие случаи диффузной гиперплазии характерны для молодого возраста и, как правило, сочетаются с другими заболеваниями эндокринной системы. Рак паращитовидной железы нередко развивается после облучения головы и шеи.
Вторичный гиперпаратиреоз – синдром повышенной концентрации гормона околощитовидных желез в крови, который развивается при первично здоровых паращитовидных железах вследствие сниженного уровня кальция, вызванного другими заболеваниями. Таким образом, в ответ на недостаток кальция в крови происходит выброс гормонов околощитовидных желез, вызывающих гиперкальциемию – это нормальная регуляция по принципу обратной связи. Однако в случаях, когда речь идет о тяжелых хронических заболеваниях, ведущих к резкому и длительному снижению уровня кальция в крови, со временем может развиться серьезная патология – вторичный гиперпаратиреоз. Чаще всего причинами вторичного гиперпаратиреоза становится тяжелая патология почек и синдром мальабсорбции (нарушение всасывания питательных веществ в желудочно-кишечном тракте) – соответственно выделяют почечную и интестинальную (кишечную) формы вторичного гиперпаратиреоза. У больных, находящихся на гемодиализе (аппарат "искусственная почка"), синдром вторичного гиперпаратиреоза развивается в 50-70% случаев. У пациентов, перенесших резекцию желудка, уровень паратгормона повышается в 30% случаев. Развитие вторичного гиперпаратиреоза при хронической почечной недостаточности связано с нарушением синтеза активного витамина Д в паренхиме почек, что приводит к нарушению усвоения кальция, и к гипокальциемии. Гипокальциемия при интестинальных формах вторичного гиперпаратиреоза связана с нарушением всасывания витамина Д и кальция в желудочно-кишечном тракте. Клинические проявления первичного гиперпаратиреоза.
У большинства пациентов первичный гиперпаратиреоз протекает бессимптомно и диагноз устанавливается при обследовании по поводу гиперкальциемии.
- Почечные симптомы включают полиурию, полидипсию, нефролитиаз (25%), часто осложняющийся пиелонефритом; редко- нефрокальциноз с развитием почечной недостаточности.
- Желудочно-кишечная симптоматика: анорексия, тошнота, метеоризм, похудение. В 10% случаев развиваются язвы желудка и\или двенадцатиперстной кишки, в 10% панкреатит.
- Сердечно-сосудистая симптоматика: артериальная гипертензия и ее осложнения.
- Костные изменения: остеопороз, хондрокальциноз. При тяжелой форма первичного гиперпаратиреоза: субпериорбитальная резорбция, акроостеолиз концевых фаланг кистей и стоп, деформация скелета, патологические переломы костей.
- Центральная нервная система: депрессия, сонливость, спутанность сознания, возбуждение, кожный зуд.
Симптомы вторичного гиперпаратиреоза
Вторичный гиперпаратиреоз протекает на фоне заболевания, вызвавшего повышения продукции паратгормона (чаще всего это патология почек). Поскольку причиной вторичного гиперпаратиреоза была патология, спровоцировавшая длительную гипокальциемию, а гиперпродукция гормона паращитовидных желез была своего рода компенсаторной реакцией, уровень кальция в крови у таких пациентов - как правило, в пределах нормы. Наиболее характерными симптомами вторичного гиперпаратиреоза являются поражения со стороны костной системы, так как вторичный гипотиреоз развивается на фоне недостатка витамина Д, сопровождающегося вымыванием кальция из костей, а паратгормон усиливает этот процесс. Среди внекостных проявлений наиболее часто встречаются кальцинаты в мягких тканях и стенках крупных сосудов. Очень характерно поражение глаз в виде кальцификации конъюнктивы и роговицы, сочетающееся с хронически рецидивирующим конъюнктивитом.
Для первичного гиперпаратиреоза характерны такие лабораторные симптомы, как:
повышенный уровень кальция в крови;
сниженный уровень фосфатов в плазме крови;
повышенное выделение кальция с мочой;
повышенное выделение фосфатов с мочой.
При двукратном определении гиперкальциемии ставят предварительный диагноз первичного гиперпаратиреоза, и измеряют уровень паратгормона в плазме. Если повышенный уровень паратгормона подтверждает диагноз гиперпаратиреоза, проводят топическую диагностику. Для этого используют ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ) области головы и шеи. Дополнительно проводят диагностику осложнений гиперпаратиреоза (остеопороз, поражения почек).
Определение уровня паратгормона показано при любой патологии почек, сопровождающейся снижением скорости клубочковой фильтрации до 60% и ниже. Топическую диагностику и диагностику осложнений проводят по тем же правилам, что и при первичном виде болезни.
Практика показала, что единственным действенным методом лечения первичного гиперпаратиреоза является хирургический. Однако начальные стадии гиперпаратиреоза чаще всего протекают без выраженных симптомов, причем доклинический период заболевания составляет 10 лет и более. Учитывая солидный возраст большинства пациентов (чаще всего патология развивается у пожилых мужчин и женщин в период менопаузы), обращают внимание на показания к проведению операции, которые разделяют на абсолютные и относительные. Абсолютными показаниями к хирургическому лечению:
уровень кальция в крови более 3 ммоль/л;
эпизоды гиперкальциемии в прошлом; выраженные нарушения функции почек;
камни в верхних мочевыводящих путях (даже если нет симптомов мочекаменной болезни); выделение кальция с мочой более 10 ммоль в сутки;
Относительные показания к оперативному лечению:
тяжелые сопутствующие заболевания;
сложность динамического наблюдения;
молодой возраст (до 50 лет);
Хирургическое лечение первичного гиперпаратиреоза состоит в удалении опухоли, продуцирующей паратгормон. В случаях, когда речь идет о диффузной гиперплазии паращитовидных желез, проводят субтотальную паратиреоидэктомию - удаляют три железы и часть четвертой, оставляя участок, который достаточно хорошо кровоснабжается. Рецидивы после такой операции наступают в 5% случаев. Пациентам, которым операция не показана, назначают постоянное наблюдение: постоянный мониторинг артериального давления и уровня кальция в крови; исследование функции почек каждые 6-12 месяцев; проведение костной денсистометрии и УЗИ почек один раз в два-три года.
Медикаментозное лечение вторичного гиперпаратиреоза состоит в назначении препаратов витамина Д, а при тенденции к гипокальциемии – в сочетании с препаратами кальция (до 1 г/день). Показанием к субтотальной паратиреоидэктомии является несостоятельность проводимого консервативного лечения. К оперативному вмешательству прибегают при повышении уровня паратгормона в плазме крови в три и более раз, а также при гиперкальциемии в 2.6 ммоль/л и более.
Прогноз первичного гиперпаратиреоза благоприятный, при своевременной диагностике и адекватном лечении. Что касается прогноза при вторичном гиперпаратиреозе, то он зависит от течения основного заболевания, а также от своевременной профилактики органных изменений.
Советы при гиперпаратиреозе
Советы при гиперпаратиреозе
1. Какова распространенность гиперпаратиреоза?
Ежегодно в Соединенных Штатах выявляют примерно 100 000 новых случаев гиперпаратиреоза. Первичный гипериаратиреоз имеет место у 1 из 500 женщин старше 40 лет и у 1 из 2000 мужчин.
Примерно 10% пациентов с первичным гиперпаратиреозом нуждаются в оперативном лечении.
2. Каковы симптомы гиперпаратиреоза?
К трем наиболее частым жалобам относятся утомляемость, депрессия и запор. Классические симптомы и признаки приведены ниже:
- Кости: артралгия, остеопороз, патологические переломы.
- Камни: камни в почках, почечная недостаточность, полиурия, полидипсия.
- Боли в животе: панкреатит, язвенная болезнь желудка, запор.
- Психические изменения: утомляемость, слабость, депрессия.
3. Каковы ведущие причины гиперкальциемии?
Гиперпаратиреоз — наиболее частая причина гиперкальциемии среди амбулаторных пациентов и вторая по частоте среди госпитализированных. Наиболее часто среди госпитализированных пациентов гиперпаратиреоз вызывают злокачественные опухоли.
На первичный гиперпаратиреоз и злокачественные опухоли приходится 90% случаев гиперкальциемий.
4. В чем причина гиперкальциемии?
а) Эндокринная причина:
- Гиперпаратиреоз
- Гипертиреоз
- Аддисонова болезнь
б) Злокачественная опухоль:
- Метастаз в кость
- Паранеопластический синдром
- Солидные опухоли (сквамозная или мелкоклеточная карцинома легких) - Опухоли системы крови (миелома, лейкоз, лимфома)
в) Повышенное потребление:
- Синдром milk alkali (молочно-щелочной)
- Интоксикация витамином Д
г) Гранулематозы:
- Саркоидоз
- Туберкулез
д) Разные причины:
- Семейная гипокальциурическая гиперкальциемия
- Тиазиды
- Литий
Виды гиперпаратиреоза
5. Какие изменения при гиперпаратиреозе может выявить биохимический анализ?
Повышение уровеня кальция в сыворотке (> 10,3 мг%) необходимо подтвердить лабораторными методами по меньшей мере дважды. Гиперкальциемия должна быть связана с повышением уровня паратгормона (интактного). Уровень неорганического фосфора в сыворотке снижен примерно у 80% пациентов. Уровень хлоридов в сыворотке повышен у 40% пациентов.
О первичном гиперпаратиреозе свидетельствует повышение выше 33 соотношения хлоридов к фосфатам. Повышенные уровни щелочной фосфатазы встречаются нечасто, только на фоне прогрессирующего заболевания костей. Сбор суточной мочи для исследования экскреции кальция необходимо выполнить для того, чтобы исключить доброкачественную семейную гипокальциури ческую гиперкальциемию. У пациентов с гиперпаратиреозом уровень кальция в суточной моче > 200 мг% против < 100 мг% при семейной гипокальциурической гиперкальциемии.
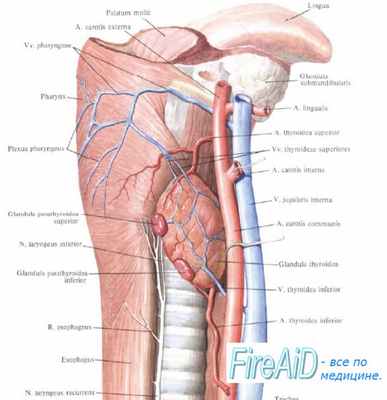
6. Опишите анатомию паращитовидных желез.
Верхние паращитовидные железы возникают из дорсальной части четвертого плечевого сегмента вместе с латеральными долями щитовидной железы. Нижние паращитовидные железы возникают из дорсальной части третьего плечевого сегмента вместе с тимусом.
Средний вес паращитовидной железы в норме составляет 35-50 мг. В большинстве случаев верхняя паращитовидная железа лежит в задней части верхней половины щитовидной железы, краниальнее нижней артерии щитовидной железы и кзади от возвратного гортанного нерва. Нижняя паращитовидная железа в норме располагается на латеральной или задней поверхности нижнего полюса щитовидной железы. Четыре железы обнаруживаются у 89% пациентов, 5 — у 8%, 6 — у 3%, а менее 4 — у 0%. Поскольку верхние паращитовидные железы не мигрируют па большое расстояние в процессе развития, их местоположение более постоянно.
Наиболее частые участки эктопии верхних паращитовидных желез — кзади от пищевода или задневерхнее средостение. Нижние паращитовидные железы чаще расположены в участках эктопии и могут находиться в щитовидно-тимусной связке, тимусе, средостении (но кнаружи от тимуса), оболочке сонной артерии, щитовидной железе и верхней части шеи при их неопущении.
7. Каковы показания для паратиреоидэктомии?
Всем пациентам с симптоматическим гиперпаратиреозом или уровнем кальция в сыворотке, превышающем нормальный на 1 мг/дл, необходимо производить паратиреоидэктомию. Оперативное лечение пациентов без симптомов с минимальным повышением (10,3-11,0 мг/дл) уровня кальция в сыворотке является предметом спора. Однако по меньшей мере три фактора говорят в пользу операции у большинства пациентов:
а) Среди пациентов с нелеченным первичным гиперпаратиреозом наблюдается повышенный уровень смерти от сердечно-сосудистых заболеваний.
б) Стоимость паратиреоидэктомии эквивалентна медицинскому наблюдению в течение 5-6 лет.
в) Опытные эндокринные хирурги имеют высокий уровень успешных исходов (95%) с очень низкими уровнями смертности.
Большинство экспертов рекомендуют производить удаление паращитовидных желез всем пациентам, не имеющим абсолютных противопоказаний к операции.
8. Каким образом можно найти паращитовидную железу и когда нужно эти способы применять?
Опытные рентгенологи способны определить положение опухолей паращитовидных желез более чем в 90% случаев. Наилучший метод определения локализации — это сцинтиграфия с изонитрилом; другие неинвазивные методики включают ультразвук, компьютерную томографию или магнитно-резонансную томографию. К инвазивным процедурам относят артериографию с исследованием местных фракций венозной крови. Результаты тестов более точны, если поражена одна паращитовидная железа. Инструментальный поиск паращитовидных желез в случае гиперплазии может оказаться неудачным.
Во время подготовки к рутинной наратиреоидэктомии для определения положения паращитовидных желез дополнительные методики не используют, но их применяют обязательно перед всеми повторными паратиреоидэктомиями по поводу персистирующего или рецидивирующего гиперпаратиреоза, а также у пациентов, ранее перенесших операцию па щитовидной железе.
Некоторые хирурги перед операцией назначают сцинтиграфию с изонитрилом для того, чтобы выполнить одностороннюю ревизию шеи или минимально инвазивную паратиреоидэктомию меченной изотопом железы.
9. Какова патологическая причина первичного гиперпаратиреоза?
Первичный гиперпаратиреоз является следствием одиночной аденомы в 87% случаев, гиперплазии в 9% случаев, двух аденом в 3% и карциномы в 1%. Гиперплазия присутствует всегда при семейной гипокальциурической гиперкальциемии, синдромах множественной эндокринной неоплазии (МЭН1 и МЭН2) и гиперпаратиреозе вследствие терминальной стадии почечной недостаточности.
Основные проявления гиперпаратиреоза
10. Опишите в общих чертах ход ревизии по поводу первичного гиперпаратиреоза у неоперированных больных.
Операционное поле в течение всей операции тщательно поддерживать сухим, свободным от крови. Ткань в области возвратного гортанного нерва нельзя пережимать или разделять, пока нерв точно не определен. Стандартным подходом является двусторонняя операция. Если обнаружена солитарная аденома, а три железы здоровы, аденому удаляют и производят биопсию одной из здоровых желез. Принадлежность удаленною материала к паращитовидной железе подтверждают исследованием замороженного среза. Если увеличены четыре железы (гиперплазия), показана либо субтотальная паратиреоидэктомия (на шее оставляют примерно 50 мг хорошо кровоснабжаемой ткани паращитовидной железы), либо полная паратиреоидэктомия и аутотрансплантация в область предплечья 50 мг ткани паращитовидной железы.
В случаях, когда на шее оставляют часть железы, ее необходимо пометить нерассасывающимся швом или скобой. На фоне гиперплазии, чтобы радикально удалить добавочные железы в области тимуса, выполняют тимэктомию. Если выявлено не только увеличение более одной железы, по и сохранились внешне нормальные железы (двойная аденома), необходимо удалить все патологические железы и подтвердить характер препарата исследованием замороженных срезов. Железы, остающиеся на месте, необходимо пометить, как было указано выше. Новейшие хирургические технологии включают эндоскопическое исследование шеи, минимально инвазивное удаление меченных радионуклидами паращитовидных желез и интраоперативные срочные исследования паратгормона.
11. Что делать, если аденому не удалось выявить в месте ее обычной локализации?
Если аденому не удалось обнаружить в типичном месте, необходимо для подтверждения провести биопсию каждой нормальной железы и пометить их. Не удаляйте здоровые паращитовидные железы. Если обнаружены три нормальные железы, а четвертую найти не удается, хирургу необходимо определить, является эта железа верхней или нижней паращитовидной. Верхняя паращитовидная железа может располагаться атипично в трахеоэзофагеальной борозде, кзади от пищевода или в верхнем отделе заднего средостения. Часто в подобной ситуации ошибочно не выполняют диссекцию достаточно кзади к преднозвоночной фасции.
Варианты эктопии нижней железы более многочисленны. Для ее поиска в первую очередь необходимо исследовать гиротимусную связку; тимус затем можно резецировать через шейный разрез. Если аденому все равно не удается найти, хирург должен искать неопустившуюся паращитовидную железу. Затем необходимо вскрыть влагалище сонной артерии. Кроме того, необходимо обследовать область латеральнее от яремной вены. В заключение необходимо нроналышровать долю щитовидной железы па наличие узлов с той стороны, где паращитовидную железу найти не удалось. Если пальпируется узел, его необходимо иссечь и обследовать замороженный срез — это может быть паращитовидная железа, расположенная внутри щитовидной.
Если узел прональпировать не удается, необходимо произвести лобэктомию щитовидной железы.
Стернотомия не должна проводиться как часть первоначальной операции. Если в результате перечисленных выше манипуляций обнаружить аденому паращитовидной железы не удалось, операцию необходимо прекратить. Опишите па диаграмме положения найденных желез для последующей ссылки. Если гиперкальциемия персистирует, то необходимо использовать дополнительные методы для выявления локализации.
12. Каков исход операции при первичном гиперпаратиреозе?
Ожидаемый уровень излечения среди пациентов, подвергающихся первоначальной операции по поводу первичного гинернаратиреоза, должен быть 95%. После паратиреоидэктомии у 80% пациентов с клиническими проявлениями болезни наблюдается улучшение плотности костей и функции почек. Даже у бессимптомных пациентов в моче снижаются уровни кальция и диоксипиридииолипа. У пациентов снижается риск возникновения нефролитиаза, подагры и пептических язв. Паратиреоидэктомия, по-видимому, также увеличивает продолжительность жизни у пациентов с первичным гиперпаратиреозом.
13. Каковы осложнения паратиреоидэктомии?
Необратимое повреждение возвратного гортанного нерва наступает менее чем у 1% пациентов; однако временный нарез развивается у 3%. Синдром "голодной кости" ведет к временной гипокальциемии более чем у 20% пациентов, по постоянный гипопаратиреоидизм развивается только в 2% случаев. Повышение перед операцией уровня щелочной фосфатазы позволяет прогнозировать, у каких пациентов вероятно развитие послеоперационной гипокальциемии.
14. Каковы клинические симптомы гипокальциемии после операции?
Признак Хвостека (Chvostek) представляет собой спазм лицевых мышц в ответ па перкуссию ствола лицевого нерва. Признак Труссо (Trousseau) представляет собой спазм запястья, выявляющийся в ответ на окклюзию плечевой артерии на 3 минуты с помощью манжетки манометра.
15. Как нужно лечить пациентов с гипокальциемией?
Пациенты с вызванной гипопаратиреоидизмом тетанией нуждаются в немедленном лечении с помощью внутривенного введения кальция для предотвращения стридора гортани и судорог. Десять мл 10% раствора глюконата кальция (90 мг элементарного кальция на 10 мл) необходимо вводить в 100 мл физраствора в течение 20 мин, а затем проводить инфузию кальция (4 ампулы глюконата кальция на литр физраствора) со скоростью 50 мл/час. Адекватным уровнем кальция является 7,5-9 мг%. Пероральное введение кальция необходимо начать как можно скорее в форме карбоната кальция (Turns или Oscal) по 2-3 г ежедневно в дробных дозах (3-4 раза в день).
Цитрат кальция предпочтителен для пациентов с нефролитиазом, поскольку цитрат может оказывать профилактическое действие по отношению к нефролитиазу. У большинства пациентов препараты витамина Д повышают кишечную абсорбцию и могут применяться в виде кальцитриола (Rocalrol), 0,25-0,75 мкг в сутки.
16. Определите понятия персистирующего и возвратного гиперпаратиреоза.
Успех операции определяется длительной нормокальциемией. Персистирующий гиперпаратиреоз определяют как гиперкальциемию в течение 6 месяцев после операции; возвратный гиперпаратиреоз определяют как гиперкальциемию спустя 6 месяцев.
17. Какова стратегия ведения пациентов с персистирующим или рецидивирующим гиперпаратиреозом?
Прежде всего пациента необходимо повторно обследовать, чтобы убедиться в том, что гиперкальциемия является следствием первичного гиперпаратиреоза, а не других причин. Пациента необходимо обследовать на семейную гипокальциурическую гиперкальциемию, что не исключает повторную операцию. Необходимо пересмотреть записи о предыдущей операции и патологоанатомические данные для планирования дальнейшего лечения. Провести расширенные исследования по уточнению локализации. Перед повторной операцией всем пациентам нужно оценивать функцию голосовых связок.
Повторную операцию выполняют из того же разреза, что и предыдущую. Поскольку подподъязычные мышцы обычно спаяны с щитовидной железой вместо обычного срединного доступа можно выполнить латеральный доступ в области между грудино-ключично-сосцевидной и подподъязычными мышцами. Если с помощью дополнительных методов исследования удалось определить положение или при ретроспективном анализе — сторону, где находится эктопированная аденома, объем операции можно ограничить после выделения аденомы.
Альтернативой повторной ревизии является ангиографическая абляция ткани паращитовидной железы, что особенно ценно при медиастинальных аденомах, поскольку позволяет избежать срединной стернотомии. Она осуществляется посредством введения радиофармпрепарата с помощью артериального катетера через питающий сосуд.
18. Кто выполнил первую паратиреоидэктомию?
В 1925 г. Феликс Мепдл (Felix Mendl) выполнил первую успешную паратиреоидэктомию в клинике Hochenegg в Вене. Его пациентом был Альберт, 34-летпий кондуктор, который не мог продолжать работу из-за тяжелого кистозно-фиброзного остеита.
19. Кем был капитан Мартелл (Martell)?
Офицер торгового флота США капитан Мартелл был первым пациентом в США, перенесшим операцию по поводу первичного гиперпаратиреоза. Капитан Мартелл страдал прогрессирующим гииерпаратиреозом, который уменьшил его рост с 6 футов до 5 футов 6 дюймов (со 183 см до 153 см). После семи операций аденома была наконец удалена из средостения, однако капитан умер от хронической почечной недостаточности.
Учебное видео эмбриогенеза (развития) щитовидной и паращитовидных желез
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Висцеральный «удар» гиперпаратиреоза
Приведенные клинические проявления могут быть обнаружены терапевтами, кардиологами, гастроэнтерологами, эндокринологами, неврологами, нефрологами, урологами, травматологами. Актуальность патологии определяется высокой распространенностью «мягких» олигосимптомных и висцеральных форм первичного гиперпаратиреоза, составляющих не более 2% в популяции старше 50 лет.
Пациентка М., 1951 г. р., обратилась к эндокринологу с жалобами на слабость, утомляемость, боли в ногах, хруст в коленях, невозможность самостоятельно подняться со стула. В анамнезе — хирургическое лечение (более 10 лет назад) узлового зоба. Заместительную терапию левотироксином получала несколько лет, затем сама решила не принимать препарат.
— При осмотре в проекции левой доли щитовидной железы пальпировалось образование округлой формы около 3х15 мм, безболезненное, подвижное, — рассказывает заведующая кафедрой эндокринологии БГМУ доктор мед. наук, профессор Татьяна Мохорт. — У женщины избыточная масса тела. Артериальное давление 140/85 мм рт. ст. Патологии сердца, легких, органов брюшной полости не выявлено.
Обследование включало УЗИ шеи. Объем щитовидной железы в норме, есть однородные образования: эхонегативные 4х3х2 мм и 3х3х3 мм с ровными контурами и гипоэхогенное 6х5х4 мм. Слева по заднему контуру определено образование 31х16х15 мм неоднородной структуры с ровными контурами и признаками кровотока, расцененное как аденома левой паращитовидной железы.
Результаты гормонального тестирования подтвердили отсутствие нарушений функции щитовидной железы и выраженное повышение уровня паратгормона (1 250,9 пг/мл), свидетельствующее о наличии гиперпаратиреоза…
Биохимический анализ крови: уровень кальция общий 2,97 ммоль/л, кальция ионизированного — 1,6 ммоль/л, фосфора — 1,0 ммоль/л, калия — 4,8 ммоль/л, натрия — 143,0 ммоль/л, глюкозы крови — 5,8 ммоль/л, НвА1с — 5,8%, общего холестерина — 8,5 ммоль/л, триглицеридов — 2,6 ммоль/л, креатинина 128 ммоль/л.
В Минском городском клиническом онкодиспансере удалили аденому левой верхней паращитовидной железы, провели ревизию типичных мест их расположения.
После вмешательства существенно уменьшились слабость, боли в ногах. Повышенный уровень креатинина и артериальная гипертензия, дислипидемия сохранялись — пациентке дали советы по питанию и рекомендовали прием ингибиторов ангиотензин-превращающего фермента и антагонистов кальция, аторвастатина, хофитола, сапплементарных доз витамина D (400 МЕ в сутки).
При динамическом наблюдении уровень ПТГ снизился до 120 пг/мл. Спустя 6 месяцев отмечено повышение уровня кальция и ПТГ, что инициировало проведение сцинтиграфии паращитовидных желез — без патологии.
Через год после первого обращения у пациентки появились боли сжимающего характера в области сердца, резкая слабость, тошнота, рвота. С учетом превалирующей симптоматики женщину госпитализировали в отделение интенсивной терапии РНПЦ «Кардиология» с подозрением на инфаркт миокарда. Выявлена выраженная гиперкальциемия: уровень кальция 4,33–4,95 ммоль/л, ионизированный кальций 2,4 ммоль/л; повышение уровня ПТГ 1 143 пг/мл. Инфаркт исключен, М. перевели в отделение эндокринологии, где назначили коррекцию гиперкальциемического криза (форсированный диурез, медрол) и симптоматическую терапию.
Состояние улучшилось, до 3,0 ммоль/л снижен уровень общего кальция. По данным биохимического анализа крови, креатинин 0,178 ммоль/л, креатинкиназа МВ 74 ед/л, общая креатинкиназа 83 ед/л, ПТГ 416 пг/мл. В период госпитализации гликемия 8,0–9,2 ммоль/л, однако уровень НbА1с составил 5,85%, что позволило исключить сахарный диабет.
При дальнейшем обследовании и проведении сцинтиграфии обнаружено подозрительное образование за грудиной, накапливающее изотоп в паратиреоидную фазу. КТ грудной клетки подтвердила наличие в паратрахеальной области слева над правой легочной артерией справа от легочного ствола под дугой аорты неоднородного по плотности образования до 3,5 см в диаметре (предположительно опухоль паращитовидной железы слева).
Диагноз: «Гиперкальциемический криз купированный. Первичный гиперпаратиреоз, множественная форма. Аденома эктопированной паращитовидной железы в верхнее средостение. Гиперпаратиреоидная нефропатия, ХБП IV. Оперированная щитовидная железа, эутиреоз. Стрессовая гипергликемия. Экзогенно-конституциональное ожирение 2-й степени. ИБС: атеросклеротический кардиосклероз, атеросклероз аорты и коронарных артерий. Н I, артериальная гипертензия смешанного генеза 2, риск 4».
Предложено хирургическое лечение. В течение 2 лет после торакотомического удаления аденомы эктопированной паращитовидной железы состояние остается стабильным. При динамическом наблюдении не отмечается нарушений уровней кальция, фосфора и ПТГ, уровень креатинина снизился до 98 ммоль/л.
По словам Татьяны Мохорт, приведенный клинический случай — яркая демонстрация висцеральной формы первичного гиперпаратиреоза. Последний обычно сопровождается костной патологией (локальный или системный остеопороз) и рецидивирующей мочекаменной болезнью, чего не было у данной пациентки. Многообразие проявлений гиперпаратиреоза требует внимания врачей различных специальностей.
- симптомы системного характера (общая слабость, дегидратация, кальцификация роговой оболочки, мягких и других тканей);
- нарушения деятельности ЦНС (снижение концентрации внимания, депрессия, психозы, изменения сознания — от сумеречного до комы);
- патология костно-мышечной системы (остеопороз, гиперпаратиреоидная остеодистрофия, переломы, проксимальная миопатия);
- расстройство ЖКТ (тошнота, рвота, анорексия, запор, боль в животе при панкреатите и пептической язве);
- болезни почек (полиурия, полидипсия, изостенурия, снижение клубочковой фильтрации, почечнокаменная болезнь, нефрокальциноз);
- сбои в работе сердечно-сосудистой системы (гипертензия, укорочение интервала QT, повышение чувствительности к препаратам дигиталиса).
Гиперпаратиреоз
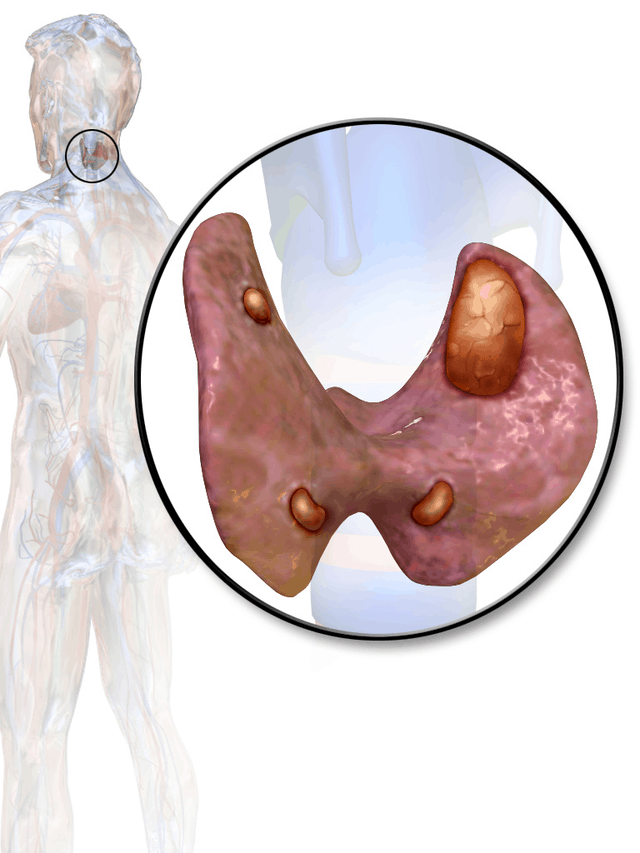
Гиперпаратиреоз – хроническое заболевание эндокринной системы, при котором околощитовидные (паращитовидные) железы (ОЩЖ) вырабатывают избыток паратгормона (ПТГ), что ведёт к тяжелым нарушениям обмена кальция (Са) и фосфора (Р) в организме. В организме человека чаще представлено 4 ОЩЖ (но вариабельно от 2 до описанных в литературе 16).
Гиперпаратиреоз, является одним из самых распространенных заболеваний эндокринных органов и занимает третье место после сахарного диабета и патологии щитовидной железы.
По современным данным им страдает до 1% населения, чаще женщины после 55 лет. Заболевание часто протекает скрытно, бессимптомно и обнаруживается на поздних стадиях, когда возникает вопрос о необходимости хирургического вмешательства.
Классификация.
- Первичный гиперпаратиреоз возникает у пациентов с опухолью ОЩЖ (аденомой), микроскопически представляющим собой генетически однотипное очаговое разрастание ткани, затрагивается обычно всего одна ОЩЖ.
- Вторичный гиперпаратиреоз развивается как ответ на длительное снижение уровня Са2+ крови при недостаточности витамина D, проявлениях хронической почечной недостаточности или выраженных нарушениях всасываемости в желудочно-кишечном тракте, а также вследствие проведения у пациентов гемодиализа. Микроскопические изменения ОЩЖ при этом характеризуются как диффузное увеличение ткани и затрагивают все ОЩЖ. На данном этапе еще возможен регресс заболевания при адекватной коррекции вызвавших его причин, обратное развитие морфологических изменений ОЩЖ и стабилизации уровня ПТГ пациента.
- Третичный гиперпаратиреоз возникает при длительно существующем вторичном гиперпаратиреозе, с образованием аденом, поддающийся только хирургической коррекции.
Подход в лечении разных форм гиперпаратиреоза, показания к операции, а также объем необходимого хирургического вмешательства существенно отличаются.
Жалобы. Изначально при развитии гиперпаратиреоза пациенты не чувствуют ничего кроме общей слабости. Однако по мере прогрессирования заболевания появляются такие симптомы как:
- боли в костях и суставах;
- мышечная слабость;
- утомляемость;
- снижение тонуса;
- переломы;
- проявления мочекаменной болезни, вследствие избыточной нагрузки на почки из-за необходимости повышенного выведения Са из организма;
- желудочно-кишечные расстройства в связи с минеральными нарушениями и изменением аппетита;
- усиление атеросклеротических изменений за счет отложений Са в стенках сосудов;
- нарушение сердечной деятельности;
- проявления язвенной болезни за счет нарушения кровоснабжения стенок слизистой различных отделов желудочно-кишечного тракта и образования пептических язв;
- психоневрологические расстройства из-за нарушений метаболизма нервных волокон.
Инструментальная диагностика.
Еще до проявлений у пациентов, страдающих гиперпаратиреозом, отмечаются повышение уровня Са в биохимическом анализе крови, повышение уровня Са мочи, повышение уровня ПТГ крови. Нередко, особенно у женщин в постменопаузе, обнаруживается недостаточность уровня витамина Д крови.
При денситометрии (исследовании костной ткани) выявляется выраженный остеопороз за счет усиления распада костной ткани под действием ПТГ.
Для визуальной идентификации и определения места расположения измененных ОЩЖ выполняется УЗИ области шеи, а также сцинтиграфия ОЩЖ, позволяющая определить гиперфункцию ОЩЖ и установить форму заболевания (первичную или вторичную).
В настоящее время пункционная биопсия ОЩЖ не проводится, что связано с обычно высокой плотностью образования, часто его малым размером (до 1 см) и большим риском распада опухоли и распространения клеток ОЩЖ по пункционному каналу, что способствует прогрессированию заболевания и усложняет дальнейшее хирургическое лечение.
Такой спектр проявлений и вариабельность течения заболевания требуют комплексного обследования и лечения пациентов высококвалифицированными специалистами. Современная тактика ведения пациентов, страдающих гиперпаратиреозом, зависит от тяжести проявлений и уровня повышения Са крови и паратгормона.
Однако при уже выраженных изменениях кальциево-кальциевое-фосфорного обмена даже с минимальной симптоматикой единственным вариантом продуктивного лечения является хирургическое вмешательство.
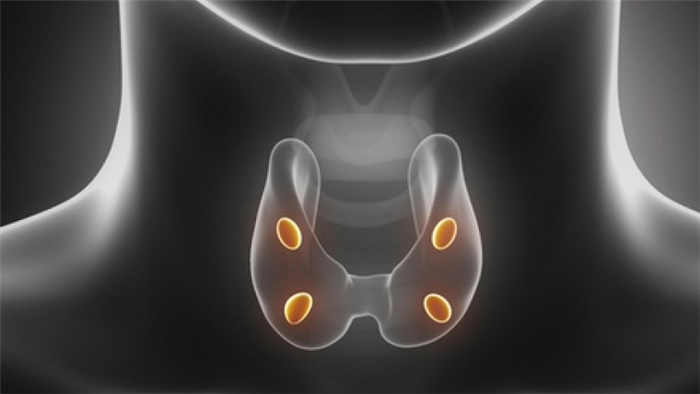
Показанием к хирургическому лечению гиперпаратиреоза в настоящее время являются:
- стойкое повышение уровня Са крови более 0.25 ммоль/л выше верхней границы нормы при первичном гиперпаратиреозе;
- выделение почками Са более 10 ммоль/сутки;
- снижение скорости клубочковой фильтрации почек менее 60 мл/мин/1.73 м2 при первичном гиперпаратиреозе;
- повышение ПТГ более 800 пг/мл в совокупности со стойким повышением уровня Са крови при вторичном гиперпаратиреозе, не поддающемся консервативному лечению;
- проявления прогрессирующего изменения сосудов из-за отложения солей Са (пептические язвы, некрозы кожи, злокачественная гипертензия, прогрессирующая стенокардия и т.д.);
- выраженные изменения опорно-двигательного аппарата с низкотравматичными переломами;
- компрессионные переломы тел позвонков;
- сочетание первичного гиперпаратиреоза и возраста пациента менее 50 лет.
Объём хирургического лечения.
При первичном гиперпаратиреозе удаляется лишь одна измененная ОЩЖ (аденома) из небольшого разреза 1.5-2 см, позволяющего при хорошем дооперационном обследовании иметь достаточный для обнаружения опухоли обзор раны.
При вторичном и третичном гиперпаратиреозе встает вопрос о необходимости удаления всех ОЩЖ с дальнейшей подсадкой их фрагмента пациенту с целью обеспечения сохранения необходимого для нормального кальциевое-фосфорного обмена базового уровня ПТГ или без нее.
Прежде чем рекомендовать тот или иной вид лечения наши специалисты проводят полное обследование пациентов. При необходимости операции врач предложит оптимальный способ с учетом данных диагностики и сопутствующих заболеваний. Сложность при хирургическом вмешательстве возникает также с обнаружением на операции измененной околощитовидной железы ввиду множества вариантов их местонахождения. При лечении в неспециализированных учреждениях высок риск фрагментации опухоли, неполного удаления, а также оставления опухоли на месте, что в дальнейшем повлечет за собой необходимость повторной операции, усложненной уже наличием рубцовых изменений.
Специалисты Центра эндокринной хирургии ГКБ им. Ф.И. Иноземцева владеют различными методиками хирургического лечения гиперпаратиреоза и успешно проводят до 100 вмешательств на ОЩЖ в год.
Современные технологии помогают проводить операции с минимальной травматизацией тканей. Использование ультразвукового скальпеля Harmonic, коагулирующего сосуды параллельно с разрезом, предотвращает риск развития кровотечений и сокращает сроки заживления послеоперационной раны. При локализации ОЩЖ в районе возвратного гортанного нерва использование интраоперационного нейромониторинга позволяет избежать повышенной травматизации и риска послеоперационных осложнений.
В послеоперационном периоде всем пациентам вне зависимости от наличия проявлений симптомов снижения Са назначается исследование уровня Са крови для оценки результативности хирургического лечения, а также контроля возможных осложнений. Время пребывания в стационаре варьируется от суток до 4-х в зависимости от формы заболевания, данных послеоперационных анализов и характера сопутствующей патологии.
Период реабилитации индивидуален, но чаще не превышает двух недель. Однако, в дальнейшем пациенты требуют ежегодного обследования для предупреждения развития нарушений кальциево-фосфорного обмена.
Читайте также:
