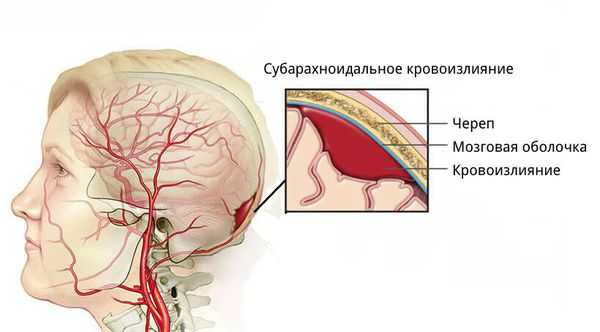
Субарахноидальное кровоизлияние: причины, симптомы и лечение
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Субарахноидальное кровоизлияние (САК) – серьезнейшая патология, заключающаяся в самопроизвольном или на фоне травмы излитии крови в подпаутинное (субарахноидальное) пространство головного мозга. Распространенность заболевания – около 5-7%, среди больных преобладают лица зрелых лет, женщины страдают этой патологией почти в два раза чаще мужчин, максимум заболеваемости приходится на период 45-60 лет.
Обычно причиной САК становится нарушение целостности аневризмы или сосудистой мальформации, тогда его считают одним из видов инсульта (острого нарушения кровообращения в мозге). Около 20% таких кровоизлияний развиваются при черепно-мозговой травме.
Стремительно нарастающее повреждение мозга по причине сосудистых расстройств и ишемических изменений, его отек обуславливают высокую летальность: 15% больных умирают еще до момента поступления в стационар, в первые сутки от момента кровоизлияния – каждый четвертый пациент, к концу первой недели смертность достигает 40%, а в первые полгода – 60%.
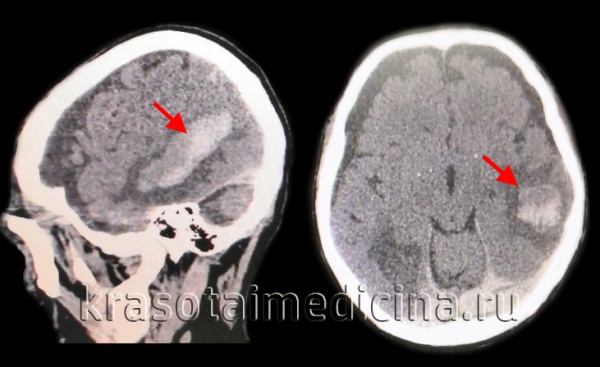
Травматическое субарахноидальное кровоизлияние связано с черепно-мозговой травмой, когда удар в области головы приводит к разрыву сосудов и кровотечению. Течение такого вида САК может усугубиться наличием повреждений других органов (политравма), но при тяжелом ушибе головного мозга оно уходит на второй план, уступая место более серьезным изменениям мозговой ткани.
Обычно врачи имеют дело со спонтанным субарахноидальным кровоизлиянием, возникающим внезапно при патологии сосудов головного мозга. Это состояние развивается остро и часто без явных видимых на то причин, но требует экстренной медицинской помощи и госпитализации в нейрохирургический стационар.
Причины субарахноидальных кровоизлияний
Поскольку наиболее часто встречаются спонтанные САК, то именно им мы и уделим основное внимание. Причины самопроизвольного излития крови в подпаутинное пространство, прежде всего, связаны с сосудистой патологией мозга:
- Артериальная аневризма;
- Сосудистые мальформации;
- Воспалительные и дистрофические процессы сосудистых стенок (васкулит, амилоидоз);
- Некоторые наследственные синдромы с нарушением дифференцировки соединительной ткани;
- Опухоли и инфекции головного или спинного мозга;
- Неадекватное применение антикоагулянтов.
разрыв аневризмы мозга
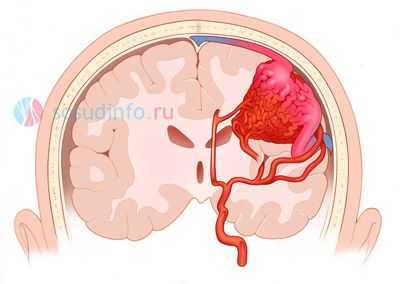
Среди всех причин нетравматического САК лидирует аневризма сосудов головного мозга, обычно располагающаяся в области сонных, передних мозговых, соединительных артерий, то есть довольно крупных сосудов, кровоснабжающих значительные по площади отделы мозга. Аневризма обычно мешотчатая, то есть в виде сосудистой полости, которая имеет шейку, тело и дно. Размеры аневризмы могут достигать двух сантиметров, а последствия от разрыва гигантской сосудистой полости нередко фатальны. САК могут называть еще базальным, потому что часто оно развивается в области базальных цистерн (между ножками мозга, в области зрительного перекреста и лобной доли).
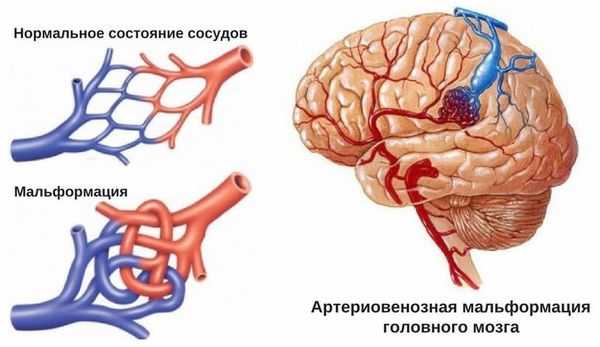
Несколько реже причиной кровоизлияния в подпаутинное пространство становится сосудистая мальформация, которая, как правило, имеет врожденный характер. Обычно мальформации служат причиной паренхиматозного внутримозгового кровоизлияния, но примерно в 5% случаев кровь при их разрыве попадает в подпаутинное пространство.
Стоит отметить и факторы риска, которые повышают вероятность нетравматического субарахноидального кровоизлияния при наличии аневризмы, мальформации или другой сосудистой патологии. К ним относят курение и алкоголизм, повышенное артериальное давление, бесконтрольный и длительный прием гормональных контрацептивов, состояние беременности, нарушения липидного обмена. Осторожность нужно соблюдать и спортсменам, испытывающим чрезмерные физические нагрузки, которые также могут стать причиной САК.
САК может произойти и у новорожденных малышей, а причинами его становятся тяжелая гипоксия и родовые травмы. Симптоматика сводится к сильному возбуждению и крику ребенка, судорогам, нарушению сна. В некоторых случаях о кровоизлиянии говорят только судороги, в промежутках между которыми ребенок выглядит вполне здоровым. Последствиями заболевания могут быть нарушения развития ребенка, а также гидроцефалия, вызванная блокадой циркуляции спинномозговой жидкости.
Проявления субарахноидальных кровоизлияний
Симптомы САК появляются внезапно, часто среди полного здоровья и сводятся к:
- Сильнейшей головной боли;
- Судорожным припадкам;
- Тошноте и рвоте;
- Выраженному психомоторному возбуждению;
- Комплексу глазных симптомов (нарушение зрения, боязнь света, боли в области глаз).
В течение нескольких суток состояние пациента может прогрессивно ухудшаться вследствие нарастания объема крови, повторного кровоизлияния, усиления отека мозга и спазма сосудов. В этот же период появляется лихорадка, вызванная поражением мозга.

Обычно в ранней стадии на первый план выходит общемозговая симптоматика, связанная с увеличением внутричерепного давления – тошнота и рвота, головная боль, судороги. Ярко проявляются так называемые менингеальные знаки – ригидность затылочных мышц, боязнь света, характерное положение больного с приведенными ногами и запрокинутой назад головой. Явления локального повреждения мозга развиваются несколько позже, но и они могут присутствовать лишь у четверти пациентов. Среди очаговых симптомов возможны парезы и параличи, расстройство речевой функции, акта глотания, признаки вовлечения черепных нервов.
Кровоизлияние в субарахноидальное пространство опасно своими осложнениями, которые развиваются практически у каждого пациента. Среди них самыми тяжелыми являются спазм сосудов и ишемия нервной ткани, отек мозга, рецидив заболевания.
Риск рецидива САК наиболее высок в острой стадии, но сохраняется на протяжении всей жизни больного. Течение повторного кровоизлияния обычно тяжелее и сопровождается неминуемой инвалидизацией, а в части случаев чревато смертельным исходом.
Спазм сосудов и вторичная ишемия головного мозга происходят у всех пациентов с САК, но проявления этого опасного осложнения могут быть не выражены, особенно, на фоне интенсивной терапии. Максимальная ишемия наблюдается к концу второй недели после кровоизлияния и проявляется подобно ишемическому инсульту: расстройство сознания вплоть до комы, очаговая неврологическая симптоматика, признаки вовлечения ствола мозга с нарушением дыхания, сердечной работы и т. д. С этим осложнением связывают часто резкое и значительное ухудшение состояния пациента в остром периоде САК. При адекватной профилактике и раннем начале лечения вазоспазм и ишемия разрешаются на протяжении месяца, но расстройства деятельности отдельных структур мозга могут остаться на всю жизнь.
Опасными осложнениями САК могут стать распространение крови в желудочковую систему, отек мозга и дислокация его структур, а также разнообразные нарушения работы внутренних органов – отек легких, сердечная недостаточность, аритмии, расстройство деятельности тазовых органов, острые язвы пищеварительного тракта и т. д.
Лечение
Субарахноидальное кровоизлияние – очень опасная патология, требующая проведения интенсивной терапии и тщательного наблюдения за больным. Основные цели лечения – нормализация или, по крайней мере, стабилизация состояния пациента, проведение раннего хирургического вмешательства и устранение симптомов САК.
Основные лечебные мероприятия направлены на:
- Нормализацию деятельности дыхательной и сердечно-сосудистой системы, поддержание электролитного состояния и основных биохимических показателей крови на приемлемом уровне;
- Борьбу с отеком головного мозга и увеличением внутричерепного давления;
- Предупреждение и лечение сосудистого спазма и ишемии нервной ткани;
- Снятие негативных симптомов и лечение неврологических расстройств.
На сегодняшний день не разработано эффективных консервативных подходов, позволяющих удалить свертки крови из полости черепа и устранить аневризматическое расширение сосуда, поэтому операция неизбежна.
Пациенты с подозрением на субарахноидальное кровоизлияние должны быть немедленно госпитализированы, при этом необходимо помнить о возможности продолжающегося или повторного кровотечения из сосудов мальформации. Показан строгий постельный режим, предпочтительно зондовое питание, которое обязательно проводится при коматозном состоянии, нарушении глотания, сильной рвоте, ишемических изменениях кишечника.
Так называемая базисная терапия, в которой нуждается большинство пациентов, включает:
- Искусственную вентиляцию легких;
- Назначение гипотензивных препаратов (лабеталол, нифедипин) и контроль уровня артериального давления;
- Контроль концентрации глюкозы в крови путем введения инсулина или глюкозы при гипергликемии или гипогликемии соответственно;
- Устранение лихорадки свыше 37,5 градусов с помощью парацетамола, физических методов охлаждения, введения магнезии;
- Борьбу с отеком мозга: дренирование мозговых желудочков, применение осмотических диуретиков, седативных препаратов, миорелаксантов, проведение ИВЛ в режиме гипервентиляции (не дольше 6 часов);
- Симптоматическую терапию, включающую противосудорожные препараты (седуксен, тиопентал, введение в наркоз в тяжелых случаях), борьбу с тошнотой и рвотой (церукал, витамин В6), седативное лечение при выраженном психомоторном возбуждении (сибазон, фентанил, дроперидол), адекватное обезболивание.
Основным вариантом специфического лечения субарахноидального кровоизлияния является хирургическое, цель которого – удаление крови, попавшей в подпаутинное пространство, и выключение аневризмы из кровотока для предупреждения повторных кровоизлияний. Наиболее эффективно проведение операции не позднее 72 часов с момента разрыва аневризмы, поскольку позже развивается спазм сосудов мозга и нарастает ишемия, усугубляющая состояние больного и глубину повреждения нервных структур. Однако, учитывая тяжесть патологии, могут возникнуть значительные трудности и противопоказания к хирургическому лечению, связанные с состоянием пациента.
Противопоказаниями к операции служат:
- Кома и другие виды угнетения сознания;
- Выраженная степень ишемии в мозговой ткани;
- Наличие очаговой неврологической симптоматики;
- Прогрессирующе ухудшение состояния пациента.
При наличии вышеперечисленных условий, операцию откладывают до момента стабилизации деятельности центральной нервной системы и других жизненно важных органов. Если состояние пациента стабильно, то хирургическое лечение проводят как можно раньше от момента кровоизлияния.
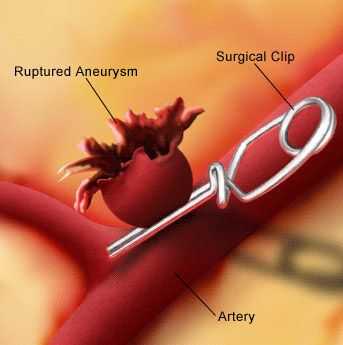
Вариантами операций при разорвавшейся аневризме с истечением крови в субарахноидальное пространство являются:
- Наложение клипсы (клипирование) на питающие аневризму сосуды для выключения ее из кровообращения путем открытого доступа (трепанация черепа).
- Эндоваскулярные вмешательства, стентирование.
- Шунтирование и эвакуация крови из желудочковой системы мозга при проникновении ее в желудочки.
Эндоваскулярные (внутрисосудистые) операции могут быть осуществлены исключительно в специализированных стационарах, где имеется соответствующее оборудование. При проведении таких вмешательств в бедренную артерию вводится катетер, по которому к месту локализации аневризмы доставляют специальные спирали или раздувающийся баллон, устраняющие кровоток в аневризме, но излившуюся кровь при этом не удаляют.
До сих пор неизвестно, есть ли преимущества у эндоваскулярных операций перед открытыми, поэтому и показания к ним точно не определены, но предпочтительны они при тяжелом или нестабильном состоянии пациента, когда трепанация рискованна. Кроме того, при локализации аневризмы в глубинных отделах мозга, труднодоступных скальпелю хирурга, при риске повреждения окружающей нервной ткани, множественных сосудистых мальформациях, аневризмах без хорошо выраженной шейки предпочтение отдают эндоваскулярной хирургии. Недостатком этого метода является возможность рецидива кровоизлияния, которая сохраняется на довольно высоком уровне в сроки до 4 недель после лечения, поэтому пациенты в этот период должны находиться под постоянным тщательным наблюдением.
Очень серьезным осложнением субарахноидального кровоизлияния является сосудистый спазм и ишемические изменения в нервной системе, следующие за моментом излития крови. Для борьбы с ними необходимы:
- Назначение нимодипина, оказывающего защитное действие на нервную ткань и усиливающего кровообращение в сосудистом русле мозга без «обкрадывания» других артериальных бассейнов;
- Так называемая 3Н-терапия, включающая введение растворов альбумина, реополиглюкина, свежезамороженной плазмы, поддержание цифр систолического давления не ниже 120 мм рт. ст. до операции и в пределах 180-200 мм рт. ст. после нее (преднизолон, норадреналин, инфузия жидкости);
- Ангиопластика и стентирование для восстановления кровотока по сосудам мозга.
Последствия субарахноидального кровоизлияния всегда весьма серьезны и связаны, прежде всего, с локализацией патологического процесса в полости черепа, повреждением участков головного мозга. Летальность на первом месяце от начала заболевания достигает 40%, а у больных, находящихся в коме – 80%. У многих пациентов даже после своевременного хирургического лечения сохраняется неврологический дефицит. Кроме того, необходимо учитывать и вероятность рецидива, смертность и тяжелая инвалидизация после которого неизбежны даже при относительно благоприятном течении первичного кровоизлияния.
Геморрагический инсульт
Геморрагический инсульт — спонтанное (нетравматическое) кровоизлияние в полость черепа. Термин «геморрагический инсульт» используют, как правило, для обозначения внутримозгового кровоизлияния, произошедшего в результате какого-либо сосудистого заболевания головного мозга: атеросклероза, гипертонической болезни и амилоидной ангиопатии. Наиболее часто геморрагический инсульт возникает на фоне повышенного артериального давления. Клиническая картина характеризуется острым началом и быстрым развитием симптомов, которые напрямую зависят от локализации сосудистой катастрофы. Геморрагический инсульт требует неотложной гемостатической, антигипертензионной и противоотечной терапии. По показаниям проводится хирургическое лечение.
МКБ-10
Этиология и патогенез
Причинами развития геморрагического инсульта могут быть различные патологические состояния и заболевания: аневризма, артериальная гипертензия различного генеза, артериовенозная мальформация головного мозга, васкулит, системные заболевания соединительной ткани. Кроме того, кровоизлияние может происходить при лечении фибринолитическими средствами и антикоагулянтами, а также в результате злоупотребления таких препаратов как кокаин, амфетамин.
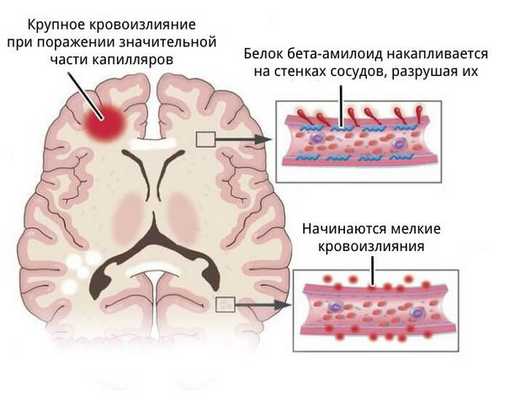
Чаще всего гемморагический инсульт случается при амилоидной ангиопатии и гипертонической болезни, когда происходят патологические изменения артерий и артериол паренхимы мозга. Поэтому результатом геморрагического инсульта при этих заболеваниях чаще всего становятся внутримозговые кровоизлияния.
Классификация геморрагического инсульта
Внутричерепные кровоизлияния классифицируют в зависимости от локализации излившейся крови. Различают следующие виды кровоизлияний:
- внутримозговые (паренхиматозные)
- субарахноидальные
- вентрикулярные
- смешанные (субарахноидально-паренхиматозно-вентрикулярные, паренхиматозно-вентрикулярные и др.)
Клиническая картина
Для геморрагического инсульта характерно острое начало, чаще всего на фоне высокого артериального давления. Кровоизлияние сопровождается острой головной болью, головокружением, тошнотой, рвотой, быстрым развитием очаговых симптомов, после чего следует прогрессирующее снижение уровня бодрствования — от умеренного оглушения до развития коматозного состояния. Начало субкортикальных кровоизлияний может сопровождаться эпилептиформным припадком.
Характер очаговых неврологических симптомов зависит от локализации гематомы. Среди наиболее частых симптомов следует отметить гемипарезы, лобный синдром (в виде нарушения памяти, поведения, критики), нарушения чувствительности и речи.
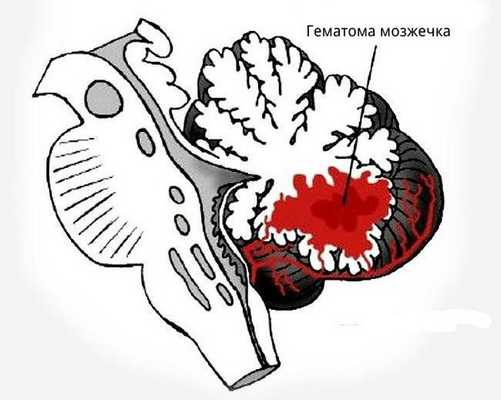
Большую роль в состоянии пациента сразу после кровоизлияния, а также в последующие дни играет выраженность общемозговых и дислокационных симптомов, обусловленных объемом внутримозговой гематомы и ее локализацией. В случае обширного кровоизлияния и кровоизлияния глубинной локализации в клинической картине весьма быстро проявляется вторичная стволовая симптоматика (как следствие дислокации мозга). При кровоизлиянии в ствол мозга и обширных гематомах мозжечка наблюдается быстрое нарушение витальных функций и сознания. Тяжелее других протекают кровоизлияния с прорывом в желудочковую систему, когда проявляются менингеальные симптомы, гипертермии, горметонические судороги, быстрое угнетение сознания, развитие стволовых симптомов.
Первые 2,5-3 недели после кровоизлияния — наиболее тяжелый период заболевания, так как на данном этапе тяжесть состояния пациента обусловлена прогрессирующим отеком мозга, что проявляется в развитии и нарастании дислокационных и общемозговых симптомов. Более того, дислокация мозга и его отек — основная причина смерти в остром периоде заболевания, когда к вышеуказанным симптомам присоединяются или декомпенсируются имевшиеся ранее соматические осложнения (нарушение функции почек и печени, пневмония, диабет и др.). К началу четвертой недели заболевания у выживших пациентов начинается регресс общемозговых симптомов и на первый план клинической картины выходят последствия очагового поражения мозга, которые в дальнейшем определят степень инвалидизации пациента.
Постановка диагноза
Основные методы диагностики геморрагического инсульта:
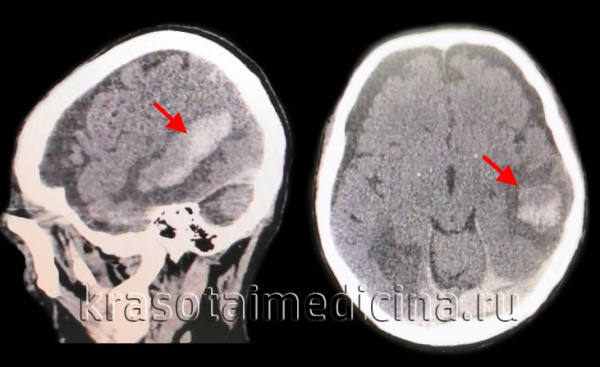
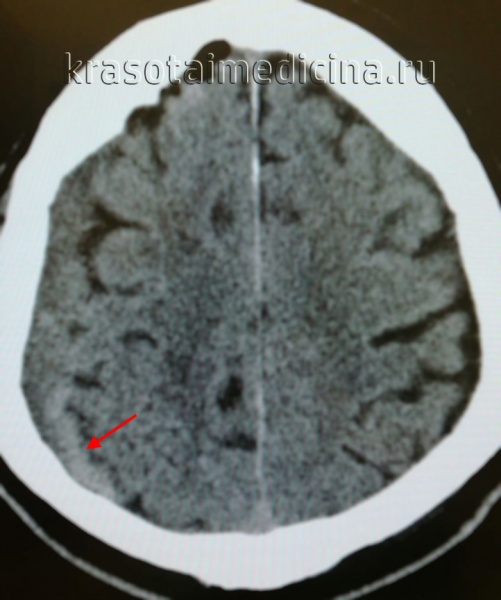
КТ головного мозга. Геморрагический инсульт, обширная интрапаренхиматозная гематома в левой гемисфере
Они позволяют определить объем и локализацию внутримозговой гематомы, степень дислокации мозга и сопутствующего отека, наличие и область распространения кровоизлияния. Желательно проведение повторных КТ-исследований, чтобы проследить эволюцию гематомы и состояние мозговой ткани в динамике.
Дифференциальный диагноз
Прежде всего, геморрагический инсульт необходимо дифференцировать от ишемического инсульта, который случается наиболее часто (до 85% от общего числа инсультов). Сделать это по одним только клиническим данным не представляется возможным, поэтому рекомендуется госпитализировать пациента в стационар с предварительным диагнозом «инсульт». При этом в распоряжении стационара должно быть МРТ- и КТ-оборудование, чтобы как можно раньше провести обследование. Среди характерных признаков ишемического инсульта следует обратить внимание на отсутствие менингеальных симптомов, медленное нарастание общемозговых симптомов. При ишемическом инсульте ликвор, исследуемый с помощью люмбальной пункции, имеет нормальный состав, при геморрагическом — в нем возможно содержание крови.
Необходима дифференциация внутримозговых гематом гипертонического генеза от гематом другой этиологии, кровоизлияний в очаг ишемии и опухоли. При этом большое значение имеют возраст пациента, локализация гематомы в веществе мозга, анамнез заболевания. Локализация гематомы в медиобазальных отделах лобной доли типична для аневризм мозговой/передней соединительной артерии. При аневризмах внутренней сонной или средней мозговой артерии гематома локализована, как правило, в базальных отделах лобной и височной долей, прилежащих к сильвиевой щели. С помощью МРТ можно увидеть саму аневризму, а также патологические сосуды артериовенозной мальформации. В случае подозрения на разрыв аневризмы или артериовенозной мальформации необходимо проведение ангиографического обследования.
Лечение геморрагического инсульта
Лечение геморрагического инсульта может быть консервативным или хирургическим. Выбор в пользу того или иного способа лечения должен быть основан на результатах клинико-инструментальной оценки пациента и консультации нейрохирурга.
Медикаментозная терапия проводится неврологом. Основы консервативного лечения геморрагического инсульта соответствует общим принципам лечения пациентов с любым видом инсульта. При подозрении на геморрагический инсульт необходимо как можно раньше приступить к проведению лечебных мероприятий (на догоспитальном этапе). В это время основной задачей врача является оценка адекватности внешнего дыхания и сердечно-сосудистой деятельности. Для коррекции дыхательной недостаточности проводят интубацию с подключением ИВЛ. Нарушения сердечно-сосудистой системы заключаются, как правило, в выраженной артериальной гипертензии, поэтому артериальное давление необходимо нормализовать как можно скорее. Одно из важнейших мероприятий, которые следует проводить по прибытии пациента в стационар — проведение терапии, направленной на уменьшение отека мозга. Для этого применяют гемостатические препараты и препараты, уменьшающие проницаемость сосудистой стенки.
Корректируя артериальное давление при геморрагическом инсульте необходимо избегать резкого его снижения, так как такие значительные изменения могут вызвать снижение перфузионного давления, особенно при внутричерепной гематоме. Рекомендованный уровень АД — 130 мм рт.ст. Для снижения внутричерепного давления применяют салуретики в сочетании с осмодиуретиками. При этом необходимо контролировать уровень электролитов в крови не реже двух раз в сутки. Кроме вышеуказанных групп препаратов, в этих же целях применяют внутривенное введение коллоидных растворов, барбитураты. Проведению медикаментозной терапии геморрагического инсульта должен сопутствовать мониторинг основных показателей, которые характеризуют состояние цереброваскулярной системы и иных жизненноважных функций.
Хирургическое лечение. Решение о хирургическом вмешательстве должно основываться на нескольких факторах — локализация гематомы, объем излившейся крови, общее состояние пациента. Многочисленные исследования не смогли дать однозначного ответа о целесообразности хирургического лечения геморрагического инсульта. Согласно некоторым исследованиям в определенных группах больных и при определенных исследованиях положительный эффект операции возможен. При этом основной целью оперативного вмешательства является возможность спасти жизнь пациента, поэтому в большинстве случаев операции проводят в самые ближайшие сроки после кровоизлияния. Отсрочить операцию можно только в том случае, если ее цель — удаление гематомы для более эффективного удаления очаговых неврологических нарушений.
При выборе метода операции следует основываться на локализации и размерах гематомы. Так, прямым транскраниальным способом удаляют лобарные и латеральные гематомы, а стереотаксическим, как более щадящим — в случае смешанного или медиального инсульта. Однако после стереотаксического удаления гематомы рецидивы кровотечения возникают чаще, так как во время такой операции тщательный гемостаз невозможен. В некоторых случаях геморрагического инсульта кроме удаления гематомы возникает необходимость в дренировании желудочков (наружные вентрикулярные дренажи), например, в случае массивного вентрикулярного кровоизлияния или окклюзионной водянки (при гематоме мозжечка).
Прогноз при геморрагическом инсульте
В целом прогноз при геморрагическом инсульте неблагоприятен. Общий процент летальных исходов достигает семидесяти, в 50% смерть наступает после удаления внутримозговых гематом. Основная причина летальных исходов — прогрессирующий отек и дислокация мозга, второй по частоте причиной является рецидив кровоизлияния. Около двух третей пациентов, перенесших геморрагический инсульт, остаются инвалидами. Основные факторы, определяющие течение и исход заболевания — объем гематомы, ее локализация в стволе мозга, прорыв крови в желудочки, нарушения сердечно-сосудистой системы, предшествующие геморрагическому инсульту, а также пожилой возраст пациента.
Профилактика
Основными профилактическими мерами, способными предотвратить развитие геморрагического инсульта являются своевременное и адекватное медикаментозное лечение гипертонической болезни, а также ликвидация факторов риска ее развития (гиперхолестеринемия, сахарный диабет, алкоголизм, курение).
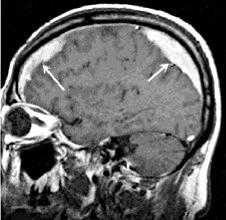
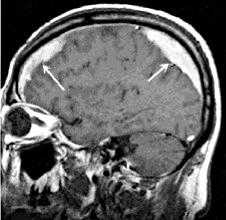
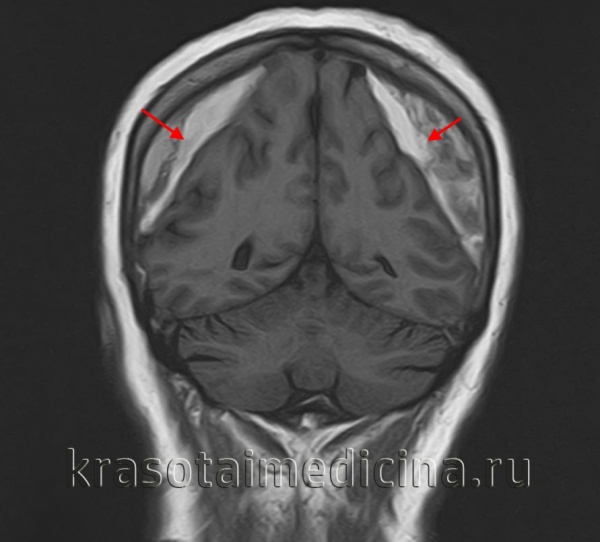
Субдуральная гематома
Субдуральная гематома — ограниченное внутричерепное скопление крови, локализующееся между твердой и арахноидальной мозговыми оболочками. В большинстве случаев является следствием травмы. Проявляется вариативными по форме и длительности нарушениями сознания и психики, головной болью, рвотами, очаговым неврологическим дефицитом (мидриаз, гемипарез, экстрапирамидные расстройства). Решающую роль в диагностике имеют данные КТ или МРТ. В легких случаях достаточным является консервативное лечение (антифибринолитическое, противоотечное, симптоматическое), но чаще требуется хирургическое удаление гематомы.
Общие сведения
Субдуральная гематома — локальное скопление крови, находящееся между твердой и паутинной (арахноидальной) церебральными оболочками. Составляет около 40% от всех внутричерепных кровоизлияний, к которым также относятся эпидуральные и внутримозговые гематомы, желудочковые и субарахноидальные кровоизлияния. В преобладающем большинстве наблюдений субдуральная гематома выступает следствием черепно-мозговой травмы, частота ее встречаемости при тяжелой ЧМТ доходит до 22%. Гематомы субдуральной локализации могут возникать в любом возрасте, но чаще наблюдаются у людей старше 40 лет. Среди пациентов соотношение мужчин к женщинам составляет 3:1.
Субдуральные гематомы классифицируют на острые (проявляющиеся в первые 3-е суток ЧМТ), подострые (проявляющиеся в период от 3-х суток до 2-х недель с момента травмы) и хронические (проявляющиеся позднее 2-х недель). Согласно МКБ-10, выделяют нетравматическое и травматическое субдуральное кровоизлияние с наличием/отсутствием проникающей в череп раны. В клинической практике субдуральная гематома является предметом изучения для специалистов в области травматологии, нейрохирургии и неврологии.

Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.

Симптомы
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.
Очаговые симптомы
Наиболее важным очаговым симптомом выступает мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома характеризуется мидриазом на стороне ее локализации. Мидриаз противоположного зрачка встречается при сочетании гематомы с очагом ушиба в другом полушарии. Мидриаз, сопровождающийся отсутствием или снижением реакции на свет, типичен для острых гематом, с сохранной реакцией на свет — для подострых и хронических. Мидриаз может сочетаться с птозом и глазодвигательными нарушениями.
Среди очаговой симптоматики можно отметить центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи, как правило, возникают, если субдуральная гематома располагается в оболочках доминантного полушария. Сенсорные расстройства наблюдаются реже пирамидных нарушений, затрагивают как поверхностные, так и глубокие виды чувствительности. В ряде случаев имеет место экстапирамидный симптомокомплекс в виде пластического тонуса мышц, оральных автоматизмов, появления хватательного рефлекса.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» - серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.

При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Консервативная терапия осуществляется у пациентов без нарушений сознания, имеющих гематому толщиной не более 1 см, сопровождающуюся смещением церебральных структур до 3 мм. Консервативное лечение и наблюдение в динамике с МРТ или КТ контролем показано также пациентам в коме или сопоре при объеме гематомы до 40 мл и внутричерепном давлении ниже 25 мм рт. ст. Схема лечения включает: антифибринолитические препараты (аминокапроновую кислоту, викасол, апротинин), нифедипин или нимодипин для профилактики вазоспазма, маннитол для предупреждения отека мозга, симптоматические средства (противосудорожные, анальгетики, седативные, противорвотные).
Острая и подострая субдуральная гематома с признаками сдавления головного мозга и дислокации, наличием очаговой симптоматики или выраженной внутричерепной гипертензии являются показанием к проведению срочного хирургического лечения. При быстром нарастании дислокационного синдрома проводится ургентное эндоскопическое удаление гематомы через фрезевое отверстие. При стабилизации состояния пациента нейрохирургами осуществляется широкая краниотомия с удалением субдуральной гематомы и очагов размозжения. Хроническая гематома требует хирургического лечения при нарастании ее объема и появлении застойных дисков при офтальмоскопии. В таких случаях она подлежит наружному дренированию.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
Гематома головного мозга - симптомы и лечение
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Дмитрия Вячеславовича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Яковлева Дмитрия Вячеславовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1] .
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран ;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11] .
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2] . Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
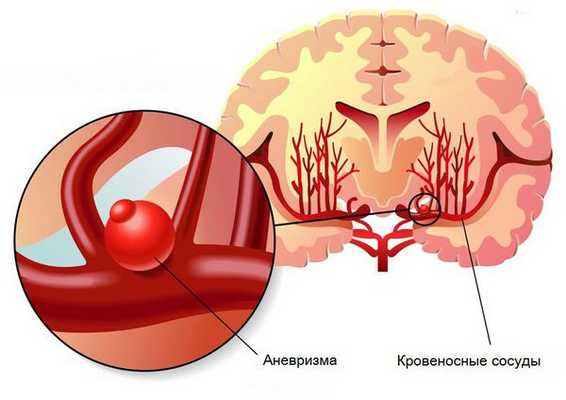
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12] . Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7] .
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3] ;
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3] ;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
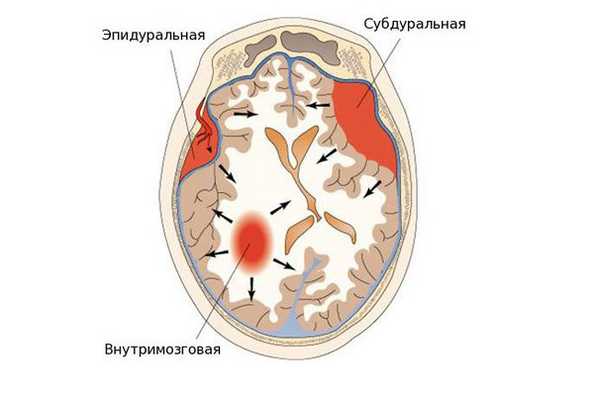
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9] ;
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее [4] [5] .
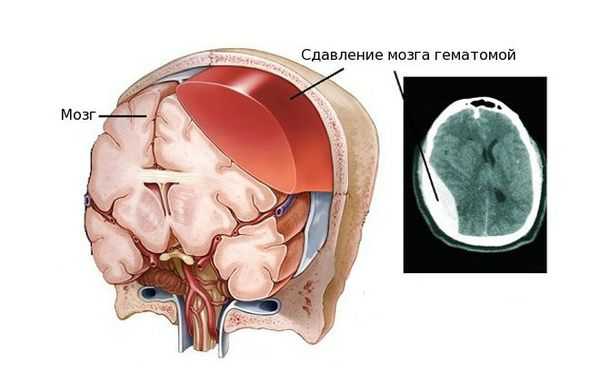
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8] .
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10] ), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
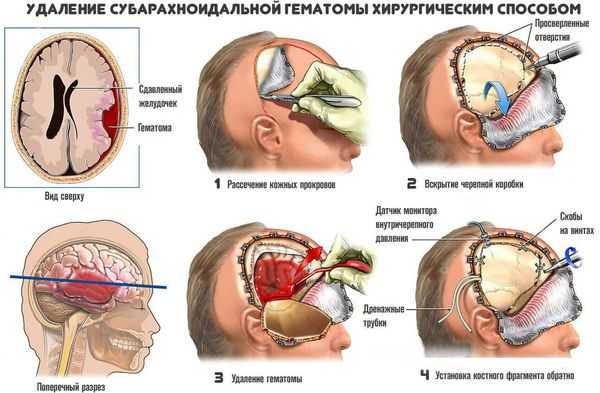
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13] .
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться [3] .
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6] . Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Читайте также:
