Субарахноидальное кровоизлияние
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Субарахноидальное кровоизлияние – кровоизлияние в полость между мягкой мозговой и паутинной оболочками.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Субарахноидальное кровоизлияние Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Субарахноидальное кровоизлияние:
Причины
Симптоматика
Диагностика
Лечение
Какой врач лечит Субарахноидальное кровоизлияние
Занимается лечением заболеваний опорно-двигательного аппарата и нарушений работы нервной системы. Владеет методиками внутрисуставных инъекций, паравертебральных блокад и акупунктуры
Врач-невролог, практикует современные подходы к диагностике и лечению острых и хронических болевых синдромов на основании опыта передовых американских и европейских медицинских школ в области головы, шеи, спины, поясницы, таза, конечностей. Проводит реабилитацию пациентов после переломов костей, травм позвоночника, суставов, мышц, связок, сухожилий; восстанавливает двигательную активность после инсульта. Применяет миофасциальную терапию, блокады разной сложности, кинезитерапию
Направление работы Антона Антоновича: микронейрохирургическое и комбинированное лечение грыж межпозвонковых дисков, опухолей, метастатических поражений и доброкачественных опухолей головного и спинного мозга. Врач также менеджер и общественный деятель в сфере здравоохранения, ассистент опорной кафедры нейрохирургии Национального университета здравохранения им. П.Л. Шупика. Работал в отделениях ургентной помощи, нейрореанимации, нейротравматологии и нейроонкологии. В лечении следует лучшим мировым протоколам NCCN и ESMO. Шкиряк А.А. является соавтором многих научных работ, сертифицированный специалист по проведению клинических исследований "GCP and clinical trial regulations". Медицинский эксперт программ на ведущих телеканалах Украины.
Причины
Причина этого заболевания кроется в нарушении целостности стенки во внутричерепной артерии, которая находится на внешней поверхности полушарий мозга или же на его основании (не конкретно в веществе головного мозга), сопровождается излиянием крови в субарахноидальное пространство, которое представляет собой пространство в виде щели между оболочками мозга.
Определяют заболевание несколько причин:
- наличие черепно-мозговой травмы, возникает вследствие травмы головы и ушиба головного мозга, с вероятным повреждением артерий;
- спонтанное субарахноидальное кровоизлияние – возникает под воздействием разнообразных повреждающих факторов;
- высокое артериальное давление (кровяное);
- злоупотребление спиртными напитками;
- употребление наркотических веществ;
- при инфекционных заболеваниях, таких как сифилис (это заболевание передается половым путем и поражает все органы, в том числе и артерии головного мозга);
- субарахноидальное кровоизлияние травматической природы возникает в результате травмы или инфекции головного мозга, приводящей к разрыву аневризмы артерии головного мозга.
Процесс разрыва артериовенозной мальформации головного мозга объясняется аномальным развитием сосудистой системы головного мозга, полученной при рождении, и с возрастом может увеличиваться в размерах. Это заболевание по виду представляет собой клубок вен и артерий, которые переплелись между собой.
Симптоматика
Субарахноидальное кровоизлияние у детей и взрослых сопровождается приступом чрезвычайно сильной головной боли, эта боль возникает внезапно, ее определяют следующие симптомы:
- боязнь света (любой источник света вызывает боль в глазах, такие же ощущения возникают в освещенном помещении);
- рвотные рефлексы и тошнота;
- судорожные припадки, сопровождающиеся сокращением мышц всего тела или конечностей, что может привести к потере сознания;
- психомоторное возбуждение, возникающая беспорядочная активность, приводящая к нанесению вреда себе и окружающим.
Кроме того, при субарахноидальном кровоизлиянии симптомы возникают в связи с нарушением функции области коры головного мозга и черепно-мозговых нервов, что сопровождается кровоизлиянием:
- кожа тела становится нечувствительной;
- возникает косоглазие;
- нарушается речь, возникает нечленораздельность речи, непонимание знакомого языка, невозможность разговаривать.
Диагностика
- анамнез заболевания:
- время появления головной боли, светобоязни у больного;
- причина появления головной боли (резкое повышение кровяного давления, травма черепа, сильные потуги при акте дефекации). Или же субарахноидальное кровоизлияние (САК) возникло спонтанно;
- установление факта злоупотребления спиртными напитками и табачными изделиями;
- время установления повышенного кровяного давления у пациента, какие препараты больной принимал для снижения артериального давления.
Лечение
Лечение субарахноидального кровоизлияния заключается в стабилизации состояния больного, а именно в гомеостатической терапии и устранении источника кровотечения, а также в своевременном предупреждении рецидивов и осложнений. Последствия субарахноидального кровоизлияния имеют негативную динамику, летальность при этой болезни достигает до 50% от всех случаев.
Субарахноидальное кровоизлияние
Человеческий мозг – сложная система взаимосвязанных и взаимозависимых элементов, обеспечивающих нормальное функционирование всего организма. Любой сбой в этой системе может привести к необратимым последствиям, особенно если это нарушение кровоснабжения какого-либо участка. Одно из самых опасных состояний, представляющих реальную угрозу жизни – субарахноидальное кровоизлияние. Об особенностях, причинах и методах лечения этой патологии вы узнаете из нашего материала.
Что это такое
Наш головной мозг надежно защищен от внешних воздействий несколькими оболочками помимо костей черепа: твердой мозговой, паутинной и мягкой мозговой. Кроме оболочек, структуры центральной нервной системы защищает цереброспинальная жидкость – ликвор.
Твердая мозговая оболочка – это толстый слой фиброзной ткани, на всем своем протяжении сращенный с внутренней поверхностью черепа. Паутинная оболочка – тонкий фиброзный слой, плотно прилегающий к твердой оболочке. Мягкая (сосудистая) оболочка также состоит из рыхлой соединительной ткани, пронизанной сосудами.
Между паутинной и мягкой оболочками находится заполненное ликвором пространство – подпаутинное (субарахноидальное). Именно в этом пространстве расположены магистральные артерии, кровоснабжающие головной мозг. При попадании крови в субарахноидальное пространство в результате травмы или разрыва аневризмы, развивается субарахноидальное кровоизлияние (САК).
САК – одна из разновидностей геморрагического инсульта с тяжелыми, а во многих случаях фатальными последствиями. Попадание крови в пространство, заполненное спинномозговой жидкостью, резко повышает внутричерепное давление и приводит к развитию отека и ишемии головного мозга. Следствием кровоизлияния может стать угнетение сознания, паралич и даже летальный исход.
По данным ВОЗ, частота САК среди всех видов мозговых кровоизлияний составляет от 14 до 20 случаев на 100 тыс. населения, причем данные об эпидемиологии сильно варьируются по странам. Больше всего случаев отмечается в Финляндии и Японии (22,5 на 100 тыс. населения), а меньше всего – в Китае (2 случая в год на 100 тыс.). В России по данным московского региона – 14 случаев на 100 тыс. В первые полгода смертность от САК достигает 60%, женщины подвержены данному виду острого нарушения мозгового кровообращения в 1,24 раза чаще, чем мужчины. Среди других видов инсульта доля САК не превышает 5%.
Причины
Причины САК разделяют на первичные и вторичные.
Первичные причины
На долю САК по первичным (нетравматическим) причинам приходится около 80% субарахноидальных кровоизлияний. К ним относятся:
- Аневризма сосудов головного мозга – самая частая причина САК. Мешотчатая аневризма крупных сосудов, снабжающих значительные по размеру зоны мозга, например, аневризма сонной или передней мозговой артерии, при разрыве мгновенно заполняет субарахноидальное пространство кровью. Такое кровоизлияние в 25% наблюдений заканчивается летальным исходом в первые 24 часа от начала заболевания.
- Сосудистые мальформации – плотный клубок расширенных кровеносных сосудов, образующийся на стадии эмбрионального развития. Патология связана с отсутствием капиллярной сети между венами и артериями на определенных участках кровеносной системы, из-за чего артериальная кровь попадает в вены, не отдавая питательные вещества и не выводя углекислый газ.
- Заболевания сосудов воспалительного характера или дистрофия их стенок, например, васкулит.
- Новообразования различной этиологии в головном мозге, инфекционное поражение головного или спинного мозга.
- Бесконтрольный прием препаратов для разжижения крови, гормональных контрацептивов и некоторых других лекарственных препаратов.
Вторичные причины
Основная вторичная причина субарахноидального кровоизлияния – черепно-мозговая травма. При ушибе головного мозга тяжелой степени или сдавлении головного мозга кровь разливается в субарахноидальное пространство из поврежденных сосудов. Такая патология иногда возникает у новорожденных при прохождении родовых путей при клинически узком тазе у матери.
Кровоизлияние также может стать следствием резкого повышения артериального давления, например, на фоне злоупотребления алкогольными напитками.
Факторы риска
Факторы риска САК также подразделяются на две группы: модифицируемые (изменяющиеся) и немодифицируемые (постоянные).
Модифицируемые факторы риска САК:
- курение – степень риска зависит от количества выкуриваемых сигарет, через некоторое время после того, как человек бросил курить, риск развития САК возвращается к обычному уровню;
- артериальная гипертензия – постоянно повышенное давление крови на стенки сосудов создает угрозу их целостности;
- хронический алкоголизм;
- наркотическая зависимость;
- длительное применение нестероидных противовоспалительных препаратов.
Немодифицируемые факторы риска:
- наличие подобной патологии у прямых близких родственников,
- астеничное (худощавое) телосложение, анемия, сниженная масса тела,
- некоторые генетические патологии, например, аутосомный доминантный поликистоз почек и ряд наследственных синдромов, например, Элерса-Данло – заболевание, связанное с дисфункцией соединительной ткани из-за нарушения процесса выработки коллагена.
Помимо этого, заболевание чаще встречается у женщин. А в целом, риск развития САК увеличивается с возрастом: чаще всего кровоизлияние происходит у людей 50-60 лет.
Классификация
Классификация САК необходима для определения степени тяжести состояния и выработки тактики проведения первоочередных терапевтических мероприятий. В настоящее время в клинической практике используется несколько классификаций.
![]()
Рисунок 2. Как выглядит субарахноидальное кровоизлияние на диагностическом снимке. Источник:Brazilian Journal of Psychiatry (Creative Commons Attribution Non-Commercial License)
По классификации Б.А. Самотокина и В. А. Хилько выделяется три степени тяжести состояния больного после кровоизлияния:
- I – у пациента полностью сохранено сознание, он жалуется на головную боль. При осмотре обнаруживаются оболочечные симптомы – светобоязнь, повышение температуры, желание лечь на бок и подтянуть колени к животу. Из очаговых симптомов кровоизлияния определяются лишь глазодвигательные – больной фиксирует взгляд в одну сторону.
- II – на этой стадии больной может находиться в сопоре (ступоре), появляются выраженные вегетативные нарушения вместе с очаговыми и оболочечными признаками инсульта.
- III – кома, из которой пациента крайне редко удается вывести.
В классификации Ханта и Хесса выделяется пять степеней тяжести самочувствия больного. От рассмотренной классификации она отличается тем, что первая стадия по их мнению протекает без симптомов или с небольшой головной болью, а вторая подразделяется на две дополнительных по степени проявления оболочечных симптомов.
В классификации Фишера вид кровоизлияния оценивается по данным компьютерной томографии, в ней выделяется четыре группы:
- I группа – КТ не показывает наличие кровив субарахноидальном пространстве,
- II – диффузное кровоизлияние или сгустки крови в субарахноидальном пространстве толщиной до 1 мм,
- III – сгустки крови в субарахноидальном пространстве толщиной более 1 мм,
- IV – сгустки крови в субарахноидальном пространстве в сочетании с внутрижелудочковым или внутримозговым кровоизлиянием.
Всемирная федерация нейрохирургов по субарахноидальному кровоизлиянию (WFNS) предлагает оценивать тяжесть состояния по пятибалльной шкале в зависимости от степени неврологического дефицита. Такая классификация помогает выработать правильную тактику лечения и адекватно определить прогноз.
Симптомы субарахноидального кровоизлияния
Основной симптом САК – внезапная резкая головная боль. До разрыва сосуда и кровоизлияния в субарахноидальное пространство человек может не подозревать о наличии у себя патологии, но после выхода крови состояние ухудшается с каждой минутой.
![]()
Источник: AndreyPopov / Depositphotos
Характер и выраженность симптомов зависит от характера кровоизлияния и его стадии.
Догеморрагический период
Около 10-15% больных чувствуют симптомы приближающегося САК в период от двух недель до одних суток до сосудистой катастрофы.
Для догеморрагического периода характерны следующие симптомы:
- периодические сильные головные боли,
- тошнота и головокружение,
- онемение конечностей,
- проблемы со зрением,
- расстройство речи и другие очаговые признаки.
При аневризме больших размеров симптоматика периода до САК может соответствовать клиническим признакам новообразования в головном мозге.
Острый период
В момент кровоизлияния обычно отмечают следующие клинические признаки:
- острая нестерпимая головная боль, достигающая пика примерно через 2 часа после разрыва сосуда,
- утрата сознания, нарушение сознания,
- генерализованные судороги,
- психические расстройтсва.
При внезапном возникновении хотя бы одного из указанных симптомов необходимо срочно вызвать скорую помощь. При любом кровоизлиянии в мозг прогноз восстановления зависит от сроков оказания экстренной специализированной помощи, поэтому первые часы от начала заболевания являются критическими.
При отсутствии медицинской помощи патологические явления нарастают: кровь постепенно смешивается со спинномозговой жидкостью, иногда вызывая усиление неврологических симптомов:
- приступы тошноты и рвоты,
- тахикардию,
- расширение зрачка на той стороне, где произошло кровоизлияние,
- явную асимметрию лица,
- частое мочеиспускание с потерей контроля над позывами,
- светобоязнь, потерю остроты зрения,
- внезапное отвердение мышц спины и шеи,
- значительное повышение температуры.
Длительная утрата сознания свидетельствует о выраженном внутричерепном кровоизлиянии.
Атипичные формы САК
Течение САК у трети больных идет по нестандартному сценарию, и кровоизлияние по симптомам часто напоминает другие патологии:
- Форма ложной мигрени. У больных появляется резкая сильная головная боль, как при приступе мигрени. Сознание при этом сохраняется ясным. Через 3-7 дней появляются симптомы кровоизлияния, при этом состояние пациента неуклонно ухудшается.
- Форма ложной гипертонии. По клиническим проявлениям САК напоминает гипертонический криз: сильная головная боль появляется на фоне значительного повышения артериального давления. Точный диагноз ставится после всестороннего обследования или после повторного инсульта.
- Ложновоспалительная форма по симптоматике схожа с менингитом. Для нее характерна сильная головная боль, менингеальные симптомы, повышение температуры до 37,5-380, редкий пульс, тошнота, нарушение дыхательного ритма.
- Форма ложного психоза. Больной дезориентирован в обстановке, перевозбужден, у него появляются бред и галлюцинации. Такая симптоматика характерна для разрыва аневризмы передней мозговой артерии.
Важно! Для правильной постановки диагноза и скорейшей помощи пациенту с САК необходимо срочно провести всестороннее обследование.
Осложнения САК
САК часто сопровождается осложнениями, значительно ухудшающими прогноз выживания и воссьтановления. Все осложнения делятся на три группы:
- внутричерепные, проявляющиеся устойчивой функциональной несостоятельностью, расстройствами психики и органическими нарушениями;
- не имеющие отношения к мозговой деятельности – дыхательная и сердечная недостаточность, нарушения в работе системы пищеварения, патология почек и мочевыделительной системы, тромбоэмболия легочной артерии;
- связанные с оказанием медицинской помощи.
Одним из наиболее грозных осложнений, сопутствующих САК и значительно ухудшающих исходы, является развитие вазоспазма церебральных сосудов с отсроченной ишемией головного мозга.
Диагностика
От своевременной и точной диагностики причины САК зависит жизнь пациента. Для постановки правильного диагноза необходимо в кратчайшие сроки провести комплекс диагностических мероприятий, включающий:
- МРТ головного мозга. Исследование позволяет визуализировать место кровоизлияния и точно определить его распространенность. В режиме реального времени врач получает изображение всех отделов головного мозга и оценивает масштаб поражения и вероятную локализацию источника кровоизлияния.
- Компьютерная томография помогает определить стадию САК, его выраженность и выявить наличие крови в желудочках мозга или веществе мозга.
- Люмбальная пункция. Цереброспинальную жидкость, полученную при люмбальной пункции, исследуют на наличие крови. Анализ целесообразно проводить через 12 часов после появления первых клинических признаков, поскольку раньше кровь не сможет попасть в спинальное субарахноидальное пространство.
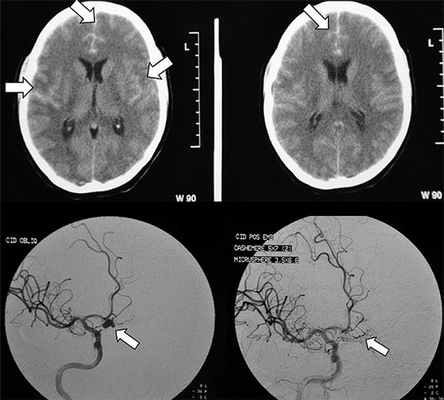
- Церебральная ангиография сосудов головного мозга. Введение в сосуды контрастного вещества позволяет исключить или подтвердить наличие аневризмы, стеноз сосудов и другую патологии церебральных сосудов.
Кроме аппаратных методов исследования проводится первичный осмотр и сбор анамнеза, назначается анализ крови для определения критериев свертываемости и выявления возможного воспаления.
Лечение субарахноидального кровоизлияния
Терапевтическая тактика при САК определяется причиной и степенью тяжести кровоизлияния. Если причиной стал разрыв аневризмы, то показана экстренная операция в ранние сроки с учетом наличия возоспазма мозговых сосудов и ишемии головного мозга.
Первая помощь больному с подозрением на САК включает следующие мероприятия:
- введение анальгетиков и противорвотных препаратов,
- назначение слабительных средств и блокаторов H2-рецепторов,
- снижение риска тромбоза глубоких вен нижних конечностей,
- нормализацию артериального давления.
Дальнейшее лечение зависит от результатов комплексного обследования.
![]()
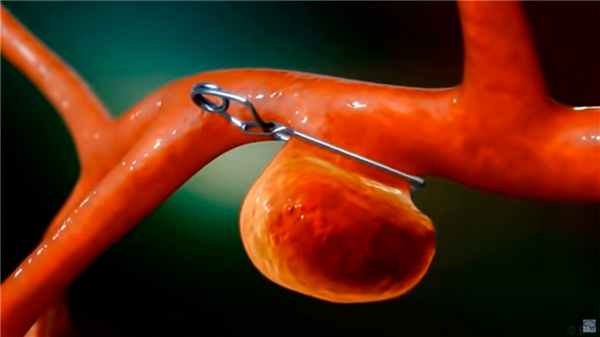
Рисунок 3. Пежимание вздувшегося участка сосуда. Источник: Barrow Neurological Institute / YouTube
Базисная и специфическая терапия
Основная цель первого этапа терапии – нормализовать функции сердечно-сосудистой и дыхательной систем и восстановить биохимические процессы.
Для нормализации состояния проводится симптоматическая терапия: назначаются противосудорожные, седативные средства и препараты для профилактики соматических осложнений.
Остановить кровотечение консервативными методами невозможно, но своевременное лечение способно минимизировать риск церебральной ишемии.
Хирургическое лечение
Оперативное вмешательство – основной метод лечения САК, но его эффективность зависит от времени и условий проведения операции. В ранние сроки после кровоизлияния возможно выключить из кровотока разорвавшуюся аневризму для профилактики повторных, опасных для жизни кровоизлияний. Во время операции из базальных цистерн удаляют сгустки крови для профилактики вазоспазма и ишемии головного мозга.
Прогноз и профилактика
Прогноз по субарахноидальному кровоизлиянию при отсутствии специфического обследования и лечения неблагоприятный. При аневризматических САК в первые сутки после кровоизлияния погибают 25% пациентов, в первый месяц после кровоизлияния - до 45%, в первые полгода после кровоизлияния - до 60% пациентов.
Для предотвращения САК необходимо соблюдать профилактические меры:
- следить за артериальным давлением и своевременно лечить гипертоническую болезнь,
- вести здоровый образ жизни: полностью отказаться от курения и свести к минимуму употребление любых алкогольных напитков,
- если у кого-то из близких родственников было кровоизлияние в мозг, необходимо регулярно проходить скрининг,
- следить за весом и правильно питаться: в рационе должны преобладать овощи, фрукты, нежирное мясо и продукты, богатые витаминами и клетчаткой,
- при обнаружении аневризмы необходимо строго соблюдать все врачебные рекомендации.
Заключение
Субарахноидальное кровоизлияние – смертельно опасная патология. Если вы знаете, что ваши близкие входят в группу риска по этому заболеванию, внимательно следите за состоянием их здоровья. Вызов скорой помощи при первых тревожных признаках патологии спасет вашему родному человеку жизнь и поможет сохранить привычное качество жизни.
Источники
2. Veldeman M., Höllig A., Clusmann H., Stevanovic A., Rossaint R., Coburn M. Delayed cerebral ischaemia prevention and treatment after aneurysmal subarachnoid haemorrhage: a systematic review. Br J Anaesth. 2016 ;117(1):17–40.
3. Long B., Koyfman A., Runyon MS. Subarachnoid Hemorrhage: Updates in Diagnosis and Management. //Emerg Med Clin North Am - 2017 - Vol.35 - №4 - p.803-824.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (САК) — кровоизлияние в субарахноидальное пространство (полость между паутинной и мягкой мозговыми оболочками). Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы, или в результате черепно-мозговой травмы.
Признаки САК возникают внезапно, без предвестников: начинается резкая головная боль (напоминающая «удар по голове»), тошнота, повторная рвота, часто наступает утрата сознания. Характерно психомоторное возбуждение. Диагноз обычно подтверждается методом компьютерной томографии и, в некоторых случаях, люмбальной пункцией. Лечение субарахноидального кровоизлияния из аневризмы хирургическое, возможно применение методов интервенционной радиологии и терапевтические пособия, направленные на предотвращение рецидива кровоизлияния и снижение риска его осложнений. C 1930-х годов применяется краниотомия с клипированием шейки аневризмы, с 1990-х годов внедряется менее травматичная операция — эндоваскулярная установка микроспирали или баллона под контролем ангиографии.
САК — одна из форм острого нарушения мозгового кровообращения, и составляет от 1 % до 7 % случаев ОНМК. САК — угрожающее жизни состояние, которое может привести к тяжёлой инвалидизации пациента даже в случае ранней диагностики и адекватного лечения. До половины случаев САК заканчиваются летальным исходом, 10-15 % больных погибают ещё до поступления в стационар.Диагностика САК начинается с анализа истории болезни и физикального осмотра пациента с целью обнаружения симптомов САК и дифференциальной диагностики с другими неврологическими заболеваниями. Окончательный диагноз ставится после проведения КТ-исследования, высокочувствительного к САК и помогающего выявить его в 95 % случаев. Через несколько дней после состоявшегося САК более чувствителен метод МРТ.
Люмбальная пункция, при которой с помощью иглы забирается на анализ спинномозговая жидкость, обнаруживает признаки САК в 3 % случаев с нормальной КТ-картиной. В связи с этим, люмбальная пункция показана пациентам с отрицательным результатом на КТ у пациентов с клинической картиной САК. При люмбальной пункции на анализ берутся три пробы ликвора. О субарахноидальном кровоизлиянии можно утверждать, если повышение содержания эритроцитов выявляется одинаково во всех трёх пробирках. Если количество эритроцитов снижается от пробирки к пробирке, более вероятно, что кровь в ликворе связана с травмированием мелких сосудов в результате пункции (так называемая «путевая кровь»). Ликвор также исследуется на наличие билирубина (продукта распада гемоглобина) — оценивается ксантохромия (пожелтение после центрифугирования); для более объективной оценки применяется спектрофотометрия. Ксантохромия и спектрофотометрия остаются надежными способами выявления САК спустя несколько дней после начала головной боли. Для использования этих методов необходим интервал в 12 часов от начала САК, которые требуются для распада гемоглобина.
Поскольку САК обнаруживается лишь в 10 % случаев с типичной головной болью, необходим дифференциальный диагноз с менингитом, мигренью и тромбозом венозных синусов. Внутримозговое кровоизлияние, при котором кровь поступает непосредственно в вещество головного мозга (геморрагический инсульт), встречается в два раза чаще, чем субарахноидальное кровоизлияние, и часто ошибочно принимается за него. Достаточно распространены случаи, когда САК ошибочно диагностируется как мигрень или головная боль напряжения, в связи с чем своевременно не выполняется КТ. В 2004 году такие ошибки наблюдались в 12 % случаев, чаще при небольших кровоизлияниях с отсутствием нарушения сознания. Задержка с правильной диагностикой приводила к ухудшению состояния больных. В некоторых случаях головная боль регрессирует самостоятельно, и никаких иных симптомов не наблюдается. Этот тип головной боли называется «сторожевой головной болью», поскольку указывает на небольшой кровоподтёк («сторожевой кровоподтёк») из аневризмы. Сторожевая головная боль требует проведения КТ и люмбальной пункции, так как в течение трёх недель возможно повторное кровоизлияние.
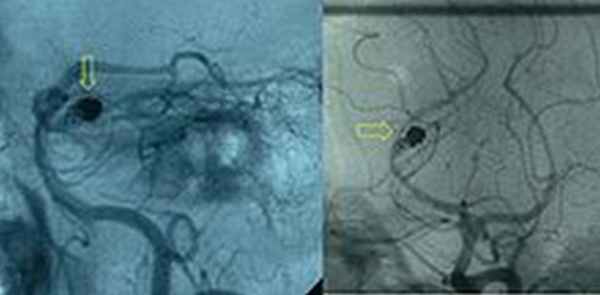
После верификации диагноза субарахноидального кровоизлияния, необходимо выявить его источник. При подозрении на разрыв артериальной аневризмы, необходима её визуализация методом ангиографии сосудов головного мозга (который позволяет осуществить одновременное эндоваскулярное хирургическое вмешательство) или КТ-ангиографии.![Артериограмма, демонстрирующая эндоваскулярно облитерированную аневризму (обозначена желтой стрелкой) задней мозговой артерии с остаточным аневризматическим мешком]()
Рис.Артериограмма, демонстрирующая эндоваскулярно облитерированную аневризму (обозначена желтой стрелкой) задней мозговой артерии с остаточным аневризматическим мешком.Профилактика САК: проведение МРТ, МРА при развитии упорных головных болей пульсирующего характера, сопровождающихся различной неврологической симптоматикой, эпилептических припадков с целью раннего выявления сосудистых мальформаций1головного мозга.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (САК) является одним из видов экстрааксиального внутричерепного кровоизлияния и характеризуется наличием крови в субарахноидальном пространстве.
Эпидемиология
Возникает обычно у пациентов среденго возраста, обычно до 60 лет [2]. Cубарахноидальные кровоизлияния встречаются при инсультах в 3% случаев, и в 5% случаев при инсультах вызывают смертельный исход [2].
Клиническая картина
Клиника у пациентов развивается внезапно, в виде резкой головной боли (напоминающей «удар по голове» и которая обычно описывается пациентом, как наихудшая боль в его жизни). Часто сочетается с светобоязнью и менингизмом. У значительного числа пациентов (почти половины [2]), сочетается с угнетением и потерей сознания, некоторые пациенты в последующем возвращаются в сознание. Фокальный неврологический дефицит часто сочетается с головной болью или появляется вскоре после её начала [2]. Пациенты, в зависимости от клинической картины, могут быть разделены на 5 групп, наиболее часто для этого используются шкала Hunt-Hess, которая позволяет прогнозировать исход заболевания. Иногда используют шкалу Фишера или шкалу комы Глазго.
Патология
Выделяют три патерна субарахноидальных кровоизлияний, каждый из которых имеет свою этиологию, лечение и прогноз [4]:
- супраселлярная цистерна с диффузным периферическим распространением. и основная цистерна.
- изолированно по конвексу больших полушарий.
Этиология
Причины возникновения включают [1]:
- (ассоциированно с ушибом головного мозга)
- спонтанное
- : 85% [1] : 10% [4]
- дуральная артерио-венозная фистула
- спинальная артериовенозная мальформация
- венозный инфаркт [1]
- апоплексия гипофиза
- прием кокаина
- церебральный васкулит [6]
Факторы риска
факторы риска включают [2]:
- семейный анамнез
- артериальная гипертензия
- злоупотребление алкоголем
- патология соединительной ткани
- аутосомно-доминантная поликистозная болезнь почек
- Синдром Элерса — Данлоса IV типа
Диагностика
Хотя МРТ более чувствительна чем КТ к наличию крови в субарахноидальных пространствах и к выявлению причин кровоизлияния, логистические ограничения и меньшая доступность в большинстве случаев приводит к тому, что первоначальным исследованием обычно является компьютерная томография.
Компьютерная томография
Чувствительность КТ к наличию крови в субарахноидальных пространствах связанна с количеством крови и временем, прошедшим с момента кровоизлияния.
Диагноз подозревается при наличии высокоплотного прокрашивания субарахноидальных пространств.
В большинстве случаев наблюдается около Виллизиевого круга, поскольку большинство мешотчатых аневризм локализуется в этой области (~65%), или в Сильвиевой щели (~30%) ref needed. Небольшие по количеству крови кровоизлияния могут иногда быть выявлены за счет скопления в медножковой цистерне или в виде гиперденсивного треугольника в затылочном роге бокового желудочка [5]. Субарахноидальные кровоизлияния разделяют на 4 категории в соответствии со шкалой Фишера, в зависимости от количества крови.Магнитно-резонансная томография
МРТ чувствительна к наличию крови с субарахноидальных пространствах и может хорошо её визуализировать в первые 12 часов, обычно, в виде гиперинтенсивности в субарахноидальных пространствах на FLAIR изображениях [3]. Изображения взвешенные по магнитной восприимчивости так же чувствительны к продуктам распада гемоглобина.
МР ангиография и МР венография могут выявить аневризму или иной источник кровотечения. Однако МРТ уступает КТ, за счет более низкой доступности, более длительного времени сканирования, больших сложностей с транспортировкой и наблюдением за пациентом во время исследования (особенно нестабильными или интубированными пациентами).ЦАГ: ангиография
Цифровая субстракционная ангиография остается "золотым стандартом" в диагностике сосудистых патологии и в большинстве клиник, даже при выявленной при КТ или МРТ причине кровоизлияния, перед хирургическим вмешательством выполняется субстракционная ангиография. Преимущества ЦАГ:
- высокое пространственное разрешение: позволяет лучше визуализировать мелкие сосуды, шейку аневризмы и прилежащие сосуды
- временное разрешение: визуализируется поступление и вымывание контраста в сосудистой мальформации, давая важную информацию о питающих сосудах (нарп. артериовенозные мальформации (АВМ) или дуральные артериовенозные фистулы (ДАВФ))
- Кроме того, исходя из причины, эндоваскулярное вмешательство может быть показано как лечебная манипуляция (напр. койлинг аневризмы).
Лечение и прогноз
Лечение зависит от основной причины кровоизлияния, однако, независимо от его источника, встречаются
следующие осложнения и базовые подходы к их лечению:- повышение внутричерепного давления
- часто требуется ВЧД мониторинг -может потребоваться дренаж
- triple H терапия (Гемодилюция, Гипертензия, Гиперволемия)
- блокаторы кальциевых каналов (напр. нимодипин)
- эндоваскулярное вмешательство (напр. внутриартериально введение вазодилятаторов (таких как NO) и/или баллонная ангиопластика)
Прогноз значительно зависит от:
- причины субарахноидального кровоизлияния
- степени субарахноидального кровоизлияния
- наличия сопутствующих повреждений/патологии
Малые травматические субарахноидальные кровоизлияния или малые перимезеэнцефальные кровотечения имеют хорошие прогнозы с незначительными долгосрочными последствиями. Аневризматические субарахноидальные кровоизлияния V степени, наоборот, имеют плохой прогноз и требуют более агрессивного лечения.
Дифференциальный диагноз
Важно понимать, что гиперденсивность патогномонична не только для субарахноидального кровоизлияния. Другие диагностические варианты включают:
Травматическое субарахноидальное кровотечение
Чтобы понять суть патологии, следует знать анатомические особенности центральной нервной системы. Головной мозг окружен мозговыми оболочками: твердой, паутинной и мягкой. Они выполняют защитную функцию и частично отвечают за питание мозговой ткани полезными веществами.
Сначала мозг покрывается мягкой оболочкой, затем паутинной, а твердая покрывает все остальные. Между мягкой и паутинной оболочками есть пространство. Там циркулирует спинномозговая жидкость – ликвор. Он доставляет питание мозговому веществу. При повреждении локальных сосудов кровь выходит в субарахноидальное пространство, а затем распространяется по ликворным пространствам и цистернам.
Причины
Травматическое субарахноидальное кровоизлияние развивается вследствие травмы. Чаще это перелом костей черепа или ушиб мозга. Переломанная кость занимает неестественное положение – она может повредить артерию. То же относится к ушибу: удар по мозгу вовлекает в травму местные артерии и вены, что приводит к их повреждению. При нарушении целостности стенок сосудов кровь выходит за пределы артерий и вен. Она скапливается в ближайшей области, где наименьшее сопротивление – субарахноидальное пространство.
Симптомы
Клиническая картина субарахноидального кровоизлияния сопровождается тремя синдромами:
1. Внутричерепная гипертензия.
Из-за массивного кровоизлияния в черепе повышается давление. Это развивает такие симптомы:
- стремительно нарастает головная боль острого и распирающего характера, напоминающая удар по голове; часто пациенты ощущают усиленную пульсацию в затылке;
- пациент принимает вынужденное положение – так он пытается ослабить головную боль;
- головокружение, нарушение координации;
- рвота и тошнота, частично облегчающая общее состояние пациента;
- плохое самочувствие, внезапная потеря сил;
- потемнение в глазах; из-за отека диска зрительного нерва больной не может поднять взгляд вверх;
- мочеиспускание, кашель и дефекация сопровождаются болезненными ощущениями.
При сильном повышении внутричерепного давления нарушается сознание по стволовому типу: пациент становится заторможенным, апатичным, оглушенным.
2. Второй синдром включает неврологическую симптоматику:
- мидриаз – расширение зрачка;
- птоз век – опускаются верхние веки; ;
- диплопия – раздвоение объектов в глазах;
- парез – частичное ослабление мышечной силы в конечностях.
3. Менингеальный синдром.
Сгустки крови в субарахноидальном пространстве поддаются ферментативному расщеплению, что сопровождается асептическим воспалением, то есть без участия инфекции. Менингеальный синдром включает такие симптомы:
- выраженная головная боль;
- тошнота;
- рвота, не ассоциирующаяся с приемом пищи и не приносящая облегчение больному.
При тяжелом течении менингеальный синдром сопровождается психическими и неврологическими расстройствами:
- галлюцинации;
- чередование психического возбуждения и сонливости;
- нарушение сознания в виде апатии, безучастия, вплоть до коматозного состояния;
- судороги;
- повышение мышечного тонуса, особенно мышц затылка – это приводит к характерной позе, при которой голова закидывается назад; такое положение называется «позой легавой собаки».
Психические расстройства включают гиперестезию – повышенную чувствительность. Она включает боязнь света, звука, сильных запахов и тактильных прикосновений. При массивном кровоизлиянии в плазму крови выбрасываются катехоламины: адреналин, норадреналин и дофамин. Они суживают сосуды и повышают кровеносное давление. Из-за этого страдают органы: в суженых артериях уменьшается ежеминутный объем крови – в тканях развивается гипоксия (состояние недостатка кислорода) и они отмирают. Массовое поступление гормонов в кровь развивает сердечно-легочную недостаточность: в 3% случаев пациент умирает.
Как оказать первую помощь
Если вы обнаружили симптомы травматического субарахноидального кровоизлияния – вызовите бригаду скорой помощи. До ее приезда нужно:
- Уложить больного. Если он в сознании, положите его на спину, если нет – на бок. Так вы предотвратите попадание рвоты в дыхательные пути.
- Обеспечьте вентиляцию легких. Снимите верхнюю одежду, откройте окно в помещении или вынесите больного на свежий воздух.
После приезда помогите парамедикам транспортировать больного в машину. Бригада увезет человека в отделение реанимации и интенсивной терапии. Следует помнить, что при травматическом субарахноидальном кровоизлиянии будут не все вышеперечисленные симптомы. В первую очередь нужно обратить внимание на «костяк» острого мозгового нарушения:
- Анамнез. Спросите у человека, не ударялся ли он головой за последние 24 часа.
- Острая головная боль с преимущественной пульсацией в затылке.
- Нарушение сознания. Больной дезориентирован, заторможен, отвечает на вопросы с задержкой. Глаза «пустые», он безучастен к окружающему миру.
Последствия
Субарахноидальное кровоизлияние имеет отдаленные последствия. Они проявляются неврологическими и психическими расстройствами:
- Психастенический синдром: быстрая утомляемость от простой работы, раздражительность, нарушение сна, эмоциональная лабильность
- Депрессия, тревожное расстройство
- Когнитивные нарушения: уменьшение объема памяти, рассеянность внимания, снижение темпа мышления, нарушение речи
- Снижение чувствительности в руке или ноге, или одновременно в обеих конечностях
- Хроническая цефалгия
Эти патологии снижают качество жизни и препятствуют реализации потенциала человека. Государственные больницы обязаны оказать первую помочь и вести пациента до его выздоровления. Но следующий этап лечения – реабилитация – часто остается только на бумаге: с пациентом не работают.
Что можем мы?
Специалисты Центра стимуляции мозга в лечении и реабилитации субарахноидального кровоизлияния применяют комплексный подход. Что мы делаем:
Читайте также:
- Расслаивающий остеохондроз. Туберкулезные поражения суставов.
- Гистология грибовидного микоза. Признаки грибовидного микоза.
- Нефротический синдром
- Фильтрация эритроцитарной массы. Эритроцитная взвесь размороженная и отмытая
- Атриовентрикулярный септальный дефект. Морфология и гемодинамика при атриовентрикулярном дефекте