Субъективные симптомы мастоидита. Объективные признаки мастоидита
Добавил пользователь Алексей Ф. Обновлено: 07.01.2026
Субъективные симптомы мастоидита. Объективные признаки мастоидита
В этой группе симптомов первое место занимает боль. Боль может быть спонтанной (самопроизвольной) или при давлении на сосцевидный отросток. Важно время появления баш: в начальном периоде острого отита боль не является симптомом мастоидита, но на 3-й неделе и позже боль может считаться симптомом мастоидита.
Более того, такие боли при значительной их интенсивности должны вызывать тревогу за возможность внутричерепного осложнения. Боль как сигнал опасности помогает в диагностике мастоидита и его осложнений; однако этот симптом бывает не всегда. Не жалуются на боль маленькие дети, больные с тяжелыми инфекционными заболеваниями, психически больные. Это обстоятельство нужно учитывать, и в таких случаях проявлять особую бдительность и обосновывать диагностику другими симптомами.
Боль при давлении на сосцевидный отросток может отсутствовать у людей с толстым кортикальным слоем (чаще всего у лиц преклонного возраста). Для выявления болевого ощущения при пальпации целесообразно производить давление на оба сосцевидных отростка одновременно с одинаковой силой. Иногда появляется болевое ощущение при давлении лишь на определенный участок сосцевидного отростка, который соответствует преимущественной локализации процесса.
Понижение слуха можно рассматривать как симптом мастоидита только в том случае, если оно длится долго при остром отите. Понижение слуха протекает по типу поражения звукопроводящего аппарата, но, как при всяком гнойном среднем отите, часто присоединяются элементы понижения функции и звуковоспринимающего прибора. Бывает, однако, и обратное: слух хорошо восстанавливается вместе с улучшением процесса в барабанной полости, в то время как изменения в сосцевидном отростке продолжают прогрессировать и приводят к выраженному мастоидиту.
Это наблюдается в тех случаях, когда процесс в сосцевидном отростке обособляется от процесса в барабанной полости и антруме и течет независимо от первичного очага.
Пульсация в ухе, синхронная с пульсом, бывает у больных при остром отите в первые дни болезни и объясняется повышенным давлением в сосудах. Появление или наличие такого состояния на 2—3-й неделе болезни дает основание думать о наличии резко утолщенной слизистой оболочки и повышенного давления не только в барабанной полости, но и в антруме и сосцевидном отростке.
Объективные симптомы. Гноетечение из уха обильное, упорно продолжающееся дольше обычных сроков, характерных для гноетечения при остром среднем отите (10—14—20 дней), заставляет думать о наличии еще дополнительного источника гноя, кроме барабанной полости. Таким дополнительным резервуаром может быть антрум и сосцевидный отросток.
А. И. Фельдман придает физико-химическим свойствам гноя диагностическое значение: гной, плавающий в виде комочка, указывает, по его данным, на поверхностное поражение слизистой оболочки среднего уха; гной с примесью крови указывает на тяжесть инфекции и на наличие грануляций; гной, быстро смешивающийся с водой, имеет костное происхождение. Нужно все же иметь в виду, что отсутствие гноетечения из уха не исключает наличия мастоидита: могут развиваться мастоидиты при острых средних отитах, протекающих без гноетечения (В. Н. Катин-Яриев, Н. А. Паутов, И. Ю. Ласков. М. С. Лурье и др.); наблюдаются и латентные мастоидиты, проявляющиеся к тому времени, когда процесс в барабанной полости уже закончился.
Вид барабанной перепонки бывает различным; мастоидит может быть при любом состоянии барабанной перепонки, от резко измененной до нормальной. Это вытекает из вышесказанного о том, что мастоидит чаще всего развивается при долго не разрешающихся явлениях в барабанной полости, но иногда проявляется и при законченном процессе в ней. Нельзя поэтому во всех случаях мастоидита ожидать типичного вида барабанной перепонки — отечной, розовато-красной, но нерезко гиперемированной, которую некоторые авторы (К. Б. Штейнман) специально описывают как «мастоидитную барабанную перепонку».
Все же нужно иметь в виду, что наиболее часто барабанная перепонка при мастоидите остается нередко гиперемированной, инфильтрированной, отечной.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Мастоидит. Клинические рекомендации.
Мастоидит – острое или хроническое деструктивное воспаление слизистой оболочки, периоста и костной основы ячеистой структуры сосцевидного отростка.
Отоантрит – воспаление тканей пещеры сосцевидного отростка вследствие острого среднего отита.
1. Краткая информация
1.1 Определение заболевания
Мастоидит - деструктивный остео-периостит ячеистой структуры сосцевидного отростка.
Первичный мастоидит – воспалительный процесс в сосцевидном отростке развивается без предшествующего среднего отита.
Вторичный мастоидит – воспалительный процесс в сосцевидном отростке развивается как осложнение среднего отита.
Антрит (син.отоантрит) — воспаление слизистой оболочки и костной ткани пещеры сосцевидного отростка, которое развивается как осложнение острого среднего отита у новорожденных и у детей грудного возраста.
1.2. Этиология и патогенез
Этиология первичного мастоидита – травматическая (удары, ушибы, переломы и трещины костей черепа, огнестрельные ранения) и гематогенная метастатическая (при септикопиемии, переход гнойного процесса из лимфоузлов области сосцевидного отростка). Возможно изолированное поражение сосцевидного отростка при специфических инфекциях (туберкулез, инфекционные гранулемы) [1]. Также, мастоидит, преимущественно хронический, встречается при синдроме Лемьера (септикопиемия с локализацией абсцессов в области головы и шеи) [16]. При вторичном мастоидите проникновение инфекции в ячеистую структуру сосцевидного отростка преимущественно происходит отогенным путем при остром или хроническом гнойном среднем отите [1].
Мастоидит вызывается, как правило, теми же возбудителями, что и острый гнойный средний отит. В большинстве случаев в гное обнаруживают разные виды стрептококка (гемолитический, слизистый, зеленящий), реже встречаются стафилококки, пневмококки и др. У детей преобладает пневмококк, у пожилых людей — слизистый стрептококк. Так же обнаруживают Е. coli и др. Микрофлора при мастоидите довольно разнообразна, но преобладают кокки, анаэробные фузобактерии [17], Pseudomonasaeruginosa и Str.pneumoniae [18], Streptococcuspyogenes [19]. Некоторые микроорганизмы, помимо резко повышенной общей вирулентности, обладают особой способностью поражать костную ткань. К ним относятся Str. pneumoniae, обладающий наибольшей остеофильностью и вызывающие обширные разрушения сосцевидного отростка [20].
Получены данные о возможной этиологической роли Chlamudia trachomatis. В единичных случаях антриты обусловлены микоплазменной инфекцией. При этом отмечается, что «хламидийные» и «микоплазменные» антриты, как правило, сочетаются с бактериальной микрофлорой [8,19, 21].
Мастоидит, как правило, возникает вследствие длительной задержки оттока воспалительного экссудата из полостей среднего уха, стойкого повышения давления в ячейках сосцевидного отростка, вызывающего некроз слизистой оболочки и переход воспаления на костные структуры. После образования эмпиемы наиболее часто местом прорыва гноя является площадка сосцевидного отростка, в результате чего в заушной области формируется субпериостальный абсцесс, реже он образуется в области задней костной стенки наружного слухового прохода (она же передняя стенка сосцевидного отростка), с отслойкой кожи и образованием свища. При прорыве гноя в области чешуи височной кости развивается сквамит, а через ячейки пирамиды височной кости — петрозит. Если процесс разрушения кости направлен к средней или задней черепной ямке и гной проникает в полость черепа, развиваются тяжелые внутричерепные осложнения (менингит, абсцессы мозга и мозжечка, синустромбоз, отогенный сепсис) [14,15,22, 23].
Характер течения мастоидита зависит от следующих факторов: вид и вирулентность микрофлоры, состояние иммунитета, имеющиеся в ухе изменения в результате перенесенных ранее заболеваний, состояние носа и носоглотки. [1, 2, 22].
При травматических мастоидитах вследствие образования трещин и переломов видоизменяются соотношения между системой воздухоносных полостей, возникают множественные переломы тонких костных перегородок, образуются мелкие костные отломки и создаются особые условия для распространения воспалительного процесса. Излившаяся кровь при повреждении костей представляет благоприятную среду для развития инфекции с последующим расплавлением костных отломков[1, 23].
1.3 Эпидемиология
Эпидемиологические данные в отношении мастоидита разрознены и несколько противоречивы, Считается, что острый мастоидит – самое частое осложнение острого среднего отита [4,5,6]. Наиболее часто развивается у детей в возрасте от 1 года до 7 лет, несколько реже у лиц от 20 до 29 лет. Отмечается тенденция к росту частоты и сокращению сроков развития мастоидита у пациентов с острым средним отитом в анамнезе. Согласно статистическим отчетам ЛОР стационаров Великобритании в 2001 году частота развития мастоидита составляла 8,2 случаев на 100,000 популяции [7].
В свою очередь, частота острого среднего отита в структуре отоларингологических заболеваний составляет 15-20%, а среди заболеваний уха достигает 65-70%. На первом году жизни 44% детей переносят острый средний отит один-два раза, а 7-8% - три и более раз [3].
Согласно отечественным данным, частота антритов у новорожденных и грудных детей колеблется от 14 до 40% и возрастает при сопутствующих соматических заболеваниях: дизентерии (до 46%), бронхопневмонии (до 55%), токсической диспепсии (до 80%) [8].
Согласно JemyJose et al. (2003) применение антибиотиков позволило снизить частоту развития мастоидита как осложнения острого среднего отита с 50% до 0.4% [9]. Доказано, что частота развития мастоидита на фоне острого среднего отита зависит от причинной флоры. Так, Haemophilus influenzae вызывает мастоидит с частотой 0,3 случая на 1000 пациентов; Moraxella catarrhalis - 1,4 на 1000,Streptococcus pneumoniae - до 29,3 эпизодов на 1000 наблюдений острого среднего отита [10].
Частота возникновения таких осложнений мастоидита, как субпериостальный абсцесс, лабиринтит и парез лицевого нерва составляет 7%, 15% и 32% соответственно [11]. Развитие мастоидита в остеомиелит височной кости отмечается в 34% наблюдений [12]. Острый средний отит и мастоидит могут быть осложнениями кохлеарной имплантации (в 2006 году до 5% по данным L.Migirov et al.) [13].
Мастоидит

Этиология заболевания
Сосцевидный отросток височной кости расположен сзади ушной раковины. Его внутреннее строение представляет собой множество сообщающихся ячеек с плотными перегородками. Нормой считаются особенности костной структуры отростка:
- при пневматическом строении – множество крупных воздушных ячеек;
- при диплоэтическом строении – мелкие ячейки с заполнением костным мозгом;
- при склеротическом строении – практически полное отсутствие ячеек.
Развитие левостороннего или правостороннего мастоидита во многом зависит от строения сосцевидного отростка. Чем меньше ячеек, тем ниже вероятность воспаления и его распространения по всей структуре костной ткани. Чаще мастоидит с воспалением отмечается у пациентов с пневматическим строением кости. Его развитие обусловлено распространением инфекции из барабанной полости при остром среднем или хроническом гнойном отите. Запускать патологию опасно по причине возможного распространения нагноения на соседние ткани и полной потери слуха.
Причины
В зависимости от причин, вызвавших отит и его осложнения, различают следующие виды мастоидита:
- отогенный – обусловлен распространением инфекции на околоушные ткани при отсутствии своевременного лечения острого отита. Возбудители – стафилококки, пневмококки, стрептококки или палочка инфлюэнцы. Развитию воспалительного процесса способствуют небольшое отверстие барабанной перепонки, нарушение оттока гноя и его скопление, закрытие ушного отверстия грануляционной тканью;
- гематогенный – тип заболевания, который развивается в качестве вторичной инфекции при сифилисе, туберкулезе и прочих инфекционных заболеваниях;
- травматическая форма мастоидита – является причиной повреждения сосцевидного отростка при ударе, ранении или черепно-мозговой травме. Скопление крови в области повреждения и нарушение процесса ее дренирования служит благоприятной средой для развития инфекции.
Активизации воспалительного процесса способствуют:
- ослабление иммунной защиты организма;
- патологии носоглотки, наличие в анамнезе пациента хронических заболеваний;
- изменения в структуре ушной раковины после перенесенных заболеваний;
- высокая вирулентность (степень патогенности) попавшей в организм инфекции.
Патогенез. Стадии развития заболевания
Вторая стадия – профилеративно-альтеративная. Гнойное воспаление переходит на костные стенки и перегородки, способствуя развитию остеомиелита. Перегородки разрушаются, и внутри костной ткани образуется одна полость, заполненная гнойным содержимым. Заболевание приобретает типичную или атипичную форму. Вторая отличается вялым течением и слабой выраженностью симптомом.
Симптомы у взрослых
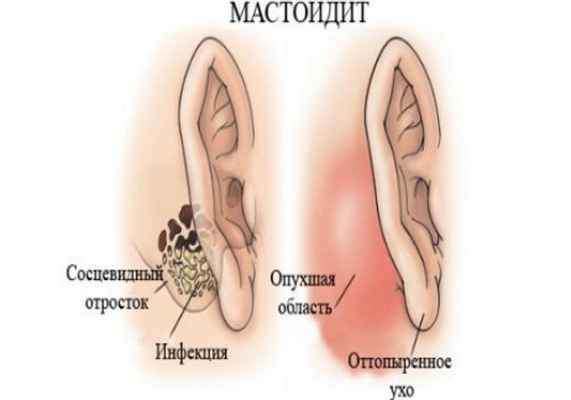
Появление признаков мастоидита может наблюдаться одновременно с признаками отита, но чаще отмечается спустя 7-10 дней с момента проявления основного заболевания. У взрослых осложнение дает о себе знать повышением температуры тела, головной болью, нарушением сна, состоянием общей интоксикации. В жалобах пациентов превалирует указание на пульсацию и шум в ухе, ухудшение слуха, резкую боль при попытке дотронуться до кожи возле ушной раковины. По нервным волокнам боль иррадирует в верхнюю челюсть и височную область головы. Одновременно отмечается обильное истечение гнойного содержимого из слухового прохода, покраснение заушной области, оттопыренность ушной раковины, вызванная отеком расположенных рядом тканей. Прорыв гнойной полости сопровождается резкой болью, тромбированием сосудов и развитием некроза надкостницы с формированием надкожного свища.
Осложнения
В запущенных случаях при отсутствии своевременной медицинской помощи острое развитие одно- или двухстороннего мастоидита может повлечь за собой:
- неврит лицевого нерва;
- тромбофлебит;
- гнойный медиастинит, когда гной проникает в пространство шейного отдела позвоночника;
- абсцесс головного мозга, энцефалит;
- поражение глазного яблока, развитие флегмоны или эндофтальмита;
- сепсис, заглоточный процесс.
Когда необходимо обратиться к врачу
Первые признаки отита или мастоидита требуют своевременного осмотра у специалиста, квалифицированного лечения и постоянного наблюдения. Следует отказаться от попыток самолечения и обратиться к отоларингологу для дополнительной диагностики и разработки лечебного курса.
Диагностика
Поставить точный диагноз удается уже при визуальном осмотре заушной области головы пациента. Затруднения в диагностике может вызвать только атипичный мастоидит, когда симптомы либо полностью отсутствуют, либо выражены достаточно слабо, либо схожи с проявлениями целого ряда инфекционных заболеваний. В числе дополнительных исследований инструментальной и лабораторной диагностики – отоскопия, микроотоскопия, бактериологический посев выделений из уха, рентгенография и компьютерная томография. На снимке височной области четко визуализируются завуалированные ячейки, «закупоренные» гнойным содержимым, и едва различимые перегородки. При необходимости к диагностике привлекаются нейрохирург, стоматолог, офтальмолог и прочие узкоспециализированные врачи.
Лечение у взрослых
Лечебный курс разрабатывается с учетом этиологии заболевания и его сложности, возраста пациента и общего состояния организма. В качестве медикаментозной терапии назначается курс антибиотиков, призванных остановить воспаление и уничтожить возбудителей мастоидита. Снять болезненные симптомы и следы отеков при остром гнойном мастоидите позволяют антигистаминные средства, составы для стимуляции иммунной системы, противовоспалительные медикаментозные препараты. Для удаления гнойного содержимого при мастоидите применяется санирующая или общеполостная операция в заушной области головы. Хирургическое вскрытие отростка позволяет очистить ячейки от гноя и выполнить дренирование для восстановления костной структуры. Через отверстие среднего уха гнойный экссудат удаляется методом промывания.
Как записаться на прием к специалистам АО «Медицина»
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Мастоидит
Мастоидит – это воспаление слизистой сосцевидного отростка височной кости. Он расположен позади ушной раковины, имеет ячеистую структуру и в норме заполнен воздухом. Заболевание чаще всего носит вторичный характер, исключение – травмы.
Причины
Самый частый путь распространения инфекции – из среднего уха во время гнойных отитов. Возбудители могут быть различны:
— стрептококк;
— стафилококк;
— моракселла;
— гемофильная или синегнойная палочка;
— микобактерии.
Редкостью является распространение инфекции с током крови при наличии первичного туберкулезного очага, сифилиса или сепсиса.
Первичное инфицирование развивается в случае разнообразных травм (черепно-мозговая травма, огнестрельное ранение, падение, удар и пр.). Снижение местного и/или общего иммунитета повышается вероятность развития мастоидита. К факторам риска относят:
— ревматоидный артрит;
— бронхит;
— сахарный диабет;
— гепатит;
— пиелонефрит.
Нарушение анатомической целостности среднего уха может являться триггерным фактором развития заболевания.
Симптомы
Первые признаки болезни появляются приблизительно через семь дней после начала первичного заболевания или травмы. Эти симптомы не специфические:
- Ухудшение общего состояния.
- Головная боль.
- Фебрильная температура тела.
- Проблемы со сном.
Через некоторое время пациенты начинаются жаловаться на шум в ушах, чувство пульсации крови, боль в заушной области, распространяющуюся на лицо (глаза, верхняя челюсть). Объективно кожа над сосцевидным отростком отечна, горячая на ощупь, красная, резко болезненная при дотрагивании. В тяжелых случаях наблюдаются выделения гноя из уха.
Диагностика
Оториноларингологи, помимо сбора анамнеза и жалоб применяю такие методы исследований:
- Отоскопия. Верхняя и задняя стенки слухового прохода отечны, барабанная перепонка набухает, визуализируется гной.
- Микроотоскопия.
- Аудиометрия и исследования при помощи камертона (при мастоидите может быть снижение слуха).
- Посев жидкости из уха для обнаружения бактерий и определения их чувствительности к антибиотикам.
- Рентгенография височной кости.
- КТ или МРТ черепа.
- Клинический анализ крови (повышенное количество лейкоцитов, повышенное СОЭ).
Лечение
Для терапии применяются:
- Антибиотики широкого спектра действия.
- Нестероидные противовоспалительные препараты.
- Иммуномодуляторы (стимуляторы интерферона).
- Дезинфицирующие средства.
- Противоаллергические средства.
В качестве хирургической помощи проводят дренирование сосцевидного отростка, его вскрытие и удаление поврежденных ячеек, а, при необходимости, и полную резекцию кости.
Среди осложнений наиболее частыми являются:
— неврит лицевого нерва;
— тромбофлебиты и флебиты;
— лабиринтит;
— энцефалиты, менингиты, абсцессы головного мозга;
— сепсис.
Специфической профилактики не существует. Рекомендуется своевременно и полноценно лечить воспаления среднего уха, не допускать переохлаждения и травм.
Мастоидит
Мастоидит – заболевание, характеризующееся гнойным воспалением слизистой оболочки и костной ткани сосцевидного отростка височной кости.
Сосцевидный отросток представляет собой выступ височной кости черепа, расположенный позади ушной раковины. Его внутренняя структура сформирована сообщающимися ячейками, разделенными между собой тонкими костными перегородками.
Оставьте телефон –
и мы Вам перезвоним
Причины мастоидита
Причиной заболевания чаще всего является осложнение острого гнойного отита или обострение хронического гнойного среднего отита. Инфекция переходит на сосцевидный отросток по следующим причинам: нерациональная терапия острого отита, ослабление иммунитета при хронических заболеваниях (сахарный диабет, бронхит, туберкулез, ревматоидный артрит). Мастоидит может развиться и при травмировании ячеек сосцевидного отростка.
Симптомы мастоидита
Типичный комплекс симптомов при мастоидите включает в себя боль в ухе и заушной области, головную боль (особенно при движениях головой), выраженную лихорадка с подъемом температуры тела до 40 °С, резкую болезненность при пальпации заушной области, инфильтрацию и гиперемию кожи за ушной раковиной. Возможны сглаженность заушной складки и оттопыренность ушной раковины кпереди, гноетечение из больного уха (не всегда), шум и снижение слуха на больное ухо, ухудшение общего состояния, снижение аппетита.
В некоторых случаях необходимо проведение дифференциальной диагностики, чтобы исключить заболевания со схожей симптоматикой. Это в первую очередь такие заболевания, как наружный отит, гнойный околоушный лимфаденит, нагноение врожденных околоушных кист и свищей. Также проводится дифференциальная диагностика с фурункулом наружного слухового прохода – при нем отмечаются выраженная болезненность при касании козелка и оттягивании ушной раковины, а при мастоидите эти симптомы отсутствуют, но есть выраженное снижение слуха, не характерное для фурункула. При фурункуле слуховой проход сужен в перепончато-хрящевом отделе, при мастоидите – в костном.
Методы диагностики мастоидита
Проводятся пальпация и перкуссия сосцевидного отростка, выполняется рентгенография височных костей, а также МРТ или КТ.
Лабораторная диагностика при мастоидите включает в себя общий анализ крови, биохимический анализ крови, бактериологический посев из слухового прохода и из полости сосцевидного отростка с анализом на чувствительность к антибиотикам.
Отоскопия, аудиометрия, камертональное исследование, позволяют установить степень тугоухости у пациента с мастоидитом. Парацентез барабанной перепонки выполняется с диагностической целью (проводят при мастоидитах, развившихся на фоне острого среднего отита).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения мастоидита
Лечение при мастоидите направлено на
приостановление распространения воспалительного процесса по системе воздухоносных полостей среднего уха и за пределы височной кости;
предупреждение развития стойких нарушений слуха и формирования гнойного очага как причины последующего рецидивного течения.
Все больные мастоидитом независимо от этиологии заболевания и стадии воспалительного процесса подлежат госпитализации в отделение оториноларингологии в обязательном порядке.
На начальной стадии мастоидита лечение такое же, как и при остром среднем отите: физиотерапия (УВЧ-терапия, СВЧ и др), внутримышечная или внутривенная антибактериальная терапия. Дополнительно применяются антигистаминные, противовоспалительные, детоксикационные, иммунокоррегирующие препараты. Важным этапом является создание оттока гноя из уха (для чего проводится парацентез барабанной перепонки).
Мастоидит в экссудативной стадии может быть излечен консервативным путем. Мастоидит пролиферативно-альтеративной стадии требует хирургического вскрытия нагноившихся ячеек сосцевидного отростка и удаления патологически измененной кости, ликвидации гноя и послеоперационного дренирования.
При своевременном и рациональном лечении в большинстве случаев прогноз благоприятный. При поздней диагностике и неблагоприятном течении заболевания возможно развитие осложнений, таких как гнойный лабиринтит, поражение лицевого нерва (проявляется асимметрией лица: угол рта или глаза опускается вниз, веко плохо закрывается, лицо похоже на маску), внутримозговые осложнения (менингит, энцефалит); возможны офтальмологические осложнения (эндофальмит, флегмона глазницы), сепсис.
Предупреждение отогенного мастоидита сводится к корректной терапии заболеваний носоглотки, быстрой ликвидации инфекционных очагов, своевременной диагностике воспалительного поражения среднего уха, адекватному лечению отитов.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также: