Субэпендимома на МРТ
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Эпендимома — это опухоль головного и спинного мозга. Она является третьей по распространенности злокачественной опухолью головного мозга у детей. В США ежегодно регистрируется 200 новых случаев эпендимомы у детей.
Чаще всего эпендимомы возникают у детей младше 5 лет, однако они могут развиваться в любом возрасте.
Эпендимомы развиваются из клеток, выстилающих заполненные жидкостью желудочки головного мозга и центрального канала спинного мозга.
Эти опухоли могут иногда распространяться через спинномозговую жидкость .
Многие эпендимомы образуются в четвертом желудочке в области задней черепной ямки. Опухоли с таким расположением с большей вероятностью оказывают влияние на ствол головного мозга и мозжечок.
Около 75% эпендимом у детей возникает в области задней черепной ямки головного мозга, однако они могут развиваться и в других областях центральной нервной системы (ЦНС). В зависимости от расположения, опухоли могут поражать различные части ЦНС:
- Головной мозг
- Мозжечок
- Ствол головного мозга
- Спинной мозг
Многие эпендимомы образуются в четвертом желудочке в области задней черепной ямки. Такие опухоли с большей вероятностью оказывают влияние на ствол головного мозга и мозжечок.
Лечение эпендимомы предполагает проведение хирургической операции для удаления максимального количества опухолевых клеток. Вместе с хирургической операцией часто применяют лучевую терапию, чтобы уничтожить оставшиеся раковые клетки. Кроме того, до или после хирургической операции может применяться химиотерапия.
Коэффициент выживаемости детей с эпендимомой составляет 50–70%. Прогноз зависит от расположения опухоли, размера той части опухоли, которая может быть удалена хирургическим путем, и особенностей опухолевых клеток. Врачи узнают все больше о биологии и молекулярных особенностях эпендимомы. Эта информация может быть полезной для предсказания возможной реакции опухоли на лечение.
Эпендимома может рецидивировать после лечения, и часто для контроля рецидивов детям требуется длительное наблюдение.
Факторы риска и причины возникновения эпендимомы
Большинство эпендимом возникает у грудных детей и детей младше 5 лет.
С развитием эпендимомы связаны определенные изменения в генах и хромосомах опухолевой клетки. Чаще всего причина этих генетических изменений неизвестна.
Для некоторых детей может существовать повышенный риск развития опухолей головного мозга, в том числе эпендимомы, из-за наличия нейрофиброматоза 2 типа (NF2), редкого врожденного патологического состояния.
Симптомы эпендимомы
Признаки и симптомы эпендимомы у детей зависят от нескольких факторов, включая размер опухоли, ее расположение, возраст и стадию развития ребенка.
Возможные симптомы эпендимомы:
- Головная боль
- Тошнота и рвота, часто усиливающиеся по утрам
- Боль в спине или шее
- Проблемы со зрением
- Потеря равновесия или проблемы при ходьбе
- Слабость в ногах
- Судороги
- Раздражительность или спутанность сознания
- Проблемы с мочеиспусканием или изменения работы ЖКТ
- Увеличение размера головы у младенцев
Рост опухоли часто нарушает нормальную циркуляцию спинномозговой жидкости . Это приводит к накоплению жидкости в мозге — гидроцефалии . Жидкость вызывает повышение давления в головном мозге ( внутричерепного давления ). Именно гидроцефалия вызывает многие симптомы эпендимомы.
Диагностика эпендимомы
Медицинский осмотр и изучение истории болезни
Медицинский осмотр и изучение истории болезни помогают врачам получить сведения о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска.
Неврологическое обследование
В ходе неврологического обследования оцениваются различные аспекты работы мозга: память, зрение, слух, мышечная сила, равновесие, координация и рефлексы.
Диагностическая визуализация
Обнаружить опухоль помогают методы диагностической визуализации. Основным методом визуализации, который обычно используется для оценки эпендимомы, является магнитно-резонансная томография (МРТ) головного и спинного мозга. Кроме того, МРТ проводится после хирургической операции, чтобы удостовериться, что опухоль удалена полностью.
Люмбальная пункция
Чтобы посмотреть, есть ли опухолевые клетки в спинномозговой жидкости, врачи могут назначить люмбальную пункцию.
Биопсия
Для диагностики эпендимомы выполняют биопсию. При биопсии хирургическим путем извлекают небольшой образец опухоли. Морфолог изучает образец ткани под микроскопом, чтобы определить конкретный тип и степень злокачественности эпендимомы.
Определение степени злокачественности и стадии развития эпендимомы
Эпендимомы идентифицируются по их внешнему виду под микроскопом. Обычно их классифицируют как опухоли I, II или III степени. Чем сильнее изменения внешнего вида клеток, тем выше степень злокачественности. У детей обычно диагностируют эпендимомы II (классическая эпендимома) или III (анапластическая эпендимома) степени.
Для определенных типов опухоли, как правило, характерен более благоприятный исход, чем для других. Тем не менее, другие факторы также оказывают влияние на лечение и прогноз.
| Подтипы опухоли на основе результатов гистологического исследования | |
|---|---|
| I степень | Субэпендимома Миксопапиллярная эпендимома |
| II степень | Классическая эпендимома (включает папиллярную, светлоклеточную и таницитарную эпендимому) |
| III степень | Анапластическая эпендимома |
Прогноз при лечении эпендимомы
Общая 10-летняя выживаемость для детей с эпендимомой составляет около 50–70%. Прогноз зависит от многих факторов. При некоторых типах эпендимомы вероятность долгосрочного выживания выше. Однако могут возникнуть поздние рецидивы или повторное проявление заболевания (более чем через 5 лет).
На вероятность излечения влияет:
- Расположение опухоли
- Тип и степень злокачественности
- Локализована ли злокачественная опухоль или распространилась на другие области (метастазировала)
- Можно ли полностью удалить опухоль путем хирургической операции
- Возраст на момент постановки диагноза
- Повторное возникновение заболевания (рецидив)
- Молекулярные особенности опухоли
Ученые узнают все больше о молекулярных типах эпендимомы. Новые данные помогают врачам понять, почему опухоли в определенных частях головного мозга или опухоли, развивающиеся в определенном возрасте, лучше поддаются лечению. Для прогнозирования риска и планирования лечения врачи применяют молекулярную классификацию опухоли.
Конкретные изменения молекулярных или генетических характеристик опухолевых клеток могут рассматриваться как факторы высокого риска. Эпендимомы высокого риска включают в себя опухоли задней черепной ямки с дополнительными копиями хромосомы 1q (добавка 1q).
Врачи могут также проверять наличие других молекулярных изменений, в том числе:
- супратенториальные опухоли со слиянием RELA (слияние C11orf95-RELA)
- супратенториальные опухоли со слиянием YAP
Определенные особенности опухоли затрудняют лечение заболевания. При планировании лечения врачи учитывают молекулярные профили опухолей.
Эпендимому трудно вылечить без удаления опухоли хирургическим путем. Если опухоль нельзя удалить полностью или она рецидивирует, долгосрочный прогноз обычно неблагоприятный.
Лечение эпендимомы
Лечение эпендимомы обычно включает в себя хирургическую операцию с последующей фокусной лучевой терапией. Некоторым пациентам могут назначать химиотерапию. Метод лечения зависит от типа и расположения опухоли, возраста ребенка, а также от того, диагностирована ли опухоль впервые или рецидивирует.
Хирургическая операция
Хирургическая операция для удаления максимального количества клеток опухоли — основной метод лечения эпендимомы. Ее цель — тотальная резекция (полное удаление) опухоли. Однако полное удаление опухоли не всегда возможно из-за риска повреждения структур мозга.
Риски хирургического вмешательства зависят от размеров опухоли и конкретной области головного мозга. Возможные осложнения включают в себя повреждение структур головного мозга, контролирующих движение мышц, речь, глотание или слух.
У некоторых детей, перенесших хирургическую операцию на эпендимоме, возникает синдром задней черепной ямки . Симптомы обычно развиваются в течение нескольких дней после хирургической операции и проявляются в изменении речи, глотания, двигательной функции и эмоций. Симптомы могут быть как слабо выраженными, так и тяжелыми. У большинства детей со временем наблюдается улучшение. Узнайте больше о синдроме задней черепной ямки .
Для пациентов с определенными опухолями I степени хирургическое вмешательство само по себе может быть достаточно эффективным методом лечения (в зависимости от типа опухоли, ее расположения и объема резекции). Некоторым пациентам могут назначить курс химиотерапии и вторую операцию для большего удаления опухоли.
Лучевая терапия
После хирургической операции на эпендимоме обычно проводится лучевая терапия, за исключением грудных детей. Предпочтительным методом является фокусная лучевая терапия опухоли и небольшого участка здоровой ткани. Доза и объем лучевой терапии зависят от типа опухоли, ее расположения и распространения заболевания на другие области. Поскольку эпендимома не так хорошо отвечает на химиотерапию, для детей старше 1 года применяется лучевая терапия.
Химиотерапия
Химиотерапию часто применяют наряду с фокусной лучевой терапией и хирургической операцией. Для того чтобы сделать удаление опухоли более безопасным и полным, перед хирургическим вмешательством может использоваться химиотерапия. У очень маленьких детей, особенно у младенцев до 1 года, химиотерапия может проводиться для отсрочки лучевой терапии до момента, когда ребенок подрастет. План химиотерапии будет зависеть от таких факторов, как распространение заболевания и молекулярные особенности опухоли. Для лечения эпендимомы применяют комбинацию химиотерапевтических препаратов. При этом обычно используются такие препараты:
Также могут использоваться другие химиопрепараты.
Клинические исследования
Детям с рецидивом заболевания после первичной хирургической операции и лучевой терапии может быть предложено лечение в рамках клинического исследования. На данный момент нет успешных стандартных методов лечения рецидивирующей эпендимомы. Клинические исследования включают в себя использование препаратов иммунотерапии, направленных на активацию иммунной системы для борьбы с раком, и таргетной терапии, воздействующей на конкретные белки в опухолевых клетках.
У некоторых детей с гидроцефалией, вызванной эпендимомой, в головной мозг может устанавливаться шунт для предотвращения накопления спинномозговой жидкости. Шунт — это небольшая трубка, отводящая спинномозговую жидкость из области головного мозга.
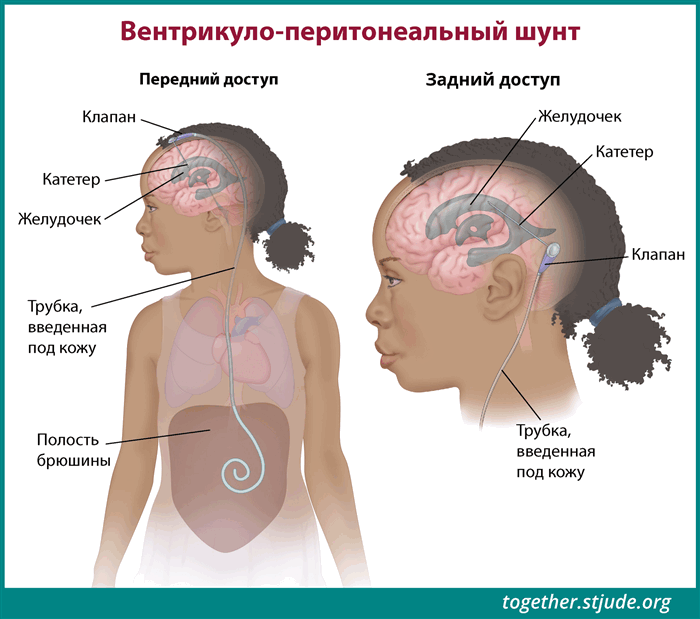
Шунт — это небольшая трубка, отводящая спинномозговую жидкость, чтобы предотвратить ее накопление.
В современных подходах к лечению эпендимомы, основанных на оценке риска, пациенты классифицируются с учетом специфических особенностей опухоли и прогнозируемого исхода. Врачи принимают во внимание следующие факторы:
- Вероятность неполного хирургического удаления опухоли
- Наличие метастазирования
- Результаты гистологического исследования опухоли
- Генетические особенности опухоли
Цель подхода, основанного на оценке риска, заключается в обеспечении излечения при одновременном снижении риска побочных эффектов лечения. Для пациентов с низким риском терапия меньшей интенсивности может снизить выраженность долгосрочных проблем, вызванных облучением и химиотерапией. Для пациентов с высоким риском более интенсивная терапия может повысить вероятность излечения.
Оказание паллиативной помощи и поддержка реабилитологовпсихологов и социальных работников может помочь пациентам и их семьям ослабить симптомы, повысить качество жизни и принимать решения по уходу за пациентом.
Жизнь после эпендимомы
Бывшим пациентам необходимо проходить регулярное наблюдение и процедуры диагностической визуализации, а также сдавать анализы, чтобы отслеживать возможные рецидивы или прогрессирование заболевания. В зависимости от вида опухоли, ответа на лечение и индивидуальных потребностей пациента, врач составит график обследований.
Поздний рецидив эпендимомы более распространен по сравнению с некоторыми другими типами рака. У большинства пациентов рецидив происходит в течение 5 лет после постановки диагноза. Однако эти опухоли могут рецидивировать и по прошествии пяти лет.
Обычный график последующего наблюдения:
- 0–3 года: МРТ головного мозга каждые 3-4 месяца
- 3–5 лет: МРТ головного мозга каждые 6 месяцев
- Через 5 лет: МРТ головного мозга каждые 12 месяцев в течение еще 2–5 лет
Пациенты, перенесшие опухоли ЦНС, подвержены риску возникновения таких проблем, как нарушение когнитивных функций, потеря слуха, нарушения сна, гормональные нарушения, инсульт и вторичный рак. Они могут быть вызваны самой опухолью или развиваться как долгосрочные или отдаленные последствия лечения. Регулярные медицинские осмотры и обследования необходимы, чтобы выявить возможные проблемы со здоровьем, которые могут развиться спустя годы после терапии.
Эпендимома
Эпендимома - опухоль головного мозга входящая в широкую группу глиальных опухолей, чаще возникающих из оболочки выстилающей желудочки головного мозга или центральный канал спинного мозга. Эпендимомы встречаются в ~5% случаев нейроэпителиальных опухолей, ~10% опухолей головного мозга у детей и до 33% опухолей головного мозга у детей младше 3х лет.
Эпендимомы могут возникнуть в любом месте, но чаще локализуются [11]:
- задняя черепная ямка: 60%
- супратенториальная эпендимома: 30%
- спинной мозг: 10%
Данная публикация посвящена эпендимомам головного мозга, эпендимомы спинного мозга будут рассматриваться отдельно (статья нуждается в переводе).
Эпидемиология
Гендерная предрасположенность отсутствует [3].
Клиническая картина
Клиническая картина может варьировать в зависимости от локализации. Начальными симптомами и признаками, как и при других опухолях IV желудочка, чаще всего являются проявления связанные с повышением внутричерепного давления. Другие симптомы включают атаксию [7], судороги или фокальный неврологический дефицит [2,5].
Сочетанная патология
нейрофиброматоз 2 типа
Классификация
Эпендимомы являются опухолями II степени по ВОЗ, причем более гистологически агрессивные опухоли относят к IIIй степени (анапластическая эпендимома), однако достоверность гистологических признаков и прогностическое значение противоречивы, и в последнее время в подразделении эпендимом используют молекулярные маркеры [11].
- WHO grade I
- субэпендимома
- миксопапиллярная. эпендимома
- эпендимома - 9391/3
- папиллярная эпендиомома
- светлоклеточная эпендиома
- удлиннённоклеточные эпендиома
- RELA fusion-positive
- анапластическая эпендимома
Диагностика
Большинство эпендимом головного мозга (60%) локализуются в задней черепной ямке (инфратенториально), возникая в области дна 4го желудочка, особенно у детей 5. В остальных случаях (40%) локализуясь супратенториально составляют вплоть до половины интрапаренхиматозных случаев [7].
Эпендимомы задней черепной ямки обладая пластичностью распространяются через отверстия Лушка и Мажанди. Данный признак может быть визуализировать при КТ и МРТ.
Эпендимома обычно представлена гетерогенным образованием с зонами некроза, кальцинатами, кистозной трансформацией и зачастую кровоизлияниями.
Интрапаренхиматозные поражения (как правило супратенториальные) обычно имеют более крупные размеры и вариабельность в проявлениях [7].- грубые кальцификаты (50%)
- кистозные зоны (50%)
- солидный компонент изо- и гиподенсивной плотности
- гетерогенное контрастное усиление
- кровоизлияния вариабельные
- T1
- солидный компонент эпендимомы обычно имеет изо- или гипоинтенсивный сигнал по отношению к белому веществу [7]
- гиперинтенсивный сигнал по отношению к белому веществу
- является более надежной последовательностью в дифференциально диагностике опухолевого поражения, чем бесконтрастные Т1 ВИ (но менее надежные чем Т1 с парамагнетиками)
- фокусы цветения за счет кровоизлияния или кальцификатов
- гетерогенное усиление
- полезно в разграничении опухоли от вазогенного отека и неизмененной паренхимы
- ограничение диффузии в солидном компоненте, особенно при анапластичпеском варианте
- интерпретация требует осторожности, поскольку может изменяться за счет кровоизлияний или кальцинатов
- повышение пика холина в соответствии с клеточностью опухоли
- снижение пика N-ацетиласпартата
- повышенное отношение холин/креатинин
- липиды и лактат повышаются при наличии дегенеративных изменений
Дифференциальный диагноз
- схожая эпидемиология, особенно в области 4го желудочка
- возникает в области червя
- контрастное усиление более гомогенное
- кальцинаты встречаются реже
- менее пластичные (не распространяются в отверстия)
- встречается в более старшем возрасте
- обычно не усиливается после введения контрастного вещества
- у детей чаще локализуется в области треугольников (задних рогов) боковых желудочков
- у взрослых локализуется в четвертом желудочке
- более яркое и гомогенное контрастное усиление
- слабо выраженный отек прилежащей паренхимы
- NB может быть гетерогенной и инвазировать головной мозг
- может иметь схожие проявления
- встречается в более старшем возрасте
- затруднено дифференцирование с интрапаренхиматозной супратенториально эпендимомой
- встречается в более старшем возрасте
- локализуется парааксиально в белом веществе
- возникает в/прилегая к прозрачной перегородке
- менее яркое контрастное усиление
- Сильные головные боли. Приступ возникает резко и не купируется приемом обезболивающих медикаментов.
- Чувство тошноты, позывы к рвоте. После рвоты состояние пациента не улучшается, облегчение не наступает.
- Нарушение равновесия, потеря координации движений.
- Приступы судороги, онемение конечностей.
- классическая;
- миксопапиллярная;
- анапластическая эпендимома;
- субэпендимома;
- эпендимобластома.
- нарушение походки, сбои координации движений;
- приступы судорог;
- чувство тошноты и позывы к рвоте;
- проблемы со зрением (потеря остроты, туман перед глазами).
- радиохирургия на системе КиберНож
- лучевая терапия IMRT
- противоопухолевая химиотерапия (таргетная терапия, гормоно- и иммунотерапия опухолей)
- нейрохирургическая операция.
- неуклюжесть, неустойчивая походка;
- головные боли;
- тошнота и рвота; затрудненное глотание;
- изменённая походка;
- вялость и раздражительность;
- изменения в личности и поведении;
- трудности с такими задачами, как написание и почерк;
- у детей – постепенное снижение успеваемости в школе.
Текущая версия (на октябрь 2017 года) является адаптированным переводом публикации Maxime St-Amant, Frank Gaillard et al. Ependymoma [13].
Субэпендимома - лечение субэпендимом
Субэпендимома (субэпендимальная астроцитома)- это одна из разновидностей такой опухоли мозга, как эпендимома. Отличием субэпендимомы от эпендимомы является ее доброкачественный характер. Кроме того, для субэпендимомы характерен медленный рост. Типичной локализацией для субэпендимомы является обычно четвертый или боковой желудочки голоного мозга. чаще всего субэпендимома встречается у мужчин. Эта опухоль относится к редким доброкачественным опухолям.
Симптоматика субэпендимомы
Клиническая картина субэпендимомы практически мало чем отличается от других глиальных опухолей мозга. Характерными признаками являются выраженные и интенсивные головные боли, тошнота и рвота в результате повышения внутричерепного давления, нарушения координации движений и равновесия, параличи и парезы, судороги, изменения поведения, психические расстройства, а также нарушения зрения, и расстройства сознания разной степени выраженности. Иногда субэпендимома может не иметь никаких клинических проявлений.
Диагностика субэпендимомы
Диагностика субэпендимомы основана на всех тех методах исследования, которые применяются в нейрохирургии опухолей мозга. Она включает в себя, прежде всего, неврологическое обследование, оценку рефлексов и кожной чувствительности, движений в руках и ногах, оценку зрения при необходимости. Для оценки функций нервномышечной системы применяются электромиография и электронейрография.
В диагностике опухолей головного и спинного мозга применяется также анализ спинномозговой жидкости, которую получают с помощью люмбальной пункции. Среди рентгеновских методов в диагностике субэпендимом используются пневмомиелография и вентрикулография.
Основная роль в диагностике субэпендимом принадлежит таким методам, как компьютерная томография и магнитно-резонансная томография. Эти методы схожи по своей сути и отличаются лишь технологией - в КТ применяется рентгеновское излучение, а в МРТ - мощное электромагнитное поле. Это довольно информативные методы визуализации опухолей мозга, которые позволяют определить локализацию опухоли, ее, размеры, форму и структуру.
![]()
Из дополнительных методов применяется УЗИ головного мозга с целью определить наличие смещения срединных структур мозга. Кроме указанных методов используются контрастная ангиография сосудов головного мозга, электроэнцефалография, сцинтиграфия и ПЭТ.
Лечение субэпендимом мозга
В лечении субэпендимомы применяются те же методы, что и в лечении других опухолей мозга. Стоит отметить, что химиотерапия в лечении субэпендимомы не применяется, так как она неэффективна при доброкачественных опухолях. Ключевую роль играют традиционное оперативное лечение и лучевая терапия.
Хирургическое лечение заключается в иссечении опухоли после вскрытия черепной коробки - трепанации черепа. Данный метод является стандартом в лечении доброкачественных опухолей мозга, с удобной для хирурга локализацией. Недостатком метода является риск осложнений, как во время операции, так и после, риск анестезии, необходимость подготовки к операции и восстановительный период. В случае, когда опухоль локализуется в труднодоступном месте или пациент неоперабелен по причине тяжелого общего состояния или сопутствующих заболеваний, применяется лучевая терапия. Она может быть как традиционной, при которой опухоль облучается радиацией в течение курса, который длится до нескольких недель, так и в виде радиохирургии, к которой относятся такие методы, как гамма-нож, кибер-нож и новалис. Важно понимать, что лучевая терапия в традиционном виде не позволяет полностью уничтожить опухоль, а лишь может приостановить ее рост или немного уменьшить ее.
У этой технологии много преимуществ перед оперативным лечением перед традиционной лучевой терапией. Она не требует особой подготовки, не требует анестезии, что устраняет анестезиологические риски, абсолютно неинвазивна, поэтому может применяться у неоперабельных пациентов, когда локализация субэпендимомы не позволяет хирургу подобраться к ней со скальпелем. Ограничением для радиохирургии является лишь размер опухоли.
Кроме того, сразу после лечения радиохирургией пациент может идти домой, так как у этого метода нет необходимости в восстановительном периоде. Ну и наконец, стоит заметить, что результат после радиохирургии наступает не сразу, а через определенное время, вплоть до нескольких недель. В некоторых случаях такое лечение может потребовать дополнительный курс облучения.
(495) 506-61-01 - где лучше оперировать головной мозг
Кибер-нож в лечении опухолей головного мозга
Кибер-нож - современная инновационная технология применения лучевой терапии, позволяющая воздействовать на опухоль мозга и служит альтернативной оперативным методам лечения. Кибер-нож относится к методам так называемой радиохирургии, как и гамма-нож. Подробнее
Гамма-нож в Германии - нейрохирургическая клиника г. Ахен
На базе нейрохирургической клиники Аахенского Университета с 1998 года применяется специальная методика гамма-кобальтового облучения для лечения опухолей и сосудистых новообразований головного мозга. Подробнее
Лечение опухолей мозга в Израиле - Tel Aviv Souraski Medical Center
Национальный Онкоцентр Им. Сураски является интегральной частью крупнейшей муниципальной мед. клиники Сураски и предоставляет передовое лечение опухолей мозга всех видов.Подробнее
Эпендимома
![]()
«Лечение эпендимомы спинного мозга или структур головного мозга — это задача для онкологов, к которой надо подходить сугубо комплексно. Поскольку химиотерапия при этом диагнозе не может быть использована как самостоятельный метод лечения, к ней присоединяется наша качественная томотерапия — метод, который зарекомендовал себя в мире и теперь действует в Украине».
Что такое эпендимома?
Эпендимома — новообразование центральной нервной системы, состоит из эпендимальной ткани желудочковой системы мозга (из клеток, расположенных в заполненном жидкостью пространстве головного и спинного мозга). Эпендимома может быть как доброкачественной, так и злокачественной опухолью. Локализуется преимущественно в задней черепной ямке.
Эпендимомы занимают около 8% всех внутричерепных опухолей, относятся к ряду глиом. Заболевание поражает людей всех возрастов, но преимущественно встречается у детей до пяти лет. Как правило, 65% диагностируемых случаев заболеваний приходится на детский период. Эпендимома занимает третье место среди общего числа всех церебральных опухолей у детей.
Эпендимома склонна к метастазированию по ликворным путям, не распространяется за пределы центральной нервной системы. Наиболее часто метастазы развиваются в спинном мозгу. Эффективность лечения зависит от структуры опухоли, степени тяжести, наличия метастаз в организме. Согласно статистике, протекание болезни у детей тяжелее, чем у взрослых пациентов.
Эпендимома у детей
Эпендимома может быть обнаружена в любом возрасте, но наиболее распространены случаи развития болезни у детей. В среднем эпендимома занимает лидирующие позиции по частоте среди всех внутричерепных опухолей у детей. В одинаковом количестве болезнь поражает людей мужского и женского пола.
Причины заболевания у детей не известны, но высокая вероятность развития онкологического заболевания возникает при длительном воздействии канцерогенов, химических веществ и радиоактивных паров на организм.
Симптомы
В зависимости от локализации и типа опухоли отмечаются симптомы:
Первичным этапом диагностики эпендимомы у детей является обследование у невролога. После сбора анамнеза и проверки рефлексов врач назначает компьютерную томографию и магнитно-резонансную томографию. Современные методы визуализации структур головного мозга позволяют точно определить наличие опухоли, форму и распространение.
![эпендимома]()
Типы эпендимомы
Существует несколько основных видов эпендимом, которые отличаются степенью доброкачественности и процессом протекания.
Эпендимома бывает:
Классическая эпендимома локализуется в желудочках головного мозга. Опасность заключается в высокой вероятности блокады путей ликвора при стремительном росте новообразования. Обладает второй степенью злокачественности.
Миксопапиллярная эпендимома — доброкачественное новообразование, которое локализуется в области конуса спинного мозга или конского хвоста. Для тканей опухоли миксопапиллярного типа характерны слизистая дистрофия и формирование слизистых кист. Пациенты с миксопапиллярной эпендимомой имеют преимущественно благоприятный прогноз. Носит первую степень злокачественности, что характеризуется медленным ростом, отсутствием метастаз и чувствительностью к лечению.
Анапластическая эпендимома является злокачественным новообразованием. Опухоль склонна к быстрому росту, агрессивному течению болезни и метастазированию раковых клеток по ликворным путям. Анапластическая эпендимома имеет 3 степень злокачественности.
Субэпендимома развивается из субэпендимальной глии и состоит из эпендимальных клеток. Имеет форму узла, наиболее часто локализуется в желудочковой системе мозга. Развивается медленно, не склонна к метастазированию. Характерны мелкие скопления раковых клеток. Субэпендимома имеет первую степень злокачественности и сравнительно благоприятный прогноз.
Эпендимобластома встречается крайне редко и является злокачественным новообразованием. Опухоль развивается преимущественно у детей младшего возраста, характеризуется агрессивным течением, тяжелыми последствиями и высокой склонностью к рецидивам.
Эпендимома желудочков головного мозга
Опухоль состоит из эпендимальной ткани желудочковой системы головного мозга. Новообразование формируется из эпендимоцитов. Опухоль головного мозга чаще встречается у детей до пятилетнего возраста, но в редких случаях может быть диагностирована у пациентов среднего возраста. Также в детском возрасте чаще встречаются новообразования злокачественного характера (анапластическая эпендимома).
Эпендимома зачастую локализуется в четвертом желудочке головного мозга, откуда склонна прорастать в область мозжечка и ствол головного мозга. Такой рост новообразования называется инфратенториальным.
В 25% клинических случаев эпендимома развивается в зоне боковых желудочков головного мозга, прорастая в область третьего желудочка. И в 15% случаев опухоль диагностируется в канале спинного мозга.
Симптоматика заболевания зависит от места локализации опухоли. Соответственно при развитии эпендимомы желудочков головного мозга возникают:
Эпендимома спинного мозга
Эпендимома позвоночника развивается из клеток, расположенных в заполненном жидкостью пространстве между головным и спинным мозгом. Новообразование чаще бывает доброкачественным, но в 15% встречается опухоль злокачественного характера. Эпендимома поражает взрослых и детей. Особенно распространена у пациентов, достигших 6 лет. Заболевание с локализацией в спинном мозгу является редким, чаще опухоль развивается в черепной ямке, распространяясь на спинной мозг метастазами.
Симптоматика болезни зависит от места локализации опухоли. При новообразовании в спинном мозгу основными признаками являются сильные боли в спине, нарушения координации движений и контроля мочевого пузыря, проблемы при ходьбе.
Эпендимома вне зависимости от характера требует своевременного лечения, так как даже доброкачественная опухоль при активном росте оказывает давление на жизненно важные структуры спинного или головного мозга. В качестве лечебной терапии онкологического заболевания применяется хирургическое вмешательство, химиотерапия или лучевая терапия.
Эпендимома конского хвоста
Область конского хвоста — анатомическая структура, являющаяся пучком корешков четырех нижних спинномозговых нервов. Новообразования в зоне конского хвоста встречаются редко и составляют не более 2% от всех случаев развития эпендимомы.
Новообразования проявляются сильною болью в спине с иррадиацией в область ягодиц и ног. Сильный дискомфорт ощущается в лежачем положении. Помимо боли явным симптомом заболевания является потеря чувствительности конечностей в виде периферического пареза.
Диагностика эпендимомы
Заболевание требует своевременной и тщательной диагностики на ранней стадии. Первичным методом является посещение невролога. Врач проводит комплексный осмотр пациента, изучает анамнез и выслушивает жалобы. После ряда обязательных процедур на проверку рефлексов невролог выдает направление на сдачу анализов.
Эпендимома головного мозга
Эпендимома – опухоль головного мозга, развивающаяся из эпиндемальных клеток, которые выстилают изнутри все желудочки мозга. Также эпендимома может возникать из клеток, расположенных в заполненном жидкостью пространстве головного и спинного мозга. В зависимости от агрессивности опухоли они могут быть классифицированы как злокачественные (раковые) или доброкачественные. Эпендимома может возникать в любом месте мозга или позвоночника и метастазировать в спинной мозг через спинномозговую жидкость.
Эпендимома может развиваться у людей в любом возрасте, хотя у детей она проявляется чаще. Примерно у 60% всех детей с диагнозом этого типа опухоли возраст составляет менее 5 лет. Эпендимомы в два раза чаще появляются в области задней ямки мозга (задней черепной ямке), которая находится в нижней задней части головы.
Эпендимомы принято делить на субэпендимомы — доброкачественные опухоли, которые характеризуются медленным ростом, э пендимомы — II степень злокачественности и злокачественные эпендимомы — III степени злокачественности.
Лечение
Радиохирургическая система КиберНож
Любое новообразование головного мозга, будь то злокачественная или доброкачественная опухоль, требует незамедлительного лечения. Даже самое маленькое новообразование в пределах этого жизненно важного органа может повлечь серьезные нарушения в его функционировании.
Для лечения эпендимомы применяются:
При лечении большинства онкологических заболеваний головного мозга наибольшей эффективности удается достичь с применением радиохирургического метода. Радиохирургия позволяет удалить очаги новообразования в труднодоступных для хирургической операции местах. Поэтому при лечении эпендимомы головного мозга в преимущественно применяется радиохирургия на системе КиберНож.
Лечение на системе КиберНож
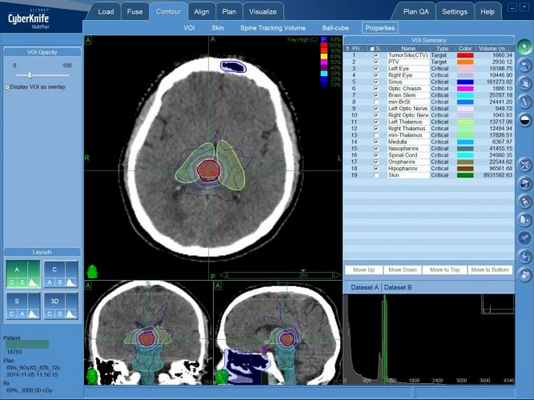
В случае раннего диагностирования новообразования, а также небольшого размера опухоли эпендимомы, возможно проведение дистанционного лечения — радиохирургической операции на системе КиберНож.
Для этого в процессе планирования лечения определяется требуемая форма и расположение объема, в котором будет сформирована зона равномерно высокой дозы ионизирующего облучения — она будет полностью совпадать с указанными лечащим врачом контурами опухолевого поражения. Составленная на основе данных КТ- и МРТ-исследований пространственная 3D-модель с указанием зон с минимальной и максимальной лучевой нагрузкой, передается в программный комплекс КиберНожа для расчета множества последовательно подаваемых с различных положений тонких лучей ионизирующего излучения. После этого пациент может начинать лечение эпендимомы на КиберНоже.
![]()
Лечение эпендимомы головного мозга на КиберНоже
При радиохирургии на КиберНоже не требуется специальной подготовки пациента, наркоз не проводится — пациент во время фракции (сеанса) лечения эпендимомы на КиберНоже находится в сознании. Роботизированная “рука”-манипулятор комплекса последовательно занимает указанные в плане лечения положения, в каждом из которых производится подача отдельного тонкого пучка ионизирующего излучения. После завершения фракции (15-30 минут) пациент сразу может вернуться к обычному распорядку своего дня. Количество фракций зависит от множества индивидуальных факторов.
Лучевая терапия IMRT
![лучевая терапия]()
Линейный ускоритель Elekta
Если объем новообразования достаточно большой, и не позволяет применить радиохирургический метод, лечение эпендимомы предусматривает удаление злокачественного очага хирургическим путем с последующим облучением на высокоточном линейным ускорителе с функцией IMRT.
Лучевое лечение эпендимомы головного мозга на линейном ускорителе с принципом IMRT во многом соответствует принципу радиохирургического лечения опухолей на КиберНоже. Точность лучевой терапии, также как и при радиохирургии, обеспечивает контролируемая доставка высокой дозы ионизирующего излучения точно в объем опухоли, пространственные контуры которой составлены компьютерной системой планирования.
Перед тем как приступить к лечению, пациент проходит комплексную КТ- и МРТ-диагностику, на основании результатов которой лучевым терапевтом совместно с медицинским физиком составляется цифровая компьютерная трехмерная модель расположения опухоли и здоровых тканей вокруг нее, которые не должны быть подвергнуты облучению.
![]()
Эпендимома головного мозга — план лечения на линейном ускорителе, с распределением доз облучения для различных типов биологических тканей
Принцип действия IMRT-лучевой терапии состоит в том, что для каждой зоны, в соответствии с виртуальной компьютерной моделью, задаются максимальные и минимальные дозы ионизирующего облучения. Это позволяет доставлять в границы опухоли и пути ее метастазирования максимально высокие дозы излучения, необходимые для разрушения раковых клеток, а в зону расположения критических структур головного мозга — нулевые.
После того, как план лечения утвержден, пациенту назначается первый сеанс (фракция) лучевой терапии. Лечение проходит амбулаторно и не требует анестезии. Во время сеанса лучевой терапии пациент удобно располагается на специальном столе, а подвижная часть линейного ускорителя последовательно занимает различные положения, подавая необходимую дозу ионизирующего излучения в опухолевый очаг. Конфигурация каждого пучка излучения, точно повторяющего форму опухоли, формируется многолепестковым коллиматором, который управляется системой согласно заданному плану и контролируется ответственным врачом.
Лучевая терапия IMRT проводится таким образом, что наиболее высокие дозы облучения, необходимые для гибели раковых клеток, доставляются только в границы опухоли, а здоровые ткани вокруг нее поддаются наименьшему влиянию облучения. При этом наиболее важные структуры организма (ствол мозга, аорта, слюнные железы и др.) во время лучевой терапии абсолютно защищены — для них еще на стадии планирования лечения задается зона нулевого воздействия, так называемая «холодная зона».
Лечение на линейном ускорителе, как правило, не требует никакой специальной подготовки пациента – во время фракций лучевой терапии пациент находится в сознании, а подвижная часть линейного ускорителя последовательно занимает указанные в плане лечения положения, в каждом из которых проводится излучение требуемого поля. Количество фракций зависит от множества индивидуальных факторов, поэтому длительность, состав терапии и стоимость лечения определяются для каждого пациента его лечащим врачом. После завершения каждого сеанса лучевого лечения, каждый из которых длится в среднем 30-40 минут, пациент может вернуться к обычному распорядку своего дня
Диагностика
Диагностика эпендимомы, как правило, начинается с осмотра у врача-невропатолога, который направляет пациента на обследования. При подозрении на опухоль головного мозга проводятся инструментальные методы диагностики – компьютерная томография (КТ), магнитно-резонансная томография (МРТ), для уточнения окончательного диагноза и определения объема новообразования, его локализации, наличия метастазов и других аспектов протекания болезни, важных при подборе методов лечения.
Также эпендимома диагностируется с помощью поясничной пункции. Это малоинвазивная процедура, в ходе которой через прокол в области поясницы берутся на обследование образцы спинномозгвой жидкости.
Симптомы
Проявления этого вида опухоли зависят от того, где располагается опухоль, а также от наличия или отсутствия повышенного внутричерепного давления. Общие симптомы могут включать:
Причины возникновения новообразования
До сих пор не известен механизм возникновения эпендимомы. По мнению специалистов, риск возникновения злокачественного новообразования повышается после облучения головного мозга, если ребенку уже проводили лечение лейкоза или ретинобластомы.
Читайте также: