Тактика при подозрении на злокачественную опухоль придатков матки в пременопаузе
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Киста яичника — это патологический процесс в яичнике, который сопровождается образованием полости со скоплением жидкого или полужидкого содержимого. Помимо жидкостного компонента в кисте также может присутствовать солидный (тканевой) компонент.
Каждая женщина в своей жизни хоть раз после выполнения ультразвукового исследования слышала о наличии кисты яичника. Многие врачи поликлиник и женских консультаций склонны к наблюдению за кистами яичников при отсутствии болевого синдрома. К сожалению, боль при кистах яичников нехарактерна и возникает только при далеко зашедших патологических процессах. Боль возникает при разрыве кисты яичника, перекруте или нагноении. При появлении болевого синдрома вследствие озлокачествления доброкачественной кисты яичника можно говорить о диссеминации патологического процесса по брюшной полости с прорастанием в рядом лежащие органы. Только эндометриоидные кисты яичников даже при небольших размерах и росте дают выраженный болевой синдром в дни менструации и фоновые постоянные боли на протяжении всего менструального цикла. Только болевой синдром заставляет женщину обратиться к врачу на прием или выполнить ультразвуковое исследование органов малого таза с целью подтверждения кисты яичника.
Также наряду с болью при кистах яичника пациентками могут быть отмечены следующие симптомы:
- нарушение менструальной и овариальной функции. Нарушение менструальной функции может сопровождаться как кровянистыми выделениями до и после менструации, так и кровянистыми выделениями между менструациями. Иногда выделения принимают характер дисфункционального маточного кровотечения. Нарушение менструальной функции связано как с повреждением яичниковой ткани опухолью, так и с гормональной активностью некоторых видов опухолей;
- увеличение живота в объеме. Как правило, увеличение живота может быть отмечено в двух случаях: увеличение размеров кисты яичника или скопление свободной жидкости в брюшной полости. Скопление жидкости в брюшной полости (асцит) говорит о запущенном онкологическом процессе и неблагоприятных прогнозах у пациентки;
- симптомы сдавления внутренних органов. Нарушения в работе желудочно-кишечного тракта и мочевыделительной системы отмечены при больших размерах кисты яичника. При этом может быть как затрудненное отделение мочи и кала, так и учащенное. При сдавлении нижней полой вены и наружных подвздошных вен у пациенток иногда появляются варикозное расширение вен нижних конечностей и отеки. Доброкачественные опухоли при длительном нахождении в организме или при их быстром росте могут озлокачествляться, в таких случаях женщина может резко похудеть, вплоть до истощения, появляются отеки, асцит, длительный субфебрильный подъем температуры, потеря аппетита и т. д. Согласно данным литературы, около 75 % злокачественных опухолей формируются из доброкачественных. Именно поэтому своевременное выявление наличия кисты яичника и проведение соответствующего лечения позволяют избежать онкологии;
- бесплодие. С одной стороны, согласно классификации Всемирной организации здравоохранения, киста яичника не является фактором бесплодия. С другой стороны, наличие кисты яичника влияет на состояние овариального резерва пациентки, то есть приводит к снижению количества яйцеклеток, способных к оплодотворению. И этот факт уже доказан в программах вспомогательных репродуктивных технологий. Особого внимания в плане снижения овариального резерва заслуживают эндометриоидные кисты. Они обладают наиболее агрессивным повреждающим действием на ткань яичника, как правило, сочетаются с наружным генитальным эндометриозом и спаечным процессом в малом тазу, что многофакторно приводит к нарушению репродуктивной функции (бесплодию). Планирование беременности с образованиями яичников, особенно солидной эхоструктуры, при подозрении на цистаденому или эндометриому больших размеров, не рекомендовано с онкологических позиций. До уточнения природы кисты, то есть до проведения гистологического исследования, рекомендуется предохранение.
Таким образом, симптомы кист яичников весьма многообразны. И важно то, что, к сожалению, в течение длительного времени кисты никак себя не проявляют. Женщина чувствует себя совершенно здоровой. Часто это приводит к запоздалой диагностике и имеет неприятные последствия. Именно поэтому пациентке рекомендуется 1 раз в 6–12 месяцев проходить профилактические осмотры у гинеколога, не обращая внимания на самочувствие и наличие/отсутствие каких-либо жалоб со стороны органов малого таза. Диагностика кист и кистом яичников проводится с помощью магнитно-резонансной томографии, ультразвукового метода исследования. При определении правильного объема оперативного лечения приоритетным является срочное гистологическое исследование удаленного материала из брюшной полости.
Наблюдение за кистами яичников непредсказуемо, и ни один акушер-гинеколог или врач ультразвуковой диагностики не может дать 100%-ю гарантию доброкачественности кисты яичника. Вы должны четко понимать, что между длительностью существования кисты яичника и возможностью озлокачествления существует прямая зависимость: дольше наблюдаем, больше риски. Также стоит отметить, что рост кисты яичника приводит к разрушению вашей здоровой яичниковой ткани. Здоровая яичниковая ткань представлена фолликулами, которые не только потенциально могут дать беременность, но и формируют стабильный гормональный фон пациентки.
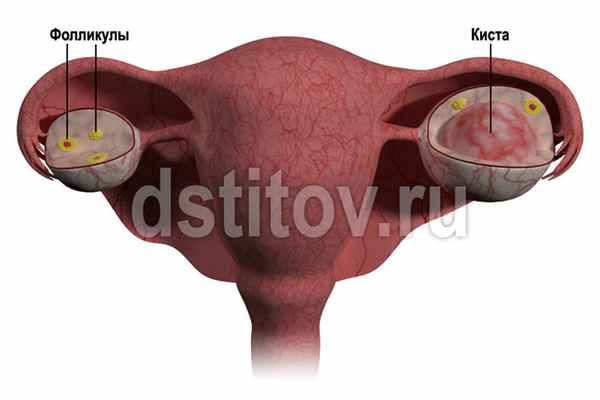
Киста яичника по структуре состоит из капсулы (оболочки) и содержимого различного характера. Киста яичника в структуре гинекологической патологии занимает первое место и в процентном соотношении достигает 20 %. Примерно у 3 из 4 пациенток раз в жизни встречалась киста яичника, выявленная при профилактическом осмотре, и только у 1 из 3 отмечен болевой синдром. По международной классификации выделяют истинные кисты — кистомы и опухолевидные образования.
Оперативное лечение чаще выполняется по 3 видам опухолей яичников:
- Эндометриоидная киста яичника, или эндометриома (одна из форм эндометриоза яичника).
- Цистаденома (серозная или муцинозная).
- Дермоидная киста яичника (содержимое кистом яичника — жир, волосы, хрящевая и костная ткань, зубы, элементы кишечника, щитовидной железы).
Классификация опухолей яичников Всемирной организации здравоохранения крайне сложна и включает в себя гистологическую верификацию.
Следует отметить, что эндометриоидная киста яичника является следствием основного заболевания — эндометриоза, и чаще всего эндометриоз помимо яичников уже поразил маточные трубы, матку, брюшину кишечника и мочевого пузыря.
К опухолевидным образованиям относятся функциональные кисты яичников (фолликулярная киста, киста желтого тела), параовариальные, паратубарные кисты. Функциональные кисты яичников образуются у женщин при сохраненном овариально-менструальном цикле: фолликулярная киста образуется вследствие отсутствия овуляции и трансформации фолликула в патологическую полость. Киста желтого тела формируется после овуляции на месте лопнувшего фолликула при недостаточном уровне прогестерона. Фолликулярная киста и киста желтого тела требуют динамического наблюдения на протяжении 3 месяцев с обязательным контролем онкомаркеров. При сохранении или росте кисты яичника на протяжении динамического наблюдения вопрос об ее функциональном происхождении ставится под сомнение. В таком случае необходимо прибегать к хирургическому лечению и гистологической верификации. При впервые выявленной кисте яичника и повышенном уровне онкомаркеров яичниковой фракции требуется срочное оперативное лечение с обязательным срочным гистологическим исследованием материала. Особое внимание в плане диагностики и наблюдения уделяется пациенткам пременопаузального и менопаузального возраста с кистами яичников. У пациенток в менопаузе активность яичников минимальна, и любая киста яичника изначально должна расцениваться как истинная, требующая оперативного лечения. С возрастом также повышается риск рака яичника. В основном он выявляется у пациенток после 50 лет.
Данные клинических исследований позволили сформировать группу риска по раку яичника:
- пациентки после 50 лет;
- пациентки с кровотечениями в постменопаузе без выявленной патологии полости матки;
- пациентки, страдающие дисфункцией яичников — нерегулярными менструациями с ановуляторными циклами;
- пациентки с ранней менопаузой в анамнезе.
В настоящее время нет достоверных патогномоничных анализов, которые позволили бы до оперативного лечения определить характер кисты яичника. Применяя комплекс исследований, состоящий из общеклинических, ультразвуковых, рентгенологических, допплерометрических методов, можно заподозрить в 70 % случаев злокачественный рост в кисте яичника.
Примерно у 2 % беременных при ультразвуковом исследовании выявляются кисты яичников. Примерно в 90 % случаев кисты имеют функциональный характер — киста желтого тела самостоятельно исчезает до второго триместра беременности. При наличии кисты яичника следует оценить влияние образования как на беременную, так и на плод с целью прогнозирования возможных осложнений.
Показания к оперативному лечению у беременной с кистой яичника:
- Экстренные ситуации, связанные с разрывом, перекрутом или нагноением кисты яичника.
- Болевой синдром при наличии кисты яичника.
- Кисты яичников с высоким риском малигнизации по данным исследования онкомаркеров и ультразвукового исследования.
- Размер кисты яичника более 6 см с наличием пристеночного компонента.
При необходимости оперативного лечения кисты яичника у беременной пациентки методом выбора проводится лапароскопия с определенными особенностями методики исполнения при наличии увеличенной матки и высокоинтенсивного кровообращения в системе «матка-плацента-плод».
При наличии кисты в яичнике, помимо самого грозного осложнения — малигнизации (озлокачествления), также очень часто встречаются следующие осложнения: перекрут кисты яичника или самого яичника, нагноение кисты яичника, разрыв кисты яичника (апоплексия).
Разрыв кисты яичника (апоплексия яичника) — это острое гинекологическое заболевание, требующее экстренного оперативного лечения при наличии крови в брюшной полости.
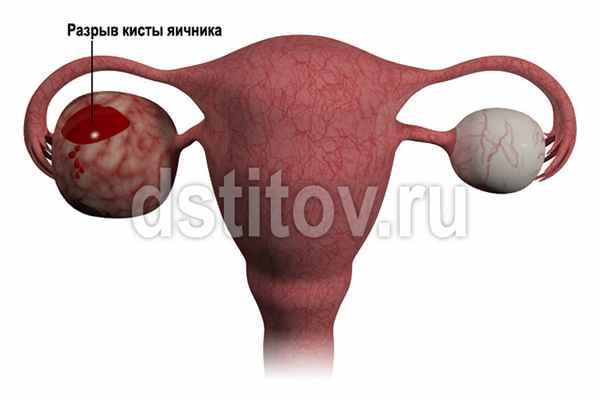
К разрыву кисты яичника предрасполагает наличие функциональных кист яичников или эндометриоидной кисты яичника, а провоцирующим фактором являются физическая нагрузка, тепловые процедуры, половой акт. Выделяют болевую и геморрагическую форму апоплексии яичника. При болевой форме основным симптомом является боль внизу живота, более выраженная на стороне апоплексии, и небольшое количество свободной жидкости в брюшной полости (до 30 мл). Болевая форма апоплексии яичника требует динамического наблюдения и лечения в условиях стационара, так как может перерасти в геморрагическую. Геморрагическая форма апоплексии яичника помимо болевого синдрома внизу живота всегда сопровождается кровотечением в брюшную полость. При подтверждении внутрибрюшного кровотечения при наличии кисты яичника требуется выполнение оперативного лечения в экстренном порядке. При отсутствии геморрагического шока и кровопотере менее 500 мл есть возможность выполнения оперативного лечения путем лапароскопии. При выполнении как лапароскопии, так и лапаротомии всегда есть возможность удаления кисты яичника с сохранением здоровой яичниковой ткани. Особо важно данное положение у пациенток репродуктивного возраста с нереализованной репродуктивной функцией.
Перекрут кисты яичника или самого яичника — это острое гинекологическое заболевание, требующее экстренного оперативного лечения.
Фактор времени от момента возникновения перекрута яичника до выполнения оперативного лечения играет приоритетную роль. При длительно существующем полном перекруте придатков не всегда представляется возможным сохранить не только яичник, но и маточную трубу, то есть при некрозе придатков производится их полное удаление. Выделяют частичный и полный перекрут придатков. При полном перекруте придатков кровоснабжение яичника начинает страдать очень быстро и сохранение яичниковой ткани практически невозможно. Чаще всего перекрут придатков происходит при наличии параовариальных кист яичников или дермоидной кисты. При этом яичник с кистой и маточной трубой вращаются вокруг своей оси с пережатием сосудов в связках. Практически всегда можно выполнить оперативное лечение при перекруте кисты яичника лапароскопическим доступом. Окончательный объем хирургического лечения определяется во время операции и зависит от следующих факторов:
- Длительность и характер перекрута кисты яичника (при частичном перекруте кисты яичника раскручивание должно быть проведено не позднее 24 часов, при полном перекруте — не позднее 4 часов).
- Восстановление кровоснабжения после раскручивания в теплом физиологическом растворе (при раскручивании в водной среде производится оценка восстановления кровоснабжения в придатках — изменение окраски и тургора придатков).
При восстановлении кровоснабжения в яичнике есть возможность выполнения органосохраняющей операции (удаление только кисты яичника с сохранением яичниковой ткани). При перекруте параовариальных и паратубарных кист яичников производится их полное удаление с последующим гистологическим исследованием.
Таким образом, кисты и кистомы яичников являются крайне сложной для диагностики и лечения патологией. Тактика лечения определяется многими факторами (возрастом, данными дооперационной диагностики, гистологическим заключением). При возникновении осложнений показано экстренное вмешательство — чем раньше, тем лучше. Тщательное обследование пациенток в соответствии со стандартами, своевременное оперативное лечение в адекватном объеме позволяют избежать осложнений, улучшить качество жизни, выполнить операцию лапароскопическим доступом и не допустить малигнизации. При этом бдительными должны быть как пациентки с кистами яичников, так и наблюдающие их врачи-гинекологи.
Тактика хирургического лечения кист яичников складывается из следующих факторов:
- Возраст пациентки.
- Реализация детородной функции.
- Характер опухоли (доброкачественная, пограничная, злокачественная).
- Срочность оперативного вмешательства (экстренная, срочная, плановая).
Окончательный объем оперативного лечения определяется характером кисты яичника, выявленным по данным срочного гистологического исследования, и согласием/несогласием пациентки на расширение объема оперативного вмешательства.
Основным методом лечения опухолей яичника является хирургический. При этом, во-первых, при гистологическом исследовании уточняется природа кисты и исключается/подтверждается наличие злокачественного роста, во-вторых, проводится удаление кисты. Не всегда проводится операция только по удалению кисты яичника, в ряде случаев объем может быть расширен с учетом характера кисты яичника, возраста женщины и наличия сопутствующей патологии. Раньше считалось, что лапароскопия (как операция по удалению кисты яичника) проводится только при полном исключении наличия рака яичников и при любом подозрении на злокачественность процесса показана лапаротомия с экстренным операционным гистологическим исследованием. Однако к настоящему времени во многих клиниках (Москва, города Европы, США) возможно проведение лапароскопического оперативного вмешательства при злокачественных образованиях яичников при размерах опухолей не более 2 см и отсутствии распространения злокачественного роста. При распространенных формах рака яичника лапароскопия может быть ограничена только диагностической, с забором материала для подтверждения онкопроцесса и стадирования онкозаболевания. В этом случае сначала проводится 3–6 курсов химиотерапии, а потом решается вопрос целесообразности оперативного лечения.
Операции при образованиях яичников подразделяются на несколько видов:
- удаление кисты с сохранением здоровой ткани яичника (цистэктомия). В этом случае проводится тщательное вылущивание капсулы кисты в пределах здоровых тканей. При этом яичник сохраняется полностью. Через определенное время разрез на яичнике зарастает, и яичник продолжает выполнять свои функции. Чем больше киста яичника, тем меньше здоровой ткани в нем остается, тем меньше вероятность его полноценной работы в дальнейшем. В целом эндометриоидные кисты яичника требуют особого внимания, поскольку очень часто сочетаются с бесплодием у пациенток репродуктивного возраста. При операциях по удалению эндометриоидных кист яичников практически в 90 % случаев обнаруживается наружный генитальный эндометриоз и спаечный процесс, что и является основной причиной снижения репродуктивной функции (приводит к бесплодию);
- резекция яичника при кистах в настоящее время практически не используется, поскольку при выполнении этой операции удаляется большая часть яичника, что резко влияет на овариальный резерв. Данный объем оперативного вмешательства в основном проводится при выполнении операции с помощью лапаротомии;
- удаление придатков яичника — это удаление полностью яичника и маточной трубы;
- биопсия яичника — взятие небольшого кусочка ткани яичника для гистологического исследования. В основном берется из визуально нормального яичника при наличии в контралатеральном яичнике опухоли с целью исключения распространения онкопроцесса.
В случае наличия образования (кистомы) яичника в постменопаузе или у женщин позднего репродуктивного возраста возможно несколько вариантов оперативного лечения.
I. При наличии нормальных показателей онкомаркеров, данных клинического и ультразвукового обследования возможно выполнение лапароскопии в объеме удаления придатков с «больной» стороны, биопсии здорового яичника. В данном случае после проведения гистологического исследования возможно уточнить диагноз и исключить злокачественность. В случае выявления рака яичника в дальнейшем будет необходимо выполнение расширенного объема операции по удалению матки с придатками (экстирпация матки с придатками).
II. В некоторых случаях, особенно при наличии сочетанной патологии матки (например, патология эндометрия, миома матки, эндометриоз матки) и опухоли яичника показано удаление матки с придатками (возможно, с помощью лапароскопии) с целью исключения риска повторной операции при выявлении злокачественных клеток по результатам гистологического исследования.
Таким образом, объем оперативного лечения при кисте яичника определяется индивидуально с учетом всех факторов, онкологической настороженности и целесообразности сохранения репродуктивной функции у молодых женщин.
Серологические опухолевые маркеры в вопросах и ответах
В последнее время врачи все чаще проводят исследование в крови пациентов уровня «опухолевых маркеров». Далеко не все знают, что это за анализ. Сегодня мы хотим подробнее поговорить об этом важном исследовании.
Первые попытки найти вещества - маркеры (от англ. mark–знак, метка), позволяющие диагностировать злокачественные опухоли, предпринимались еще древними врачевателями. До наших дней дошли документальные свидетельства того, как еще 2000 лет назад египтяне стремились найти маркеры для дифференциальной диагностики рака молочной железы и мастита.
Первый опухолевый маркер был описан в 1846 г. врачом Бенс-Джонсом, обнаружившим избыток особого белка в моче больной множественной миеломой. Но только в ХХ веке развитие биохимии позволило идентифицировать этот белок, который впоследствии получил название белка Бенс-Джонса.
Что такое серологические опухолевые маркеры?
Опухолевые маркеры (или «опухолеассоциированные маркеры») - это вещества, которые синтезируются опухолевыми клетками в существенно больших количествах, чем нормальными клетками. То есть опухолевые маркеры – это вещества, концентрация которых повышается в крови онкологического больного. Уровень опухолевых маркеров в крови онкологических больных часто бывает значительно выше, чем у здоровых лиц.
Какую информацию дают анализы опухолевых маркеров?
Возрастание в крови уровней опухолевых маркеров часто указывает на развитие опухолевого процесса, дает дополнительную информацию о степени его распространенности (стадии болезни) и, что особенно важно, об ответе на лечение, т.е. эффективности проведенной терапии. После окончания первичного лечения периодическое исследование опухолевых маркеров часто дает возможность заподозрить развитие рецидива опухолевого процесса раньше традиционно используемых в онкологии методов диагностики.
Для больных с какими злокачественными новообразованиями исследуют опухолевые маркеры?
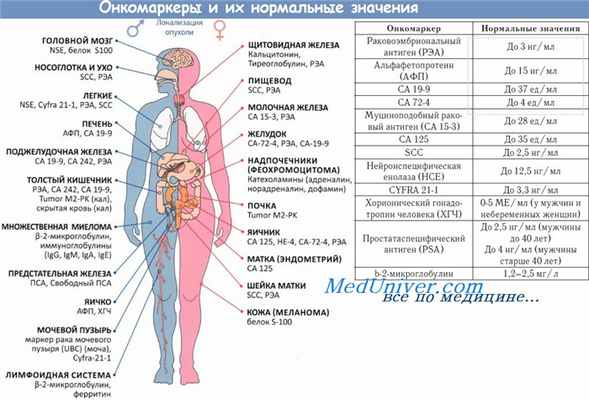
Известны опухолевые маркеры рака яичников, тела и шейки матки, молочной железы, предстательной железы, органов желудочно-кишечного тракта, легкого других злокачественных новообразований.
Наиболее часто используемые серологические опухолевые маркёры
Локализация опухоли
Серологические опухолевые маркеры
Рак молочной железы
СА 15-3, РЭА, СА 19-9, НЕ4, СА 72-4 (гормоны: пролактин, эстардиол)
СА 125, НЕ4, СА 72-4, СА 19-9
Рак шейки матки
СА 125, НЕ4, СА 19-9, РЭА
СА 72-4, РЭА, СА 19-9
Рак поджелудочной железы
Рак мочевого пузыря
Tu M2-PK, SCC, СА 125, НЕ4
Рак предстательной железы
ПСАобщ, ПСАсвоб/ ПСАобщ., [-2] проПСА, индекс здоровья простаты (ИЗП), НЕ4
Cyfra 21-1, SCC, РЭА
Cyfra 21-1, SCC, РЭА
Рак щитовидной железы:
Тиреоглобулин (ТГ), антитела к ТГ, ТТГ
Метастазы в костях
Хромогранин А, 5-ГИУК, гастрин 17
Если у человека повышен тот или иной опухолевый маркер, означает ли это диагноз «рак»?
Высокие уровни одних маркеров подтверждают подозрения, других- служат основанием для дополнительного обследования, так как концентрации маркеров могут повышаться и при доброкачественных опухолях и воспалительных заболеваниях. Поэтому, если у человека содержание опухолевого маркера превышает норму, следует провести дообследование для установления причины этого и прежде всего исключить наличие злокачественной опухоли. Кроме того, рекомендуется повторить анализ через 1-1,5 месяца. В целом же интерпретацией анализов опухолевых маркеров как и результатов других диагностических методов, занимается врач, имеющий специальную подготовку.
Таким образом, повышение маркера — это не всегда злокачественный процесс, но всегда патологический процесс, который требует дообследования.
Всегда ли повышен опухолевый маркер при наличии злокачественной опухоли?
В ряде случаев у больных со злокачественными заболеваниями уровень маркеров может оставаться в пределах нормы. Это означает, что у отдельных пациентов опухолевые клетки не выделяют в кровь данный маркер, что еще раз подтверждает необходимость использования опухолевых маркеров в комплексе с другими диагностическими методами. Маркеры могут оставаться в пределах нормы и при начальных стадиях опухолевого процесса, так как объем опухоли в этих случаях мал. В то же время для опухолей каждого типа подобрано несколько опухолевых маркеров. Поэтому для многих пациентов с установленным диагнозом злокачественной опухоли удается найти маркер, уровень которого повышен до начала лечения, и использовать этот маркер для мониторинга течения болезни.
Что дает регулярное определение содержания опухолевых маркеров у онкологических больных в процессе лечения и впоследствии при наблюдении за больными?
Оценка содержания опухолевых маркеров в крови дает возможность лечащему врачу получить дополнительную информацию, позволяющую, во-первых, оценить эффективность проведенного лечения и назначить, при необходимости, иную схему терапии. Во-вторых, уровни опухолевых маркеров учитывают и при решении вопроса о прекращении или продолжении химиотерапии больных. Особо следует отметить, что при наблюдении за больными после окончания лечения опухолевые маркеры часто позволяют уловить начало возобновления болезни до ее проявления и раньше других методов диагностики.
Какие опухолевые маркеры и для каких больных наиболее широко используются сегодня?
В настоящее время одним из наиболее успешно используемых в онкологической клинике опухолевых маркеров является простат специфический антиген (ПСА) В США, например, выполняется программа обязательного ежегодного исследования ПСА у всех мужчин старше 45 лет, направленная на выявление начальных форм рака предстательной железы. В нашей стране многие врачи – урологи также назначают пациентам анализ на ПСА. Результаты анализа позволяют выделить группу мужчин для дообследования и, таким образом, выявить рак предстательной железы в ранней стадии, когда терапия приводит к полному излечению. ПСА, кроме того, успешно используется для контроля эффективности лечения как у больных раком, так и пациентов, страдающих аденомой предстательной железы. С помощью ПСА выявляют также начало возобновления заболевания, поэтому уровень этого маркера следует периодически определять у пациентов после проведенного лечения.
Поскольку ПСА может быть повышен не только при раке предстательной железы, но и при доброкачественных процессах в простате (аденома, простатит), существуют методы оценки разных фракций ПСА, что позволяет проводить дифференциальную диагностику для этих заболеваний.
Недавние зарубежные исследования показали, что при развитии рака яичников уровень СА 125 начинает расти за 2-3 года клинического проявления болезни. Поэтому сегодня СА125 остается одним из наиболее вероятных претендентов на роль маркера скринингового типа - для активного выявления рака яичников. Уровень СА 125 целесообразно измерять у женщин после 50 лет, так именно на этот период жизни приходится пик заболеваемости раком яичников.
До 80% больных раком яичников имеют повышенный уровень СА125, который значительно снижается в процессе лечения. Это позволяет использовать данный маркер для оценки эффективности лечения рака яичников. При возобновлении опухолевого процесса концентрация СА 125 в крови начинают возрастать за 2-6 мес. до его клинического проявления. На этом свойстве белка СА125 основан метод динамического наблюдения больных раком яичников с целью раннего выявления рецидивов опухоли.
В то же время необходимо знать, что уровни СА125 могут несколько повышаться при доброкачественных опухолях яичников, воспалительных заболеваниях и эндометриозе (в меньшем проценте случаев и меньшей концентрации, чем при раке яичников), что позволяет использовать данный опухолевый маркер для мониторинга пациенток с этими заболеваниями.
В последнее десятилетие в арсенале онкогинекологов появился новый опухолевый маркер рака яичников – НЕ4 (human epididymis protein 4). Повышенные уровни белка НЕ4 обнаруживаются у 88,0% больных раком яичника. При этом НЕ4 значительно реже, чем СА125, повышен у пациенток с доброкачественными гинекологическими заболеваниями и практически не повышается при эндометриозе.
Комбинация НЕ4 с СА 125 позволяет улучшить чувствительность метода дифференциальной диагностики злокачественного и доброкачественного процесса в яичниках и, по мнению ряда авторов, является более точным предиктором злокачественного процесса при наличии у женщины образований в малом тазу. Это крайне важно для выработки адекватной тактики лечения таких пациенток на этапе диагностики.
Анализ данных по сочетанному использованию двух ОМ (СА 125 и НЕ4) в дифференциальной диагностике РЯ с использованием логистической регрессии позволил разработать алгоритм ROMA (risk of ovarian malignancy algorithm). ROMА учитывает концентрации онкомаркеров НЕ4 и СА 125, а также менопаузальный статус пациентки и позволяет рассчитать вероятность рака яичников, разделяя женщин с образованиями в малом тазу на группы с высоким и низким риском данного заболевания. Было показано, что значения ROMA ≥ 27,7% и ≥ 13,1% для женщины в постменопаузе и пременопаузе, соответственно, ассоциированы с высоким риском обнаружения раком яичников.
При колоректальном раке рекомендуется определять маркеры: РЭА, СА 19-9. Показано, что уровень РЭА на старте лечения коррелирует со стадией процесса, с продолжительностью безрецидивного после первичного лчения периода, а также с прогнозом течения опухолевого процесса.
Особенно высокий уровень обнаруживается у пациентов с метастазами в кости, печень, легкие и другие органы. Падение уровня РЭА после лечения является показателем его эффективности, вторичный подъем данного маркера свидетельствует о развитии рецидива и метастазов.
СА 19-9 - маркер, который следует определять одновременно с РЭА у больных со злокачественными новообразованиями кишечника прежде всего на старте лечения, что особенно ценно для пациентов с РЭА-негативными опухолями.
Следует иметь в виду, что РЭА - белок острой фазы, поэтому уровень его может подниматься и у больных с разнообразными острыми и хроническими воспалительными заболеваниями.
Маркером для мониторинга больных фолликулярным и папиллярным раком щитовидной железы является ТГ (тиреоглобулин). ТГ – гликопротеид коллоида щитовидной железы, предшественник тиреоидных гормонов.
Содержание ТГ в крови может повышаться не только при раке щитовидной железы, но и при тиреотоксикозе, токсической аденоме и тиреоидите. Поэтому по концентрации ТГ нельзя дифференцировать заболевания щитовидной железы. Определение уровня ТГ в крови показано, прежде всего, больным до и после удаления щитовидной железы по поводу рака в качестве контроля радикальности проведенной операции. Выявление ТГ в крови у больных без щитовидной железы свидетельствует о наличии в организме ткани щитовидной железы; при прогрессировании заболевания уровень этого белка возрастает.
Необходимо отметить, что определение ТГ следует проводить не ранее чем через 3 нед после пункционной биопсии щитовидной железы и через 3 мес после удаления органа по поводу рака щитовидной железы.
Кальцитонин - это маркер медулярного РЩЖ.
Таким образом, широко используемые в настоящее время тесты на опухолевые маркеры представляют собой информативные, простые в исполнении, доступные по цене, нетравматичные методы активного выявления злокачественных новообразований и наблюдения за онкологическими больными, позволяющие осуществлять оценку эффективности лечения и доклиническое выявление рецидива заболевания. Кроме того, исследовать опухолевые маркеры весьма полезно у лиц с повышенным онкологическим риском (наличие родственников, больных раком; работники вредных производств и др.) для раннего выявления онкологических заболеваний.
Когда не рекомендуется проводить исследования опухолевых маркеров?
Не рекомендуется исследовать маркеры при острых и обострении хронических заболеваний, а также после инвазивных диагностических процедур. В этих случаях можно получить ложноположительные результаты.
Может ли человек без назначения врача сдать анализ крови для определения конкретного опухолевого маркера?
Да. Это можно сделать и в нашем институте. Но еще раз хотим подчеркнуть, что грамотно назначить анализ и интерпретировать его результаты может только врач. Поэтому лучше до сдачи крови посоветоваться с врачом для решения вопроса о выборе опухолевых маркеров, наиболее информативных для конкретного пациента. В то же время мы не исключаем возможности, в частности, для мужчин, проявлять инициативу и самостоятельно сдавать анализ ПСА, а для женщин СА125.
Тактика при подозрении на злокачественную опухоль придатков матки в пременопаузе
Диагностика опухолей придатков матки после климакса (менопаузы)
Вероятность обнаружения злокачественной опухоли при лапаротомий у женщин в постменопаузе значительно выше, чем в пременопаузе. По данным Killackey, частота обнаружения злокачественных опухолей яичников во время лапаротомий у больных старше 51 года составляет 48 %, а в возрасте 21—50 лет — 8 %; в исследование не входил ультразвуковой скрининг.
Campbell и соавт. провели УЗИ органов таза с целью скрининга рака яичника (РЯ) у 15 977 женщин старше 45 лет. Из них у 338 обнаружена опухоль и 326 провели диагностическую лапаротомию. Однако диагноз рака яичника (РЯ) был установлен только в 9 случаях. Становится очевидным, что чем чаще используют УЗИ с целью скрининга у женщин в постменопаузе, тем больше вероятность выявления доброкачественных опухолей яичников.
Это особенно относится к однокамерным кистам диаметром не более 5 см. Некоторые авторы, учитывая низкий процент малигнизации этих кист, предлагают не удалять их, а наблюдать с помощью УЗИ. Однако Luxman сообщил о 2 случаях рака у 33 пациенток в постменопаузе с однокамерными кистами диаметром не более 5 см. До установления показателя истинной заболеваемости РЯ у женщин в постменопаузе все длительно существующие небольшие кисты яичника подлежат лапароскопическому удалению.
Этот метод может стать основным для лечения объемных образований яичников в постменопаузе, что позволит снизить число лапаротомий.
Прогностическое значение СА-125 при объемных образованиях яичников в постменопаузе выше, чем в пременопаузе. Многие доброкачественные причины повышения этого показателя у женщин в данный период встречаются редко. В таблице ниже представлены исследования ПЦПР определения уровня СА-125 в постменопаузе, которая у этих больных достигает 80—98 %.
При повышении уровня СА-125 и объемном образовании яичников в постменопаузе устанавливают предварительный диагноз злокачественной опухоли независимо отданных УЗИ, пациентке рекомендуют операцию, которую выполнит врач, специализирующийся на лечении рака яичника (РЯ). По данным Finkler, повышение этого показателя нельзя игнорировать даже при «доброкачественной» ультразвуковой картине.
Он сообщал о 5 таких больных, у которых впоследствии все опухоли оказались злокачественными. Чувствительность комбинации этих двух тестов выросла до 100 % при одновременном значительном улучшении ПЦОР и ПЦПР. Тем не менее при объемном образовании яичников и нормальном содержании СА-125 в постменопаузе нельзя исключить диагноз рака яичника (РЯ), поскольку чувствительность этого теста низкая, особенно при начальных стадиях и несерозных аденокарциномах.
Протокол диагностического УЗИ и хирургического лечения этих пациенток аналогичен таковому у больных в пременопаузе.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Менопауза: мифы и реальность
С одной стороны менопауза-это такой же обязательный этап в жизни женщины, как рождение, половое созревание и т.д., с другой стороны, этот физиологический процесс оброс столькими мифами и небылицами, что стал не только героем анекдотов и нареканий, но и основной «страшилкой», которой пугают всех женщин с самых юных лет.
Попробуем обсудить некоторые из самых распространенных мифов вокруг менопаузы, чтобы, наконец, докопаться до правды.
Миф 1. Менопауза – это признак старения. На самом деле, менопауза – это признак прекращения функции яичников, т.е. процесса созревания яйцеклеток, что в нашем понимании соответствует месячным. Следовательно, менопауза – признак прекращения репродуктивной функции. Однако, следует помнить, что средний возраст наступления менопаузы 51 год (42-58), что соответствует периоду жизни, когда женщина, обогащенная жизненным опытом, любя и ценя себя, вступает во вторую молодость. Какое уж тут старение? Более того, при помощи гинекологов-эндокринологов в настоящее время можно индивидуально подобрать гормонозаместительную терапию, которая улучшит и самочувствие, и состояние кожи. Если менопауза наступает раньше 40 лет, она уже называется «преждевременная менопауза». Это уже не физиологический процесс, а медицинское состояние, которое требует обследования и лечения у гинекологов.
Миф 2. Менопауза обязательно сопровождается ухудшением качества жизни женщины: приливы, недомогание, головные боли, плохое настроение и т.д. На самом деле, у некоторых женщин менопауза может наступить и без вышеперечисленных симптомов. Обычно это передается по наследству. У всех других женщин, которые составляют подавляющее большинство, эти симптомы можно уменьшить и даже устранить, при помощи правильно подобранных гормональных или растительных препаратов, а также здорового образа жизни и диетических рекомендаций.
Миф 3. Менопауза у всех женщин протекает примерно одинаково. Нет, нет и еще раз нет! Ваша менопауза будет только ваша: индивидуальная и ни на кого не похожая. Как Ваше тело, Ваши месячные и роды. Это не менопауза вашей бабушки, мамы, сестры, и тем более, ваших соседей и подружек.
Поэтому, милые дамы, прежде чем по совету подружки принимать «чудо-лекарство, которое ей ой-как-помогло», помните, что:
- В период менопаузы наблюдается пик заболеваемости злокачественными новообразованиями (рак молочной железы, рак яичников, рак шейки матки), поэтому именно в этот период НЕОБХОДИМО ежегодно профилактически обследоваться у онкологов.
- Прием любых лекарственных препаратов, и тем более гормональных, без назначения и контроля врачей является опасным для здоровья! Прием многих гомеопатических средств и БАДов, без доказанной лечебной активности в лучшем случае, повредит только содержимому Вашего кошелька, а в худшем, приведет к развитию заболеваний.
Таким образом, для женщин, уважающих себя и свое здоровье, которые регулярно профилактически обследуются у гинекологов и онкологов, менопауза является еще одним этапом жизни, когда можно любить и быть любимой, или просто быть красивой и обожаемой женщиной. А всем другим. мы рекомендуем прочитать статью еще раз!
Кисты яичников
Кисты - это своеобразные мешочки, наполненные жидкостью, которые могут образовываться в любом участке организма, в т.ч. и в яичниках. Кисты яичников встречаются достаточно часто. Особенно велика вероятность образования кист яичников в детородном возрасте.
Существует несколько различных типов кист яичников. Самая частая из них - функциональная киста, которая образовывается во время овуляции. Это происходит как из-за того, что яйцеклетка не может высвободиться из своего мешочка (фолликула), не созрела, или фолликула не растворяется после выделения яйцеклетки.
Другие типы кист включают:
- Синдром поликистоза яичников (ПКЯ) – фолликулы, в которых яйцеклетки нормально созревают, не могут открываться, и образовываются кисты.
- Эндометриомы – Встречаются у женщин с эндометриозом, когда клетки внутреннего слоя матки разрастаются и распространяются на другие участки тела, включая яичники. Эндометриомы могут быть очень болезненны и вызвать бесплодие.
- Цистаденомы - Эти кисты образовываются из клеток на поверхности яичников и часто заполнены жидкостью.
- Дермоидные кисты – Содержат клетки других частей организма (кожа, волосы, зубы и т.д.).
Симптомы кист яичников
Очень часто кисты яичников не имеют никаких клинических проявлений: больные не жалуются ни на что, пока случайно, во время плановых медицинских обследований они не выявляются. Однако кисты яичников могут вызвать серьёзные проблемы в случае перекрута ножки, кровотечения или разрыва.
В случае нижеперечисленных симптомов или жалоб Вам следует немедленно обратиться к специалисту, так как эти симптомы также могут указывать на опухоли яичников.
Симптомы кист и опухолей яичников:
- Боль или вздутие живота
- Трудности с мочеиспусканием или частые позывы к мочеиспусканию
- Тупая боль в нижней части спины
- Боль во время полового акта
- Болезненные месячные и обильное кровотечение
- Прибавление в весе
- Тошнота или рвота
- Потеря аппетита, быстрое насыщение.
Во время Вашего обследования, при подозрении на кисты или опухоли яичников Вам могут быть предложены следующие виды обследования: осмотр у гинеколога-онколога, УЗИ органов малого таза (трансвагинальное или трансабдоминальное), исследование уровня гормонов в крови (ЛГ, ФСГ, эстрадиол и тестостерон), анализ на онкомаркер CA-125. В некоторых случаях, для дальнейшего обследования и выяснения картины, могут понадобиться также лапароскопия, компьютерная томография и другие виды высокотехнологических обследований.
Все, что Вам нужно знать о диагнозе «эндометриоз»
Эндометриоз – это заболевание, при котором ткань, в норме находящаяся во внутреннем слое матки, растет в других участках тела: в области яичников, маточных труб, на наружной поверхности матки, в кишечнике или в других внутренних органах. По мере изменения уровня гормонов в течение менструального цикла, эта ткань отслаивается от органов, где прикреплена, вызывая тем самим болезненные спайки и образование рубцовой ткани.
Симптомы эндометриоза
Самый частый признак эндометриоза - боль перед, во время и после месячных. У некоторых женщин боль бывает настолько интенсивной, что вызывает временную потерю трудоспособности, может возникнуть перед или после полового акта, или во время кишечной перистальтики или мочеиспускания. Иногда эндометриоз сопровождается хронической болью в области малого таза или в поясничной области. Однако у большинства женщин с эндометриозом симптомы незначительно или полностью могут отсутствовать.
Иногда первым и единственным признаком эндометриоза является бесплодие. Примерно у одной трети женщин с эндометриозом наблюдается бесплодие, но причины этого состояния еще не до конца выяснены. С другой стороны, современная медицина достигла таких высот, что в настоящее время это бесплодие является излечимым, а сам факт беременности способствует лечению эндометриоза.
Каковы причины эндометриоза?
В настоящее время доктора не нашли причину, почему эндометриальная ткань начинает расти в нетипичных местах, но существует несколько теорий. По одной из теорий развитие заболевания связано с наследственным фактором: некоторые эндометриальные клетки в организме присутствуют с момента рождения. Согласно другой теории – клетки мигрируют в области малого таза во время месячных, через кровоток или во время кесарева сечения. Еще одна теория объясняет это заболевание снижением иммунитета.
Кто находится в группе риска эндометриоза?
Эндометриоз чаще встречается у следующих женщин:
- Возраст 30-40 лет,
- Не имели детей,
- Месячные длиннее 7 дней,
- Менструальные циклы короче 28 дней,
- Месячные начались раньше 12 лет,
- Имеют мать или сестру, у которых был эндометриоз.
Если у Вас есть один или несколько факторов риска, Вам следует обратиться к профессиональному гинекологу для полного обследования и лечения. При своевременно поставленном диагнозе эндометриоз может быть полностью излечен, однако, при хроническом долгом течении заболевания возникают необратимые изменения, приводящие к хирургическому удалению пораженных органов (яичники, маточные трубы, матка и т.д.).
Позаботьтесь о своем здоровье! Запишитесь на консультацию к нашим специалистам
Аномальные маточные кровотечения (АМК)
Это кровотечения, отличные от обычных менструаций по длительности и объему кровопотери и/или частоте. В норме длительность менструального цикла варьирует от 24 до 38 дней, длительность менструального кровотечения составляет 4–8 дней, общая кровопотеря колеблется от 40 до 80 мл. В репродуктивном возрасте АМК составляет 10 - 30%, в перименопаузе достигает 50%.
АМК являются одной из основных причин железодефицитных анемий, снижают работоспособность и качество жизни женщин. АМК занимают 2-е место среди причин госпитализации женщин в гинекологические стационары, служат показанием для 2/3 производимых гистерэктомий и аблаций эндометрия.

Причины АМК имеют возрастные особенности. У молодых девушек АМК чаще связаны с наследственными нарушениями системы гемостаза и инфекциями. Приблизительно 20% подростков и 10% женщин репродуктивного возраста с обильными менструациями имеют заболевания крови (коагулопатии), такие как болезнь Виллебранда, тромбоцитопения, реже острую лейкемию, а также заболевания печени.
В репродуктивном возрасте среди причин АМК можно выделить органические нарушения эндо- и миометрия (субмукозная миома матки, аденомиоз, полипы, гиперплазия и рак эндометрия), а также неорганическая патология (нарушения свертывающей системы крови, внутриматочные устройства, хронический эндометрит, овуляторная дисфункция, прием лекарственных препаратов - некоторые антибиотики, антидепрессанты, тамоксифен, кортикостероиды). Во многих случаях причиной являются эндокринопатии и нервно-психическое напряжение (например, синдром поликистозных яичников, гипотиреоз, гиперпролактинемия, ожирение, анорексия, резкая потеря веса или экстремальные спортивные тренировки). Кровотечения «прорыва» на фоне приема гормональных препаратов чаще наблюдаются у курящих женщин, что связывают со снижением уровней стероидов в кровотоке из-за усиления их метаболизма в печени.
В перименопаузе АМК возникают на фоне ановуляции и различной органической патологии матки. С возрастом увеличивается вероятность злокачественных поражений эндо- и миометрия.
В зависимости от характера нарушений выделяют различные симптомы АМК:
– нерегулярные, длительные маточные кровотечения (менометроррагии);
– чрезмерные (более 80 мл) или длительные менструации (более 8 дней) с регулярным интервалом в 24–38 дней (меноррагии (гиперменорея);
– нерегулярные, межменструальные кровянистые выделения из матки, как правило (чаще не интенсивного характера) (метроррагии);
– частые менструации с интервалом менее 24 дней (полименорея)
Диагностика аномального маточного кровотечения
Осмотр гинеколога-эндокринолога, оценка жалоб больных. Многие женщины неправильно интерпретируют величину кровопотери во время менструации. Так, например, 50% женщин с нормальной менструальной кровопотерей обращаются с жалобами на усиленные кровотечения. С целью уточнения наличия АМК пациентке задаются следующие вопросы:
Необходимо лабораторное обследование на наличие анемии, патологии гемостаза. Трансвагинальное УЗИ органов малого таза рассматривается, как диагностическая процедура 1-й линии для оценки состояния эндометрия. Высокую диагностическую значимость имеет соногистерография, проводится при недостаточной информативности трансвагинального УЗИ для уточнения очаговой внутриматочной патологии. Гистероскопия и биопсия эндометрия продолжает рассматриваться как «золотой» стандарт диагностики внутриматочной патологии, в первую очередь для исключения предраковых поражений и рака эндометрия. Рекомендуется при подозрении на патологию эндометрия, наличии факторов риска рака тела матки (ожирении, СПКЯ, сахарном диабете, отягощенном семейном анамнезе по раку толстого кишечника), у пациенток с АМК после 40 лет.
МРТ рекомендуется проводить при наличии множественной миомы матки для уточнения топографии узлов перед планируемой миомэктомией, эмболизацией маточных артерий, ФУЗ-аблацией, а также при подозрении на аденомиоз или в случаях плохой визуализации полости матки для оценки состояния эндометрия.
Методы лечения аномального маточного кровотечения
Лечение АМК в Центре акушерства, гинекологии и перинатологии им. В.И. Кулакова Минздрава России осуществляется на основании современных международных и российских клинических рекомендаций, в разработке которых принимали активное участие научные сотрудники отделения гинекологической эндокринологии. Принципы терапии АМК преследуют 2 основные цели: остановку кровотечения и профилактику его рецидивов. В каждом конкретном случае при назначении медикаментозной терапии учитываются не только эффективность препаратов, но и возможные побочные эффекты, возраст женщины, заинтересованность в беременности или контрацепции. При АМК, не связанных с органической патологией, используются нехирургические методы лечения.
Читайте также:
- Невропатическая боль
- Лимфангиома. Доброкачественная лимфангиэндотелиома.
- Изолированная гематурия
- Хордома паравертебрального пространства - лучевая диагностика
- Околоносовые пазухи. Топография околоносовых пазух. Верхнечелюстная пазуха. Гайморова пазуха. Топография верхнечелюстной ( гайморова ) пазухи.
