Топография седалищно-анальной ямки. Седалищно-анальная ямка.
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Промежность закрывает выход из полости таза, являясь его нижней стенкой. Область промежности имеет форму ромба. Внешними ориентирами являются: впереди нижний край лобкового симфиза, сзади -- верхушка копчика, с боков -- седалищные бугры. Промежность отделена от медиальных отделов области бедра промежностно-бедренной складкой. Линией, соединяющей седалищные бугры, промежность условно делится на два неравных треугольника: передний -- мочеполовая область, regio urogenitalis, и задний -заднепроходная область, regio analis.
Мочеполовая область (треугольник) ограничена спереди angulus subpubicus с lig. arcuatum pubis (у женщин -- arcus pubis), сзади -- условной линией, соединяющей седалищные бугры, с боков -- нижними ветвями лобковых и седалищных костей. В этом треугольнике располагается мочеполовая диафрагма таза, diaphragma urogenitale, через которую у женщин проходят влагалище и уретра, у мужчин -- уретра.
Границами заднепроходной области (треугольника) являются спереди -- условная линия, соединяющая седалищные бугры; сзади -- копчиковая кость; с боков -- крестцово-бугорные связки. В этом треугольнике располагается диафрагма таза, diaphragma pelvis, через которую проходит прямая кишка, К области промежности относятся также наружные мужские и женские половые органы. У мужчин между корнем мошонки и задним проходом находится шов промежности, raphe perinei. Кожа содержит большое количество сальных и потовых желез и покрыта волосами.
В иннервации кожи промежности участвуют ветви подвздошно-пахового нерва, n. ilioinguinalis, полового нерва, n. pudendus, и промежностная ветвь заднего кожного нерва бедра, r. perinealis n. Cutanei femoris posterioris. Кровоснабжение этой области осуществляется за счет внутренней половой артерии.
Отток крови происходит по одноименнойвене во внутреннюю подвздошную вену, отток лимфы -- в паховые лимфатические узлы.
Мочеполовой треугольник. Фасция мочеполового треугольника представляет собой тонкий рыхлый прозрачный листок, который образует футляры для поверхностного слоя мышц, расположенных в виде парных треугольников: медиально располагаются луковично-губчатая мышца, m. bulbospongiosus; латерально -- седалищно-пещеристая мышца, m. ischiocavernosus; сзади -- поверхностная поперечная мышца промежности, m. transversus perinei superficialis. Под седалищно-пещеристыми мышцами у мужчин находятся ножки мужского полового члена, crura penis, у женщин -- crura clitoridis. В центре мужского мочеполового треугольника, под луковично-губчатой мышцей, лежит луковица мужского полового члена, bulbus penis. Под основанием этой луковицы, рядом с ней в толще диафрагмы располагаются луковично-мочеиспускательные железы, gll. bulbourethrales. Под каждой из m. bulbospongiosus у женщин располагается луковица преддверия, bulbus vestibuli, имеющая мощное венозное сплетение. Мышечные пучки m. bulbospongiosus в заднем отделе прикрепляются к сухожильному центру промежности, centrum tendineum perinei. Под фасцией мочеполового треугольника проходят конечные ветви а. et v. Pudendae internae и n. pudendus (a. dorsalis penis и n. dorsalis penis). Глубже поверхностного слоя мышц лежит нижняя фасция мочеполовой диафрагмы (мембрана промежности), fascia diaphragmatis urogenitalis inferior (membrane perinei), затем -- глубокая поперечная мышца промежности, m. transversus perinei profundus. Мышечные пучки ее располагаются поперечно и охватывают со всех сторон перепончатую часть уретры у мужчин (уретру и влагалище у женщин), образуя кольцо -- жом. Верхняя поверхность m. transversus perinei profundus покрыта верхней фасцией мочеполовой диафрагмы, fascia diaphragmatis urogenitalis superior, которая является частью тазовой фасции. Спереди фасции диафрагмы образуют поперечную связку промежности, lig. transversum perinei, которая не доходит до подлобкового угла. Несколько выше располагается lig. arcuatum pubis. В щели между этими связками у мужчин проходит v. dorsalis penis profunda, а у женщин -- v. dorsalis clitoridis profunda.
Седалищно-прямокишечная ямка, fossa ischiorectalis. Парные, треугольной формы пространства, расположенные по бокам от промежностной части прямой кишки. Границами седалищно-прямокишечной ямки служат изнутри m. sphincter ani externus, снаружи --tuber ischii, спереди m. transversus perinei superficialis, сзади -- нижний край m. Gluteus maximus. Под краем большой ягодичной мышцы, -- ягодичный карман, recessus glutealis - соответствует нижнему участку глубокого клетчаточного пространства ягодичной области на уровне подгрушевидного отверстия. Седалищно-прямокишечная ямка может быть местом образования гнойных скоплений (парапроктит). Под задней половиной крестцово-бугорной связки a. et v. rectales inferiores, nn. rectales inferiores -- ветви полового сосудисто-нервного пучка. Внутренняя половая артерия и половой нерв дают ветви к коже промежности, мошонке, половому члену (у женщин -- к большим половым губам, клитору). Распространение гнойных затеков из боковых клетчаточных пространств малого таза возможно в забрюшинное клетчаточное пространство (по ходу сосудов и нервов); в ягодичную область (через над- и подгрушевидные отверстия); в позадипрямокишечное и предпузырное клетчаточные пространства; через запирательный канал в область приводящих мышц бедра; по ходу сосудов в висцеральные клетчаточные пространства органов малого таза. Оперативные доступы к боковым клетчаточным пространствам малого таза осуществляются через переднюю брюшную стенку, внебрюшинно через послойный разрез, идущий параллельно латеральному отделу паховой связки.
Оперативное лечение парапроктитов. По локализации парапроктиты делятся на подкожные, подслизистые, седалищно-прямокишечные, тазово-прямокишечные. При подкожных парапроктитах разрез производят радиально непосредственно над очагом размягчения. При подслизистом парапроктите лечение состоит в простом вскрытии гнойника со стороны просвета прямой кишки. Рану обрабатывают перекисью водорода и 2 -- 4 % раствором перманганата калия с последующим введением в прямую кишку тампона с мазью Вишневского. При седалищно-прямокишечном парапроктите производят дугообразный разрез кожи на высоте инфильтрата. Гнойную полость промывают перекисью водорода или 2 -- 4 % раствором перманганата калия.
спланхнология
Рис. 3.24. Фасции промежности в области мочеполовой диафрагмы.
1 - fascia subcutanea;
2 - symphisis pubica;
3 - lig. transversum perinea;
4 - m. bulbospongiosus;
5 - m. ischiocavernosus;
6 - m. transversus perinei profundus superior et m. sphincter urethrae; 7 - m. transversus perinei superficialis;
8 - fascia diaphragmatis urogenitalis inferior;
9 - fascia diaphragmatis pelvis inferior;
10 - m. levator ani;
11 - lamina visceralis fasciae pelvis;
12 - fascia diaphragmatis urogenitalis;
13 - vesica urinaria;
14 - fascia pelvis.
У переднего края глубокой поперечной мышцы промежности обе фасции сходятся друг с другом и образуют очень прочную связку –
поперечную связку промежности ( ligamentum transversum perinei ). Эта связка находится впереди от перепончатой части мочеиспускательного канала и не доходит до дугообразной связки лобка, благодаря чему между этими двумя связками остается щелевидное пространство для прохождения сосудов.
Обе фасции мочеполовой диафрагмы (верхняя и нижняя) срастаются также по заднему краю мочеполовой диафрагмы, образуя ее заднюю
o Таким образом, между верхней и нижней фасциями мочеполовой диафрагмы заложены две мышцы: передняя из них – сфинктер мочеиспускательного канала; задняя - глубокая поперечная мышца промежности, а также бульбоуретральные железы у мужчин и большие железы преддверия у женщин.
o Поверхностные мышцы мочеполовой диафрагмы (поверхностная поперечная мышца промежности, седалищно-пещеристая мышца, луковично-губчатая мышца) покрыты снаружи поверхностной фасцией промежности.
Рис. 3.25. Фасции промежности.
- fascia diaphragmatis urogenitalis
- fascia diaphragmatis urogenitalis
- os sacrum et os coccygis;
- lig. transversum perinea;
- fascia pelvis et m. sphincter
- m. transversus perinei profundus;
- fascia diaphragmatis pelvis
- lamina visceralis fasciae pelvis; 18
- m. gluteus maximus;
- m. transversus perinei superficialis;
10 - fascia glutea;
- fascia superficialis perinea;
11 - fascia diaphragmatis pelvis inferior;
Седалищно-прямокишечная ямка (анальная) ямка ( fossa ischiorectalis/ischioanalis ) - это парное углубление в области промежности, которое находится по бокам от заднепроходного отверстия, заполнена жировой клетчаткой и содержит сосуды и нервы (рис. 3.25).
Стенки седалищно-прямокишечной ямки
o передняя - поперечные мышцы промежности;
o задняя - задние пучки мышцы, поднимающей задний проход и копчиковая мышца;
o медиальная - наружная поверхность мышцы, поднимающей задний проход,
o латеральная - внутренняя запирательная мышца, покрытая своей фасцией и медиальная поверхность седалищного бугра.
Контрольные вопросы и задания
1. Мужской мочеиспускательный канал на своем протяжении всегда имеет анатомические сфинктеры. Расслабление какого из них вызывает произвольное мочеиспускание? Какую часть уретры этот сфинктер окружает?
2. При обследовании в стационаре у больного обнаружили абсцесс (ограниченное гнойное скопление) в седалищно-прямокишечной ямке, что потребовало обследования ее границ. Какие анатомические структуры ограничивают седалищно-прямокишечную ямку спереди, медиально, латерально и сзади?
3. Результатом огнестрельного ранения промежности явилось повреждение копчиковой мышцы. Восстановление ее целостности потребовало от хирурга уточнения места ее начала и прикрепления, а также синтопических взаимоотношений этой мышцы. Где начинается и прикрепляется копчиковая мышца? К какому анатомическому образованию она прилежит с медиальной стороны?
4. Проводя операцию на органах малого таза, хирург рассек соединительнотканную пластинку, расположенную во фронтальной плоскости и отделяющую прямую кишку и мочевой пузырь. Как называется это образование? Какой из фасций промежности она образована?
5. Во время операции хирург рассек поперечную связку промежности. Ее восстановление потребовало уточнения синтопических взаимоотношений этой связки. С какой стороны эта связка находится на перепончатой части мочеиспускательного канала? Сращением каких фасций промежности образована эта связка?
Топография седалищно-анальной ямки. Седалищно-анальная ямка.
Топографическая анатомия и оперативная хирургия органов таза
Под «тазом» в описательной анатомии подразумевается та его часть, которая называется малым тазом и ограничена соответствующими частями подвздошной, седалищной, лобковой костями, а также крестцом и копчиком. Вверху таз широко сообщается с брюшной полостью, внизу – замыкается мышцами, образующими тазовую диафрагму. Полость таза делится на три отдела, или этажа: брюшинный, подбрюшинный, подкожный.
Брюшинный отдел представляет собой продолжение нижнего этажа брюшной полости и отграничивается от него (условно) плоскостью, проведенной через тазовый вход. У мужчин в брюшинном отделе таза располагаются покрытая брюшиной часть прямой кишки, а также верхняя, частично заднебоковые и в незначительной степени передняя стенка мочевого пузыря. Переходя с передней брюшной стенки на переднюю и верхнюю стенки мочевого пузыря, брюшина образует поперечную пузырную складку. Далее брюшина покрывает часть задней стенки мочевого пузыря и у мужчин переходит на прямую кишку, образуя прямокишечно—пузырное пространство, или выемку. С боков эта выемка ограничена прямокишечно—пузырными складками, натянутыми в переднезаднем направлении между мочевым пузырем и прямой кишкой. В пространстве между мочевым пузырем и прямой кишкой может находиться часть петель тонкой кишки, иногда сигмовидная кишка, реже – поперечно—ободочная. У женщин в брюшинном этаже полости таза помещаются те же части мочевого пузыря и прямой кишки, что и у мужчин, и большая часть матки с ее придатками, широкие маточные связки и верхний участок влагалища. При переходе брюшины с мочевого пузыря па матку, а затем на прямую кишку образуется два брюшинных пространства: переднее (пузырно—маточное пространство); заднее (прямокишечно—маточное пространство).
При переходе с матки на прямую кишку брюшина образует две складки, которые тянутся в переднезаднем направлении и достигают крестца. Они называются крестцовоматочными складками и содержат одноименные связки, состоящие из мышечно—фиброзных пучков. В прямокишечно—маточном пространстве могут размещаться кишечные петли, а в пузырно—маточном пространстве – большой сальник. Прямокишечно—маточное углубление (наиболее глубокая часть полости брюшины у женщин) в гинекологии известно как дугласово пространство. Здесь могут скапливаться выпоты и затеки при патологических процессах как в полости таза, так и в брюшной полости. Этому способствуют упоминавшиеся в предыдущей лекции брыжеечные пазухи и каналы.
Левая брыжеечная пазуха нижнего этажа брюшной полости непосредственно продолжается в полость таза справа от прямой кишки.
Правая брыжеечная пазуха отграничена от полости таза брыжейкой конечного участка подвздошной кишки. Поэтому образующиеся в правой пазухе скопления патологической жидкости вначале ограничиваются пределами этой пазухи и иногда осумковываются, не переходя в полость малого таза.
Осмотр брюшинного отдела таза и расположенных там органов может быть выполнен через переднюю брюшную стенку путем нижней лапаротомии или с помощью современных эндовидеоскопических (лапароскопических) методов. Эндоскоп можно ввести также через задний свод влагалища.
Среди неотложных оперативных вмешательств в брюшинном этаже таза к числу наиболее частых относятся операции по поводу осложнений внематочной беременности. Внематочная беременность является одной из главных причин внутреннего кровотечения у женщин детородного возраста.
Доступ в брюшинный этаж таза при нарушенной внематочной беременности может быть как «открытым» (лапаротомия), так и «закрытым» (лапароскопия).
В первом случае для доступа используют нижнесрединную или нижнюю поперечную лапаротомию. После выполнения доступа в рану выводят маточную трубу и определяют место ее разрыва. Накладывают зажим Кохера на маточный конец трубы (у угла матки). Вторым зажимом захватывают мезосальпинкс. Ножницами отсекают трубу от ее брыжейки. На сосуды и маточный конец трубы накладывают лигатуры. Культю трубы (угол матки) перитонизируют, используя для этого круглую связку. Из брюшной полости удаляют жидкую кровь и кровяные сгустки. Производят ревизию органов малого таза и зашивают операционную рану.
Второй этаж (подбрюшинный) заключен между брюшиной и листком тазовой фасции, покрывающей мышцы тазового дна. Здесь у мужчин находятся забрюшинные (подбрюшинные) отделы мочевого пузыря и прямой кишки, предстательная железа, семенные пузырьки с их ампулами, тазовые отделы мочеточников.
У женщин – те же отделы мочеточников, мочевого пузыря и прямой кишки, что и у мужчин, а также шейка матки, начальный отдел влагалища. Внутренняя и наружная подвздошные артерии, проходящие в подбрюшинном отделе таза, являются ветвями общих подвздошных артерий. Место деления брюшной аорты на правую и левую общие подвздошные артерии чаще проецируется на переднюю брюшную стенку на пересечении срединной линии с линией, соединяющей наиболее выступающие точки подвздошных гребней, но уровень бифуркации нередко варьирует в пределах от середины III до нижней трети V поясничных позвонков.
Для хирургического лечения заболеваний аорты подвздошного или подвздошно—бедренных сегментов артерий нижней конечности используются различные методы сосудистой хирургии (протезирование, шунтирование, эндоваскулярные методы и др.).
В оперативной гинекологии иногда возникают ситуации, требующие перевязки внутренней подвздошной артерии. В зависимости от показаний можно условно различать экстренную и плановую перевязку внутренней подвздошной артерии. Необходимость в экстренной перевязке может возникнуть при массивном кровотечении, при разрыве матки, размозженных ранах ягодичной области, сопровождающихся повреждением верхних и нижних ягодичных артерий. Плановую перевязку внутренней подвздошной артерии производят как предварительный этап в тех случаях, когда предстоящая угрожает возможностью развития массивного кровотечения.
Перевязка внутренней подвздошной артерии – сложное вмешательство, сопряженное с определенным риском. При наложении лигатур на подвздошные артерии, а также при операциях на органах таза, особенно при удалении матки и ее придатков, одним из серьезных осложнений являются повреждения мочеточников. Лечение повреждений мочеточника почти всегда оперативное. Первичный шов мочеточника применяется редко, лишь при хирургических повреждениях, распознанных во время операции. При первичном оперативном вмешательстве ограничиваются отведением мочи путем нефропиелостомии и дренированием мочевых затеков. Спустя 3–4 недели после травмы производят восстановительную операцию.
При операции уретероанастомоза концы поврежденного мочеточника соединяют несколькими узловыми кетгутовыми швами. С целью отведения мочи иногда используют вшивание конца мочеточника в кишку или выведение его на кожу (паллиативные операции).
При низком повреждении мочеточника в тазовом отделе методом выбора следует считать уретероцистоанастомоз, который может быть выполнен различными способами. Эта операция требует высокой профессиональной техники и, как правило, выполняется в специализированных клиниках.
При задержке мочи и невозможности выполнить катетеризацию (травма уретры, ожоги, аденома предстательной железы) может быть выполнена надлобковая пункция мочевого пузыря. Прокол производят длинной тонкой иглой (диаметр 1 мм, длина 15–20 см) на 2–3 см выше симфиза. При необходимости пункцию можно выполнить повторно.
Для длительного и постоянного отведения мочи может быть применена торокарная пункция пузыря. Пункция мочевого пузыря при торокарной эпицистостомии производится на 3–4 см выше лобкового симфиза при мочевом пузыре, наполненном 500 мл антисептического раствора. После извлечения стилета в полость пузыря по гильзе троакара вводят катетер Фолея, который подтягивают до ощущения упора и плотно фиксируют шелковой лигатурой к коже после тубуса троакара.
При операции надлобкового мочепузырного свища в просвет мочевого пузыря устанавливают дренаж. Доступ к пузырю – срединный, надлобковый, внебрюшинный. Разрез мочевого пузыря вокруг дренажной трубки ушивают двухрядным кетгутовым швом. Стенку пузыря фиксируют к мышцам брюшной стенки. Затем ушивают белую линию живота, подкожную клетчатку и кожу. Дренажную трубку фиксируют двумя шелковыми швами к коже.
Фасции и клетчаточные пространства таза. Гнойные воспалительные процессы, развивающиеся в клетчаточных пространствах малого таза, отличаются особой тяжестью. Для дренирования гнойников в клетчаточных пространствах подбрюшинного отдела таза используются различные доступы в зависимости от локализации очага. Введение дренажа может быть осуществлено либо со стороны передней брюшной стенки, либо со стороны промежности.
Для доступа к подбрюшинным клетчаточным пространствам таза со стороны брюшной стенки можно проводить разрезы:
1) в надлобковой области – к предпузырному пространству;
2) над паховой связкой – к паравезикальному пространству, к параметрию.
Промежностные доступы могут быть выполнены с помощью разрезов: по нижнему краю лобковых и седалищных костей; через центр промежности кпереди от анального отверстия; по промежностно—бедренной складки; позади анального отверстия.
Третий этаж таза заключен между листком тазовой фасции, покрывающей сверху диафрагму таза, и кожными покровами. Он содержит части органов мочеполовой системы и конечный отдел кишечной трубки, проходящие через тазовое дно, а также большое количество жировой клетчатки. Наиболее важной является клетчатка седалищно—прямокишечной ямки.
Топографически нижний отдел таза соответствует области промежности, границами которой спереди являются лонные и седалищные кости; с боков – седалищные бугры и крестцово—бугровые связки; сзади – копчик и крестец. Линией, соединяющей седалищные бугры, область промежности разделяется на передний отдел – мочеполовой треугольник и задний – анальный треугольник. В анальном отделе промежности находится мощная мышца, поднимающая задний проход и более поверхностно расположенный наружный сфинктер заднего прохода.
Боковыми стенками ямки являются: латерально—внутренняя запирательная мышца с покрывающей ее фасцией; медиально—нижняя поверхность мышцы, поднимающей задний проход, волокна которой идут сверху вниз и снаружи внутрь по направлению к заднему проходу. Клетчатка седалищно—прямокишечной ямки является продолжением подкожно—жирового слоя.
Воспаление околопрямокишечной клетчатки, являющейся частью клетчатки седалищно—прямокишечной ямки, называется парапроктитом.
По локализации различают следующие виды парапроктитов: подкожный подслизистый, ишиоректальный, пельвиоректальный. При парапроктитах показано оперативное вмешательство. Разрезы для дренирования выполняются в зависимости от локализации гнойника.
Низко расположенные подслизистые парапроктиты могут быть вскрыты через стенку прямой кишки. При подкожных парапроктитах рекомендуется дугообразный разрез, окаймляющий наружный сфинктер заднего прохода, иногда делают продольный разрез между анальным отверстием и копчиком по средней линии промежности (при абсцессах позади прямокишечной клетчатки).
Для дренирования глубоко расположенных гнойников седалищно—прямокишечной ямки делают разрез вдоль ветви седалищной кости и проникают в глубину по наружной стенке ямки.
При необходимости дренирования пельвиоректального пространства из указанного доступа расслаивают волокна мышцы, поднимающей задний проход, и вводят в гнойную полость толстую дренажную трубку. Пельвиоректальное клетчаточное пространство может быть дренировано также со стороны передней брюшной стенки разрезом над паховой связкой. Реже для дренирования седалищно—прямокишечной ямки выполняется доступ со стороны бедра через запирательное отверстие. Для этого больной укладывается на край стола в положение для промежностных операций. Бедро отводится кнаружи и кверху до напряжения тонкой мышцы. Отступя от паховой складки вниз на 2 см, по краю этой мышцы проводится разрез кожи и подкожной клетчатки длиной 7–8 см. После рассечения кожи и подкожной клетчатки тонкая мышца отводится кверху. Прилежащая короткая приводящая мышца отводится также кверху. Большая приводящая мышца отодвигается книзу. Наружная запирательная мышца расслаивается тупым способом и раздвигается в стороны, мышца рассекается у нижневнутреннего края запирательного отверстия. После опорожнения гнойника в седалищно—прямокишечную ямку вводится эластичная трубка с боковыми отверстиями.
АТЛАС АНАТОМИИ ЧЕЛОВЕКА - Г.Л. Билич - 2014
Промежность, закрывающая выход из полости малого таза, образует вместе с его стенками нижний отдел брюшной полости — полость таза, в которой располагаются прямая кишка, мочевой пузырь, внутренние половые органы (у женщин), простата, семенные пузырьки и некоторые другие органы (у мужчин). Стенки таза образованы тазовыми костями, крестцом, копчиком, соединяющими их связками, а также мышцами, расположенными на внутренней поверхности этих костей (подвздошно-поясничная — в большом тазе, грушевидная, внутренняя запирательная). Через дно полости таза, закрытое мышцами и фасциями промежности, проходят конечный отдел прямой кишки, мочеиспускательный канал и влагалище (у женщин) (рис. 301,302).
Снаружи область промежности отделена от внутренней (медиальной) поверхности бедер промежностно-бедренными складками. Сзади промежность граничит с нижним краем больших ягодичных мышц. В области промежности располагаются наружные половые органы (мужские или женские), позади них находится заднепроходное отверстие. Кожа в области промежности богата потовыми и сальными железами, тонкая, по краям она постепенно утолщается. Вокруг заднего прохода имеются радиальные складки кожи, которая здесь сращена с наружным сфинктером заднего прохода. Подкожная клетчатка лучше выражена в задних отделах промежности.
Мышцы промежности, кроме тонких собственных фасций, покрыты общими для этих мышц фасциями. Это поверхностная (подкожная) фасция промежности, нижняя и верхняя фасции диафрагмы таза, а также нижняя и верхняя фасции мочеполовой диафрагмы.
Поверхностная выстилающая фасция промежности (fascia investiens perinei superficialis) покрывает поверхностные мышцы промежности снизу, со стороны кожи. Эта фасция выражена слабо, она является частью общей подкожной фасции и продолжается на соседние с промежностью части тела, по бокам прирастает к седалищным буграм. В области мочеполовой диафрагмы поверхностная фасция прилежит снизу к ее поверхностным мышцам (поверхностным поперечным мышцам промежности, седалищно-пещеристым и луковично-губчатым мышцам). У мужчин поверхностная фасция продолжается в поверхностную фасцию полового члена.
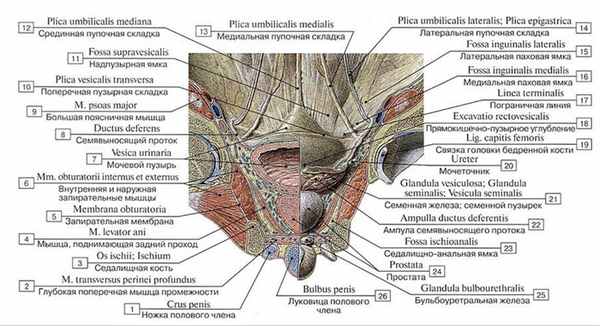
Рис. 301. Топография органов малого таза мужчины:
1 — Crus of penis; 2 — Deep transverse perineal muscle; 3 — Ischium; 4 — Levator ani; 5 — Obturator membrane; 6 — Obturator extemus and intemus; 7— Urinary bladder; 8— Ductus deferens; Vas deferens; 9 — Psoas major; 10 — Transverse vesical fold; 11 — Supravesical fossa; 12 — Median umbilical fold; 13— Medial umbilical fold; 14— Lateral umbilical fold: Epigastric fold; 15— Lateral inguinal fossa; 16— Medial inguinal fossa; 17 — Linea terminalis; 18— Recto-vesical pouch; 19— Ligament of head of femur; 20— Ureter; 21 — Seminal gland; Seminal vesicle; 22 —- Ampulla of ductus deferens; 23 — Ischio-anal fossa; 24 — Prostate; 25 — Bulbo-urethral gland; 26 — Bulb of penis
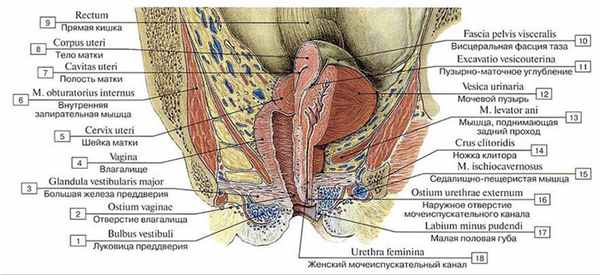
Рис. 302. Топография органов малого таза женщины:
1 — Bulb of vestibule; 2 — Vaginal orifice; 3 — Greater vestibular gland; 4 — Vagina; 5 — Cervix of uterus; 6 — Obturator interims; 7— Uterine cavity; 8— Body of uterus; 9— Rectum; 10— Visceral pelvic fascia; 11 — Vesico-uterine pouch; 12— Urinary bladder; 13 — Levator ani; 14— Crus of clitoris; 15— Ischiocavernosus; 16 — External urethral orifice; External urinary meatus; 17— Labium minus; 18— Female urethra
В заднем отделе, позади мочеполовой диафрагмы, под поверхностной фасцией промежности находится нижняя фасция диафрагмы таза (fascia inferior diaphragmatis pelvis), покрывающая снизу наружный сфинктер заднего прохода. Нижняя фасция диафрагмы таза вплетается в клетчатку, окружающую задний проход, спереди срастается с задним краем мочеполовой диафрагмы, ее верхней и нижней фасциями, а латерально покрывает снизу мышцу, поднимающую задний проход. Фасция (вместе с этой мышцей) образует медиальную стенку седалищно-прямокишечной (седалищно-анальной) ямки — Вельпо ямки. В глубине этой ямки нижняя фасция диафрагмы таза срастается с фасцией внутренней запирательной мышцы, а также с латеральным краем подходящей сюда верхней фасции диафрагмы таза. Утолщенное место по линии сращения нижней и верхней фасций диафрагмы таза с фасцией внутренней запирательной мышцы называется сухожильной дугой мышцы, поднимающей задний проход (см. выше), или сухожильной дугой фасции таза. Это фасциальное сращение называют также латеральным фасциальным узлом малого таза.
Сверху, со стороны полости таза, мышцы диафрагмы таза (мышца, поднимающая задний проход) покрыты верхней фасцией диафрагмы таза (fascia diaphragmatis pelvissuperior), являющейся частью париетальной (пристеночной) фасции таза (fascia pelvis parietalis, s. fascia endopelvina), которая кверху продолжается во внутрибрюшную фасцию (fascia endoabdominalis). Верхняя фасция диафрагмы таза переходит на его стенки, по бокам срастается с фасциями внутренних запирательных и грушевидных мышц, а также с нижними ветвями лобковых и седалищных костей.
Кпереди верхняя фасция диафрагмы таза срастается с верхней фасцией мочеполовой диафрагмы (fascia superior diaphragmatis urogenitalis) — Коллиса фасция, покрывающей со стороны полости таза глубокие поперечные мышцы промежности и сфинктер мочеиспускательного канала и являющейся также частью париетальной фасции таза (Коллис (Колз) Абрагам (Colies Abraham, 1773—1843) — ирландский хирург и анатом). Снизу глубокие мышцы мочеполовой диафрагмы покрыты ее нижней фасцией (fascia inferior diaphragmatis urogenitalis) — Макали- стера фасция (Макалистер Александр (Macalister Alexander, 1844—1919) — ирландский анатом). Таким образом, верхняя и нижняя фасции мочеполовой диафрагмы охватывают с двух сторон, сверху и снизу, глубокие мышцы этой части промежности. Между этими двумя фасциями располагаются также бульбоуретральные (куперовы) железы у мужчин и большие железы преддверия (бартолиниевы) у женщин.
Под лобковым симфизом верхняя и нижняя фасции мочеполовой диафрагмы срастаются друг с другом и образуют утолщение — поперечную связку промежности (ligamentumtransversum perinei). Эта связка, располагающаяся впереди перепончатой части мочеиспускательного канала, не доходит до дугообразной связки лобка. Благодаря этому между двумя связками имеется узкая щель, через которую проходят кровеносные сосуды полового члена (клитора).
Верхняя фасция мочеполовой диафрагмы и верхняя фасция диафрагмы таза, являющиеся частью париетальной фасции таза, сращены с уплотнениями соединительной ткани, расположенными между прямой кишкой, мочевым пузырем, влагалищем (у женщин) и другими органами и получившими в медицинской литературе название висцеральной фасции таза. Данные уплотнения соединительной ткани, не являющиеся, конечно, фасциями ни по происхождению, ни по назначению, играют большую роль в физиологии и клинике, так как укрепляют органы, удерживают их в естественном положении и отделяют друг от друга, что создает препятствия для распространения воспалительных процессов в полости малого таза. Такие уплотнения соединительной ткани образуются, как известно, возле (вокруг) органов, изменяющих в процессе жизнедеятельности объем и тонус.
Уплотнения соединительной ткани вокруг мышц называют фасциями, а возле постоянно изменяющих тонус внутренних органов, пульсирующих кровеносных сосудов их правильнее называть соединительнотканными влагалищами, капсулами, перегородками, мембранами. Одно из таких наиболее выраженных уплотнений соединительной ткани в полости таза имеется между нижним краем лобкового симфиза внизу, дном мочевого пузыря и простатой вверху. Оно образовано парными пучками уплотненной соединительной ткани, получившими названия лобково-простатической, или латеральной лобково-простатической, связки (ligamentum puboprostaticum, s. ligamentum lateralepuboprostaticum) и лобково-пузырной связки (ligamentum pubovesicale). Эти связки проходят в предпузырном клетчаточном пространстве, дном которого служит передний отдел мочеполовой диафрагмы. В этом пространстве располагаются рыхлая клетчатка, артерии, мочепузырное и предстательное венозные сплетения. Из предпузырного клетчаточного пространства возможны выходы в околопузырную клетчатку, а также на бедро через бедренный и запирательный каналы.
Между мочевым пузырем и простатой спереди и прямой кишкой сзади у мужчин имеется фронтально расположенная пластинка уплотненной соединительной ткани, получившая название позадипузырной (прямокишечно-пузырной) перегородки (septum retrovesicale). Указанную фронтальную соединительнотканную пластинку, которая у женщин лежит между мочевым пузырем и влагалищем, называют из-за ее плотного строения также брюшинно-промежностным апоневрозом — Денонвилье апоневроз, (Денонвилье Шарль (Denonvilliers Charles Pierre, 1808—1872) — французский анатом и хирург). В полости таза эта соединительнотканная пластинка отделяет околомочепузырное клетчаточное пространство от околопрямоки- шечного (у мужчин) или от околовлагалищного (у женщин). Вверху эта пластинка срастается с брюшиной. Возле конечного отдела прямой кишки имеются боковые и позадипрямокишечные клетчаточные пространства, дном которых служит диафрагма таза в виде мышцы, поднимающей задний проход и прикрывающей ее верхней фасцией диафрагмы таза.
Седалищно-анальная ямка (fossa ischioanalis). В области промежности по бокам заднепроходного отверстия расположена парная седалищно-анальная ямка призматической формы, заполненная жировой тканью (corpus adiposum fossae ischioanalis), в которой проходят кровеносные сосуды (см. рис. 301, 302). Открытая книзу и суженная кверху ямка на разрезе, проведенном во фронтальной плоскости, напоминает треугольник, обращенный вершиной вверх. Вершина ямки соответствует нижнему краю сухожильной дуги фасции таза (arcus tendineus fasciae pelvis), которая образована соединением (сращением) фасции внутренней запирательной мышцы, верхней и нижней фасцией диафрагмы таза. Латеральная стенка седалищно-анальной ямки образована внутренней запирательной мышцей, покрытой фасцией, и внутренней поверхностью седалищного бугра. Медиальную стенку этой ямки образует наружная поверхность мышцы, поднимающей задний проход, и наружный сфинктер заднего прохода, покрытые нижней фасцией диафрагмы таза. Задняя стенка ямки сформирована задними пучками мышцы, поднимающей задний проход, и копчиковой мышцей. В этом месте под передним краем большой ягодичной мышцы имеется углубление — ягодичный карман (recessus glutealis), сообщающийся с глубоким клетчаточным пространством ягодичной области. Поперечные мышцы промежности образуют переднюю стенку ямки. Глубина седалищно-анальной ямки у взрослого человека равна 5—7,5 см. Жировая ткань, заполняющая полость седалищно-прямокишечной ямки, выполняет функцию упругой эластичной подушки в области промежности, в том числе и для нижних отделов прямой кишки.
Биологическая библиотека - материалы для студентов, учителей, учеников и их родителей.
Наш сайт не претендует на авторство размещенных материалов. Мы только конвертируем в удобный формат материалы, которые находятся в открытом доступе и присланные нашими посетителями.
Если вы являетесь обладателем авторского права на любой размещенный у нас материал и намерены удалить его или получить ссылки на место коммерческого размещения материалов, обратитесь для согласования к администратору сайта.
Разрешается копировать материалы с обязательной гипертекстовой ссылкой на сайт, будьте благодарными мы затратили много усилий чтобы привести информацию в удобный вид.
Учебник по топографической анатомии и оперативной хирургии Авторсоставитель

Единственный в мире Музей Смайликов
Самая яркая достопримечательность Крыма
Особенности формы и положения органов малого таза у детей.
Возрастные особенности прямой кишки: прямая кишка новорожденных тонкостенная, изгибы и складки не выражены, при ее заполнении меконием она занимает почти весь объем полости таза и прилегает к мочеточникам, предстательной железе и семенным пузырькам (или влагалищу). Опорожненная прямая кишка отодвигается от перечисленных органов.
Возрастные особенности мочевого пузыря : у новорожденных имеет веретенообразную форму, значительная его часть расположена выше симфиза. От верхушки пузыря к пупку тянется мочевой проток. Веретенообразную форму пузырь сохраняет до 1,5 лет, к 10 годам он приобретает яйцевидную форму и к 15 годам форму пузыря взрослого.
Возрастные особенности матки : у новорожденных имеет длину около 3 см, причем длина шейки вдвое превышает длину тела. Вскоре после рождения наблюдается обратное развитие матки (длина уменьшается к 2 годам до 2,5 см). В дальнейшем происходит медленный рост за счет увеличения длины тела матки. К 16 годам матка достигает в длину 6,6 см. Матка у новорожденных и маленьких детей имеет удлиненную форму, к 12-14 годам она становится грушевидной, как у взрослых женщин.
Хирургическая анатомия врожденных пороков органов малого таза и промежности.
Экстрофия и дивертикулы мочевого пузыря.
Экстрофия мочевого пузыря - это тяжелый порок развития, при котором у ребенка отсутствует передняя стенка мочевого пузыря и соответствующая ей передняя брюшная стенка (стенка живота). У мальчиков в 2 раза чаще девочек. Природа данного порока до сих пор не ясна. Экстрофия мочевого пузыря всегда сопровождается тотальной эписпадией и расщеплением лобковых костей. Выделяют 3 степени экстрофии в зависимости от величины дефекта передней брюшной стенки, расстояния, на которое расходятся лобковые кости и наличия сопутствующих дефектов развития. Диагноз устанавливается уже при рождении. Лечение экстрофии мочевого пузыря только хирургическое, и его метод зависит от степени. Так при 1 степени экстрофии хирургически закрывается дефект передней брюшной стенки и зашивается мочевой пузырь, а при 2 и 3 степени мочеточники пересаживают в кишечник, сам мочевой пузырь удаляют и зашивают дефект передней брюшной стенки.
Дивертикул мочевого пузыря – это врожденная или приобретенная аномалия мочевого пузыря, при которой происходит мешковидное выбухание одной из стенок мочевого пузыря. У детей это врожденный порок. Дивертикул может быть одиночным и, гораздо реже, множественным. Располагается чаще дивертикул на задней или боковой стенке мочевого пузыря. В дивертикуле обычно застаивается моча, что может способствовать развитию цистита. Ребенок может жаловаться на затрудненное мочеиспускание, мочеиспускание в два приема (при этом сначала опорожняется сам мочевой пузырь, а потом дивертикул). Уролог может поставить диагноз дивертикула мочевого пузыря на основании проведенной цистоскопии и цистографии. Лечение данной аномалии мочевого пузыря хирургическое и суть его заключается в устранении дефекта стенки мочевого пузыря.
Атрезии прямой кишки и анального отверстия и свищи, соединяющие прямую кишку с соседними органами.
Атрезия заднего прохода и прямой кишки - отсутствие естественного канала прямой кишки и/или заднепроходного отверстия.
Классификация: Атрезии Клоакальная форма, пузырная, вагинальная
Со свищами: в мочевую систему у мальчиков (в мочевой пузырь и мочеиспускательный канал), в половую систему у девочек (матку, влагалище, преддверие влагалища), на промежность у мальчиков и девочек (у мальчиков также на мошонку и половой член).
Без свищей: атрезия заднего прохода и прямой кишки, атрезия заднепроходного канала, прикрытое заднепроходное отверстие, атрезия прямой кишки при нормально развитом заднем "проходе.
Заднепроходная область. Седалищно-прямокишечная ямка. Промежностный отдел прямой кишки.
Центральным органом анальной области промежности является заднепроходный, или анальный, канал, canalis analis.. К прямой кишке относится только ее тазовая часть.
Заднепроходный канал начинается на уровне диафрагмы таза (m. levator ani). Здесь располагается анально-прямокишечное соединение, junctio anorectalis, и начинается заднепроходная переходная зона, zona transitionalis analis, в которой эпителий ректального типа сменяется плоскоклеточным эпителием. С наружной стороны заднепроходного канала этому месту соответствует анально-прямокишечный изгиб, flexura anorectalis (промежностный изгиб, flexura perinealis). В образовании этого изгиба большую роль играет лобково-ректальная мышца — медиальная часть m. levator ani. Анально-прямокишечный изгиб принимает участие в континенции.
Вокруг заднепроходного отверстия под кожей располагается произвольный наружный сфинктер заднего прохода, m. sphincter ani externus, образованный поперечно-полосатой кольцевидной мышцей. Он состоит из трех частей: глубокой, pars profunda, поверхностной, pars superficialis, и подкожной, pars subcutanea Канал заканчивается задним проходом, anus.
Длина анального канала колеблется в зависимости от индивидуальных особенностей и физиологического состояния анальных сфинктеров, пола, возраста, массы тела и роста и составляет в среднем 3—4 см. В заднепроходном канале хорошо выражены продольные складки слизистой оболочки — заднепроходные, или морганиевы, столбы, columnae anales, разделенные заднепроходными синусами, sinus anales, число которых колеблется от 5 до 13, а глубина чаще равна 3—4 мм. Снизу синусы ограничены полулунными заднепроходными заслонками, valvulae anales , расположенными на 1,5—2 см выше анального отверстия и образующими гребенчатую линию, linea pectinata. На границе с кожей определяется заднепроходно-кожная линия, linea anocutanea. Спереди от анального канала располагаются bulbus penis, задний край мочеполовой диафрагмы и центр промежности, сзади — копчик и связывающий его со стенкой канала corpus anococcygeum (lig. anococcygeum). По бокам от анального канала располагаются седалищно-анальные ямки, а в них — жировая клетчатка, corpus adi-posum fossae ischioanalis.
Кровоснабжение заднепроходного канала осуществляется двумя-тремя нижними прямокишечными артериями, аа. rectales inferiores, с каждой стороны, которые проходят через клетчатку седалищно-анальных ямок во фронтальной плоскости от внутренней поверхности седалищных бугров до наружного сфинктера. Венозная кровь оттекает от заднепроходного канала по венам, которые начинаются от подкожного, подслизистого и подфасциального венозных сплетений. От него кровь по vv. rectales inferiores оттекает в vv. pudendae internae. Далее кровь оттекает уже по венам прямой кишки во внутреннюю подвздошную вену и через верхнюю прямокишечную — в нижнюю брыжеечную вену. Иннервация заднепроходного канала, наружного сфинктера и кожи вокруг анального отверстия осуществляется нижними прямокишечными нервами, nn. rectales inferiores, которые отходят от п. pudendus в canalis pudendalis и через седалищно-анальную ямку направляются к прямой кишке. В составе этих нервов имеются симпатические волокна, иннервирующие глубокую мускулатуру canalis analis, и в частности m. sphincter ani internus. Лимфоотток от подкожной лимфатической сети вокруг заднепроходного отверстия ниже valvulae anales происходит в паховые лимфатические узлы. От заднего отдела заднепроходного канала в области прикрепления m. levator ani лимфатические сосуды направляются в nodi lymphoidei pararectales.
Топография седалищно-прямокишечной ямки.
Это парные пространства, расположенные по бокам от canalis analis. Седалищно-анальная ямка имеет форму четырехсторонней пирамиды, вершиной направленной кверху. Основанием пирамиды являются слои мягких тканей промежности: кожа, подкожная жировая клетчатка и поверхностная фасция. Верхнемедиальной стенкой ямки является canalis analis и диафрагма таза, то есть нижняя поверхность m. levator ani, покрытая нижней фасцией диафрагмы таза, fascia diaphragmatis pelvis inferior. Мышца идет наклонно от боковой стенки таза сверху вниз и медиально, к m. sphincter ani externus. Между мышцей и латеральной стенкой образуется, таким образом, угол, открытый книзу. В вершине угла соединяются запирательная фасция и верхняя и нижняя фасции диафрагмы таза (m. levator ani), образуя arcus tendineus m. levator ani. Латеральную стенку образуют нижняя половина m. obturatorius internus, fascia obturatoria, и седалищный бугор. Спереди ямку ограничивает задний край глубокой поперечной мышцы промежности, сзади — часть передней поверхности большой ягодичной мышцы.
Расщепление париетальной фасции (fascia obturatoria) образует половой канал, canalis pudendalis, или канал Олькока, в котором проходит половой сосудисто-нервный пучок. A. et v. pudendae internae и п. pudendus входят в канал у малого запира-тельного отверстия и выходят из него около седалищного бугра. Отходящие от них нижние прямокишечные артерии, вены и нервы через клетчатку седалищно-анальной ямки направляются к области заднепроходного отверстия.
Седалищно-анальная ямка заполнена жировой клетчаткой, corpus adiposum fossae ischioanalis. Глубина седалищно-анальной ямки от поверхности кожи до вершины угла у взрослого составляет 5,0—7,5 см. Постепенно она уменьшается кпереди, где составляет 2,5 см. Спереди клетчатка внедряется в промежуток между m. levator ani и мочеполовой диафрагмой (глубокий мешок промежности). Сзади, под краем большой ягодичной мышцы, имеется ягодичный карман, recessus glutealis, связывающий клетчатку седалищно-аналь-ной ямки с глубоким подягодичным пространством.
Промежностный отдел прямой кишки.
Промежностный отдел находится под диафрагмой таза и представляет собой заднепроходной канал. Длина промежностного отдела примерно составляет 4 см, который заканчивается анусом.
В анальном канале имеется 8—10 постоянных продольных складок — столбиков (columnae anales) с углублениями между ними — анальными пазухами (sinus anales), которые заканчиваются полулунными складками — заслонками (valvulae anales). Слегка выступающая зигзагообразная линия из анальных заслонок носит название аноректальной, зубчатой, или гребешковой, и является границей между железистым эпителием ампулы и плоским эпителием анального канала прямой кишки. Кольцевое пространство между анальными пазухами и заднепроходным отверстием называется геморроидальной зоной (zona hemorrhoidalis).
Подслизистый слой состоит из рыхлой соединительной ткани, что способствует легкому смещению и растягиванию слизистой оболочки. Мышечная стенка имеет два слоя: внутренний — циркулярный и наружный — продольный. Первый утолщается в верхней части промежностного отдела до 5—6 мм, образуя внутренний сфинктер (m. sphincter ani int.). В области промежностной части кишки продольные мышечные волокна сплетаются с волокнами мышцы, поднимающей задний проход (m. levator ani), и частично с наружным жомом. Наружный жом (m. sphincter ani ext.), в отличие от внутреннего, состоит из произвольной мускулатуры, охватывающей промежностный отдел и замыкающей прямую кишку. Он имеет высоту около 2 см и толщину до 8 мм.
Диафрагма таза образуется мышцами, поднимающими задний проход, и копчиковой мышцей (m. coccygeus), а также покрывающими их фасциями. Парные мышцы, поднимающие задний проход, состоят в основном из подвздошно-копчиковой (m. iliococcygeus), лонно-копчиковой (m. pubococcygeus) и лонно-прямокишечной (m. puborectalis) мышц и образуют своего рода воронку, опущенную в малый таз. Края ее прикреплены к верхним отделам внутренних стенок малого таза, а внизу в центр воронки как бы всажена прямая кишка, связанная с волокнами мышцы, поднимающей задний проход.
К краям этого вытянутого книзу овала брюшинного покрова прикреплена собственная фасция прямой кишки, более плотная сзади и сравнительно менее выраженная с боков, а спереди переходящая в плотный предстательно-брюшинный апоневроз (у мужчин) или прямокишечно-влагалищный апоневроз (у женщин). Этот апоневроз легко делится на две пластинки, из которых одна одевает предстательную железу с семенными пузырьками, а другая — переднюю стенку прямой кишки; это облегчает разделение этих органов при операции.
Лимфатические сосуды и регионарные лимфатические узлы промежности.
Регионарными лимфатическими узлами для промежности являются поверхностные паховые лимфатические узлы, расположенные поверх широкой фасции бедра, и глубокие паховые лимфатические узлы, локализующиеся под ней. Выносящие сосуды, vasa efferentia , глубоких лимфатических желез паховой области направляются в полость таза вдоль a. iliaca externa , образуя вокруг нее густую сеть наружное подвздошное лимфатическое сплетение, ple xus lymphaticus iliacus externu s , куда входит 4 - 10 наружных подвздошных лимфатических желез, lymphoglandulae iliacae externae . В лимфатические сосуды и железы этого сплетения частично изливается лимфа от стенок таза и нижнего отдела брюшной стенки. Лимфатические сосуды наружного подвздошного сплетения вливаются в нижние поясничные лимфатические железы.
Хирургическая анатомия врожденных пороков наружных половых органов.
Незавершенное опущение яичка в мошонку(крипторихизм), встречается часто, особенно среди недоношенных детей. Бывает двухсторонним и односторонним. Есть два варианта: внутрибрюшинный и паховый. При осмотре одна или обе мошонки пустые, если крипторхизм паховый, то в области паха яичко можно прощупать. С возрастом, если им во время не провели лечение, такие дети жалуются на боль в паху, усиливающуюся при поднятии тяжестей, увеличении физической нагрузки. У детей иногда развивается евнухоподобный тип физического развития (оволосение по женскому типу, ожирение) за счет нарушения гормональной функции яичка. Паховый крипторхизм нужно уметь отличать от ложного влагалища.
Водянка оболочек яичка и семенного канатика .
Фимоз — невозможность обнажения головки полового члена . Только у 4 % новорожденных мальчиков крайняя плоть настолько подвижна, чтобы полностью можно было открыть головку пениса . В возрасте 6 месяцев головка полового члена открывается у 20 % мальчиков, а в возрасте 3 лет крайняя плоть хорошо смещается и позволяет обнажить головку ография пениса у 90 % мальчиков. Поэтому детям до 3-х лет не рекомендуется выполнять обрезание в связи с невозможностью обнажения головки полового члена (фимозом)
Эписпадия — порок развития уретры, характеризующийся дорсальной дистопией наружного отверстия мочеиспускательного канала, незаращением его передней стенки и расщеплением кавернозных тел полового члена.
Согласно классификации различают эписпадию полового члена — более тяжелую степень недоразвития мочеиспускательного канала, при которой расщепление уретры распространяется на весь висячий отдел. Наружное его отверстие открывается на различном уровне тыльной поверхности полового члена, начиная от венца головки и кончая корнем.
Полную — самую тяжелую форму порока. Наружное отверстие мочеиспускательного канала в виде широкой воронки располагается у корня полового члена. При этой форме имеется полное расщепление сфинктера мочевого пузыря и моча постоянно подтекает наружу. Пузырь находится в спавшемся состоянии. Больные не ощущают позывов к мочеиспусканию.
Гипоспадия. Для неё характерно изменение дистальных частей (более отдаленных от тела) мочеиспускательного канала (МИК). Клинически проявляется изменением места выхода МИК.
Классификация гипоспадии:
1.Гипоспадия полового члена:
— гипоспадия венца головки;
— окологоловчатая, околовенечная гипоспадия;
— гипоспадия ствола полового члена;
— члено-мошоночная форма гипоспадии.
2. Мошоночная гипоспадия .
3. Промежностная гипоспадия
4. «Гипоспадия без гипоспадии»
Атрезия влагалища – изолированное первичное (врожденное) или вторичное (приобретенное) сращение стенок влагалища. Клинически атрезия влагалища может проявляться гематокольпосом, гематометрой, гематосальпинксом, мукокольпосом, невозможностью половой жизни. Атрезия влагалища диагностируется в ходе гинекологического обследования, зондирования влагалища, УЗИ и МРТ малого таза. Лечение атрезии влагалища исключительно оперативное - опорожнение гематокольпоса и пластика полноценного влагалища. Осложнениями патологии могут стать развитие восходящей инфекции, перитонит, сепсис, повторное сращение стенок влагалища.
Читайте также:
