Тораколюмбальная дискэктомия. Эндоскопическая дискэктомия заднебоковым доступом.
Добавил пользователь Skiper Обновлено: 29.01.2026
Патологии дисков в грудопоясничном отделе позвоночника – являются наиболее частой причиной вызывающей неврологическую дисфункцию у собак. Первая продиагносцированная межпозвонковая грыжа диска у собак – 1881 год. Когда Jonson обнаружил эту патологию у таксы. (цит по Hansen H.J. “A pathological-anatomical interpretation of disc degeneration in dogs” Acta Orthop Scand , 1951, v20, N 280)
В целом, вне зависимости от пород, грыжи диска встречаются в среднем в 0,25% от всех патологий у собак. В то же время среди такс эта патология встречается, в большой или меньшей степени, у каждой четвертой собаки( у 24%)(Hoerlein B.F. “Canine neurology” 2nd ed 1971).
Наиболее часто грыжи межпозвонковых дисков происходят в возрасте 3 – 6 лет. Больше 50 % всех случаев, у хондродистрофоидных пород, отмечают на уровне Th12/Th13 и Th13/L1 (Sharp N.J.H. , Wheeler S.J., 2005)
Существуют различные методы лечения данной патологии: консервативный метод, фенестрация, декомпрессия, а также их комбинации. Наиболее целесообразно, на мой взгляд, использовать одновременно декомпрессию с парциальной дискэктомией и консервативный метод. Есть менее распространенные методы лечения грыж диска используемые в основном за границей: введение папаина в межпозвонковый диск, перкутанная дискэктомия, пункционная лазерная дискэктомия, внутридисковая электротермальная терапия и т.д. Среди методов декомпрессии спинного мозга выделяют – ламинэктомию (удаление дужки позвонка с остистым отростком), гемиламинэктомия (удаление половины дужки), педикулоэктомия (удаление ножки дужки) и минигемиламинэктомию.
Данные методы отличаются друг от друга степенью резекции дужки позвонка. Минигемиламинэктомия представляет собой модифицированный вариант гемиламинэктомии, заключающаяся в увеличении размеров межпозвонкового отверстия, только в пределах 2 соседних позвонков, чем отличается от гемиламинэктомии, которую можно осуществлять на 3 и более позвонков.
Материал и методы
Гемиламинэктомия была проведена более чем у 50 такс. Гемиламинэктомия через мини доступ была проведена у 7 животных – такс, с грыжей диска на уровне от Th12 до L 2. Диагностировали грыжу по МРТ, КТ или миелографии в вентро-дорсальной и латеральной проекции. Для проведения минигемиламинэктомии, в настоящее время, на мой взгляд, более оптимально применять миелографию по сравнению с КТ и МРТ. Так как провести предоперационную миелографию с установкой маркера, для точной ориентировки при операции можно практически в любой клинике без последующей длительной транспортировки как в большинстве случаев бывает с томографией. Необходимо отметить, что для точного проведения гемиламинэктомии следует устанавливать какой-либо рентген-позитивный маркер (например, бельевую цапку) перед рентгенографией, для ориентировки во время операции. В этом случае миелография проводится непосредственно перед операцией. Это снижает вероятность ошибки в доступе к тем или иным позвонкам.
После миелографии забривалась шерсть над местом повреждения, этот участок обрабатывается антисептическим раствором. Цапка устанавливалась со смещением на 1-2 промежутка или краниально или каудально с жесткой фиксацией между остистыми отростками на уже выбритый участок. Проводилась еще одна рентгенография в латеральной проекции с маркером(цапкой).
В случае проведения гемиламиноэктомии кожа рассекается на 1-2 позвонка краниальней и на 1-2 позвонка каудальньней области повреждения. Затем коагулятором на таком же протяжении рассекали фасции. Тупо препарировали длиннейшие и многораздельные мышцы. Скелетировали - остистые отростки со стороны проведения гемиламиноэктомии(отсепаровывая распатором многораздельные мышцы), дужку позвонка, суставные отростки, ножки дужки, поперечные или поперечно-реберные отростки.
Выделяя суставные отростки необходимо разрезать мышцы как можно ближе к суставу, так как у многих животных дорсальная ветвь поясничных артерий проходит непосредственно перед суставом. При скелетировании добавочных отростков (proc accessory) следует пересекать сухожилие длиннейших мышц также как можно ближе к отростку, т. к. вентральнее него единым пучком будет располагаться спинальная артерия, вена и нерв. В краниальный и каудальный участок раны, как правило устанавливались расширители Гельпи. Кровотечение останавливали коагулятором, а также тугой тампонадой с 3% перекисью водорода или теплым физиологически раствором. Дужку удаляли или высокоскоростным бором или, что чаще ламиноэктомом (кусачки Керрисона) и кусачками Янсена.
При этом не допускается надавливания на спинной мозг. После удаления дужки проводили ревизию спинно-мозгового канала, при необходимости расширяя костный дефект. Из спиномозгового канала удаляли детрит, фрагменты диска, не задевая при этом проходящее по дну позво¬ночного канала венозное сплетение. Гемостаз осуществляли гемостатическими губками, марлевыми полосками смоченными аминокапроновой кислотой, холодным физиологическим р-ром(оказывающим также антигипоксическое действие). На заключительном этапе, для предотвращения формирования цикатриказационного рубца, обнаженный спин¬ной мозг закрывали свободным лоскутом подкожной жировой клетчатки (не толще 5 мм). Рана ушивалась послойно.
Техника проведения гемиламиноэктомии через минидоступ аналогична гемиламиноэктомии. Однако есть ряд особенностей. При проведении гемиламинэктомии через мини доступ разрез кожи производился, как правило, на протяжении 3 позвонков, т.е. непосредстенно над областью оперативного вмешательства. В связи с этим отмечали большую скорость проведения операции. На проведение гемиламиноэктомии требовалось в среднем около 1 часа, при проведении гемиламиноэктомии через мини доступ около 30-40 минут, что соответственно, приводило к снижению суммарного количества нейролептиков необходимых для поддержания анестезии. В послеоперационный период отмечалось меньшая болевая реакция по сравнению с обычной гемиламиноэктомией, что позволяет снизить количество анальгетиков в послеоперационный период.
Из недостатков данной модификации следует обратить внимание на меньший угол обзора при операции .
Таким образом, основное отличие в проведении минигемиламиноэктомии состоит в том, что она проводится через меньший доступ. Такой тип операции особенно, следует рекомендовать при операциях по поводу грыж по типу Hansen II (у крупных пород собак). Такой тип грыж как правило сопровождается небольшим отеком спинного мозга. Это обуславливает более короткий период реабилитации, меньшее время необходимое для операции, тем самым снижая операционный риск.
Литература:
1. Hansen H.J. “A pathological-anatomical interpretation of disc degeneration in dogs” Acta Orthop Scand , 1951, v20, N 280
2. Sharp N.J.H, Wheeler S.J. Small Animal Spinal Disorders , 2-nd edition, Elsevier, 379pp, 2005.
3. LEVINE J. M., LEVINE G. J., JOHNSON S. I., Evaluation of the Success of Medical Management for Presumptive Thoracolumbar Intervertebral Disk Herniation in Dogs Veterinary Surgery 36:482–491, 2007
Summary
Kozlov N.A. Surgical treatment of disc herniation - hemilaminectomy through miniaccess at dogs. Moscow State Academy of Veterinary Medicine and Biotechnology named after K.I. Skryabin, Department of Vet Surgery In the article - the questions of surgical methods of decompression spinal cord in the case of disk herniation.
Дискэктомия
Дискэктомия — это оперативное вмешательство на позвоночнике, которое заключается в частичном или полном удалении межпозвоночного диска. В 95% случае проводится именно полное удаление, потому как при частичном часто возникает осложнение — рецидив межпозвоночной грыжи.
Существует несколько разновидностей данной операции. Основные из них следующие:
Показания к проведению дискэктомии
Все оперативные вмешательства на позвоночнике проводятся в том случае, когда консервативная терапия была не эффективна или эффект от нее был кратковременным. Для дискэктомии характерны следующие показания:
Выраженный болевой синдром при межпозвоночной грыже, длительность которого превышает 1,5 месяца (в случае адекватной консервативной терапии)
Сдавление межпозвоночной грыжей спинного мозга
Сдавление межпозвоночной грыжей корешков спинного мозга с развитие характерных неврологических симптомов (нарушение мочеиспускания, парез или паралич, нарушения кожной чувствительности и пр.)
Обызвествление грыжи межпозвоночного диска (отложение на ее поверхности солей кальция)
Межпозвоночная грыжа крупных размеров (исключение составляют эндоскопические микродискэктомии, которые проводятся при грыже не более 0,6 мм)
Грыжа межпозвоночного диска в сочетании с сужением (стенозом канала позвоночника)
Противопоказания к проведению дискэктомии
Несмотря на то, что данная операция относительно простая и не длительная, она все равно имеет определенные противопоказания. К основным из них относятся:
Нарушение свертываемости крови
Воспалительные или инфекционные заболевания на момент планируемой операции и период в 2 недели после них
Сердечная недостаточность в стадии декомпенсации
Дыхательная недостаточность в стадии декомпенсации
Сахарный диабет в стадии декомпенсации
Наличие положительных результатов от консервативного лечения
Для эндоскопической микродискэктомии характерны немного другие противопоказания:
Межпозвоночная грыжа крупного размера (более 0,6 мм)
Стеноз (сужение) спинномозгового канала (как по причине грыжи, так и по другим причинам)
Перенесенные ранее любые операции на позвоночнике
Ход операции
Для проведения классической дискэктомии и микродискэктомии пациенту делают общий наркоз. В первом случае доступ к позвоночнику зависит от расположения межпозвоночной грыжи. При поражении шейного отдела — это передний или боковой доступ, в грудном отделе — заднебоковой, а при поражении поясничного отдела — задний доступ. Врач рассекает кожу длинной около 10 см, раздвигает специальным инструментом мышцы. При необходимости производится удаление фрагмента дужки у позвонка (ламинэктомия). Далее врач удаляет пораженный межпозвоночный диск и послойно ушивает рану.
При необходимости производится пластика диска специальными трансплантатами (фрагмент из гребня подвздошной кости или искусственный подвижный протез).
Длительность операции занимает не более 2 часов. После чего пациент должен в течение суток лежать на спине. Спустя 3 недели разрешается сидеть, заниматься легкой физической нагрузкой и поднимать вес более 4−5 кг. Еще 1−2 месяца следует носить специальный поддерживающий корсет.
При операции микродискэктомия разрез тканей меньше — до 3 см. инструменты в этом случае также применяются другие, более маленькие. Раздвигаются мышцы и обнажается позвоночник. Подводится специальный микроскоп, из операционного поля отодвигается корешок спинномозгового нерва, при необходимости для улучшения обзора производится разрез (или так называемое «выкусывание») желтой связки. Таким образом открывается доступ к спинномозговому каналу. Производится удаление межпозвоночного диска, который выступает грыжей, и рана послойно ушивается.
Длительность операции не более 1,5 часов. Реабилитация намного проще, чем при классической дискэктомии — после того, как пациент выходит из наркоза, разрешено вставать. В течение первой недели после операции под наблюдением врача постепенно увеличивается нагрузка на позвоночник. Первый месяц после операции запрещено совершать резкие движения, поднимать чрезмерно тяжелые грузы и водить автомобиль.
В случае эндоскопической техники удаления грыжи диска наркоз делают местный. Разрез кожи производится не более 2,5 см (чаще всего менее 1 см). Между дужками позвонков вводится специальная трубочка с камерой на конце. Ход операции врач наблюдает на специальном мониторе. Производится удаление части дужки у позвонка и удаляется грыжевое образование. Далее приборы убирают и рану послойно ушивают. Длительность операции занимает 10−30 минут. После чего пациент может идти домой. В течение 3 недель ограничиваются нагрузки на позвоночник и резкие движения.
Возможные осложнения после дискэктомии
После проведения любой из разновидностей дискэктомии возможно развитие некоторых осложнений. К основным из них относятся:
Повторное возникновение грыжи в соседних межпозвоночных дисках
Кровотечение из поврежденного сосуда
Тромбоз на глубоких венах ног
Нарушение чувствительности кожи и внутренних органов из-за повреждения нервных окончаний
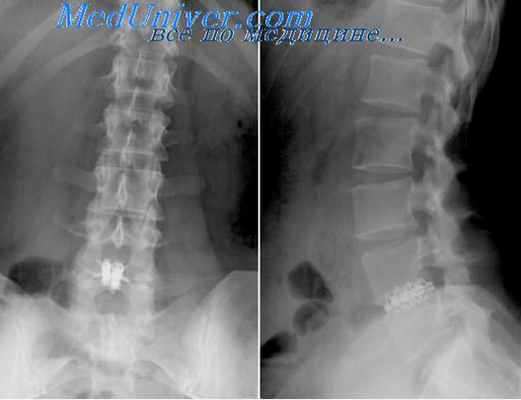
Тораколюмбальная дискэктомия. Эндоскопическая дискэктомия заднебоковым доступом.
Тораколюмбальная дискэктомия. Эндоскопическая дискэктомия заднебоковым доступом.
Проведение эндоскопической нуклео- и дискэктомии на уровне Th12/L1 требует комбинированного доступа. Как правило, она выполняется с использованием правостороннего торакоскопического и эндоскопического забрюшинного доступа с баллонной дилатацией.
Подобные операции выполняются значительно реже, чем другие эндоскопические вмешательства на позвоночнике. Поэтому показания и противопоказания к их проведению в настоящее время четко не определены.
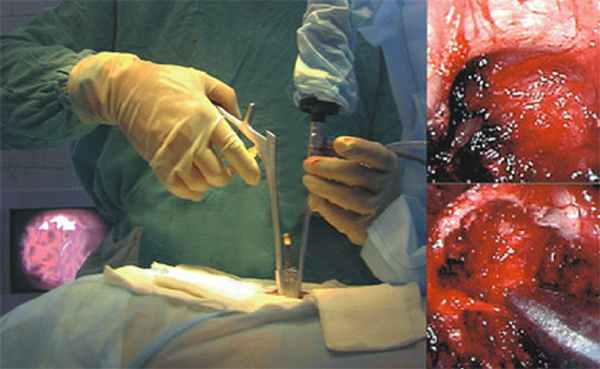
Больного укладывают на левый бок, с выдвинутым валиком, по подмышечной линии кпереди от двенадцатого ребра хирург выполняет кожный разрез длиной один сантиметр. С помощью оптического порта Visiport и пальца хирург формируется забрюшинная полость.
Описываемый Visiport состоит из тубуса троакара, в который установлено устройство с прозрачным торцом в виде сферы, имеющим прорезь. В имеющуюся прорезь, во время нажатия курка Visiport, выходит лезвие полукруглой формы на один миллиметр вперед. После вставления в порт Visiport обычный десяти миллиметровый телескоп обычной видеокамеры, хирург имеет возможность наблюдать на экране монитора ткани. Чаще всего именно в ткани упирается камера монитора.
Путем последовательных нажатий на курок хирург последовательно раздвигает и разъединяет ткани. Последовательно хирург проходит все слои, при этом стараясь не задеть сосуды видимые на экране, что является неплохой методикой профилактики кровотечения. По мере завершения полости необходимых размеров сердцевина порта Visiport извлекается, при этом телескоп оставляется в тубусе троакара.
Кроме этого, для создания полости в забрюшинном пространстве могут применяться баллонные диссекторы-дилататоры.
После создания достаточной полости в забрюшинном пространстве производится идентификация анатомических структур и под контролем зрения вводятся три дополнительных порта:
• 5 миллиметровый - под 12 ребром по задней подмышечной линии;
• 12 миллиметровый - на боковой границе спиналъных мышц, ниже предыдущих троакаров;
• при необходимости вводится трансдиафрагмальный 12 миллиметровый троакар по средней подмышечной линии в 10-м межреберьи.
После рассечения диафрагмы вводится последний рабочий троакар, который после визуализации и рентгенконтроля уровня операции обеспечивает прямой доступ к межпозвоночному пространству. После выполнения дискэктомии дефект диафрагмы ушивается.
Эндоскопическая дискэктомия заднебоковым доступом
Прототипом современной технологии выполнения эндоскопической нуклео- и дискэктомии заднебоковым доступом является методика перкутанной дискэктомии, разработанная и внедренная в клиническую медицину японским исследователем S.Hijikata в 1975 г.
Благодаря использованию высококачественной современной светооптической аппаратуры, эндоскопическая дискэктомия на поясничном отделе позвоночника во многих клиниках мира зарекомендовала себя как эффективная, безопасная и экономически выгодная операция. Обеспечивая надежную декомпрессию нервных и сосудистых структур спинного мозга, не уступающую по эффективности традиционным вмешательствам, она обладает всеми положительными сторонами, которые присущи минимально инвазивным методикам.
Проведение эндоскопической нуклео- и дискэктомии на поясничном отделе позвоночника показано большинству пациентам, которые являются кандидатами на открытые оперативные вмешательства. В настоящее время эта методика, в основном, применяется у больных с протрузиями межпозвоночных дисков и сублигаментозными грыжами без разрыва задней продольной связки.
Именно проведение декомпрессии в заднебоковой поверхности межпозвоночного диска, вдали от спинномозгового канала дает этой методике существенные преимущества, сводя до минимума послеоперационный спаечный процесс и уменьшая возможность рецидива грыжи.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микрохирургические операции по удалению грыж дисков всех отделов позвоночника
Подавляющее большинство взрослого населения периодически испытывает боли в позвоночнике. При тяжелых формах остеохондроза развивается сдавление одного или нескольких корешков спинномозговых нервов грыжей диска. В этом случае у пациента развиваются боли «полосой» по всей руке или ноге, нарушается чувствительность, может снижаться сила в определенных мышцах. Вначале проводится консервативное лечение у невролога. При неэффективности лечения в течении 1–2 месяцев показано хирургическое лечение — удаление грыжи диска. Срочно необходимо делать операцию при развитии грубой слабости в конечностях и нарушении мочеиспускания.
Во всем мире и в нашей клинике используются следующие методики удаления грыж дисков:
1. Микрохирургическая дискэктомия
2. Эндоскопическая дискэктомия
3. Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом.
Микрохирургическая дискэктомия — операция проводится со спины через небольшой разрез. Под операционным микроскопом удаляется грыжа диска и освобождается сдавленный корешок. Затем производится ушивание раны.
Клинический пример экстрафораминальной грыжи на уровне L4-5 справа.
МРТ — контроль после микрохирургической дискэктомии – грыжа удалена, корешки освобождены от сдавления.
Эндоскопическая дискэктомия (методика Easy Go) — операция так же проводится со спины. Разрез кожи несколько меньше, мышцы не рассекаются, а раздвигаются специальными дилятаторами. Устанавливается специальный тубус с эндоскопом и проводится удаление грыжи диска. Принципиальных отличий в удалении грыжи диска между микрохирургическим и эндоскопическим методом нет. Послеоперационное ведение схожее. Но эндоскопия менее травматична для для мягких тканей и мышц, позволяет более полноценно обследовать область диска, корешка и дурального мешка(«заглянуть за угол»).
После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Ограничиваются наклоны вперед, натуживание, подъем тяжести до месяца со дня операции. Нетрудоспособность для лиц не физического труда около месяца, физического около 2 месяцев.
Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом — операция проводится со стороны живота. После разреза кожи 5–7 см, осуществляется забрюшинный доступ к телам позвонков. Удаляется полностью диск и грыжа диска. Устанавливается имплантат и проводится ушивание раны. Активизация пациента на следующий день, ношение корсета около 2-х месяцев. Сроки нетрудоспособности от 3-х до 6 месяцев.
Фораминальная грыжа диска L5 – S1 до операции.
МРТ – контроль после удаления грыжи диска и спондилодеза имплантатом пористого никелида титана.
Преимуществом данных операций является радикальность – полностью удаляется диск, не бывает рецидивов, нестабильности, меньше рубцово — спаечный процесс в позвоночном канале.
При удалении грыжи шейного отдела разрез проводится по передней поверхности шеи. Удаляется диск, грыжа диска, освобождается от сдавления корешки и спинной мозг. Операция заканчивается установкой имплантата. После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Срок нетрудоспособности около 2–3 месяцев.
Эндоскопическое удаление грыж межпозвонковых дисков
В эпоху тотального остеохондроза у населения (который с каждым годом все «молодеет») и гиподинамии (который приводит к ухудшению осевого удержания позвоночника), повышенной массы тела (увеличивает нагрузку на позвоночник) – одним из самых частых осложнений, является грыжа межпозвонкового диска, которая выпячиваясь в спинномозговой канал и вызывая компрессию спинного мозга или корешка, часто требует оперативного лечения.
Конечно же перед тем, как принять решение о хирургическом удалении грыжи, большинство людей проходят всевозможные виды консервативного лечения. И стоит отметить, что «золотым стандартом» можно считать срок консервативного лечения 1 месяц, повторюсь если через 1 месяц «интенсивной» консервативной терапии нет эффекта, то необходимо рассматривать вопрос о проведении оперативного лечения.
Месячный срок консервативного лечения – это некий «условный» промежуток, т.к. во всех медицинских случаях все решается индивидуально у каждого пациента (иногда лечение возможно только оперативным путем), но начинается все, как правило с медикаментозного лечения. Определенному количеству пациентов удается снять боль и вернуться к нормальной жизни, но иногда опять возникают рецидивы. Многие обращаются за помощью к мануальным терапевтам. А вот тут как повезет. Одним помогает, по крайней мере на время, у других состояние ухудшается. Все зависит от компетентности врача и от особенностей организма. Кто особенно хочет выздороветь без операции и имеет неплохую материальную базу, экспериментирует с пиявками, гомеопатией, иглоукалыванием. Пройдя все этапы лечения и не получив результата, начинает задумываться об операции, которую ему, предлагал нейрохирург на начальном этапе лечения. Часто можно встретить мнения, что на операцию только тогда, когда уже будет совсем невмоготу (особенно это касается специалистов, которые предлагают услуги по альтернативному лечению грыжи). Нужно ли ждать, когда начнутся тазовые расстройства или парез конечностей? Ведь эти процессы не всегда обратимы. И стоит ли терпеть боль на протяжении многих месяцев? Думаю этого делать не стоит!
А вот к огда принято решение идти на операцию, пациент начинает искать, где и каким способом можно провести удаление межпозвонковой грыжи и какой метод лучше выбрать . Чаще вид операции целиком зависит от решения нейрох и рурга , так как только лечащий врач может определить показания и виду операции, в зависимости от локализации и вида межпозвоночных грыж.
На проведении типичных дискэктомий (удаление межпозвонковой грыжи, диска) не буду останавливаться, хочу рассказать о проведении эндоскопических операциях направленной на удаления межпозвонковых грыж.
Направление относительно новое, думаю перспективное, т.к. используя эндоскопическую технику как визуально –ассистирующего помощника – можно добиться уменьшения разреза, минимизировать травматизацию, улучшить визуализацию в зоне оперативного удаления, уменьшить количество послеоперационных осложнений, снизить время пребывания пациента на больничной койке, что в свою очередь позволит обеспечить более быструю реабилитацию и возобновление прежней трудовой деятельности. Теперь о операции:
Эндоскопическое удаление грыжи является эффективным методом хирургического лечения. Операция проводиться под общим наркозом с применением эндоскопа и специального эндоскопического инструментария.
ENDOSPINE по Dr.Destandau
Планирование операции и ее основные этапы
Планирование кожного разреза
Введение операционного тубуса
Косметический шов на 1 сутки после операции
(снимки взяты из свободных источников интернет).
При эндоскопической дискэктомии не наблюдается повреждения мышц спины и связок позвоночника, так как введение узкого эндоскопа (диаметр которого не превышает 7 мм) осуществляется через естественные свободные промежутки, имеющиеся между телами позвонков, без выполнения традиционного хирургического разреза. Осложнения после эндоскопической дискэктомии наблюдаются крайне редко. Выписка пациента из стационара обычно возможна на следующий день после операции. В течение первых дней послеоперационного периода пациенту рекомендуется ношение корсета, который поддерживает позвоночник. Через две недели после операции можно начать занятия плаванием. Полное восстановление работоспособности происходит в течение 5 – 6 недель.
К сожалению не все виды межпозвонковых грыж могут быть удалены данным способом, поэтому показания к проведению эндоскопического удаления межпозвонковых грыжах решает нейрохирург, учитывая все клинико -визуализационные особенности .
К противопоказаниям проведения эндоскопической нуклео- и дискэктомии заднебоковым доступом являются:
Читайте также:
