Торакоскопия
Добавил пользователь Cypher Обновлено: 27.01.2026
Российская медицинская академия последипломного образования, Москва, Россия
Клиническая больница №1 «Медси», Москва, Россия
ФГБУ «Лечебно-реабилитационный центр» Минздрава России, Москва, Россия
Торакоскопические резекции легкого при метастатическом поражении без установки плеврального дренажа: начальный опыт
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2018;(4): 68‑70
Российская медицинская академия последипломного образования, Москва, Россия
Статья посвящена проспективному исследованию возможности бездренажного ведения пациентов после торакоскопической резекции легких при метастатическом поражении. Материал и методы. Группа пациентов состояла из 10 человек. Средний возраст больных 53,8 года. У большинства пациентов имелось солитарное поражение легкого, расположенное на расстоянии до 3 см от висцеральной плевры. Хирургическое лечение выполняли по стандартной методике — проводили аппаратную атипичную резекцию опухоли легкого в пределах здоровых тканей. Дренировали плевральную полость дренажем 24 Fr. Под контролем зрения расправляли легкое. После послойного ушивания троакарных вколов эвакуировали остаточный воздух с помощью активной аспирации и удаляли дренаж. Рентгенологический контроль органов грудной клетки выполняли через 2 ч и в 1-е сутки после операции. Результаты. Применение методики было успешным у всех 10 пациентов. Продолжительность операции составила в среднем 52 мин. Кровопотеря у всех пациентов отсутствовала. При рентгенологическом исследовании в первые часы и в 1-е сутки послеоперационного периода пневмо- и/или гидроторакса не было ни у одного пациента. Средний срок послеоперационного пребывания пациентов в стационаре составил 3 сут (медиана 2 сут). Случаев повторной госпитализации не было.
Российская медицинская академия последипломного образования, Москва, Россия
Клиническая больница №1 «Медси», Москва, Россия
ФГБУ «Лечебно-реабилитационный центр» Минздрава России, Москва, Россия
Торакоскопические резекционные операции при метастатическом поражении легких являются рутинными в торакальной онкохирургии. По данным некоторых авторов, подобные операции составляют 50—60% общего числа хирургических вмешательств в специализированных отделениях. До 70% из них — это органосохраняющие, экономные (атипичные) резекции легких [1, 2].
Многочисленные исследования, посвященные сравнению результатов открытых и эндоскопических операций, показали преимущества видеоассистированных торакоскопических (ВАТС) вмешательств: безопасность, небольшое число послеоперационных осложнений и хороший косметический эффект [4]. В то же время, несмотря на меньшую травматичность торакоскопических резекций легкого по сравнению со стандартными вмешательствами, необходимость дренирования плевральной полости как завершающего этапа операции редко оспаривается торакальными хирургами.
В последние годы многие аспекты периоперационного ведения пациентов подвергаются переосмыслению в рамках концепции ранней послеоперационной реабилитации, которая основана на внедрении так называемых стандартизированных протоколов ускоренного восстановления (ПУВ, «фаст-трэк») [3]. Одним из ключевых положений ПУВ является переход от рутинного к индивидуализированному применению катетеров, зондов, дренажей. После знакомства с результатами ретроспективного исследования, опубликованными коллективом авторов под руководством A. Watanabe в 2004 г. [8], мы решили иначе взглянуть на необходимость дренирования плевральной полости после небольших по объему резекционных операций на легких. Авторы исследования не обнаружили значимой разницы в частоте раннего и позднего пневмоторакса, в степени болевого синдрома и послеоперационном койко-дне при установке и без установки плеврального дренажа после ВАТС-клиновидной резекции легкого в двух клинически равнозначных группах, в которых было 34 и 42 пациента соответственно. Схожие результаты, но уже в проспективном рандомизированном контролируемом исследовании получили H. Luckraz и соавт. в 2007 г. [6]. По их данным, клинически значимых осложнений не было в группе из 30 пациентов, которым не устанавливали дренаж в плевральную полость после резекции легкого с целью биопсии, однако в этих наблюдениях достигли уменьшения длительности послеоперационного пребывания в клинике.
С учетом того, что объем резецируемой паренхимы легкого при клиновидной резекции или биопсии нередко сопоставим с объемом препарата при резекции по поводу метастатического поражения легкого, объектом нашего исследования явилась именно эта группа пациентов.
Материал и методы
В наше проспективное исследование были включены 10 пациентов (3 мужчин и 7 женщин) с солитарными или единичными метастазами в легкие. Возраст больных от 32 до 73 лет (в среднем 53,8 года).
У 2 пациентов было по 2 метастатических очага в оперируемом легком, у остальных отмечено солитарное метастатическое поражение легкого. У всех пациентов, по данным КТ, очаги располагались на периферии ткани легкого на расстоянии не более 3 см от висцеральной плевры. В качестве контрольной группы мы отобрали из нашей проспективно заполняемой базы данных 10 пациентов с метастатическим поражением легких, у которых послеоперационный период сопровождался дренированием и активной аспирацией плевральной полости.
Предоперационное обследование всех пациентов включало наряду с лабораторными и функциональными тестами МСКТ органов грудной клетки.
Методика проведения операций также была стандартизирована. Все операции проведены на фоне селективной (однолегочной) вентиляции легких. Положение пациента на здоровом боку с подложенным ретракционным валиком, рука со стороны операции отводится на подставке к голове. Используем два монитора, расположенных друг против друга по обеим сторонам от пациента. Перед разрезом кожи проводим инфильтрационную анестезию в местах установки торакопортов 0,5% раствором ропивакаина с целью снижения послеоперационной боли и более эффективной реабилитации пациентов.
Первый порт устанавливаем по передней подмышечной линии в пятом межреберье, еще два порта — под контролем зрения в седьмом межреберье по средней и в шестом межреберье по задней подмышечным линиям. После ревизии органов грудной клетки выполняем аппаратную резекцию легкого с патологическим образованием в пределах здоровых тканей и удаление препарата из плевральной полости в контейнере. Необходимым этапом для оценки герметичности механического шва мы считаем заполнение плевральной полости стерильным физиологическим раствором и проведение вентиляционной (воздушной) пробы. После санации в плевральную полость до ее купола через задний троакарный вкол устанавливаем дренажную трубку диаметром 24 Fr (8 мм). Под визуальным контролем проводим расправление легкого, после чего торакоскоп удаляем, а передний и средний троакарные вколы послойно ушиваем. Остаточный воздух из плевральной полости эвакуирует хирург с помощью активной аспирации. Анестезиолог продолжает вентиляцию до достижения нормативных показателей дыхательного объема и давления на вдохе, что предупреждает развитие ателектазов. После достижения герметичности и при полном отсутствии сброса воздуха удаляем ранее установленный дренаж с последующим ушиванием троакарного вкола и окончательным созданием герметичности плевральной полости. Пациента экстубируют на операционном столе и переводят в палату пробуждения.
Обзорную рентгенографию органов грудной клетки в вертикальном положении больного выполняем через 2 ч после операции и на следующие сутки.
Результаты
Применение методики послеоперационного ведения без дренажа было успешным у всех 10 пациентов. Интраоперационно дополнительного укрепления механического шва не потребовалось ни в одном наблюдении. Мы отметили незначительное увеличение длительности операции, обусловленное необходимостью эвакуации остаточного воздуха. В среднем продолжительность операции составила 52 мин. Кровопотеря у всех пациентов отсутствовала.
При рентгенологическом исследовании в первые часы и в 1-е сутки послеоперационного периода мы не отметили пневмо- и/или гидроторакса ни у одного пациента. Послеоперационных осложнений со стороны других органов и систем не было отмечено. Только у одного пациента боль в области операции потребовала введения трамадола. Средний срок послеоперационного пребывания пациентов в стационаре составил 3 сут (медиана 2 сут). Течение послеоперационного периода после выписки прослежено у всех пациентов, случаев повторной госпитализации не было.
Современный уровень развития хирургии и анестезиологии позволяет по-новому взглянуть на многие устоявшиеся догмы периоперационного ведения пациентов. Анализируя статьи отечественных и зарубежных авторов, посвященных применению ПУВ в различных областях хирургии, стоит отметить, что в торакальной хирургии широко обсуждается возможность проведения резекционных операций на легких без значимой подготовки в день госпитализации с ранним переводом пациентов на амбулаторное ведение [5]. По данным M. Gosh-Gastidar и соавт. [7], выполнение диагностической медиастиноскопии, ВАТС-биопсии легкого и ВАТС-плевродеза без установки дренажа оказалось успешным у 84 из 90 пациентов в рамках стационара одного дня. Шесть пациентов были позднее госпитализированы в разные сроки в связи с отклонениями от гладкого течения послеоперационного периода.
Полученный нами опыт позволяет задуматься о возможности контролируемых сравнительных исследований, посвященных оценке результатов бездренажного ведения пациентов после резекции легкого небольшого объема. Преимуществами этой методики мы считаем возможность проводить более раннюю активизацию и реабилитацию пациентов в связи с уменьшением выраженности послеоперационного болевого синдрома. Потенциально использование этой методики способно не только повысить удовлетворенность пациента проведенной операцией, но и сократить длительность пребывания в стационаре до 1 дня. Окончательный ответ на вопрос о показаниях к применению такого метода, его безопасности и эффективности могут дать лишь хорошо спланированные многоцентровые рандомизированные исследования.
Торакоскопия
Торакоскопия – это обследование плевральной полости пациента с помощью гибкого эндоскопа с подсветкой и миниатюрной камерой. Для этого в стенке грудной клетки делается небольшой прокол, через который внутрь вводится торакоскоп. В ходе процедуры врач оценивает состояние легких и перикарда, а также других локализованных в плевральной полости внутренних органов.
Ценность торакоскопии заключается в том, что она может проводиться как в целях диагностики, так и для лечения пациента. В ходе этого малоинвазивного вмешательства можно эвакуировать избыток жидкости из плевральной полости, а также удалить из легких воздушные пузырьки и кисты.
Когда показано проведение торакоскопии?
Эндоскопическое исследование плевральной полости позволяет выявить различные патологии плевры, произвести биопсию тканей для их дальнейшего изучения в лаборатории, а также произвести нетипичную краевую резекцию легкого, обеспечить отток патологической жидкости и удалить пузырьки воздуха и кисты с жидким содержимым из легких.
Чаще всего торакоскопия проводится в следующих случаях:
- выявление у пациента плеврита неясной этиологии. В ряде случаев это заболевание развивается у пациентов с туберкулезом, а также злокачественными новообразованиями плевры. Эндоскопическое исследование в этом случае проводится для биопсии ткани, которая даст возможность поставить точный диагноз;
- повреждений грудной клетки – в частности, проникающих ранений. Торатоскопия поможет определить, повреждены ли органы, локализованные в плевральной полости;
- при подозрении на рак легких тораптоскопия в обязательном порядке предусматривает биопсию лимфоузлов, расположенных в области грудной клетки;
- при наличии у пациента доброкачественных опухолей, локализованных в средних отделах грудной полости;
- при увеличении внутригрудных лимфоузлов и т.д.
Преимущества торакоскопии перед торакотомией
В современной торакальной хирургии торакоскопия нередко применяется как альтернатива хирургическому вскрытию грудной клетки – торакотомии. При этом эндоскопическое исследование переносится гораздо легче и имеет множество других преимуществ:
- гораздо менее травматично и болезненно, чем хирургическая операция на грудной клетке;
- и сама процедура, и восстановление после нее занимает меньше времени – сроки госпитализации пациента значительно сокращаются;
- во время реабилитации после хирургического вскрытия грудной клетки не обойтись без применения сильнейших обезболивающих. После торакоскопии их требуется в разы меньше, а в ряде случаев можно обойтись совсем без их использования;
- во время эндоскопического исследования плевральной полости врач имеет возможность в десятки раз увеличивать на экране монитора «картинку» с изображением тканей плевральной полости;
- торакоскопия практически никогда не провоцирует развитие у пациента таких послеоперационных осложнений, какие нередко развиваются после торакотомии. Чаще всего это пневмонии и аритмии;
- немаловажный аргумент в пользу эндоскопического обследования – это то, что после него на теле пациента не остаются шрамы, как это бывает после торакотомии.
Как подготовиться к проведению торакоскопии
В рамках подготовки к этому малоинвазивному вмешательству пациенту необходимо сделать ЭКГ и рентгенографию грудной клетки, а также проверить кровь на свертываемость и сделать спирометрию. Это необходимо для выявления возможных противопоказаний.
Как минимум за 12 часов до начала операции воздержитесь от приема пищи. В среднем проведение торатоскопии занимает около 1,5 часов. Если восстановление проходит нормально, то на 4-5 день после этого малоинвазивного вмешательства пациента обычно выписывают из стационара.
Торакоскопия. Показания, подготовка и противопоказания
В последние десятилетия в медицинской практике получили широкое распространение эндоскопические и лапароскопические методы, которые по сей день остаются одним из наиболее перспективных векторов развития хирургии, в том числе торакальной (хирургия органов грудной клетки). Данное направление основано на применении высокотехнологичного инструментария, оснащенного оптико-волоконной и микропроцессорной «начинкой», а также управляемыми дистанционно механизмами гибкого поворота дистальной части, манипуляторами, боксами и дюзами для доставки лекарственных средств непосредственно в пораженную зону. Такого рода устройства представляют собой жесткую трубку либо гибкий тонкий шланг, вводимый в висцеральное пространство через значительно меньший разрез, чем потребовался бы при полномасштабной полостной операции. Соответственно, лапароскопическое и/или эндоскопическое вмешательство является малоинвазивным (минимально-травматичным) и позволяет кардинально сократить кровопотерю, повреждение здоровых тканей и риск осложнений.
Торакоскоп жесткого типа – разновидность трубчатого лапароскопа. В большинстве случаев в грудную клетку вводят (через специальные тубусы, – троакары, торакопорты) три торакоскопа, располагая их треугольником на равных расстояниях друг от друга. В зависимости от клинической задачи (диагностика, хирургические манипуляции или их сочетание) может быть использован дополнительный эндоскопический инструментарий. Все внутренние пространства и производимые действия встроенный видеочип с матрицей высокого разрешения передает на монитор(ы), что не только позволяет хирургу полностью контролировать происходящее, но и допускает прямую видеотрансляцию из операционной для удаленных аудиторий.
Торакоскопия осуществляется под общим интубационным наркозом. Размеры доступа варьируют в пределах нескольких сантиметров.
В целом, видеоторакоскопия в настоящее время становится стандартом вмешательства при ряде типичных торакально-хирургических ситуаций.
2. Показания
- диагностика этиологически неясных плевритов (воспалений легочной оболочки) и иных торакальных симптомокомплексов при неэффективности всех прочих методов исследования;
- онкозаболевания, в т.ч. вторичные метастазы в легких, и отбор биоптата для гистологического анализа при подозрении на рак;
- патология лимфатических узлов и протоков грудной клетки;
- туберкулез;
- пневмоторакс различного генеза (присутствие или скопление воздуха в легочном пространстве);
- травмы грудной клетки, в том числе открытые.
3. Подготовка и противопоказания
Подготовка
Плановая торакоскопия требует тщательного предварительного обследования (обычно назначается рентген, кардиограмма, клинический анализ крови и т.п.). Не позднее чем за 10 часов до процедуры прекращается любой прием пищи.
Противопоказания
Торакоскопия не производится при наличии клинически значимых нарушений свертываемости крови, инфарктах миокарда, мозговых инсультах и ОНМК (острое нарушение мозгового кровообращения), некоторых других сопутствующих заболеваниях и патологических состояниях.
4. Эффективность и осложнения
Эффективность
В ряде случаев торакоскопия является единственным способом установить этиопатогенетические причины и оценить состояние органов грудной клетки со стопроцентной достоверностью.
Осложнения
На сегодняшний день какие бы то ни было осложнения или побочные эффекты торакоскопии встречаются редко, – учитывая изначальную малоинвазивность процедуры, развитую методологию, отработанную мировой хирургической практикой, а также технологическое качество и степень оперативной свободы, которыми характеризуются современных моделей торако-, лапаро- и эндоскопов. Однако ни одно хирургическое вмешательство не является абсолютно свободным от рисков. В частности, в отдельных случаях возникают достаточно массивные кровотечения, происходит интра- или постоперационное инфицирование, отмечается более или менее интенсивная резидуальная (остаточная) боль после торакоскопии. Однако такие явления не приходится считать типичными и/или широко распространенными. Квалификация специалистов в видеоторакоскопической хирургии за последние годы значительно возросла, а техническая оснащенность и подготовка персонала в лучших клиниках позволяет минимизировать любые риски.
Заболевания- Cтенозы трахеи и крупных бронхов различной этиологии (рубцовые, опухолевые,экспираторные)
- Респираторно-органные свищи (трахеопищеводный, бронхопищеводный и другие)
- Доброкачественные новообразования легких и средостения (гамартомы, невриномы,бронхогенные и энтерогенные кисты и другие)
- Эхинококкоз легких
- Хилоторакс, кисты грудного протока
- Метастатическое поражение легких
- Опухоли плевры
- Трахея
- Грудная клетка
- Средостение
- Легкие
- Бронхи
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика- Рентгенография органов грудной клетки
- МСКТ органов грудной клетки
- Сцинтиграфия легких
- ПЭТ-КТ (позитронно-эмиссионная томография)
- Бронхоскопия
- Консультация врача торакального хирурга, профессор - 10000 р.
- Рентгенография органов грудной клетки на базе ЛПУ-партнера - от 2000 р.
- МСКТ органов грудной клетки на базе ЛПУ-партнера - от 6000 р.
- Сцинтиграфия легких на базе ЛПУ-партнера - 8000 р.
- ПЭТ-КТ (позитронно-эмиссионная томография) на базе ЛПУ-партнера - от 35000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Торакоскопия
Торакоскопическая операция – это малоинвазивное видеоскопическое хирургическое вмешательство на органах грудной клетки (средостение, плевральные полости, диафрагма), выполняемое через проколы грудной стенки при помощи специальных эндоскопических инструментов или с применением роботической системы DaVinci.
Торакоскопия (видеоторакоскопия, ВТС) (от др.-греч. Θώραξ – грудь и σκοπέω – смотрю, рассматриваю, наблюдаю) – метод эндоскопического обследования, заключающийся в исследовании плевральной полости пациента с помощью специального инструмента – видеоскопа, вводимого через прокол стенки грудной клетки.
При каких заболеваниях выполняется торакоскопическая операция
Заболевания пищевода
Заболевания средостения
- Злокачественные опухоли средостения;
- Доброкачественные опухоли и кисты средостения.
Заболевания диафрагмы
Противопоказания к выполнению торакоскопической операции
Непосредственно сама процедура торакоскопии не несет угрозы здоровью пациента. Поэтому противопоказания носят относительный характер и связаны, прежде всего, с состоянием организма. Запрет налагается в основном из-за невозможности провести торакоскопическое вмешательство в связи с выраженными сопутствующими заболеваниями со стороны органов дыхательной и сердечнососудистой систем.
К хирургическим противопоказаниям относится:
- Полная облитерация (заращение) плевральной полости, из-за чего у хирурга нет возможности эффективно применять специальное эндоскопическое оборудование. Инструментом можно нанести травму органу или спровоцировать кровотечение.
- При наличие у пациента коагулопатии (заболевание обусловленное нарушением свертываемости) инструменты будут постоянно заливаться кровью. Ограниченная визуализация значительно удлинит время операции и может привести к ряду осложнений.
Оборудование для выполнения операций
При выполнении малоинвазивных торакоскопически хирургических вмешательств используется самое современное оборудование ведущих мировых производителей.
Видеоэндоскопические стойки Karl Storz и Olympus
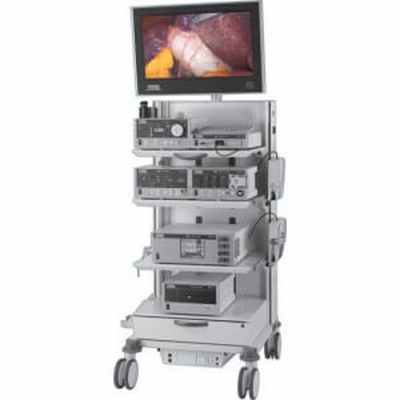
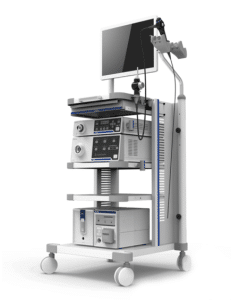
Роботическая система DaVinci
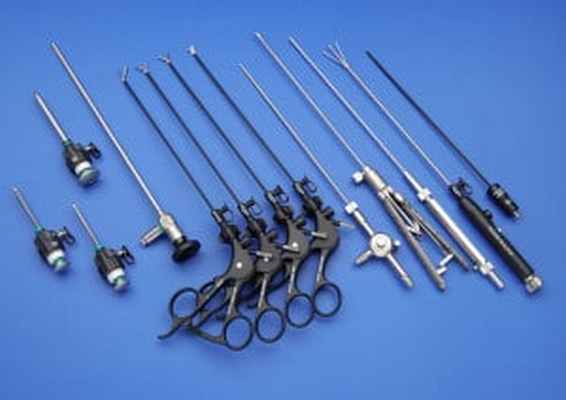
Инструменты для выполнения торакоскопических операций
Преимущества видеоторакоскопической хирургии перед открытыми операциями
- Малоинвазивность. Традиционные вмешательства на органах грудной клетки требуют использования больших разрезов, обширного доступа, зачастую с необходимостью резекции (удаления) ребер, что обуславливает выраженную травматизацию, формирование рубцов, трудности для пациента. Видеоторакоскопическая операция предусматривает применение 3-4 небольших прокола в межреберьях, через которые вводятся специальные инструменты;
- Скорость проведения операции. Использование небольших разрезов (до 2 см) экономит время на рассечение тканей, остановку локальных кровотечений, зашивание раны;
- Быстрая реабилитация. Восстановительный период после торакоскопии в 2-3 раза короче по сравнению с традиционными хирургическими вмешательствами в связи с уменьшением операционной травмы и болевого синдрома в месте операционного доступа;
- Низкий процент осложнений. Короткий послеоперационный период при торакоскопических вмешательствах способствует снижению риска возникновения нежелательных последствий в послеоперационном периоде;
- Удобство для хирурга. Еще одним преимуществом малоинвазивной методики является возможность увеличения изображения, получаемого от видеокамеры. При традиционных операциях врач оценивает состояние органов собственными глазами без вспомогательных оптических инструментов.
Особенности выполнения видеоторакоскопических операций
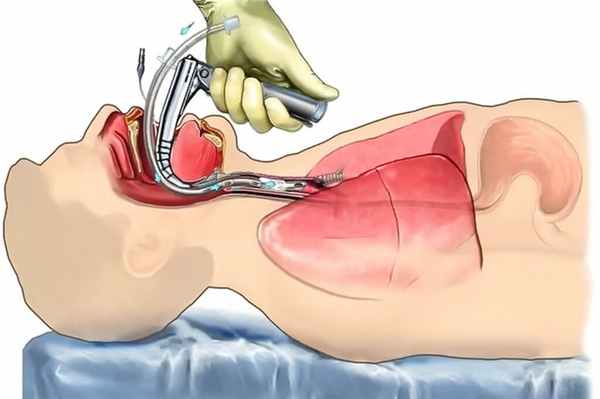
Общий наркоз с раздельной интубацией трахеи и проведением искусственной однолегочной вентиляции легких
Положение пациента во время операции на боку или на животе
Анатомические особенности
Близкое расположение жизненно важных органов и структур грудной клетки (сердце, аорта, структуры корня легкого, крупные сосуды и нервы) требует от хирурга более аккуратных прецизионных манипуляций, использования дополнительных специализированных инструментов и девайсов.
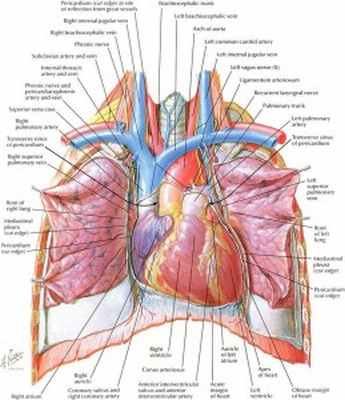
Хирургические доступ
Операционный доступ при видеоторакоскопических операциях
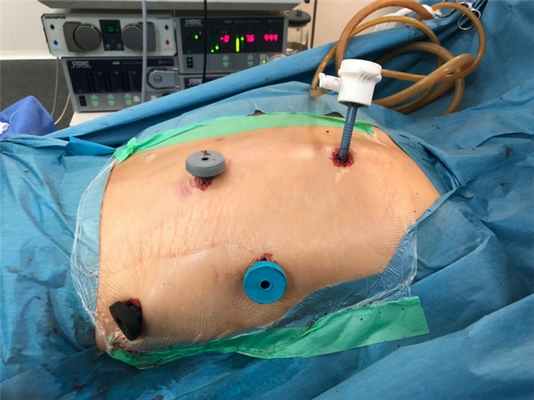
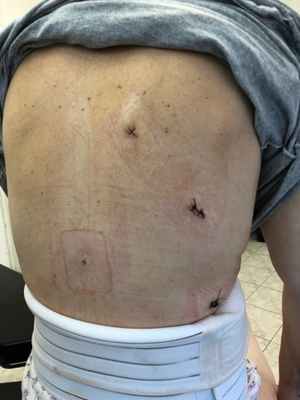
Вид ран после торакоскопии
Торакоскопические операции в 1 хирургическом отделении РНЦХ
Торакоскопические операции часто выполняются в нашем отделении для лечения заболеваний органов грудной клетки. Для этого в отделении есть все необходимое — высококвалифицированные хирурги, современное инновационное оборудование и комфортные условия пребывания в стационаре.
С клиническими случаями, при которых выполнялись торакоскопические операции, можно ознакомиться по ссылкам ниже. Обращаем Ваше внимание, что эта информация предназначена для специалистов и содержит натуралистические фото и видео материалы.
Лечение в отделении проводится по программам ОМС, ДМС, ВМП, а также на платной основе.
Читайте, как попасть на лечение в отделение хирургии желудка и пищевода РНЦХ.
Для записи на консультацию позвоните по телефонам:
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Торакоскопия и видеоассистированная торакоскопическая хирургия
Торакоскопия – это процедура введения эндоскопа в плевральную полость с целью визуализации. Торакоскопия может использоваться с целью визуализации плевральной полости (плевроскопия) или для проведения хирургических процедур.
Хирургическую торакоскопию чаще называют видеоассистированная торакоскопическая хирургия (ВАТХ).
Плевроскопия может быть выполнена с использованием седативных препаратов в эндоскопическом кабинете, тогда как ВАТХ требует наркоза и выполняется в операционной. Обе процедуры предполагают искусственное создание пневмоторакса для получения четкой картины.
Показания
Торакоскопия используется для таких случаев
Определение объема экссудативного выпота и локализации различных плевральных и легочных поражений при неинформативности менее инвазивных исследований
Плевродез у пациентов с рецидивирующим злокачественным выпотом, когда химическая облитерация плевры не показана или неэффективна
Вскрытие образований у больных с эмпиемой
Диагностическая точность выявления злокачественных и туберкулезных поражений плевры составляет 95%.
Общие показания к проведению видеоторакоскопии (ВТС) включают:
Буллэктомия и операция по уменьшению объема легких при эмфиземе
Коррекция спонтанного первичного пневмоторакса
Лобэктомию и пульмонэктомию (в некоторых центрах)
Биопсию паренхимы легких
Менее распространённый показания для проведения видеоторакоскопии (ВТС) следующие:
Биопсия и стадирование рака пищевода
Иссечение доброкачественных новообразований средостения
Восстановительное лечение травматических повреждений легких, плевры или диафрагмы
Симпатэктомию при тяжелом гипергидрозе или каузалгии
Противопоказания
Противопоказания к торакоскопии и видеоассистированной миниторакотомии (ВАТС) такие же, как и для пункции плевральной полости Методика проведения торакоцентеза Торакоцентез представляет собой аспирацию плеврального экссудата с помощью пункционной иглы. Данная манипуляция может быть проведена с целью диагностики и/или лечения. Диагностический торакоцентез. Прочитайте дополнительные сведенияАбсолютным противопоказанием является
Спаечная облитерация плевральной полости
Биопсия относительно противопоказана при хорошей васкуляризации злокачественных опухолей, тяжелой легочной гипертензии и тяжелой буллезной болезни легких.
Методика
Хотя некоторые пульмонологи и могут успешно выполнять плевроскопию, ВАТХ производится только торакальными хирургами. Обе процедуры схожи с процедурой введения торакального катетера Процедура выполнения хирургической зондовой торакостомии Дренирование плевральной полости – установка дренажной трубки в плевральную полость для удаления воздуха и жидкости из грудной клетки. Пневмоторакс рецидивирующий, трудно поддающийся лечению. Прочитайте дополнительные сведенияПосле торакоскопии дренажная трубка обычно находится в плевральной полости в течение 1–2 дней.
Осложнения
Осложнения торакоскопии и ВАТС аналогичны таковым при торакоцентезе и включают:
Послеоперационную лихорадку (16%)
Плевральные разрывы, приводящие к просачиванию воздуха (2%) и/или подкожной эмфиземе (2%)
К серьезным, хотя и редким осложнениям относятся:
Пациенты также подвержены риску осложнений от воздействия общей анестезии.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Читайте также:
