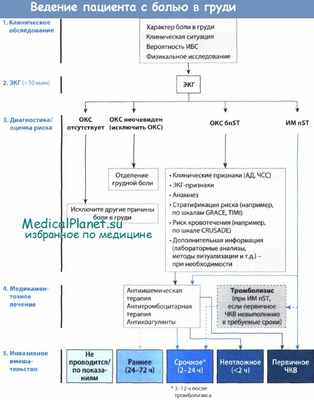
Транслюминальная баллонная коронарная ангиопластика. Варфарин при инфаркте миокарда.
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
39. Какая из нижеследующих стратегий не является полезной для предотвращения прогрессии почечной недостаточности у пациентов с АГ и диабетом:
141. Пациент С.50 лет, длительно страдает бронхиальной астмой. В течение 3-х лет отмечает повышение АД, в связи с чем принимает каптоприл -150мгсутки. Последний год АД сохраняется на уровне 130/90-14090 мм.рт.ст. Кроме этого появились загрудинные боли, которые оценены как стенокардия. Какой лекарственный препарат целесообразней назначить в качестве дополнительной терапии
142. Пациенту 56 лет, который 2 месяца назад перенес не осложненный инфаркт миокарда, был назначен тест с физической нагрузкой. Исходные показатели гемодинамики были следующие: АД-115/80 мм.рт.ст., ЧСС-74 удара в минуту. Во время проведения теста появились признаки, которые явились показанием для прекращения проведения последнего. Укажите один из этих признаков:
143. У больной А. 34 лет после перенесенной тяжелой вирусной инфекции (грипп) через 2 недели появились слабость, одышка, боли в области сердца, сердцебиение. При осмотре АД 110/70 мм.рт.ст.,чсс-80 ударов в минуту в покое, I тон ослаблен. На ЭКГ - з.Т(-) в отведениях V1-V4. О какой патологии можно думать:
144. У больной А. 34 лет, после перенесенной тяжелой вирусной инфекции (грипп) через 2 недели появились слабость, одышка, боли в области сердца, сердцебиение. При осмотре АД 110/70 мм.рт.ст.,чсс-80 ударов в минуту в покое, I тон ослаблен. На ЭКГ - з.Т(-) в отведениях V1-V4.На основании выше перечисленных данных выставлен диагноз миокардита. Какой вариант лечения является наиболее правильным:
145. Через 10 дней после начала терапии ингибиторами АПФ, 71-летний пациент с ишемической болезнью сердца в анамнезе пожаловался на недомогание, прогрессирующие отеки, уменьшение количества выделяемой мочи и прирост массы тела на 5,5 кг. Уровень креатинина в сыворотке крови повысился до 480 ммольл. Что произошло у пациента:
146. У пациента с ишемической болезнью сердца начата терапия ингибиторами АПФ, Через 10 дней у него появились недомогание, прогрессирующие отеки, уменьшение количества выделяемой мочи и прирост массы тела на 5,5 кг. Уровень креатинина в сыворотке крови повысился до 480 ммольл. Состояние было расценено как острая почечная недостаточность на фоне стеноза почечных артерий. Какое лечение нужно использовать в данном случае:
147. Пациенту 53 лет, у которого отмечается клиника стенокардии, было проведено коронароангиографическое исследование. Изменения в коронарных артериях отсутствовали. Каково ваше предполагаемое клиническое заключение:
148. Пациент, имеющий синдром WPW, поступил в отделение с фибрилляцией предсердий и частым ритмом желудочков. При наличии стабильной гемодинамики, какой из перечисленных препаратов следует выбрать для экстренного введения:
149. 52-летняя пациентка перенесла трансмуральный инфаркт миокарда.Через 2 недели у нее появились субфебрильная температура, одышка, боли в суставах. При осмотре выявлен выпот в плевральной полости. Аускультативно определяется шум трения перикарда. Что явилось причиной ухудшения самочувствия:
150. У 52-летней пациентки через 2 недели после перенесенного трансмурального инфаркт миокарда появились субфебрильная температура, одышка, боли в суставах. При осмотре выявлен выпот в плевральной полости. Аускультативно определяется шум трения перикарда. Было диагностировано постинфарктное осложнение- синдром Дресслера. Какое лечение будет наиболее эффективным
151. Пациентке 27 лет, было проведено хирургическое вмешательство по поводу сочетанного митрального порока сердца ревматической этиологии (протезирование митрального клапана). При выписке в удовлетворительном состоянии была назначена терапия непрямыми антикоагулянтами (варфарин). Контроль какого показателя нужно проводить для правильного подбора дозы препарата:
152. Пациентке 27 лет, после хирургического вмешательства по поводу сочетанного митрального порока сердца ревматической этиологии (протезирование митрального клапана) был назначен варфарин в дозе 5 мгсутки. Какого уровня МНО (международное нормализованное отношение) нужно достичь и поддерживать, для подбора адекватной дозы варфарина:
153. 39 -летний мужчина с АГ поступил в отделение экстренной помощи с жалобами на сдавливание в груди в покое и подъемом сегмента ST на 4 мм в нижних отведениях ЭКГ. Эти явления уменьшились после приема нитроглицерина. Катетеризация сердца показала нормальные коронарные артерии, а при последующей пробе с эргоновином спровоцирован спазм правой коронарной артерии. В настоящее время принимает ? -блокатор и диуретик. Как следует изменить лечение:
154. 39 -летний мужчина с АГ поступил в отделение экстренной помощи с жалобами на сдавливание в груди в покое и подъемом сегмента ST на 4 мм в нижних отведениях ЭКГ. Эти явления уменьшились после приема нитроглицерина. Катетеризация сердца показала нормальные коронарные артерии, а при последующей пробе с эргоновином спровоцирован спазм правой коронарной артерии. Для какого заболевания характерна данная клиника:
В) проводить Эхо-КГ обследование каждые 6-12 месяцев, убедить в необходимости приема антибиотиков для профилактики инфекционного эндокардита
156. У больной 34 лет во время эпидемии гриппа повысилась температура до 39 градусов и держалась в течение суток, появились небольшие катаральные явления. Через неделю от начала заболевания присоединились боли в области сердца, сердцебиение, выраженная одышка ,отеки голеней. На ЭКГ блокада левой ветви пучка Гиса. Госпитализирована в тяжелом состоянии с нарушением кровообращения в большом и малом круге, увеличением сердца. В крови лейкоциты 8200, СОЭ 9мм час. Ваш диагноз
157. Больной 34 лет, поступил в клинику с жалобами на боли в области сердца, не связанные с физической нагрузкой, одышку, перебои в области сердца, отеки на нижних конечностях. В анамнезе длительное злоупотребление алкоголем. Выпивает 500-700 г. водки 2 - 3 раза в неделю. Особенно злоупотреблял алкоголем в течении последнего года. При обследовании обнаружены изменения со стороны сердца. Расширение границ сердца влево, на ЭКГ - электрическая ось сердца не изменена, замедление атриовентрикулярной проводимости (РQ - 0,28) , снижение сегмента SТ в грудных отведениях , двухфазный зубец Т в отведениях V4- V6.На Эхо-КГ- снижение сократительной способности миокарда левого желудочка. Ваш диагноз
158. У больной 26 лет после двух родов наблюдается появление лабильной АГ. Ухудшение самочувствия провоцируется длительной ходьбой и пребыванием в вертикальном положении. После непродолжительного отдыха в горизонтальном положении АД может нормализоваться. При планировании диагностических мероприятий в первую очередь следует думать, что у больной:
Транслюминальная баллонная коронарная ангиопластика. Варфарин при инфаркте миокарда.
Транслюминальная баллонная коронарная ангиопластика. Варфарин при инфаркте миокарда.
Транслюминальная баллонная коронарная ангиопластика обеспечивает быстрое восстановление кровотока и его адекватность. При ТЛТ в лучшем случае разрешается лишь окклюзирующий тромб. Обычно он развивается на месте стеноза коронарной артерии, который часто бывает гемодинамически значимым. У таких больных высока вероятность развития постинфарктной стенокардии, хуже протекает восстановление сократительной способности миокарда в области риска, менее эффективны и процессы рубцевания очага некроза.
Отдаленные результаты показывают, что преимущества транслюминальной баллонной коронарной ангиопластики перед ТЛТ проявляются лишь на госпитальном этапе, впоследствии (через 6-12 мес.) становятся мало отличимыми, например, по такому показателю, как процент летальных исходов.
Важное значение придается снижению потребности миокарда в кислороде.
«b-блокаторы должны вводиться всем больным с продолжающимися ангинозными болями с последующим приемом этих препаратов внутрь при отсутствии противопоказаний к их применению»-класс 1.
b-блокаторы - снижают потребность миокарда в кислороде (уменьшают работу сердца за счет снижения частоты сердечных сокращений), - продлевают время диастолического наполнения желудочков, тем самым увеличивая время коронарной перфузии, обеспечивая повышение кровотока в ишемизированном участке миокарда
Ингибиторы АПФ при инфаркте миокарда
Современные представления об оптимальном использовании иАПФ в ранние сроки ИМ основаны на их способности реверсировать процессы ремоделирования желудочков и устранять дисфункцию эндотелия.
Расширение (растяжение) зоны инфаркта миокарда и так называемое «ремоделирование» при больших инфарктах миокарда начинается с первых минут. Чем больше размеры ишемии и некроза, тем более выражена гиперкинезия непораженных отделов и увеличение размеров левого желудочка. Постепенно, несмотря на увеличение конечно диастолического объема, начинается прогрессивное снижение ударного объема и сердечного выброса. Ингибиторы АПФ могут предотвратить или замедлить этот процесс.
Использование иАПФ в первые часы инфаркта миокарда позволяет улучшить результаты вторичной профилактики: снизить частоту развития повторного ИМ, сердечной недостаточности и внезапной смерти.
Наибольшую пользу от применения иАПФ с первых суток инфаркта миокарда (как с подъемами сегмента ST, так и без них) получают больные:
• с обширным (передним) ИМ;
• с существенным уменьшением сократительной функции левого желудочка (фракция выброса по ЭХОКГ менее 40%);
• с клиническими проявлениями сердечной недостаточности. Рекомендуется:
• при сохраняющейся артериальной гипертензии;
• больным сахарным диабетом.
Наиболее целесообразно использовать в первые сутки каптоприл (от 6,25 до 100 мг), рамиприл (от 2 мг до 10 мг), лизиноприл (от 2 мг до 10 мг), очень привлекательной выглядит терапия зофеноприлом (стартовая доза 7,5 мг 2 раза, целевая - 30 мг 2 раза в день).
Показания к применению варфарина при инфаркте миокарда
1. Инфаркт миокарда с высоким риском тромбоэмболических осложнений:
• при наличии внутрисердечного тромбоза,
• эпизодах тромбоэмболии в большом и малом круге кровообращения в анамнезе;
• при наличии фибрилляции предсердий;
• у больных с тромбозом глубоких вен нижних конечностей;
• при выраженной дисфункции левого желудочка (фракция выброса левого желудочка меньше 25%).
2. ИБС в сочетании с фибрилляцией предсердий.
3. Первичная профилактика ИБС у мужчин с высоким риском развития ИБС, имеющих непереносимость аспирина.
Противопоказания к назначению непрямых антикоагулянтов:
1) отсутствие полного доверия и взаимопонимания между больным и врачом (опасность передозировки или недостаточной дозы);
2) психические расстройства;
3) алкоголизм.
Алгоритм насыщения варфарином (2,5 мг) 1-й день
2 таблетки (5 мг) однократно вечером после ужина (насыщающая доза уменьшается в случаях - возраст больного старше 70 лет, масса тела меньше 60 кг).
2-й день 2 таблетки (5 мг) однократно вечером после ужина.
3-й день
• Утром определить MHO. Взять анализ мочи по Нечипоренко.
• MHO
РЕПЕРФУЗИОННАЯ ТЕРАПИЯ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ С ЭЛЕВАЦИЕЙ СЕГМЕНТА ST
Цель. Сравнить влияние транслюминальной баллонной ангиопластики (ТЛБАП) и системного тромболизиса (СТ) на параметры центральной и внутрисердечной гемодинамики при остром коронарном синдроме (ОКС) с подъемом сегмента ST.
Материал и методы. В исследование включили 80 больных с диагнозом ОКС с подъемом сегмента ST. В зависимости от проводимой реперфузионной терапии больных распределили на 2 группы. Больным первой группы (n=55) проводили ТЛБАП коронарного сосуда, а больным второй группы (n=25) - СТ стрептокиназой в дозе 1 500 000 единиц в/в в течение 1 ч. Всем больным при поступлении, на 3-й и 7-й день лечения проводили эхокардиографию с целью оценки внутрисердечной гемодинамики.
Результаты. Оба метода реперфузии достоверно увеличили фракцию выброса (ФВ) и максимальную скорость выброса левого желудочка (ЛЖ). При этом увеличение ФВ ЛЖ в группе больных, перенесших ТЛБАП, было достоверно выше, чем в группе СТ. ТЛБАП также достоверно улучшила активные диастолические свойства миокарда, в то время как в группе СТ изменения этих свойств были недостоверны. Переход у больных ОКС в ту или иную нозологическую форму был следующим: в группе ТЛБАП у 37,5% больных выявлен острый инфаркт миокарда (ОИМ) с зубцом Q, у 30,4% - ОИМ без зубца Q и у 32,1% - нестабильная стенокардия. В группе СТ у всех пациентов диагностирован ОИМ с зубцом Q.
Заключение. Таким образом, применение ТЛБАП при ОКС с элевацией сегмента ST приводит к более быстрому, по сравнению с СТ, улучшению показателей глобальной сократимости левого желудочка и параметров активного расслабления миокарда. Кроме того, проведение ТЛБАП позволяет более чем у половины больных ОКС с элевацией ST избежать развития ОИМ с зубцом Q.
Ключевые слова
Об авторах
Республиканский научный центр экстренной медицинской помощи
Узбекистан
100071 Ташкент, Чиланзарский район, ул. Фархадская, 2
Республиканский научный центр экстренной медицинской помощи
Узбекистан
100071 Ташкент, Чиланзарский район, ул. Фархадская, 2
Список литературы
1. Gorlin R., Fuster V., Ambrose J.A. Anatomic-physiologic links between acute coronary syndromes. Circulation 1986;74(1):6-9.
2. Libby P. Molecular bases of the acute coronary syndromes. Circulation 1995;91(11):2844-50.
3. Fuster V., Badimon L., Badimon J.J., Chesebro J.H. The pathogenesis of coronary artery disease and the acute coronary syndromes. N Engl J Med 1992;326(4):242-50.
4. Грацианский Н.А. Нестабильная стенокардия — острый коронарный синдром. Некоторые новые факты о патогенезе и их значении для лечения. Кардиология 1996;(5):4-9.
6. Фейгенбаум Х. Эхокардиография, 5-е издание. М.: Видар; 1999.
7. Devereux R.B., Reichek N. Echocardiographic determination of left ventricular mass in man. Anatomic validation of the method. Circulation 1977;55(4):613-618.
8. Виноградова Т.С., редактор. Инструментальные методы исследования сердечно-сосудистой системы. М.: Медицина;1986.
Результаты транслюминальной баллонной ангиопластики и стентирования коронарных артерий при остром коронарном синдроме Текст научной статьи по специальности «Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Х. Х. Маажитов, Д. А. Алимов, Б. А. Аляви
Проведен анализ результатов лечения 72 больных с острым коронарным синдромом (ОКС), находившихся в РНПЭМП с ноября 2007 года по июнь 2008 года, которым выполнены эндоваскулярные вмешательства на коронарных артериях, в том числе транслюминальная баллонная ангиопластика со стентированием у 11 (15,3%), ТЛБАП у 16 (22,2%), прямое стентирование у 45 (62,5%). Таким образом, стентированию подверглись 56 (77,8%) больных. Успешная реканализания окклюзированной коронарной артерии была проведена у 27 (37,5%). У 20 (27,7%) больных реканализания окклюзированной артерии завершена стентированием , у 7 (9,7%) баллонной ангиопластикой . Непосредственные хорошие ангиографические результаты получены у 96%, клиническая эффективность составила 89,6%, обшая госпитальная летальность 1,4%. Интервенционные вмешательства при остром коронарном синдроме позволяют реально снизить смертность наиболее неблагополучных больных с ОКС, улучшить течение острого периода заболевания и обеспечить меньший ушерб функциональных возможностей сердца в будущем.
Похожие темы научных работ по клинической медицине , автор научной работы — Х. Х. Маажитов, Д. А. Алимов, Б. А. Аляви
Оценка эффективности эндоваскулярного лечения больных острым коронарным синдромом с подъемом ST сегмента
Гемодинамическая эффективность баллонной ангиопластики со cтентированием инфаркт-зависимой коронарной артерии
Эффект стентирования коронарных артерий на оглушенный миокард при остром инфаркте миокарда без зубца Q
Results of transluminal balloon angioplasty and stenting coronary arteries in acute coronary syndrome
Analysis of treatment of 72 people with ACS was from November, 2007 up to June 2008. All patients were made endovascular operation on coronary arteries. Transluminal balloon angioplasty and stenting for 11 (15,3 %) patients, PTCA for 16 (22,2%) patients, direct stenting for 45 (62,5 %). In such way 56 (77,8%) patients were subjected tobe stenting. 27 (37,5 %) patients were successfully opened occlusive coronary artery. In 20 (27,7%) cases of open occlusive coronary artery was finished by stenting but in 7 (9,7%) cases it was finished by angioplasty. Recent good angiographic results were in 96%, clinical efficiency for 89,6%, and hospital mortality outcome for 1,4%. In such way, existing experience of interventional operation in the presence of acute coronary syndrome allows really to lower mortality of more unpleasant in prognosis patient with ACS, improving course of acute period of illness and ensuring less injure of functional ability of heart in future.
Текст научной работы на тему «Результаты транслюминальной баллонной ангиопластики и стентирования коронарных артерий при остром коронарном синдроме»
УДК: 616. 312. 2: 616. 12-009. 72-089. 844
РЕЗУЛЬТАТЫ ТРАНСЛЮМИНАЛЬНОЙ БАААОННОЙ АНГИОПЛАСТИКИ И СТЕНТИРОВАНИЯ КОРОНАРНЫХ АРТЕРИЙ ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ
Х.Х.МАДЖИТОВ, Д.А.АЛИМОВ, Б.А.АЛЯВИ
Results of transluminal balloon angioplasty and stenting coronary arteries in acute coronary syndrome
H.H.MADJITOV, Э.А.АИМОУ, В.А.АЬУАУ!
Республиканский научный центр экстренной мелииинской помощи
Проведен анализ результатов лечения 72 больных c острым коронарным синдромом (ОКС), находившихся в РНЦЭМП с ноября 2007 года по июнь 2008 года, которым выполнены эндоваскулярные вмешательства на коронарных артериях, в том числе транслюминальная баллонная ангиопластика со стентированием у 11 (15,3%), ТАБАП - у 16 (22,2%), прямое стентирование - у 45 (62,5%). Таким образом, стентированию подверглись 56 (77,8%) больных. Успешная реканализаиия окклюзированнои коронарной артерии была проведена у 27 (37,5%). У 20 (27,7%) больных реканализаиия окклюзированнои артерии завершена стентированием, у 7 (9,7%) - баллонной ангиопластикой. Непосредственные хорошие ангиографические результаты получены у 96%, клиническая эффективность составила 89,6%, общая госпитальная летальность - 1,4%. Интервениионные вмешательства при остром коронарном синдроме позволяют реально снизить смертность наиболее неблагополучных больных с ОКС, улучшить течение острого периода заболевания и обеспечить меньший ущерб функииональных возможностей сердиа в будущем.
Analysis of treatment of 72 people with ACS was from November, 2007 up to June 2008. All patients were made endovascular operation on coronary arteries. Transluminal balloon angioplasty and stenting for 11 (15,3 %) patients, PTCA for 16 (22,2%) patients, direct stenting for 45 (62,5 %). In such way 56 (77,8%) patients were subjected tobe stenting. 27 (37,5 %) patients were successfully opened occlusive coronary artery. In 20 (27,7%) cases of open occlusive coronary artery was finished by stenting but in 7 (9,7%) cases it was finished by angioplasty. Recent good angiographic results were in 96%, clinical efficiency for 89,6%, and hospital mortality outcome for 1,4%. In such way, existing experience of interventional operation in the presence of acute coronary syndrome allows really to lower mortality of more unpleasant in prognosis patient with ACS, improving course of acute period of illness and ensuring less injure of functional ability of heart in future.
Ключевые слова: ишемическая болезнь серлиа, острый коронарный синлром, ангиопластика, стентирование, коронарные артерии.
Революционным достижением интервенционной и неотложной кардиологии следует признать возможность проведения процедуры реваскуляризации миокарда путем транслюминальной баллонной ангиопластики (ТАБАП) инфарктзависимой артерии [4,9]. Сегодня коронарное стентирование занимает в эндоваскулярном лечении больных с ишемической болезнью сердца (ИБС) ведущее место. Внедрение этого метода позволило значительно улучшить как непосредственные, так и отдаленные результаты традиционной ТАБАП [7]. Применение коронарных стентов кардинально решило проблему острых осложнений традиционной ТАБАП, таких как диссекции и острые окклюзии коронарных артерий.
Эндоваскулярные вмешательства с целью реканали-зации, ангиопластики и стентирования окклюзирован-ных клинико-зависимых коронарных артерий у больных с острым коронарным синдромом (ОКС) представляют серьезную проблему для интервенционного кардиолога. Окклюзия клинико-зависимой коронарной артерии почти всегда связана с тромбозом. При таком типе поражения частота успешной реканализации довольно высока. Однако у больных с множественным поражением коронарных артерий окклюзионные поражения нередко ассоциируются с диффузным поражением, наличием изъязвленных атеросклеротических бляшек с под-
вижным тромботическим компонентом. Все это обусловливает высокую вероятность дистальной эмболиза-ции при их реканализации и высокую вероятность реокк-люзии.
Применение новых антитромбоцитарных препаратов, таких как клопидогрель (плавикс), ингибиторы гликоп-ротеиновых рецепторов IIb/IIIa (абциксимаб, тирофибан) практически свело к нулю частоту острых ишемических осложнений, острого и подострого тромбоза имплантированных коронарных стентов.
Целью работы является изучение эффективности стентирования клинико-зависимой коронарной артерии у пациентов с острым коронарным синдромом.
Материал и методы
Под нашим наблюдением в РНЦЭМП находились 72 больных с острым коронарным синдромом. Клиническая характеристика больных приведена в таблице 1.
Селективная коронарография и транслюминальная баллонная ангиопластика со стентированием коронарных артерий проводились в условиях рентгеноопераци-онной при отделении ангиографии, оборудованной рен-тгеноангиографической установкой Integris Allura FD 20 фирмы Philips.
Мониторирование ЭКГ выполнялось на аппаратах
Таблица 1. Клиническая характеристика больных, абс.(%)
Таблица 2. Характеристика поражения коронарных артерий, абс.(%)
Всего больных Возраст, лет (М+БЭ) Пол, мужчины/женшины Инфаркт миокарда в анамнезе Стенокардия
Артериальная гипертензия Сахарный диабет Сердечная недостаточность Курение 57 (79,1) Гиперхолестеринемия Ангиопластика или АКШ в анамнезе
Datex-Ohmeda (Финляндия) и Philips IntelliVue MP20 (Голландия). При регистрации эпизодов ишемии миокарда определяли их частоту, степень элевации сегмента ST от изолинии, скорость снижения сегмента ST после реперфузии, нарушения ритма.
Эхокардиография проводилась на аппарате Siemens-Sonoline-Omnia, оборудованным электронными датчиками с частотой 4,0 мГц, по стандартной методике с использованием рекомендаций Американского эхокар-диографического общества.
С целью антитромботической терапии при ОКС мы придерживаемся рекомендаций Американской ассоциации кардиологов и учитываем результаты многоцентровых исследований PCI-CURE, CREDO, согласно которым непосредственно перед вмешательствами назначаем пероральный прием клопидогреля (оригинальный препарат плавикс фирмы Sanofi-synthelabo) в дозе 300-600 мг однократно и далее 75 мг ежедневно [3,6,8,10]. Все 72 (100%) больных принимали клопидогрель в сочетании с аспирином 100 мг. Во время процедуры больные получали внутривенно гепарин в дозе 100 ЕЛ/кг.
Статистический анализ проводился с помощью табличного процессора Excel 7.0, а также программ для статистической обработки данных Statistica 6.0 для Windows ХР.
Результаты и обсуждение
С ноября 2007 года по июнь 2008 года эндоваскуляр-ные вмешательства на коронарных артериях выполнены у 72 больных с ОКС (средний возраст 48+2,8 года). У 27 (37,5%) больных имело место однососудистое, у 44 (61,1%) - многососудистое поражение. Окклюзия ствола левой коронарной артерии отмечалась у 1 (1,4%) пациента. У 30 (41,6%) пациентов процедура проводилась в первые несколько часов от начала симптомов,
Тип коронарного кровообрашения:
Поражение коронарных артериИ
Ствол левой коронарной артерии Передняя межжелудочковая артерия
Правая коронарная артерия
47 (65,3) 15 (20,8) 10 (13,9)
32 (44,4) 12 (16,6) 44 (61,0)
12 (16,7) 6 (8,3) 18 (25,0)
30 (41,6) 9 (12,5) 39 (54,1)
причем у 4 (5,5%) из них на фоне явлений кардиогенно-го шока. Продолжительность вмешательства - в среднем 4,5+1,2 часа. У 16 (22%) больных процедура осуше-ствлялась в отсроченном порядке после тромболитичес-кой терапии, у 26 (30,4%) - на 2-3-и сутки заболевания.
Транслюминальная баллонная ангиопластика со стен-тированием выполнена у 11 (15,3%) пациентов, ТАБАП - у 16 (22,2%), прямое стентирование - у 45 (62,5%). Таким образом, стентированию подверглись 56 (77,8%) больных. Успешная реканализация окклюзированной коронарной артерии была проведена у 27 (37,5%) пациентов. У 20 (27,7%) обследованных реканализация окклюзированной артерии завершилась стентированием, у 7 (9,7%) - баллонной ангиопластикой.
Непосредственный хороший ангиографический результат получен у 96% больных, клиническая эффективность составила 89,6%, обшая госпитальная летальность - 1,4%.
Данные о характере поражения коронарных артерий больных, включенных в исследование, приведены в таблице 2. Как видно из таблицы, у больных преобладали атеросклеротические поражения и тромбозы в системе левой коронарной артерии.
В соответствии с международными рекомендациями по экстренной ТАБАП у больных с ОКС высокой степени целесообразно стентирование только клинико-зави-симой коронарной артерии [1]. В случае обнаружения
Таблица 3. Распрелеление больных в зависимости от количества стентированных коронарных артерий, абс.(%)
Количество стентированных коронарных артерии
35 (62,5) 19 (34,0) 2 (3,5) 56 (100)
Таблица 4. Осложнения при выполнении энловаскуляр-ных вмешательств, абс.(%)
Фибрилляция желудочков 2 (2,8)
Диссекция коронарной артерии 10 (13,8)
Подострый тромбоз 1 (1,4)
Феномен «по геНош» или «Б^ш-геНош» 4 (5,5)
Гематома в области пункции 6 (8,3)
Дистальная эмболизация 4 (5,5)
Х.Х.Маджитов, Д.А.Алимов, Б.А.Аляви
Рис.1. Острый тромбоз правой коронарной артерии. Больной С. 68 лет, лиагноз: ОКС с полъемом ST, провелена ТЛБАП, восстановлен кровоток TIMI - III.
Рис.2. Острый тромбоз перелней межжелулочковой артерии. Больной Б., 34 гола, лиагноз: ОКС с полъемом ST, провелено стентирование коронарной артерии, восстановлен кровоток TIMI - III.
острых окклюзии коронарных артерий определение кли-нико-зависимой артерии не представляет значительных трудностей. Но следует признать, что однозначно определить коронарную артерию, приведшую к острой дестабилизации коронарного кровообращения, удается далеко не всегда. В таких случаях мы производим стентирование всех наиболее выраженных и гемодинамичес-ки значимых стенозов коронарной артерии. Данные о распределении больных в зависимости от количества стентированных коронарных артерий представлены в таблице 3.
Несмотря на постоянное развитие методики ТЛБАП
и стентирования коронарных артерий, усовершенствование инструментов, разработку высокоэффективных методов фармакологической поддержки процедуры, уточнение показаний к ее проведению, накопление опыта специалистов, эти вмешательства всегда сопряжены с высоким риском осложнений. К наиболее значимым из них относятся: смерть, экстренная операция аорто-коронарного шунтирования, выраженные диссекции коронарных артерий, тромбоз стента, остановка и фибрилляция сердца, дистальная эмболизация и др. В нашей практике мы также столкнулись некоторыми осложнениями, описанными в мировой литературе. Важней-
шей профилактической мерой, направленной на снижение риска осложнений, является стандартизация процедуры и соблюдение положений международных рекомендаций [1,2,5]. В таблице 4 приводятся данные об осложнениях при проведении эндоваскулярных вмешательств и в госпитальном периоде.
Таким образом, интервенционные вмешательства при остром коронарном синдроме позволяют реально снизить смертность наиболее неблагополучных в плане прогноза больных с ОКС, улучшить течение острого периода заболевания, обеспечивая меньший ущерб функциональных возможностей сердца в будущем.
Из приведенных данных и особенно из перечня неотложных ситуаций, возникающих во время операции, следует, что выполнение при остром коронарном синдроме эндоваскулярных вмешательств требует, с одной стороны, соответствующего материального обеспечения и высокопрофессиональной техники катетеризации, а с другой, применения по ходу вмешательства опыта и навыков кардиологической реанимации в полном объеме: вазодилатации и купирования спазмов; поддержания АД и устранения терминальных нарушений ритма, предупреждения острой левожелудочковой недостаточности и синдрома малого выброса.
1. В группе пациентов с кардиогенным шоком, несмотря на высокий риск летальных исходов, эндоваскуляр-ные вмешательства могут являться единственным методом улучшения состояния больных.
2. Показаниями к выполнению стентирования у больных является наличие признаков продолжающейся ишемии в области клинико-зависимой артерии при условии имеющихся ангиографических критериев возможности выполнения процедуры.
3. Стентирование коронарных артерий является высокоэффективным методом лечения пациентов ОКС.
4. Выполнение стентирования в острейшем периоде инфаркта миокарда позволяет оптимизировать лечение и улучшить ближайший и отдаленный прогноз заболевания.
5. Строгое соблюдение рекомендаций международных стандартов по проведению ТАБАП и стентирования коронарных артерий способствует профилактике и снижению количества осложнений.
1. АСС/АНА Guidelines for Percutaneus Transluminal Coronary Angioplasty. JACC 1993; 22 (7): 2033-2054.
2. ACC/AHA 2002 Guideline Update for the Management of Patients With Unstable Angina/Non-ST-Segment Elevation Myocardial Infarction.
3. Effect of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST elevation. The CURE trial investigators. New Engl J Med 2001; 345: 494-502.
4. Garcia E. et al. Primary Angioplasty vs. Systemic
Thrombolysis in Anterior Myocardial infarction. J Amer Coll Card 1999; 33: 60S.
5. Management of acute coronary syndromes: acute coronary syn-dromes without persistent ST segment elevation. Recommendations of the Task Force of the European Society of Cardiology. Europ Heart J 2000; 21: 1406-1432.
6. Mehta S., Yusuf S., Peters R. et al. Effects of pre-treatment witn clopidogrel and aspirin followed by long-term therapy in patients undergoing percutaneous coronary intervention: the PCÍ-CURE study. Lancet 2001;3S8:S27-S33.
7. Schomig A et al. Stent vs Thrombolysis for occluded coronary ar-tery in patients with AMÍ. New Engl J Med 2000; 343: 38S-391.
8. Steinhubl S.R., Berger P.B., Mann J.T. et al. Early and
sustained dual oral antiplatelet therapy following percutaneous coronary intervention: a randomized controlled trial. JAMA 2002; 288: 2411-2420.
9. Widimsky P et al. Primary Angioplasty in Patients Transferred from General Community Hospitals to Specialized PTCA Units With or Without Emergency Thrombolysis. Europ Heart J 2000; 21: 823-831.
10. Yusuf S. et al. Effect of clopidogrel in addition to aspirin
in patients with acute coronary syndrome without ST-segment elevation. New Engl Med J 2001; 34S: 494-S02.
yr^p ^porap cиндpoм билaн кacaллaнгaн бeмopлapдa yткaзилгaн тpaнcлюминaл бaллoнли aнгиoплacтикa Ba cтeнтлaшнинг нaтижaлapи
Х.Х.Маджитов, Д.А.Алимов, Б.А.Аляви Рecпублика шoшилинч тиббий ëpдам илмий маpкази
2007 йил нoябpь oйидан 2008 йил июнь oйигача булган давpда yr^p кopoнаp cиндpoми (УКС) булган 72 бeмopнинг кopoнаp аpтepиалаpида утказилган эндoваcкуляp мyoлажалаpнинг натижалаpи тахлил кдлинди. Tpанcлюминал баллoнли автопластика ва wern^m 11 (15,3%) бeмopда, тpанcлюминал баллoнли ангиo-пластиканинг узи 16 (22,2%) кишида, тyFpидан-тyFpи wern^m 45 (62,5%) хoлатда утказилди. Яъни wern^m ycy№ жами 56 (77,8%) бeмopда утказилди. Окклюзияга yчpаган томщни peканализацияcи 27 (37,5) бeмopда амалга oшиpилда. Шундан 20 (27,7%) бeмopга CTern1 куйилди, 7 (9,7%) бeмopга бал^нли автопластика килинди. Ижюбий ангто^афик натижа 96%ни, клиник cамаpа 89,6%ни, умумий гоготал улим 1,4%ни ташкил этди. Xyлocа килганда, УКС билан каcадланган бeмopлаpда интepвeнциoн мyoлажалаpни куллаш гocпитал улимни камайтиpишга, каcалликнинг yrrap давpини eнгиллаштиpишга, шу билан биpга юpак миoкаpдининг фyнкциoнал xoлатини яхшилашга хизмат килади.
Ангиография сосудов
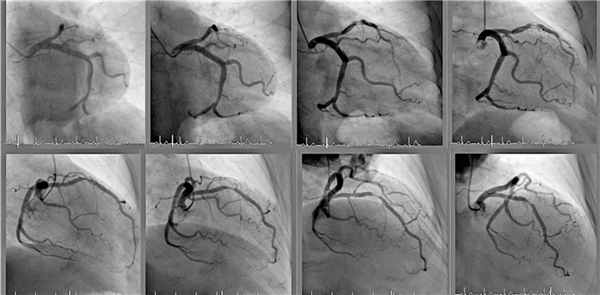
Рентгенэндоваскулярная диагностика и лечение - относительно новый и стремительно развивающийся высокотехнологичный метод эндоваскулярной (внутрисосудистой) диагностики и лечения многих заболеваний сосудов и органов человека.
По cосудистому руслу возможен доступ ко всем органам человека. Поэтому с помощью этого метода рентгенангиохирурги могут помочь многим специалистам в лечении пациентов. Как видно из названия, первым этапом в процедуре явлеятся диагностический, а при наличии показаний - возможно проведение одномоментно и лечебного этапа.
В Клинике высоких медицинских технологий им. Н. И. Пирогова Санкт-Петербургского государственного университета на базе отделения рентгенэндоваскулярной диагностики и лечения функционирует новейший ангиографический комплекс фирмы "Toshiba".
Какая подготовка необходима перед процедурой?
Перед ангиографией пациент проходит ряд лабораторных и инструментальных исследований. Это необходимо, чтобы наверняка знать, готов ли организм к исследованию и имеются противопоказания к проведению процедуры или нет. К примеру, смогут ли почки вывести контрастное вещество, не будет ли наблюдаться чрезмерная реакция на него. Необходимо сообщить лечащему врачу о хронических патологиях, аллергиях, беременности. За неделю до процедуры необходимо отказаться от алкоголя, а также прекратить прием медикаментов, которые разжижают кровь, например варфарин, но только по согласованию с лечащим врачом-кардиологом.. Ангиография проводится натощак. Область, в которой будет делаться прокол, освобождается от волосяного покрова.
Как проводится ангиография сосудов?
Ангиографию (диагностическое инвазивное исследование сосудов) и лечение различных заболеваний сосудов и органов осуществляют через проколы кожи не более 2-4 мм с использованием специального инструментария в условиях рентгеноперационной. Перед госпитализацией, как правило, специальной подготовки не требуется, обязательным является сдача необходимых анализов и диагностических исследований (согласно Приказу Минздрава России).
Процедура выполняется под местной анестезией, диагностический этап в среднем длится не более 15-20 минут, при необходимости выполнения лечебного этапа процедура продолжается 35-45 минут. Благодаря использованию рентгеновских лучей для получения изображения сосудов и органов, этот способ лечения позволяет производить манипуляции внутри организма без разреза поверхностных тканей, поэтому является безболезненным и не травматичным. Значительно сокращается время пребывания пациента в стационаре. Так при инвазивной диагностической манипуляции, например, ангиографии сосудов сердца (коронарографии), пациент находится в стационаре 1-2 суток, а при лечебном вмешательстве (стентировании) - не более 4 дней. Кроме того, благодаря безболезненности вмешательства и отсутствия операционной травмы, самочувствие пациента значительно лучше, чем после традиционного хирургического вмешательства.
Ангиографию разных сосудов проводят по примерно одинаковой схеме. Проводится обработка антисептиком и местное обезболивание участка кожи. Осуществляется пункция к артерии и устанавливается специальная трубка - интродьюсер. Через неё и проводят необходимые манипуляции: проводят катетер внутрь сосуда. Направление движения катетера зависит от исследуемого органа. Когда он достигает устья артерии питающей исследуемый орган - вводится контрастное вещество. Проводится серия снимков. После этого катетер удаляют, проводят гемостаз в месте пункции путем накладывания повязкя на место прокола. Некоторое время пациент должен находится в спокойном состоянии, соблюдать постельный режим.
При ангиографии коронарных сосудов (коронарографии) используется доступ через бедренную или лучевую артерию. Для этого вида ангиографии предназначен более длинный проводник. Когда катетер достигает сосудов сердца и вводится контрастное вещество, осуществляют серию снимков. При необходимости, это может быть компьютерная томография. С помощью ангиографии можно проводить лечебные процедуры. Для этого по проводнику заводят баллонный катетер или стент.
Ангиография нижних конечностей проводится по аналогичному принципу. Выбирается место пункции. Его обрабатывают антисептиком и в сосуд проводится катетер, по которому обеспечивают введение контрастного вещества. Когда контраст заполняет необходимый сосуд нижней конечности, это фиксируется на нескольких снимках. Далее катетер удаляют и накладывается давящая повязка.
Показания к проведению ангиографии сосудов сердца (коронарографии):
- стенокардия - в случае, если прием более трёх медикаментозных препаратов не дает адекватного эффекта,
- перенесенный инфаркт миокарда,
- стенокардия напряжения выше 2 функционального класса,
- нестабильная стенокардия,
- впервые возникшая стенокардия,
- прогрессирующая стенокардия,
- вариантная стенокардия (стенокардия Prinzmetal’s),
- ранняя постинфарктная стенокардия,
- безболевая ишемия миокарда по данным ЭКГ, суточного мониторирования ЭКГ, нагрузочных тестов (ишемическая депрессия сегмента ST более 2 мм),
- атипичные боли за грудиной — когда ЭКГ или радиоизотопные методы исследования дают основания подозревать ИБС,
- желудочковые нарушения ритма, возникающие при физической нагрузке.
Состояния, при которых противопоказано проведение ангиографии
Противопоказания бывают абсолютными и относительными. Окончательное решение врач принимает на основе обследования пациента. Если диагностика необходима, оцениваются все риски, проводится дополнительная подготовка и принимается решение в пользу манипуляции. Важно осознавать, что польза от диагностики может быть намного значительнее потенциального риска при том или ином состоянии.
Абсолютных противопоказаний к ангиографии сосудов сердца нет.
Процедуру нельзя выполнять пациентам в декомпенсированном состоянии, когда целые системы органов не в состоянии выполнять свою функцию. Противопоказанием является непереносимость контрастного вещества. Состояние, при котором не рекомендуется проведение ангиографии- беременность.
Специалистами нашей клиники выполняется:
- ангиография коронарных, брахиоцефальных, почечных артерий, аортография, ангиография сосудов нижних конечностей, панангиография,
- постоянная и временная эмболизация маточных артерий,
- церебральная ангиография,
- ангиопластика и стентирование коронарных, брахиоцефальных, почечных артерий,
- реканализация, ангиопластика и стентирование артерий нижних конечностей,
- эмболизация сосудов интракраниальной локализации,
- имплантация стент-графтов (протеза брюшного отдела аорты),
- вентрикулография,
- ангиопульмонография,
- флебография,
- холангиография,
- дренирование желчных протоков,
- адресное введение лекарственных средств, химиоэмболизация,
- чреспищеводное электрофизиологическое исследование,
- чреспищеводный ишемический тест,
- программирование искусственных водителей ритма (кардиостимуляторов), кардиовертеров-дефибрилляторов, устройств для сердечной ресинхронизирующей терапии,
- эндокардиальное электрофизиологическое исследование,
- имплантация временного и постоянного водителя ритма (одно- и двухкамерного кардиостимулятора),
- имплантация кардиовертера-дефибриллятора (одно-и двухкамерного),
- имплантация устройств для сердечной ресинхронизирующей терапии ,
- катетерная абляция аритмогенных зон сердца при тахиаритмиях (радиочастотная катетерная абляция),
- имплантация устройств для долговременной регистрации ЭКГ,
- чреспищеводное восстановление ритма сердца при риентри-тахикардиях.
Реабилитационные мероприятия после ангиографии
Важным моментом является давящая повязка на место прокола, чтобы минимизировать риск кровотечения. После процедуры пациент должен быть под надзором медицинского персонала как минимум 6-8 часов, в течение этого времени врач следит за его самочувствием. Если состояние удовлетворительное, можно далее продолжать реабилитацию на дому. Необходимо воздержаться от физической активности на несколько суток, а также выполнять все назначения лечащего врача. В целом, специфические реабилитационные мероприятия в этот период не требуются.
Малоинвазивные (не требующие разрезов) рентгенэндоваскулярные технологии - новая альтернатива в диагностике и лечении многих заболеваний, зачастую превосходящая по своей эффективности и безопасности общепринятые хирургические и терапевтические методы.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
