Травма живота. Абдоминальная травма
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Представлен ретроспективный анализ 219 видеолапароскопий у пациентов, находившихся на лечении в хирургическом отделении БУЗ (бюджетное учреждение здравоохранения) УР «Первая республиканская клиническая больница МЗ УР» с 2013 по 2016 год. Из них 124 манипуляции были выполнены по поводу тупой травмы живота, а 95 - у пациентов с подозрением на проникающий характер колото-резаного ранения передней брюшной стенки. В проведенном нами исследовании частота применения видеолапароскопии в качестве диагностического метода составила от 45,2% при проникающих колото-резаных ранениях живота до 66% при тупой травме живота. Применение видеолапароскопии как самостоятельного операционного пособия при абдоминальной травме составило от 34% при тупой травме живота до 54,8% при проникающих колото-резаных ранениях передней брюшной стенки. Проведение контрольной лапаротомии после видеолапароскопической операции, включающей весь объём оперативного пособия, не потребовалось ни в одном случае.
1. Бэйтс Б. Энциклопедия клинического обследования больного / пер. с англ.; Б. Бэйтс, Л. Бикли, Р. Хекельман. – М., 2007. – С. 32-34.
2. Бодин О.Н., Ожикенов К.А., Ожикенова А.К. и др. Концепция оказания экстренной медицинской помощи пострадавшим в чрезвычайных ситуациях // Вестник Российской военно-медицинской академии. - 2015. - № 3 (51). - С. 143-147.
4. Малков И.С. Диагностические аспекты закрытых повреждений живота / В.В. Малков, В.А. Филиппов, В.Н. Коробков // Казанский медицинский журнал. – 2016. - Т. 97. - № 6. – С. 892-897.
5. Масляков В.В. Диагностические ошибки у пациентов с закрытыми травмами печени и селезёнки, полученными в результате дорожно-транспортного происшествия / В.В. Масляков, В.Г. Барсуков, А.А. Чередник // Оренбургский медицинский вестник. – 2016. – Т. IV. - № 2 (14). – С. 62-64.
6. Многопрофильная клиника ХХI века. Высокотехнологичная медицинская помощь: тезисы докладов Международной научно-практической конференции (Санкт-Петербург, 17-18 апреля 2014 г.). – СПб., 2014. - С. 297.
8. Сорокин Э.П., Грицан А.И., Пономарев С.В., Шиляева Е.В. Особенности анестезиологического обеспечения при экстренных оперативных вмешательствах у пациентов с торакоабдоминальными травмами // Медицинской вестник юга России. - 2016. - № 4. - С. 50-55.
9. Стяжкина С.Н. Статистика травм, полученных в дорожно-транспортных происшествиях в Удмуртской Республике за 2015 год / С.Н. Стяжкина, А.Т. Зарипова, А.Ю. Гачегова // Вестник науки и образования. – 2016. - № 5 (17). – С. 72-75.
11. Хубутия М.Ш. Возможности видеолапароскопии при лечении пострадавших с травмой живота / М.Ш. Хубутия, М.Л. Рогаль, П.А. Ярцев // Вестник хирургической гастроэнтерологии. – 2012. - № 3. – С. 74-80.
12. Хубутия М.Ш. Лапароскопия при травме живота / М.Ш. Хубутия, П.А. Ярцев, Г.В. Пахомова. - Миклош, 2010. – С. 20-28.
14. Шаталин А.В., Кравцов С.А., Агаларян А.Х., Ротькин Е.А. Тактика лечения пострадавшего с множественными огнестрельными ранениями // Политравма. - 2015. - № 3. - С. 63-69.
Проблема городского травматизма – это не самая большая, но весьма острая грань жизни. Вероятность получения травмы иногда достаточно высока. Рост численности городского населения (городское население Удмуртии составляет до 2/3 населения республики), концентрация общественного и личного автотранспорта, близкий контакт пешехода и автомобиля приводят к увеличению числа участников дорожно-транспортных происшествий (ДТП) и, следовательно, к росту числа пострадавших. Активное применение средств личной безопасности, к сожалению, не отменяет соблюдения правил дорожного движения как со стороны водителя, так и пешехода. Мало того, появились специфические термины, понятные в медицинских кругах, такие как «ременная травма», «хлыстовая травма», подразумевающие весьма специфичные повреждения у травмированного пациента. Число погибших на месте происшествия в тяжелых ДТП в динамике за последние 5 лет радикально не меняется, но количество участников ДТП и пострадавших стабильно растет. Согласно официальному отчету ГИБДД УР за 2016-2015 годы, в авариях погибает примерно одинаковое число людей (200±12 человек). А число участников ДТП, получивших травмы разной степени тяжести, явно увеличивается: в 2015 году 1549 человек, в 2016 году - 2457 человек. Смертность в результате ДТП входит в состав смертности населения от несчастных случаев и занимает 3 место, уступая только болезням системы кровообращения (1 место) и онкологической патологии (2 место) [10]. Плотность населения городов поддерживает определенный криминогенный фон, при котором всегда имеет место колото-резаная травма с повреждением передней брюшной стенки.
По данным ряда авторов, закрытые и открытые травмы живота составляют от 1,5 до 36,5% всех травм мирного времени, а в структуре неотложной абдоминальной хирургии занимает до 12% [9; 11]. Абсолютное большинство пострадавших (70-98%) составляют лица трудоспособного возраста [11].
Закрытые повреждения живота составляют от 54,2% до 62%. Без дополнительной диагностики (неинвазивной или инвазивной) легко допустить диагностические и, соответственно, тактические ошибки (до 26,8%) при оказании экстренной помощи пострадавшим [5].
В качестве неинвазивной диагностики до сих пор используются такие классические методы обследования пострадавшего, как перкуссия, пальпация, аускультация, что, безусловно, дает много информации при стабильном состоянии пациента, но приводит к потере драгоценного времени («золотой час», «серебряный день» [2; 3]) при выжидательной тактике в сомнительных случаях.
Использование шкал тяжести дает достоверную ориентацию по тяжести состояния пациента, но не объёма повреждения органов. Общеприняты шкала тяжести повреждения ISS, Ганноверская шкала тяжести повреждения с учетом возраста RTS, российские разработки НИИ скорой помощи имени И.И. Джанелидзе (шкалы ВПХ-П, ТП, ОР и др.), оценка уровня сознания по шкале ком Глазго (ШКГ). При входящем осмотре пациента на это уходит от 2 до 10 минут, но это информирует врача об экстренности ситуации [6; 14].
Из неинвазивной диагностики широко используются Fast-протоколы ультразвукового исследования (УЗИ) органов плевральной и брюшной полости. Достоверность этого метода составляет от 0% (при обследовании в условиях пневмоперитонеума или при выраженной подкожной эмфиземе) до 100% (при диагностике повреждения почек) [4]. Рентгенологические методы громоздки, требуют условий соблюдения техники безопасности со стороны медицинского персонала. В конечном счете это не даёт окончательной картины повреждения, а лишь ориентирует врача на необходимость оперативного вмешательства.
В современной ургентной хирургии в последнее время позиционируются понятие «мультимодальный подход к пациенту». Этот термин подразумевает под собой бригадную работу врачей нескольких специальностей, оптимальную диагностику с одновременным оказанием экстренной помощи пострадавшему, включая в ряде случаев экстренное оперативное вмешательство как и диагностический, и лечебный метод. При современном уровне анестезиологического обеспечения есть понятие «риск оперативного вмешательства», что позволяет взять пациента в операционную, сохраняя драгоценное время [8; 13].
При диагностическом поиске определения объёма повреждения внутренних органов в экстренной ситуации начал применяться видеоскопический метод как малоинвазивный, но не менее информативный, чем традиционная лапаротомия. По мнению ряда авторов, видеоскопия позволяет дополнить, уточнить или изменить диагноз в 20-60% случаев [12]. Точность диагностики повреждения органов живота составляет 98,9%, а при ранении диафрагмы чуть меньше (из-за анатомо-физиологических особенностей органа) [4]. Кроме того, лапароскопические операции начинают занимают нишу в экстренной хирургии как самостоятельный метод лечения, не требуя расширения объёма оперативного вмешательства, чтобы убедиться в правильности и адекватности оказания хирургической помощи. Индивидуальный подход к инфузионному обеспечению экстренной операции, правильное проведение противошоковых мероприятий, уменьшение времени диагностики повреждения и тяжести состояния организма, минимальная хирургическая травма - это постулаты сегодняшнего дня ургентной хирургии [1; 8; 13].
Учитывая небольшую давность применения видеоскопии в хирургии, естественно, сохраняется скептицизм по отношению к данному виду ургентного оперативного пособия. Стандартный набор аргументов: сложность технического маневра, условия карбоксиперитонеума, потеря времени до неизбежной лапаротомии, опасность неадекватного объёма оказания неотложной хирургической помощи, удлинения сроков госпитализации [9].
Безусловно, хирургическая видеодиагностика требует наличия у бригады хирургов технических навыков работы с эндоскопом, умения ориентироваться оптически в геометрии внутренних органов, что достигается лишь практикой. Доказано, что карбоксиперитонеум с давлением 15 мм рт. ст. и выше ведет к значимым гемодинамическим сдвигам. Страдает органный кровоток. Раздражающее действие углекислого газа ведет к выбросу вазопрессина и других вазоактивных медиаторов (простагландин, катехоламины), что проявляется повышением сосудистого сопротивления, олигурией [7]. Повышенное внутрибрюшное давление приводит к компрессии нижней полой вены и снижению венозного возврата, что в условиях проведения общей анестезии неизбежно приводит к снижению сердечного выброса. Развитие этого патологического каскада предупреждается мониторингом. Неоспоримо преимущество видеоскопии с точки зрения нанесения минимальной дополнительной операционной травмы уже травмированному пациенту. Минимализация разреза (прокол) и сопутствующей кровопотери, минимальная вероятность инфицирования тканей, минимальная вероятность охлаждения органов (и организма в целом) приводит к значительному снижению количества послеоперационных осложнений в плановой хирургии, что легло в основу Fasttrack (FT) - хирургии [1]. Почему это не может быть использовано в экстренной хирургии травмы? Вопрос, однако, скорее риторический.
Целью данного исследования явилось изучение роли видеолапароскопии в диагностике и лечении травмы живота.
Для достижения данной цели были поставлены следующие задачи:
1. Выяснить частоту применения видеолапароскопии как диагностического метода при абдоминальной травме.
2. Выяснить частоту применения видеолапароскопии как самостоятельного метода оперативного пособия в ургентной хирургии при абдоминальной травме.
3. Определить необходимость проведения лапаротомии после лапароскопического оперативного вмешательства для выполнения необходимого объёма экстренной хирургической помощи при абдоминальной травме.
Материалом исследования послужили 219 пациентов, проходивших лечение на базе хирургического отделения БУЗ УР «1 Республиканская клиническая больница МЗ УР». Были проанализированы карты стационарных больных, получивших экстренную помощь в 2013-2016 годах.
Всего выполнено 219 диагностических лапароскопий, из которых 124 (57%) выполнялись пациентам с тупой травмой живота и 95 (43%) - пострадавшим с подозрением на проникающий характер колото-резаного ранения передней брюшной стенки. Преобладали лица мужского пола 68% (148 человек), соответственно, женский пол составил 32% (71 пациентка). Возраст исследуемых составил от 14 до 70 лет, средний возраст в группе 39±12 лет.
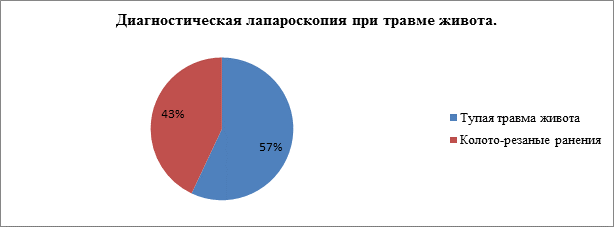
Рис. 1. Применение диагностической лапароскопии при травме живота
При проведении лапароскопии у пациентов с тупой травмой живота (124 человека) было выявлено повреждение органов брюшной полости у 77 человек (62,1%). У 35 человек, что составило 28,2%, не было обнаружено повреждения органов брюшной полости. В 12 случаях (9,7%) какие-либо повреждения внутренних органов не были выявлены, но имели место обширные внутренние гематомы и повреждения капсулы печени и её связочного аппарата без признаков продолжающегося кровотечения.

Рис. 2. Результаты проведения лапароскопической диагностики при тупой травме живота
Лапароскопия выступила как диагностический метод в 82 случаях (66,1%) из 124 пострадавших. При этом у 77 человек (62,1%) при лапароскопии было обнаружено явное повреждение органов живота, а у 5 человек (4%) повреждения органов обнаружено не было, но было принято решение о расширении объёма оперативного вмешательства. Во всех 82 случаях был выполнен переход на привычную оперативную технику: выполнение срединной лапаротомии. Конверсия заняла от 5 до 17 минут. Выявленные при лапароскопии и подтвержденные при лапаротомии повреждения органов распределились следующим образом: травма паренхиматозных органов (печень и селезенка) составила 56 случаев (45,2%), повреждение полых органов (желудок, кишечник, мочевой пузырь) оказалось у 21 человека (16,9%). У оставшихся 5 пациентов (4%) при лапаротомии, как и при предыдущей лапароскопии, повреждения органов живота выявлено не было.
Лапароскопия как метод окончательной диагностики и лечения (без расширения оперативного вмешательства до лапаротомии) была применена в оставшихся 42 случаях из 124 (33,9%) среди пациентов с тупой травмой живота. Лапароскопическая операция включала полный объём экстренного вмешательства: ревизию органов брюшной полости, аспирацию (при наличии) геморрагического содержимого, гемостаз методом монополярной электрокоагуляции (при выявлении продолжающегося кровотечения или подозрительных участков), рационального дренирования брюшной полости. Во всех случаях выбора лапароскопии как основного лечебного метода каких-либо пропущенных повреждений, усугубивших состояние пациента впоследствии, не было выявлено.
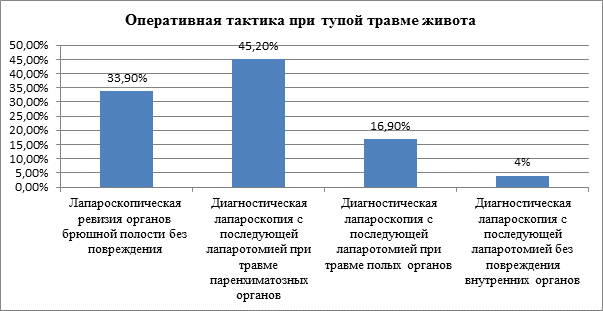
Рис. 3. Оперативная тактика при тупой травме живота
Лапароскопии у пациентов с наличием колото-резаного ранения передней брюшной стенки и подозрением на проникающий в брюшную полость характер его выполнялись у 95 человек. Проникающий характер ранения подтвердился в 100%. Из них в 28 случаях (29,5%) подозрения на проникающий в брюшную полость характер раны подтвердились, но повреждений внутренних органов не было выявлено. В 67 случаях (70,5%) при лапароскопии были обнаружены явные повреждения внутренних органов или имелись признаки повреждения их в виде сгустков крови без явного источника кровотечения.
Расширение оперативного вмешательства до лапаротомии было произведено у 43 (45,2%) пациентов из 95 пострадавших. Лапароскопия выступила как метод диагностики. Конверсия заняла меньше времени, чем при тупой травме живота, от 2 до 9 минут. При этом у 36 человек (37,9%) были выявлены явные повреждения внутренних органов: ранение печени у 5 человек (5,3%), ранение тонкой кишки - 12 человек (12,6%), ранение передней стенки желудка - 10 человек (10,5%), ранение диафрагмы - 9 человек (9,5%). У 7 человек (7,3%) был подтвержден проникающий характер ранения и обнаружены единичные сгустки крови без явного источника кровотечения и без какого-либо повреждения органов брюшной полости. У пациентов с ранением диафрагмы (9 человек) дополнительно интраоперационно была дренирована плевральная полость на стороне повреждения, что также является расширением оперативного вмешательства.
Видеолапароскопия использовалась как основное лечебное оперативное пособие в 52 случаях, что составило 54,8% всех участников исследования. У 28 человек (29,5%) объём операции ограничился проведением ревизии брюшной полости и установкой контрольных дренажей. Визуальная картина, полученная при лапароскопии, не вызывала сомнений у операторов в отсутствии повреждения внутренних органов.
В 24 случаях (25,3%) использования видеолапароскопии как основного лечебного пособия были выявлены поверхностные ранения печени («насечки») без признаков кровотечения у 10 человек (10,5%), у 14 человек (14,8%) были обнаружены единичные сгустки крови в брюшной полости небольшого объёма без явного источника кровотечения. Объём вмешательства в этой группе ограничился проведением контрольного гемостаза под видеонаблюдением с использованием монополярной электрокоагуляции, аспирацией геморрагического содержимого, санацией и дренированием брюшной полости.

Рис. 4. Оперативная тактика при колото-резаном ранении передней брюшной стенки
На основании проведенного анализа историй болезни можно утверждать, что видеолапароскопия была применена как основной метод оперативного пособия у пациентов с тупой травмой живота в 33,9% (42 случая). Видеолапароскопия была применена как основной метод лечения в 54,8% (52 случая) у пациентов с проникающими колото-резаными ранениями передней брюшной стенки. Ни в одном случае не потребовалось применять вторичную лапаротомию для лечения пропущенных повреждений органов брюшной полости.
Выводы: 1. Частота применения видеолапароскопии как диагностического метода при абдоминальной травме составила в проведенном исследовании от 45,2% при проникающих колото-резаных ранениях живота до 66% при тупой травме живота.
2. Частота применения видеолапароскопии как самостоятельного операционного пособия при абдоминальной травме составила от 33,9% при тупой травме живота до 54,8% при проникающих колото-резаных ранениях живота.
3. Проведения экстренной лапаротомии по поводу пропущенного повреждения органов брюшной полости при видеолапароскопических операциях не потребовалось ни в одном случае.
Таким образом, видеолапароскопия из диагностического метода становится самостоятельным методом оказания ургентной хирургической помощи при абдоминальной травме.
Лечение травм живота
Несмотря на наличие слова «травма» в названии, это не всегда травматологическая проблема. Как правило, здесь необходима помощь хирурга и реаниматолога. Ведь травма живота с повреждением внутренних органов — это боль, кровотечение, шок. И летальный исход, если вовремя не оказана квалифицированная помощь.
Разумеется, доверить свою жизнь или жизнь близкого человека стоит лишь профессионалам. Именно такие специалисты — с соответствующим образованием и большим опытом — работают в Клиническим Госпитале «Лапино».
Найти врача по направлению Лечение травм живота




Лечение тупой травмы живота
Несомненные достоинства госпиталя — опыт лечения критических состояний, наличие современного диагностического оборудования, наилучшая укомплектованность медикаментами.
Самый достоверный способ диагностики повреждения внутренних органов с наличием кровотечения — это абдоминальная пункция (прокол брюшной стенки). Через этот прокол вводят гибкую трубку (катетер). Если по катетеру идет кровь — все более чем серьезно, нужна операция. В Клиническим Госпитале «Лапино» прокол и осмотр брюшной полости осуществляют под контролем эндоскопа — специального оптического прибора.
Дальнейшая тактика предусматривает:
- лапаротомию — разрез брюшной полости;
- остановку кровотечения;
- ушивание поврежденных органов — печени, селезенки, кишечника;
- удаление из брюшной полости излившейся крови, кишечного содержимого;
- переливание цельной крови, натуральной плазмы, кровезаменителей.
В наших госпиталях заготовлена в необходимых количествах кровь и плазма всех четырех групп.
Информация для пациентов: характеристика повреждений живота
Тупая травма живота относится к типу закрытых повреждений. Иногда она может ограничиться лишь ушибом брюшной стенки. Самое неприятное в данной ситуации — боль. К сожалению, зачастую имеют место повреждение и разрыв внутренних органов. Это печень, селезенка, реже — кишечник. В этом случае большое количество крови за короткий промежуток времени изливается в брюшную полость.
Это сопровождается такими симптомами:
- бледность кожи;
- низкое артериальное давление или его полное отсутствие;
- слабый учащенный нитевидный пульс;
- спутанное сознание;
- напряжение брюшных мышц, резкая боль в животе.
Следует отметить, что в поликлиниках, больницах общего профиля условий для экстренной высококвалифицированной помощи и операции, как правило, нет. Поэтому, если возникло подозрение на повреждение внутренних органов, немедленно свяжитесь с нами.
Специализированная бригада доставит пострадавшего в нашу клинику, а наши врачи сделают все необходимое для его скорейшего выздоровления.
Закрытая травма живота

Ушиб брюшной стенки сопровождается болью и локальным отеком области повреждения. Возможны кровоизлияния и ссадины. Боль усиливается при акте дефекации, чихании, кашле и изменении положения тела.
Разрыв мышц и фасций брюшной стенки проявляется теми же симптомами, однако, боль в этом случае более сильная, поэтому возможно развитие динамической кишечной непроходимости вследствие рефлекторного пареза кишечника. Необходимо дополнительное обследование для исключения разрывов паренхиматозных и полых органов.
Разрыв тонкой кишки обычно возникает при прямом ударе в область живота. Сопровождается усиливающейся и распространяющейся болью в животе, напряжением мышц брюшной стенки, учащением пульса и рвотой. Возможно развитие травматического шока. Разрыв толстой кишки по симптоматике напоминает разрывы тонкой кишки, однако при этом нередко выявляется напряжение брюшной стенки и признаки внутрибрюшного кровотечения. Шок развивается чаще, чем при разрывах тонкой кишки.
Повреждение печени возникает при травме живота достаточно часто. Возможны как подкапсульные трещины или разрывы, так и полный отрыв отдельных частей печени. Такая травма печени в подавляющем большинстве случаев сопровождается обильным внутренним кровотечением. Состояние больного тяжелое, возможна потеря сознания. При сохраненном сознании пациент жалуется на боли в правом подреберье, которые могут иррадиировать в правую надключичную область. Кожа бледная, пульс и дыхание учащенное, артериальное давление снижено. Признаки травматического шока.
Повреждение селезенки – наиболее распространенное повреждение при тупой травме живота, составляет 30% от общего числа травм с нарушением целостности органов брюшной полости. Может быть первичным (симптомы появляются сразу после травмы) или вторичным ( симптомы возникают через несколько дней или даже недель). Вторичные разрывы селезенки обычно наблюдаются у детей. При небольших разрывах кровотечение останавливается из-за образования кровяного сгустка. При крупных повреждениях возникает обильное внутреннее кровотечение со скоплением крови в брюшной полости (гемоперитонеум). Состояние тяжелое, шок, падение давления, учащение пульса и дыхания. Пациента беспокоят боли в левом подреберье, возможна иррадиация в левое плечо. Боль уменьшается в положении на левом боку с согнутыми и подтянутыми к животу ногами.
Повреждения поджелудочной железы. Обычно возникают при тяжелых травмах живота и нередко сочетаются с повреждением других органов (кишечника, печени, почек и селезенки). Возможно сотрясение поджелудочной железы, ее ушиб или разрыв. Пациент жалуется на резкие боли в подложечной области. Состояние тяжелое, живот вздут, мышцы передней брюшной стенки напряжены, пульс учащен, артериальное давление снижено.
Повреждение почки при тупой травме живота встречается достаточно редко. Это связано с месторасположением органа, лежащего в забрюшинном пространстве и со всех сторон окруженного другими органами и тканями. При ушибе или сотрясении появляется боль в поясничной области, макрогематурия (выделение мочи с кровью) и повышение температуры. Более тяжелые повреждения почек (размозжения или разрывы) обычно возникают при тяжелой травме живота и сочетаются с повреждением других органов. Характерно шоковое состояние, боль, напряжение мышц в поясничной области и подреберье на стороне поврежденной почки, падение артериального давления, тахикардия.
Разрыв мочевого пузыря может быть внебрюшинным или внутрибрюшинным. Причиной становится тупая травма живота при наполненном мочевом пузыре. Для внебрюшинного разрыва характерны ложные позывы на мочеиспускание, боль и отек промежности. Возможно выделение малого количества мочи с кровью. Внутрибрюшинный разрыв мочевого пузыря сопровождается болью внизу живота и частыми ложными позывами на мочеиспускание. Из-за мочи, излившейся в брюшную полость, развивается перитонит. Живот мягкий, умеренно болезненный при пальпации, отмечается вздутие и ослабление кишечной перистальтики.
Подозрение на травму живота является показанием к немедленной доставке пациента в стационар для диагностики и дальнейшего лечения. В такой ситуации крайне важно как можно быстрее оценить характер повреждений и в первую очередь – выявить кровотечение, которое может угрожать жизни пациента. При поступлении во всех случаях обязательно выполняются анализы крови и мочи, проводится определение группы крови и резус-фактора. Остальные методы исследования выбираются индивидуально с учетом клинических проявлений и тяжести состояния пациента.
С появлением современных, более точных методов исследования рентгенография брюшной полости при травме живота частично утратила свое диагностическое значение. Тем не менее, ее можно применять для выявления разрывов полых органов. Проведение рентгенологического исследования также показано при огнестрельных ранениях (для определения места расположения инородных тел – пуль или дроби) и при подозрении на сопутствующий перелом таза или повреждение грудной клетки. Доступным и информативным методом исследования является УЗИ, позволяющее диагностировать внутрибрюшное кровотечение и обнаруживать подкапсульные повреждения органов, которые могут стать источником кровотечения в будущем. При наличии соответствующего оборудования для обследования пациента с травмой живота используют компьютерную томографию, которая позволяет детально изучить структуру и состояние внутренних органов, выявив даже небольшие повреждения и незначительное кровотечение. При подозрении на разрыв мочевого пузыря показана катетеризация – подтверждением диагноза является малое количество кровянистой мочи, выделяющейся через катетер. В сомнительных случаях необходимо проведение восходящей цистографии, при которой обнаруживается наличие рентгенконтрастного раствора в околопузырной клетчатке.
Одним из самых эффективных методов диагностики при травме живота является лапароскопия. В брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно увидеть внутренние органы, оценить степень их подтверждения и четко определить показания к операции. В ряде случаев лапароскопия является не только диагностической, но и лечебной методикой, при помощи которой можно остановить кровотечение и удалить кровь из брюшной полости.
Ушибы брюшной стенки, а также разрывы мышц и фасций лечатся консервативно. Назначается постельный режим, холод и физиотерапия. При крупных гематомах может понадобиться пункция или вскрытие и дренирование гематомы. Разрывы паренхиматозных и полых органов, а также внутрибрюшные кровотечения являются показанием к экстренной операции. Под общим наркозом выполняется срединная лапаротомия. Через широкий разрез хирург тщательно осматривает органы брюшной полости, выявляет и устраняет повреждения. В послеоперационном периоде при травме живота назначаются анальгетики, проводится антибиотикотерапия. При необходимости в ходе операции и в послеоперационном периоде выполняется переливание крови и кровезаменителей.
Ультразвуковая диагностика закрытых травм живота
Большой интерес в диагностике закрытой травмы живота представляет ультразвуковое исследование, особенно при множественной и сочетанной травме, когда из-за тяжести состояния пострадавшего невозможно выполнить полный объем исследований. УЗИ имеет массу преимуществ перед другими диагностическими методами исследования: это достаточно быстрый, неинвазивный метод исследования, предоставляющий информацию о структуре и морфологических изменениях внутренних органов, позволяющий определить наличие жидкости в брюшной полости, не несущий лучевой нагрузки, экономически эффективен и рентабелен в сравнении с компьютерной томографией и лапароцентезом при диагностике закрытых травм живота. Многие авторы считают УЗИ обязательным методом исследования у всех больных с закрытыми травмами живота. По данным разных авторов, чувствительность УЗИ составляет 73,3–94,6%, специфичность — 90,0–97,5%, точность — 94,9– 96,0%. Чувствительность метода возрастает при повторных осмотрах пострадавших с закрытыми травмами живота с 82,7 до 92,6%. Отказ от динамического УЗИ ведет к поздней диагностике повреждений органов брюшной полости и ухудшает результаты лечения больных с закрытыми травмами живота.
Однако при тяжелой сочетанной травме, по данным ряда авторов, информативность УЗИ резко снижается, при этом у 16,1% пострадавших с повреждением органов брюшной полости и гемоперитонеумом более 500 мл эхографическая картина в динамике была не информативна, в 15% — эхографические изменения однозначно интерпретировать не удается. Проведение исследования затрудняется парезом кишечника, подкожной эмфиземой, повреждениями передней брюшной стенки. Некоторые авторы считают, что УЗИ несовершенно для идентификации повреждения отдельных органов и совершенно для выявления гемоперитонеума. При исследовании больных с ЗТЖ перед УЗИ в первую очередь ставится задача обнаружения внутрибрюшного кровотечения, которое характеризуется появлением эхонегативной зоны в результате разобщения кровью париетального и висцерального листков брюшины в боковых отделах живота. При этом выявлена четкая зависимость между величиной разобщения листков брюшины в латеральных каналах и количеством свободной жидкости. Скопление крови более 200 мл определяется как эхонегативная однородная зона между брюшной стенкой и стенкой кишки шириной 3–4 мм в латеральном канале. Минимальный объем жидкости в брюшной полости, определяемый при УЗИ 100–200 мл. По мнению ряда авторов, УЗИ особенно показано при закрытой травме живота, сопровождающейся гипотонией, при этом чувствительность и специфичность метода составляет 100%. Большое количество жидкости в брюшной полости при УЗИ в сочетании с относительными признаками кровотечения (пульс 100 уд/мин и более, АД менее 90 мм рт.ст.) являются показанием к лапаротомии. По данным разных авторов, чувствительность метода в выявлении свободной жидкости в брюшной полости при закрытой травме живота составляет 84–94,6%, специфичность — 90–96,6%, точность — 94,9–96%. Диагностические возможности УЗИ при повреждениях внутренних органов при закрытой травме живота достаточно широко дискутируются в литературе.
УЗИ пострадавших при закрытой травме живота с подозрением на повреждение печени дает возможность определить локализацию и характер повреждений, источник и объем гемоперитонеума, визуализировать объемные образования при повреждениях печени, оценить их локализацию, размеры, эхоструктуру, контуры, характер взаимодействия с окружающими структурами, а метод дуплексного ультразвукового сканирования позволяет детально оценить повреждения сосудистой, билиарной системы и степень функциональных изменений печени. Выделяются два вида повреждений печени: с разрывом капсулы, сопровождающееся кровотечением в брюшную полость и без таковой, ограничивающееся образованием внутрипеченочной гематомы или биломы. Эхографическая картина гематомы имеет определенную динамику, связанную с характером травмы, со временем существования гематомы и возможным повторяющимся поступлением свежей крови. Некоторые авторы условно выделяют следующие стадии развития гематом. В первые 2 суток визуализируется гиперэхогенное образование с полициклическими контурами — «свежее кровоизлияние». Стадия фибринолиза: к 5–7-м суткам очаг становится негомогенным с эхонегативными включениями неправильной формы с нечеткими контурами (фибринолиз). Третья стадия: к 10–14-м суткам появляются поля повышенной эхогенности (начало соединительнотканной организации) [23, 24]. После этого этапа развитие эхокартины гематомы может идти несколькими путями. Во-первых, может продолжаться процесс организации гематомы с уменьшением ее размеров и появления участков кальцификации, во-вторых, при преобладании процессов лизиса содержимого гематомы превращается в однородную жидкость — вариант серомы мало отличается от простой солитарной кисты печени [35], в-третьих, возможно поступление небольших порций свежей крови из поврежденного сосуда. В этом варианте эхографическая картина гематомы как бы «замораживается» — сохраняется и жидкостное содержимое, и сгустки, и нити фибрина. При разрыве субкапсулярно расположенной гематомы с кровоизлияниями или кровотечением в брюшную полость задача УЗИ — обнаружить дефект капсулы печени в виде перерыва ее контура и поиск свободной жидкости, которая имеется в типичных местах и выглядит как эхонегативная полоска различной толщины. УЗИ при изолированной травме печени информативно до 99,3%, при сочетанной травме — 87%. Чувствительность УЗИ при травме печени 94,4%, специфичность — 99,2%, точность — 98,9%. Несмотря на внедрение новых визуализирующих технологий, своевременная оценка локальных изменений при травме селезенки до сегодняшнего времени остается трудной задачей. Данные о чувствительности клинических и инструментальных методов исследования остаются разноречивыми.
При УЗИ пострадавших с закрытой травме живота с повреждением селезенки выделяются два вида повреждений этого органа: разрыв органа и ушиб органа с образованием гематомы. Для эхографической картины разрыва селезенки характерны: прерывистость контура органа, в результате разрыва его капсулы; появление двойного контура с эхонегативной структурой; возможна спленомегалия с признаками гематомы или увеличение размеров селезенки в динамике. При повреждениях селезенки с образованием внутриорганной гематомы имеется стадийность изменений в поврежденном органе, наблюдаемая при УЗИ. Стадия геморрагическая (стадия тромба) длится от нескольких минут до 1 суток и эхографически характеризуется появлением участков повышенной эхогенности и гипоэхогенных фокусов в паренхиме селезенки. Стадия гемолиза характеризуется начинающимся гемолизом в гематоме. Длительность процесса 2–3 суток. При эхографии отмечается появление в области дефекта паренхимы анэхогенных включений разной формы и размеров. Процесс начинается от центра к периферии, постепенно вырисовывая дефект паренхимы. Стадия репарации (организация гематомы) — происходит восстановление поврежденного участка паренхимы, что проявляется уменьшением в размерах анэхогенных очагов. Процесс начинается от периферии к центру. При наличии больших дефектов и гематом возможно образование посттравматических кист. Срок их образования 2–3 недель с момента повреждения. На эхограмме это нечетко отграниченные образования с неровными, «изрытыми» контурами, без эхопризнаков сформированной капсулы. Полость этих образований может быть выполнена различным по эхогенности содержимым, чаще гипоэхогенным. Динамическое УЗИ позволяет произвести оценку полиморфных очаговых изменений при травме селезенки, а это в свою очередь своевременно определить рациональный объем лечебных мероприятий. По данным М.М.Абакумова, при УЗИ пострадавших с повреждением селезенки удалось выявить свободную жидкость в 98% наблюдений, неоднородность паренхимы — в 66%, увеличение размеров селезенки — в 47%. Показанием к экстренной операции явились эхографические признаки значительного количества свободной жидкости в брюшной полости. УЗИ в динамике позволило выделить группу больных с тяжелой сочетанной травмой и повреждением селезенки, которых можно вести консервативно. Нарастание гематомы, наличие в ней кровотока, увеличение размеров селезенки являются показанием к хирургическому лечению. При наличии крупных одиночных подкапсульных гематом селезенки некоторые авторы рекомендуют выполнять пункции гематомы под контролем УЗИ или лапароскопа. Специфичность УЗИ в диагностике повреждений селезенки составила 97–100%, общая точность — 96–99%, чувствительность — 82–92%.
Эффективность УЗИ в диагностике травмы двенадцатиперстной кишки дискутируется. Некоторые авторы считают его информативным, так как оно позволяет установить наличие внутристеночной или забрюшинной гематомы у 73% пациентов, «завуалированность» правой почки, наличие свободной жидкости в брюшной полости. В тактическом плане заслуживает внимания лечение интрамуральных гематом ДПК. Описаны наблюдения успешного консервативного лечения внутристеночных гематом, диагностированных с помощью УЗИ и компьютерной томографии. При лечении детей с подобными травмами показания к операции были строгими: сохранение явлений непроходимости через 10–14 дней от начала лечения, развитие перитонита или забрюшинной флегмоны.
При повреждении тонкой кишки УЗИ позволяет определить наличие свободной жидкости в брюшной полости, в то время как повреждение полого органа остается нераспознанным. Чувствительность метода при повреждении полого органа 55%, специфичность — 100%, точность — 98,4%. Повреждения брыжейки — нередкий вид травмы.

Повреждения поджелудочной железы относятся к одному из самых тяжелых видов травм органов брюшной полости. В диагностике травматических повреждений поджелудочной железы используют комплексные методы исследования, включающие общеклинические, специальные исследования панкреатических ферментов в сыворотке крови и других биологических средах, данные специальных методов исследования: рентгенологического, УЗИ, лапароскопии, ретроградной холедохопанкреатографии, компьютерной томографии. Ряд авторов, описывая эхографическую картину травм поджелудочной железы, указывали, что повреждения могут протекать либо по типу контузии органа (без нарушения его целости или структуры), либо частичного или полного разрыва поджелудочной железы. При контузии поджелудочной железы эхографическая картина соответствует варианту острого локального или диффузного панкреатита, с характерными эхографическими признаками. Фаза отека: форма ПЖ сохранена за исключением локального или очагового панкреатита, когда поражаются отдельные части и происходит увеличение размера и изменение формы этой части поджелудочной железы. Контуры поджелудочной железы при слабо и умеренно выраженном отеке подчеркнуты. При распространении отека на окружающие ткани контуры поджелудочной железы четко не дифференцируются. При сегментарном или очаговом поражении контуры железы становятся бугристыми, размеры ее увеличиваются, эхогенность паренхимы поджелудочной железы снижается, причем неравномерно в различных участках. Отграничение измененного участка от неповрежденных тканей нечеткое. Субкапсульная или внутриорганная гематомы выглядят как эхонегативные образования без четких границ с наличием линейных ответвлений, которые через 3– 4 дня приобретают ровные, четкие контуры, напоминающие картину кисты. При отечной форме острого панкреатита в динамике наблюдается постепенное восстановление эхогенной картины: уменьшение размеров, восстановление эхогенности и структуры органа. При дальнейшем прогрессировании процесса наступает фаза некроза. При этом контуры поджелудочной железы становятся неровными, крайне неотчетливыми. Размеры поджелудочной железы еще больше увеличиваются. Эхогенность поджелудочной железы становится более неравномерной, включающей ан-, гипо- и гиперэхогенные участки. Внутренняя структура поджелудочной железы характеризуется выраженной неоднородностью. При частичном или полном разрыве поджелудочной железы наблюдается частичное или полное нарушение контура, формы и структуры с эхографическими признаками острого панкреатита, с формированием посттравматических псевдокист с неоднородным жидкостным содержимым, в виде включений различных размеров и эхогенности. Жидкость в сальниковой сумке и забрюшинном пространстве расценивается как эхографический признак внутреннего кровотечения.Метод УЗИ позволяет проводить динамическое наблюдение за травмированным органом. Чувствительность УЗИ при травме поджелудочной железы 83,9%, специфичность — 99,2%, точность — 98,2% . Выбор тактики лечения травмы поджелудочной железы зависит от характера повреждений. В.Я.Васюков и соавт. указывали, что УЗИ позволяет иногда выполнить лечебные и диагностические пункции гематомы поджелудочной железы, установить в полость гематомы стилет-катетеры.
Забрюшинные гематомы довольно часто сопровождают закрытую травму живота. УЗИ позволяет провести дифференциальную диагностику забрюшинных гематом с другими видами повреждений брюшной полости: достоверно можно определить забрюшинные гематомы, расположенные в поясничной области; нижние гематомы удавалось обнаружить только тогда, когда они выходили за пределы таза и располагались проксимальнее крыла подвздошной кости. Особые трудности для диагностики представляют сочетания забрюшинных гематом с повреждениями внутренних органов.
Повреждения почек — нередкий вид травмы. УЗИ существенно повышает эффективность диагностики этого вида повреждения. При ультразвуковом обследовании больных с повреждением почек С.В.Кириллов выделил три группы повреждений: 1-я — субкапсулярные гематомы; 2-я — надрыв паренхимы почки и паранефральные гематомы; 3-я — разрыв сосудов почки, чашечно-лоханочные системы, паренхимы и капсулы (урогематома). Ряд авторов, давая эхографическую оценку ведущих очаговых изменений при травме почек, описали морфодинамические стереотипы при повреждениях почек: контузия со специфическими интра- и параренальными тканевыми проявлениями; нарушение целости структуры паренхимы и капсулы (эхографические признаки их дефекта); нарушение целости стенок коллекторной системы (признаки интра- и экстраренальной экстравазации мочи); геморрагия (гематомы); ишемия (повреждение, тромбоз, отек); острые воспалительные проявления. Динамическое УЗИ имеет решающее значение для определения характера лечебной тактики. Точность УЗИ при повреждениях почек 94,8%, чувствительность — 63,1%, специфичность — 99,8%.
Таким образом, до настоящего времени вопросы диагностики и лечебной тактики при закрытых травмах живота остаются актуальными и далеко не решенными. Закрытая травма живота и особенно сочетанная абдоминальная травма характеризуются тяжелым течением, трудностью диагностики и лечения. Отсутствие четких критериев диагностики внутрибрюшных катастроф приводит к значительному числу не нужных лапаротомий. Ведущее значение в диагностике сочетанных повреждений органов брюшной полости имеют инструментальные методы исследования. Вспомогательные методы диагностики позволяют в более ранние сроки уточнить диагноз и определить тяжесть повреждений, с чем связан выбор хирургического метода лечения. По нашему глубокому убеждению, УЗИ органов брюшной полости при ЗТЖ — доступный неинвазивный метод исследования, который необходимо применять в качестве скрининговой диагностики и в режиме динамического контроля. При подозрении на закрытую травму живота УЗИ позволяет своевременно поставить показания к лапаротомии. Применение УЗИ в динамическом режиме позволяет исключить повреждения внутренних органов . Внедрение УЗИ в хирургическую практику значительно расширяет возможности оказания своевременной хирургической помощи пострадавшим с закрытой травмой живота.
Общие вопросы в диагностике травм брюшной полости (возможности МСКТ)
Мы привыкли смотреть на КТ и МРТ как на методы «плановых» обследований. Но есть группа ургентных ситуаций, когда и само обследование и решение по нему должны приниматься быстро, почти мгновенно, так как от «расторопности» лучевого диагноста может зависеть судьба больного. Травма брюшной полости в наше время может произойти при самых разных обстоятельствах. Самыми банальными из них будут падение с высоты и автотравма. А может еще быть огнестрельное ранение мирного времени.
Причин травмы много, обо всех можно и не упомнить. Важны последствия. Последствиями будут повреждение органа или нескольких из них с нарушением его/их целостности – а значит и истечения за пределы стенки содержимого, если речь о полом органе, и возможном развитии перитонита. Если пострадал орган солидной структуры, как печень, например, с вовлечением и без его сосудов и протоков, то следует ожидать все того же перитонита, кровотечения (остановившегося или продолжающегося), с угрозой повторного разрыва органа и без нее. Существует даже международная шкала повреждений (AIS). Шкала описывает три компонента травмы. Для этого используются 7 чисел, представленных как 12(34)(56).7 (тип, локализация, тяжесть).
Каждое число означает:
1- анатомическую зону тела
2- тип анатомической структуры
3,4- специфические анатомические структуры
5,6- уровень
7- тяжесть по шкале.
Шкала используется больше службами спасения, в основном, для транспортировки пострадавших, но и лучевым диагностам нужно иметь о ней представление. Касательно травмы живота - ее делят на проникающую травму, тупую абдоминальную травму у взрослых, детскую травму, травму при беременности. Почему важно такое деление? Потому что имеются особенности диагностики и последующей тактики. Здесь и далее говорим о травме у взрослых. Травма еще подразделяется на нанесенную низкоскоростными орудиями (340 м/с), например, пуля из винтовки, взрыв бомбы. Тяжесть повреждений и их лечение и прогноз будут в группах пострадавших различаться. С расстояния менее 6 метров повреждения по тяжести такие же как и при повреждениях высокоскоростными орудиями – травма сопровождается массивным повреждением тканей. Повреждения с расстояния более 6 метров – это низкоскоростные повреждения. Обрезы вызывают низкоскоростные повреждения даже с близкого расстояния. Высокоскоростные орудия вызывают выраженные повреждения тканей. Такие пациенты почти всегда подвергаются лапаротомии.
Любая инструментальная диагностика выполняется пациентам в стабильном состоянии. Обзорные рентгеновские снимки грудной и брюшной полостей при пистолетных ранениях почти всегда целесообразны, так как необходимо исключить гемопневмоторакс, патологию диафрагмы, переломы, инородные тела в организме. КТ с контрастным усилением выполняется пациентам, которым планируется неоперативное лечение. Соответственно политике селективного отбора пациентов для неоперативного лечения, около 50% ножевых ранений передней брюшной стенки, и примерно 85% ножевых ранений спины, и примерно около 25% пистолетных ранений живота могут быть излечены неоперативным путем. Если реанимационные мероприятия безуспешны и если имеются явная клиника или подозрение на абдоминальные повреждения, пациента следует оперировать без лучевого обследования. Если пациента не взяли в операционную сразу, КТ может помочь исключить такую необходимость и в дальнейшем.
Есть четыре механизма полостных ранений брюшной полости, о которых нужно помнить, чтобы представить себе всю тяжесть повреждений и правильно их описать в протоколе исследования.
- Удар органа о позвоночник, таз или брюшную стенку.
- Повреждение органа в результате его торможения
- Внезапное увеличение внутрипросветного давления и разрыв полого органа
- Повреждение сломанными нижними ребрами. В настоящее время УЗИ – метод скрининга
- целевое УЗИ при травме отвечает на единственный вопрос – есть свободная жидкость или нет. Чувствительность метода при выявлении жидкости - 86% - 98%. Исследование мало информативно при оценке перфорации кишечника. Признаки повреждения полых органов
- Свободный воздух
- Необъяснимая природа жидкости в брюшной полости
- Утолщение кишечной стенки
- Лимфангоиты в брыжейке.
Если реанимация успешна и больной стабилен, перед операцией выполняется МСКТ с контрастным усилением. Гемодинамически стабильные пациенты после хирургического вмешательства также могут быть подвергнуты МСКТ с контрастным усилением - для поиска скрытых повреждений, не выявленных при лапаротомии. При тупой травме пероральное контрастирование для проведения МСКТ не требуется. Внутривенно вводят примерно 110-140 мл КВ со скоростью 3-5 мл\с при 60-70-секундной задержке сканирования - для выявления повреждения органов, сосудов и кишечника.
При сканировании обязателен захват нижних отделов легких и тазового дна. Отсроченное сканирование таза (5 мин) выполняется у стабильных пациентов для визуализации мочевого пузыря и дистальных отделов мочеточников – чтобы исключить экстравазацию мочи из области надрывов или отрывов. Обычно излившаяся кровь (вне сосудистого русла) имеет плотность выше, чем плотность окружающих мягких тканей. Тем не менее, плотность излившейся крови зависит от возраста, степени и локализации источника кровотечения. Клинические особенности: боль в правом верхнем квадранте может иррадиировать в правое плечо, гиповолемия может быть связана с переломом нижних ребер.
Читайте также:
- Десквамативная интерстициальная пневмония. Иммунология фиброзирующего альвеолита
- Синдром Жильбера - что это такое и чем он опасен: симптомы, диагностика и лечение заболевания
- Сосуды сердца при тетраде Фалло. Коронарные сосуды при сужении артериального конуса
- Синдром Вернике-Корсакова
- Оксазолидиноны - линезолид. Хинолоны - фторхинолоны
