Туберкулезная волчанка. Гистология и дифференциация туберкулезной волчанки
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Туберкулезная волчанка - наиболее частая форма очагового туберкулеза кожи с медленным прогрессирующим течением и наклонностью к расплавлению тканей. Заболевание обычно начинается в детстве и тянется годами или десятками лет, иногда всю жизнь. В последнее время участились случаи туберкулезной волчанки у взрослых. По данным литературы, 5-10% больных волчанкой страдают туберкулезом легких, 5-20% - туберкулезом костей и суставов. Заражение кожи происходит преимущественно гематогенным или лимфогенным путем. Процесс нередко начинается под влиянием травм; в этом случае происходит активизация латентной инфекции.
Клинические проявления. Туберкулезная, или обыкновенная, волчанка локализуется чаще всего на лице, особенно на носу, щеках, верхней губе, на слизистых оболочках, реже на шее, туловище, конечностях.
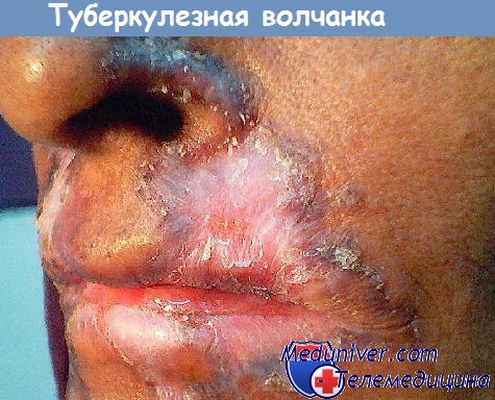
Заболевание начинается с появления люпом, имеющих вид заложенных в дерме бугорков, размером от 1 до 5-7 мм, коричнево-красноватого цвета с различными оттенками желто-бурого тона, тестоватой консистенции, с гладкой, слегка блестящей поверхностью, которая впоследствии может шелушиться. Люпомы высыпают обычно группой, сначала располагаются изолированно, а затем сливаются; по их периферии всегда имеется застойно-гиперемированная зона. Мягкая тестоватая консистенция люпомы вследствие гибели эластической и соединительной ткани приводит к тому, что при надавливании пуговчатый зонд легко погружается в глубину ткани (признак Поспелова). Не менее важен для диагностики люпомы другой признак: при надавливании предметным стеклом (диаскопия) на волчаночный очаг из расширенных капилляров выдавливается кровь, пораженная ткань обескровливается и люпомы просвечивают в виде восковидных желто-бурых пятен. Этот буроватый цвет напоминает яблочное желе, в связи, с чем признак получил название феномен «яблочного желе» (Гетчинсон).
Бугорки постепенно увеличиваются, сливаются, образуя неправильной формы бляшковидные и опухолевидные очаги (рис. 1). В результате деструкции инфильтрата образуются обширные язвы. В 4% случаев волчаночный туберкулез осложняется спиноцеллюлярной или базально-клеточной карциномой. При сухом разрешении волчаночного инфильтрата образуется рубцовая атрофия. Рубцы, появляющиеся на месте люпом, чаще всего плоские, нежные, белесоватые, по внешнему виду напоминающие папиросную бумагу. На местах рубцовой атрофии или на хорошо сформированных рубцах вновь могут появляться волчаночные бугорки. Это патогномоничный признак волчанки.
В ряде случаев деструктивные язвенные изменения захватывают глубоко подлежащие ткани (хрящи, кости, суставы) с образованием фиброзных, келоидных рубцов и обезображиванием (мутиляцией) носа, ушных раковин, пальцев, век, конечностей (lupus mutilans). При разрушении носовой перегородки нос укорачивается и заостряется, напоминая птичий клюв; возможны выворот век, сужение ротового отверстия, деформация ушных мочек и раковин. Все это значительно обезображивает больного.
Туберкулезная волчанка. Гистология и дифференциация туберкулезной волчанки
Туберкулезная волчанка. Гистология и дифференциация туберкулезной волчанки
Туберкулезная волчанка чаще всего локализуется на лице. Элементами являются глубоко расположенные узелки красновато-коричневого цвета величиной с булавочную головку, образующие резко ограниченные бляшки. При выдавливании крови нажатием часового стекла (метод диаскопии) цвет элементов отчетливо изменяется на желтовато-коричневый (узелки цвета яблочного желе). Постепенно развивается атрофия с уменьшением ткани.
В некоторых участках, однако, может появляться бородавчатое утолщение (lupus vulgaris verrucosus) или поверхностное изъязвление. В области края язвы может развиться спиноцеллюлярный рак.
Гистопатология туберкулезной волчанки. Обнаруживаются типичные бугорки с эпителиоидными и гигантскими клетками и периферической зоной, состоящей из лимфоцитов. Казеозный некроз в бугорках выражен слабо, а иногда полностью отсутствует. Количество воспалительного инфильтрата, состоящего из лимфоцитов и плазматических клеток, различное. В некоторых случаях в гистологической картине преобладает воспалительный инфильтрат, единичные бугорки приходится долго отыскивать. В других случаях, наоборот, воспалительный инфильтрат слабо выражен.
Инфильтрат при туберкулезной волчанке наиболее выражен в верхней части дермы, но на некоторых участках он может проникать и «в подкожный жировой слой. В этих случаях придатки кожи разрушаются. В участках заживления отмечается выр'аженный фиброз.
Часто обнаруживаются вторичные изменения эпидермиса. В некоторых участках отмечается акантоз, гиперкератоз и даже папилломатоз (lupus vulgaris verrucosus). В других участках под давлением инфильтрата может наступить атрофия и даже разрушение эпидермиса, что приводит к развитию язвы и вторичной пиококковой инфекции. На краю таких язв может развиться псевдоэпителиоматозная гиперплазия, а в некоторых случаях и спиноцеллюлярный рак.
Туберкулезные палочки имеются в столь малых количествах, что гистологическими методами их почти никогда не удается обнаружить, прививка же морской свинке обычно дает положительные результаты.
Дифференциальный диагноз туберкулезной волчанки. Дифференциальный диагноз с саркоидозом может быть очень трудным, а иногда и невозможным. Абсолютных гистологических критериев, позволяющих четко различать эти два заболевания, не существует.
Однако, как правило, инфильтрат при саркоидозе имеет тенденцию располагаться в виде островков во всех частях дермы; при туберкулезной волчанке инфильтрат является более компактным и локализуется преимущественно в верхней части дермы. Кроме того, при саркоидозе обычно менее выражена лимфоцитарная реакция; вокруг скопления эпителиоидных клеток имеется более отчетливый фиброз; количество гигант, ских клеток меньше, чем при волчанке; явления некроза отсутствуют полностью (Рончезе).
Эпидермис при саркоидозе представляется нормальным или же имеется атрофия от давления. При туберкулезной волчанке, кроме атрофии, могут быть видны очаги изъязвления, акантоза и псевдоэпителиоматозной гиперплазии. Единственным лабораторным методом, позволяющим с несомненностью отличить эти два заболевания, является прививка материала морской свинке, дающая обычно положительный результат при туберкулезной волчанке и всегда отрицательный результат при саркоидозе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез кожи Текст научной статьи по специальности «Ветеринарные науки»
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Потейко П. И., Крутько В. С., Шевченко О. С., Ходош Э. М.
Случай генерализованного поствакцинального осложнения после ревакцинации БЦЖ. Туберкулез кожи и подкожной жировой клетчатки, стадия рубцевания
Текст научной работы на тему «Туберкулез кожи»
В помощь практикующему врачу
ПОТЕЙКО П.И.1, КРУТЬКО B.C.1, ШЕВЧЕНКО O.C.2, холош э.м.1 1Харьковская медицинская академия последипломного образования 2Харьковский национальный медицинский университет
Туберкулез кожи является одним из проявлений туберкулезного заболевания организма и вызывается микобактериями туберкулеза как человеческого (Mycobacterium tuberculosis), так и бычьего вида (Mycobacterium bovis) [1, 3, 4, 7, 8].
Туберкулезное поражение кожи — явление достаточно редкое, в структуре заболеваемости туберкулезом составляет менее 0,1 % [2, 4, 5, 8].
Туберкулез кожи возникает на фоне измененной реактивности и сниженного иммунобиологического состояния организма; распространяется преимущественно эндогенно (гематогенным или лимфогематогенным путем) из других очагов туберкулезной инфекции в организме (легкие, лимфатические узлы и др.); может сочетаться с другими локализациями туберкулезного процесса [1, 4, 6].
Гистологически при туберкулезе в коже выявляют гранулемы из эпителиоидных клеток, окруженных лимфоцитами. Характерно наличие гигантских клеток Лангханса и казеозно-го некроза в центре бугорка. Могут выявляться также микобактерии.
Дерматологические формы туберкулеза включают разнообразные по клинической картине патологические процессы.
Диагностика всех форм туберкулеза кожи основана на клинических данных, результатах рентгенологического обследования, гистологического исследования биоптата, определении туберкулиновой аллергии, а также эффективности тест-терапии [1, 4, 6].
Классификация туберкулеза кожи:
I. Хронически текущий первичный туберкулез:
1) колликвативный туберкулез: скрофулодерма первичная, скрофулодерма вторичная, фун-гозный туберкулез;
2) рассеянные формы туберкулеза кожи: папулонекротический туберкулез, уплотненная эритема, лишай золотушный.
II. Вторичный туберкулез:
1) туберкулезная волчанка (плоская, язвенная, гипертрофическая, папилломатозная);
2) бородавчатый туберкулез кожи;
3) милиарно-язвенный туберкулез кожи.
Туберкулез кожи колликвативный (скрофулодерма) — вторая по частоте форма туберкулеза кожи.
Чаще поражаются боковые поверхности шеи.
Высыпания представлены вначале плотными безболезненными узелками, которые, быстро увеличиваясь в объеме, превращаются в узел, плотно спаянный с подлежащими тканями. Кожа над ним приобретает синюшный оттенок. В дальнейшем узел размягчается и вскрывается с выделением гнойного содержимого с включениями некротизированной ткани. На месте узла образуется язва с мягкими краями, желтоватым налетом и вялыми грануляциями на дне. После ее заживления остаются весьма характерные рваные рубцы неправильной формы, покрытые сосочковидными выростами кожи, перемычками (рис. 1). Чаще поражаются боковые поверхности шеи. Болеют преимущественно женщины.
Туберкулез кожи папулонекротический. Папулонекротическим туберкулезом кожи чаще болеют женщины в возрасте от 16 до 40 лет, однако встречаются больные пожилого и старческого возраста, а также дети. Больше подвержены заболеванию лица, работа которых связана с длительным пребыванием на ногах.
Эта форма туберкулеза кожи характеризуется полушаровидными папулами размером с конопляное зерно, красноватого цвета с синюшным оттенком, плотной консистенции. В центральной части папулы возникает некроз. Некротические массы ссыхаются в плотно сидящую корочку, после удаления которой образуется округлая язвочка с крутыми краями (рис. 2). После ее заживления остается характерный вдавленный, или «штампованный», рубчик. Сам рубчик и кожа вокруг него гиперпигментированы, однако с течением времени наступает депигментация. Эволюция отдельной папулы длится около месяца.
При папулонекротическом туберкулезе кожи поражаются любые участки кожного покрова, однако излюбленной локализацией являются голени, ягодицы, бедра, предплечья и плечи. Наибольшее количество папул выявляется в области голеней, ягодиц, бедер и предплечья. Обычно сыпь группируется в области суставов по разгибательным поверхностям конечностей (рис. 3).
Гистологически обнаруживается центральный некроз, окруженный неспецифическим, а по периферии — гранулематозным инфильтратом. Выражены сосудистые изменения.
Течение болезни хроническое, с ухудшением зимой и улучшением в теплое время года. Однако вследствие гиперинсоляции может возникать обострение летом. Туберкулиновые пробы положительные. Микобактерии туберкулеза обнаруживаются в единичных случаях. В период вспышки возможно проявление признаков интоксикации с повышением температуры тела, недомоганием, болью в суставах. Прогноз благоприятный. Первичный очаг (в легких, лимфатических узлах, костях и суставах) чаще неактивный. Между обострениями общее состояние больных обычно не изменяется.
Уплотненная эритема (син.: эритема уплотненная Базена, индуративный туберкулез кожи). Это одна из наиболее распространенных форм туберкулеза кожи. В основе заболевания лежит дермогиподермальный аллергический васкулит, вызванный повышенной чувствительностью к микобактериям, которые попадают в кожу преимущественно гематогенно. Развивается заболевание в основном у девушек и молодых женщин, страдающих нарушениями периферического кровообращения, гормональными дисфункциями, в первую очередь гипофункцией половых желез. Провоцирующим фактором является длительное пребывание на ногах.
Индуративная эритема Базена проявляется узлами, расположенными обычно в подкожной жировой клетчатке голеней, покрасневшей кожей над ними, преимущественно у женщин с малоактивным туберкулезным поражением лимфатических узлов. Узлы самопроизвольно рассасываются летом и рецидивируют весной и осенью.
Размер узлов в большинстве случаев достигает величины вишни или небольшой сливы, реже — куриного яйца; у некоторых больных пальпаторно определяется плоский инфильтрат (рис. 4).
Гистологически вначале обнаруживается гранулематозная, неспецифическая, лимфоцитарно-плазмоклеточная воспалительная реакция, значительные сосудистые изменения с набуханием и пролиферацией эндотелия, тромбозом и облитерацией просветов. В дальнейшем (через 1,5—2 месяца) формируется специфическая гранулематозная реакция. Казеоз наблюдается не всегда. Для диагностики важна глубокая биопсия, так как основной процесс развивается в подкожной клетчатке.
Прогноз выздоровления благоприятный, хотя даже под влиянием адекватного лечения регрессирование происходит медленно. Могут наблюдаться поздние рецидивы, иногда через несколько лет после клинического выздоровления. Течение длительное. Редко наблюдается изъязвление очага уплотнения, которое протекает торпидно и отличается резистентностью к проводимой терапии.
Лишай золотушный (лихеноидный туберкулез кожи). Очень редкая форма туберкулеза кожи, развивающаяся обычно в первичном периоде болезни, в основном у ослабленных детей и подростков, страдающих другими формами туберкулеза (кожи, лимфатических узлов, костей или, реже, легких). Провоцируют развитие заболевания острые инфекции (корь, коклюш, грипп и т.п.), иногда туберкулиновая проба, а также прививка БЦЖ.
Высыпания в виде лихеноидных, фолликулярных или перифолликулярных элементов конусовидной или плоской формы, округлых, реже полигональных очертаний, часто с роговой чешуйкой на поверхности или пронизанные пушковым волосом. Располагаются симметрично, преимущественно в области боковых поверхностей туловища. Цвет их желтовато-коричневый, красноватый или бледно-розовый. За счет группировки и тесного расположения могут возникать овальные или кольцевидные очаги поражения. Реже встречаются эритематозная сыпь, инфильтративные очаги, элементы, как бы переходные к папулонекротическому туберкулезу, или сочетание этих форм. При регрессировании элементов могут оставаться поверхностные рубчики (рис. 5).
Гистологически обнаруживаются преимущественно эпителиоидно-клеточные гранулемы, расположенные перифолликулярно, с небольшой лимфоцитарной реакцией и немногочисленными гигантскими клетками.
Течение болезни хроническое. Прогноз благоприятный за счет склонности к самопроизвольному регрессированию через несколько недель с момента появления или быстрого эффекта от лечения, однако возможны рецидивы, чаще осенью и весной.
Волчанка туберкулезная (lupus vulgaris) — самая распространенная форма туберкулеза кожи. Возбудитель попадает в кожу преимущественно лимфо- или гематогенно из других очагов туберкулезной инфекции в организме (легкие, лимфатические узлы и др.). Часто сочетается с туберкулезом периферических лимфатических узлов (97 %) и костно-суставным туберкулезом (30 %).
Основной морфологический элемент — бугорок (люпома), представляющий собой инфекционную гранулему. Диаметр бугорков 2—7 мм, консистенция плотно-эластическая, пальпация безболезненна. Бугорки склонны к периферическому росту, слиянию с образованием сплошных очагов и изъязвлению. Их особенностью является разрешение с обязательным образованием тонкого, гладкого, поверхностного рубца или рубцовой атрофии кожи. При диаскопии буровато-розовая окраска бугорков исчезает, в результате анемии патологического участка просвечиваются туберкулоидные инфильтраты желтовато-бурого цвета (феномен «яблочного желе») (рис. 6).
Рисунок 1. Варианты колликвативного туберкулеза кожи [6]
Рисунок 5. Лишай золотушный (лихеноидный туберкулез кожи) [6]
Рисунок 2. Формирование папулонекротического туберкулеза кожи
Рисунок 6. Туберкулезная волчанка: кольцо бугорков, в центре которого — поверхностный рубец (А); диаскопия: при надавливании на очаг поражения предметным стеклом становится виден залегающий в нем желтоватый инфильтрат (симптом «яблочного желе») (Б)
Рисунок 7. Туберкулезная волчанка: варианты плоской формы, эритематозный тип [6]
Рисунок 3. Варианты папулонекротического туберкулеза кожи [6]
Рисунок 4. Индуративный туберкулез кожи [6]
Рисунок 8. Туберкулезная волчанка: варианты язвенной формы [6]
Рисунок 9. Туберкулезная волчанка: варианты псориазиформной формы [6]
Рисунок 10. Туберку лезная волчанка: опухолевидная форма [6]
Рисунок 11. Туберкулезная волчанка слизистых оболочек твердого неба (А) и носа (Б) [6]
Рисунок 13. Туберкулезная волчанка: варианты бородавчатой формы [6]
Рисунок 14. Туберкулезная волчанка: люпус-карцинома [6]
Рисунок 15. Ми-лиарно-язвенный туберкулез кожи: варианты милиар-ной диссеминированной волчанки лица [6]
Рисунок 12. Туберкулезная волчанка: серпигини-рующая форма [6]
АБ Рисунок 16. Больная П. Папулезная сыпь с очагами изъязвления на коже живота, молочных желез (А) и спины (Б)
Рисунок 17. Больная П.
Папулы и рубец после хирургической биопсии на коже правого бедра
Рисунок 18. Больная П. Компьютерная томограмма ОГК
Рисунок 19. Больная П. Реакция на пробу Манту с 2 ТЕ
Рисунок 20. Больная П. Уменьшение папулезных изменений на коже живота, молочных желез (А), бедрах (Б) и спины (В)
Рисунок 21. Больная Ч. Внешний вид
Рисунок 23. Больная Ч. Компьютерная томограмма ОГК
Рисунок 24. Больная Ч. Внешний вид после лечения антимикобактериальными препаратами
При надавливании пуговчатым зондом на волчаночные бугорки он легко проникает в ткань люпомы (феномен зонда).
Выделяют: плоскую, язвенную, псориази-формную, опухолевидную, серпигинирующую, веррукозную, диссеминированную и другие формы туберкулезной волчанки. Возможно сочетание одной и более форм (чаще плоской и язвенной) у одного и того же больного.
Высыпания локализуются обычно на лице, но могут быть также на туловище и конечностях. Нередко поражается слизистая оболочка полости носа, рта.
Чаще регистрируется у женщин. Иногда развивается после вакцинации БЦЖ или некоторое время спустя на месте поствакцинального рубца. Характеризуется вялым, длительным и доброкачественным течением. Туберкулезная волчанка обычно протекает на фоне нормерги-ческой реакции на пробу Манту с 2 ТЕ.
Наиболее часто встречается плоская форма волчанки, при которой отдельные бугорки сливаются между собой, образуя очаг поражения, увеличивающийся в результате появления по периферии новых бугорков (рис. 7).
Язвенная форма туберкулезной волчанки возникает вследствие изъязвления бугорков. Язвы поверхностные, легко кровоточат, могут быть покрыты небольшим гнойным отделяемым (рис. 8).
Псориазиформная туберкулезная волчанка напоминает псориатическую бляшку. Характеризуется наличием на поверхности очагов поражения серебристо-белых чешуек (рис. 9).
Опухолевидная форма туберкулезной волчанки образуется при слиянии крупных бугорков в сплошной инфильтративный опухолевидный конгломерат темно-коричневого цвета, сохраняющий одновременно все типичные признаки туберкулезных бугорков (тестоватость, симптомы «яблочного желе» и «западения зонда») (рис. 10).
Кроме кожи, туберкулезная волчанка нередко (до 70 % случаев) может наблюдаться и на слизистых. Чаще всего поражается полость носа, рта (десны, твердое и мягкое небо, глотка, губы и др.). При этом характерно появление мелких, серовато-красноватого цвета бугорков, склонных к слиянию с образованием бляшек с неровной поверхностью. В процессе дальнейшей эволюции они распадаются с образованием язв. Язвы чаще всего имеют неправильные мелкофестончатые неподрытые края, окруженные отечно-воспалительным ободком, на котором часто легко заметить еще нераспавшиеся (т.е. более молодые) волчаночные бугорки. Дно язв обычно имеет зернистый вид, покрыто островками желтовато-серого налета и сравнительно легко кровоточит.
При распространении язвенного процесса вглубь может поражаться хрящевая и костная ткань; это нередко приводит к деформации
лица (особенно носа, губ, верхней челюсти, век, ушей). При поражении десен и вовлечении в патологический процесс костной части альвеол возможно обнажение и даже выпадение зубов (рис. 11).
Серпигинирующая волчанка характеризуется склонностью процесса к распространению на соседние здоровые участки кожи; при этом на регрессировавших участках поражения формируется рубец, по периферии которого появляются новые люпомы (рис. 12).
Бородавчатая (веррукозная) форма туберкулезной волчанки характеризуется появлением на ее поверхности бородавчатых разрастаний; чаще всего наблюдается на кистях и стопах (рис. 13).
Обычная туберкулезная волчанка всегда заканчивается образованием рубца. При рецидивах заболевания характерной особенностью туберкулезной волчанки является образование на рубцах новых люпом.
Наиболее тяжелым осложнением туберкулезной волчанки, развивающимся в большинстве случаев в результате нерационального лечения (особенно лучевого), является люпус-карцинома (1ирш-сагстота), которая протекает более тяжело, чем обычный плоскоклеточный рак (рис. 14).
Милиарно-язвенный туберкулез кожи — очень редкая форма туберкулеза кожи. Характеризуется появлением, чаще всего на лице, мелких розовато-бурых мягких узелков, которые могут изъязвляться и заживать с формированием рубчика или рассасываться без изъязвления (рис. 15).
Больная П., 25 лет.
В возрасте 11 лет у больной на коже появились изменения, по поводу которых бессистемно лечилась антибиотиками и иммуномодуляторами без эффекта (незначительное улучшение отмечалось только на фоне лечения рифампи-цином). Заболевание неуклонно прогрессировало, приняло генерализованный характер с поражением кожи живота, молочных желез, спины, бедер (рис. 16).
Биопсия, гистологическое заключение — туберкулез кожи (рис. 17).
Рентгенологически, включая компьютерную томограмму, в Б10 правого легкого выявлен очаг Гона (рис. 18).
Реакция на пробу Манту с 2 ТЕ положительная — папула 16 мм (рис. 19).
Клинический диагноз: папулонекротический туберкулез кожи.
Больной в течение 6 месяцев проводилось лечение антимикобактериальными препаратами по категории 1 (2 HRZE 4 ИЯ).
В результате лечения достигнуто значительное рассасывание папулезных изменений на коже (рис. 20).
Больная Ч., 57 лет.
После загара на коже груди появились изменения в виде приподнятых папул кольцевидной формы по типу ожерелья с растянутыми кольцами. Обратилась к дерматологу. В результате исследования соскоба пораженного участка кожи грибковая инфекция была отвергнута. Обследование прервала. Через год высыпания увеличились (рис. 21).
Проведена биопсия пораженной кожи на правом предплечье, выявлена гранулематозная ткань с клетками Пирогова — Лангханса.
Заключение: туберкулез кожи (туберкулезная волчанка, плоская форма).
Госпитализирована в противотуберкулезный диспансер.
Клинический анализ крови и мочи без особенностей.
Анализ мокроты: МБТ не выявлены.
Реакция на пробу Манту с 2 ТЕ: папула 14 мм.
На обзорной рентгенограмме органов грудной клетки патологии не выявлено (рис. 22).
На КТ органов грудной клетки обнаружены кальцинаты во внутригрудных и левых бронхопульмональных лимфатических узлах (рис. 23).
Проведен основной курс (6 мес.) антимико-бактериальной терапии с положительным кли-
ническим эффектом в виде значительного рассасывания изменений на коже (рис. 24).
1. Внелегочный туберкулез / Беллендир Э.Н. — СПб.: Гиппократ, 2000. — 374 с.
2. Клиническая медицина: Цветной атлас и учебник / Ч.Д. Форбс, У.Ф. Джексон: Пер. с англ.; под ред. В.А. Кокорина, Е.Т. Разумовой. — М.: Логосфера, 2009. — 544 с.
3. Кожные болезни: диагностика и лечение / Томас П. Хэбиф: Пер. с англ.; под общ. ред. акад. РАМН, проф. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2007. — 672 с.
4. Крутько В.С., Потейко П.И., Ходош Э.М. Пульмонология: наружные симптомы. — Харьков: НТМТ, 2011. — 186 с.
5. Наказ МОЗ України № 385 від 09.06.2006 р. «Інструкція про клінічну класифікацію туберкульозу та її застосування».
6. Туберкулез. Туберкулез кожи / П.П. Рыжко, А.В. Руденко, К.Е. Ищейкин, Ю.А. Ищейкина, Е.А. Броше; под ред. П.П. Рыжко. — Харьков: Фолио, 2005. — 271 с.
7. Туберкульоз, ВІЛ-інфекція/СНІД: Навч. посіб. / Р.Г. Процюк, В.Ф. Москаленко, В.І. Петренко та ін.; за ред. чл.-кор., проф. В.Ф. Москаленко, д-ра мед. наук, проф. Р.Г. Процюка. — К. : Медицина, 2009. — 424 с.
8. Фещенко Ю.І., Ільницький І.Г., Мельник В.М., Пана-сюк О.В. Туберкульоз позалегеневоїлокалізації. — К.: Логос, 1998. — 376 с.
Без названия
Подкожный саркоидоз. Саркоидоз. Гистопатология саркоидоза кожи
Саркоидоз является системным заболеванием, поражающим многие органы. Часто поражается и кожа. Общепринято делить саркоидоз кожи на четыре типа: 1) саркоид Бека (Воеск), 2) подкожный саркоид Дарье-Руоси (Roussy), 3) ознобленная волчанка Бенье (lupus pernio), 4) эритродермический саркоид.
Саркоид Бека — наиболее частый тип кожного саркоидоза — характеризуется мягкими внутрикожными узелками, узлами или бляшками коричневато-красного цвета. Центр элементов может заживать с образованием кольцевидных фигур. Высыпания не изъязвляются.
Подкожные саркоиды Дарье-Руоси представляют собой подкожные узлы, которые часто достигают нескольких сантиметров в диаметре и никогда не вскрываются. Покрывающая их кожа имеет нормальный или синевато-красный цвет.
Ознобленная волчанка Бенье характеризуется мягкими узлами и инфильтрированными бляшками фиолетового цвета, на поверхности которых имеются многочисленные телеангиэктазии.
Эритродермический саркоид характеризуется большими, резко очерченными, слегка шелушащимися бляшками коричневато-красного цвета; инфильтрация бляшек незначительна или совсем отсутствует [Левер и Фрейман; Уигли и Муссо (Wigley, Musso)]. Следует отметить, что саркоид Шпиглера-Фендта (Spiegler, Fendt) не относится к группе capкоидоза, а представляет собой лимфоидную гиперплазию, возможно, близкую к лимфоме.
В отечественной литературе есть ряд работ по вопросу о саркоиде Бека, в том числе исследования П. А. Павлова (Русский журнал кожных и венерических болезней, 1903, № 9 и 10), В. И. Теребинскою (Русский журнал кожных и венерических болезней, 1906, № 1, 2, 3 и 4), Д. П. Крупникова (Русский вестник дерматологии, 1926, № 7) и др.
Исследования Л. Н. Мурзина (1891), Я. Н. Соколова (1903), А. А. Боголепова (1910), И. Н. Олесова и А. М. Левина (1929) касаются ознобленной волчанки Бенье-Теннесона (Tenneson). Большинство авторов, в том числе В. П. Теодорович (Советский вестник дерматологии, 1931, № 2) и З. Н. Гржебин (Советский вестник венерологии и дерматологии, 1934, № 8), посвятившие этому вопросу специальные работы, считают, что саркоид Бека и ознобленная волчанка являются клиническими разновидностями одного заболевания. Подкожные саркоиды Дарье-Русси по существу представляют собой глубокую разновидность саркоида Бека.
В отношении же узелковых и узловатых саркоидов Дарье сам Дарье указал в названии этой формы на ее близость к уплотненной эритеме Базена («Sarcoides se rapprochant de l'erytheme indure»). Что касается выделяемого автором в специальный тип эритродермического саркоида, то мы для этого не видим основания, — последний представляет собой одну из клинических разновидностей саркоида Бека. Я совместно с А. К. Якубсоном наблюдал больного диффузно-инфильтрирующей формой саркоида Бека, причем частично процесс имел эритродермический характер.

Гистопатология саркоидоза кожи
Гистологическая картина одинакова при всех четырех формах кожного саркоидоза. Как и при поражениях внутренних органов, она характеризуется наличием ограниченных островков эпителиоидных клеток — так называемых эпителиоидноклеточных бугорков.
При саркоиде Бека островки эпителиоидных клеток локализуются преимущественно в дерме, при саркоиде Дарье-Русси — главным образом в подкожной жировой ткани. В прогрессирующих высыпаниях саркоидоза в островках эпителиоидных клеток содержится небольшое количество гигантских клеток Лангханса, а иногда они совсем не обнаруживаются. Незначительное, а иногда и умеренное количество лимфоцитов имеется главным образом у краев эпителиоидноклеточных островков. Казеозный некроз почти никогда не обнаруживается. В редких случаях нерезко выраженный некроз отмечается в центре эпителиоидноклеточных островков.
При применении соответствующих красок обнаруживается ретикулярная сеть, окружающая островки эпителиоидных клеток и проникающая в них. Степень густоты этой сети различна. В большинстве участков ретикулярные волокна имеют тенденцию окружать почти каждую эпителиоидную клетку, в других участках волокна концентрируются по периферии, оставляя центральные участки относительно свободными.
В фазе заживления обнаруживается увеличение фиброза, начинающееся обычно на периферии островков и приводящее к замещению эпителиоидных клеток и лимфоцитов соединительной тканью. В таких высыпаниях может наблюдаться постепенное превращение ретикулярных волокон в коллагеновые. В этой стадии обычно обнаруживается умеренное количество гигантских клеток большой величины и неправильной формы, почему они больше напоминают гигантские клетки инородных тел, чем гигантские клетки типа Лангханса.
Иногда они содержат так называемые включения Шаумана (Schaumann) — тельца круглой или овальной формы с двойными контурами, расщепленные и часто кальцифицированные (Шауман, 1941).
В других случаях внутри гигантских клеток обнаруживаются астероидные включения (Левер и Фрейман). Значение телец Шаумана и астероидных включений еще не установлено. И те, и другие не специфичны для саркоидоза, так как тельца Шаумана могут быть также при бериллиозе, а астероидные тельца встречаются при гранулёмах, особенно при гранулемах инородных тел.
Дифференциальный диагноз между саркоидозом и туберкулезной волчанкой может быть очень трудным в тех случаях, когда островки содержат значительную примесь лимфоцитов.
Гистологическая картина саркоидоза идентична изменениям в кожных гранулемах при системном бериллиозе и при туберкулоидной проказе. Однако при последнем заболевании эпителиоидноклеточные островки обычно расположены вокруг пораженных нервов в дерме и в подкожной жировой клетчатке.
- Читать далее “Системные поражения при саркоидозе. Проказа - лепра”
Оглавление темы “Инфекционная патология кожи”:
1. Туберкулезный шанкр. Генерализованный милиарный туберкулез кожи
2. Туберкулезная волчанка. Гистология и дифференциация туберкулезной волчанки
3. Бородавчатый туберкулез кожи. Скрофулодерма - колликвативный туберкулез кожи
4. Микропапулезный туберкулид. Милиарная диссеминированная волчанка лица
5. Саркоидоз. Гистопатология саркоидоза кожи
6. Системные поражения при саркоидозе. Проказа - лепра
7. Гистология лепры. Поражения нервной системы при лепре
8. Дифтерия кожи. Сибирская язва
9. Туляремия кожи. Мягкий шанкр
10. Паховая гранулема. Гистология и дифференциация паховой гранулемы
Туберкулезная волчанка. Гистология и дифференциация туберкулезной волчанки


МИНЗДРАВ РК


КонсультантПлюс
| Туберкулезная волчанка и другие проявления туберкулеза кожи. |
Туберкулез кожи в 80% случаев диагностируется поздно. Заболевание всегда протекает длительно и тяжело поддается лечению. Признаки и симптомы туберкулеза кожи ярко выражены. Кожные покровы со временем обезображиваются рубцовой тканью. Разнообразные формы заболевания имеют свои симптомы и проявления .В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы.
Туберкулез кожи включает в себя целую группу разнообразных по клинике и морфологии кожных заболеваний, которые вызываются микобактериями туберкулеза (МБТ). Возбудители при этом воздействуют на кожу либо напрямую, либо опосредовано. Каждое из заболеваний есть не что иное, как местное проявление туберкулезного поражения всего организма.
Туберкулез всегда развивается в ответ на угнетение иммунитета, а точнее его клеточного звена — Т-лимфоцитов. Этому способствует:
• тяжелые травмы,
• повреждения кожных покровов,
• инфекционные заболевания,
• сбои в работе нервной и эндокринной систем,
• неполноценное питание,
• длительный прием кортикостероидов,
• цитостатическая терапия.
При развитии туберкулеза имеет место:
• количество МБТ,
• поражающее воздействие возбудителей (вирулентность),
• наследственная предрасположенность.
Пути распространения туберкулеза кожи
• Распространяют инфекцию больные туберкулезом с мокротой, мочой, через свищи и предметы обихода. Источником заражения являются так же больные животные и, обсемененные МБТ, продукты питания от больных животных. В период формирования иммунитета возникает первичный туберкулез кожи (туберкулезный шанкр, лихеноидный туберкулез кожи).
• Инфекция может попасть через поврежденные участки кожи. Однако, подобное инфицирование возможно лишь при массивном инфицировании (бородавчатая форма туберкулеза кожи). Вокруг свищей и язв при внелегочных формах туберкулеза может сформироваться фунгозный туберкулез кожи.
• Микобактерии могут проникать в кожу и подкожную клетчатку при росте первичного очага из лимфоузлов (скрофулодерма).
• Микобактерии могут проникать в кожу с кровью и по лимфатическим путям из внутренних органов, пораженных туберкулезом. Когда инфекция распространяется с током крови, то развиваются острые милиарные формы туберкулеза. Это вторичный туберкулез, который составляет до 70% всех случаев туберкулезного поражения. Сюда относится туберкулезная волчанка и диссеминированный милиарный туберкулез кожи лица.
• Имеется целый ряд заболеваний, которые связаны с туберкулезом не на прямую, а опосредованно. Это аллергические васкулиты, возникающие в результате аллергического иммунного («параспецифического») воспаления в ответ на инфицирование микобактериями (розацеоподобный туберкулид Левандовского).
Первичный туберкулез кожи.
Данная форма заболевания встречается чрезвычайно редко. Болезнь развивается в период развития первичного туберкулеза. Чаще болеют дети в возрасте до 10-и лет. Вначале появляется папула красновато-коричневатого цвета. Далее в центре папулы появляется язва (туберкулезный шанкр). Периферические лимфоузлы увеличиваются в размерах. Часто изъязвляются. Язвы заживают длительно. На их месте появляются тонкие рубцы. При ослабленном иммунитете заболевание вновь возвращается, обезображивая тело рубцами и шрамами.
Вторичный туберкулез кожи.
Тизерная сеть.
Заболевание представлено разнообразием локализованных и диссеминированных форм, которые появляются у ранее инфицированных людей. До 75% всех случае занимает туберкулезная волчанка.
В последние 10 лет отмечается преобладание диссеминированных форм туберкулеза кожи.
Обычная или вульгарная туберкулезная волчанка (Lupus vulgaris)
В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы. МБТ проникают в кожу из региональных лимфоузлов по лимфатическим путям и гематогенно (с током крови). Зачастую болезнь возникает в детском возрасте, протекает длительно, с периодическими обострениями, распространяется медленно.
Симптомы заболевания.
При болезни поражаются кожные покровы носа, лица, шеи, красной каймы губ, слизистые оболочки полости рта и глаз. Кожа конечностей поражается редко. Туберкулезные бугорки сливаются и образуют люпомы. Их цвет желтовато-ржавый. Размер – до 0,75 мм. Вначале люпомы располагаются глубоко, а потом начинают выступать над кожей.
Форма люпом округлая, консистенция мягкая, при значительном надавливании зондом элементы люпомы разрываются, появляется боль и кровотечение. Люпомы часто сливаются. Поверхность их гладкая и блестящая. Если нажать предметным стеклом на пораженный участок, люпомы приобретают цвет «яблочного желе» (симптом «яблочного желе»). При благоприятном исходе в центре бугорков начинается рассасывание и замещение повреждения тонкой кожей в виде папиросной бумаги.
Формы туберкулезной волчанки.
Туберкулезная волчанка слизистых оболочек.
Самая тяжелая форма Lupus vulgaris. При заболевании поражаются слизистые оболочки носа, глаз и полости рта. Вначале на них появляются красно-желтые образования (бляшки). Их поверхность имеет зернистый вид, напоминающий рыбную икру. Со временем процесс поражает хрящи носа и ушей. Далее наступает самопроизвольное отторжение поврежденных мертвых тканей, которое заканчивается стойким обезображиванием лица.
Опухолевая форма туберкулезной волчанки.
Туберкулезные бугорки сливаются, образуя опухолевидное образование до 3-х см в диаметре. При прогрессировании процесса появляется распад подлежащих тканей, сопровождающийся повреждением хрящей и лимфоузлов.
Плоская форма туберкулезной волчанки.
Туберкулезные очаги сливаются, но участок поражения не выступает над уровнем кожных покровов. При прогрессировании заболевания появляются язвочки, у которых неровные края и зернистое дно.
Псориатическая форма туберкулезной волчанки.
Туберкулезные очаги сливаются. Поверхность повреждения покрывается множеством мелких чешуек.
Эксфолиативная (чешуйчатая) форма туберкулезной волчанки.
Туберкулезные очаги сливаются. Поверхность повреждения покрывается множеством крупных чешуек белесоватого цвета, которые плотно прилегают к подлежащим тканям. Внешний вид поражения напоминает бабочку.
Саркоидоподобная форма туберкулезной волчанки.
Сливаясь, туберкулезные очаги образуют опухолевидные образования красноватого цвета – люпус-карциномы. Процесс склонен к озлокачествлению.
Туберкулез кожи колликвативный (скрофулодерма)
После туберкулезной волчанки эта форма туберкулеза кожи стоит на втором месте по частоте заболевания. Свое название она получила от латинского scrofulae — набухшие лимфатические узлы шеи и colliquescere — растопляться. МБТ попадают в кожу из пораженных инфекцией лимфоузлов по лимфатическим путям. Над областью увеличенных лимфоузлов появляются трещины и изъязвления. Процесс локализуется на боковых частях шеи, груди и ключиц. Преимущественно заболевают молодые женщины.
Симптомы заболевания.
Вначале заболевания появляются плотные безболезненные узелки, которые быстро увеличиваются в размере, образуя, плотно спаянные с подлежащими тканями узлы. Их размеры от 3-х до 5 см. Кожные покровы над лимфатическими узлами приобретают синюшный оттенок. Со временем узел становится мягкой консистенции и вскрывается. Образуется холодный абсцесс (нагноение без каких либо проявлений воспалительной реакции). Из свищевых ходов начинает выделяться гной с кровяными сгустками и кусочками разрушенных (некротизированных) тканей. Язва имеет мягкие края. Дно язвы покрыто желтоватым налетом. Видны многочисленные грануляции. При заживлении язвы появляются рубцы неправильной формы, которые соединяются между собой перемычками и мостиками. Сверху рубцы покрыты сосочковыми выростами.
Язвенный туберкулез кожи (Tuberculosis cutis ulcerosa).
Тизерная сеть.
Болезнь чаще поражает мужчин, у которых уже имелся туберкулез внутренних органов. Туберкулезные палочки попадают на кожу из мочи, кала или мокроты самого больного, поражая области естественных наружных отверстий: кожу вокруг ануса, головки полового члена, носа, области вокруг рта, слизистая языка.
Симптомы заболевания.
Сливаясь, туберкулезные бугорки образуют небольшого размера узелки желтоватого цвета. Со временем узелки нагнаиваются и вскрываются с образованием болезненных язв, затрудняющих естественные акты.
У язв мягкие, подрытые края. Цвет язв бледно-красный. Размер язв до 1,5 см, дно зернистое. Явы часто кровоточат. Резко болезненные. При прогрессировании заболевания на дне язв и вокруг вновь появляются туберкулезные бугорки. Ткани разрушаются, образуя микроабсцессы желтоватого цвета, так называемые «зерна Трела», содержащие большое количество МБТ. Болезнь протекает тяжело. Язвы заживают медленно. На их месте образуются тонкие шрамы, располагающиеся ниже уровня кожи (атрофические рубцы).
Бородавчатый туберкулез кожи (Tuberculosis cutis verrucosa).
Бородавчатый туберкулез кожи возникает у ветеринаров и рабочие боен, контактирующих с трупами животных, больных туберкулезом. Данная форма заболевания встречается редко. Поражаются кожные покровы тыла кисти или стоп. Кожные покровы поражаются туберкулезом у больных от постоянного контакта с инфицированной мокротой.
Симптомы заболевания.
Вначале появляются бугорки, кожа над которыми приобретает синюшный цвет. Постепенно бугорки сливаются друг с другом, образуя плотные инфильтраты синюшного цвета. Со временем сверху они покрываются бородавчатыми разрастаниями, плотными чешуйками и трещинами. Окружает очаг поражения синевато-красный вал, за которым идет зона блестящей кожи. В процессе излечения роговые массы отторгаются, а на месте инфильтрата появляются рубцы. Течение болезни многолетнее.
Папулонекротический туберкулез кожи (tuberculosis cutis papulo-nectrotica).
Папулонекротический туберкулез кожи чаще регистрируется у молодых людей. Болезнь проявляется появлением папул, размер которых не превышает 3 см в диаметре. Поражается кожа ягодиц, живота, разгибательных поверхностей конечностей и грудной клетки. Кожа над папулами становится розовато-синюшного цвета. Со временем папулы изъязвляются. На месте язв появляется корочка серовато-белого цвета, которая замещается белесым рубчиком.
Диссеминированный милиарный туберкулез кожи лица.
Заболевание поражает детей раннего возраста и грудничков. Сегодня во фтизиатрической практике почти не встречается. Чаще поражается кожа лица и шеи. Заболевание отличается от вульгарной волчанки тем, что бугорки не сливаются, а казеоз менее выражен. Желтовато-красные папулы напоминают обычные угри, но гной при надавливании не выделяется. На месте бугорков при заживлении образуются рубчики и пигментные пятна.
Розацеоподобный туберкулез Левандовского.
Данная форма заболевания протекает по типу аллергического васкулита. На кожных покровах лица появляются эритемы (покраснения) и телеангиоэктазии (многочисленные расширенные мелкие сосуды). Постепенно кожа приобретает синюшно-красноватый оттенок. Высыпания (туберкулиды) представляют собой плотные образования до полусантиметра в диаметре, без некротических элементов. При заживлении на месте туберкулидов образуются атрофические рубчики.
Лихеноидный туберкулез кожи (Tuberculosis cutis lichenoides seu lichen scrofulosorum)
Лихеноидный туберкулез кожи чаще развивается у ослабленных детей, реже — у взрослых, больных туберкулезом. Болезнь проявляется появлением бугорков, которые покрыты светло-серыми чешуйками. Бугорки располагаются симметрично, чаще на коже живота и конечностей. После излечения на месте высыпаний остается пигментация или небольшие рубчики.
Индуративный туберкулез кожи (уплотненная эритема)
Данная форма заболевания проявляется в 2-х разновидностях — узловатой эритемы Базена и язвенной эритемы Гетчинсона. Болезнь часто поражает больных с туберкулезом внутренних органов.
Узловатая эритема Базена
Заболевание чаще регистрируется у женщин в возрасте от 16 до 40 лет. Плотные узлы или плоские обширные инфильтраты, которые появляются на кожных покровах голеней, бедер, ягодиц и верхних конечностей, имеют синюшно-красную окраску. Размер уплотнений 3 – 8 см. Уплотнения и инфильтраты расположены часто симметрично, в глубоких слоях кожи и подкожной жировой клетчатки. При регрессии туберкулезных элементов остаются кольцевидные атрофические участки и пигментация.
Язвенная эритема Гетчинсона
Иногда очаги сливаются, образуя обширное поражение с изъязвлениями в центре и грязно-серыми грануляциями. Эта форма названа по имени английского врача дерматолога, который впервые ее описал — язвенная эритема Гетчинсона. Без лечения протекает длительно, иногда даже годами. После излечения остаются западающие пигментированные рубцы.
Диагностика туберкулёза кожи
Процесс диагностики складывается из следующих компонентов:
• Бактериологическая диагностика (обнаружение МБТ в отделяемом из язв, и пунктатов лимфоузлов).
• Диагностическая биопсия с последующим гистологическим исследованием, которая позволяет выявить морфологические компоненты туберкулезного бугорка.
• Выявление заболевания туберкулезом внутренних органов.
• Обнаружение рубцов на коже, как следствие перенесенного ранее туберкулезного поражения.
• Туберкулинодиагностика.
• Пробное лечение.
Диагностическая биопсия вместе с бактериологическим исследованием является самым значимым методом при постановке диагноза туберкулеза.
Выявлять туберкулез кожи предписано врачам дерматологам. Знание групп риска, куда входят больные данной категории, ранних симптомов заболевания и методик диагностики помогает врачам своевременно выявлять болезнь.
На начальных этапах развития туберкулез кожи протекает под маской инфекционных и паразитарных заболеваний, пиодермий, розовых угрей, инфекционно-аллергических васкулитов, поражений кожи при саркоидозе и коллагенозах, инфильтративных поражений слизистой рта и носоглотки, мигрирующих одонтогенных гранулем лица, флебитов и трофических язв нижних конечностей.
Выявление возбудителя на ранних стадиях развития заболевания позволит успешно излечить больного.
Лечение туберкулеза кожи и профилактика
Туберкулезный процесс трудно поддается лечению. От больного требуется большое терпение и самодисциплина. При заболевании страдает не только пораженный орган, но и весь организм в целом. Лечение проводится в противотуберкулезных учреждениях.
Стратегия лечебного процесса заключается в максимально быстром подавлении популяции микобактерий и регрессии патологических изменений, вызванных инфекцией.
Лечение туберкулеза должно быть комплексным с учетом возраста больного и сопутствующей патологии:
• воздействие на инфекцию;
• воздействие на больной организм в целом (иммунный статус) и на происходящие в нем патологические процессы (патогенетическое лечение);
• снижение уровня и ликвидация проявлений симптомов заболевания;
• местное лечение.
Лечение туберкулеза на современном этапе является важным компонентом в борьбе за предупреждение распространение инфекции. Снижение числа бацилловыделителей поможет снизить число инфицированных туберкулезом и предупредить появление новых случаев заболевания. Основу борьбы с туберкулезом составляет:
• Проведение вакцинации.
• Своевременное выявление туберкулеза у взрослых и детей.
• Изоляция ребенка из очага.
• Выявление и лечение контактов.
• Адекватное лечение туберкулеза.
• Укрепление иммунитета.
Туберкулез кожи многолик. В недалеком прошлом туберкулезная волчанка была самой распространенной формой туберкулеза кожи. Сегодня чаще регистрируются диссеминированные формы. Каждое из заболеваний есть не что иное, как местное проявление туберкулезного поражения всего организма. При появлении на кожных покровах изменений разного характера необходимо обратиться к специалисту.
Читайте также:
