Туберкулезный менингит. Криптококковый менингит. Вирусный энцефалит.
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Основные возбудители острого бактериального менингита :
Пневмококк (30 - 50 % случаев у взрослых, 10 - 20 % - у детей и около 5 % - у новорожденных). Повышают риск развития пневмококкового менингита : средний отит, пневмония, ликворея, серповидно-клеточная анемия, лимфогранулематоз, миелома, алкоголизм.
Менингококк - наиболее частая причина менингита у детей и подростков (25 - 40 %). У взрослых отмечается в 10 - 35 % случаев. Реже встречается у новорожденных. Характерны эпидемии.
Haemophilus influenzae тип В - наиболее частая менингеальная инфекция в возрасте от 2 месяцев до 3 лет (40 - 60 %). У взрослых встречается редко, за исключением лиц с подавленным иммунитетом, сахарным диабетом, алкоголизмом или с анатомическими нарушениями черепа (переломом, дермальным синусом).
Золотистый стафилококк чаще осложняет нейрохирургические операции и проникающие ранения черепа. Эпидермальный стафилококк - в 75 % случаев основная причина шунт-менингитов.
Грамотрицательные бактерии чаще являются возбудителями абсцесса мозга, эпидурального абсцесса. Сопутствуют нейрохирургическим вмешательствам и тромбофлебитам мозговых синусов и вен.
Listeria monocytogenes вызывает менингиты у пожилых лиц, иммуносупрессированных, алкоголиков и при диабете.
Основные возбудители асептического менингита: энтеровирусы (Коксаки и ECHO), арбовирусы, вирусы эпидемического паротита, вирусы лимфоцитарного хориоменингита, вирус простого герпеса 2 типа и 1 типа, вирус ВИЧ. Реже причиной асептического менингита могут стать : аденовирусы, цитомегаловирус, вирус Эпштейна - Барра, вирусы гриппа, ветряной оспы, кори, парагриппа.
Клинические признаки. Симптомы заболевания развиваются быстро (в 25 % случаев гнойных менингитов - молниеносное течение в течение 24 часов) или, как в случае туберкулезной или грибковой инфекции, в течение недель. Клиника заболевания складывается из симптомов раздражения мозговых оболочек, повышенного внутричерепного давления, а также септических симптомов. Могут развиться судороги и поведенческие нарушения.
Менингеальные симптомы : головная боль, усиливающаяся при движениях; светобоязнь, ригидность мышц шеи, симптом Кернига - Брудзинского (могут быть слабо выражены у пожилых, маленьких детей); опистотонус.
Симптомы повышенного внутричерепного давления : интенсивная головная боль, рвота, угнетение сознания, судороги, нарушения дыхания, позже застойные диски зрительных нервов.
Септические симптомы : лихорадка, артралгии, тахикардия, тахипноэ, лейкоцитоз, ДВС-синдром.
Кожная сыпь может сопутствовать менингитам, вызванным различными микроорганизмами (пневмококковым, гемофилюсным, стафилококковым и ECHO-вирусным), но геморрагическая пурпура характерна для менингококкового менингита (встречается примерно в 50% случаев).
Дополнительные методы исследования. Абсолютным показанием является люмбальная пункция с исследованием ликвора. При наличии очаговых симптомов ей должна предшествовать компьютерная томография. Ликвор собирают в три пробирки (по 4 капли в каждую) для : срочного мазка по Граму, окрашивания на кислотоустойчивые бактерии, бактериологического и вирусологического анализа, определения уровня глюкозы. К специальным методам исследования ликвора относятся: латекс-агглютинация и коагуляционные пробы, выявляющие бактериальные антигены менингококков, пневмококков и гемофилюса; серологические реакции на сифилис; иммунологические пробы для выявления грибковых антигенов.
Анализ крови: клеточный состав, СОЭ, глюкоза, электролиты, мочевина. Посев крови (положителен в 40 - 60 % случаев при H. infl., meningococcus, pneumococcus). Серологическое исследование крови на боррелиоз, сифилис и риккетсиозы. Туберкулиновый тест. Толстый мазок крови на плазмодий малярии.
Возбудители инфекций ЦНС и изменения в ликворе
Прогноз зависит от причины менингита. Выживаемость хуже при пневмококковом менингите и выше при менингококковом и гемофильном. При бактериальном менингите отсрочка начала лечения сказывается на выживаемости.
ВИРУСНЫЙ ЭНЦЕФАЛИТ
Клинические признаки. Часто имеет место продромальное состояние, сопровождающееся головной болью, сонливостью, недомоганием. Постхинфекционный энцефалит (при кори, ветряной оспе, паратите, гриппе) развивается в течение 14 дней после начала инфекции.
Лихорадка 38 - 40 ° С.
Менингеальный синдром : головная боль, усиливающаяся при движениях головы, боли в пояснице, светобоязнь, ригидность мышц шеи, симптомы Кернига, Брудзинского; опистотонус.
Синдром повышенного внутричерепного давления : интенсивная головная боль, рвота, угнетение сознания, судороги, нарушения дыхания, позже застойные диски зрительных нервов.
Очаговые неврологические симптомы : афазия, гемипарезы, поражения черепно-мозговых нервов, мозжечковая атаксия, подкорковые автоматизмы.
Судороги. Психические нарушения.
Дифференциальный диагноз проводят с энцефалопатией, абсцессом и опухолью мозга.
Дополнительные методы обследования. Люмбальная пункция (ЛП) производится после компьютерной томографии (КТ) или магнитно-резонансной томографии. Результаты ЛП : содержание белка в ликворе повышено; лимфоцитарный плеоцитоз 10 - 1000/мм 3 .
Данные КТ : при герпетическом энцефалите может быть выявлен отек мозга в области височной и лобной долей. Для герпетического энцефалита характерны изменения электроэнцефалограммы : периодическая островолновая активность в височной доли на фоне локального или диффузного замедления ритма.
Вирусологические и иммунологические исследования ликовра и крови могут быть использованы для подтверждения диагноза.
Прогноз у большинства пациентов хороший, хотя неврологические нарушения могут сохраняться. Наиболее плохой исход наблюдается у больных с герпесным энцефалитом, уровень смертности при котором достигает 15 - 20 %.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Менингит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Менингит: причины появления, симптомы, диагностика и способы лечения.
Определение
Менингит – это инфекционное воспаление мозговых оболочек головного и спинного мозга, сопровождающееся интоксикацией, лихорадкой, синдромом повышенного внутричерепного давления, менингеальным синдромом, а также воспалительными изменениями ликвора (спинномозговой жидкости).
Мозговые оболочки - это соединительнотканные пленчатые образования, покрывающие головной и спинной мозг. Различают твердую мозговую оболочку, паутинную и мягкую.
Твердая оболочка головного мозга имеет плотную консистенцию и толщину 0,2-1 мм, местами она срастается с костями черепа. Паутинная оболочка — тонкая, полупрозрачная, не имеющая сосудов соединительнотканная пластинка, которая окружает головной и спинной мозг. Мягкая оболочка — тонкая соединительнотканная пластинка, непосредственно прилежащая к головному мозгу, соответствует его рельефу и проникает во все его углубления. В ее толще располагается сосудистая сеть головного мозга.
Наиболее часто встречают воспаление мягкой мозговой оболочки, при этом используют термин «менингит».
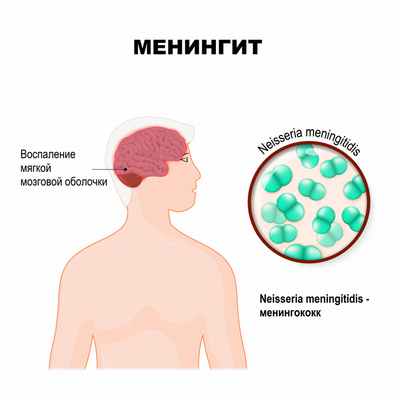
Причины появления менингита
Мозговые оболочки могут вовлекаться в воспалительный процесс первично и вторично. Менингит, возникший без предшествующей общей инфекции или заболевания какого-то другого органа, называется первичным. Вторичный менингит развивается как осложнение уже имеющегося инфекционного процесса. К вторичным относятся туберкулезный, стафилококковый, пневмококковый менингит. К первичным – менингококковый, первичный паротитный, энтеровирусные менингиты и другие.
Гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой (менингококками, пневмококками, реже - другими возбудителями). Причина серозных менингитов - вирусы, бактерии, грибы.
По прогнозу наиболее опасен туберкулезный менингит, который возникает при условии наличия в организме туберкулезного поражения. Развитие заболевания проходит в два этапа. На первом этапе возбудитель с током крови поражает сосудистые сплетения желудочков мозга с образованием в них специфической гранулемы. На втором – наблюдается воспаление паутинной и мягкой оболочек (как правило, поражаются оболочки основания головного мозга), которое вызывает острый менингиальный синдром.
Процесс развития менингококкового менингита также состоит из нескольких этапов:
- попадание возбудителя на слизистую оболочку носоглотки;
- попадание менингококка в кровь;
- проникновение возбудителя через гематоликворный барьер, раздражение рецепторов мягкой мозговой оболочки токсичными факторами и воспаление.
Течение инфекционного процесса зависит от патогенных свойств возбудителя (способности вызывать заболевание) и состояния иммунной системы человека.
Предшествующие вирусные заболевания, резкая смена климата, переохлаждение, стресс, сопутствующие заболевания, терапия, подавляющая иммунитет, - могут иметь существенное значение для возникновения и течения менингита.
Классификация заболевания
По типу возбудителя:
- Вирусный менингит (гриппозный, парагриппозный, аденовирусный, герпетический, арбовирусный (клещевой), паротитный, энтеровирусные ЕСНО и Коксаки).
- Бактериальный менингит (менингококковый, туберкулезный, пневмококковый, стафилококковый, стрептококковый, сифилитический, бруцеллезный, лептоспирозный).
- Грибковый (криптококковый, кандидозный и др.).
- Протозойный (токсоплазмозный, малярийный).
- Смешанный.
- Первичный.
- Вторичный.
- Острый.
- Подострый.
- Молниеносный.
- Хронический.
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Генерализованный.
- Ограниченный.
- Осложненный.
- Неосложненный.
- менингеальный синдром – проявляется ригидностью (повышенным тонусом) затылочных мышц и длинных мышц спины, гиперстезией (повышенной чувствительностью) органов чувств, головной болью, рвотой, изменениями со стороны спинномозговой жидкости;
- общемозговой синдром – проявляется сонливостью, нарушением сознания, тошнотой, рвотой, головокружением, психомоторным возбуждением, галлюцинациями;
- астеновегетативный синдром – проявляется слабостью, снижением трудоспособности;
- судорожный синдром;
- общеинфекционный синдром - проявляется ознобом, повышением температуры.
Пневмококковый менингит, как правило, наблюдается у детей раннего возраста на фоне имеющегося пневмококкового процесса (пневмонии, синусита).
При стрептококковом менингите на первый план выступает гепатолиенальный синдром (увеличение печени и селезенки), почечная недостаточность, надпочечниковая недостаточность, петехиальная сыпь (кровоизлияния, вследствие повреждения капилляров, в результате чего, кровь, растекаясь под кожей, образует округлые пятна, размер которых не превышает 2 мм).
Гнойные менингиты, вызванные синегнойной палочкой, грибами встречаются редко. Диагноз устанавливается только после дополнительных лабораторных исследований.
Для серозного туберкулезного менингита характерно постепенное начало, хотя в редких случаях он может манифестировать остро. В дебюте заболевания больные жалуются на утомляемость, слабость, раздражительность, нарушение сна. Температура обычно не выше 38℃, отмечается непостоянная умеренная головная боль. На 5-6-й день болезни температура становится выше 38℃, усиливается головная боль, появляется тошнота, рвота, сонливость. Быстро развивается бессознательное состояние. Могут наблюдаться расходящееся косоглазие, низкое положение верхнего века по отношению к глазному яблоку, расширение зрачка.
Клинические проявления поражения мозговых оболочек могут развиваться еще до увеличения слюнных желез.
Для энтеровирусного менингита характерна двух- и трехволновая лихорадка с интервалами между волнами 1-2 и более дней. Почти всегда наблюдаются и другие проявления энтеровирусной инфекции (мышечные боли, кожная сыпь, герпангина).
Для диагностики коревого и краснушного менингитов большое значение имеет указание на контакт с больным этими заболеваниями, а также типичные клинические симптомы кори или краснухи.
Диагностика менингита
Для подтверждения диагноза «менингит» врач может назначить комплекс лабораторно-инструментальных исследований:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Туберкулезный менингит. Криптококковый менингит. Вирусный энцефалит.
Туберкулезный менингит. Криптококковый менингит. Вирусный энцефалит.
Туберкулезный менингит:
- Группа риска: эмигранты из Средней Азии и Африки; недавно контактировавшие с больными туберкулезом; перенесшие туберкулез легких; алкоголики; внутривенные наркоманы; пациенты с иммунодефицитом.
- Характерные клинические признаки: подострое начало; паралич черепно-мозговых нервов; туберкулез сетчатки (признак патогномоничный, но редко обнаруживаемый); гипонатриемия.
- Рентгенограмма органов грудной клетки часто нормальная.
- При исследовании ЦСЖ обнаруживают высокое содержание лимфоцитов и высокую концентрацию белка. Кислотоустойчивые бактерии могут быть не видны при окрашивании по Циль-Нильсену.
- При КТ обычно выявляют гидроцефалию (также может наблюдаться инфаркт мозга вследствие артериита или туберкуломы).
- Лечение: комбинированная химиотерапия изониазидом, рифампицином, пиразинамидом и стрептомицином плюс пиридоксин для профилактики нейропатии.
- При подозрении на туберкулез проконсультируйтесь с фтизиатром.
Криптококковый менингит:
- Группа риска: пациенты с иммунодефицитом (трансплантация органов, лимфома, терапия глюкокортикоидами, СПИД).
- Характерные клинические признаки: внезапное начало; ригидность мышц шеи отсутствует или слабо выражена; поражение кожи в виде папул или узелков.
- Исследование ЦСЖ выявляет лимфоцитоз с повышенным содержанием белка. Криптококки при окраске по Граму могут выглядеть как гигантские грамположительные кокки. Окрашивание мазков тушью дает положительный результат в 60 % случаев.
- Диагноз можно также подтвердить выделением культуры из ЦСЖ или серологическими тестами на криптококковые антигены в ЦСЖ или крови.
- Лечение: амфотерицин плюс флуцитозин.
- При подозрении на криптококковый менингит проконсультируйтесь со специалистом.
Вирусный энцефалит:
- Может вызываться многими вирусами: наибольшее значение имеет вирус простого герпеса, т. к. он способен вызвать тяжелое поражение мозга, которое можно ограничить ранним назначением ацикловира.
- Характерные клинические признаки: лихорадка, головная боль, изменение персонализации, отклонения в поведении, расстройства сознания, судороги, очаговая неврологическая симптоматика.
- ЦСЖ может быть нормальной или с высоким лимфоцитозом (50—500/мм3). На ранней стадии могут преобладать нейтрофильные лейкоциты. При энцефалите, вызванном вирусом простого герпеса, в ЦСЖ часто присутствуют эритроциты. Концентрация белка может быть увеличена до 2,5 г/л. Содержание глюкозы в ЦСЖ обычно нормальное, но может быть и сниженным.
- Сохраните образцы сыворотки и ЦСЖ для последующих исследований. Повторите люмбальную пункцию через 10 дней: положительным диагностическим признаком является четырехкратное увеличения титра вирусных антител в ЦСЖ.
- КТ может выявить генерализованный отек мозга с исчезновением борозд коркового вещества и малых желудочков, но может не выявить патологии. При энцефалите, вызванном вирусом простого герпеса, могут наблюдаться очаги низкой плотности в височной и/или лобной долях.
- Электроэнцефалография (ЭЭГ) выявляет патологию в 2/3 случаев в виде пиковых и медленных волновых потенциалов, исходящих из пораженной зоны мозга.
- При подозрении на вирусный энцефалит проконсультируйтесь с инфекционистом. При подозрении на энцефалит, вызванный вирусом простого герпеса, назначьте ацикловир по 10 мг/кг в виде медленной внутривенной инфузии (в течение 1 ч) каждые 8 ч в течение 10 дней (при почечной недостаточности уменьшите дозу).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Подострый и хронический менингит
Подострый менингит развивается в период времени от нескольких дней до нескольких недель. Хронический менингит продолжается в течении ≥ 4 недель. Возможные причины включают в себя грибковое заражение, Mycobacterium tuberculosis, риккетсии, спирохеты, Toxoplasma gondii, ВИЧ, энтеровирусы, и наличие таких расстройств, как аутоиммунные ревматические заболевания (например, системная красная волчанка [СКВ], ревматоидный артрит [РА] и рак). Клиническая картина схожа с иными вариантами менингита, но протекает, по большей степени, вяло. Могут произойти параличи черепных нервов и миокарда (из-за васкулита). Для диагностики необходим анализ большого объема спинно-мозговой жидкости (СМЖ), как правило, полученной с помощью повторных люмбальных пункций, иногда с использованием секвенирования следующего поколения (при наличии), а иногда биопсия или вентрикулярная или цистернальная пункции. Лечение ориентировано на устранение причины заболевания.
Хронический менингит может продолжаться в течении > 10 лет. В редких случаях, хронический менингит имеет затяжное доброкачественное течение, а затем может спонтанно исчезнуть.
Подострый и хронический менингит может быть вызван широким спектром организмов и условий.
Туберкулезный менингит
M. tuberculosis Туберкулез (ТБ) Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведенияМенингеальные симптомы обычно развиваются в период времени от одного дня до нескольких недель, но могут развиваться гораздо быстрее, или постепенно.
M. tuberculosis обычно является причиной заболевания базилярным менингитом, что приводит к 3 видам осложнений:
Гидроцефалия в связи с обструкцией отверстий Люшка и Мажанди или среднемозгового сильвиева протока
Васкулит, иногда вызывающий артериальную или венозную окклюзии и инсульт
Дефициты черепных нервов, особенно второго, седьмого и восьмого черепных нервов
Диагностировать туберкулезный менингит может быть довольно трудно. Может быть отсутствие каких-либо доказательств системного туберкулеза. Воспаление мозговых базилярных оболочек, выявленное при помощи методов контрастной визуализацией КТ или МРТ, предполагает диагноз.
Смешанный плеоцитоз с лимфоцитарным преобладанием
Низкое содержание глюкозы
Повышенный уровень белка
Иногда, первой регистрацией аномалий ЦСЖ может быть крайне низкий уровень глюкозы.
Обнаружение возбудителя зачастую является сложным процессом, поскольку
Культуры на наличие микобактерий в ЦСЖ обладают чувствительностью около 70% и требуют до 6 недель.
Чувствительность ПЦР в ЦСЖ составляет от 50 до 70%.
Автоматизированный быстрый метод амплификации нуклеиновой кислоты, который называется Xpert MTB/RIF, был рекомедован Всемирной Организацией Здравоохранения (ВОЗ) для диагностики туберкулезного менингита. Этот тест определяет ДНК M. tuberculosis и устойчивость к рифампицину в образцах СМЖ. Кожные пробы с контролем на анергию или квантифероновый тест QuantiFERON®-TB Gold могут подтвердить наличие M. tuberculosis; однако результаты могут быть отрицательными, особенно у пожилых пациентов или пациентов с ослабленным иммунитетом. Рентгенография грудной клетки может показать признаки предшествующей или продолжающейся инфекции в 40–50% случаев, а КТ грудной клетки может показать положительные результаты в двух третях случаев.
Поскольку туберкулезный менингит имеет быстрое и разрушительное воздействие, и диагностические тесты ограничены, эта инфекция должна рассматриваться на основе клинического подозрения. В настоящее время ВОЗ рекомендует лечение противотуберкулезными препаратами Лекарственные препараты первого ряда Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведенияМенингит, вызванный спирохетами
Болезнь Лайма Болезнь Лайма Болезнь Лайма – передаваемая клещами инфекция, вызываемая видом spirochete Borrelia. Ранние признаки включают сыпь в виде мигрирующей эритемы, которая может сопровождаться спустя несколько. Прочитайте дополнительные сведения является хронической спирохетозной инфекцией, вызванной бактерией Borrelia burgdorferi в США, и B. afzelii и B. garinii в Европе. Болезнь Лайма распространяется клещами типа Ixodes (иксодес), носителями которых в США обычно являются олени. На 12 штатов США приходится 95% случаев. Штаты, где инфекция распространена, включают срединно-Атлантические и Северо-восточные прибрежные штаты: Висконсин, Калифорнию, Орегон, и Вашингтон. У около 8% детей и некоторых взрослых, страдающих от болезни Лайма, развивается менингит. Менингит может быть острым или хроническим; как правило, он начинается медленнее, нежели острый вирусный менингит.
Подходы к диагностике включают в себя
Время, проведенное в лесистых районах и поездки в эндемичные районы (в том числе, в Европу)
Мигрирующая эритема или другие симптомы болезни Лайма в анамнезе
Односторонний или двусторонний лицевой паралич (распространенный симптом для болезни Лайма, но редко - для большинства вирусных менингитов)
Отек диска зрительного нерва (хорошо описан у детей с болезнью Лайма, но редко встречается у больных вирусным менингитом)
Признаки ЦСЖ обычно включают:
Умеренно повышенный уровень белка
Нормальный уровень глюкозы
Диагноз болезнь Лайма основывается на серологических тестах с иммуноферментным анализом (ELISA), с последующим Вестерн-блот анализом для подтверждения. В некоторых лабораториях частота ложно-положительных исследований может быть крайне высока.
Лечение менингита Лайма заключается в применении цефотаксима или цефтриаксона курсом более 14 дней. Дозы для цефотаксима
Дети: от 150 до 200 мг/кг/день внутривенно в 3-4 разделенных дозах (например, по 50 мг 3-4 раза в день)
Взрослые: 2 г в/в каждые 8 часов
Дозы для цефтриаксона
Дети: от 50 до 75 мг/кг/день внутривенно (максимум 2 г) 1 раз в день
Взрослые: 2 г внутривенно 1 раз в день
Врачам необходимо помнить, что у больных с тяжелой степенью заболевания возможны сопутствующие анаплазмоз или бабезиоз.
Сифилитический менингит
Сифилитический менингит встречается реже; он является, как правило, одной из особенностей менинговаскулярного сифилиса Поздний или третичный сифилис . Менингит может быть острым или хроническим. Заболевание может сопровождаться осложнениями, такими, как цереброваскулярных артериит (который, возможно, вызывает тромбоз с ишемией или инфарктом), ретинит, дефициты черепных нервов (особенно 7-го черепного нерва), или миелит.
Изменения ЦСЖ могут включать:
Плеоцитоз (обычно лимфоцитарный)
Повышенный уровень белка
Низкое содержание глюкозы
Эти аномалии могут быть более выражены у людей, больных СПИДом.
Диагноз сифилитический менингит основывается на результатах тестов, основанных на сыворотке и серологических тестах ЦСЖ, последующее тестирование включает флюоресцентный абсорбентный тест трепонемных антител (FTA-ABS) для подтверждения. Магнитно-резонансная ангиография и церебральная ангиография могут с высокой точностью различить заболевания паренхимы и артериит.
Пациенты с сифилитическим менингитом лечатся водным раствором пенициллина от 12 до 24 миллионов единиц в сутки внутривенно в разделенных дозах каждые 4 часа (например, от 2 до 4 миллионов единиц каждые 4 часа) в течение 10-14 дней.
Криптококковый менингит
Криптококковый менингит Криптококкоз Криптококкоз – это легочная или диссеминированная инфекция, приобретенная при вдыхании почвенной пыли, зараженной инкапсулированными дрожжевыми грибками Cryptococcus neoformans or C. Прочитайте дополнительные сведенияCryptococcus neoformans var. neoformans (штаммы серотипа D)
C. neoformans var. grubii (штаммы серотипа А)
C. neoformans var. grubii является причиной 90% случаев криптококкового менингита. C. neoformans может находиться в почве, деревьях, и в экскриментах голубей или других птиц. Менингит, вызванный C. neoformans, как правило, развивается у пациентов с иммунодефицитом, но иногда развивается у пациентов без видимого основного заболевания.
Другой вид криптококковой инфекции, C. gattii, является причиной заболевания менингитом в Тихоокеанском регионе и в штате Вашингтон; эта инфекция может также вызвать менингит у людей с нормальным иммунным статусом.
Криптококки вызывают базилярный менингит с гидроцефалией и дефицитами черепных нервов; реже васкулит. Менингеальные симптомы обычно имеют коварное развитие, иногда с затяжными рецидивами и ремиссиями. Криптококковый менингит может развиваться и сохраняться в течение месяцев или лет.
Признаки ЦСЖ обычно включают:
Повышенный уровень белка
Низкое содержание глюкозы
Тем не менее, клеточная реакция может быть минимальной, или отсутствовать вовсе у пациентов с поздними стадиями СПИДа или наличием другого серьезного состояния, ослабляющего иммунитет.
Диагноз криптококкового менингита основывается на результатах криптококкового антигенного тестирования и образце грибковой культуры; диагностическая значимость этих тестов составляет 80-90%. Также может быть использовано окрашивание с india ink, которое имеет чувствительность 50%. Иногда диагностика чрезвычайно сложна и может потребовать изучения большого количества (от 20 до 30 мл) СМЖ в течение определенного периода времени. Каждый раз должны проводиться тесты на криптококковый антиген и грибковые культуры.
Пациенты, страдающие от менингита, вызванного бактериями C. neoformans, но не болеющие СПИДом, традиционно проходят лечение с помощью синергетической комбинацией 5-фторцитозина и амфотерицина В. Пациенты с криптококковым менингитом и СПИДом проходят лечение препаратами амфотерицин плюс флуцитозин (если переносится нормально) с последующим приемом флуконазола.
Грибковые менингиты, развивающиеся после эпидуральной инъекции метилпреднизолона
Иногда вспышки грибкового менингита происходят среди пациентов, получивших спинногомозговые инъекции метилпреднизолона. В каждом случае, препарат был подготовлен в аптеке, и были отмечены существенные нарушения стерильности во время подготовки лекарственных средств.
Менингит имеет тенденцию развиваться незаметно, часто с инфекцией в основании мозга; могут быть затронуты кровеносные сосуды, вызывая васкулит и инсульт. Головная боль является наиболее частым симптомом, затем следуют изменение сознания, тошнота или рвота, или лихорадка. Симптомы могут быть отсрочены до 6 месяцев после эпидуральной инъекции. Признаки менингиального раздражения мозговых оболочек отсутствуют примерно у одной трети пациентов.
Энцефалитный менингит
Энцефалитный менингит является одной из наиболее тяжелых и серьезных форм заболевания. Он характеризуется воспалением головного мозга и его оболочек. Может иметь первичную и вторичную природу. Наиболее подвержены развитию энцефалитного менингита дети дошкольного возраста и пожилые люди. Однако среди взрослых пациентов недуг также встречается нередко. Терапевтическая тактика разрабатывается индивидуально для каждого больного, поскольку может различаться в зависимости от причины развития, симптомов, стадии. За получением лечения следует обращаться к опытным квалифицированным специалистам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы болезни
В зависимости от причины развития заболевания, а также степени поражения внутренних органов признаки при энцефалитном менингите могут различаться между собой. Инкубационный период болезни составляет от 1 до 30 дней. В это время большинство пациентов жалуются на симптомы интоксикации организма: слабость, тошноту и рвоту. Среди основных проявлений заболевания отмечают следующие:
При проникновении инфекции в головной мозг становятся интенсивными неврологические симптомы. К ним относят острые психозы, нарушения сна, возбудимость, расстройства психики. Нередко болезнь проявляется атонией лицевых мышц. При этом развивается косоглазие, ухудшается зрение.
Причины энцефалитного менингита
Заболевание по природе возникновения может быть первичным и вторичным. В первом случае инфекция попадает непосредственно в головной мозг и вызывает воспаление органа и его оболочек. Среди возбудителей, из-за которых развивается энцефалитный менингит, называют вирусы, способные преодолеть гематоэнцефалический барьер. Они могут передаваться воздушно-капельным и контактным путями. Патология может быть также спровоцирована укусами клещей. При вторичном менингите в качестве возможных причин называют:
- герпес;
- паротит;
- синусит;
- тонзиллит;
- ревматизм;
- кариес и воспалительные заболевания десен.
Спровоцировать развитие болезни может сниженный иммунитет в связи с перенесенными простудными недугами, аллергические реакции, переохлаждения, сильные эмоциональные перенапряжения. В группу риска относят детей дошкольного возраста и пожилых пациентов.
Какой врач лечит болезнь?
При условии своевременного начала терапии для борьбы с энцефалитным менингитом делают довольно благоприятный прогноз. При появлении признаков недуга следует обратиться за консультацией к терапевту или вызвать «скорую помощь». Назначают необходимое лечение и проводят диагностику следующие специалисты:
Читайте также:
