Углубления ногтей при экземе и дерматите
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Что такое контагиозный моллюск
Контагиозный моллюск – это вирусная инфекция кожи и слизистых оболочек, вызываемая одним из вирусов группы оспы. Чаще всего заболевание возникает у детей в возрасте от одного до десяти лет. Инфекция вызывает появление безвредных доброкачественных новообразований в верхних слоях кожи.
Заболевание передается путем бытового (игрушки, одежда, средства личной гигиены, бассейны) либо телесного контакта. В детских садиках довольно часты случаи контагиозного моллюска
При внедрении моллюска в кожу человека происходит образование его элементарных тел в клетках эпидермия. Именно так проявляется реакция организма на заражение этим вирусом. Тельца моллюска увеличиваются и становятся ближе к поверхности кожи. Снаружи они выглядят, как узелки, внутри которых находится зернистая масса.

Доктор лечит по принципам доказательной медицины.
Диагностирует и лечит атопический дерматит, себорейный дерматит, экзему, псориаз, угревую болезнь, контагиозный моллюск, бородавки, герпес, грибковые инфекции кожи и ногтей.
Дерматоскопия новообразований кожи. Наблюдение за пигментными образованиями кожи
Симптомы заражения контагиозным моллюском
Контагиозный моллюск вызывает появления небольшого количества (как правило, от 2 до 20) папул – полусферических узелков, приподнятых над поверхностью кожи. Они, как правило, очень малы и по цвету совпадают с тоном кожи или могут быть чуть розовее, иногда - перламутрового оттенка. У папул блестящая поверхность и имеется углубления в центре.
Папулы могут быть самых разнообразных размеров, от зернышка до горошины. Для вскрытия узелка достаточно надавить на него пинцетом, и обнаружится зернистая масса белого цвета, в составе которой довольно много именно моллюскообразных телец.
Папулы чаще всего встречаются на лице, туловище и конечностях, но могут появиться на любом участке тела, кроме ладоней и подошв ступней. Эти узелки безболезенны, не причиняют никакого дискомфорта и могут не исчезать в течение нескольких месяцев или даже лет.
Инкубационный период заболевания колеблется от 2 до 7 недель, но иногда доходит до 6 месяцев.
Когда следует обратиться к врачу
Если вы заметили папулы или узелки на коже вашего ребенка, обратитесь к дерматологу.
Доктор сможет поставить верный диагноз после визуального осмотра папул. Важно отличить контагиозный моллюск у ребенка от других вирусных инфекций.
Лечение контагиозного моллюска у детей
Инфекция, вызванная контагиозным моллюском, как правило, проходит в период от нескольких месяцев до нескольких лет сама по себе. Это значит, что дети с небольшим количеством образований не требуют особого ухода.
Но в некоторых случаях заболевание может сохраняться или распространиться на все части тела.
Папулы могут быть удалены различными способами - с использованием анестезии. Делать это должен только врач! Как правило, после этих процедур не остается никаких рубцов или шрамов. Стоит помнить, что размножение контагиозного моллюска возможно и после удаления, поэтому нужно регулярно осматривать тело ребенка.
Углубления ногтей при экземе и дерматите
Обсуждаются варианты изменения окраски ногтей и их причины. Особое внимание уделено поражению ногтей при кожных болезнях с изложением собственных наблюдений патологии ногтей у больных псориазом, красным плоским лишаем, экземой, красным отрубевидным волосяным лишаем Девержи, фолликулярным вегетирующим дискератозом Дарье — Уайта, диффузной и очаговой алопецией, акантолитической пузырчаткой, онихомикозами. Приведены иллюстрации отдельных ониходистрофий у дерматологических больных.
Изменение цвета ногтей
Изменение цвета ногтей может быть вызвано аномалиями самой ногтевой пластинки, аномалиями связи «ногтевая пластинка — ногтевое ложе» и аномалиями ногтевого ложа [I ]. Цвет ногтей может варьировать от белого, желтоватого, коричневого, оранжевого до красного, синего, зеленого и черного. Изменение цвета ногтей может быть врожденным, наследственным и приобретенным. Все изменения цвета ногтей делят на первичные и вторичные [2, 3, 4]. Изменение окраски ногтевого ложа и ногтя может быть обусловлено накоплением меланина, гемосидерина и других пигментов [1, 5, 6].
Первичные дисхромии встречаются редко, преимущественно у лиц с темной кожей. Невус, локализующийся в матрице, может быть причиной появления полосовидной пигментации по всей длине ногтевой пластинки [5]. Коричневые продольные полосы на ногтях встречаются у женщин в климактерический период, при гормональных дисфункциях и диабете, после гинекологических операций. Коричневая окраска ногтей у представителей белой расы может наблюдаться при первичной надпочечниковой недостаточности и синдроме Нельсона [5]. У больных псориазом наблюдали продольные подногтевые кровоизлияния в дистальной трети ногтя, вначале они имеют сливовый цвет, а через несколько дней цвет этих полос изменяется на коричневый или черный [7].
Чаще встречаются вторичные изменения окраски ногтей. Отмечено, что в ряде случаев прозрачная ногтевая пластинка позволяет наблюдать изменение цвета ногтевого ложа [2, 3].
И. Г. Шиманская отмечает, что ливидный цвет ногтей может наблюдаться у кардиологических больных, бледно-розовые ногти — при анемии, бело-серые— при циррозе печени, желтые — при желтухе [2]. Цианоз ногтевого ложа наблюдается при декомпенсированных пороках митрального клапана, циррозе печени, при периферических спастических состояниях [1, 3]. Черные ногти характерны для диабетической гангрены, при тромбозе плечевой артерии. Появление меланиновой пигментации ногтей (тотальной или полосовидной) может быть вызвано приемом цитотоксических препаратов, ВИЧ-инфекцией, эндокринопатиями, болезнью Лангера, синдромом Пейтца — Джигерса или быть следствием травмы, использования некоторых препаратов (нитрат серебра, дитранол, марганцовокислый калий), контакта с табаком, электронно-лучевой терапии [1, 6, 8]. Поражение ногтевой пластинки синегнойной палочкой сопровождается окрашиванием ногтя в зеленый цвет, при поражении аспергиллами ногти в зависимости от вида аспергилл могут окрашиваться в желтый, коричневый или черный цвет [1, 6, 9]. При кандидозе иногда наблюдали коричнево-зеленоватую окраску ногтей. Серыми ногти выглядят перед началом и во время приступа малярии. При отложении в ногтевой пластинке билирубина и продуктов его метаболизма у больных циррозом печени ногти меняют цвет на желто-коричневый. Голубоватое окрашивание ногтей иногда фиксируется при длительном использовании антималярийных препаратов, фенотиазидов и у дерматологических больных, использовавших растворы сульфата меди [6].
Синдром желтых ногтей характеризуется тремя признаками: желтыми ногтями, эмфиземой и поражением дыхательных путей, вся ногтевая пластинка меняет цвет от бледно-желтого до темного желто-зеленого цвета. Наибольшая пигментация по краям ногтей, а сами ногти утолщаются и грубеют, их рост замедляется [1, 4, 6]. При красном плоском лишае можно наблюдать имитацию синдрома желтых ногтей [1, 9— 11]. Пожелтение ногтей описано также после лечения фенитоином и солями лития [1].
Лейконихии проявляются возникновением в толще ногтевой пластинки участков белого цвета разной величины и формы, они могут быть врожденными или приобретенными [1, 3, 5, 6]. Лейконихии бывают тотальными, субтотальными, точечными и полосовидными (матовые белые пятна или полоски). Точечные лейконихии появляются после травм при маникюре. На одной ногтевой пластинке можно видеть оба последних варианта лейконихий. При полосовидной и точечной лейконихии белые пятна и полосы продвигаются дистально по мере роста ногтя. В их патогенезе определенное значение отводится травмам и перенесенным инфекционным заболеваниям вследствие нарушения трофики ногтя. Все клинические формы лейконихий, кроме пятнистой, могут быть врожденными [6].
Линии Мюрке — это две белые полосы параллельные луночке ногтя, не смещающиеся в процессе его роста, которые указывают на наличие гипоальбуминемии, особенно при нефротическом синдроме (восстановление нормальных значений сывороточного альбумина приводит к их исчезновению) [3, 5].
Линии Мюрке отделены друг от друга и от луночки полосками розового цвета [13]. Могут появиться после травм, при низком уровне альбумина в крови, при использовании цитостатиков [1].
Двухцветный ноготь или симптом Терри. Для этой ониходистрофии характерно то, что проксимальные 2/3 ногтя имеют белый цвет, а дистальная 1/3 — розовый. Наблюдается у отдельных пациентов с сердечной недостаточностью, уремией, циррозом печени на фоне гипоальбуминемии, при инсулинонезависимом сахарном диабете [1, 3—5, 12].
Ряд медицинских препаратов при длительном приеме могут влиять на цвет ногтей. Акрихин окрашивает ногтевое ложе в желтый цвет. Наружное применение резорцина может спровоцировать оранжевую окраску ногтей, мази с цитостатиками — черную. Противомалярийные препараты могут способствовать окрашиванию (препарат атебрин) в желтовато-зеленый или синевато-черный (препарат резохин) цвет. Синюшные ногти с зеленоватым оттенком наблюдали при отравлении солями меди, лечении цитостатиками или препаратом ДДС [1, 2].
Следует остановиться еще на подногтевой локализации меланомы, которая составляет 1— 4% от всех случаев меланомы у людей со светлой кожей и до 25% с темной кожей.
Это акральнолентигинозная меланома, локализующаяся в ногтевом ложе чаще больших пальцев стоп. Этой форме меланомы не предшествуют невусы. На ранней стадии меланомы в области ногтевого ложа или матрицы видна только коричневая продолговатая линия на ногте. Опухоль начинает пальпироваться лишь при переходе меланомы в стадию вертикального роста [14]. В результате ногтевая пластинка приподнимается растущей опухолью, появляется боль, усиление и увеличение площади пигментации, продольное расщепление и дистрофия ногтя (рис. 1, цв. вклейка). Патогномоничным считается синдром Гетчинсона — распространение черно-коричневой пигментации на задний и боковые ногтевые валики, в кутикулу, а также на все ногтевое ложе и ногтевую пластину [2, 3, 5, 14].
Подногтевая гематома может быть следствием единичной острой травмы или многократных микротравм. При гематоме затемненный пигментированный участок ограничивается ногтевым ложем, персистирует 2—3 мес и медленно движется дистально по мере роста ногтя.
Поражение ногтей при кожных болезнях
Псориаз. По мнению Р. Бэран и Э. Ханеке, у 30—50% больных псориазом в патологический процесс в той или другой стадии болезни вовлекаются ногти [1]. По мнению других авторов, изменения ногтей при псориазе выявляются у 10,0—87,7% больных, при этом далеко не у всех пациентов выражен кожный процесс [3, 6, 15]. При псориазе патологические изменения могут затрагивать практически все структуры ногтя, проявляясь различными клиническими формами поражения ногтей (рис. 2—6, цв. вклейка).
Самыми распространенными являются точечные углубления (симптом наперстка) и исчерченность ногтя. Для псориаза ногтей характерны округлые углубления диаметром 1—1,5 мм, количество их различное — от нескольких ямочек до 10 и более, могут покрывать всю поверхность ногтя (см. рис. 4, цв. вклейка). Считается, что псориатические углубления возникают из-за крошечных псориатических папул в проксимальной части матрикса, которая как раз и отвечает за формирование дорсальной ногтевой пластины [1]. Доказано, что наперстковидное углубление является не истинной впадиной, а дефектом вещества ногтевой пластинки (псориатическая эрозия). Отдельные углубления на ногтевой пластинке могут располагаться продольно или поперечно, что указывает на более обширные поражения матрикса [1, 16]. Из других ониходистрофий при псориазе описаны онихолизис дистальной части ногтя, масляные пятна (см. рис. 5, цв. вклейка), подногтевые геморрагии, продольные полосы, утолщение ногтя, ломкость, появление гребешков, подногтевой гиперкератоз, лейконихия в виде дымчатых полос, псориатическая паронихия и онихомадезис [1, 3, 6, 15]. Вместе с тем ни одно из клинических проявлений поражения ногтя не является строго патогномоничным для псориаза. М. М. Резникова и соавт. обследовали 476 больных псориазом в возрасте от 18 до 70 лет, у 40% из них имелись изменения ногтевых пластинок, при микроскопическом исследовании у 119 пациентов данной группы выявлен онихомикоз [17].
При обследовании ногтей у 68 больных псориазом у 13 из них мы выявили ониходистрофии, в том числе: наперстковидную истыканность ногтя — у 5; трахионихию — у 2; дистальный онихолизис — у 2, у одной из больных имелись также полосовидные лейконихии на II и IV пальцах правой кисти; подногтевой гиперкератоз и повышенную ломкость ногтей — у 2; геморрагические пятна, просвечивающиеся через ноготь, — у 1 больного. У 1 пациентки наблюдалась псориатическая паронихия на 6 пальцах кистей с выраженным пластинчатым шелушением заднего ногтевого валика и полосовидная лейконихия. Стаж псориатической болезни у всех пациентов был более 10—15 лет.
Кроме того, у 5 пациентов диагностирован онихомикоз стоп с выраженным подногтевым гиперкератозом, причем у 2 были поражены все 10 ногтевых пластинок стоп.
Красный плоский лишай. Среди 21 обследованного с красным плоским лишаем патология ногтей выявлена у 6. Выраженная брахионихия имела место у 2 больных, онихошизис выявлен у 1 пациентки; наличие ребристости, продольных желобков и гребешков на поверхности ногтей I—III пальцев кистей отмечено у 1 пациента.
Онихорексис (расщепление ногтей в продольном направлении) на 2 пальцах правой кисти наблюдали у 1 больного, появился на 2-м году болезни. Наличие трахионихии в проксимальной части ногтя указательного пальца правой кисти в сочетании с дистальным онихолизисом отмечено у пациента 48 лет со стажем красного плоского лишая около 2 лет.
По данным литературы, патология ногтей при красном плоском лишае отличается большим разнообразием. Чаще встречаются продольные борозды, чередующиеся с продольными гребешками на поверхности ногтевой пластины, которая теряет блеск, становится тусклой [1, 6]. Дистальный край ногтя может расслаиваться, мелкие частицы ногтя отпадают, образуя дефекты [3]. У многих пациентов наблюдалась точечная дистрофия, онихошизис, койлонихия в дистальной части ногтевой пластинки, дистрофия ногтей иногда может приводить к анонихии [1].
Поражение ногтей при экземе. Экзема кистей и/или стоп нередко сопровождается ониходистрофиями и болезненными паронихиями. Поражение ногтя обычно начинается с проксимального края. Поверхность пораженного ногтя становится шероховатой, тусклой, шелушащейся, появляются продольные борозды, ногти становятся желтовато-серыми. Ногтевая кожица (эронихиум) может исчезать. Когда вовлекается ногтевое ложе, у больных экземой может развиться подногтевой гиперкератоз, а на поверхности ногтя появляется симптом наперстка [1, 6]. По данным Р. Бэрон и Э. Ханеке, углубления (трахионихия) являются характерным признаком экземы ногтей, который не зависит от типа экземы [1]. Они имеют обычно небольшую глубину и могут появляться в большом количестве. При тяжелом течении экземы может наблюдаться онихолизис (рис. 7, цв. вклейка) и даже полное отторжение ногтевой пластинки, как и при синдроме Лайелла. У больных атопическим дерматитом и ограниченным нейродермитом ногти выглядят как полированные, ввиду расчесывания зудящих участков кожи дорсальной частью дистальных фаланг пальцев. При микологическом обследовании пациентов с экземой выявлено, что 36,2% экзематозных онихий осложнялись онихомикозом; у 25,6% выделены культуры Т. interdigitale, у 4,6% — Т. rubrum [18].
Из обследованных нами 28 больных, страдающих хронической экземой кистей, у 6 пациентов наблюдали изменения ногтей. Они начинались с проксимального края ногтевой пластинки, при этом у 2 больных ногти были тусклыми и шероховатыми (трахионихия), у 2 — с явлениями онихауксиса (утолщение края ногтя с выраженным подногтевым гиперкератозом). Онихомикоз на пальцах стоп выявлен и микологически подтвержден у 2 больных экземой, причем у 1 пациента одновременно наблюдалась ониходистрофия ногтевых пластинок на кистях (трахионихия).
Фолликулярный вегетирующий дискератоз (болезнь Дарье — Уайта). При болезни Дарье — Уайта нередко сильно выражен клинообразный подногтевой гиперкератоз. Он может сочетаться с продольными белыми и красноватыми линиями, оканчивающимися V-образными выемками на свободном крае ногтя [1].
Среди 17 обследованных с фолликулярным вегетирующим дискератозом (болезнь Дарье — Уайта) у 5 пациентов выявлены изменения ногтей, у 3 из них речь шла о появлении лейконихии в виде белых продольных полос, дистальный край ногтей был неровно обломан. У 2 пациентов наряду с наличием слабо выраженных продольных полос имелись точечные углубления и умеренно выраженный подногтевой гиперкератоз.
Красный отрубевидный волосяной лишай Девержи. Заболевание довольно часто проявляется утолщением ногтей, их окрашиванием в серый цвет, появлением бороздок и выраженным подногтевым гиперкератозом [1]. Американские авторы отмечают, что чем активнее высыпания на дорсальной поверхности пальцев, тем ярче проявляется патология ногтей [19].
В 2012—2015 гг. на консультативный прием обратились 68 пациентов с гнездным выпадением волос (многоочаговая алопеция волосистой части головы у 59 человек, субтотальная алопеция — у 9). Ониходистрофии констатированы у 26, причем типичные признаки микронихии из-за постоянного покусывания ногтей (в основном дети и подростки в возрасте 6— 15 лет) были у 7. Из других проявлений ониходистрофий чаще выявляли онихорексис, гиперкератоз ногтей, продольные борозды ногтей, дистальный онихолизис и 2 случая наперстковидной истыканности поверхности ногтей.
Акантолитическая пузырчатка может быть причиной поражения ногтей и даже полной их потери. Сообщается о результатах обследования 64 больных вульгарной пузырчаткой, изменения ногтей выявлены почти у половины из них [22]. Наблюдали подострую и хроническую паронихию, трахионихии, линии Бо — Рейли, глубокие поперечные борозды, онихомадезис. Отторжение ногтя при вульгарной пузырчатке возможно только при первичном поражении ногтевого ложа. При буллезном пемфигоиде Левера наблюдали поперечные линии, но возможна и полная потеря ногтя [1].
При врожденном буллезном эпидермолизе дистрофия ногтей весьма характерна, особенно при дистрофической форме. Она может заканчиваться рубцеванием области ногтя и полной анонихией [1].
Грибковые поражения ногтей (онихомикозы). Возбудителями онихомикозов являются дерматофиты (80—94% случаев), дрожжевые и плесневые грибы [23, 24]. В зависимости от участка поражения ногтя различают дистальную, латеральную и проксимальную формы онихомикозов. И. Г. Шиманская отмечает, что дистальный онихомикоз может протекать со значительным тотальным утолщением ногтя и выраженным подногтевым гиперкератозом (онихауксис) или с отделением дистальной части ногтя от ложа по типу дистального онихолизиса [2]. Латеральный онихомикоз проявляется чаще подногтевым гиперкератозом и латеральным онихолизисом (рис. 8, цв. вклейка).
Проксимальный онихомикоз начинается с области луночки и заднего ногтевого валика. Описывают еще белый поверхностный онихомикоз, при котором на поверхности пораженных ногтей стопы появляются белые островки, причем чаще поражается только дорсальная поверхность ногтевой пластинки. По характеру повреждения ногтей различают гипертрофический (вплоть до онихогрифоза), нормотрофический и атрофический (онихолитический) типы онихомикоза [24].
Л И Т Е Р А Т У Р А
1. Бэран Р., Ханеке Э. Дифференциальная диагностика поражения ногтей: Атлас. / Пер. с англ. И. В. Хармандаряна; под ред. В. Ю. Васеновой. М.: ГЭОТАР-Медиа; 2011. 200 с.
2. Шиманская И. Г. Болезни ногтей: Учебно-методическое пособие. Минск: БелМАПО; 2008. 34 с.
3. Шикалов Р. Ю., Панкратов О. В. Ониходистрофии: учебно-методическое пособие. Минск: БелМАПО; 2010. 43 с.
4. Мерцалова И. Б. Ониходистрофии. Лечащий врач. 2010; 5: 32—3.
5. Цыкин А. А. Ониходистрофии: клиника, диагностика, лечение. РМЖ. 201S; 9: 508—13.
6. Васенова В., Бутов Ю. Современный взгляд на ониходистрофии (часть II). Эстетическая медицина. 2012. Том XI, 4: S99—606.
7. Scher R. К., Daniel R. Nails: Therapy, Diagnosis, Surgery. Philadelphia: WB Saunders; 1990. 113 p.
8. Quinlan К. E., Janiga J. J., Baran R., et al. Transverse melanonychia secondary to total skin electron beam therapy: a report of 3 cases. J. Amer. Acad. Dermatol. 200S; 1S (1): 112—4.
9. Chernosky M., Dukes D. Green Nails. Arch. Dermatol. 1963; 88: 548—53.
10. Tosti A., Piraccini B.M., Gamel N. Nail changes in lichen planus may resemble those of yellow nail syndrome. Brit. J. Dermatol. 2000; 142: 848—9.
11. Baran R. Lichen planus of the nails mimicking the yellow nail syndrome. Brit. J. Dermatol. 2000; 143: 1117—8.
12. Lindsay P. G. The half-and-half nail. Arch. Intern. Med. 1967; 119: 583.
13. Muehrcke R. C. The fingernails in chronic hypoalbuminemia. B.M.J. 1956; 1: 1327.
14. Галил-Оглы Г. А., Молочкова В. А., Сергеева Ю. В. Дерматоонкология. М.: Медицина для всех; 200S. 872 с.
15. Адаскевич В. П., Зыкова О. С. Ониходистрофии у стационарных больных псориазом. В кн.: Достижения фундаментальной, клинической медицины и фармации: Материалы 65-й научной сессии сотрудников университета. Витебск: ВГМУ; 2010: 16S—7.
16. Scheinfeld N. S. Trachyonychia: a case report and review of manifestations, associations, and treatments. Cutis. 2003; 71: 299—302.
17. Резникова М. М., Трофимова И. Б., Корсунская И. М. Микотическая инфекция у больных псориазом. Клинич. дерматология и венерология. 2003; 1: 22—4.
18. Рукавишникова В. М. Микозы стоп. М.: ЭликсКом; 2003. 332 с.
19. Lambert D. G., Dalac C. Nail changes in type Vpityriasis rubra pilaris. J. Am. Acad. Dermatol. 1989; 21: 118—21.
20. Молчанова О. В. Оптимизация терапии диффузной алопеции и ониходистрофии на основании изучения обмена кальция: Автореф. дис. … канд. мед. наук. М.; 2007. 17 с.
21. Nanda A., Al-Fouzan A. S., Al-Hasawi F. Alopecia areata in children: a clinical profile. Pediatr. Dermatol. 2002; 19: 482—S.
22. Schlessinger N., Katz M., Ingber A. Nail involvement in pemphigus vulgaris. Brit. J. Dermatol. 2002; 146: 836—9.
23. Адаскевич В. П. Онихомикозы: клинические формы, современные методы лечения. Минск; 2001. 22 с.
24. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы. Гоибковые инфекции ногтей. М.: ГЭОТАР Медицина; 1998. 126 с.
Ключевые слова: изменение цвета ногтей, кожные заболевания, онихомикозы
Автор(ы): Панкратов О. В., Шикалов Р. Ю., Панкратов В. Г.
Медучреждение: Белорусская медицинская академия последипломного образования, Белорусский государственный медицинский университет
Экзема на ногтях - причины, лечение, симптомы
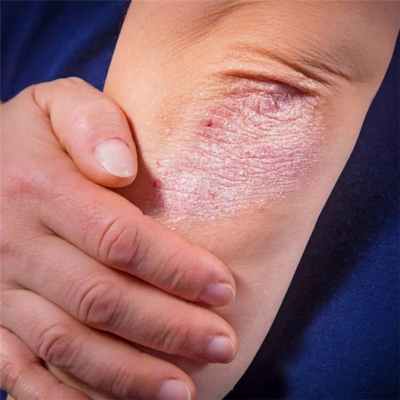
Экзема ногтей неразрывно связана с атопическим дерматитом, поражающем кисти рук и стопы, особенно с дисгидротической его формой. По статистике, более чем у половины пациентов с дисгидрозом рук происходят изменения ногтей. Что касается ногтей на ногах, они затрагиваются несколько реже, и обычно сочетаются грибковый и экзематозный процессы.
Экзема на ногтях на фото
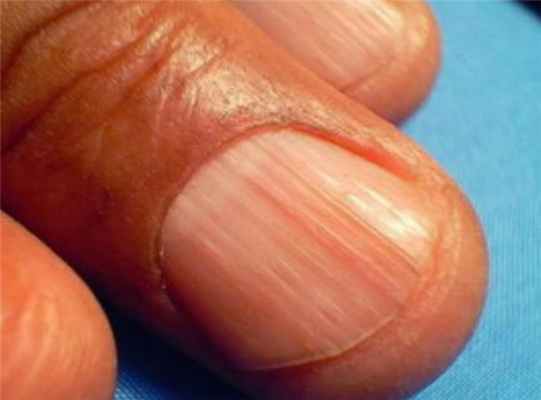
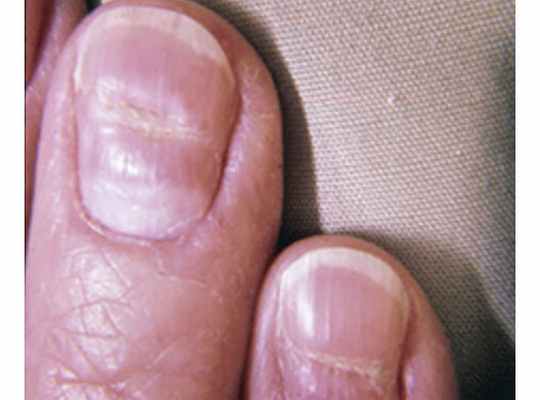
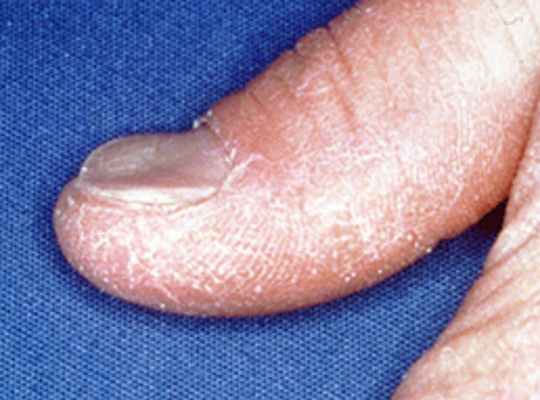
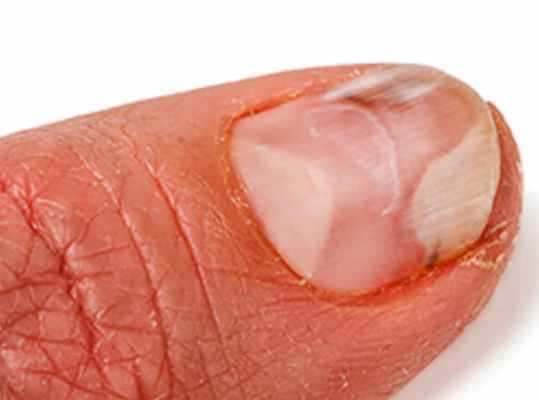
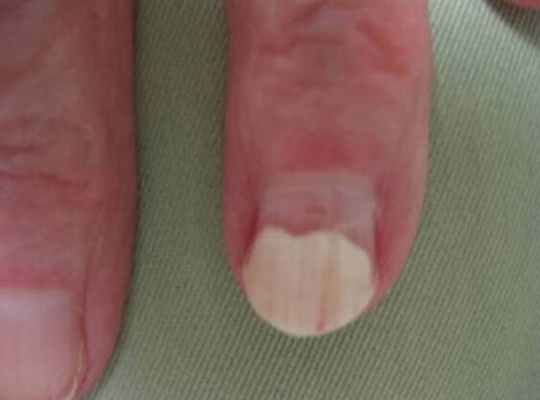
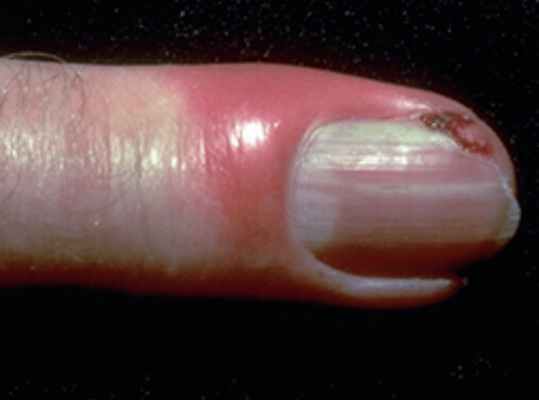
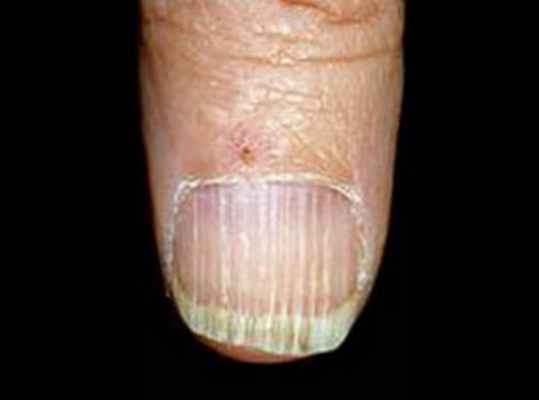
Продольные линии на ногтях
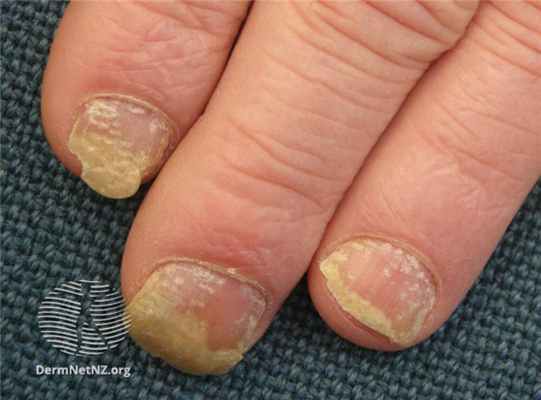
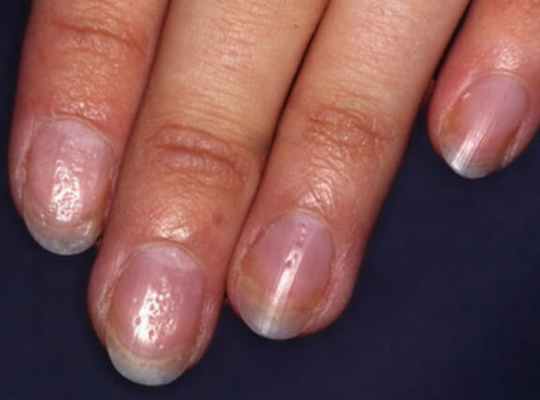
Причины экземы ногтей
Точная причина дисгидротической экземы на руках с вовлечением ногтей неизвестна. Замечено, что в развитии этого состояния играют роль некоторые факторы:
- Психоэмоциональное напряжение,
- Повышенная чувствительность к некоторым металлам (никель, кобальт, хром),
- Грибковая инфекция, не обязательно на кистях и стопах,
- Терапия некоторыми препаратами (например, иммуноглобулинотерапия),
- Перегрев и избыточное потоотделение. Замечено, что этот тип экземы чаще случается весной и летом, и страдают им люди с гипергидрозом (повышенной потливостью).
Помфоликс связан и с атопическим дерматитам, по данным статистики, у 50% пациентов с дисгидрозом имеется и атопическая экзема, или этим состоянием страдают ближайшие родственники (то есть, отягощена наследственность по атопии). Часто этот вид дерматологической патологии сочетается и с грибковой инфекцией ногтей, и вопрос, увеличивает ли экзема ногтей склонность к грибковому поражению, или наоборот, все еще подлежит изучению.
Также, по статистике, среди больных преобладают женщины.
Связана ли дисгидротическая экзема с контактным дерматитом? Стопы и кисти рук, где обычно развивается помфоликс, являются частыми мишенями и для контактной экземы. Эта болезнь может протекать в двух формах: простой и аллергической контактной экземы. Реакция может быть в результате непосредственного контакта с потенциальными раздражающими соединениями, такими, как мыло, средства бытовой химии, кислоты или щелочи, растворители, лекарственные препараты, почва. Это простой дерматит. Также может произойти аллергическая реакция на вещество, которое не вызывает раздражения у большинства людей (резина, никель, сок некоторых растений). В некоторых случаях контактный компонент играет важную роль в возникновении дисгидротической экземы, и тогда для лечения самым важным будет устранение контакта с раздражающим фактором.
Что касается непосредственно вовлечения в процесс ногтевых пластин, это происходит, когда атопическое воспаление доходит до зоны роста ногтя в области ногтевого валика. Воспаление приводит к нарушению обменных процессов в клетках кератиноцитах, из которых происходит ноготь. Соответственно, рост идет неравномерно, приводя к различным деформациям, изменениям в цвете и структуре.
Симптомы экземы ногтей
- Заболевание начинается с интенсивного зуда и жжения ладоней и стоп.
- Затем, ладони, боковые поверхности пальцев, ступни ног покрываются мельчайшими пузырьками, которые заполнены прозрачной жидкостью.
- Пузырьки лопаются, жидкость сочится из них, образуется изъязвленная мокнущая поверхность.
- В тяжелых случаях пузыри растут и распространяются на тыльные поверхности кистей и стоп, а также на голени и предплечья.
- Характерны мельчайшие трещины эпидермиса, которые могут быть чрезвычайно болезненными.
- Кожа вокруг покрасневшая, сухая, поврежденная.
Какие же изменения происходят с ногтями? Дисгидротическая экзема с вовлечением ногтей чаще встречается на руках, чем на ногах, характерные признаки показаны на фото, а лечение обычно направлено на устранение симптомов. Исследования показывают, что ногти поражаются у половины всех пациентов с экземой.
- Паронихия - это воспаление околоногтевого валика. Он отекает, краснеет и становится болезненным.
- Дистрофия ногтя - он истончается, становится гибким и ломким, поверхность приобретает неровности, слоится.
- Волнистые ногти (линии Бо), которые отражают неравномерность роста.
- Точечные углубления в ногтевой пластине, как-будто ноготь истыкан иглой - симптом наперстка.
- Гиперкератоз - ноготь утолщается, становится желтоватым, слоится.
- Продольные линии и бороздки на ногтях.
- Белые точки и пятна ногтевой пластины - лейконихия.
- Койлонихия, или ложкообразная деформация ногтей. При этом центральная часть пластины углубляется, а периферические приподнимаются. При экземе это явление наблюдали только у мужчин.
- Онихолиз - отслоение ногтя от ногтевого ложа. Старый ноготь в итоге теряется, а под ним вырастает новый.
Что касается времени появления этого признака болезни, чаще всего поражение ногтей происходит уже после начала кожных симптомов. В других случаях, после длительно текущего воспалительного грибкового процесса на ногтях появляется клиника дерматита.
Поражение ногтей при экземе похоже на еще одну дерматологическую патологию - псориаз ногтей, характерные черты которого показаны на фото. Для псориатических ногтей характерны истончение, или наоборот, гипертрофия, появление ямочек и зазубрин, изменение цвета. Чтобы различить эти болезни, оценивают их кожные проявления.Сыпь при псориазе, в отличие от экземы, представляет собой округлые розовые бляшки, покрытые серебристыми чешуйками, которые снимаются с образованием точечных кровоизлияний. Для того, чтобы установить точный диагноз и подобрать подходящее лечение, необходимо обратиться к врачу дерматологу, который поможет разобраться, что именно стало причиной проблем с ногтями.
Экзема ногтей на руках
При атопическом процессе экзема распространяется на область под ногтями более чем у половины пациентов с вовлечением рук, и приводит к характерным изменениям ногтевых пластин, показанным на фото. На руках преобладают дистрофические изменения, такие как ониходистрофия и онихолиз, а также линии Бо, симптом наперстка и ложкообразные ногти. Экзематозное поражение ногтей также оказывает негативное воздействие на психоэмоциональное состояние пациента. Внешне оно не эстетично, его трудно скрыть, так как руки всегда находятся на виду, и у окружающих могут возникнуть мысли о возможности заразиться. Поэтому несмотря на то, что проблема проходит и без лечения, лучше ускорить процесс выздоровления.
Экзема ногтей на ногах
Ногти на ногах поражаются при экземе реже, обычно в далеко зашедших случаях. Повреждение идет по гипертрофическому типу. Ногти желтеют и утолщаются, при этом становятся хрупкими, крошатся и ломаются. Такие изменения очень похожи на грибковое поражение. К тому же, онихомикоз (грибковая инфекция ногтя) часто предшествует экземному процессу, и даже играет роль триггера, когда сам грибок является аллергеном. Для того, чтобы подобрать правильную терапию, важно понять, что вызвало изменения ногтевой пластины, микоз или экзема. Врач осматривает пораженные области, выслушивает, как развивалась болезнь, берет образец ткани для анализа, чтобы выяснить, присутствует ли грибок. В зависимости от результатов, принимается решение, нужно ли назначать противогрибковые средства.
Лечение экземы на ногтях
В большинстве случаев дисгидротическая экзема с вовлечением ногтевой пластины проходит сама по себе, без лечения, в течение нескольких недель. У части пациентов заболевание не возвращается после единственного обострения, у других протекает волнообразно, симптомы то появляются, то исчезают, на протяжении месяцев и лет. В таких случаях нужно внимательно искать потенциальные триггеры, которые провоцируют обострения, а также применять медикаментозные средства.
Чтобы облегчить состояние больного, можно применить некоторые немедикаментозные способы:
- Влажные повязки и компрессы со слабым раствором перманганата калия (марганцовка), ацетата алюминия или уксусной кислоты. Эти меры помогают подсушить мокнущие высыпания. К приготовлению раствора марганцовки нужно подойти с вниманием и осторожностью, чтобы не получить ожог. Следите, чтобы все кристаллики растворились полностью. Если один из них попадет на уязвимую кожу, это может значительно повредить ее. После приготовления слабо-розового раствора, перелейте его в другую посуду (чтобы возможно оставшиеся кристаллы задержались в первой емкости), и уже там смачивайте марлю и готовьте компресс.
- Прикладывание холода эффективно снижает зуд и неприятные ощущения. Используйте охлажденную бутылку с водой или специальный медицинский охлаждающий пакет. Лед прикладывать нельзя, это может усилить симптомы.
- Эмоленты, или увлажняющие средства, смягчают раздраженную кожу и уменьшают симптомы воспаления. Можно использовать промышленные кремы и лосьоны с мочевиной, гиалуроновой кислотой, глицерином. Хороший эффект дает отвар овса в виде ванночек и компрессов.
- Так как дисгидротическая экзема является результатом нарушения регуляции потоотделения, на ночь на стопы и ладони хорошо нанести антиперспирант. Также влияют на образование пота ванночки с корой дуба, которые оказывают вяжущее действие.
- Чтобы ускорить заживление, любые работы, связанные с влагой или грязью, нужно вести в защитных перчатках, под которые надевают хлопковые перчатки для абсорбции пота.
- Обувь нужно подбирать по размеру, удобную, а также носить по два хлопковых носка для того, они впитывают пот и уменьшают трение.
Лечение медикаментозными средствами
Кожа на ладонях и стопах имеет толстый слой ороговевшего эпителия на поверхности, которые препятствует поступлению в кожу лекарственных веществ, наносимых местно. Ногти сами по себе роговые структуры, которые также плохо воспринимают местное лечение.
- Ультрамощные топические кортикостероиды в виде крема наносят на новые участки поражения под окклюзионную повязку (герметичную, не пропускающую влагу). Мази с гормонами на жировой основе предпочтительно использовать при хронических сухих повреждениях. Глюкокортикоиды - это сильные противовоспалительные лекарства, которые воздействуют непосредственно на течение патологического процесса при экземе.
- Короткие курсы глюкокортикоидов в таблетках, обычно преднизолон, назначают при обострениях. Действующее вещество разносится по тканям с кровотоком и легко проникает как в толщу кожи, так и в ногтевое ложе. При неправильном применении возможны побочные эффекты: снижение иммунитета, диабет, хрупкость костей, ожирение и повышение артериального давления. Поэтому такие лекарства должен назначать только врач.
- При присоединении инфекции, вызванной бактериями (обычно это стафилококки, населяющие кожу), назначают антибиотик широкого спектра действия в таблетках.
- Противогрибковые препараты необходимы, когда имеется микотическая инфекция. Их используют в сочетании, местно и в таблетках (только через кожу не получится достичь нужной концентрации действующего вещества).
- При выраженной потливости врач может назначить специальные фармпрепараты для снижения активности потовых желез - антихолинергические.
- В тяжелых случаях, исключительно по рецепту врача и под его наблюдением, применяют иммуномодулирующие медикаменты: метотрексат, азатиоприн, циклоспорин.
Профилактика экземы ногтей
- Избегайте аллергенов,
- Носите защитные перчатки,
- Коротко подстригайте ногти, не носите нарощенных и гелевых ногтей,
- Не обрезайте кутикулу,
- Не грызите ногти,
- Не очищайте область под ногтями,
- Используйте увлажняющий крем для рук.
Экзема – это острое или хроническое рецидивирующее заболевание кожи, характеризующееся воспалением и появлением многочисленных папул, напоминающих пузырьки кипящей воды. Папулы сливаются друг с другом и лопаются, оставляя после себя глубокие мокнущие раны. Экзема – достаточно распространенное заболевание, по статистике, в мире им страдает до 10 % населения, в основном пациенты – женщины 25-45 лет.
Экзема – аллергическое кожное заболевание, которое проявляется в виде покраснения кожи, наслоения серозных корок, мокнутия, отечности, зуда и жжения. Это заболевание поражает кожу на разных участких тела и может появиться на локтях, ногах, пальцах и других частях тела. Если родители ребенка сами страдают от этого заболевания или же имеют склонность к аллергическим реакциям, то вероятность, что ребенок заболеет, намного выше.
Микробная экзема – это вторичное воспалительное заболевание, развивающееся на месте бактериального или грибкового заражения кожи. Высыпание формируется вокруг инфицированных ранок, трещин, язв. Возбудителем воспаления чаще всего является стафилококк или стрептококк. Яркий признак микробной экземы – пиодермия, гнойничковые поражения, располагающиеся вокруг воспаленной кожи.
Экзема — это воспалительное заболевание кожи, характеризующееся сильным зудом и высыпанием папул, наполненных серозной (белково-лейкоцитной) жидкостью. Существует несколько разновидностей этого заболевания: истинная (наиболее распространенная), дисгидротическая, детская, варикозная, себорейная экзема.
Закажите бесплатную доставку
Задайте вопрос
о заболеваниях кожи
Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте, с ~13 лет беспокоят сильные высыпания на коже лица, верней части спины, руках (кроме кистей рук), ногах, ягодицах, иногда на коже головы. Мне сейчас 39 лет, я обращалась к многим докторам (по всем нужным областям касаемо этой проблемы), назначали разные мази, косметический уход, какое-то время назад гинеколог назначила ОК «ярина», после 4 месяцев я прибавила 20 кг веса, поэтому прекратила их прием (результата на коже не увидела), после этого у меня обнаружили СПКЯ, гипертония появилась, 2 года я восстанавливала М цикл. В данный момент около 1,5 месяца принимаю таблетки «Сотрет», которые сначала показали уменьшение акне, но затем очаги стали снова возобновляться на теле, менее на лице. Акне проявляется в виде очагов круглой формы (~1см в диаметре), где каждая пора выделяет на поверхностном слое белый твёрдый угревой столб кожного сала, очаг дополняет сукровица, покраснение и воспаление. Все это получается остановить только лишь удаляя из каждой поры пинцетом сальный столб, но на следующий день он образуется снова, так может длиться несколько месяцев, затем очаг затухает, остаётся шрам, появляется на другом месте в тех же зонах. Прочитала статью, где описаны похожие симптомы и анамнез СПКЯ, рекомендуется «Белара», но проблема с противопоказаниями - гипертония (у меня не сильно повышенное, давление я не чувствую даже). Скажите, пожалуйста, как и чем мне это лечить? Верно ли я устанавливаю диагноз (гормоны все в норме, кроме повышенного тестостерона, индекс ХОМА в норме, цикл теперь регулярный, на лице есть местами волосы, но не пушок, а как на бровях, единичные луковицы, беременности не было и не планируем в ближ вр): гиперандрогения при СПКЯ и ожирении, что нужно антиандрогенное средство? Есть ли эффективный препарат для моей ситуации? И стоит ли продолжать прием «Сотрет»? Огромная благодарность за помощь и ответ! Желаю здоровья вам и вашим близким!
Здравствуйте, Ольга. В лечении тяжелых случаев угревой болезни могут одновременно применяться сразу несколько препаратов (и изотретиноин, и различные антиандрогенные средства). Внимание также уделяется и общему состоянию организма - обязательна коррекция избыточного веса и ожирения. Судя по всему, Ваши лечащие врачи двигаются в верном направлении и над результатом надо поработать вместе. Небыстро, но он будет. Берегите себя!
У ребёнка 12 лет (мальчик), началась себорея. Скажите пожалуйста, чем можно лечить?
Здравствуйте, Мария. Понятие «себорея» достаточно обширное. Если речь только про шелушение и покраснение на коже головы – можно использовать шампунь «Лостерин», он хорошо справляется с этой проблемой. Если же речь про жирную кожу, склонность к угревым высыпаниям (все это тоже проявления себореи) – лучше показаться дерматологу очно.
Добрый день, мне 28 лет и после школы у меня появился псориаз местами на теле выскакивает, а также на лице красные пятна и шелушения бывают и постоянно перхоть на голове. Помоешь голову потом она снова появляется. Что не прописывали врачи, не особо помогает, так хочу попробовать лостерин мази и капсулы
Здравствуйте, Михаил. Псориаз – заболевание с хроническим течением и различные средства ухода и лекарственные препараты нужно использовать постоянно. Вы можете самостоятельно применить шампунь и крем Лостерин, оценивать эффект нужно будет не раньше, чем через месяц регулярного применения. В случае отсутствия положительной динамики – возможно усиление лечение под контролем врача-дерматолога.
Добрый день, посоветуйте крем от фотодермотита.
Здравствуйте, Игорь. Острые проявления фотодерматита обычно помогает снять гормональный крем (с действующим веществом мометазоном или метилпреднизолоном). После 10-14 дней применения лекарственного препарата возможно дальнейшее применение негормональных средств, восстанавливающих структуру кожи – например, крема Лостерин.
ЕАЭС N RU Д-RU.АИ82.В.03367/20 от 05.08.2020г., ЕАЭС N RU Д-RU.АИ82.В.03365/20 от 05.08.2020г., ЕАЭС N RU Д-RU.АИ82.В.03366/20 от 05.08.2020г., № RU.77.99.88.003.R.000742.03.20 от 16.03.2020г., ЕАЭС N RU Д-RU.АИ82.В.03628/20 от 06.10.2020г.
Болезни ногтей и причины их возникновения.
Здоровые ногти имеют бледно-розовую окраску, правильную форму, гладкую поверхность с легким натуральным блеском. Если вы заметили, что они деформировались, изменили цвет, покрылись бороздками или выемками, нужно обратиться к подологу или дерматологу. Ломкость, расслоение, исчезновение или увеличение лунки ногтя, появление полосок, вкраплений нередко сигнализируют о серьезных проблемах со здоровьем.
Важно обратить внимание на скорость роста ногтевой пластины. В норме на полную ее смену на руках уходит около 4 – 6 месяцев, а на ногах – 8 – 12 месяцев. Скорость роста зависит от возраста человека, его физической активности, наследственных факторов, времени года.
О каких болезнях говорят ногти, если их рост замедлился? Причина может быть в снижении функции щитовидной железы или недостатке витаминов, минералов. И в первом, и во втором случае проблема не ограничится болезнями ногтей. Волосы и кожа также пострадают. Волосы станут ломкими, тусклыми, начнут усиленно выпадать. Кожа потеряет здоровый цвет, мягкость, будет сухой.
Иногда изменения ногтей считаются нормой. Например, по мере старения ногтевая пластина постепенно утолщается. У беременных и кормящих женщин ногти слоятся, становятся тонкими, хрупкими.
Причины болезней ногтей
Условно их можно разделить на несколько групп:
неправильный уход;
-болезни внутренних органов (сердца, сосудов, почек, органов ЖКТ, печени);
-хронические кожные патологии (псориаз, экзема, дерматит);
-недостаток витаминов, минералов.
Для определения болезни по ногтям нужно оценить состояние лунки, их цвет, структуру, форму.
Что значит изменение цвета?
Изменение цвета ногтевой пластины – важный сопутствующий симптом болезней ногтей и нарушений в работе внутренних органов. Рассмотрим, какие болезни можно определить по цвету ногтей.
Желтые ногти
Пожелтение ногтевой пластины вызывают внутренние и внешние факторы. По этому симптому можно заподозрить патологии в легких, эндокринной, лимфатической системы, затруднение кровообращения в стопах, кистях, проблемы с печенью, желчным пузырем, псориаз.
Одна из самых распространенных причин желтой окраски – поражение грибком (онихомикоз). Если вовремя не начать лечение, инфекция будет распространяться. Ногтевая пластина начнет утолщаться, крошиться, отслаиваться от ногтевого ложа. Чаще эта болезнь ногтей встречается на ногах.
Какие еще причины приводят к пожелтению ногтей?
-возрастные изменения ногтей;
-состояния после инфекционных болезней;
-прием некоторых лекарственных препаратов;
-применение дешевых декоративных лаков;
-контакт с агрессивными моющими средствами.
В зависимости от причины интенсивность желтой окраски различается от слабовыраженной и еле заметной до насыщенной, темно-желтой или даже коричневой.
Белые пятна
Белые пятна – распространенная болезнь ногтей, которая называется лейконихия. Как она проявляется?
Из-за вкрапления пузырьков воздуха в пространство между ногтевой пластиной и ложем возникают единичные или множественные белые пятна или полоски. В норме ноготь плотно прилегает к ложу, имеет розовую окраску. Только наверху в зоне свободного края мы видим ноготь белым. Причина болезни лейконихия – повреждение ногтевого матрикса или пластины под действием механических (травмы, удары) или других факторов.
Лейконихия случается после приема некоторых лекарств, при дефиците или, наоборот, переизбытка железа, кальция или цинка, из-за низкого уровня гемоглобина. Встречается после наращивания ногтей, неаккуратно выполненного маникюра.
Неоднородная окраска
В некоторых случаях окраска ногтя бывает неоднородной. Например, нижняя половина пластины белая, а верхняя – розовая. Этот симптом называется «половина наполовину» и говорит о развитии почечной недостаточности. Вызывает его отек ногтевого ложа. Встречается у ВИЧ-положительных, пациентов, перенесших химиотерапию.
Неоднородная окраска в виде побеления 80 % нижней части ногтевой пластины и небольшого красного ободка сверху называется симптомом Терри. Это характерно для цирроза печени, сердечной недостаточности, физиологического старения, тяжелого течения диабета.
Еще один вариант неоднородной окраски ногтевой пластины – линии Мюрке. Это две параллельные поперечные белые полоски, по форме повторяющие дугу лунулы, разделенные нормальной розовой окраской. Линии Мюрке связаны со снижением уровня белка альбумина в крови при хронических патологиях почек. Когда уровень белка приходит в норму, они исчезают. А затем вновь появляются, когда его концентрация снижается.
Зеленые ногти
Окраска ногтевых пластин в зеленые оттенки от желто-зеленого до зеленовато-синего или зеленовато-коричневого может быть вызвана:
кровоподтеками из-за травм, ушибов, защемлений ногтя;
бактериальной инфекцией (синегнойная палочка, псведомония).
При зеленой окраске ногтей нужно скорее обратиться к врачу. Если не было травм, то причина таких изменений инфекционная. Патогенные микроорганизмы могут находиться между естественной ногтевой пластиной и ногтевым ложем или между накладным и естественным ногтем.
Синяя окраска
Синюшность ногтей говорит о плохом кровообращении в пальцах рук или стоп, недостатке кислорода, низком уровне гемоглобина. Это характерно для анемии, хронической обструктивной патологии легких, астмы, инфекционного поражения легких (пневмонии), тяжелых расстройствах в сердечно-сосудистой системе, порока сердца.
Темные пятна
Темные пятна на ногтевой пластине чаще всего возникают из-за кровоподтеков, кровотечений в ложе вследствие травм. У женщин продольные темные коричневые полосы на ногтях иногда появляются на фоне гормональных нарушений, после операций на органах малого таза, в период беременности.
Черные пятна под ногтями вызывают болезни печени или эндокардит (воспаления оболочки сердца).
Темная пигментация ногтей может быть побочным эффектом некоторых лекарств (Зидовудин, Циклофосфамид, Гидроксимочевина, Доксорубицин).
Опасная причина пятен в виде продольной темной полосы – подногтевая меланома или злокачественный рак кожи.
Как определить болезнь по деформации ногтей на руках и ногах?
Изменение формы ногтей – важный фактор при диагностике. Как правило, оно происходит постепенно из-за хронических нарушений, проявляется в искажении общих очертаний ногтевой пластины, размера, вогнутости, выпуклости, рисунка. Форму ногтя нужно анализировать в динамике. Например, ноготь был узким, а стал широким. Если же он изначально от природы был широким, то такое изменение не считаются.
Какие определяют болезни по деформации ногтей на руках и ногах? Это могут быть проблемы в сердце, легких, печени, органах ЖКТ, эндокринные расстройства.
Ложковидные ногти
Деформация ногтевой пластины, при которой ее центр становится вогнутым, а края вывернуты вверх, называется койлонихия. За счет углубления в центре ногти напоминают ложку, поэтому их называют ложковидными. Койлонихия не вызывает неприятных ощущений. Цвет, структура ногтевой пластины сохраняются нормальными.
Ее причиной могут быть недостаток железа, эндокринные нарушения, травмы ногтей, воздействие на ногтевую пластину резких перепадов температур, контакт с агрессивными веществами, системная красная волчанка.
Иногда ложковидные ногти – это генетическая особенность строения ногтевой пластины, которая передается по наследству. Болезни ногтей. фото
Барабанные палочки
При хронических болезнях легких, ЖКТ, сосудов, пороке сердца встречается симптом барабанных палочек или пальцев Гиппократа.
Если смотреть на палец сбоку, то угол между задним ногтевым валиком и ногтевой пластиной будет больше 180°. Болезни ногтей. фото
Деформация не причиняет боли. Она происходит из-за утолщения мягких тканей на концевых фалангах пальцев. Костная ткань при этом не затрагивается.
О чем говорят изменения лунулы?
Лунула или лунка – это видимая часть ногтевого матрикса, которая имеет форму полумесяца. Находится у основания ногтя. В норме лунула занимает до трети ногтевой пластины и четко видна. Ее изменения наиболее заметны на ногтях пальцев рук. О каких болезнях и нарушениях они могут говорить?
Слишком большие лунки бывают у профессиональных спортсменов, людей, которые ежедневно занимаются тяжелым физическим трудом. Иногда увеличение ее размера происходит при сбоях в работе сердечно-сосудистой системы, гипотонии (низком давлении).
Уменьшение лунулы – это симптом нехватки витамина B12, железа, нарушений кровообращения в конечностях. Если она совсем исчезает, то это указывает на проблемы с легкими.
Для диагностики важен не только размер, но и цвет лунулы. Если она приобрела голубоватый оттенок, то это признак сбоев в работе печени, а если красный – сердечной недостаточности.
Что вызывает изменение структуры ногтя?
Расслоение, ломкость, бороздки, другие повреждения структуры ногтевой пластины связаны не только со здоровьем ногтя, но и с общим состоянием всего организма. Разберемся, на что указывают такие распространенные изменения.
Утолщение и истончение
Утолщение ногтевой пластины или гиперкератоз происходит на фоне возрастных изменений, травм, псориаза, экземы или грибковой инфекции. На пальцах ног такие нарушения говорят о хронических патологиях крупных сосудов, артерий, вен.
Обратное явление или истончение ногтевой пластины говорит о недостатке витаминов, питательных веществ, затрудненном кровообращении, отклонениях в нервной, эндокринной системе, ослабленном иммунитете.
Ломкость, расслаивание и растрескивание
Ломкость и расслаивание ногтей – состояние, с которым сталкивается много людей. Проблема может быть сезонной, появляться только в определенное время года или сопровождать всю жизнь. Такие ногти медленно растут, требуют бережного ухода.
К внешним причинам, которые вызывают ломкость и расслаивание, относятся:
-использование некачественных лаков;
-постоянное наращивание ногтей, нарушение техники их снятия;
-применение жестких пилочек;
-привычка грызть ногти.
Также болезнь вызывает частый контакт с водой, средствами бытовой химии, агрессивными химическими растворителями.
Из внутренних причин ломкость и расслоение ногтевой пластины вызывают:
-недостаток витаминов A, D, E, кальция, цинка, селена;
-нарушения в работе ЖКТ;
-патологии щитовидной железы, сахарный диабет;
-сбои в работе сердца.
Расслаивание пластины может происходить не только по свободному краю, но и затрагивать дальние участки ногтевой пластины. Продольное расщепление ногтя по направлению к матриксу называется онихорексис, а поперечное – онихошизис. Растрескивание ногтей происходит из-за чрезмерных нагрузок на пластины, ношения искусственных покрытий или физических травм. Такие состояния вызывают грибковые, бактериальные поражения ногтей, хронические кожные патологии (экзема, псориаз), красный плоский лишай, контакт с кислотами, щелочами.
Отслоение
Отслоение ногтевой пластины от ложа называется онихолизис. Эта болезнь ногтей сопровождается очень неприятными ощущениями, долго и трудно лечится. Часто приводит к присоединению грибковой инфекции.
К причинам, которые вызывают онихолизис, относятся:
-подрыв ногтя в результате травмы;
-плохо подобранная обувь;
-отслоение наращенных материалов, который тянут за собой ноготь;
-неправильное выполнение наращивания ногтей или нанесения покрытия гель-лак;
-грибковые, бактериальные инфекции;
Одним из нарушений структуры ногтевой пластины являются точечные углубления. Они могут быть разного диаметра, глубины, редкими или частыми. Такой симптом называют наперстковидная истыканность.
Распространенная причина наперстковидной истыканности – псориаз. Кроме того, появление точечных углублений на ногтях вызывают очаговая алопеция, патологии селезенки, экзема, артрит, травмы. А также контакт с химическими веществами, инфекции, саркоидоз.
Продольные и поперечные бороздки
Поперечные бороздки на ногтях, глубина которых достигает до 1 мм, называют линии Бо. Причина их образования – повреждение ногтевого матрикса. Если зоне роста не хватает питательных веществ, меняется ее химический состав, что приводит к формированию бороздок. Повреждения матрикса вызывают механические факторы, при ударе или защемлении ногтя в области основания, воздействие токсических химических веществ или лекарств, грибковая инфекция, сердечно-сосудистые нарушения.
Образование линий Бо связано с неаккуратным выполнением маникюра или педикюра. Когда при сильном отодвигании кутикулы повреждается матрикс.
Продольные бороздки формируются из-за злоупотребления углеводами, недостатка железа, проблем в кишечнике, неполноценного всасывания пищи.
Как предупредить болезни ногтей?
Как правило, все, что нужно для здоровья ногтей, это правильный уход. Ведь самые распространенные болезни ногтей начинаются после гель лака, который неправильно нанесли или сняли, после наращивания, неудачного маникюра, педикюра. Правильный уход, регулярный профилактический осмотр, своевременное обращение к врачу поможет избежать многих проблем.
Чтобы сохранить ногти крепкими, красивыми, ухоженными, придерживайтесь следующих рекомендаций:
-подпиливайте края в одном направлении, чтобы они не расслаивались;
-полноценно питайтесь, ешьте больше фруктов, овощей, молочных продуктов, рыбы, нежирные сорта мяса;
-наносите на кожу рук и ног питательный увлажняющий крем;
-не отращивайте слишком длинные ногти, потому что это увеличит риск получить травму;
-ноги после мытья вытирайте насухо, чтобы не спровоцировать грибковую инфекцию;
-не грызите ногти;
-не используйте для декорирования ногтей некачественные лаки, средства для снятия лака, содержащие ацетон;
-делайте маникюр, педикюр в проверенных салонах;
-при работе с моющими средствами, средствами бытовой химии, химическими реагентами надевайте защитные перчатки;
-правильно выбирайте обувь, чтобы она не сдавливала и не натирала стопу.
Если вы заметили, что ваши ногти вдруг изменили цвет, форму, на них появились углубления, полосы, пятна, сразу обратитесь к специалисту. Какой врач поможет при болезнях ногтей? В зависимости от сложности проблемы понадобится консультация подолога, дерматолога, хирурга, эндокринолога, терапевта.
Помните, что самодиагностика и самолечение может принести вред. Для постановки точного диагноза недостаточно фото, описания, таблицы болезней ногтей из интернета. Чтобы лечение было успешным, нужно выяснить причину нарушений, пройти обследование, которое в домашних условиях выполнить и интерпретировать невозможно.
Ногти реагируют на разные патологии в организме, но при серьезных внутренних нарушениях их изменения редко становятся первым и основным проявлением. Нужен комплексный анализ симптомов.
Проблемные ногти требуют аккуратного ухода, специальной обработки, лечения, поэтому выполнять маникюр или педикюр рекомендуется в специализированных центрах подологии.
Читайте также:
