Злокачественные новообразования яичка. Андробластома яичка
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Опухоль яичка – образование, сформированное из соединительной или эпителиальной ткани яичка. Такие новообразования преимущественно имеют злокачественную природу и чаще всего возникают у сексуально активных молодых мужчин (15-40 лет). В урологическом центре GMS Hospital осуществляются успешные операции по удалению опухолей яичек. Комплексное лечение также предусматривает проведение лучевой, иммунной и химиотерапии.
Подробнее о болезни
Яички (текстикулы) — парные мужские гонады, состоящие из различных по структуре тканей. В зависимости от типа ткани, из которой сформировалось новообразование, их подразделяют на:
- герминогенные (наиболее часто встречающиеся) — возникают из эмбриональных клеток половых желез (семинома, терабластома, хорионэпителиома, эмбриональный рак);
- стромальные — новообразования стромы полового тяжа (сертолиома, лейдигома, саркома);
- другие опухоли.
Более 95% от всех опухолей составляют герминогенные образования, из них 50% занимают семиномы, другие типы новообразований встречаются значительно реже. Нередко встречаются опухоли смешанного строения.
Почему нужна операция
Любой опухолевый процесс — это нетипичное разрастание клеток, подвергшихся мутации. Эффективных консервативных методов лечения опухолей яичка не существует. Удалить новообразование можно лишь оперативным путем.
Преимущества лечения опухоли яичек в GMS Hospital
Онкоурологи центра хирургии GMS досконально владеют всеми современными хирургическими техниками, отдавая предпочтение малотравматичным. Наши специалисты ставят перед собой задачу не только устранить злокачественный процесс, а максимально сохранить при этом детородную функцию пациента. Даже самые радикальные операции мы выполняем в наиболее щадящем режиме, с минимальным травмированием здоровых тканей.
Применение современных методов комбинированного лечения обеспечивает высокие онкологические результаты даже при метастатическом раке яичка и у большинства пациентов позволяет быстро вернуться к обычному образу жизни.
с ведущими российскими и зарубежными медицинскими учреждениями
и передовые методики диагностики и лечения
Причины болезни
К основным предрасполагающим к заболеванию факторам относятся:
- раследственность;
- аномалии развития (крипторхизм — неопущение яичек в мошонку);
- травмы текстикул;
- гормональный дисбаланс;
- синдром Кляйнфельтера.
Признаки и симптомы
Появление в мошонке небольшого, эластичного, безболезненного образования может быть первым признаком болезни, который должен стать поводом для обращения ко врачу. Важно понимать, что на начальных стадиях, болезнь себя практически ничем не проявляет. Клинические симптомы возникают уже при разрастании опухоли и/или переходе злокачественного процесса на семенной канатик.
Нужно срочно идти на консультацию к онкоурологу при появлении следующих симптомов:
- увеличение одного или обоих яичек в размере;
- появление на поверхности текстикул уплотнения, узелка;
- припухлость и покраснение мошонки;
- дискомфорт при ходьбе.
Раковая опухоль в запущенной стадии сопровождается сильной слабостью, тошнотой, резким снижением массы тела, потерей аппетита и другими неспецифическими симптомами.
Диагностика
Для обнаружения новообразований яичек применяется дифференциальная диагностика, включающая:
- осмотр онкоуролога;
- анализы крови, в том числе на онкомаркеры: , (АФП) и лактатдегидраназу (ЛДГ);
- анализы мочи;
- УЗИ, КТ, МРТ мошонки, органов брюшной полости и забрюшинного пространства;
- редко — пункционную биопсию органа.
При наличии показаний выполняется рентген или КТ легких, сцинтиграфия и ряд других исследований. Опухолевые поражения яичек дифференцируют от водянки оболочек яичка (гидроцеле), острого и хронического орхита, эпидидимита.
Какие методы лечения применяются
Заболевание предполагает комплексное лечение, включающее хирургическое вмешательство, лучевую и химиотерапию. Медикаментозное лечение при такой патологии не проводят, поскольку никакого результата оно не дает.
Хирургическое лечение опухоли яичек в центре хирургии клиники GMS выполняется с применением наиболее результативных техник, позволяющих тотально иссечь патологически измененные ткани, исключая возможность дальнейшего распространения злокачественного процесса. Для этого наши специалисты выполняют следующие операции:
- Орхофуникулэктомия — стандартное вмешательство при новообразованиях мужских половых желез. Операция осуществляется под общей анестезией, через паховый доступ. Врач иссекает текстикул единым комплексом с придатком и семенным канатиком. Удаленные ткани отправляются на гистологическое исследование. При агрессивных формах рака или более запущенных стадиях, операция дополняется забрюшинной лимфаденэктомией.
- Резекция яичка — малотравматичная операция, выполняющаяся при доброкачественных новообразованиях или при злокачественном поражении единственного яичка. В этом случае, хирург удаляет лишь поврежденные ткани, а для предупреждения распространения злокачественного процесса проводится химиотерапия.
Оперативное лечение у подавляющего большинства пациентов с опухолью яичка заключается в хирургическом удалении яичка и семенного канатика. По желанию пациента одновременно может быть выполнена имплантация протеза яичка.
Пациентам, планирующим впоследствии решение репродуктивных задач, накануне операции целесообразна криопрезервация спермы, так как все методы лечения опухоли яичка сопряжены с риском временного или постоянного снижения фертильности.
При наличии факторов риска или выявлении отдаленных метастазов, обязательно проведение химиотерапии. Дозировка, комбинация химиотерапевтических средств и продолжительность лечения определяются . В некоторых случаях также показано проведение лучевой терапии.
Современные методы лечения опухолей яичек обладают высокой эффективностью и, при своевременном и правильном использовании, позволяют излечить пациента даже при метастатических формах рака.
Злокачественные новообразования яичка. Андробластома яичка
Злокачественные новообразования яичка. Андробластома яичка
Как отмечалось выше, хотя и очень редко, но встречаются злокачественные варианты этих опухолей, развивающиеся из тех же лейдиговских клеток яичка. Указанные опухолевые формы представляют обычно большие трудности в отношении микроскопической диагностики; так как нередко имеют микроскопическое строение, характерное для обычных доброкачественных лейдигом. Чаще всего эти злокачественные новообразования яичка напоминают по своему строению доброкачественные лейдигомы без отчетливо выраженных признаков малигнизации.
Микроскопическое строение этого злокачественного аналога опухоли также мало чем отличается от доброкачественного варианта, за исключением иногда обнаруживаемых признаков прорастания соединительпоткапной капсулы. Однако следует отметить, что эти злокачествепные опухоли яичка имеют преимущественно железисто-трабекулярное строение или представляются в виде клеточных скоплений в отличие от доброкачественных, имеющих железисто-тубулярпую структуру. При этом иногда обнаруживаются отдельные признаки полиморфизма опухолевых клеток; обычно очень редко встречаются митозы. Но клиническое точение и характер ранпих метастазов свидетельствуют о злокачественной природе этой опухоли (F. Largiader).
Злокачественная лейдигома исключительно интенсивно продуцирует и выделяет в кровяное русло андрогенные и эстрогенные гормоны. Костные и легочные метастатические узлы имеют такое же гистологическое строепие, как и первичная опухоль, но лейдиговские клетки в этих метастазах не сохраняют липоидных включений. Зато печеночные клетки вокруг метастатических узлов нередко содержат в цитоплазме некоторое количество липоидных гранул. Несмотря на то, что злокачественная форма лейдигомы макро- и микроскопически не обнаруживает признаков агрессивного роста, эту опухоль яичка следует рассматривать как чрезвычайно злокачественное новообразование с очень плохим клиническим прогнозом (П. Массой).
К гормональноактивным опухолям яичка относится такгке андробластома, несколько напоминающая по своему гистологическому строению, а также гистогенезу аналогичную арренобластому яичника. Возникает эта опухоль в любом возрасте, но встречается в клинической практике еще реже, чем лейдигома. Андробластома яичка относится к доброкачественным новообразованиям, которые способны в избытке продуцировать эстрогенные гормоны, которые вызывают типичную клиническую картину феминизации, нередко с явлениями гинекомастии, а также с потерей либидо и половой потенции. Эти опухоли по своему микроскопическому строению несколько напоминают эмбриональное яичко на разных стадиях своего развития.

Предполагают, что андробластомы яичка растут из клеток сети семенников. В зависимости от характера гистологического строения андробластомы обычно разделяют на недифференцированные опухоли, напоминающие саркомы, и так называемые сертолиомы. Выделяют также новообразования яичка, относящиеся к промежуточному типу, в которых имеются участки опухолевой паренхимы, характерные как для промежуточного, так и тубулярного типа.
При макроскопическом исследовании андробластомы чаще небольших размеров, эластичной, иногда плотноватой консистенции, на разрезе имеют интенсивно желтую или оранжевую окраску, Крупнодольчатого строения. Желтый или оранжевый оттенок окраски обусловлен значительным количеством ксантоматозных элемептов, в связи с чем эту опухоль относят к липоидосодержащим гормональноактивным новообразованиям.
Андробластома чаще состоит из анастомозирующих между собой трабекул, напоминающих половые тяжи эмбрионального яичка, которые, однако, никогда не превращаются в истинные семенные канальцы. В ацидофильной протоплазме опухолевых клеток, не имеющих определенной формы, в большом количестве обнаруживаются липоидные включепия (при окраске препаратов шарлахом красным или Суданом), а также крупные и сочные ядра. В связи с подобным микроскопическим строением эти гормопалыюактивпые опухоли яичка иногда принимают за истинные гипернефромы (андростеромы или кортикостеромы), которые развиваются из пучковой либо сетчатой зоны коркового вещества надпочечников.
В действительности же эти опухоли образуются из клеток стромы семенника. При любом типе андробластомы всегда имеется то или иное количество клеток Лейдига и Сертоли, что является одним из дифференциальных отличий опухоли яичка от опухоли надпочечника. Кроме того, локализация опухоли всегда является надежным критерием при дифференциальной диагностике. Наибольшее количество клеток Лейдига обычно обнаруживается в андробластоме недифференцированного и промежуточного типа. В связи с тем что сертолиевы клетки вырабатывают эстрогенные гормоны, а лейдиговские — андрогенные, преобладание в опухолях яичка тех или иных клеточных элементов может сказываться на клиническом проявлении заболевания (F. Moslofi, E. Theis, D. Ashley, Д. И. Головин, К. П. Ганина, И. Т. Шевченко).
Так же, как и при лейдигоме, по в значительно более выраженной степени у больных с андробластомой могут проявляться феминизирующие либо маскулинизирующие признаки. Описываются случаи (N. Warner, N. Friedman, E. Bomze, I. Lange, H. Legen, M. Etcheverry), когда опухоли яичка, и в частности андробластома, подтвержденная микроскопическим исследованием, клинически не обнаруживала признаков феминизации и протекала в основном бессимптомно.
Что же касается злокачественной разновидности андробластомы, то в литературе нет данных о ее существовании.
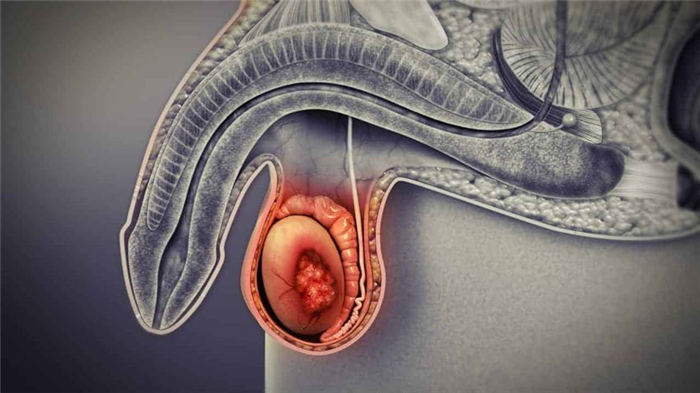
Опухоль (рак) яичка: признаки, симптомы и рекомендации
Опухоль (рак) яичка – это злокачественное новообразование, которое развивается непосредственно в половых железах мужчины.

5.00 (Проголосовало: 1)
- Описание опухоли яичка
- Симптомы рака яичка
- Диагностика опухоль (рака) яичка
- Лечение рака яичка
Описание опухоли яичка
Примерно 95% опухолей являются герминогенными, то есть возникающими из первичных половых клеток человека, или «зародышевых» клеток. Эти клетки находятся в половых железах – гонадах, из них развиваются яички у мужчин. Большинство герминогенных опухолей отличается злокачественным течением, они крайне агрессивны и способны к быстрому и обширному распространению клеток опухоли из инфекционного очага по всему организму через кровь и лимфу. При современных лечебных подходах прогноз стал относительно более благоприятным, чем прежде. Если процесс ограничен пределами яичка, то возможно излечение. Если же инфекция разносится по организму, то достигается продолжительная ремиссия, то есть уменьшение или ослабление симптомов, но излечения не происходит. Пациент на время ремиссии может набраться сил для дальнейшего лечения, но также необходимо постоянно наблюдаться у лечащего врача, для того чтобы поддерживать свое состояние. Ремиссия является продолжительной, но не долговечной, причиной чему может стать поведение пациента, если он совершает длительные физические нагрузки или ведет неправильный образ жизни.
Пик заболеваемости герминогенными опухолями приходится на возрастной период от 15 до 34 лет. В указанный период это самая частая онкологическая патология у мужчин, обуславливающая 10%-ую смертность от злокачественных новообразований. Однако, если взять в расчет все возрастные группы, то смертность от опухолей яичек будет лишь около 0,15% от всей онкологической смертности.
Помимо герминогенных существуют также негерминогенные опухоли. Негерминогенные опухоли- это опухоли, развивающиеся из стромы полового тяжа, или гонадной стромы, которая в свою очередь состоит из клеток Лейдига и клеток Сертоли.
Опухоль из клеток Лейдига-это наиболее известный вид опухолей стромы полового тяжа. Данное образование имеет четкие границы и диаметр до 5 см. Такие опухоли имеют большую структуру и желтый или желто-коричневый оттенок. В 30% случаев встречаются участки кровоизлияний или некроза. Около 10% опухолей из клеток Лейдига-злокачественные, признаками чего служат большой размер, нетипичные клетки, повышенная скорость деления и увеличения количества клеток, некрозы, быстрый рост, распространение за пределы паренхимы яичка.
Опухоли из клеток Сертоли составляют менее 1% опухолей яичка. Средний возраст людей, болеющих данным заболеванием- 45 лет. Очень редко можно обнаружить данное заболевание у мужчин, не достигших возраста 20 лет. Опухоли из клеток Сертоли имеют четкую границу, желтый, коричневый или белый оттенок. Их диаметр составляет 3,5 см. признаками злокачественной опухоли из клеток Сертоли являются большой размер, повышенная активность деления клеток, некрозы, сосудистая инвазия (проникновение опухолевых клеток через сосуды)
В большинстве случаев негерминогенные новообразования обладают доброкачественным течением. Однако некоторые из них вырабатывают стероиды, вызывающие эндокринологическую симптоматику.
Симптомы рака яичка
Первым признаком рака яичек является уплотнение железы и появление в ней пальпируемого (осязаемого) безболезненного узелка. Может появиться боль в пораженном яичке или мошонке (вместилище для яичек), чувство тяжести или тупая боль внизу живота. По мере роста опухоли мошонка становится асимметрично увеличенной и отечной. Могут возникнуть боли в груди и спине, что свидетельствует о распространении метастаз посредством переноса их через кровеносные сосуды, затрудниться дыхание, появиться одышка, слабость, гинекомастия, характеризующаяся выработкой женских гормонов и увеличением молочных желез, пациент может скинуть в весе.
Диагностика опухоль (рака) яичка
Диагностика рака яичек включает физикальное обследование (осмотр пациента врачом при помощи органов чувств, возможно используя вспомогательные медицинских инструменты), диафаноскопию (просвечивание яичка узким лучом света для определения местоположения новообразований), УЗИ яичек и мошонки (данное исследование помогает визуализировать новообразование, понять где оно расположено, определить размер опухоли, изучить ее внутреннюю структуру), МРТ (данный метод использует магнитные поля и радиоволны и позволяет создать трехмерное изображение исследуемой области, МРТ мужских половых органов абсолютно безопасно для пациента, вместе с тем, метод позволяет специалисту обнаружить и идентифицировать мельчайшие структурные элементы органов, выявить возможные патологии и новообразования уже на ранней стадии), определение онкомаркеров (необходимо сдать анализ крови, чтобы определить специфические вещества, которые выделяют опухолевые клетки), биопсию яичка с морфологическим исследованием тканей (забор жидкостей или тканей яичка с последующим микроскопическим исследованием). Биопсия часто является послеоперационной процедурой и проводится для определения источника заболевания и подтверждения диагноза, поставленного врачом.
Лечение рака яичка
Больным с бессимптомными новообразованиями небольших размеров рекомендуют орхифуникулэктомию - удаление яичка вместе с его придатком (длинное узкое парное образование, лежащее вдоль заднего края каждого яичка и образующее главную массу семявыносящих путей). Однако при наличии небольшого интрапаренхиматозного узла рекомендуется резекция яичка (иссечение патологической части измененного органа) с дальнейшим гистологическим исследованием полученного материала.
Также в лечении используется лучевая терапия, основанная на направлении радиационных лучей на опухоль, способных ликвидировать пораженные ткани. И химиотерапия, которая лечит инфекцию медикаментозно.
В качестве профилактики рекомендуется проводить регулярное обследование мошонки для своевременного обнаружения патологических изменений, приходить на ежегодный осмотр к врачу-урологу, вести здоровый образ жизни и вести половую жизнь, используя средства защиты.
Опухоли яичка
У мужчин опухоли яичка встречаются в любом возрасте, но чаще в 20-40 лет. У детей это заболевание бывает редко, чаще всего в течение первых 3 лет жизни.
Изредка наблюдаются опухоли обоих яичек. Новообразования могут быть доброкачественными и злокачественными, гормонпродуцирующими и несекретирующими гормон.
Патанатомия
С опухолями яичек больные, как правило, онкологические, и только гормонально-активные новообразования могут быть предметом наблюдения у эндокринолога.
Наиболее часто встречаемые гормонально-активные опухоли яичек — лейдигомы. Они относятся к хорошо дифференцированным вариантам опухолей стромы полового тяжа. Опухоль, как правило, растет медленно, поражает чаще одно яичко, в котором формируется солитарный узел. Образована опухоль клетками Лейдига различной степени зрелости.
Патогномоничным для лейдигом считаются кристаллы Рейнке, которые обнаруживаются лишь в 40 % опухолей. Около 10 % лейдигом — злокачественные. Для них характерны усиление митотической активности, явления клеточного и ядерного полиморфизма, ангиоинвазии и распространение на оболочки и придаток яичка. По соседству с опухолью, а также в контралатеральном яичке отмечается активный сперматогенез с развитием сперматид. Спермиогенеза не происходит.
Размеры противоположного яичка уменьшены, но все эти изменения обратимы: удаление опухоли сопровождается нормализацией структуры и размеров яичек.
Иногда опухолевые клетки формируют фолликулоподобные структуры, так называемые колл-экснеровские тельца. Часть опухолей содержит и разнообразное количество клеток Лейдига, чаще зрелых. Злокачественные опухоли из клеток Сертоли встречаются редко. Изменения в яичке по соседству с опухолью и в контралатеральном яичке сходны с превращениями, наблюдаемыми при лейдигомах, но сперматогенез заторможен в большей степени. Именно они обусловливают развитие гипогонадизма у больных с гормонально-активными опухолями яичек.
Клинические проявления всех опухолей сходны. Ранним симптомом является безболезненное его увеличение или уплотнение ткани. В начале заболевания в нем можно пальпаторно обнаружить небольшой плотный узелок при нормальной консистенции окружающей ткани. По мере роста опухоли яичко превращается в плотную бугристую опухоль. Яичко может быть увеличено в несколько раз, иногда размеры его остаются нормальными. Если опухоль злокачественная, то постепенно в опухолевый процесс вовлекается и придаток яичка. Нередко опухоль сопровождается выпотом в оболочках яичка.
Диагностика опухоли яичка обычно не затруднена. При пальпации она определяется в виде узла или части яичка, иногда занимает все яичко, но придаток, как правило, при пальпации не изменен.
К гормонпродуцирующим опухолям относится одна из разновидностей тератобластом — хорионэпителиома, дающая высокое содержание в моче хорионического гонадотропина, исследование которого помогает правильно поставить диагноз.
Гормонпродуцирующими опухолями яичка являются и опухоли, исходящие из интерстициальных клеток яичка,— лейдигомы. Секретируя андрогены, они вызывают преждевременное половое развитие у мальчиков. По гистологическому строению эти опухоли могут быть аденомой или карциномой. Они обладают высокой андрогенной активностью. Диагноз устанавливается на основании преждевременного полового развития (появления лобкового оволосения, увеличения наружных гениталий, быстрого роста и др.) и пальпаторно увеличенного и бугристого яичка.
Дифференциальный диагноз между врожденной дисфункцией коры надпочечников (или врожденный адреногенитальный синдром) и гормонально-активной опухолью яичка устанавливается на основании исследования в моче 17-КС и 17-оксипрогестерона. Эти показатели при врожденной дисфункции коры надпочечников высокие, а после проведения пробы с преднизолоном (дексаметазоном) при надпочечниковом генезе заболевания они значительно снижаются.
Опухоли из сертолиевых клеток (сертолиомы), так же как и лейдигомы, встречаются редко и могут стать причиной преждевременного полового развития.
При врожденной дисфункции коры надпочечников у мальчиков нередко пальпаторно выявляются опухоли яичек (чаще двусторонние). При их гистологическом исследовании выявлены и лейдигомы, и гиперплазированная ткань коры надпочечников.
Лечение всех видов опухолей яичка хирургическое. При злокачественных новообразованиях оперативное вмешательство часто сочетается с химиотерапией или облучением. Иногда необходимо применение сразу всех трех видов лечения.
При выявлении опухолей яичек у больных с врожденной дисфункцией коры надпочечников производится вылущивание (энуклеация) имеющихся узлов из яичек. Обязательна глюкокортикоидная терапия.
Семинома
Семинома – злокачественная опухоль яичка. Очень редко (при задержке герминогенных клеток в нетипичной области в период внутриутробного развития) может возникать вне яичка, например, в области средостения или забрюшинного пространства. Семинома развивается из первичных зародышевых клеток. Проявляется увеличением и уплотнением яичка, болями и неприятными ощущениями в области мошонки. При метастазировании возможны боли в животе, отеки нижних конечностей, нарушения мочеиспускания и кишечная непроходимость. Диагноз выставляют с учетом жалоб, анамнеза, данных осмотра, УЗИ, пункционной биопсии и других исследований. Лечение – операция, радиотерапия, химиотерапия.
Общие сведения
Семинома – самая распространенная эмбриональноклеточная опухоль яичка. Составляет около 38% от общего количества герминогенных новообразований. В клинической практике встречаются достаточно редко, поскольку рак яичка относится к мало распространенным онкологическим заболеваниям. Удельный вес всех злокачественных опухолей яичка (включая семиному, тератому, эмбриональноклеточный рак и негерминогенные новообразования) составляет чуть более 1% от общего количества онкологических поражений у лиц мужского пола. Семинома обычно диагностируется у пациентов в возрасте от 20 до 40 лет, реже выявляется у детей и пожилых мужчин. Рано метастазирует, провоцирует образование участков некроза. На начальных стадиях прогноз при семиноме достаточно благоприятный. Лечение осуществляют специалисты в области онкологии, урологии и андрологии.
Причины развития семиномы
Причины заболевания точно не установлены. Исследователи указывают ряд факторов, способствующих развитию семиномы. Герминогенные новообразования часто возникают на фоне предшествующего предракового процесса – внутриканальцевой герминогенной неоплазии. В измененных участках ткани содержатся мутировавшие клетки, которые при неблагоприятном варианте развития событий могут давать начало злокачественной опухоли. Семиномы также могут возникать повторно, через некоторое время после радикального хирургического удаления первичного новообразования.
Существенное значение имеет неблагоприятная наследственность – согласно исследованиям, у кровных родственников семинома диагностируется чаще, чем в среднем по популяции. При этом тип наследования может быть любым, поэтому опухоли зачастую развиваются не у близких, а у дальних родственников или выявляются через несколько поколений. Специалисты также отмечают связь семиномы с гиперэстрогенией, в том числе – обусловленной генетическими аномалиями, например, синдромом Клайнфельтера. В подобных случаях часто выявляются семиномы экстрагонадной локализации.
Данная патология нередко диагностируется при крипторхизме, однако взаимосвязи между заболеваниями пока не выяснены. Одни исследователи предполагают, что семинома и крипторхизм имеют ряд общих этиологических и патогенетических факторов. Другие считают, что между болезнями существует причинно-следственная связь. Некоторые ученые указывают на возможное увеличение риска развития семиномы при постоянном употреблении большого количества молочных продуктов. Связь между герминогенными опухолями и курением отсутствует. Версия об увеличении вероятности возникновения семиномы после травматических повреждений не подтверждается результатами исследований.
Классификация семиномы
Согласно классификации ВОЗ, существует три вида семиномы:
- Типичная семинома. Диагностируется в 85% случаев. Обычно развивается в возрасте 20-40 лет. У больных часто выявляется крипторхизм. Новообразование чаще представляет собой одиночный узел, иногда встречаются несколько узлов. Поверхность семиномы белая, блестящая. При микроскопии обнаруживаются округлые или полигональные клетки со светлой цитоплазмой, расположенные в соединительнотканной строме с участками лимфоидной инфильтрации. В некоторых случаях в препарате видны туберкулоподобные гранулемы.
- Анапластическая семинома. Выявляется в 5-10% случаев. Протекает более агрессивно. При микроскопии обнаруживаются клетки разнообразной формы. Строма слабо выражена, туберкулоподобные гранулемы отсутствуют.
- Сперматоцитная семинома. Диагностируется в 5-10% случаев. Развивается преимущественно у пожилых мужчин. Поверхность семиномы слизистая, желтоватая. На разрезе могут обнаруживаться кисты, кровоизлияния и участки некроза. При микроскопии выявляются гигантские, лимфоцитоподобные и промежуточные клетки. Лимфоидная инфильтрация в строме отсутствует.
Для оценки распространенности семиномы используют международную классификацию TNM и традиционную российскую четырехстадийную классификацию злокачественных опухолей:
- 1 стадия – выявляется локальная опухоль. Белочная оболочка интактна, форма яичка не изменена.
- 2 стадия – обнаруживается локальная семинома с поражением белочной оболочки и изменением формы яичка.
- 3 стадия – выявляются метастазы в регионарных лимфоузлах.
- 4 стадия – обнаруживаются метастазы в регионарных лимфоузлах и отдаленных органах.
Симптомы семиномы
На начальных стадиях яичко уплотняется, увеличивается в размере. Возможны боли и неприятные ощущения в области поражения. Отличительной особенностью семиномы является значительное увеличение яичка при прогрессировании процесса. В литературе описаны опухоли размером до 20-30 см. Иногда болезнь долгое время протекает бессимптомно или почти бессимптомно. Семинома прорастает близлежащие структуры и вызывает повышение внутрияичкового давления, способствующее развитию инфарктов и кровоизлияний в яичко, после которых больные поступают в медицинское учреждение с жалобами на интенсивные острые боли в области поражения.
Каждый десятый пациент, страдающий семиномой яичка, впервые обращается к врачу в связи с симптомами, обусловленными метастатическим поражением лимфоузлов или отдаленных органов. При вовлечении забрюшинных лимфоузлов возникают боли в поясничной области. Поражение парааортальных лимфоузлов при семиноме проявляется болями в животе, возможны отеки нижних конечностей из-за сдавления нижней полой вены. Сдавление мочеточников сопровождается нарушениями мочеиспускания. При поражении внутрибрюшных лимфоузлов и последующем образовании конгломератов отмечаются боли в животе, у некоторых пациентов наблюдаются явления кишечной непроходимости.
При метастазировании семиномы в печень выявляется увеличение органа, быстро развивается асцит. Возможна желтуха. При метастазах в легкие появляются одышка, кашель и кровохарканье. При поражении скелета возникают боли в костях. Прогрессирование процесса сопровождается усилением общей симптоматики. Больные семиномой становятся апатичными и эмоционально неустойчивыми, чувствуют слабость, теряют вес и аппетит. Нарушается трудоспособность, развиваются депрессивные расстройства. Возникает анемия.
В процессе внешнего осмотра пациентов с семиномой выявляется асимметрия мошонки. При пальпации определяется плотное опухолевидное образование. В случае крипторхизма яичко в мошонке отсутствует, плотный узел прощупывается в области живота. Пальпация семиномы обычно безболезненна. Наличие и выраженность других симптомов определяются стадией заболевания. На поздних стадиях наблюдаются истощение, сероватый или желтоватый оттенок кожных покровов и другие характерные проявления онкологического процесса.
Диагностика семиномы
Диагноз устанавливается с учетом жалоб, анамнеза, результатов внешнего осмотра, лабораторных и инструментальных исследований. Пациентов с подозрением на семиному направляют на УЗИ органов мошонки. Для выявления метастазов назначают рентгенографию грудной клетки, КТ брюшной полости, МРТ печени, сцинтиграфию костей скелета и другие исследования. В процессе дифференциальной диагностики семином и других злокачественных новообразований яичка используют анализы крови на онкомаркеры.
В сложных случаях для уточнения диагноза осуществляют аспирационную биопсию яичка с последующим цитологическим исследованием материала. При неоднозначных результатах цитологического исследования проводят диагностическое хирургическое вмешательство, материал срочно отправляют на гистологическое исследование. При обнаружении конгломератов в забрюшинном пространстве назначают аортографию и каваграфию для оценки вовлеченности магистральных сосудов и составления плана операции (при ее возможности и необходимости).
Лечение семиномы
Операцией выбора при семиноме является орхифуникулэктомия (удаление яичка вместе с семенным канатиком). В послеоперационном периоде применяют химиотерапию и лучевую терапию, предусматривающую облучение областей потенциального лимфогенного метастазирования (для борьбы с возможными микрометастазами). При наличии метастазов в лимфоузлах и отдаленных органах назначают комбинированную терапию, включающую в себя радиотерапию и химиотерапию.
При семиноме с крупными одиночными метастазами предпочтение отдают лучевой терапии, при множественных метастазах – химиотерапии. При сдавлении мочеточников применяют ударные дозы химиопрепаратов. Забрюшинная лимфаденэктомия требуется редко, поскольку метастатическое поражение забрюшинных лимфоузлов обычно хорошо поддается консервативной терапии.
Прогноз и профилактика при семиноме
Пятилетняя выживаемость при I стадии заболевания составляет 93,7%, при II стадии – 90%, при III стадии – 57,9%. До 10 лет с момента окончания лечения доживают более 80% пациентов с семиномами I-II стадии. Рецидивы в течение первых пяти лет после радикального хирургического вмешательства возникают у 15-20% больных семиномой. Вероятность развития рецидива зависит от размера опухоли и наличия или отсутствия поражения оболочек яичка. 70% рецидивов диагностируются в первые 2 года после операции. Рецидивные новообразования чаще всего обнаруживаются в поддиафрагмальных лимфоузлах.
В течение первого года после окончания лечения семиномы клиническое обследование, рентгенографию грудной клетки и анализы крови на онкомаркеры проводят раз в 2 месяца, в течение второго – раз в 3 месяца, в течение третьего – раз в 4 месяца. В последующем частота обследования зависит от стадии онкологического заболевания. Частоту УЗИ брюшной полости и КТ брюшной полости и органов малого таза также планируют с учетом стадии семиномы. При возникновении подозрительных симптомов план обследования определяют индивидуально.
Читайте также:
