Вертеброгенная торакалгия: причины, симптомы и лечение
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Вертеброгенная торакалгия представляет собой состояние, характеризующееся болями различной интенсивности в области груди, вызванные нарушениями в позвоночном столбе. Среди наиболее распространённых причин возникновения болей выделяют патологии позвоночника дегенеративного характера, однако стоит признать, что даже не активный образ жизни может привести к возникновению вертеброгенной торакалгии.
Как проявляется вертеброгенная торакалгия?
Как мы уже говорили, основным признаком возникновения расстройства является выраженная боль в грудной клетке, помимо которой вертеброгенная торакалгия зачастую сопровождается отсутствием чувствительности на отдельных участках кожи, появлением так называемых «мурашек», ощущением недостатка воздуха и желанием сделать глубокий вдох. Среди факторов, способствующих возникновению вертеброгенной торакалгии отмечают не только дегенеративно-дистрофические патологии позвоночника, но и нарушение обмена веществ, заболевания соединительной ткани, патологии сердечно-сосудистой системы, генетическую предрасположенность, различные травмы грудного отдела позвоночника, опухолевые образования в области позвоночника, врождённые аномалии, неправильное питание.
Данное состояние разделяют на несколько видов, в зависимости от причины его возникновения. Вертеброгенная торакалгия может быть травматического, компрессионного и воспалительного типа. В зависимости от локализации болевого синдрома, возникающее расстройство делят на торакалгию позвоночника в нижнем шейном отделе, торакалгию позвоночника верхнего грудного отдела, торакалгию лопаточно-реберной области, торакалгию передней грудной стенки.
Необходимо обратить ваше внимание на само проявление болевых ощущений. В подавляющем большинстве случаев боли имеют приступообразный характер, продолжительность приступа составляет несколько минут. Усиление болевых ощущений наблюдается в следствии резких движений, при кашле, при чихании и т.д. В некоторых случаях боли усиливаются даже в состоянии покоя. По характеру проявления болевые ощущения характеризуются как колющие и сжимающие.
Симптомы расстройства, как мы уже говорили выше, довольно схожи для разного типа нарушений и патологий, поэтому определить причину их возникновения помогает только широкомасштабная диагностика. Во время приёма врач-невролог знакомится с историей болезней пациента и проводит первичный осмотр. На основании осмотра невролог устанавливает предварительный диагноз, подтвердить который ему помогают ряд инструментальных диагностических процедур. В качестве инструментальных видов диагностик могут быть проведены магнитно-резонансная и компьютерная томографии, электрокардиографическое и рентгенографическое исследования, денситометрия, сцинтиграфия. Исключить воспалительные процессы в организме позволяют общий и биохимический анализы крови. Важную роль в процессе диагностики имеет дифференцирование состояния от заболеваний органов дыхания, пищеварительной системы и патологий сердечно-сосудистого характера.
Назначение лечения
Основываясь на результатах диагностики, врач невролог определяет максимально эффективный метод лечения. Лечение проводится при помощи консервативных методик терапии. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, рефлексотерапией и лечебной гимнастикой. Важную роль в процессе лечения играет терапия патологий, спровоцировавших возникновение вертеброгенной торакалгии. Стоит отметить, что ряд дегенеративных заболеваний позвоночника в отдельных случаях могут потребовать проведения хирургических операций.
Вертеброгенная торакалгия
В данной статье мы рассмотрим понятие вертеброгенной торакалгии, причины возникновения, а также методы диагностики и лечения данной патологии.

Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
- Что такое вертеброгенная торакалгия?
- Причины торакалгии
- Перенапряжение паравертебральных мышц
- Дегенеративно-дистрофические изменения
- Болезнь Шейермана- Мау (юношеский кифоз)
- Диагностика
- Лечение
Что такое вертеброгенная торакалгия?
Торакалгия – если переводить дословно: thoraxс лат. - грудная клетка, algos с греч. - боль, таким образом, мы получаем боль в грудной клетке. Сюда относятся боли как в спине, так и по всему периметру грудной клетки: боль по ходу ребер, боль в местах хрящевого крепления ребер к грудине и др.
Причины торакалгии можно разделить на вертеброгенные (связанные с патологией позвоночника) и невертеброгенные (связанные с патологией прилежащих структур и органов).
Проявления торакалгии нельзя оставлять без внимания, ввиду того что боль в грудном отделе может быть проявлением жизнеугрожающих состояний со стороны органов грудной клетки: аневризма грудной части аорты, тромбоэмболии лёгочных артерий. Так, например, инфаркта миокарда может ложно трактоваться как вертеброгенная торакалгия слева.
В большинстве случаев болевые ощущения в грудном отделе позвоночника связаны с перенапряжением паравертебральных мышц, т. е. мышц, лежащих вдоль позвоночника, после чего следуют дегенеративно-дистрофические изменения позвоночника (спондилоартроз, спондилёз и остеохондроз), к которым можно отнести патологию рёберно-позвоночных и реберно-поперечных суставов. Ввиду того что грудной отдел позвоночника менее подвижен и имеет прочный реберный каркас, здесь редко встречаются грыжи межпозвонковых дисков.
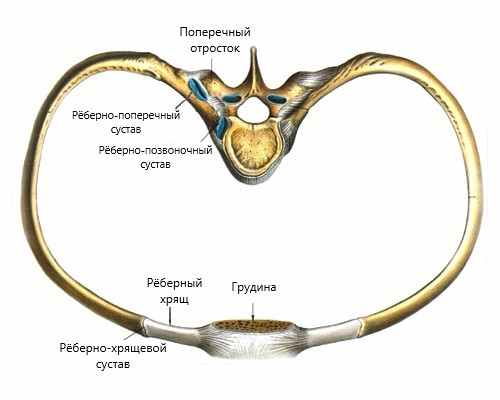
Причины торакалгии
Перенапряжение паравертебральных мышц
Другой причиной боли в грудном отделе позвоночника является длительное перенапряжение паравертебральных мышц, что распространено среди офисных работников, длительное время сидящих в одной позе перед компьютером. Длительное перенапряжение мышц способствует развитию миофасциального болевого синдрома, для которого характерно наличие триггерных точек. Триггерная точка — это болезненное уплотнение мышечных волокон.
В большинстве случаев триггерные точки можно обнаружить в мышце, поднимающей лопатку, ромбовидной, передней зубчатой мышце. При наличии триггерных точек в этих мышцах пальпация будет вызывать усиление боли, иногда простреливающую боль. Помимо боли, пациент может ощущать чувство жжения, онемения или покалывания в этой области. Боль может пройти самостоятельно после разминочных движений, например, совершать круговые движения плечами, потянуть мышцы спины, максимально разогнуться назад и др., но может сохраняться в течение длительного времени и носить хронический характер.
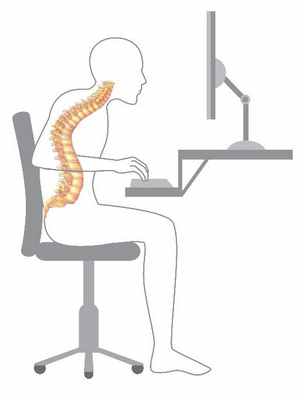
Дегенеративно-дистрофические изменения
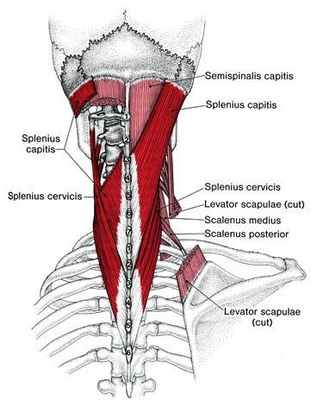
Дегенеративно-дистрофические изменения позвоночника на шейном уровне довольно часто может сопровождаться как односторонней, так и двухсторонней болью в межлопаточной области. С чем это связано? При развитии артроза фасеточных суставов на шейном уровне происходит рефлекторный спазм мышц, которые берут своё начало от шейных позвонков, а другим своим концом крепятся как к лопаткам, так и к самим грудным позвонкам. К ним относятся мышцы поверхностного и глубокого слоёв: трапециевидная мышца, мышца, поднимающая лопатку, длиннейшая мышца головы и шеи, полуостистая мышца головы, ременная мышца головы и шеи. Обычно боль имеет хронический характер с эпизодами обострений и локализуется на уровне верхне- и среднегрудного отдела.
Причиной хронической вертеброгенной торакалгии также является артроз дугоотростчатых (фасеточных) суставов и патология рёберно-поперечных суставов. Как уже было сказано выше, в связи с особенностью строения грудного отдела дегенеративные изменения в этой области встречаются значительно реже, чем в других отделах позвоночника. К развитию артроза фасеточных суставов приводит повышенная нагрузка на суставные поверхности, по всей вероятности свою роль может играть мышечный компонент- повышение тонуса в сегментарных мышцах. Ответом на повышенную механическую нагрузку становится краевое костное разрастание фасеточных суставов для увеличения площади опоры. Боль, испытываемая пациентом, описывается как тупая ноющая, не имеющая четкой локализации. Иногда, при воздействии на корешки нервов, может распространяться по ходу ребра как с одной стороны, так и носить опоясывающий характер. Как показывает практика, снятие с помощью мягких мануальных техник повышенного мышечного тонуса в поверхностных и глубоких сегментарных мышцах приводит к значительному уменьшению болевого синдрома и увеличивает интервал между обострениями.
Следует упомянуть о такой патологии как задний реберный синдром, при котором интенсивная острая боль локализуется в нижнегрудном отделе и усиливается при вращении туловища. Часто такую боль путают с почечной коликой. Любое воздействие на эту область вызывает болезненность. Нередко боль может проявляться на высоте вдоха, поэтому пациент старается дышать поверхностно. Связано это с тем, что XI-XII рёбра являются свободными, т.е. не имеют хрящевого соединения ни с грудиной, ни с соседними рёбрами, что приводит к возможности смещения суставной головки этих рёбер в рёберно-позвоночном суставе, также может сочетаться с локальным спазмом в квадратной мышце поясницы.
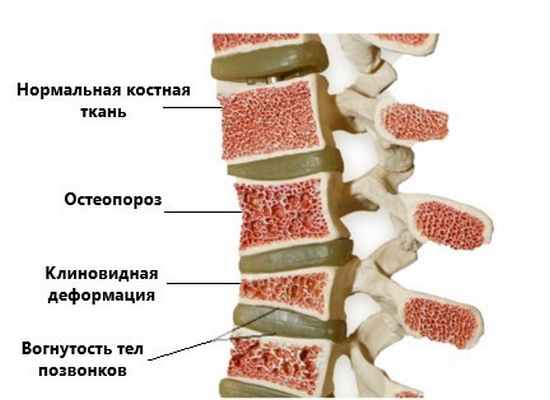
Остеопороз
Вертеброгенная торакалгия может являться следствием течения остеопороза. Данная причина более характерна для пациентов старше 50-55 лет. Остеопороз представляет собой прогрессирующее снижение костной массы и изменение внутреннего строения кости, что приводит к повышенной хрупкости кости.
Грудной отдел позвоночника является одной из трёх точек (лучевая кость, шейка бедренной кости), по которой с помощью денситометрии можно выявить остеопороз на ранних его стадиях.
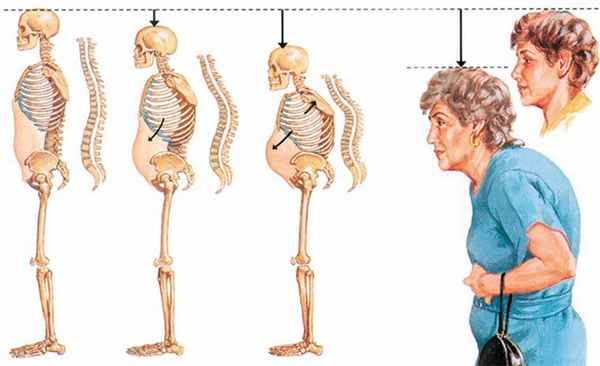
В процессе уменьшения костной массы происходит изменение формы позвонков. За счет воздействия внутреннего давления межпозвонкового диска тело позвонка принимает форму двояковогнутой линзы, а под действием силы тяжести происходит его клиновидная деформация и уменьшение высоты тела позвонка на фоне компрессионного перелома. Компрессионный перелом при остеопорозе характерен для средне- и нижнегрудных позвонков, при локализации его на верхнегрудном уровне требуется онкологическая настороженность.
Клиновидная деформация позвонков приводит к усилению грудного кифоза, а в совокупности с уменьшением высоты тела позвонка становится заметным уменьшение роста человека.
Острая боль в спине, отдающая в область живота, часто спровоцирована компрессионным переломом позвонка, который может быть вызван даже незначительным, на первый взгляд, движением. Такая боль обычно проходит в течение нескольких дней- недель, и пациент возвращается к привычной жизни.
Еще одной причиной боли при остеопорозе является ущемление корешка нерва в межпозвонковом отверстии при уменьшении высоты тела позвонка и его клиновидной деформации. Боль распространяется по ходу межрёберных промежутков и может быть одно- и двухсторонней.
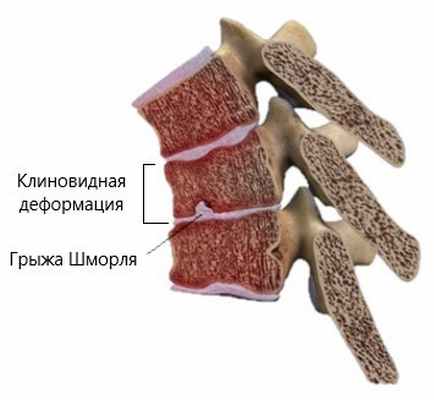
Болезнь Шейермана- Мау (юношеский кифоз)
Первые признаки заболевания начинают проявляться до 10-15 лет, но существует и более позднее начало, после 20 лет. В основе заболевания лежит клиновидная деформация позвонков грудного отдела с множественными грыжами Шморля. Грыжа Шморля — это вдавление участка межпозвонкового диска в тело позвонка. С течением времени появляются тупые ноющие боли в межлопаточной области, усиливающиеся в покое. Движения в грудном отделе приносят облегчение. Заболевание, неуклонно прогрессирующее, приводит к развитию гиперкифоза.
Диагноз ставится по характерной рентгенологической картине. Обнаружение только единичных грыж Шморля не говорит о наличии данного заболевания. В популяции грыжи Шморля выявляются достаточно часто и, как правило, являются случайной находкой, в абсолютном большинстве случаев протекают без болевого синдрома и не требуют никакого лечения.
Основное лечение болезни Шейермана- Мау: мягкие техники мануальной терапии, лечебная физкультура, направленная на укрепление мышц спины, ношение ортопедических корсетов. Хирургическое лечение требуется только в крайних случаях.
Диагностика
Не занимайтесь самодиагностикой! Это может нанести вред вашему здоровью и отнять драгоценное время на лечение!
Для того чтобы диагностировать заболевание и выяснить, чем болен пациент, необходимо правильно дифференцировать симптомы, так как они не отличаются специфичностью и могут свидетельствовать о различных патологиях. Поэтому в диагностике необходим последовательный комплексный подход.
На первичном приёме врач должен тщательно изучить анамнез заболевания. В медицинских выписках пациента могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии, либо пациент сам должен рассказать об имеющихся у него заболеваниях. Выявить первопричину, ключевой фактор появления боли, крайне важно, чтобы правильно продолжать лечение.
Обязательно пальпируется грудной отдел позвоночника, в процессе проведения исследования пациент должен точно описать свои ощущения. Это поможет определить локализацию боли и выявить дополнительные симптомы, если пациент забыл о них указать. Это немаловажно для составления полной картины заболевания.
При необходимости пациенту рекомендуются инструментальные методы исследования:
- Рентгенография;
- Компьютерная томография позвоночного столба;
- Денситометрия;
- Магнитно-резонансное исследование;
- Сцинтиграфия;
- Электрокардиограмма;
- Электронейромиография.
В большинстве случаев не требуется дополнительных методов диагностики!
Лечение
В большинстве случаев вертеброгенная торакалгия требует консервативного лечения. В повседневной жизни пациент может использовать ортопедические корсеты для поддержания и разгрузки позвоночника.
При хронической вертеброгенной торакалгии в ряде случаев может потребоваться совместная работа врача-вертеброневролога, эндокринолога, психотерапевта и других специалистов.
Торакалгия
Боль в грудной клетке (торакалгия) является одним из самых серьезных симптомов, которые могут возникнуть у человека. Иногда даже врач не может сразу определить причину болей в груди и выяснить, не является ли этот симптом признаком состояния, угрожающего жизни.
- Боль в грудной клетке может быть в любой части и обусловлена заболеваниями сердца, легких, пищевода, мышц, костей, кожи.
- Из-за сложной иннервации организма, боль в груди может исходить из другой части тела.
- Боль в груди может быть обусловлена заболеваниями желудка или других органов брюшной полости.
Причины
Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
- Приступ стенокардии или инфаркт миокарда. Боль в груди в таких случаях обусловлена нарушением кровообращения в коронарных сосудах, что может привести к ишемии миокарда. При стенокардии напряжения болевой синдром возникает при физических нагрузках, а при нестабильной стенокардии даже в покое. При инфаркте миокарда боль, как правило, интенсивная и приводит к гибели мышечной ткани определенной зоны миокарда.
- Расслоение аорты (расслаивающая аневризма аорты): аорта является основной артерией, которая поставляет кровь к жизненно важным органам тела, таким как мозг, сердце, почки, легкие и кишечник. Расслоение означает разрыв внутренней оболочки аорты. Это может привести к массивным внутренним кровотечениям и прервать приток крови к жизненно важным органам.
- Тромбоэмболия легочной артерии возникает, когда тромб попадает в одну из легочных артерий кровоснабжающих легкие. Это потенциально опасная для жизни причина боли в груди, но не связанная с сердцем.
- Спонтанный пневмоторакс. Так называют коллапс легкого, это состояние возникает, когда воздух поступает в пространство между грудной стенкой и легочной тканью. Отрицательное давление в грудной полости позволяет легким расправляться. Когда происходит спонтанный пневмоторакс, воздух поступает в грудную полость, нарушается баланс давления и легкие не могут расправляться. Это в свою очередь нарушает процесс снабжения крови кислородом.
- Перфорация внутренних органов: в перфорированном органе в любой области желудочно-кишечного тракта отверстие или разрыв в стенке позволяют воздуху поступать в брюшную полость, что приводит к раздражению диафрагмы, и может вызвать боль в груди.
Другими причинами болей в груди, которые не являются непосредственно угрожающими жизни, являются следующее:
- Острый перикардит: Это воспаление перикарда (оболочки, покрывающей сердце)
- Пороки сердца, такие как пролапс митрального клапана.
- Пневмония: боль в груди возникает из-за раздражения плевры.
- Заболевания пищевода также могут проявляться болями, похожими на боль при стенокардии и подчас представляют сложность для диагностики.
- Новообразования (чаще злокачественные) легких могут быть причиной болей в груди. : Это воспаление хрящевой ткани в области прикрепления ребер к грудине. Боль, как правило, располагается в середине груди, боль может быть тупой или резкой, может увеличиваться при глубоких вдохах или движении.
- Опоясывающий лишай (herpes zoster) может быть причиной достаточно сильных болей в грудной клетке, так как вирус повреждает нервные волокна. Боль, как правило, располагается по ходу расположения герпетической сыпи.
Причинами болей в груди могут также проблемы в опорно-двигательных структурах.
- Травмы ребер. Перелом ребра может произойти как при занятиях контактными видами спорта (например, после удара в грудь), так и при падении и в результате дорожно-транспортных проишествий. Перелом ребра может иногда сопровождаться повреждением легкого и развитием пневмо или гемотракса. Как правило, диагностика перелома ребер не вызывает особых затруднений, так как есть четкая связь болей с травмой.
- Переломы позвонков. Переломы позвонков могут иметь четкую связь с травмой (например, падением), но и иногда, особенно при наличии остеопороза, пациент может не отмечать конкретную связь с определенным инцидентом травмы.
- Травмы мышц могут возникать в результате избыточных нагрузок или плохой техники выполнения движений во время занятий спортом, что приводит к растяжению мышц и появлению болей в области этих мышц. Возможно также повреждение мышц вследствие прямой травмы.
- Повреждения суставов. Это наиболее частая причина болей, связанная с опорно-двигательным аппаратом грудного отдела позвоночника и грудной клетки. Эти нарушения включают в себя повреждения в межпозвонковых дисках, в области прикрепления ребер к позвонкам, в фасеточных суставах. Появление болей может быть постепенным или резким. Повреждение может возникать в результате прямого удара, резкого движения (резкий наклон или скручивание в туловище резкого разгибания), что приводит к растяжению связочного аппарата, суставов, мышц, развитию воспалительного процесса в суставе и мышечного спазма. Если такие травмы накладываются на плохую осанку, то очень высока вероятность развития дегенеративных изменений в суставах.
- Кроме того, причинами болей может быть дисфункция ключично-грудинных сочленений. Повреждения в этих суставах, как правило, связаны с травмами от прямых ударов или при разрывах связочного аппарата вследствие избыточных нагрузок. Боли также могут быть связаны с повреждением.
- Межпозвонковые грыжи диска. Грыжи диска в грудном отделе позвоночника встречаются достаточно редко и это связано с анатомической ригидностью грудного отдела позвоночника.
- Воспалительные заболевания позвоночника, такие как анкилозирующий спондилит (болезнь Бехтерева).
- Болезнь Шейермана – Мау. Болевой синдром обусловлен выраженными гиперкифозом и нарушениями биомеханики позвоночника.
- Остеохондроз грудного отдела позвоночника. Изменения в межпозвонковых дисках приводят к компрессии нервных структур и появлению болевых ощущений.
Симптомы
Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
- Возраст младше 20 лет или старше 55 лет
- Наличие в анамнезе травмы (падение с высоты или дорожно-транспортное происшествие)
- Постоянная прогрессирующая не механическая боль
- Боль за грудиной
- Наличие признаков сердечно-сосудистой или дыхательной недостаточности
- Наличие в анамнезе онкологии
- Длительный прием стероидов
- Наличие наркозависимости или ВИЧ инфекции
- Наличие системного заболевания
- Необъяснимая потеря веса
- Стойкое нарушение подвижности туловища во всех направлениях
- Наличие неврологической симптоматики (онемение конечностей, нарушения функции органов малого таза).
Поэтому, боль в грудной клетке требует очень внимательного изучения симптоматики и нередко возникает необходимость в консультации специалистов разного профиля для постановки точного диагноза.
Диагностика
При наличии боли в грудной клетке, в первую очередь, необходимо исключить соматический и другой генез болей, связанный с необходимостью в оказании специализированной медицинской помощи. Если возникают подозрения на острую патологию (например, инфаркт миокарда или травмы), то пациента необходимо срочно госпитализировать. Осмотр пациента позволяет определить наличие болевых точек, высыпаний области спазма мышц и т.д.
Кроме изучения истории болезни и физикального обследования, для диагностики применяются инструментальные методы исследования.
Рентгенография позволяет диагностировать переломы ребер, позвонков, суставов. КТ необходимо в тех случаях, когда есть подозрения на патологию костных тканей или органов грудной клетки (например, опухоли).
МРТ наиболее информативно для диагностики изменений в мягких тканях позвоночника (дисках, связках, мышцах, межпозвонковых дисках, нервах).
Сцинтиграфия. Это метод обследования назначается только в тех случаях, когда необходимо исключить онкологический генез поражения особенно когда необходимо дифференцировать причину компрессионного перелома (вторичное поражение позвонка или остеопороз).
Денситометрия - этот метод исследования позволяет диагностировать остеопороз.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и определить наличие компрессии нервных волокон (грыжа диска стеноз позвоночного канала).
Лабораторные исследования необходимы в тех случаях, когда необходимо исключить воспалительный процесс.
Лечение торакалгии
Лечение болей в грудной клетке зависит от причин заболевания (состояния). При наличии острых угрожающих жизни состояний пациент экстренно госпитализируется. При наличии соматических причин болей лечение проводится специалистами соответствующего профиля.
Лечение вертеброгенных болей в груди может использовать ряд методов лечения.
Медикаментозное лечение. Препараты НПВС достаточно широко применяются при различных болевых синдромах, в том числе и при вертеброгенной торакалгии. При наличии опоясывающего лишая возможно также применение противовирусных препаратов (например, ацикловир). Миорелаксанты (мидокалм, сирдалуд) применяются при наличии мышечного спазма. Возможно также применение местно мазей с содержанием НПВС.
Блокады. При выраженном болевом синдроме возможно проведение блокад с применением сочетания местного анестетика и стероида, что позволяет быстро снять как болевой синдром, так мышечный спазм.
Мануальная терапия. Современные мягкие техники мануальной терапии позволяют провести мобилизацию двигательных сегментов, снять мышечные блоки, ликвидировать подвывихи фасеточных суставов и таким образом уменьшить как болевые проявления, так и восстановить объем движений в позвоночнике.
Массаж. Лечебный массаж позволяет снять мышечный спазм, улучшить эластичность связочного аппарата, уменьшить болевые проявления.
Иглотерапия. Воздействие на биологически активные точки позволяет восстановить проводимость по нервным волокнам и уменьшить болевой синдром.
Физиотерапия. Существует достаточно много физиотерапевтических методик, которые эффективно используются при лечении вертеброгенных болей в груди (электрофорез, лазеротерапия, хивамат, криотерапия). Физиотерапия позволяет улучшить микроциркуляцию в тканях, уменьшить воспалительный процесс, улучшить регенерацию.
ЛФК. Дозированные физические нагрузки (как различные виды гимнастик, так и занятия на тренажерах) являются одним из основных методов лечения вертеброгенной торакалгии. ЛФК позволяет восстановить нормальную биомеханику движений, что не только снимет болевые проявления, но и приостановит развитие дегенеративных процессов.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Вертеброгенная торакалгия - симптомы и лечение
Что такое вертеброгенная торакалгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новикова Юрия Олеговича, мануального терапевта со стажем в 41 год.
Над статьей доктора Новикова Юрия Олеговича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Вертеброгенная торакалгия (ВТ) — это болевой синдром, возникающий вследствие дистрофических поражений грудного отдела позвоночного столба. Обычно она обусловлена поражением рёберно-позвоночных и рёберно-поперечных суставов и их капсул.
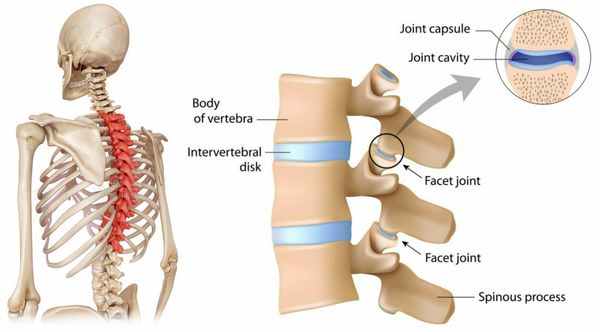
Многие авторы считают, что боль в спине возникает не только вследствие дистрофических изменений позвоночника (чаще всего остеохондроза и спондилоартроза), но и миофасциальной патологии (нарушения работы мышечного аппарата). [2] [4] [10] [11]
Рассматривая ВТ как возникающий хронический алгический (болевой) синдром вследствие дистрофических поражений позвоночника, исследователи установили, что на развитие и течение заболевания оказывают влияние множество факторов, которые при дальнейшем прогрессировании теряют свою специфичность. [1]
Спровоцировать возникновение ВТ могут следующие факторы:
- травмы и опухоли позвоночного столба;
- протрузии (очень редко грыжи) межпозвонковых дисков;
- всевозможные нарушения осанки (сколиоз, кифоз и другие);
- стато-динамические перегрузки;
- отражённые боли при патологии внутренних органов, которые распространяются по вегетативным образованиям и проецируются в определённые зоны спины;
- психоэмоциональные перегрузки;
- метеолабильность (метеочувствительность).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вертеброгенной торакалгии
Для ВТ характерна глубинная мозжащая (тупая и ноющая) боль приступообразного или постоянного характера с тягостной эмоциональной окраской. Зачастую ограничены и болезненны ротационные (вращательные, круговые) движения в грудном отделе позвоночника. Боль может возникать не только при движениях, но и во время дыхания. Чаще всего она бывает односторонней, однако может распространиться и на обе части грудной клетки (опоясывающая боль). Усиливается при неумеренных физических нагрузках и переохлаждении.
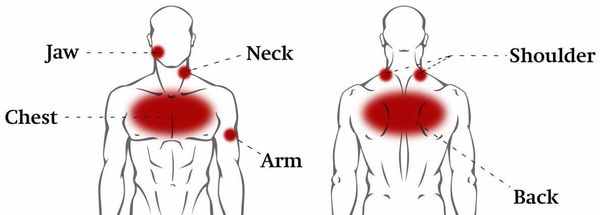
Также при ВТ отмечается искривление позвоночника: уплощение или усиление кифоза, сколиоз. Тонус паравертебральных мышц более повышен на выпуклой стороне сколиоза.
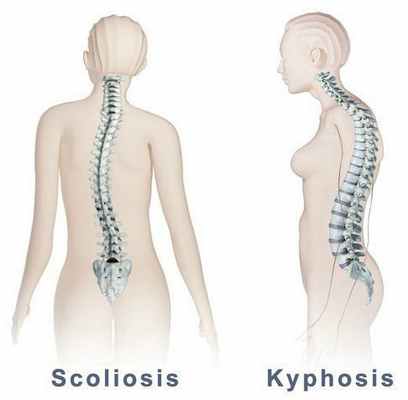
При кинестетическом исследовании выявляются болезненные участки, преимущественно в проекции трапециевидной мышцы спины, а также мышцы, поднимающей лопатку, большой и малой грудной, передней зубчатой, межрёберных и широчайшей мышцы. Болевые точки также определяются в проекции грудино-ребёрных и грудино-ключичных сочленений, грудины и мечевидного отростка.
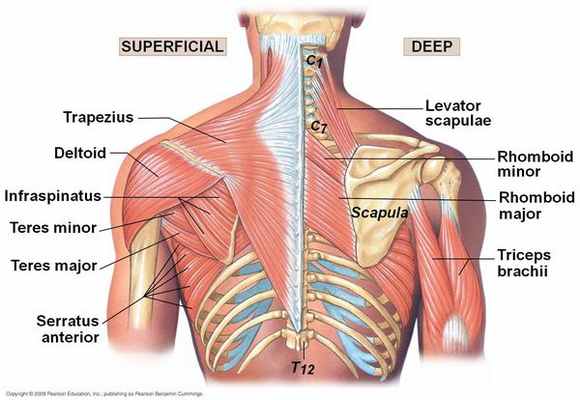
Функциональные блокады или ограничение движения грудных ПДС (позвоночно-двигательных сегментов) практически всегда соответствуют локальной боли и сопровождаются блокадой рёбер. Блокады в ключевых зонах (цервико-торакальном и торако-люмбальном переходах) сопровождаются более массивной симптоматикой с включением сопряжённых отделов позвоночника.
Корешковые синдромы грудного остеохондроза встречаются достаточно редко и сопровождаются интенсивными жгучими опоясывающими болями. [12]
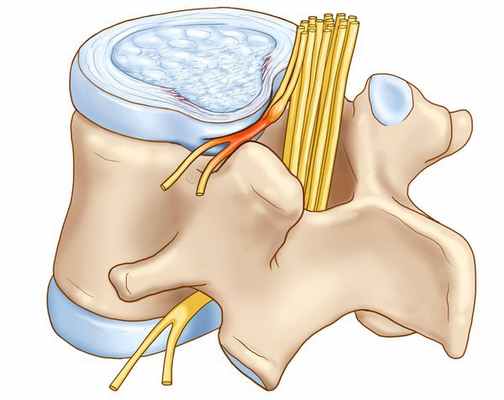
Патогенез вертеброгенной торакалгии
В основе патогенеза дистрофических заболеваний позвоночника лежат:
- декомпенсация (нарушение) в трофических системах, сопровождающаяся снижением гликозаминогликанов;
- локальные перегрузки в ПДС, приводящие к нарушению функционирования вследствие ослабления его фиксационных свойств, и ирритации (раздражение) синувертебрального нерва, иннервирующего связочный аппарат ПДС, заднюю продольную связку и капсулы дугоотростчатых суставов.
В патогенезе заболевания первично страдает межпозвонковый диск и капсулы дугоотростчатых суставов. Позже в процесс вовлекаются опорно-двигательная, нервная и мышечная системы.
Развитие выраженных клинических проявлений (манифестация) заболевания обусловлена ирритацией рецепторов синувертебрального нерва, приводящей к появлению вертебрального и экстравертебральных синдромов грудного отдела позвоночника.
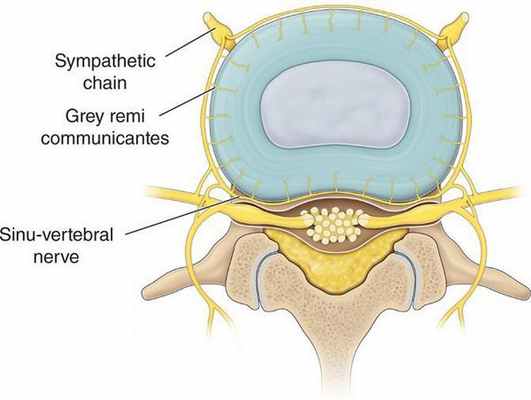
Прогрессирование дистрофического процесса в межпозвонковых дисках и дугоотростчатых суставах приводит к:
- усилению декомпенсации в трофических системах;
- иммунологическим нарушениям вследствие аутосенсибилизации (повышенной чувствительности) к продуктам распада, что придает заболеванию циклический характер.
Воспалительный процесс в последующем сменяется на пролиферативный (процесс разрастания ткани), что ведёт к вовлечению в процесс окружающих тканей и нервно-сосудистых образований, способствующих проявлению неврологических синдромов дистрофического поражения позвоночника. [1] [8]
Классификация и стадии развития вертеброгенной торакалгии
При болях в грудной клетке важно различать:
- локальную боль, обусловленную различными патологическими изменениями мышечно-скелетных структур;
- отражённую боль, связанную с патологией внутренних органов;
- проекционную боль, возникающую при патологии корешков спинного мозга или нерва.
Одна из последних систематизаций спондилогенных заболеваний нервной системы предложена В. Ф. Кузнецовым (2004 год) [5] , в которой представлены неврологические синдромы и основные заболевания позвоночного столба. Ниже приведены выдержки из классификации, касающиеся поражений на грудном уровне.
Вертеброгенные неврологические синдромы:
- Рефлекторные болевые синдромы (без неврологического дефицита) — грудной прострел и торакалгия;
- Корешковые синдромы;
- Вертеброгенные нарушения двигательного стереотипа — мышечно-дистонические нарушения, деформации позвоночника, нарушение подвижности позвоночника; ;
- Синдром спондилоартралгии; ;
- Вертеброгенные нарушения корешкового, спинального и церебрального кровообращения;
- Вертеброгенные нейродистрофические синдромы;
- Вторичные компрессионно-ишемические невропатии;
- Вертебрально-висцеральные синдромы;
- Сочетанные вертеброгенные неврологические синдромы.
Осложнения вертеброгенной торакалгии
Рефлекторные синдромы ВТ отличаются большим разнообразием. Их определённая метамерная зависимость (связь участка тела с определённым сегментом спинного мозга или нервом) обусловлена поражением межпозвонковых дисков. Однако корешковый компрессионный синдром является весьма редким синдромом ВТ.
Учитывая, что заболевание характеризуется прогредиентным течением (то есть непрерывно-прогрессивным усилением симптомов), хронический болевой синдром весьма существенно влияет на работоспособность, появляется утомляемость, снижается внимание при выполнении работы, часто возникает раздражительность и плаксивость.
Характерно нарушение сна, в виде бессонницы и прерывистости, что вызвано относительной иммобилизацией грудного отдела позвоночника. Пациент просыпается неотдохнувшим, разбитым, что также влияет на работоспособность.
Нередко возникают боли во внутренних органах — сердце или животе. Боли носят ломящий, ноющий характер, иногда острый, могут усиливаться при поворотах и сгибании корпуса.
Хроническое течение заболевания нередко приводит к различным вегетативным нарушениям, вплоть до панических атак.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта. [6]
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания. [9]
Нейроортопедическое обследование представляет собой комплекс методик:
- курвиметрическая диагностика;
- углометрические обследования;
- миотонометрические обследования;
- тензоальгиметрические обследования.
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
При мануальном тестировании:
- устанавливается характер, выраженность и локализация функциональных изменений опорно-двигательного аппарата;
- выявляются патологически напряжённые или расслабленные мышцы, активные и латентные триггерные точки;
- оценивается степень ограничения движений и их болезненность в трёх взаимно перпендикулярных плоскостях — сагиттальной, фронтальной и горизонтальной;
- оценивается симметричность двусторонних структур.
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
- установить уровень и степень дистрофического поражения позвоночника;
- провести дифференциальную диагностику с другими заболеваниями позвоночника;
- выявить аномалии и индивидуальные особенности опорно-двигательного аппарата.
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
- КТ определяет выраженность и характер поражения позвоночного столба и спинного мозга, позволяет выявить наличие опухоли или травмы, определить наличие протрузии и пролапса дисков, их размеры и диаметр позвоночного канала.
- МРТ даёт более контрастное изображение мягкотканных образований, позволяет определить наличие и степень стеноза позвоночного канала и секвестрации (отторжения некротизированного участка), изменения в жёлтой связке, состояние межпозвоночных суставов и дисков, а также спинного мозга. Преимуществом метода является отсутствие лучевой нагрузки.
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению. [7]
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии. Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах.
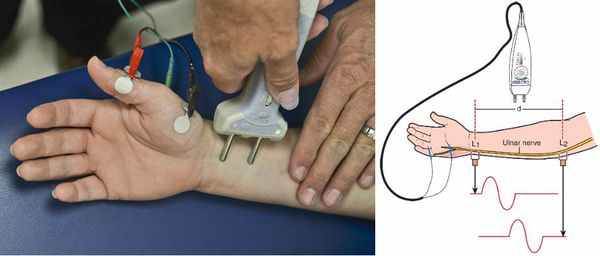
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
- велоэргометрия (исследование сердечно-сосудистой системы при возрастающей нагрузке);
- фонокардиография (диагностика тонов и шумов сердца);
- холтеровское мониторирование (запись кардиосигналов);
- ЭКГ (исследование электрической деятельности сердца);
- спирография (измерение объёма и скорости дихания);
- фиброгастроскопия (исследование состояния ЖКТ);
- сонография (УЗИ);
- рентгенография органов грудной клетки.
Лечение вертеброгенной торакалгии
Консервативное лечение больных ВТ должно быть своевременным, комплексным, дифференцированным и учитывать:
- механизмы патогенеза болезни;
- выраженность болевого синдрома;
- характер течения заболевания;
- периоды обострения.
Медикаментозная терапия ВТ включает в себя:
- анальгетики, в том числе нестероидные противовоспалительные средства;
- миорелаксанты;
- хондропротекторы;
- глюкокортикоидные препараты (назначают в случаях выраженного болевого синдрома);
- препараты, нормализующие крово- и лимфообращение (назначают при микроциркуляторных нарушениях);
- антидепрессанты и седативную терапию (назначение оправдано при выраженном болевом синдроме и невротизации больного).
Одним из эффективных методов лечения является физиотерапия, так как этот метод воздействует на патогенез, активирует саногенетические реакции, отличается отсутствием аллергических реакций и побочных эффектов. Болевой синдром хорошо купируется при назначении:
- электрофореза с анестетиками, ультрафиолетовом и инфракрасным излучением;
- криотерапии;
- диадинамотерапии (ДДТ);
- СМТ-терапии;
- ультразвука с гидрокортизоном.
УВЧ-терапия назначается в период острой и подострой стадии заболевания вследствие противовоспалительного и рассасывающего действия.
Парафино-озокеритовые аппликации эффективны при длительном хроническом процессе.
Бальнеотерапия также широко используется при ВТ вследствие своей саногенетической активации, улучшения крово- и лимфообращения, противовоспалительного действия.
Также достаточно широко используется ЛФК и массаж, которые показаны на всех стадиях заболевания для разгрузки и стабилизации позвоночника, укрепления мышц позвоночника и нормализации тонуса кровеносных и лимфососудов. [3]
Остеопатия также нашла достойное применение при лечении ВТ. Лечение предполагает миофасциальное расслабление, постизометрическую мышечную релаксацию и мышечно-энергетические техники.
Мышечно-энергетическая техника (МЭТ) — диагностический и лечебный способ устранения соматических нарушений, в основе которого лежит суставная биомеханика и нейромышечные рефлекторные механизмы. Нейромышечные механизмы включают изометрическое напряжение и постизометрическую релаксацию, реципрокное торможение, миотатический и антимиотатический рефлексы. Благодаря МЭТ:
- мобилизуются гипомобильные суставы;
- растягиваются укороченные и гипертоничные мышцы;
- усиливаются слабые мышцы;
- улучшается местная циркуляция.
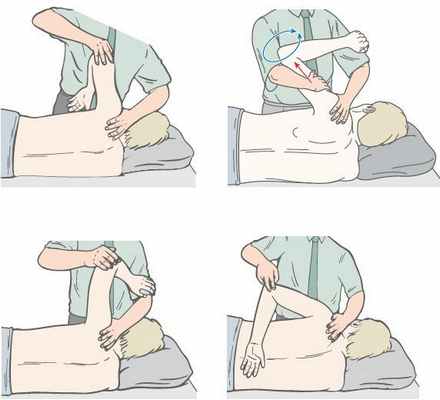
Основа мышечно-фасциальный релиз (МФР, растяжения) — вязко-эластические свойства тканей, соматические и висцеральные рефлекторные мышечные механизмы, фасции и другие соединительные структуры, а также суставная биомеханика. МФР предполагает диагностику «точки входа» и выполнение трёх последовательных действий:
- давления (Tensio);
- растяжения (Tractio);
- скручивания (Torsio) тканей.
«Точка входа» (Point of Entry) определяется как зона или участок наибольшего ограничения подвижности тканей.

Прогноз. Профилактика
В связи с прогредиентным течением ВТ важным вопросом является осуществление первичной и вторичной профилактики.
Первичная профилактика заключается в сохранении правильного двигательного стереотипа, что достигается оптимальным выполнением трудовых операций, связанных с нагрузкой на позвоночный столб. Необходимо в процессе работы устраивать небольшие перерывы для проведения физических упражнений. Целесообразны занятия ЛФК в группе «Здоровье» и посещение бассейна.
С целью вторичной профилактики больных необходимо взять на диспансерный учёт, проводя противорецидивное лечение, коррекцию и закрепление оптимального динамического стереотипа при помощи остеопатии, ЛФК, гидрокинезотерапии, обучать пациентов приёмам аутомобилизации и аутопостизометрической релаксации.
Прогноз ВТ, как правило, благоприятный и во многом зависит от раннего выявления заболевания и профилактических мероприятий. Однако при развитии компрессионных корешковых или спинальных синдромов (миелопатии) на фоне стеноза позвоночного канала можно говорить о неблагоприятном прогнозе заболевания и необходимости наблюдения у нейрохирургов.
Торакалгия (боль в груди). Причины и проявления

Торакалгия (боль в груди) — это боль, возникающая в груди вследствие сдавливания или раздражения межреберных нервов окружающими их тканями или вследствие поражения нерва вирусами и другими факторами.
Пораженный нерв перестает выполнять свои функции, возникает мышечный спазм и в результате появляются приступы выраженной боли. Чаще всего причинами торакалгии являются:
- Сколиоз и кифосколиоз
- Остеохондроз
- Грыжи и протрузии межпозвоночных дисков грудного отдела позвоночника
- Травмы грудного отдела позвоночника
- Вирус герпеса
- Физические перегрузки позвоночника (подъём тяжестей).
Выделяют 4 клинических варианта вертеброгенной торакалгии:
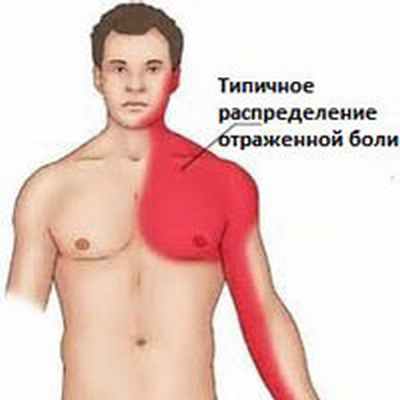
- Торакалгия, связанная с функциональными нарушениями нижне-шейного отдела позвоночника. Характеризуется болью в верхней области грудной клетки, с иррадиацией в область плеча, шеи и всей руки. Боль усиливается при физических нагрузках и движениях.
- Торакалгия, связанная с нарушениями верхне-грудного отдела позвоночника. Характеризуется разлитой, длительной болью за грудиной, в межлопаточной области, затруднением дыхания. Загрудинная боль или торакалгия редко связаны с движениями, так как этот отдел менее подвижен.
- Торакалгия, связанная с поражением лопаточной области. Для этого вида Торакалгии характерна разнообразная по характеру боль: колющая, режущая, тупая, острая, длительная или кратковременная. Боль локализуется обычно в межлопаточной области, часто связана с актом дыхания, может иррадиировать по ходу межреберных нервов.
- Торакалгия, связанная со сдавлением передней грудной стенки. Характеризуется, как правило, длительной, ноющей болью, которая локализуется в около грудинной области и усиливается при движениях.
Для торакалгии характерны следующие синдромы:
- Корешковый или болевой синдром.
- Висцеральный синдром. При заболевании грудного отдела позвоночника всегда имеет место нарушение иннервации внутренних органов груди. Возникают, так называемые, вертеброгенные висцеропатии, что может приводить к нарушению нормального функционирования внутренних органов грудной клетки. По характеру висцеропатии могут быть: висцералгическими (характеризуются болевым синдромом во внутренних органах), висцеро-дисфункциональными (связанными с нарушением функции внутренних органов без возникновения выраженных органических изменений в их тканях).
- Корешковый синдром с астеновегетативными состояниями (при длительном болевом синдроме появляются изменения психовегетативного фона). Наиболее часто это тревожные расстройства, панические атаки, нестабильность давления, гипервентиляционный синдром, когда возникает чувство нехватки воздуха, ощущение комка в горле при глотании, затруднение дыхания.
Очень важно знать, что бывает истинная боль в груди и межрёберная невралгия, также характеризующаяся болевыми ощущениями. Истинная боль в груди может быть проявлением заболеваний сердца, сосудов, лёгких, в некоторых случаях органов желудочно-кишечного тракта. А при межрёберной невралгии болезненность поверхностная, часто сегментарная и выявляется вдоль межрёберных промежутков.
В Клинике доктора Войта решению проблемы и дифференциальной диагностики боли в груди врачи всегда уделяют самое пристальное внимание. Ведь эта боль может быть признаком инфаркта и ишемической болезни сердца, а может быть проявлением остеохондроза. Оберегая Ваше здоровье специалисты центра вертебрологии Клиники доктора Войта в кратчайшие сроки помогут выявить причину Ваших болей в груди и окажут необходимую квалифицированную помощь.
- что такое торакалгия?
- как проявляется торакалгия?
- какие симптомы характерны для торакалгии?
- боль в груди. в чем причина?
Подробнее о связанных заболеваниях и симптомах:
Нарушение функции дыхания («чувство нехватки воздуха») при патологии позвоночника
Вследствие идентичности клинических проявлений, остеохондроз грудного отдела позвоночника необходимо дифференцировать с заболеваниями органов грудной клетки, а именно: с заболеваниями сердца, щитовидной железы, органов дыхания. Грудной отдел позвоночника относительно малоподвижен, однако при травмах, нестабильности позвонков, наличии краевых костных разрастаний (остеофитов), межпозвонковых грыжах и др., компрессия того или иного корешка может приводить к нарушению иннервации, а, следовательно, и функции различных органов и анатомических образований, соответствующих повреждённым сегментам. подробнее »»
Панические атаки и депрессия при остеохондрозе
Если у человека нет врожденной предрасположенности к депрессивному состоянию, в жизни не произошло значимых событий, которые «выбили из колеи», в 90\% случаев речь идет о проблемах с физическим состоянием систем жизнедеятельности — сердечно-сосудистой и кровеносной. Причиной неконтролируемой паники и нежелания радоваться жизни в случае с остеохондрозом является дистрофия позвоночных хрящей в том или ином виде, которая приводит к нарушению работы окружающих нервных корешков и сосудов. подробнее »»
Депрессия при остеохондрозе: Лечение.
Главная причина для повышенной тревожности, апатии и депрессии при остеохондрозе — это кислородное голодание мозга. При сидячей и стрессовой работе, малоподвижности, отсутствии регулярных физических нагрузок происходит деформация костной ткани в области шеи. подробнее »»
О причинах депрессии
Несмотря на предупреждения врачей, что боль терпеть нельзя, не все прислушиваются к этому совету. И регулярные боли в совокупности со стрессами, гиподинамией и пагубными привычками приводят к состоянию угнетенности. Это и есть первая фаза депрессивного состояния. подробнее »»
Депрессия при остеохондрозе: Причины и предпосылки
Опыт невропатологов показывает, что заболевания физиологического и психологического характера часто взаимосвязаны. Организм не может постоянно работать «как часы», особенно если нет регулярной «подзаводки». Активный образ жизни, физические упражнения, правильное питание, положительные эмоции – этих удовольствий люди лишают себя в погоне за материальным благосостоянием. Результат: дистрофия хрящей, нарушение кровообращения, и связанные с ней последствия: головокружение, неадекватная реакция на психоэмоциональные раздражители, повышенная тревожность, иногда панические атаки. подробнее »»
Читайте также:
