Вирусная пневмония. Пневмония вирусной этиологии.
Добавил пользователь Morpheus Обновлено: 27.01.2026
Пневмония – острое инфекционное заболевания, которое вызывают бактерии, вирусы, грибы или простейшие, протекающее с поражением тканей легкого. Пневмонии необходимо отличать от заболеваний легких, не связанных с воздействием инфекционных агентов (например, постлучевой пневмонит, эозинофильная пневмония вследствие контакта с химическими факторами, инфаркт-пневмония вследствие тромбоэмболии легочных артерий). Для назначений адекватной терапии также необходимо дифференцировать внебольничную пневмонию, которая развивается до поступления человека в стационар, и внутрибольничную (нозокомиальную) пневмонию, которая развивается не менее чем через 48 часов после поступления пациента в стационар.
Этиология пневмонии, пути заражения и факторы риска
- аспирация секрета ротоглотки – самый распространенный механизм, приводящий к развитию пневмонии. В норме ротоглотка человека нестерильна и в ней постоянно существуют бактерии, которые в верхних дыхательных путях не вызывают развития заболеваний. При этом нижние дыхательные пути должны всегда оставаться стерильными и это обеспечивается за счет мукоцилиарного клиренса (физическое удаление различных патогенов из нижних дыхательных путей за счет движения ресничек цилиарных клеток, расположенных на слизистой дыхательных путей), кашлевого рефлекса, антибактериальной активности клеток нижних дыхательных путей (макрофагов). Если же стерильность нижних дыхательных путей нарушается из-за нарушения работы одного или нескольких механизмов или из-за проникновения в них большого количества инфекционных агентов, то это приводит к развитию пневмонии.
- Вдыхание аэрозоля, содержащего микробные клетки – несколько более редкий механизм заражения нижних легочных путей, которые связан с вдыханием или большого количества бактериальных или вирусных частиц или с их значительной патогенностью и вирулентностью.
- Распространение микроорганизмов из очагов инфекции, которые находятся вне легких, происходящее гематогенным путем (то есть связанное с током крови) – характерно для длительно существующих локальных инфекции, по поводу которых не проводится специфическая терапия (например, антибактериальная), что приводит к бактериемии (выходу бактерий из очага инфекции в кровоток).
Клинические проявления и способы диагностики пневмонии
Основными симптомами, характерными для пневмонии являются кашель с отхождением мокроты, одышка при физической нагрузке, повышение температуры, дискомфорт или боли в грудной клетке. Обычно симптомы появляются в течение 24-48 часов после контакта с возбудителем, но также они могут развиваться в течение 5-7 дней. В этом периоде без проводимого лечения человек является потенциальным распространителем инфекции.
Для подтверждения диагноза пневмонии необходим осмотр врача и проведение лабораторных и рентгенологических исследований:
- При осмотре врач собирает анамнез заболевания, что позволяет установить время заражения, потенциальный источник инфекции (что в дальнейшем может помочь определить потенциального возбудителя пневмонии), тяжесть течения заболевания (для решения вопроса о продолжении лечения в амбулаторных условиях с периодическим наблюдением или направления пациента в стационар), наличие сопутствующих заболеваний, которые могут декомпенсироваться на фоне течения пневмонии и утяжелить ее течение. Очень важным является оценка мокроты (отделяется она при кашле или нет, какова ее структура и есть ли в ней какие-либо включения). При физикальном исследовании врач оценивает частоту дыхания, частоту пульса (при пневмонии часто наблюдается тахикардия – учащение пульса более 85 в минуту), содержание кислорода в крови с помощью пульсоксиметрии. При аускультации характерным для пневмонии признаком являются влажные мелкопузырчатые хрипы, которые выслушиваются на протяжении вдоха и образуются вследствие скопления в просветах бронхов мокроты.
- Среди лабораторных исследований важнейшими являются анализы крови (общий и биохимический) и анализ мокроты. В общем анализе крови у больных с бактериальной пневмонией определяется повышение уровня лейкоцитов, изменения в лейкоцитарной формуле (увеличение количества нейтрофилов, снижение количества лимфоцитов), ускорение СОЭ. Появление в лейкоцитарной формуле юных форм лейкоцитов (про- и метмациелоциты) свидетельствует о тяжелом течении заболевания. В биохимическом анализе крови основным показателем, которые помогает наиболее точно оценить тяжесть течения пневмонии является С-реактивный белок (СРБ). По динамике его изменений можно оценить ответ заболевания на лечение и необходимость в смене терапии. Также для оценки работы органов и систем и адекватного подбора терапии в биохимическом анализе крови необходимо оценить уровень калия, натрия, мочевины, креатинина, АлТ, АсТ, общего билирубина, фибриногена. По данным анализа мокроты удается выявить возбудитель инфекции и определить его чувствительность к антибактериальным препаратам.
- Для подтверждения диагноза пневмонии обязательным является проведение рентгенологического исследования грудной клетки как минимум в двух проекциях (прямой и боковой), что позволит определить локализацию пневмонии и ее объем. Также рентгенологическое исследование проводится в динамике для оценки эффективности терапии и принятии решения о назначении других методов диагностики или лечения. В диагностике пневмоний большую значимость имеет компьютерная томография грудной клетки, позволяющая уточнить локализацию процесса в легких, его объем, динамику развития изменений, дифференцировать разные типы пневмоний (бактериальную, вирусную, связанную с простейшими или грибковой инфекцией).
Основные положения об этапах терапии пневмонии
При верификации пневмонии по данным опроса, осмотра, оценки лабораторных и рентгенологических методов исследований необходимо начать лечение как можно скорее. Правильную тактику лечения, с учетом тяжести заболевания, сопутствующих болезней, возраста пациента может подобрать только врач.
По имеющимся данным врач принимает решение о том, где возможно лечить пациента – амбулаторно или в условиях круглосуточного стационара. В зависимости от того, как протекает заболевание, врач назначает определённые группы препаратов: антибиотики, муколитики (средства для разжижения мокроты), бронхолитики (средства для улучшения отхождения мокроты).
Через 72 часа от начала приема антибиотиков температура снизится до 37.5 и менее, что говорит об ответе на лечение, но не является показанием к прекращению терапии. Курс лечения необходимо проходить в полном объеме, чтобы избежать у бактерий развития устойчивости к антибиотикам.
Если в течение 72 часов от начала терапии сохраняется повышение температуры, а выраженность жалоб остается прежней или нарастает, то врач повторно осматривает пациента, оценивает его состояние и принимает решение о смене терапии, назначении контрольных анализов или госпитализации пациента в стационар. По завершению курса терапии врач повторно осматривает пациента, назначает контрольные анализы и рентгенографию грудной клетки для оценки эффективности лечения.
Особенности вирусных пневмоний
- вирусную пневмонии сложнее диагностировать по данным рентгенографии грудной клетки (в связи с особенностями поражения легочной ткани) поэтому более достоверным методом диагностики является компьютерная томография грудной клетки;
- картина изменений в общем анализе крови при вирусной пневмонии отличается от таковой при бактериальной пневмонии – для вирусной пневмонии характерно снижение уровня лейкоцитов и нейтрофилов и повышение уровня лимфоцитов;
- для вирусных пневмоний характерно тяжелое течение с быстрым развитие острой дыхательной недостаточности, требующей наблюдения и лечения в отделении реанимации и интенсивной терапии;
- в отличие от бактериальной пневмонии для некоторых вирусных пневмоний не существует лечения, напрямую направленного на элиминацию возбудителя, в связи с чем проводится лечение, направленное на купирование отдельных синдромов (лихорадки, дыхательной недостаточности);
- антибиотики не являются препаратами для лечения вирусной пневмонии и их использование необходимо только при присоединении вторичной бактериальной инфекции. Назначение антибиотиков для лечения вирусной пневмонии в отсутствии данных о присоединении бактериальной инфекции является ошибкой и решение о необходимости антибактериальной терапии может принимать только врач;
Методы профилактики пневмоний
Для профилактики развития пневмоний (особенно у людей, которые входят в группы риска развития пневмоний и их тяжелого течения) необходимо: регулярное наблюдение и лечение по поводу хронических заболеваний во избежание их обострений, исключение факторов риска (контакта с кондиционерами, бойлерами, медицинским оборудованием без должной обработки), проведение профилактической вакцинации (сезонная вакцинация против вируса гриппа, вакцинация против пневмококка – Пневмо 23 или Превенар 13, вакцинация по поводу новой коронавирусной инфекции).
Вирусная пневмония: что важно знать

Вирусная пневмония – острое воспаление респираторных отделов легких, вызываемое вирусными возбудителями, протекающее с синдромом интоксикации и дыхательных расстройств. В детском возрасте на долю вирусных пневмоний приходится порядка 90% всех случаев воспаления легких. В структуре взрослой заболеваемости преобладают бактериальные пневмонии, а вирусные составляют 4–39% от общего числа (чаще болеют лица старше 65 лет). Частота возникновения вирусных пневмоний тесно связана с эпидемиологическими вспышками ОРВИ – их подъем приходится на осенне-зимний период. В пульмонологии различают первичную вирусную пневмонию (интерстициальную с доброкачественным течением и геморрагическую со злокачественным течением) и вторичную (вирусно-бактериальную пневмонию – раннюю и позднюю).
Причины вирусной пневмонии
Спектр возбудителей вирусной пневмонии чрезвычайно широк. Наиболее часто этиологическими агентами выступают вирусы гриппа А и В, парагриппа, аденовирус. Лица с иммунодефицитами более других подвержены вирусным пневмониям, вызванным вирусом герпеса и цитомегаловирусом. Реже диагностируются пневмонии, инициированные энтеровирусами, хантавирусом, метапневмовирусом, вирусом Эпштейна-Барр. SARS-ассоциированный коронавирус является возбудителем тяжелого острого респираторного синдрома, более известного как атипичная пневмония. У детей младшего возраста вирусные пневмонии нередко вызываютсяреспираторно-синцитиальным вирусом, а также вирусами кори и ветряной оспы.
Первичная вирусная пневмония манифестирует в первые 3 суток после инфицирования, а спустя 3-5 дней присоединяется бактериальная флора, и пневмония становится смешанной - вирусно-бактериальной. К числу лиц, имеющих повышенный риск заболеваемости вирусной пневмонией, относятся дети раннего возраста, пациенты старше 65 лет, лица с ослабленным иммунитетом, сердечно-легочной патологией (пороками сердца, тяжелойартериальной гипертензией, ИБС, хроническим бронхитом, бронхиальной астмой, эмфиземой легких) и другими сопутствующими хроническими заболеваниями.
Передача вирусов осуществляется воздушно-капельным путем при дыхании, разговоре, чиханье, кашле; возможен контактно-бытовой путь заражения через контаминированные предметы обихода. Вирусные частицы проникают в респираторные отделы дыхательных путей, где адсорбируются на клетках бронхиального и альвеолярного эпителия, вызывают его пролиферацию, инфильтрацию и утолщение межальвеолярных перегородок, круглоклеточную инфильтрацию перибронхиальной ткани. При тяжелых формах вирусной пневмонии в альвеолах обнаруживается геморрагический экссудат. Бактериальная суперинфекция значительно утяжеляет течение вирусной пневмонии.
Симптомы вирусной пневмонии
Диагностика и лечение вирусной пневмонии
Правильно распознать этиологическую форму пневмонии и идентифицировать возбудителя поможет тщательное изучение анамнеза, эпидемиологической обстановки, оценка физикальных и лабораторно-рентгенологических данных. Вирусные пневмонии обычно развиваются в периоды эпидемических вспышек ОРВИ, протекают на фоне катарального синдрома, сопровождаются признаками дыхательной недостаточности различной степени выраженности. Аускультативно в легких выслушиваются мелкопузырчатые хрипы.
При рентгенографии легких обнаруживается усиление интерстициального рисунка, наличие мелкоочаговых теней чаще в нижних долях. Подтвердить вирусную этиологию пневмонии помогает исследование мокроты, трахеального аспирата или промывных вод бронхов методом флуоресцирующих антител. В крови в остром периоде отмечается четырехкратное нарастание титров АТ к вирусному агенту.
Всесторонняя оценка объективных данных пульмонологом позволит исключить атипичную, аспирационную пневмонию, облитерирующий бронхиолит, инфаркт-пневмонию, бронхогенный рак и др.
Госпитализация при вирусной пневмонии показана только детям до 1 года, пациентам старшей возрастной группы (от 65 лет), а также имеющим тяжелые сопутствующие заболевания (ХОБЛ, сердечную недостаточность, сахарный диабет). Больным назначается постельный режим, обильное питье, витаминизированное, высококалорийное питание.
Этиотропная терапия назначается в зависимости от вирусного возбудителя: ремантадин, тамифлю, реленза - при гриппозной пневмонии, ацикловир – при герпес-вирусной пневмонии, ганцикловир – при цитомегаловирусной инфекции, рибавирин – при респираторно-синцитиальной пневмонии и поражении хантавирусом и т. д. Антибактериальные средства добавляются только при смешанном характере пневмонии или развитии гнойных осложнений. В качестве симптоматического лечения применяются отхаркивающие, жаропонижающие средства. В целях облегчения отхождения мокроты проводятся лекарственные ингаляции, дренажный массаж. При выраженном токсикозе осуществляется внутривенная инфузия растворов; при развитии дыхательной недостаточности –кислородотерапия.
Прогноз и профилактика вирусной пневмонии
В большинстве случаев вирусная пневмония заканчивается выздоровлением в течение 14 дней. У 30-40% пациентов отмечается затяжное течение заболевания с сохранением клинико-рентгенологических изменений на протяжении 3-4 недель с последующим развитием хронического бронхита или хронической пневмонии. Заболеваемость и смертность от вирусной пневмонии выше среди детей раннего возраста и пожилых пациентов.
Профилактика вирусной пневмонии тесно связана с иммунизацией населения, в первую очередь, профилактической сезонной вакцинацией против гриппа и наиболее опасных детских инфекций. Неспецифические меры по укреплению иммунитета включают закаливание, витаминотерапию. В периоды эпидвспышек ОРВИ необходимо соблюдать меры личной предосторожности: по возможности исключить контакты с больными респираторными инфекциями, чаще мыть руки, проветривать помещение и т. п. Особенно эти рекомендации касаются контингента повышенного риска по развитию и осложненному течению вирусной пневмонии.
Вирусная пневмония
Пневмония — это воспаление легких, вызванное тем или иным инфекционным возбудителем — вирусом: коронавирусом, аденовирусом и др.
Патогенные микроорганизмы попадают в организм человека воздушно-капельным или контактно-бытовым путем. Если вирусная инфекция беспрепятственно проникает по дыхательным путям к паренхиме легких, а иммунитет человека не может ей противостоять, начинается воспалительный процесс — иногда с осложнениями (плевральный выпот, абсцедирование, фиброз легких).
Возбудителем пневмонии могут быть:
- Аденовирус;
- Респираторный синцитиальный вирус;
- Синегнойная палочка;
- Герпесвирус;
- Цитомегаловирус;
- Энтеровирус;
- Вирус Эпштейна-Барр;
- Вирус парагриппа;
- Вирус кори;
- Вирусы гриппа типа А и В;
- Коронавирусы (SARS-CoV, SARS-CoV2, MERS-CoV);
- Streptococcus pneumoniae;
- Haemophilus influenzae (палочка Афанасьева-Пфейффера);
- Escherichia coli;
- Mycoplasma pneumoniae и др.
Этиология пневмонии
Такие респираторные инфекции по-разному ведут себя в организме человека: одни поражают альвеолы и интерстиций, другие — бронхиолы, в одних случаях вирусы провоцируют воспаление легких «молниеносно», в течение нескольких суток, в других — постепенно, «спускаются» по носоглотке, трахее и бронхам, вызывая пневмонию только через месяц. Наконец, инфекции предпочитают разные сегменты легких для локализации, а иногда распространяются хаотично и диффузно.
Таким образом, для каждой вирусной пневмонии, в зависимости от типа возбудителя, характерен типический паттерн. Иногда уже по одному «рисунку» пневмонии на КТ-сканах возможно отличить, например, аденовирусную пневмонию от респираторно-синцитиального вируса. Для уточнения типа инфекционного возбудителя пациенту назначается лабораторное исследование (анализ отделяемого из носоглотки, ПЦР, тест на иммуноглобулины и др.).
Вирусной пневмонии, как правило, сопутствует резкое ухудшение самочувствие, высокая температура, симптоматика острого респираторного заболевания (кашель, затрудненное дыхание), интоксикация организма. Однако известны случаи, когда внебольничная пневмония на ранней стадии развивалась без ярко выраженных симптомов, которые сложно отличить от ОРВИ.
Механизм развития вирусной пневмонии следующий — вирус проникает в альвеолоциты (клетки легких), закрепляется в них и начинает размножаться. В результате клетки погибают. В ответ на заражение крови вирусом, лейкоциты и лимфоциты — защитные клетки организма — выделяют цитокины. Однако это приводит к скоплению жидкого экссудата в альвеолах, вследствие чего легочная ткань отекает, а человеку становится трудно дышать, поскольку количество функциональных альвеол — маленьких ячеек, в которых хранится кислород — сокращается.
Атипичная пневмония — это воспаление легких вызванное ранее неизвестным и неопределимым возбудителем, при этом клинические проявления заболевания необычны и не поддаются известной медицинской классификации.
Вирусным пневмониям особенно подвержены маленькие дети и пациенты с иммунодефицитом, поскольку у организма таких пациентов не достаточно защитных ресурсов (антител). Более 90% всех пневмоний у детей — это вирусное поражение легких.
Симптомы вирусной пневмонии
В зависимости от типа возбудителя (вида пневмонии), заболевание развивается по-разному. Например, у аденовируса острое начало — высокая температура, конъюнктивит, сильная боль в горле и продолжительный ринит, при котором дышать носом невозможно.
Пневмония, ассоциированная с коронавирусом, развивается постепенно — сначала пациента беспокоит лишь невысокая температура (37-38 градусов) и слабость. Однако температура держится долго, а на 5-6 сутки может появиться явная одышка, боль в груди, сухой кашель, указывающие на поражение легких.
Тяжело протекает воспаление легких, которое возникает на фоне обычного гриппа. Болезнь начинается с высокой температуры (до 40 градусов), озноба, затуманенности сознания, болей во всем теле. Пациента беспокоят респираторные симптомы (кашель и насморк), выраженные однако не очень интенсивно. Иногда вирус поражает слизистую оболочку глаз (коньюктивит). Больному эпизодически становится лучше, однако за короткий срок самочувствие может резко ухудшиться. О критическом состоянии пациента свидетельствует посинение кожи, усиление кашля и одышки, боли и снижение артериального давления.
К наиболее распространенным, общим признакам вирусной пневмонии относятся:
- Высокая температура;
- Симптомы острого респираторного заболевания: кашель, нехватка воздуха, одышка;
- Слабость, ломота в костях, мышечные и головные боли;
- Боль или дискомфорт в грудной клетке;
- Нарушение работы других органов и систем: расстройство ЖКТ, коньюктивит, скачки давления.
При подозрении на вирусное поражение легких измеряют сатурацию крови кислородом с помощью пульсоксиметра. Если показатель ниже 95%, пациенту необходима медицинская помощь. В норме процент насыщенности крови кислородом = 100 или близок к этой цифре.
Полисегментарная вирусная пневмония
Если на КТ выявлено, что воспалительные очаги и инфильтраты присутствуют не в одном сегменте легкого, а в нескольких, такую пневмонию называют полисегментарной.
Легкие принято визуально делить на 21 сегмент — 11 с правой и 10 с левой стороны. Двусторонняя пневмония вирусного происхождения встречается наиболее часто. Например, «матовые стекла» при коронавирусной пневмонии обычно локализуются симметрично с обеих сторон вокруг бронхов или в боковых отделах легких. При пневмоцистной и гриппозной пневмонии они расположены с двух сторон диффузно.
Вирусная пневмония COVID-19
Все известные коронавирусы характеризуются стремительным (до 14 дней) развитием острой дыхательной недостаточности. Вирус быстро и агрессивно поражает легкие, вызывая не только обширный воспалительный процесс, но и сопутствующие осложнения: отек дыхательного органа, фиброз (рубцевание легких), острую сердечную недостаточность, миокардит.
Однако не всегда причиной смерти от этих вирусов является пневмония. Например, если анамнез пациента осложнен атеросклерозом или миокардитом, вирус в первую очередь поражает сердечно-сосудистую систему. В целом семейство коронавирусов объединяет около 46 видов вирионов.
Подробнее о пневмонии, ассоциированной с COVID-19, в наше статьеЧто показывает КТ легких при коронавирусе?
Поражение легких при вирусной пневмонии
Инфильтрация легких при вирусной пневмонии на 3D-реконструкции дыхательных путей (КТ-3)
Для сравнения — так выглядят легкие в норме
Симптом «матового стекла» (инфильтраты) при вирусной пневмонии на посрезовых КТ-сканах
Стадии коронавируса: КТ-1, КТ-2, КТ-3, КТ-4
Вирусно-бактериальная пневмония
В некоторых случаях вирусная пневмония осложняется присоединением вторичной бактериальной инфекции. Так бывает, например, при респираторно-синцитиальном вирусе и коронавирусе (манифестируется на 6-7 сутки, сопутствует более выраженному отеку легочной ткани). Лечение вирусно-бактериальной пневмонии проводится с применением курса антибиоткиков, которые подбираются только после точного определения вида бактериальной инфекции.
КТ при вирусной пневмонии
Компьютерная томография легких при вирусной пневмонии считается «золотым стандартом» диагностики. КТ покажет все воспалительные очаги в легких, скопление жидкости, воспаленные лимфоузлы на объемной 3D-томограмме. С помощью этого обследования можно наиболее достоверно оценить объем поражения легких, а в некоторых случаях предварительно определить, каким возбудителем вызвано заболевание, не произошло ли присоединение бактериальной инфекции к вирусной.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson's disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Вирусная пневмония

Вирусная пневмония — это острое воспаление лёгких, вызванное вирусом. Для патологии типичны боли в грудной клетке, затруднённое дыхание, влажный кашель, интоксикация, повышение температуры, сопровождающееся жаром или ознобами. Для диагностики используются лабораторные и рентгенологические методы. Лечение консервативное, направлено на купирование симптомов и устранение возбудителя.
Общие сведения
Вирусная пневмония — острое поражение альвеол лёгких, при котором альвеолы закупориваются жидкостью, а стенки сосудов отекают, вследствие чего нарушается дыхательная функция: организм не получает достаточное количество кислорода, а внутри лёгких накапливается углекислый газ. Заболеванию наиболее подвержены дети, особенно в осенне-зимний период. Возникновение вирусной пневмонии часто связано с сезонным ростом заболеваемости ОРВИ. В большинстве случаев протекает в лёгкой форме, однако при тяжёлом течении требуется срочная госпитализация и искусственная вентиляция лёгких.
Причины вирусной пневмонии
Вирусную пневмонию вызывают возбудители разных групп. Наиболее часто встречается пневмония, вызванная респираторными вирусами гриппа и аденовирусами. Реже встречаются случаи возникновения заболевания, которое вызвано цитомегаловирусом, герпесвирусом, коронавирусом и некоторыми другими.
У детей младшего возраста вирусная пневмония может развиться на фоне других вирусных заболеваний — кори и ветряной оспы. К группе риска относятся дети и лица старше 65 лет. Также риску подвержены лица с ослабленным иммунитетом и заболеваниями сердечно-сосудистой и дыхательной систем.
Виды заболевания
По течению заболевания вирусная пневмония делится на:
- лёгкое течение, не требующее госпитализации;
- тяжёлое течение, при котором требуется госпитализация и поддержание дыхательных функций аппаратом ИВЛ. Часто тяжёлое течение заболевания имеет осложнения (бактериальная пневмония, отёк лёгких и другие деструктивные состояния).
Для предотвращения перехода лёгкой формы в тяжёлую, а также снижения риска осложнений необходимо незамедлительно обратиться к пульмонологу.
Симптомы вирусной пневмонии
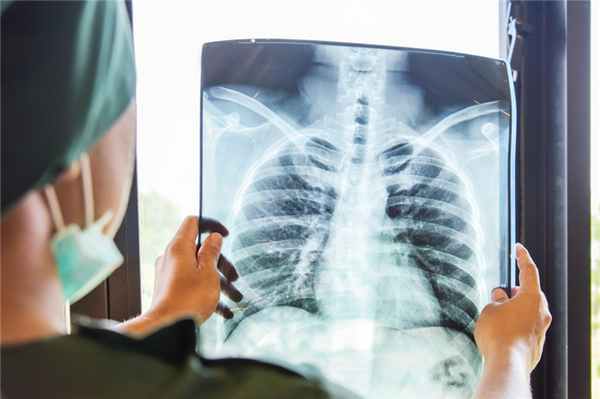
Как правило, вирусная пневмония развивается на фоне гриппа и ОРВИ, являясь их осложнением.
При лёгкой форме наблюдается повышение температуры тела до 39 градусов, повышенная утомляемость, одышка, интоксикация, хрип в лёгких, кашель, боли в горле, боли в грудной клетке, увеличение и болезненность лимфатических узлов.
Тяжёлые формы вирусной пневмонии характеризуются вышеописанными симптомами, выраженными в большей степени. Так, возникает повышение температуры до опасных значений выше 40 градусов, сильные боли в грудной клетке, расстройства пищеварения, затруднённое и учащённое дыхание, хрипы или свист при вдохе, частый влажный кашель без отделения мокроты.
Осложнения
Вирусная пневмония может вызывать осложнения, такие как отит, менингит, пиелонефрит. При одновременной бактериальной пневмонии заболевание осложняется абсцессом. В тяжёлых случаях возможен летальный исход.
Диагностика патологии
Диагностикой и лечением вирусной пневмонии занимается пульмонолог. Для того чтобы диагностировать заболевание и установить тип вируса требуются лабораторные и рентгенологические исследования:
- при первичном осмотре применяется прослушивание лёгких на наличие в них хрипов;
- рентгенологическое исследование помогает установить степень и локализацию поражения лёгких;
- лабораторное исследование мокроты применяется для установления возбудителя пневмонии;
- анализ крови назначается при остром течении заболевания для определения антител.
По результатам диагностики возможно направление к другим специалистам: инфекционисту, отоларингологу, кардиологу.
Лечение вирусной пневмонии
Лечение назначается пульмонологом с учётом особенностей пациента и степени тяжести заболевания. Для лечения вирусной пневмонии применяется консервативная терапия. Назначаются комбинации следующих препаратов:
- противовирусные средства, направленные на устранение возбудителя;
- симптоматическое лечение: жаропонижающие и муколитические препараты;
- антибактериальные средства при наличии осложнений;
- при интоксикации проводится внутривенное вливание растворов;
- при недостатке кислорода — кислородотерапия;
- в качестве общих рекомендаций: постельный режим, покой, обильное тёплое питьё.
В основном лечение проходит амбулаторно. Госпитализация необходима только детям до 1 года и лицам старше 65 лет, а также при наличии сопутствующих заболеваний (ослабленный иммунитет и заболевания сердечно-сосудистой и дыхательной систем).
Прогноз
При лёгкой форме заболевания выздоровление происходит в течение двух недель. Примерно в четверти случаев при затяжном течении выздоровление происходит около месяца, иногда с развитием хронической пневмонии. Заболеваемость и смертность от вирусной пневмонии выше среди детей раннего возраста и пожилых пациентов, а также у лиц с сопутствующими заболеваниями.
Профилактика
При соблюдении профилактических мер риск развития вирусной пневмонии снижается. Эффективная профилактика представляет собой:
- вакцинация от вирусных заболеваний (грипп, коронавирус, детские болезни);
- исключение вредных привычек;
- исключение переохлаждения организма;
- по возможности исключение контакта с больными, ношение масок в людных местах;
- умеренная физическая нагрузка, регулярные прогулки на свежем воздухе;
- сбалансированное и регулярное питание;
- сон, продолжительностью не менее 7 часов;
- соблюдение гигиены, поддержание чистоты в доме и на рабочем месте.
Вакцинация является самой эффективной мерой профилактики. Избежать развития заболевания помогает общее укрепление иммунитета, основанное на ведении здорового образа жизни.
Вопросы и ответы
— Какой врач лечит вирусную пневмонию?
— Постановка диагноза и разработка тактики медикаментозного лечения осуществляется пульмонологом. Для уточнения диагноза может потребоваться консультация других специалистов, например, кардиолога, инфекциониста, отоларинголога.
— Требуется ли операция при вирусной пневмонии?
— Оперативное вмешательство не является целесообразным показанием при вирусной пневмонии, так как заболевание можно успешно вылечить при помощи лекарственной терапии.
— Можно ли лечить вирусную пневмонию самостоятельно?
— Нет, заниматься самолечением нельзя. Лекарства подбираются пульмонологом на основе исследований с учётом индивидуальных особенностей. Неправильный подбор лекарств может привести к осложнениям.
Вирусная пневмония. Пневмония вирусной этиологии.
Что такое вирусная пневмония: как проявляется и диагностируется заболевание, какие существуют методы лечения, кто относится к группе риска.
Вирусная пневмония
Вирусы считаются второй после бактерий причиной развития воспаления легких: по статистике, они ответственны за 13–50% случаев заболевания (1). За последнее десятилетие распространенность вирусной пневмонии намного выросла, а с началом пандемии коронавирусной инфекции число случаев возросло многократно. Какими симптомами сопровождается болезнь и какое лечение назначают в такой ситуации?
Как развивается заболевание?
Воспаление легких – заболевание, при котором вследствие инфекционного процесса происходит повреждение маленьких воздушных мешочков, альвеол. Они наполняются жидкостью или гноем, из-за этого их функция нарушается, что затрудняет перенос кислорода к органам и тканям. Чаще всего вирусная форма болезни возникает у людей с низкой иммунной защитой, поэтому она наиболее распространена в детском и пожилом возрасте, когда иммунный ответ снижен (2).
В зависимости от возраста больного, его общего состояния, сопутствующих патологий вирусная пневмония может протекать в разной форме: от легкой, не вызывающей особого беспокойства, до тяжелой, опасной для жизни. Так, при ослабленном иммунитете может развиваться дыхательная недостаточность и другие серьезные осложнения, которые требуют интенсивного лечения и долгого периода восстановления (1).
Далеко не все респираторные вирусы способны вызывать воспаление в нижних дыхательных путях. Самыми распространенными возбудителями инфекции в легких являются:
- вирус гриппа типа А и В;
- респираторно-синцитиальный вирус;
- аденовирус;
- вирус парагриппа.
Вирусная пневмония считается самым частым осложнением новой коронавирусной инфекцииCOVID-19: по некоторым данным, она выявляется более чем в 91% случаев заболевания (3). Кроме того, воспалительный процесс в нижних дыхательных путях может развиваться при заражении другими коронавирусами, энтеровирусами, вирусом Эпштейн-Барр, цитомегаловирусами, вирусом кори, герпеса и так далее (2).
Кто относится к группе высокого риска?
Известны так называемые факторы риска, которые повышают вероятность развития пневмонии вирусного происхождения. Среди них:
- Возраст – заболевание чаще возникает у детей, прежде всего раннего возраста, и пожилых людей, и причиной тому становится физиологическое возрастное подавление иммунного ответа.
- Беременность – во время беременности иммунный ответ тоже снижается, с чем связывают довольно высокую распространенность воспаления легких вирусного происхождения у будущих мам. У них болезнь может протекать наиболее тяжело и сопровождаться осложнениями как со стороны женщины, так и со стороны ребенка, который может тоже испытывать дыхательную недостаточность.
- Низкий иммунный ответ, который может быть следствием химиотерапии или лучевой терапии злокачественных новообразований, приема средств, подавляющих иммунных ответ, которые применяются при некоторых тяжелых хронических болезнях, после трансплантации органов.
- Сопутствующие заболевания и состояния – травма, ожоги, неконтролируемый сахарный диабет, несбалансированное питание, неблагоприятное влияние окружающей среды и так далее.
Как происходит заражение?
Чаще всего вирусы проникают в дыхательные пути при вдыхании вирусных частиц, распространяемых больным человеком при кашле, чихании. Новый коронавирус SARS-CoV-2, возбудитель COVID-19, использует для входа в клетку специальные рецепторы, которые расположены в носоглотке и в нижних дыхательных путях нашего организма – рецепторы к антиотензинпревращающему ферменту АПФ2 (4).
Известно, что SARS-CoV-2 имеет особый шип, который тесно связывается с рецепторами АПФ2, после чего вирус начинает активно размножаться. Вследствие жизнедеятельности вируса клеточные стенки становятся более проницаемыми для жидкости, и ее транспорт усиливается. В результате в альвеолах скапливается жидкость и нарушается газообмен (4).
Симптомы и диагностика
Классические проявления заболевания практически не отличаются от симптомов бактериального воспаления легких. К ним относятся:
- кашель;
- одышка;
- лихорадка;
- боль в груди;
- боль в мышцах, головная боль;
- потливость;
- снижение аппетита;
- усталость.
При форме воспаления, вызванной заражением новой коронавирусной инфекцией, признаки могут сильно варьировать от стертых в легких случаях до ярко выраженных, с явлениями дыхательной недостаточности, падением уровня кислорода в крови при тяжелом течении болезни.
Диагностировать вирусную пневмонию бывает непросто. Клиническая картина очень схожа с течением острой респираторной вирусной инфекции, бактериальными формами воспаления легких. К тому же у пожилых людей и больных с ослабленным иммунитетом болезнь может протекать нетипично, практически бессимптомно, что еще более затрудняет постановку диагноза.
При пневмонии, связанной с коронавирусной инфекции, симптомы могут быть такими же, как и при заболевании, вызванном другими вирусами. Так же, как и при гриппе, вирусе герпеса, при COVID-19 поражение легких может сопровождаться лихорадкой (89-98% случаев), сухим кашлем (у 76-82% больных), болью в мышцах (в 11-44% случаев), утомляемостью (6).
Как правило, диагноз устанавливают на основания данных рентгенограммы, ультразвукового исследования и/или компьютерной томограммы легких. При воспалении на фоне новой коронавирусной инфекции на рентгенограммах видны двусторонние участки уплотнения в зоне поражения, а на компьютерных томограммах – изменения по типу «матового стекла» (7).
Кроме того, пневмонию, связанную с инфицированием SARS-CoV-2, подтверждают выявлением РНК вируса методом полимеразной цепной реакции в мазке из носа, носоглотки или ротоглотки (7).
Отличить вирусную инфекцию от бактериальной помогают также лабораторные исследования – общий анализ крови, анализы крови на С-реактивный белок, прокальцитонин, уровень которых увеличивается при заражении бактериями (5,6).
Осложнения и прогноз болезни
У людей с нормальным иммунным ответом заболевание, как правило, протекает нетяжело и не имеет серьезных последствий. Однако в некоторых случаях возможны осложнения.
Часто встречаются вторичные бактериальные инфекции – к вирусам присоединяются болезнетворные бактерии, обычно пневмококки, золотистые стафилококки, стрептококки, гемофильные палочки. В таких случаях требуется комбинированное лечение, в том числе антибиотиками.
Одно из распространенных осложнений – образование в легких рубцовой ткани (фиброз). Кроме того, при COVID-19 повышается вероятность нарушений свертываемости крови, что может приводить к развитию тромбоза. Сгустки крови закупоривают сосуды в разных органах, из-за чего могут развиваться легочная эмболия, тромбоз глубоких вен, инфаркт миокарда, инсульт и другие серьезные осложнения (7).
Как лечить?
Схема лечения может изменяться в зависимости от того, каким вирусом вызвано заболевание. Если пневмония возникает на фоне гриппа, врач назначает противовирусные лекарства, которые активны именно в отношении вируса гриппа. Они блокируют фермент, который участвует в размножении вирусов гриппа, останавливая таким образом инфекцию (8).
К сожалению, не существует доказано эффективных противовирусных лекарств, активных в отношении подавляющего большинства респираторных вирусов, которые могут вызывать воспаление легких. На сегодня нет доказательств эффективности каких-либо лекарств и при COVID-19. Поэтому лечение назначается на основании клинического опыта ведения больных с атипичной пневмонией (8).
В схему терапии могут включаться противовирусные средства, препараты интерферонов, а также симптоматические препараты, направленные на облегчение симптомов и предотвращение осложнений. К их числу относятся жаропонижающие, обезболивающие, при необходимости – средства, облегчающие отхождение мокроты, в том числе в ингаляционной форме, и другие лекарства (8).
При наличии бронхоспазма могут рекомендоваться бронхолитики, расширяющие просвет дыхательных путей и облегчающие дыхание. Их часто используют ингаляционно, через небулайзер, который позволяет доставлять лекарство непосредственно там, где оно необходимо, – в альвеолы. Однако нельзя забывать, что все лекарства при вирусной пневмонии назначает врач. Самолечение может иметь самые тяжелые последствия, и прибегать к нему не следует (8).
Читайте также:
