Влияние бета-адреноблокаторов (атенолола, бисопролола) на плод беременной
Добавил пользователь Алексей Ф. Обновлено: 20.01.2026
Влияние антибиотиков и других химиопрепаратов на плод беременной
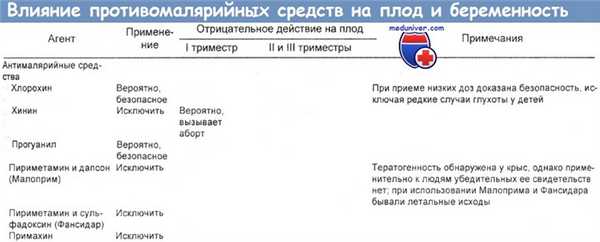
Данные по связи антимикробных агентов с беременностью обобщил в своей работе Wise, представленный в таблицах ниже. Результаты других обзоров примерно такие же.
Офлоксацин при беременности. В одном из исследований офлоксацин получала женщина в возрасте 36 лет в течение 6 дней на 19-й неделе беременности. Физикальное обследование новорожденного и рентгенограмма его грудной клетки и длинных костей аномалий не выявили.
Пенициллин при беременности. Метициллин и ампициллин эффективно переносятся через плаценту, а диклоксациллин — нет. Анафилактическая реакция на ампициллин у одной женщины в конце беременности привела к необходимости кесарева сечения и рождению младенца с метаболическим ацидозом, состояние которого характеризовалось по шкале Апгар баллами 3, 6 и 7 через 1, 5 и 10 мин соответственно.
У ребенка развивались мультиформные клонические припадки. В возрасте 6 мес были очевидны выраженные неврологические аномалии. Женщинам на последних сроках беременности следует осторожно назначать лекарства, на которые не исключена анафилактическая реакция. При развитии анафилактической реакции необходим интенсивный мониторинг состояния плода, чтобы по возможности обеспечить быстрое родоразрешение.
Экскреция пенициллина с грудным молоком обычно очень ограничена. После приема терапевтических доз концентрации в молоке, по данным одного исследования, составили для амоксициллина 0,4—0,6 мкг/мл, для сульбактама около 0,5 мкг/мл, для тикарциллина 2— 25 мкг/мл и для азтреонама 0,14—0,4 мкг/мл.




Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Последствия от приема бета-блокаторов во время беременности
Результаты крупного когортного исследования свидетельствуют об отсутствии повышения риска врожденных пороков развития сердца у детей, чьи матери принимали бета-блокаторы по поводу гипертензии во время беременности.
Lewel Duan (Калифорния), один из авторов исследования, опубликованного в апреле в JAMA Internal Medicine, отметил, что данные результаты очень обнадеживают.
Хотя бета-блокаторы являются одними из самых часто назначаемых классов препаратов во время беременности для лечения кардиальной патологии, результаты недавнего мета-анализа показали, что на фоне их приема повышен риск развития пороков сердца у новорожденных.
Дизайн исследования
В базе данных Kaiser Permanente Southern California содержалась информация о 379 238 женщинах (2003-2014 гг.). Из них 4847 женщинам (1,3%) назначались бета-блокаторы во время беременности. Большинству из них назначали лабеталол (n=3357,69%), меньшее число женщин получали атенолол (13%), пропроналол (10%), метопролол (7%) и другие бета-блокаторы (0,01%)
Примерно половина женщин (54%), получавших бета-блокаторы, также использовали другие лекарственные препараты.
Результаты
- Женщины, которым назначали β-блокаторы, были старше (средний возраст 33 и 30 лет, соответственно) и имели выше ИМТ (32 vs. 26). У них чаще встречалась артериальная гипертония (75% vs. 7%), гиперлипидемия (28% vs. 10%), сахарный диабет 2 типа (18% vs. 4%), сердечная недостаточность (3% vs. 0.3%), аритмия (19% vs. 4%) и хроническая болезнь почек (5.1% vs. 0.5%).
- У женщин, которым назначали β-блокаторы, чаще отмечалась преэклампсия (1.9% vs. 0.6%), эклампсия (0.5% vs. 0.1%) и чаще рождались дети с меньшим гестационным возрастом (37.4 vs. 38.9 недель) и весом, превышающим средний (811 vs. 554 г).
- Анализ без учета факторов, влияющих на результат, продемонстрировал повышение частоты септальных пороков у новорожденных, чьи матери получали бета-блокаторы (P <0.001).
- Однако после учета материнского возраста, ИМТ, гестационного возраста, было показано, что прием препаратов в первом триместре или в любой другой период беременности не был ассоциирован с увеличением частоты врожденных пороков сердца.
Авторы исследования отмечают, что ранее сообщаемая положительная ассоциация между приемом бета-блокаторов и пороками развития сердца у плода, ставит их в замешательство.
Источник: Marlene Busko. medscape. April 20, 2017.

Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Роль бета-блокаторов в практике кардиолога в свете последних исследований
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Профессор Шевченко Алексей Олегович: «Роль бета-блокаторов в практике кардиолога в свете последних исследований».
Алексей Олегович Шевченко, профессор, доктор медицинских наук:
– Действие бета-блокаторов, в первую очередь, связано с тем, что они предупреждают токсическое действие катехоламинов. Бета-адренорецепторы распространены в большинстве клеток, в большинстве тканей организма. Поэтому помимо снижения частоты сердечных сокращений, улучшения наполнения миокарда, антиаритмического действия, антиишемического действия, снижения уровня ренина существует еще целый ряд дополнительных действий, которые иногда называют плеотропными, а иногда это просто новые эффекты, которые открываются в связи с изучением функций и механизмов действия бета-адренорецепторов.
По крайней мере, клинически на первом месте следует выделить использование бета-блокаторов с целью кардиопротекции как антиаритмических препаратов. Безусловно, они обладают мощным антиишемическим действием, гипотензивным действием. И большее количество пациентов, конечно же, у которых действительно бета-адреноблокаторы обладают явным и доказанным действием – это больные, в первую очередь, вторичной профилактики, но также и больные артериальной гипертонией.
На протяжении нескольких последних десятков лет препараты используются, изучаются, и из наиболее, может быть, спорных вопросов, которые имеются на сегодняшний день, я бы выделил два, хотя существует, конечно, и больше. Во-первых: насколько они уникальны? И второе: особенность клинического применения в различных ситуациях. По крайней мере уникальность бета-адреноблокаторов, конечно, в первую очередь, касается их взаимозаменяемости, потому что используются различные молекулы. У нас достаточно большое количество «хороших» бета-адреноблокаторов, и с другой стороны, одни и те же молекулы производятся различными производителями. В частности, все бета-адреноблокаторы за счет своего бета-адреноблокирующего действия эффективно снижают риск смерти, эффективно снижают риск повторного инфаркта миокарда. С другой стороны, исследования, которым уже тоже достаточно большое количество времени, показали, что чем более высокоселективен препарат, и если у него отсутствует внутренняя симпатомиметическая активность, тем более эффективно относительно других он снижает тот самый риск развития нежелательных сердечно-сосудистых событий. На сегодняшний день мы не используем препараты с внутренней симпатомиметической активностью, но что касается селективности, они действительно отличаются. Селективность у бета-адреноблокаторов – это весьма относительный показатель: селективность может уменьшаться при повышении дозы.
У нас есть хорошие неселективные бета-адреноблокаторы, которые мы используем. Конечно же, тот самый быстрый и короткодействующий Пропранолол, который появился самым первым, который никуда от нас не ушел. Соталол, обладающий хорошей антиаритмической активностью, в том числе и свойствами антиаритмика III класса. Карведилол – отличный препарат, альфа1, бета1, бета2 -антагонист, который в том числе обладает доказанным действием у больных с сердечной недостаточностью.
Препараты умеренной селективности. Что значит «умеренная селективность»? В небольших дозах побочных действий, связанных с блокированием бета2-рецепторов практически не отмечается, но при повышении дозы этот эффект заметен, и во многих исследованиях был показан. К умеренной селективности относятся гидрофильный Атенолол и липофильный Метопролол.
Наиболее высоко кардиоселективные препараты. На сегодняшний день из тех, которые есть у нас – это, конечно же, Небиволол и Бисопролол. Кто из них более кардиоселективен – на самом деле вопрос очень спорный. Они оба оказались более кардиоселективными по отношению к другим бета-адреноблокаторам. Но когда их пытались сравнить друг с другом, оказывалось, что результаты были противоречивы. В качестве примера: одна из работ, выполненная в 2002-м году показала, что Небиволол был в четыре раза более кардиоселективен, чем Бисопролол. В тех же условиях проводилось исследование в другой лаборатории – и они увидели, что, наоборот, Бисопролол оказался более кардиоселективен в несколько раз, чем Бисопролол. Тут, наверное, ответить сложно – разные исследования действительно давали разные данные. Но то, что они обладают большей кардиоселективностью, чем другие, наверное, вопросов нет.
И второй вопрос небольшой, но тем не менее занимающий много времени – это, конечно же, вопрос о взаимозаменяемости средств, произведенных на разных заводах разными производителями. Мы живем в то непростое время, когда у нас есть немедицинские термины, связанные с ребрендингом, франчайзингом, глобализацией, когда даже один препарат, который выпускался изначально одной фирмой, передается другой компании, потом появляется третий, потом появляются так называемые дженерики. И тут нужно не только доказать, что препарат обладает такой же биоэквивалентностью: выводится с той же самой скоростью, в тех же самых количествах распределяется в крови, но и, наверное, клинические доказательства.
В качестве примера: буквально в начале этого года была опубликована работа профессора Протасова и соавторов, которые изучали эффективность Бидопа – это Бисопролол производства компании «Гедеон Рихтер» и препарата Конкор – это Бисопролол, который появился первый. В перекрестном исследовании у пациентов было выявлено, что практически гипотензивное действие Бидопа ничем не отличается от Бисопролола, который появился первый, от Конкора. Подобным образом мы провели такое же небольшое перекрестное исследование, уже пытаясь оценить антиишемическую активность. И увидели, что так же по влиянию на продолжительность физической нагрузки и на количество приступов Бидоп не отличался от Конкора. И подобных исследований достаточно большое количество, в них было показано, что Бисопролол производства «Гедеон Рихтер» не отличался от того самого Конкора, который появился самым первым.
Несколько месяцев назад мы демонстрировали, в том числе и здесь, результаты наших исследований, посвященных назначению сердечно-сосудистых средств больным псориазом. И точно так же Бисопролол производства как одной, так и другой компании, являясь высоко кардиоселективным препаратом, не только не привел к повышению побочных действий терапии, но и сопровождался существенным улучшением клинического статуса пациентов.
Второй вопрос – это, конечно же, особенности клинического применения бета-адреноблокаторов. Наверное, больше всего вопросов последние несколько лет вызывали бета-адреноблокаторы при артериальной гипертонии. Причина следующая. С одной стороны, действительно, у них огромное количество механизмов, с которыми связано гипотензивное действие, и они обладают гипотензивным действием. Помимо снижения биодоступности катехоламинов, у них достаточно эффективное, в том числе и антирениновое действие. Сейчас спорят о роли самого ренина как центральной молекулы в артериальной гипертонии, но тем не менее в юкстагломерулярном аппарате бета-адренорецепторы, особенно бета-1 адренорецепторы, очень сильно представлены. И по данным многих исследований бета-блокаторы – в частности здесь представлены результаты с Атенололом, с Бисопрололом – так же эффективно снижают активность ренина плазмы, как и суперселективный блокатор рениновых рецепторов. И даже было показано, что однократный прием одной таблетки Бисопролола 10 миллиграмм приводит к снижению активности ренина плазмы на 65%, и этот эффект длится на протяжении практически недели.
С другой стороны, чем обусловлен тот самый парадокс? Тем, что несколько лет назад был представлен целый ряд мета-анализов, где было показано: когда бета-адреноблокаторы назначались на этапе первичной профилактики, то есть у пациентов, которые не переносили инфаркт миокарда, то почему-то у них спустя какое-то время особенно, к сожалению, у женщин, повышалась смертность от всех причин, смертность от сердечно-сосудистых заболеваний, инфаркты, инсульты. Конечно, можно сказать, что мета-анализы имеют свои какие-то отрицательные стороны, хотя положительных сторон у них, наверное, гораздо больше. Но какие были предположения и теории? Сначала все «показали пальцем» на Атенолол, хотя на самом деле кто-то считает, что, может, и зря, потому что Атенолол изумительный препарат, который до сих пор используется во многих странах мира. Да, он дешевый, да, он не такой уж новый, да, он не такой уж модный. Но, может быть, его неправильно назначали? В тех исследования, где он проиграл, где он показал, может быть, свою недостаточную активность, его назначали однократно и в достаточно высоких дозах: 50 или 100 миллиграмм. Если бы назначить его два раза в день, утром и вечером – пусть у нас сейчас есть достаточно большое количество препаратов длительного действия для однократного приема, но Атенолол все-таки сутки не перекрывал. Безусловно, конечно же, могло сказаться и негативное метаболическое действие. У препаратов бета-блокаторов, особенно неселективных и умеренной кардиоселективности, в большей степени выражено негативное влияние как на обмен липидов, так и на обмен углеводов.
Еще одна интересная идея, которая в нескольких работах, и в физиологических, и в клинических была представлена – так называемая идея с десинхронизацией пульсовой волны, смысл которой заключается в том, что если искусственно у больных, не перенесших инфаркт миокарда и без выраженного ремодулирования артериальной стенки медикаментозно урежать ритм, то это действительно приводит к тому, что возвратная волна приходит к клапанам аорты не в диастолу как полагается, а в систолу или в какие-то другие фазы. При этом идет столкновение двух волн, восходящей и отраженной, и получается то, что мы видели в исследовании ASCOT-CAFE, когда на фоне антагониста кальция Амлодипина давление в аорте было ниже, чем на фоне приема того же самого Атоналола. Но эти вопросы, конечно, нуждаются в обсуждении, хотя опять-таки я хочу напомнить, что последние рекомендации, наиболее вобравшие в себя последний клинический опыт (наиболее удачные, мне кажется, это британские рекомендации и канадские рекомендации 2011-го года), показывают, что, несмотря на то что бета-адреноблокаторы хоть и не являются средствами первой линии, но мособенно у молодых лиц, их можно назначать, особенно тем пациентам, которые не переносят ингибиторы АПФ или блокаторы рецепторов к ангиотензину. Помните, что у женщин детородного возраста ингибиторы или блокаторы обладают тератогенным действием, начиная со второго триместра беременности. Сюда входит также та категория пациентов, у которых в патогенезе артериальной гипертонии симпатический тонус играет достаточно большую роль.
В комбинированной терапии артериальной гипертонии на первом месте средства, содержащие ингибиторы АПФ или блокаторы с антагонистами кальция. Если не работают, то во многих рекомендациях указано, что бета-блокатор не с диуретиком, но с дигидроперидином антагонистом кальция типа Амлодипина.
Что касается ишемической болезни сердца, тут их действие наиболее доказано, и меньше, наверное, вызывает споров. Они действительно улучшают выживаемость, снижают риск повторного инфаркта миокарда. В исследовании COURAGE было показано, что адекватная медикаментозная терапия также эффективна у больных со стабильной стенокардией, как и та же самая терапия на фоне имплантации стентов, то есть имплантация стента тут только приводила к улучшению качества жизни.
В состав этой адекватной медикаментозной терапии номером первым, конечно же, входил бета-блокатор, к которому потом добавлялись при необходимости остальные лекарственные средства.
Безусловно, если больной перенес инфаркт миокарда, то не назначать бета-адреноблокаторы мы можем только тогда, когда это связано с какими-то выраженными побочными действиями или какими-то явными, откровенными противопоказаниями. По крайней мере, показано, что селективные бета-адреноблокаторы даже у больных хронической обструктивной болезнью легких, понятно, что без острого бронхоспазма, существенно улучшают прогноз после перенесенного инфаркта миокарда.
Точно так же у больных сахарным диабетом, перенесших инфаркт миокарда, бета-адреноблокаторы оказывают положительный эффект, который даже в численном выражении более выражен, чем у больных без сахарного диабета. Причина в том что больной, перенесший инфаркт миокарда с сахарным диабетом имеет риск более высокий, чем больной, перенесший инфаркт миокарда, но без сахарного диабета. А бета-адреноблокаторы снижают этот риск. Конечно, тут показано использование кардиоселективных препаратов, которые оказывают меньшее влияние на уровне глюкозы и, может быть, на уровне липидов. Хотя, вспомните, десять лет назад была изумительная работа, она была небольшая, но там оценивалось влияние Бисопролола и Капотена (Каптоприла) как ингибитора АПФ на инсулиновые рецепторы. Там изучалось фосфорилирование, там была суррогатная конечная точка. Но что интересно, в то время как Каптоприл, ингибитор АПФ, повышал чувствительность инсулиновых рецепторов у больных сахарным диабетом и метаболическим синдромом, Бисопролол не ухудшал их аффинитет, но он повышал их максимальную активность. То есть когда рецептор активизировался, его активность была более мощная, чем у пациентов, не получавших Бисопролол. И ни тот, ни другой не влиял на чувствительность, на аффиннитет рецепторов.
И конечно же, доказанным действием обладают бета-блокаторы у больных хронической сердечной недостаточностью, потому что в патогенезе, особенно сердечной недостаточности со сниженной фракцией выброса, активация ренин-ангиотензиновой системы, симпатической, обладает важным патогенетическим значением.
Во всех рекомендациях, как отечественных, так и европейских или американских, показано, что бета-адреноблокаторы, особенно у больных со сниженной фракцией выброса, являются важным и неотъемлемым компонентом лечения, позволяющим улучшить их отдаленный прогноз. На сегодняшний день доказанным действием обладает Бисопролол, Карведилол и Метопролол. Раньше был Небиволол в отечественных и европейских рекомендациях, но через какое-то время все-таки от него отказались, потому что на фоне Небиволол только снижалась частота госпитализаций у лиц старшего возраста. Ну, а в условиях клинического исследования частота госпитализаций была расценена просто как фактор, может быть, не совсем адекватно отражающий активность средства.
Дозировка бета-адреноблокаторов: дозировать так же, как в клинических исследованиях. Максимальная доза для Бисопролола – 10 миллиграмм, для Метопролола – 100 миллиграмм, для Карведилола – 25 миллиграмм.
Особенность титрования дозы – здесь возникает проблема, потому то на том же самом факультете усовершенствования врачей, когда мы разбираем, многие врачи либо забывают, либо у них нет возможности оттитровать. В частности, пример исследования CIBIS с Бисопрололом, где была доказана эффективность Бисопролола. Первые две недели доза была 1,25 миллиграмма, спустя неделю добавлялось еще 1,25 миллиграмма, еще через неделю еще 1,25 миллиграмма – это по сути гомеопатическое добавление дозы. Спустя четыре недели – доза 5 миллиграмм, которая выжидалась, смотрели, нет ли побочных действий. Потом еще добавлялось 2,5 миллиграмма – еще две с половиной недели ждали. И только потом, спустя четыре недели доводили до дозы 10 миллиграмм. В общем, до максимальной дозы доходили на протяжении трех месяцев. Насколько в условиях нашего здравоохранения это возможно, если пациент не родственник и не друг? Это, конечно же, достаточно сложно, но это именно та схема, которая работает. Да, у части пациентов не было возможности достать до высокой дозы. Кто-то остановился на небольшой дозе: 1,25 или 2,5 миллиграмма. У кого-то была средняя доза около 5 миллиграмм. У кого-то была высока доза. Но вот что интересно: независимо от того, на какой дозе остановились, самое главное, что эта доза была максимально переносимая – эффект Бисопролола действительно наблюдался. И в последних европейских рекомендациях так и сказано: пусть лучше пациент принимает хоть чуть-чуть бета-адреноблокатор, чем никакого бета-адреноблокатора.
Есть другой вопрос, который часто задается: а что если вместо тех трех рекомендованных, использовать какие есть? Здесь очень много работ, но хотелось бы процитировать Фаиля Таиповича, как одного из наиболее уважаемых коллег в нашей стране. Они сделали просто: когда к ним поступал пациент с сердечной недостаточностью на другом бета-блокаторе, они заменяли его на Бисопролол. И видели спустя какое-то время наблюдений (по-моему, госпитализация была две недели), что существенно улучшалось качество жизни, клинический статус и прочие показатели, несмотря на то, что артериальное давление и частота сердечных сокращений была такая же.
И, конечно же, огромное количество вопросов, связанных с тем что, с чего начинать лечение у больных с сердечной недостаточностью. В частности, в исследовании CIBIS, несмотря на то, что сейчас сказано, что нужно начинать с ингибиторов АПФ, оказалось, начинать назначение все равно нужно с Эналаприла или с Бисопролола.
Сравнивались те самые три бета-блокатора, рекомендованные при сердечной недостаточности. Эффект у них оказывался совершенно одинаковый, хотя различия в побочных действиях, которые отмечались, были, в первую очередь, связаны исключительно с их кардиоселективностью. И при прочих действительно положительных качествах, если у больного было нарушение легочной функции, то, конечно же, Бисопролол выигрывал у Метопролола и Карведилола как наиболее кардиоселективный.
У лиц старшего возраста с мерцательной аритмией, в то время когда не было мерцательной аритмии, Бисопролол и Карведилол были абсолютно одинаковы. Когда была мерцательная аритмия, все-таки Бисопролол немного выигрывал у Карведилола. Точно так же в исследованиях CIBIS ELD у лиц старшего возраста с сердечной недостаточностью при прочих совершенно одинаковых положительных эффектах количество побочных действий у более кардиоселективного Бисопролола все-таки оказывалось чуть меньше.
Другие применения бета-адреноблокаторов. В рекомендациях 2009-го года, было показано, что у больных, которым выполняются операции, особенно больные высокого риска, то есть больные с сердечной недостаточностью, с ишемической болезнью сердца, с сахарным диабетом на инсулинотерапии, с высоким креатинином добавление бета-адреноблокаторов также приводит к снижению так называемого операционного риска. Цитата из тех рекомендаций: «Современная концепция кардиопротекции привела к тому, что рекомендовано использование бета-адреноблокаторов без внутренней симпатомиметической активности с длительным периодом полувведения». В частности, приводится пример Бисопролола. Новые данные 2012-го года, в первую очередь, экспериментальные (в эксперименте легочная гипертензия), говорят, что в частности, Бисопролол замедляет прогрессирование недостаточности правого желудочка.
Некоторые применения. В частности, мы уже около десяти лет иногда рекомендуем Бисопролол женщинам с приступами мигрени. И наверное, уже совсем, скажем так, последний аспект, может быть, недоказанный. Какое-то время назад я был в одном городе, и увидел у наших коллег-докторов, находящихся в состоянии очень высокого, тяжелого нервного напряжения в связи с предстоящей работой, на столике безалкогольный мохито с Бисопрололом. Но, как сказал один наш коллега, это уже «экспрессионистская медицина», недоказательная.
Ответы на вопросы
– Да, спасибо, дорогие коллеги. Вопросов, действительно, несколько. По очереди.
«Что лучше для лечения пароксизмальных синусовых тахикардий: Бисопролол или Метопролол?»
Отвечу так: бета-адреноблокада. Я не издеваюсь, я просто хотел бы пояснить: даже тот самый первый бета-адреноблокатор Анаприлин (Пропраналол), который появился в 1964 году, была первая публикация. И, несмотря на то, что в 1968 году он позиционировался в первую очередь как гипотензивный препарат, первые публикации как раз касались именно эффективности Пропраналола у больных с пароксизмальными синусовыми тахикардиями в «England Journal of Medicine». И у всех бета-адреноблокаторов есть это свойство, и все бета-адреноблокаторы хороши. Другое дело, когда начинаешь сравнивать лучшее с хорошим. Там действительно имелись сравнения «лоб в лоб», но вот сравнения Бисопролола с Метопрололом я, к сожалению, не встречал. Я видел сравнения Метопролола с Карведилолом, Бисопролола с Карведилолом, Карведилола с Пропраналолом, но напрямую Бисопролола и Метопролола я, к сожалению, не видел. Но здесь, наверно, не принципиально, с чего начинать.
Главное принципиальное – что бета-адреноблокаторы эффективно снижают частоту сердечных сокращений у больных с синусовыми тахикардиями, и при повышении дозы возможно появление побочных действий. На фоне появления известных побочных действий, которые не стоит сейчас перечислять, нужно не спешить отменять бета-адреноблокаторы, а все-таки перейти к более кардиоселективному. Еще раз повторюсь – Бисопролол и Небиволол являются бета-адреноблокаторами с наивысшей кардиоселективностью из имеющихся. Наверно, я так бы ответил вам на вопрос.
Второй вопрос на английском языке, цитата. Ну, во-первых, дорогие коллеги, позволю себе ответить на русском языке, потому что даже если коллега был англоязычный, он понял, о чем шла речь в докладе. И, конечно, хотелось бы сделать комплимент. Мы всегда настаиваем: «Дорогие доктора, старайтесь, как говорил Козьма Прутков, «зрить в корень», всегда смотрите оригинальные работы». Здесь небольшая цитата из Шрипала Бангалора, и, скорее всего, это одна из публикаций в журнале Американской коллегии кардиологов. Она англоязычна, но я сразу по-русски прочту: «В неком обсервационном исследовании с участием пациентов с или только факторами риска ишемической болезни сердца, или перенесенным инфарктом миокарда, или с ишемической болезнью сердца без инфаркта миокарда – у этих пациентов использование бета-адреноблокаторов не было связано со снижением риска композитных сердечно-сосудистых событий». Шрипал Бангалор.
Здесь хотелось бы сказать, что именно тот самый Шрипал Бангалор, уважаемый американский профессор, который один из первых поднял и, может быть, наиболее часто поднимает тему (и как раз на страницах журнала Американской коллегии кардиологов) по поводу того, что бета-адреноблокаторы как класс не совсем простые. И то, о чем я говорил в докладе очень кратко, но, тем не менее, действительно большой мета-анализ, в первую очередь с участием Атоналола, показал некие недостатки, у которых были свои объяснения. Во-вторых, здесь в данной цитате упоминается обсервационное исследование. При всех преимуществах обсервационное исследование относится к классу так называемых «гипотезогенерирующих», то есть они позволяют предположить. И они не всегда отражают той истинной сущности… Как, помните, с заместительными гормональными препаратами, когда в обсервационных исследованиях мы видели чуть ли не в два раза снижение смертности и нежелательных событий сердечно-сосудистых заболеваний, в то время как проспективное исследование показало, что все-таки это немножко не так. Здесь точно так же: да, обсервационные исследования, где огромное количество факторов, кроме принимаемой медикаментозной терапии, действительно показывает, действительно мы сомневаемся (и об этом как раз шла речь, что всегда надо сомневаться: мы сомневаемся в каждом своем поступке, в каждом своем действии, особенно когда дело касается пациента). Но в данный момент хочется все-таки сказать, что большое количество проспективных исследований с бета-адреноблокаторами показывают, что они эффективно снижают риск нежелательных сердечно-сосудистых событий при сердечной недостаточности, во вторичной профилактике у больных с атеросклерозом, и, может быть, во многих случаях в первичной профилактике у больных с артериальной гипертонией и в ряде других ситуаций.
Следующий вопрос. Если у пожилого пациента с изолированной систолической артериальной гипертонией повышено давление в легочной артерии, как правильно скомбинировать гипотензивную терапию? Здесь хотелось бы опять процитировать последние работы, может быть, рекомендации, может быть, наблюдения, что все-таки у лиц старшего возраста все пять классов основных препаратов, которые мы используем, одинаково эффективны. И здесь, наверное, будет играть роль больше не возраст пациента, а сопутствующие патологии и возможность развития побочных действий, а также то, что в патогенезе артериальная гипертония имеет ведущую роль, потому что артериальная гипертония – полиэтиологичный синдром, заболевание, и у каждого пациента соотношение этих механизмов оказывается разным. Но все-таки если есть сопутствующее повышение давления в легочной артерии, наверное, на первом месте следовало бы отнести антагонисты кальция; наверное, следовало бы поставить тиазидные или тиазидоподобные диуретики; может быть, потом после них можно было бы ингибиторы АПФ. Хотя, опять-таки, мы тут же вспоминаем препараты типа Силденафила, которые влияют на фосфодиэстаразу, которые эффективны у пациентов с повышением давления в легочной артерии, хотя это уже не относится к группе гипотензивных средств.
Последний вопрос. Как Бисопролол влияет на центральное пульсовое давление? Я сразу говорю: я не знаю работ с Бисопрололом, но я видел работы физиологов с разными бета-адреноблокаторами, может быть, там был и Бисопролол. По крайней мере, было показано, что у практически здоровых добровольцев любое пульс-урежение – будь то бета-адреноблокатор, будь то препарат, который селективно воздействует только на частоту сердечных сокращений – это приводило в коротком исследовании к повышению центрального пульсового давления в аорте. С другой стороны, давление в аорте никогда не измерялось в этих случаях прямым способом: никто таким пациентам не вводил датчик в аорту, потому что все-таки это повышало риск. Использовался метод аппланационной тонометрии, который основан на том, что по пульсовой кривой при помощи определенного алгоритма компьютер восстанавливал, казалось бы, давление в центральной аорте.
Еще раз повторюсь: ряд авторов даже показывал, что у Верапамила, который является антагонистом кальция и пульс-урежающим, этот эффект тоже возможен, но за счет влияния этого антагониста кальция на тонус сосудистой стенки (антагонисты кальция более выражено уменьшают тонус сосудистой стенки, чем бета-блокаторы) это повышение было не так выражено. И, опять-таки, вспомним последние рекомендации по лечению больных артериальной гипертонией, когда у нас на первом месте комбинированная терапия, и комбинировать бета-адреноблокаторы все-таки лучше не с диуретиками, а с антагонистами кальция типа Амлодипина, где это действие будет минимизироваться.
Драпкина О.М.:
– Как вы относитесь к назначению Метформина при метаболическом синдроме? Хорошо отношусь.
Проводилось ли изучение статинов и ингибиторов АПФ на толщину слоя эпикардиального жира? Нет, не проводилось.
Как Лизиноприл влияет на неалкогольную жировую болезнь печени? Я бы сказала, что не то, что он влияет на неалкогольную жировую болезнь печени, а он влияет на уровень артериального давления у пациентов с метаболическим синдромом, у которых есть неалкогольная жировая болезнь печени, но повышение уровня трансаминаз на этом фоне не проводилось. Хотя, памятуя о том, что это предфиброз, можно сказать, что влияние на ринин-тензино-альдостероновую систему и в печени хорошо. Что хорошо для сердца, хорошо и для печени.
Добрый день. Медуниверситет Гродно, Беларусь. Какие критерии постановки диагноза «неалкогольная жировая болезнь печени»? На самом деле, это болезнь-невидимка. Она может никак не проявляться, но если отмечается изменение эхо-сигнала при ультразвуковом исследовании, если повышен уровень трансаминаз, при этом есть жировая инфильтрация при гистологическом исследовании более 5% без употребления алкоголя, мы можем поставить этот диагноз.
Как длительно необходимо использовать бифидум-бактерии совместно с гипотензивными препаратами? Алма-Аты. Сколько хотите, столько и используйте. Я лишь хочу сказать, что те данные, про которые говорила Ольга Николаевна, это влияние флоры на ожирение – здесь, конечно, препарат должен содержать две формы бактерий: и бифидум-, и лакто-. В российской практике сейчас есть такой препарат – Флорасан, поэтому, наверно, он наиболее показан.
Сергей Руджерович Гиляревский, профессор, доктор медицинских наук:
– Высокие дозы статинов – новая тенденция. Не происки ли это фармкомпаний в погоне за прибылью тогда, когда на основные статины – Розувастатин, Аторвастатин – кончилась патентная защита? Справедливости ради нужно сказать, что исследования TNT, PROVE-IT были выполнены тогда, когда патентная защита не закончилась, также как исследование JUPITER. Поэтому это не происки, это просто тенденция доказать, что более интенсивный режим применения статинов более эффективен, и это было доказано. Но другое дело, что очень часто можно достичь целевого уровня, используя меньшую дозу статина, и, наверно, под интенсивным режимом следует понимать в первую очередь не дозы, а именно достижение целевого уровня холестерина, о котором мы так много говорили.
Какой курс терапии Розувастатином необходимо проводить у больных с сахарным диабетом второго типа, и какие дозировки наиболее предпочтительны? Какой курс – у больных сахарным диабетом мы курс, наверно, не проводим, то есть не наверно, а точно. Если мы решаем снижать риск осложнений с помощью статинов, то мы назначаем постоянно. Но я думаю, что выбор статина определяется именно целевым уровнем. В соответствии с современной рекомендацией это менее 1,8, поэтому можно начинать с 10 миллиграммов, если недостаточно, можно добавить до 20 миллиграммов.
Фенофибрат и статины, учитывая неблагоприятное взаимодействие, страшно назначать. У Фенофибрата со статинами особого взаимодействия нет, и было два исследования: в одном просто часто назначали не в соответствии с протоколом – это исследование FIELD фибрата и статина у больных диабетом, а уже в исследовании ACCORD Lipid Фенофибрат поверх статина назначали в соответствии с протоколом. И там были побочные эффекты, но не связанные с их взаимодействием, а просто другие. Когда назначают фибраты однозначно? Когда исходная концентрация триглицеридов более 5 миллимоль на литр, потому что с этого уровня начинается опасность панкреатита, и когда мы не достигаем целевого уровня триглицеридов при использовании статинов, мы тоже решаем вопрос о добавлении фибратов.
Назначение высоких доз статинов 80 миллиграммов. Как вы убедите врачей к назначению таких доз и что делать с появлением осложнений? Я хочу сказать, что все-таки среди побочных эффектов 80 миллиграмм Аторвастатина это в основном было бессимптомное повышение уровня трансаминаз. Это, в общем, наверно, не так опасно. Но есть альтернатива – 40 миллиграммов и 20 миллиграммов Розувастатина. Такие режимы приема Розувастатина не менее, а, может быть, даже более эффективны для снижения уровня холестерина. При назначении никто не гарантирован от побочных эффектов, поэтому врач, назначая такую дозу, всегда соотносит риск побочных эффектов и всегда отвечает.
Как вы будете оценивать клинику больного с ОКС? Как много в вашей практике встречалась статиновая миопатия? Как оценивать клинику, потому что больной с ОКС не ходит? Во-первых, после выполнения чрескожного вмешательства больной уже через два или три дня ходит, и соответственно у него уже может проявиться миопатия. Но, опять же, если мы назначаем даже в первые сутки большую дозу статина, то для того, чтобы развивалась миопатия, нужно какое-то большее время, так что, скорее всего она разовьется – если разовьется вдруг – уже на амбулаторном этапе. А оценивать по клинике, по симптомам и по уровню повышения уровня креатинфосфокиназы, который в случае миопатии повышается гораздо больше, и потом не повышается МВ-фракция.
Можно ли использовать Розувастатин у молодых в качестве профилактической терапии? С какой длительностью необходима терапия? Да. Терапия статинами обычно проводится постоянно. Не следует вкладывать деньги в профилактику с помощью статинов, если эта профилактика 2-4 месяца. То есть никаких перерывов делать нецелесообразно, поэтому длительность должна быть неопределенно долгой. Другое дело, когда применять у совсем молодых, то есть когда риск менее 1% по шкале SCORE, то тогда в соответствии с рекомендациями мы начинаем терапию статинами при уровне холестерина липопротеинов низкой плотности более 4,9 миллимоль на литр. Если есть какие-то признаки атеросклероза, то, наверное, раньше.
Что теперь будет с омега-3 полиненасыщенными жирными кислотами? Последний мета-анализ разочаровал всех кардиологов. Я думаю, что с омега-3 будет ничего. Только так можно ответить, потому что нет доказательной базы. Будут ли они применяться – в зависимости от отношения к доказательной базе.
– Вы знаете, те, кто парирует это, говорят, что в этот мета-анализ вошли вообще все – не только, например, препараты, но и рыбий жир – то, что не является лекарствами. Как на это ответить?
Гиляревский С.Р.:
– Пищевые продукты. Была уже статья в британском медицинском журнале, где было показано, что вообще профилактика инсульта с помощью омега-3 связана с применением рыбы. То есть у тех, кто ел рыбу, было меньше инсультов, у тех, кто принимал омега-3 – не было. Поэтому мета-анализ есть мета-анализ. Он, собственно, не нужен, потому что есть результат крупного исследования ORIGIN, где не подтвердилась эта гипотеза, исследование омега. Те, кто полемизирует – мы открыты и не испытываем… Я считаю, что эксперт по доказательной медицине не должен испытывать никаких эмоций, потому что это непрофессионально.
– Да. Как я. Нет, конечно, человек слаб, и поэтому тоже начинаешь иногда испытывать, но это неправильно. Когда я испытываю – вы мне говорите: «Вы непрофессиональны». Так что надо ждать доказательств. Если появятся новые доказательства в хорошо организованных исследованиях, в которых будет доказано, что омега-3 полиненасыщенные влияют на прогноз – мы изменим свое мнение вместе со всем кардиологическим миром.
Может быть, сразу назначать пациентам комбинацию убихинона и статина? Обсуждается вопрос о коэнзиме Q10 – не подтвердилось. Незачем.
Какой препарат предпочесть у худых пациенток-женщин 60-70 лет с артериальной гипертонией, ИБС и выраженным атеросклерозом? Я думаю, что либо Аторвастатин, либо Розувостатин, поскольку в этой ситуации есть такая больная, а у худых больных, как Александра Николаевна говорит насчет даже парадокса, связанного с ожирением атеросклероз течет менее благоприятно, поэтому здесь надо снижать…
Давид Васильевич Небиеридзе, профессор, доктор медицинских наук:
– У очень худых. Такая U-образная кривая.
– Давид Васильевич, а вот недавно было такое исследование, когда показали, что исход именно сердечно-сосудистых событий лучше всего был у тех, у кого индекс массы тела был от 24 до 29,9.
Небиеридзе Д.В.:
– Вот об этом я и говорю. То есть есть такая точка, вот такая U-образная, ниже которой такой же риск, как и у полных пациентов.
– Но все-таки надо относиться к этим исследованиям осторожно, потому что они обсервационные.
У больных женского пола, принимающих длительно контрацептивы, с какой дозировки необходимо начинать терапию Розувостатином? Трудно сказать. Доказательных данных нет. Были данные о том, что реализация отрицательного влияния контрацептивов связана с повышением уровня C-реактивного белка, поэтому можно предполагать, что прием статинов будет нивелировать, но это предположение. Доказательных данных нет. А в общем отношение к заместительной гормональной терапии если изменится, то, наверно, будет более актуально.
Европейские кардиологи предостерегают от назначения дозы 40 миллиграммов. Прокомментируйте. Во-первых, непонятно, чего? Я думаю, что Розувостатина. Но все-таки предостережений я не видел. У 40 миллиграммов есть какая-то доказательная база в том же исследовании LUNAR, исследовании METEOR, и надо сказать, что в ходе выполнения этих исследований применение такой дозы было безопасным. Другое дело, что нет данных о влиянии на прогноз. Но, наверно, это и не так важно.
Нет ли взаимодействия Лизиноприла и алкоголя? Это тоже я спровоцировал своим выступлением. Лизиноприл, действительно, единственный ингибитор АПФ, который не теряет своей эффективности у пациентов с печеночными заболеваниями, в том числе и алкогольного генеза. Но, к сожалению, алкоголь влияет на все препараты, снижая их эффективность. Поэтому я в своем докладе сказал о том, что ни в коем случае, если Лизиноприл является самым эффективным ингибитором АПФ, пациенту нельзя говорить о том, чтобы он продолжал пить и принимал Лизиноприл. Или одно, или другое – это в шутку. Но лучше Лизиноприл и отказаться пить.
А вот этот вопрос посложнее. Самые назначаемые ингибиторы в США, в Европе и в России. Недавно я видел американский обзор «Динамика назначаемых ингибиторов АПФ». И не потому, что я сегодня выступал в основном по Лизиноприлу. Действительно, там приводится динамика, что и в Соединенных штатах, и в Европе назначение Лизиноприла выходит на первое место.
– В Америке это, по крайней мере, связано с доказательной базой, все-таки исследование ALLHAT американскими экспертами до сих пор считается доверенным источником.
– А вот что касается России – у меня, честно говоря, последних данных нет, какие ингибиторы АПФ вырвались на первое место. Но тенденция по миру отчетливая, что Лизиноприл действительно идет впереди.
Бисопролол в лечении сложных нарушений сердечного ритма при беременности
Нарушения сердечного ритма при беременности по данным различных авторов встречаются у 20-40% женщин (1). Основные причины аритмий можно условно разделить на экстракардиальные, кардиальные и аритмии, этиология которых не установлена (идиопатические, первичная электрическая болезнь сердца).
- КЛЮЧЕВЫЕ СЛОВА: беременность, сердечный ритм, дистония, гипертония, миокарда, бисопролол, метопролол, Конкор
Таблица. Уровень АД и показатели холтеровского мониторирования ЭКГ у беременных на фоне лечения бисопрололом
К экстракардиальным факторам относят функциональные и органические поражения центральной нервной системы, дисфункцию вегетативной нервной системы с преобладанием тонуса симпатического отдела или снижением тонуса парасимпатического отдела, эндокринные заболевания, в первую очередь заболевания щитовидной железы, электролитный дисбаланс, механические и электрические травмы, гипо- и гипертермию, чрезмерную физическую нагрузку, интоксикацию алкоголем, никотином, кофе, лекарственными препаратами. Такие лекарственные средства, как симпатомиметики, сердечные гликозиды, диуретики, большинство психотропных средств, некоторые противоаритмические препараты и антибиотики могут вызвать нарушения ритма и проводимости.
Кардиальными факторами, способными вызвать нарушения сердечного ритма, являются ишемическая болезнь сердца, врожденные и приобретенные пороки сердца, в том числе пролапсы клапанов, артериальная гипертония, воспалительные и невоспалительные поражения миокарда, сердечная недостаточность, диагностические манипуляции и операции на сердце и коронарных сосудах, некоторые врожденные заболевания сердечно-сосудистой системы.
Беременность даже у практически здоровых женщин может являться фактором, провоцирующим развитие нарушений сердечного ритма. Этому способствуют гестационные изменения в организме женщины, касающиеся гемодинамических, электрофизиологических и нейрогуморальных параметров. Проаритмогенным эффектом, в частности, обладают гормоны симпатико-адреналовой системы (САС), активность которой в период беременности значительно возрастает, отражая адаптацию организма женщины к новым условиям функционирования системы «мать–плацента–плод» (2, 3). Изменения, приводящие к повышению активности САС, могут происходить на уровне центральной нервной системы, что проявляется уменьшением центральных ингибирующих влияний и снижением чувствительности барорецепторов, повышением импульсной активности симпатических нервов, облегчением ганглионарной передачи импульсов, усилением выделения норадреналина в синоптическую щель и нарушением его метаболизма в этой щели. Наряду с этим меняется и периферическое звено САС – плотность и/или чувствительность адренорецепторов, взаимодействие рецептор-сократительных белков. Опосредованное влияние САС на уровень АД и ЧСС осуществляется через стимуляцию синтеза ренина, вазопрессина, возникновение резистентности к инсулину, нарушение функционального состояния эндотелия и другие механизмы (4,5). Все эти процессы способны приводить к различным нарушениям сердечного ритма, лечение которых в период беременности является сложной и ответственной задачей, т.к. решается вопрос не только улучшения клинического состояния и качества жизни женщины, но и состояния плода и новорожденного.
Одним из самых частых нарушений сердечного ритма при беременности является экстрасистолия, которая почти у половины пациенток возникает без каких-либо органических изменений со стороны сердечно-сосудистой системы (ССС), желудочно-кишечного тракта, эндокринной системы. В качестве основных причин экстрасистолии в период беременности рассматривают физиологические изменения гемодинамики, эмоциональное возбуждение, прием алкоголя, кофе, крепкого чая, курение, переедание, злоупотребление острой пищей. Большое значение имеет электролитный дисбаланс в сторону гипомагниемии и гипокалиемии, применение лекарственных средств – симпатомиметиков, кофеина, а также нейроциркуляторная дистония и органическое поражение ССС, в частности, перенесенный миокардит, пороки сердца, кардиомиопатии и др.
Стратегия лечения нарушений сердечного ритма определяется основным правилом: следует избегать назначения противоаритмических препаратов, если аритмия не представляет угрозу для жизни пациентки. В случае необходимости применения лекарственных средств подходы к лечению те же, что и у небеременных женщин. Вместе с тем следует учитывать возможное влияние лекарственного препарата на физиологическое течение беременности, родов, состояние плода и новорожденного. В России нет классификации лекарственных средств по критериям безопасности для плода, в связи с чем возможно использовать Американскую классификацию лекарственных и пищевых препаратов Food and Drug Administration (FDA) (6). Согласно этим критериям, выделяют 5 категорий лекарственных средств.
- Контролируемые исследования показали отсутствие риска для плода.
- Отсутствие доказательств риска для плода: у животных обнаружен риск для плода, но у людей не выявлен, либо в эксперименте риск отсутствует, но у людей недостаточно исследований.
- Риск для плода не может быть исключен: у животных выявлены побочные эффекты, но у людей недостаточно исследований. Ожидаемый терапевтический эффект препарата может оправдывать его назначение несмотря на потенциальный его риск для плода.
- Наличие убедительных доказательств риска: у людей доказан риск для плода, однако ожидаемые результаты от его применения для будущей матери могут превысить потенциальный риск для плода.
- Применение при беременности не может быть оправданным: опасное для плода средство, когда негативное воздействие на плод превышает потенциальную пользу от этого препарата у будущей матери.
Препаратами выбора для лечения экстрасистолии при беременности являются верапамил и бета-адреноблокаторы.
К кардиоселективным БАБ без внутренней симпатомиметической активности относится бисопролол, который в экспериментальных исследованиях по изучению репродуктивных особенностей животных не оказывал тератогенного действия в дозе в 375 и 77 раз, превышающей МРД, в зависимости от массы и площади поверхности тела соответственно, но была отмечена его фетотоксичность в этих сверхмаксимальных дозах (возрастание числа поздних резорбций плода). Препарат зарекомендовал себя как активное антигипертензивное и антиаритмическое лекарственное средство у больных гипертонической болезнью и аритмиями органического генеза.
Целью исследования стало изучение клинической эффективности и безопасности бисопролола у беременных с частой желудочковой экстрасистолией.
Пациентки и методы исследования
Под наблюдением в специализированном кардиологическом отделении для беременных с заболеваниями сердечно-сосудистой системы ГКБ № 67 находились 32 пациентки во II триместре беременности в возрасте 19-47 лет (средний возраст 27,3±3,8 г.), из них 30 женщин были повторнобеременными и 2 – первобеременными. Все пациентки дали информированное согласие на участие в обследовании и лечении. Комплексное клинико-лабораторное обследование, включало наряду с рутинным, исследование крови на электролиты – калий и натрий, гормоны щитовидной железы Т3, Т4, ТТГ радиоиммунным методом, ЭКГ в динамике, Эхо-КГ с допплерографией в непрерывном и импульсном режимах по стандартной методике на аппарате «Acuson 128 XP/10» (США), 24-часовое холтеровское мониторирование ЭКГ проводили на аппарате «Medilog Prima» в 1-2 сутки пребывания в стационаре и через 3 недели лечения бисопрололом. Все беременные наблюдались акушером. Активность симпатико-адреналовой системы оценивали по величине β-адренорецепции мембран эритроцитов (β-АРМ) авторским методом, основанным на изменении осморезистентности эритроцитов в присутствии бета-адреноблокатора набором реагентов «АРМ-АГАТ» (ООО «Агат-Мед, Москва) (12). В качестве антиаритмического препарата применяли бисопролол (Конкор, «Никомед»), лечение начинали с 2,5 мг под контролем АД, ЧСС, ЭКГ и субъективного состояния, при неэффективности дозы ее повышали вдвое, в последующем при необходимости увеличивали до 10 мг в сутки. Большинство пациенток (28 чел.) получали 5 мг бисопролола и 4 чел. – 10 мг препарата в сутки. Курс лечения в стационаре составил в среднем 3 недели. Эффективность лечения оценивали по субъективным ощущениям и результатам холтеровского мониторирования ЭКГ.
1. Пархоменко А.Н. Современные представления о лечении аритмий сердца у беременных Укр.кардiол. журн.1997;4: 84-7.
Читайте также:
- МРТ артрограмма при отведении и наружной ротации в плечевом суставе в норме
- Карцинома (рак) гипофаринкса - лечение, прогноз
- Диагностика острой сердечной недостаточности. Лечение острой сердечной недостаточности.
- Ранняя послеоперационная механическая кишечная непроходимость.
- Протезирование зубов коронками. Ортопедическое лечение в стоматологии
