Влияние рентгеновского облучения, ретиноидов на плод и беременность
Добавил пользователь Cypher Обновлено: 30.01.2026
За последние несколько лет частота применения антипсихотических препаратов во время беременности выросла с 3 на 1000 беременностей в 2001 году до 8 на 1000 в 2007 году [1] Объяснением этому служит увеличение числа беременностей среди женщин с психическими расстройствами и использование атипичных антипсихотиков в лечении биполярных и депрессивных заболеваний. Решение о назначении антипсихотических препаратов во время беременности не является простым решением, однако, известно, что женщины с серьезными аффективными заболеваниями, отказывающиеся от приема препаратов во время беременности, могут подвергать опасности себя и не иметь способности заботиться о своих детях после родов [2]. При этом существует не там много данных о назначении антипсихотиков во время беременности, особенно препаратов второго поколения (атипичных).
Целью настоящего анализа было оценить последствия от применения антипсихотических препаратов во время гестационного периода.
Материалы и методы
В популяционное когортное исследование, проводимое в Онтарио (Канада) были включены женщины, которые были госпитализированы в акушерские отделения для родоразрешения между 1 апреля 2003 года и 31 декабря 2012 года. В анализ включали женщин, которые родили живых или мертворожденных. У включенных в анализ оценивали назначение лекарственных препаратов в течение 180 дней до беременности, во время гестации и 180 дней после родов. Воздействие антипсихотических препаратов оценивали при наличии как минимум двух следующих друг за другом назначений одного и того же препарата. При этом были выбраны 2 группы сравнения — в первой антипсихотические препараты назначались, во второй — нет.
Основными материнскими конечными точками исследования являлись: развитие гестационного сахарного диабета, артериальной гипертензии беременных, преэклампсии, эклампсии, венозной тромбоэмболии во время беременности, госпитализации для родоразрешения и 42 дней после родов. Основными перинатальными исходами считали: преждевременные роды
В анализ были включены 52 615 беременностей, из них во время 1323 назначали антипсихотики (одно назначение было сделано в первом или втором триместре беременности). Для последующего сравнительного анализа была отобрана 1021 женщина, получавшая антипсихотические препараты. Примерно 90% из них назначали атипичные антипсихотики (556 — кветиапин, 166 - оланзапин и 112 — рисперидон). Женщины, которым назначали антипсихотические препараты, были старше и имели больше сопутствующих заболеваний перед включением в анализ. У них было отмечено большее число визитов ко врачу во время беременности, была выше необходимость в антенатальной консультации акушеров-гинекологов. Примерно 88% женщин из антипсихотической группы, по сравнению с 27% из контрольной, — имели назначения антипсихотических препаратов в течение года до начала исследования. Исходы терапии У женщин, получавших антипсихотики по сравнению с контрольной группой, реже диагностировался гестационный сахарный диабет (7.7% по сравнению с 6.2%), гипертензии во время беременности, преэклампсии и экслампсии (5.2% по сравнению с 3.5%), но не венозные тромбоэмболии. Неблагоприятные перинатальные исходы чаще диагностировались у женщин, которым назначались антипсихотики — преждевременные роды (14.8% vs 10.3%) и низкий вес новорожденных (3.7% vs 2.6%). У женщин, получавших антипсихотические препараты, была выше частота отслойки плаценты, родовозбуждения, выполнения операций кесарева сечения и оперативных вагинальных родов, повторных госпитализаций в стационар. Также у них был выше риск преждевременных родов
Влияние рентгеновского облучения, ретиноидов на плод и беременность
Влияние лучевой диагностики на плод беременной
Установлено, что диагностическая визуализация метастазов с использованием лучевой энергии и лечение злокачественных новообразований с помощью лучевой терапии (ЛТ) влекут за собой существенный риск для плода. Поэтому во время беременности у больных РМЖ рекомендуют откладывать лучевую терапию (ЛТ) до родов, не проводить исследование сторожевого узла, при использовании доз более 0,05—0,1 Гр прерывать беременность.
Эти рекомендации не основываются, однако, на достаточных знаниях о влиянии радиации на плод. Хотя при лучевой терапии (ЛТ) применяют высокие дозы радиации, наибольший риск как для основной популяции, так и для группы онкологических больных имеют диагностические процедуры. Во время I и II триместров беременности следует избегать большинства рентгенодиагностических процедур.
Сила воздействия на плод и гонады зависит от рода процедур и мер безопасности. Суммарная доза облучения составляет 0,0003 Гр на каждую рентгенограмму грудной клетки, а при ирригоскопии гонады и таз получают суммарную дозу 0,06 Гр. Вследствие большой дозы и площади облучения ирригоскопию не назначают беременным.
Международная комиссия по защите от радиоактивного излучения подготовила два доклада, посвященных облучению беременных во время диагностического обследования. Сведения о биологических эффектах пренатального облучения эмбриона и плода были получены из экспериментов на животных, данных о выживших после ядерных взрывов, данных о внутриутробном воздействии на детей рентгеновских лучей и данных о детях, подвергнутых внутриутробному облучению вследствие аварии в Чернобыле.
В таблице показаны ожидаемые последствия влияния радиации на плод; летальность, врожденные пороки, врожденное слабоумие и развитие злокачественных новообразований.
Ионизирующее излучение. Рентгеновские лучи или ионизирующая радиация при КТ создают изображение, проходя через тело. В других диагностических процедурах используются радиоактивные препараты, которые задерживаются в тканях, а затем элиминируются.
Неионизирующее излучение. При УЗИ и МРТ используется неионизирующее излучение, однако теоретически риск для плода остается. При абсорбции ультразвукового облучения тканями наблюдается тепловой эффект, а при стимулирующем движении ультразвука наблюдают механический эффект.
Как тепловой, так и механический эффект регистрируют лишь при высокоинтенсивной ультразвуковой эхографии; при диагностической ультразвуковой эхографии со стандартной мощностью отрицательных биологических эффектов не возникает. Возможное повреждение клеток при МРТ может произойти из-за экспозиции сильным статическим магнитным полем. Кроме того, радиочастоты, используемые для генерации последовательных импульсов, могут вызывать нагревание тканей.
При диагностической МРТ создаются статические магнитные поля 0,1 — 1,5 Т. Считается, что магнитные поля до 2 Т не оказывают отрицательного влияния и не дают физиологического эффекта. Вредные воздействия МРТ или отсроченные осложнения у плода не могут быть выявлены немедленно.
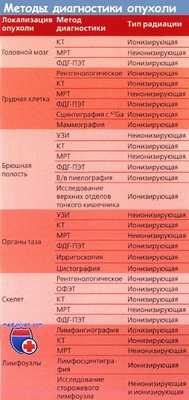
В таблице справа представлены методы диагностики злокачественных заболеваний при планировании лечения.
Ионная или неионная йодированная контрастная среда, используемая при КТ, по-видимому, безопасна для плода; однако йодированные контрастные вещества применяли лишь в исследованиях на животных. Эти вещества относятся к препаратам категории В. Во время беременности не рекомендуют использовать гадолиний, т. к. он проникает через плацентарный барьер, фильтруется почками плода и заглатывается с амниотической жидкостью.
Гадолиний — препарат категории С. Однофотонная эмиссионная КТ улучшает точность сцинтиграфии костей. МРТ — самый чувствительный метод изучения костного мозга, в то время как КТ весьма чувствительна к кортикальным изменениям. Позитронно-эмиссионная томография с 2-[фтор-18] фтор-2-дезокси-D-глюкозой все чаще используется для обнаружения метастазов. Поскольку влияние этого вещества на плод неизвестно, во время беременности эту диагностическую процедуру не проводят.
Влияние радионуклидов на плод беременной
Радиоактивный йод концентрируется в щитовидной железе плода. К 11 —12-й неделе беременности начинается синтез тироксина. Доза радиации, доставляемая 2 мкКи 131I к щитовидной железе плода, составляет 100—400 Гр. Stoffer и Hamburger провели обследование 237 женщин, которым во время беременности было введено от 10 до 150 мкКи 131 I.
У 55 больных по медицинским показаниям был проведен искусственный аборт. У остальных 182 беременных наблюдалось 2 самопроизвольных аборта, 2 мертворождения и 2 новорожденных имели абдоминальные аномалии или нарушения в строении грудной клетки. У 6 (3 %) младенцев был обнаружен гипотиреоз, при этом 4 новорожденных страдали умственной отсталостью. Во время беременности противопоказано введение 131 I.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кафедра акушерства и гинекологии лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
филиал ГБУЗ ГКБ №24 Департамента здравоохранения Москвы «Перинатальный центр», Москва, Россия
Кафедра акушерства и гинекологии лечебного факультета Российского государственного медицинского университета
Кафедра акушерства и гинекологии лечебного факультета ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия
Влияние ионизирующего излучения на плод
Цель исследования — провести систематический анализ данных, имеющихся в современной литературе, относительно рисков развития патологии плода в результате воздействия ионизирующего излучения в ходе диагностических или лечебных процедур. Материал и методы. В обзор включены данные статей по выбранной теме, опубликованные в Pubmed за последние 10 лет. Результаты. Внутриутробная радиочувствительность зависит от гестационного возраста, максимальна она в период органогенеза. Анализ данных показал, что при использовании ионизирующего излучения, доза которого не превышает 100 мГр, риск негативного влияния на плод минимален. Заключение. При беременности желательно избегать воздействия ионизирующего излучения, но в случае крайней необходимости проведения диагностических или лечебных процедур доза, полученная плодом, не должна превышать 100 мГр.
Воздействие ионизирующего излучения сопровождается увеличением риска спонтанных абортов, развития микроцефалии, задержки умственного развития и, возможно, развития онкологических заболеваний в течение жизни [1]. В связи с этим абсолютно логичным кажется, что согласно Федеральному закону «О радиационной безопасности населения» № 3-ФЗ от 09.01.96: «На период беременности и грудного вскармливания ребенка женщины должны переводиться на работу, не связанную с источниками ионизирующего излучения».
До момента нидации влияние радиации, как и других факторов, происходит по принципу «все или ничего», т. е. эмбрион или погибает, или формируется нормально. Существуют убедительные доказательства увеличения риска гибели эмбриона в предымплантационный период под действием облучения, причем при дозах менее 100 мГр частота летальных эффектов ионизирующего излучения очень мала.
Результаты многих исследований свидетельствуют о том, что внутриутробная радиочувствительность зависит от гестационного возраста с максимальной чувствительностью в период органогенеза. На основе данных, полученных на лабораторных животных, сделан вывод о наличии пороговой дозы облучения для индукции мальформаций, равной 100 мГр. Чаще всего аномалии связаны с центральной нервной системой. Суммарный риск нарушений развития плода и возникновения онкологических заболеваний в детском и юношеском возрасте при экспозиции радиации в дозе 0,1 Гр составляет приблизительно 3% (что сопоставимо с популяционными значениями). Поэтому воздействие радиации в дозе менее 0,1 Гр не может быть показанием к прерыванию беременности [2].
При анализе данных по исследованию выживших после атомных бомбардировок в отношении формирования тяжелой умственной отсталости у детей, подвергшихся внутриутробному облучению в наиболее чувствительный период внутриутробного развития (10—17 нед беременности), было показано, что порог дозы для развития такого повреждения находится на уровне как минимум 300 мГр. Облучение в дозе менее 100 мГр на уровень IQ и частоту мальформаций у ребенка однозначно не влияет [3].
Лучевая диагностика
Существовало мнение, что ионизирующее излучение уже при дозах 10 мГр может вызывать нарушение органогенеза у плода, а также увеличивать риск развития онкологических заболеваний у ребенка после рождения вплоть до подросткового возраста. Однако по результатам систематического обзора, проведенного в 2008 г., не было выявлено статистически значимой связи между пренатальным воздействием рентгеновских лучей и развитием онкологических заболеваний у ребенка (отношение рисков 0,99; 95% доверительный интервал 0,78—1,13) [4]. В Швеции в 2007 г. было проведено крупное исследование, в ходе которого были обследованы 652 ребенка, рожденных у матерей, подвергавшихся во время беременности диагностической рентгенографии. Частота лейкозов у этих детей не отличалась от таковой в контрольной группе [5].
В ходе крупного долгосрочного исследования J. Ray и соавт. [6] оценивали риск развития онкологических заболеваний у детей, подвергшихся внутриутробному воздействию ионизирующего излучения при проведении матери компьютерной томографии или радионуклидной диагностики. Статистически значимой связи между лучевой экспозицией и риском онкологических заболеваний у детей (ОШ (отношение рисков) 0,69; 95% ДИ (доверительный интервал) — 0,26—1,82) выявлено не было.
По данным Международной комиссии по радиологической защите, риск развития злокачественных новообразований равняется приблизительно одному случаю на 500 плодов, подвергшихся излучению в дозе 30 мГр. При этом пожизненный риск развития рака после внутриутробного облучения будет таким же, как и после облучения в раннем детском возрасте, т. е., по крайней мере, в 3 раза выше, чем у населения в целом [7].
Таким образом, в зависимости от возможного воздействия на плод, дозы ионизирующего излучения можно разделить следующим образом:
— до 100 мГр — безопасная для плода;
— 100—300 мГр — возможно повреждающее действие на плод;
— более 300 мГр — высока вероятность пороков развития, задержки роста и гибели плода, поэтому после воздействия такой дозы радиации в I триместре беременности следует поставить вопрос об искусственном прерывании беременности.
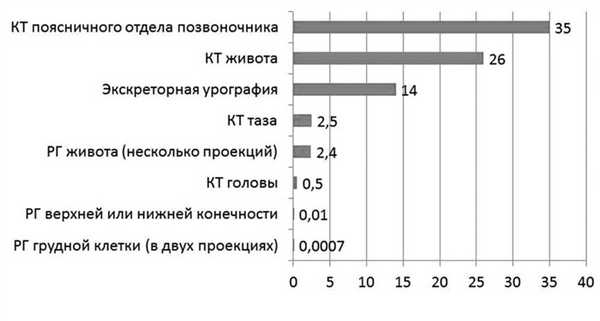
Большинство диагностических процедур, основанных на воздействии ионизирующего излучения (рентгенологическое обследование, флюорография), характеризуются дозировкой излучения менее 50 мГр (см. рисунок) Поглощаемая плодом доза ионизирующего излучения при проведении рентгенологических исследований (мГр) [8]. (например, доза для плода при рентгенографии грудной клетки составляет менее 1 мкГр, при флюорографии — 1,5 мкГр), поэтому даже при проведении нескольких рентгенологических исследований подряд вероятность неблагоприятного воздействия на плод крайне низка. Так, компьютерная томография (КТ) характеризуется довольно высокой дозой излучения (поскольку проводится серия рентгеновских снимков, излучение, сопровождающее каждый из них, суммируется). Поэтому К.Т. во время беременности должно выполняться по строгим показаниям, хотя риск для плода также невысок. Согласно современным рекомендациям, этот метод исследования имеет свою нишу при беременности. КТ рекомендуют проводить при сомнении в диагнозе острый аппендицит, подозрении на тромбоэмболию легочной артерии, при серьезных травмах, а в некоторых случаях и при необходимости уточнения строения и формы таза. При этом во всех случаях перед проведением этой процедуры с пациенткой необходимо провести беседу и информировать ее о потенциальных рисках для плода, получив с нее информированное согласие на манипуляцию [8].
Американская коллегия радиологов даже опубликовала меморандум о том, что ни одна диагностическая процедура, основанная на рентгеновском облучении, не угрожает здоровью и развитию эмбриона и плода. Несмотря на это, флюорография и рентгеновское исследование во время беременности должны проводиться только при наличии строгих показаний.
Лучевая терапия
Лучевую терапию, учитывая риск формирования пороков развития у плода, во время беременности используют редко. Дозы облучения, применяемые при лучевой терапии, составляет 30—70 Гр, что в 100—1000 раз выше, чем при диагностических процедурах. Соответственно, при невозможности отложить лучевую терапию нужно использовать методы экранирования плода. Кроме того, роль играет расстояние между зоной облучения и дном матки. Если это расстояние превышает 30 см, периферическая доза облучения для плода составит 0,04—0,2 Гр. При высоком стоянии дна матки (III триместр беременности, многоплодная беременность и т. д.) периферическая доза облучения для плода может превысить 2 Гр [11, 12].
В связи с этим риск для плода минимален при облучении опухолей, локализующихся выше диафрагмы (опухоли головы и шеи, рак молочной железы), а при раке шейки матки лучевая терапия несовместима с жизнеспособностью плода [2, 12].
В 2009 г. S. Luis и соавт. [13] провели анализ 109 случаев лучевой терапии при беременности. Средний период наблюдения за детьми составил 37 мес. Было зафиксировано 13 наблюдений неблагоприятного завершения беременности (2 самопроизвольных аборта, 6 наблюдений перинатальной гибели, 1 случай нейросенсорной тугоухости, случай затруднения в обучении и сколиоза, 1 наблюдение сочетания крипторхизма и дефекта межжелудочковой перегородки, 1 наблюдение гипоспадии, а также случай нарушения психомоторного развития).
Радиоизотопная терапия
Радиоактивные вещества даже при их однократном поступлении в организм беременной могут надолго задерживаться в нем, переходить через плацентарный барьер и быть источником облучения плода. Особенно значимо поражаются у беременной гормональная, иммунная и репродуктивная системы. Влияние на эти системы обусловлено тем, что в период гестации в организме беременной происходят значительные изменения в эндокринной системе, за счет угнетения адаптивного иммунитета смещается иммунное равновесие, а в репродуктивной системе (в матке) развивается плодное яйцо, элементы которого с различной интенсивностью и специфичностью накапливают отдельные радионуклиды.
Такие радиоактивные элементы, как 131 I, 32 P, 134 Cs излучают α-, β-, γ-лучи, обладающие различной проникающей способностью. Существуют следующие пути передачи радионуклидов: 1) гематогенный ( 131 I, 32 P, 134 Cs); 2) накопление радионуклидов в тканях плаценты с последующим воздействием на плод (трансурановые элементы); 3) параплацентарный переход через плодные оболочки и околоплодные воды (радиоактивный плутоний).
Беременность является противопоказанием к терапии радиоизотопами, за исключением случаев, когда без проведения терапии существует риск для жизни пациентки.
Некоторые радиоизотопы, включая 131 I в виде иодида и 32 Р в виде фосфата, быстро проходят через плаценту, поэтому перед проведением терапии радиоактивными препаратами следует исключить беременность. На практике, так как рак щитовидной железы обладает относительно низкой агрессивностью течения, и хирургическое, и радиоизотопное лечение можно отсрочить до родов.
На ранних сроках беременности наиболее опасным для плода является γ-излучение радиоактивного йода, скапливающегося в мочевом пузыре. Доза, которая действует на плод при радиоизотопной терапии при беременности, составляет приблизительно 50—100 мкГр на 1 МБк от введенного препарата. Дозу можно снизить, рекомендовав пациентке обильное питье и частое мочеиспускание.
В сроке более 10 нед щитовидная железа может накапливать йод, что может приводить как к аблации щитовидной железы плода, так и к индукции в дальнейшем у него рака щитовидной железы [14].
Таким образом, при беременности желательно избегать воздействия ионизирующего излучения, но в случае крайней необходимости проведения диагностических или лечебных процедур доза, полученная плодом, не должна превышать 100 мГр.
Опасно ли рентген-исследование при беременности
Рентгенологические исследования проводятся для определения наличия каких-либо патологий, новообразований или болезней. Для этого используется направленный пучок электромагнитных волн заданной длины и частоты. Он проходит сквозь органы человека, ткани которых по-разному отражают и поглощают его.
Благодаря этой разнице можно увидеть различные аномалии. Результат отправляется на экран или записывается на специальную пленку.
При профилактическом осмотре данное обследование проводится в специальном кабинете. В случае травмированности больного оно может применяться сразу в приемном отделении, операционной или реанимации.
Влияние облучения на плод
Рентгеновское излучение в целом не всегда полезно для организма, поскольку разрушает те его клетки, которые находятся в состоянии постоянного деления. Это приводит к уничтожению или мутациям цепочек ДНК.
В организме взрослого человека таких новообразующихся клеток не много. Но у плода на ранних стадиях развития они являются основой. Поэтому для него такое обследование довольно опасно. Наиболее вероятно наличие осложнений при использовании рентгена при беременности в первом ее триместре (начальные 12 недель).
К каким проблемам может привести рентген на ранней стадии беременности?
Ввиду постепенного развития плода в каждую неделю его существования происходит формирование будущих систем организма ребенка. Поэтому получение телом матери большого количества рентгеновского излучения на этих этапах может иметь различные серьезные последствия:
- Две первых недели. Возможна гибель эмбриона, выкидыш, внематочная беременность.
- Недели третья и четвертая. Патологии на ранней стадии развития плода, выкидыш.
- Пятая-шестая недели. Нарушения развития ряда органов и систем: щитовидная, вилочковая и половые железы; иммунная, нервная, кровеносная, эндокринная системы.
- Седьмая неделя. Повреждение печени, кишечника. Нарушение обмена веществ.
- Восьмая. Патологии развития суставов и конечностей, ротовой полости.
- Девятая неделя. Повреждения дыхательной и половой системы.
- Недели десятая и одиннадцатая. Проблемы, связанные с развитием зубов. Порок сердца.
- Двенадцатая неделя. Патологии щитовидной железы, нарушения иммунитета.
После этого срока влияние излучения на плод уменьшается, но все-таки не рекомендуется делать такое исследование вплоть до окончания беременности, за исключением случаев крайней необходимости.
Рентген на ранних сроках беременности
Врачи стараются не назначать рентген беременным, потому что даже минимальный риск вреда от излучения остается всегда. Особенно он велик в первые двенадцать недель.
Наиболее опасными для плода являются такие виды анализов:
- Рентген брюшной полости
- Рентген таза и позвоночника
- Маммография
- Флюорография
- Компьютерная томография
- Изотопное сканирование
Менее опасны такие виды рентген-исследования:
- Грудной клетки (легкие, сердце)
- Головного мозга
- Конечностей
Есть ли неопасные виды обследования?
Наиболее безопасными видами рентген-исследования считаются:
В этих случаях воздействие происходит локально, поэтому и доза облучения минимальна.
Количество излучения, которое может получить плод за два месяца, регламентируется Санитарными правилами и нормами и должно составлять не более 1 миллизиверта (мЗв).
Существуют другие виды обследований, которые можно применять вместо рентгена при беременности:
И все же врачи стараются не назначать в первом триместре беременности МРТ, поскольку статистических исследований недостаточно для уточнения его безопасности в этот период.
Что делать, если без рентгена не обойтись?
Рентген беременным может быть необходим в ситуации, когда заболевание или травма угрожают жизни и здоровью матери и ребенка, и невозможно использовать иные методы диагностики. И вред от неиспользования рентгена превышает потенциальный вред от его применения.
- Если необходимо сделать исследование области, не касающейся таза, живота или позвоночника, то их необходимо экранировать свинцовыми фартуками и накладками.
- Если на раннем сроке беременности нужно сделать рентген непосредственно через плод, то врач может предложить сделать ее прерывание, чтобы избежать мутаций и выкидыша.
- Женщина может отказаться от аборта, но в таком случае она должна понимать риск, на который идет, и те патологии, которые могут появиться у плода.
Если же есть возможность отложить использование рентгена на последний триместр или послеродовое время, то необходимо так и поступить.
На самом раннем сроке женщина может не знать о возникновении беременности. Поэтому перед рентгеном рекомендуется пройти дополнительное обследование.
Опасность применения ретиноидов во время беременности
Фармакологический надзор Европейского Медицинского Агентства (PRAC) вводит новые рекомендации по использованию ретиноидов.
Ретиноиды часто используются в виде пероральной формы, крема и геля для лечения акне, псориаза и некоторых онкологических заболеваний.
- В июле 2016 года PRAC начал расследование безопасности ретиноидов в связи с повышенным риском нейропсихических заболеваний. Анализ показал, что использование пероральных ретиноидов во время беременности чревато отрицательными последствиям для плода. В связи с этим, применение ацитретина, алитретиноина и изотретиноина должно быть запрещено у женщин детородного возраста.
В настоящее время тест на беременность рекомендовано проводить до, во время и после терапии оральными ретиноидами.
- Что касается тропических ретиноидов, то количество абсорбируемого вещества очень мало и вряд ли может нанести вред развитию плода. Однако многократное использование препаратов в большой дозе может увеличить всасывание, поэтому использование топических форм также не рекомендуется во время беременности или у женщин, планирующих беременность.
Риск развития нейропсихических заболеваний
Несмотря на то, что предупреждение о возможном развитии депрессии, тревожности и изменении настроения уже включены в инструкцию к оральным ретиноидам, обзор имеющихся данных показывает, что масштаб побочных эффектов недооценен.
- Конечно нельзя снимать со счетов, что пациенты с тяжелыми кожными заболеваниями сами по себе имеют повышенный риск депрессии и тревожности. Однако европейский фармаконадзор настаивает на необходимости более подробного указания симптомов и признаков изменения настроения и поведения в инструкции к препаратам. Это поможет пациентам и их родственникам внимательнее относиться к происходящим изменениям.
Источник: EMA. PRAC recommends updating measures for pregnancy prevention during retinoid use. 9 February 2018.
Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Читайте также:
- Локализация язвы желудка и ее значение
- Патогенез миеломы и пути ее метастазирования
- Рецидив героиновой наркомании. Отказ от лечения наркомании
- Противоопухолевые лекарственные средства. Алкилирующие лекарственные средства
- Лечение и профилактика ветряной оспы. Инфекционный мононуклеоз (болезнь Филатова)
