Влияние рибавирина, салицилатов на плод и беременность
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
Результаты исследования, опубликованные в The Lancet свидетельствуют, что дети, рожденные от матерей, получавших во время беременности антиретровирусную терапию, содержащую эфавиренц, имеют повышенный риск наличия микроцефалии. Дети с микроцефалией имеют более высокий риск задержки в развития по сравнению с детьми с нормальным размером головы.
Методы
Американские исследователи проанализировали данные когорты из 3055 детей, которые были рождены от матерей, получавших антиретровирусную терапию во время беременности. В начальной стадии исследования у детей периодически начиная с 6 месяцев оценивали антропометрические данные вплоть до возраста 5-7 лет.
В исследовании применялись 2 классификационные системы для оценки роста головы: первая разработана U.S. Centers for Disease Control and Prevention для детей до 3 лет, вторая – Nellhaus Charts – для детей от рождения до 18 лет.
Результаты
- Из 141 ребенка, которые подверглись внутриутробному воздействию эфавиренца, у 14 (9,9%) была диагностирована микроцефалия, по сравнению с 142 из 2842 (5%), которые не подвергались экспозиции препарата.
- Основываясь на стандартах Nellhaus, дети, рожденные от матерей, получавших эфавиренц во время беременности, имели в 2 раза выше риск развития микроцефалии, по сравнению с теми, чьи матери получали другие препараты.
- Согласно комбинированным стандартам Nellhaus-CDC, повышение риска развития микроцефалии после внутриутробного воздействия эфавиренца увеличивалось в 2,5 раза.
- У детей с микроцефалией также отмечалась задержка в развитии по данным тестов, выполняемых в возрасте от 1 до 5 лет.
Источник: Paige L Williams, Cenk Yildirim, Ellen G Chadwick, et al. Association of maternal antiretroviral use with microcephaly in children who are HIV-exposed but uninfected (SMARTT): a prospective cohort study. The Lancet HIV, 2019. November.
Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Влияние рибавирина, салицилатов на плод и беременность
Классификация тератогенности лекарств и источники информации о ней в США
Тератологическое общество выступило с предложением, согласно которому действующая сейчас в США буквенная система маркировки лекарств, соответствующая риску их применения при беременности, должна была заменена на этикетки с кратким описанием накопленных данных о возможной токсичности средства и оценкой его потенциальной тератогенной опасности.
Лекарства по их опасности для беременных женщин согласно классификации Управления по контролю за качеством пищевых продуктов, медикаментов и косметических средств США:
А: Контролируемые исследования говорят об отсутствии риска. Адекватные контролируемые исследования беременных женщин не выявили риска для плода.
В: Свидетельств риска для людей нет. Либо риск показан для животных, а для людей подтверждено его отсутствие, либо адекватных исследований для людей не проводилось, но для животных риск точно отсутствует.
С: Риск не исключен. Исследования на людях не проводились, опыты на животных либо тоже не проводились, либо демонстрируют риск для плода. Однако потенциальная польза может перевешивать потенциальный риск.
D: Риск доказан. Экспериментальные или эпидемиологические данные говорят об опасности для плода. Тем не менее, потенциальная польза может перевешивать потенциальный риск.
X: Средство противопоказано при беременности. Эксперименты на животных или людях либо эпидемиологические исследования демонстрируют риск для плода, который явно перевешивает любую потенциальную пользу для пациентки.
Литературные источники по производственным и общим факторам риска, связанным с беременностью, перечислены в таблице ниже. Центр токсикологии репродукции находится в Колумбийской больнице при Женском медицинском центре в Вашингтоне (Columbia Hospital for Women Medical Center, 2440 M Street NW, Suite 217, Washington, DC 20 037—1404).
По поводу риска для репродукции, связанного с воздействием лекарств, химикатов и радиации, женщины могут проконсультироваться в системе Программы материнского риска на базе детской больницы при Университете Торонто (Motherrisk Program, Hospital for Sick Children) в Торонто, Канада.
Персонал отделения материнского риска:
I. Постоянный персонал:
Директор-педиатр/клиницист-фармаколог/токсиколог
Клиницисты, специализирующиеся в области клинической фармакологии/токсикологии
Координатор — специалист по информации
Медицинский секретарь
Специалисты по информации
II. Персонал, занятый неполный рабочий день:
Лабораторная сестра
Специалист по медицинской информации — фармацевт
Статистик (с ученой степенью)
Специалист по УЗИ — врач
Специалист по зависимости — врач
Акушеры и перинатологи
Клинические фармакологи — врачи
Медицинский токсиколог — врач
Генетик—врач
Консультант по пренатальной генетике
III. Студенты:
Выпускники (фармакологи, токсикологи, фармацевты)
Дипломники (фармакологи и токсикологи)
Источники информации о связанной с производством опасности для репродуктивной системы:
I. Компьютерные базы данных:
MEDLINE: Национальная медицинская библиотека (Бетесда, штат Мэриленд) содержит ссылки на публикации в 3000 биомедицинских журналах
TOXLINE: Национальная медицинская библиотека (Бетесда, штат Мэриленд) содержит ссылки более чем на 400 000 публикаций по токсикологическим исследованиям на человеке и животных
TOXNET: Национальная медицинская библиотека (Бетесда, штат Мэриленд) содержит банк данных по токсикологии REPROTOX: Центр репродуктивной токсикологии (Вашингтон, Федеральный округ Колумбия) содержит резюмированные данные (со ссылками) по влиянию на репродукцию более 800 физических и химических веществ
ON-LINE CATALOG OF TERATOGEN AGENTS: Центральная лаборатория эмбриологии человека (Сиэтл, Вашингтон); бесплатная база данных по тератогенному действию примерно 2000 веществ
II. Горячие линии:
Pregnancy/Environmental Hotline (обслуживает в основном штат Массачусетс, но принимает звонки от врачей со всей территории США). Тел. (800)322—5014 (только для Массачусетса); (617)787—4957. Национальный центр врожденных дефектов, Мемориальная больница Кеннеди (Бостон, штат Массачусетс)
Pregnancy Exposure Information Service (обслуживает штат Коннектикут). Тел. (800)325—5391 (только для Коннектикута). Центр здравоохранения Коннектикутского университета (Фармингтон, штат Коннектикут)
Washington State Poison Control Network. Тел. (800)732—6985 (только для штата Вашингтон); (206)526—2121. Вашингтонский университет (Сиэтл, штат Вашингтон)
III. Регламентирующие и смежные агентства:
Управление по технике безопасности и гигиене труда (OSHA) (Вашингтон, Федеральный округ Колумбия, региональные и местные офисы на уровне штатов). Распространение и соблюдение стандартов по технике безопасности; инспекция рабочих мест по требованию работников, профсоюзов или медиков
Национальный институт техники безопасности и гигиены труда (NIOSH) (Атланта, штат Джорджия, и местные офисы в штатах). Разработка научной документации применительно к стандартным условиям; проверка опасности производства для здоровья работников

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Известно, что в мире 1% врожденных аномалий и выкидышей были спровоцированы воздействием лекарственных препаратов [3]. Бесконтрольный прием лекарств, неправильное их комбинирование, незнание побочных действий того или иного препарата приводят к возникновению пороков развития у детей. По статистике более 80% женщин в России во время беременности принимали лекарственные препараты [7]. Из них очень большое количество занимались самолечением, вычитав статьи на сайтах в Интернете, на форумах или по рекомендациям своих знакомых. Данная проблема диктует тщательное обоснование и резюмирование негативного влияния и возможности комбинирования лекарственных препаратов на зародыш, а затем плод. Требует более глубокого изучения определенных групп лекарств, оказывающих пагубное воздействие на плод, вызывая его гибель не только на ранних стадиях беременности, но и на третьем триместре тоже. В данной статье будут приведены примеры пагубного воздействия, примеры лекарств, оказывающие пагубные воздействия. Цель: изучить проблемы негативного влияния лекарственных препаратов на организм беременной женщины, на развитие зародыша в период беременности, поскольку в данный период неправильный прием лекарств ведет к необратимым органическим и функциональным изменениям плода беременной.
2. Ушкалова, Е. А. Проблемы безопасности применения лекарственных средств во время беременности и кормления грудью / Е. А. Ушкалова, О. Н. Ткачева, Н. А. Чухарева // Акушерство и гинекология. — 2011. — № 2. — С. 4–7.
4. Koren G., Pastuszak A., Ito S. Drugs in pregnancy. In the book: Maternal-fetal toxicоlоgy. — New York-Basel, 2001. — P. 37–56.
5. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. — Lippincott Williams & Wilkins, Philadelphia, USA, 2005. — 1858 p.
6. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. Ninth ed. — Lippincott Williams & Wilkins, Philadelphia,USA, 2011. — 1703 p.
7. Белозерцев Ю.А., Кривошеева Е.М., Белозерцева Н.П. Токсическое действие лекарственных препаратов на плод и эмбрион: учеб. пособие. Чита: ИИЦ ЧГМА, 2006. 53 с
9. Первое всероссийское фармакоэпидемиологическое ис- следование «Эпидемиология использования лекарственных средств у беременных»: основные результаты / О. Н. Ткачева [и др.] // Акушерство и гинекология. — 2011. — № 2. — С. 4–7.
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
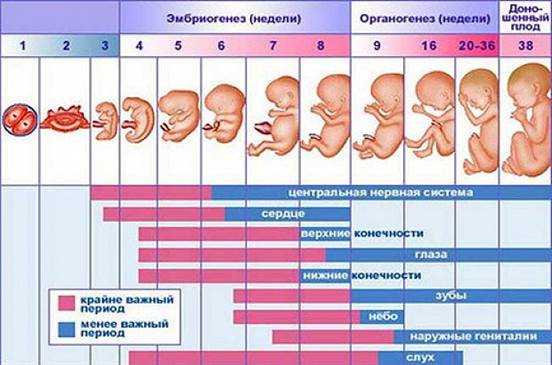
Рис.1 Внутриутробное развитие
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
1. Белоусов Ю.Б., Моисеев В.С., Лепахин В.К. "Клиническая фармакология и фармакотерапия" Издательство: "Универсум Паблишинг" Год издания: 1997
2. Кулаков В.И. Серов В.Н. «Рациональная фармакотерапия в акушерстве и гинекологии» Издательство: Литтерра Год издания: 2006
3. Ушкалова Е.А. Журнал «Фарматека для практикующих врачей» Год издания: 2003 г. Выпуск №4, «Фармакотерапия нервно-психических заболеваний у беременных»
4. Джеральд Розенбаум, Джордж Арана «Фармакотерапия психических расстройств» Издательство: Бином Год издания: 2006 г.
5. Шацберг А.Ф., Коул Д.О., ДеБаттиста Ч. «Руководство по клинической психофармакологии» Год издания: 2013
Нейролептические препараты — оказывают влияние на высшие психические функции мозга. Это одна из важнейших групп современных психотропных препаратов.
К нейротропным средствам относятся антидепрессанты, местнораздражающие средства, местные анестетики, наркозные средства, нейролептики, общетонизирующие средства, психостимуляторы, седативные средства, снотворные средства и средства, влияющие на нервно-мышечную передачу.
В 1967 году разработали первую классификацию психотропных препаратов и назвали их «нейролептиками» (нейролептические средства). Они применяются при лечении психических расстройств, таких как шизофрения, психозы, невротические стрессы. В последние годы в некоторых странах заменяют термин «нейролептики» термином «антипсихотические препараты».
Нейролептические препараты оказывают многофункциональное воздействие на организм. К фармакологическим особенностям этих препаратов относят успокаивающее действие, которое сопровождается торможением реакции на внешнее раздражение, подавлением чувства страха, снижением агрессивности и психомоторного возбуждения. Эти препараты способны к подавлению галлюцинаций, бреда и других невротических синдромов и оказанию лечебного эффекта на больных психическими расстройствами.
Антипсихотические средства способны проникать через плаценту и попадать в плод и в амниотическую жидкость. При исследовании этих препаратов видимых признаков врожденных аномалий не было обнаружено. Однако, учитывая сравнительный недостаток сведений, применять данные препараты при беременности лучше не стоит. При этом существует множество ситуаций, в которых без лечения матери не обойтись, так как в противном случае создается высокий риск для плода. Существуют данные, которые указывают на то, что беременная женщина и плод хорошо переносили лечение традиционными нейролептическими препаратами.
Существует много сведений о проблемах, которые возникают при назначении нейролептических препаратов на поздних сроках беременности. В некоторых статьях указывалось на то, что у матерей, которые лечились антипсихотическими препаратами, рождались дети с признаками злокачественной опухоли. Период полувыведения нейролептиков у плода длится как минимум 7-10 дней, поэтому беременным женщинам рекомендуют отменять применение нейролептических средств за две недели до родов. Это позволяет избежать появления у новорожденного злокачественной опухоли.
Женщины детородного возраста более подвержены нервным психическим заболеваниям. Благодаря исследованиям последних лет получены новые данные о влиянии психотропных препаратов на плод, что позволяет оценить пользу и риск применения антипсихотиков и разработать рекомендации по рациональной лечебной терапии у беременных. Благодаря современным методам диагностики возможно выявление серьезных врожденных аномалий на ранних сроках беременности и своевременное решение вопроса о ее прерывании.
К негативным эффектам психотропных препаратов на плод и новорожденного относят: структурные нарушения (врожденные аномалии), интоксикацию и синдром отмены, внутриутробную смерть, замедление внутриутробного роста, нейроповеденческую тератогенность.
Врожденные аномалии делят на большие и малые. Большие аномалии - это структурные дефекты, которые формируются во время органогенеза. При отсутствии лечения они приводят к тяжелым нарушениям в работе органов, например, к врожденным заболеваниям сердца, расщелинам позвоночника, атрезии кишечника и урогенитальным дефектам. К малым аномалиям относятся незначительные структурные отклонения в строении организма, которые не приводят к отрицательным медицинским или косметическим последствиям. Такими структурными отклонениями являются нарушения морфологии лица (V-образные брови, низко расположенные уши, широкий рот) и гипоплазию дистальных фаланг и ногтей. Нейроповеденческая тератогенность – это нарушения в нервной системе, проявляющиеся в послеродовом периоде и приводящие к нарушению поведения и обучения.
Обычно побочные эффекты психотропных препаратов проявляются в изменении их фармакологического действия во время беременности, что требует изменения дозы препарата. Часть из них может накапливаться в организме плода, оказывая отрицательное воздействие в течение долгого времени в постнатальном периоде. Особенностью психотропных средств является то, что они могут вызвать синдром отмены у плода.
А сейчас рассмотрим действие антидепрессантов при беременности. Очень часто беременные женщины подвергаются нервно-психическим расстройствам, таким как депрессия. Их влияние на ребенка в утробе матери изучено недостаточно хорошо. Но выявлено, что после рождения у ребенка наблюдается нарушение когнитивных функций, также он становится эмоционально неустойчивым. Такие последствия выражаются не только в раннем детстве, но и в подростковом возрасте, что приводит к психическим нарушениям и проблемам с обучением. Мальчики более подвержены таким нарушениям, чем девочки.
При прекращении приема антидепрессантов во время беременности очень часто возникают рецидивы заболевания. Во многих случаях они имеют острое начало и продолжительный характер. В этот период беременная женщина подвержена суицидальным мыслям, угрожающим ее жизни, а также жизни ребенка. Поэтому при отмене таких препаратов стоит обдумать возможный риск рецидива заболевания и риск отрицательного воздействия на плод.
Современные антидепрессанты зарекомендовали себя довольно безопасными средствами при беременности. В настоящее время беременным женщинам чаще назначают селективные ингибиторы обратного захвата серотонина (СИОЗС). Среди них лучше всего изучен флуоксетин.
Ученые проводили клинические исследования флуоксетина. В одном из них выявлено увеличение возникновения малых аномалий у новорожденных, матери которых принимали этот препарат в I или III триместре беременности. Также отмечалось, что у матерей, принимающих флуоксетин в III триместре беременности, участились случаи преждевременных родов и затруднение дыхания, пугливость, цианозы, понижение веса у новорожденных. Причиной снижения веса новорожденных является гипоксемия плода.
В истории медицины известен только один случай синдрома отмены у плода, мать которого принимала флуоксетин в конце беременности.
В наблюдениях за детьми, которые подверглись действию флуоксетина в первом триместре беременности, не было выявлено задержки развития по сравнению с детьми, матери которых принимали другие антидепрессанты во время беременности.
Таким образом, среди антидепрессантов наиболее безопасным для применения во время беременности является флуоксетин, так как не вызывает седативного, гипотензивного и кардиотоксического эффектов.
В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности:
1. Исходя из сведений, полученных при обследовании пациентки должен решаться вопрос о продолжении приема лекарств. Последствия отмены нейролептических препаратов можно предсказать, зная диагноз, тяжесть предыдущих заболеваний.
2. В случаях, когда невозможно обойтись без лечения нейролептиками, следует выбрать препараты, наиболее подходящие состоянию пациентки.
3. Лекарственный препарат стоит назначать в минимальной дозе, позволяющей контролировать заболевание. Дозу препарата можно изменять по ходу беременности, основываясь на клинической картине.
4. Прежде, чем начать лечение, беременной женщине необходимо проконсультироваться с неврологом или психиатром.
5. Пациентка должна быть проинформирована о пользе, риске и непредсказуемости лечения нейролептическими препаратами и дать согласие в письменной форме.
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Доброе утро! Сохраняйте беременность обязательно! Вы препарат принимали в то время, когда он не может оказать плохого действия на плод! Легкой Вам беременности!)
Здравствуйте, Анастасия! Не волнуйтесь, если было какое то негативное влияние беременность бы не развивалась. Через 2 недели задержки запланируйте УЗИ, чтобы увидеть эмбрион и сердцебиение. Если беременность развивается поводов для волнений нет. Принимайте фолиевую кислоту и препараты йода. Лёгкой беременности!
Здравствуйте, если сейчас только-только произошла задержка, то сам препарат мог и вовсе не оказать влияния, т.к. имплантация плодного яйца происходит через 5-7 суток, а в это время пя недоступно для любых лек. воздействий. Сейчас необходим приём фолиевой кислоты в дозе 400-800 мкг в сутки (полтаблетки от таблетки в 1 мг) и йода 200 мкг в сутки ( йодилайф содержит и то, и другое). Во время беременности необходимо следить за выделениями, кровянистых быть не должно, при появлении подобных – обязательная консультация. Если беспокоят боли (несильные), можно использовать свечи с папаверином, однако самолечением длительно не занимайтесь, лучше посетить врача.
Здравствуйте, Анастасия!
Скорее всего воздействия на плод не произошло.
Прерывать беременность не нужно, наблюдайте за развитием плода по Узи. Около 6 недель можно сделать простое Узи, а в 11-14 недель скрининг на патологии плода. Также кровь на ХГЧ с интервалом через 48ч покажет развитие беременности (увеличение должно быть в 1.5- 2 раза).
Удачи Вам!
Здравствуйте, Анастасия. На данном этапе препарат не мог оказать негативного воздействия на беременность. Главное сейчас убедиться, что беременность развивается. Для этого сдайте кровь на хгч дважды с перерывом 48 часов, убедитесь, что хгч растёт. И через 10-14 дней планируйте визит к врачу на узи. Пока принимайте элевит 1ый триместр. Если никаких жалоб нет, живот не тянет, не болит, нет никаких кровянистых выделений, то больше ничего не нужно
Здравствуйте! Конечно сохраняйте беременность , никакого плохого действия на ребёнка не будет , если бы и было у вас беременность прервалась бы . Принимайте фолиевую кислоту по 1 таблетке 3 раза в день и йодомарин 200 мкг
Здравствуйте, Анастасия. Не переживайте, беременность прерывать не нужно. Если бы Рибавирин оказал негативное влияние на плод, беременность прервалась самостоятельно. Если беременность развивается, значит с плодом всё хорошо. Принимайте фолиевую кислоту по 400 мкг 1 р/д до 12 недель.
Читайте также:
