Возбудитель малярии. Спорогония и шизогония
Добавил пользователь Skiper Обновлено: 27.01.2026
Малярия относится к протозойным заболеваниям и характеризуется поражением эритроцитов и мононуклеарно-фагоцитарной системы. Периодически проявляется приступами лихорадки или анемией, а также гепатоспленомегалией. Ежегодно это заболевание поражает порядка одного миллиона людей. Это, в основном, тропическая инфекция, но встречается она и в странах СНГ – из-за завоза инфекции из других стран при помощи переносчика (комара) или паразитоносителя. Возбудитель этого заболевания относится к классу Споровиков и роду Плазмодиев.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Малярия Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Малярия:
Симптомы
Диагностика
Лечение
Какой врач лечит Малярия
Доктор Зайцев совмещает клиническую практику с научной деятельностью на должности профессора кафедры терапии, инфекционных болезней и эпидемиологии института последипломного образования НМУ им. А.А. Богомольца. Авторству Игоря Анатольевича принадлежит множество научных статей, посвященных проблематике вирусных гепатитов.
Доктор Сихарулидзе специализируется на диагностике и лечении субфебрилитетов, лихорадки неясного генеза, цирроза печени, герпетических/TORCH-инфекций, лимфаденопатии, вирусных гепатитов и других болезней
Кристина Омельяновна – опытный специалист, стажировавшийся в зарубежных клиниках. Занимается выявлением и терапией инфекционных заболеваний и болезней печени. Доктор разрабатывает схему лечения для пациентов с острыми респираторными, вирусными, бактериальными заболеваниями, а также с хроническим гепатитом.
В общем случае малярия включает в себя несколько форм в зависимости от вызываемых возбудителей. А это значит, что она может быть трехдневной – возбудитель малярии типа Plasmodium vivax, четырехдневной – Plasmodium malariae, тропической – Plasmodium falciparum, ovale-малярией – Plasmodium ovale.
Жизнеспособность малярийных паразитов включает в себя две стадии: половую, протекающую в организме самки рода Anopheles и бесполую, образовывающуюся в организме человека.
Паразиты малярии могут развиваться в организме человека последовательно – в несколько фаз: тканевую шизогонию и эритроцитарную шизогонию, проходящую в эритроцитах.
Тканевая шизогония
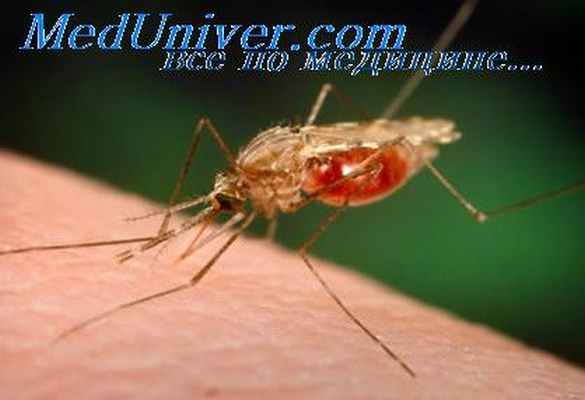
На этом этапе заражение осуществляется путем укуса заразной самки комара. Слюна комара образовывает в организме человека спорозоиты, которые представляют собой веретенообразные организмы длиной 14–15 мкм, а шириной около 1–1,5 мкм. Заражение происходит буквально за полчаса, так как спорозоиты моментально проникают в кровь и лимфу, и, таким образом, разносятся по всему организму. Спорозоит делится на десятки тысяч мелких образований, которые развиваются в эритроцитах.
Продолжительность шизогонии во время 3-дневной малярии составляет примерно около 6-ти суток, при тропической – 8 суток, при четырехдневной – 14–15 суток, при овале-малярии – 9 суток. Малярийные плазмодии могут присутствовать в организме человека бессимптомно в зависимости от инкубационного периода.
Эритроцитарная шизогония
Когда в эритроциты проникают тканевые мерозоиты, они превращаются в бесполые формы (трофозоиты). Непосредственно в самих эритроцитах эти делящиеся клетки образуют эритроцитарные мерозоиты, количество которых зависит от вида возбудителя. Это приводит эритроциты к гибели и общему распаду. Мерозоиты могут внедряться в новые тела эритроцитов и шизогония повторяет свой цикл.
Процесс эритроцитарной шизогонии характеризуется образованием половых клеток под названием гамонты или гаметоциты, мужского или женского разделения. Особых симптомов при присутствии в организме гаментов не наблюдается, но человек может быть источником заражения малярийных комаров.
Спорогония
Самки Anopheles могут заражаться от больного человека через кровь, из-за которой в желудок насекомого попадают различные малярийные плазмодии. Незрелые гамонты и бесполые формы обрабатываются в желудке комара. А вот зрелые гаметоциты в желудке насекомого развивают свой цикл – спорогонию.
Симптомы
В большинстве стран заболевание малярии является антропонозом, потому как источником на самом деле есть человек. В некоторых тропических местностях наблюдается и обмен малярийными паразитами от обезьян.
Итак, человек носящий малярию в организме, является паразитоносителем, так как в его крови есть гаметоциты. Распространение малярии связано также и с сезонностью.
Восприимчивость у людей к этому заразителю практически одинакова. Только новорожденные из-за пассивного иммунитета могут легко переносить заболевание, то есть инфекция у них обычно протекает легко.
При болезни малярии наблюдаются приступы лихорадки, которые связаны с тем, что в кровь транспортировались инородные организмы – носители чужеродного белка. Наблюдается также повышение температуры, появление озноба, жара или аллергического эффекта. Может наблюдаться и анемия.
Паразиты нарушают в организме нормальное функционирование головного мозга, почек, печени, кишечника и остальных органов. То есть, малярия, кроме аллергических реакций, может сопровождаться еще и нефритом, некрозом внутренних органов, малярийной пурпурой и остальными злокачественными проявлениями.
Латентный период имеет продолжительность от одного до трех месяцев, после которых наблюдается раннее развитие болезни.
Характеристика форм заболевания
Известно несколько форм заболевания: трехдневная малярия, овале-малярия, четырехдневная и тропическая, а также малярия-микст (сочетает в себе несколько видов). От интенсивности развития может встречаться легкая, среднетяжелая и тяжелая формы.
Болезнь может развиваться в несколько периодов:
- первичная малярия сопровождается серией первичных приступов;
- ранние рецидивы – наблюдаются во всех формах малярии и выявляются они в течение двух или трех месяцев. Далее наблюдается размножение паразитов из-за оживления эритроцитарной шизогонии;
- межприступный период имеет продолжительность 7–11 месяцев при овале-малярии или трехдневной. Наступает последовательно после ранних рецидивов и характеризуется наличием в организме дремлющих паразитов и бессимптомным течением болезни;
- поздние рецидивы характеризуются активацией гипнозоитов.
Тропическая малярия отличается инкубационным периодом в 7–16 дней, трехдневная от 10-ти до 20-ти дней или же до 14-ти месяцев – длительная инкубация. Овале-малярия имеет латентный период в 11–16 дней, а четырехдневная – 25–42 дня. Инкубационный период может увеличиваться из-за неадекватной химиопрофилактики.
Первые проявления могут длиться около нескольких месяцев и характеризуются недомоганием, головной болью.
Если имеет место заражение малярией, то со временем проявится наиболее характерный симптом – лихорадка, которая может иметь периодический или постоянный характер. Начальная лихорадка присутствует только при свежем проявлении малярии, так как через некоторое время приступы лихорадки имеют характерное чередование с повышением и нормализированием температуры тела.
Малярийный приступ характеризируется несколькими стадиями: озноб, лсат, пот. Изначально приступ начинается с озноба различной силы, может быть и такой, когда «зуб на зуб» не попадает, при этом кожа становится «гусиной». Озноб может длиться по-разному, начиная от получаса до четырех часов. Далее он сменяется жаром, при котором больной становится красным, мечется в кровати, его мучает жажда. Эта стадия длится до 12-ти часов.
Далее следует проливной пот и снижение температуры обычно до 35 градусов. Состояние временно улучшается и больной успокаивается.
Малярийные приступы иногда могут длиться и более суток. Характернее проявляют себя в первой половине дня, а высокий подъем температуры наблюдается утром. Приступы обычно повторяются в одни и те же часы.
При четырехдневной малярии приступы наступают, в основном, через два дня. А при овале-малярии, тропической, трехдневной – через день. Естественно, в те дни, когда нет приступов, больной чувствует себя удовлетворительно, повышается аппетит и возможна работоспособность. Но если количество приступов сильно истощает организм, то состояние остается тяжелым – такое может быть при ежедневных приступах, часто наблюдаемое при тропической форме малярии.
Признаком малярии может быть и увеличение селезенки и печени, их болезненность. А затяжная малярия может привести к функциональному нарушению и угнетению костного мозга.
Но все же можно сказать, что трехдневная и четырехдневная малярия обычно могут протекать благоприятно.
Тропическая малярия
Тропический вид малярии может сопровождаться симптомами интоксикации: головная боль, рвота, суставные боли, бессонница и прочее. Общая длительность такой формы малярии составляет около года, а при заражении другими штаммами – и более года. К тому же тропическая малярия может сопровождаться поражением сердечно-сосудистой системы, сосудистой недостаточностью, поражением печени, отеками почек и прочим.
Осложнения
Последствия малярии могут проявляться в виде поражения нервной системы, что приводит к коматозному состоянию. Но истинная кома случается только при тропической форме. То есть, несмотря на остальные виды малярии, именно тропическая является наиболее опасной.
В общем случае наблюдается три периода малярийной комы: сомноленция (сонливость и состояние оглушенности), сопора или спячка (сознание периодически возвращается), полная кома. При таких состояниях, если отсутствует борьба с малярией и соответственное лечение, больной может погибнуть через 3–5 дней.
Может наблюдаться и малярийный алгид при тропической форме, который сопровождается присутствием сознания, но больной безучастен, его черты заострены, температура понижена, пульс нитевидный, могут быть поносы. Прогноз при таком состоянии не столь благоприятный, так как вывести из этого состояния не совсем легко.
Наиболее тяжелым осложнением при тропической малярии является гемоглобинурийная лихорадка, которая проявляется острым гемолизом эритроцитов и выделением гемоглобина с мочой. Нередко могут наблюдаться и кровоизлияния в сетчатку глаз, профузные кровотечения, почечная недостаточность – из-за чего возможен летальный исход.
Диагностика
Обычно установить наличие заболевания можно с помощью общей клинической картины и обнаружения в крови самих паразитов. Чередующиеся лихорадочные приступы, увеличение печени или селезенки, гипохромная анемия может быть следствием болезни, хотя признаки малярии бывают разными. Необходимо уточнить, каким образом могло произойти заражение – определить источник малярии. Если же подозрения подтверждаются, то берут кровь для обследования. При этом при первых приступах лихорадки трудно обнаружить паразитов, поэтому микроскопическое исследование необходимо проводить через несколько суток.
Лечение
Лечение необходимо начинать после конкретного установления диагноза с помощью анализа крови. Не стоит забывать о том, что не только часы, но и минуты могут быть важны для спасения жизни больному.
Противомалярийные препараты могут быть шизотропного, гамотропного (примахин, хиноцид), гематошизотропного (резохин, хлорохин, бигумаль, акрихин, хинин), гистошизотропного (хиноцид, хлоридин, примахин) действия.
Трехдневная малярия может сопровождаться назначением хлорохина фосфата и примахина фосфата. Тропическую форму малярии также лечат при помощи хлорохина фосфата, хинина, клиндамицина. Если имеет место развитие малярийной комы, то необходима определенная доза хинина.
В некоторых случаях могут назначать и стероидные гормоны, растворы глюкозы или декстрозы, димедрол, супрастин, аминазин и прочее.
Профилактика
Малярия
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Эпидемиология
Источник инфекции – больные или носители. Особое значение в распространении инфекции имеют лица с рецидивирующим течением болезни, поскольку в их крови содержится максимальное количество паразитов. Носительство малярийных плазмодиев формируется в результате неадекватного лечения или устойчивости микробов к лекарственным средствам.
В более редких случаях имеет место:
- Трансплацентарный путь – от больной матери к ребенку,
- Гемотрансфузионный путь – при переливании крови,
- Заражение через контаминированный медицинский инструментарий.
Инфекция характеризуется высокой восприимчивостью. В наибольшей степени заражению малярией подвержены жители экваториальной и субэкваториальной зон. Малярия является основной причиной смерти маленьких детей, проживающих в эндемичных регионах.
регионы распространения малярии
Заболеваемость регистрируется обычно в осенне-летний период, а в жарких странах – в течение года. Это антропоноз: малярией болеют только люди.
Иммунитет после перенесенной инфекции нестойкий, типоспецифический.
Клиника
Малярия имеет острое начало и проявляется лихорадкой, ознобом, недомоганием, слабостью и головной болью. Температура тела повышается внезапно, больного трясет. В дальнейшем присоединяются диспепсический и болевой синдромы, которые проявляются болью в мышцах и суставах, тошнотой, рвотой, диареей, гепатоспленомегалией, судорогами.
Виды малярии
Для трехдневной малярии характерно приступообразное течение. Приступ длится 10-12 часов и условно подразделяется на 3 стадии: озноба, жара и апирексии.
проявления малярии
- В первую стадию больного знобит, его кожа бледнеет, конечности холодеют и синеют, развивается акроцианоз. Пульс становится частым, дыхание – поверхностным. Стадия озноба длится 2 часа, в течении которых температура тела постепенно повышается и в итоге достигает 40-41 градуса.
- Вторая стадия длится от 5-8 часов до суток. В это время самочувствие больных ухудшается: лицо становится красным, склеры инъецированными, слизистые оболочки сухими, язык обложенным. Развивается тахикардия, гипотония, одышка, возбуждение, рвота, возможны поносы.
- Приступ лихорадки заканчивается резким падением температуры тела, профузным потоотделением и улучшением состояния больного. Третья стадия длится от 2 до 5 часов и заканчивается глубоким сном.
В межприступный период температура тела нормализуется, больные испытывают усталость, разбитость, слабость. Селезенка и печень уплотняются, кожа и склеры становятся субиктеричными. В общем анализе крови обнаруживают эритропению, анемию, лейкопению, тромбоцитопению. На фоне приступов малярии страдают все системы организма: половая, выделительная, кроветворная.
Заболевание характеризуется длительным доброкачественным течением, приступы повторяются через день.
При четырехдневной малярии возбудитель длительное время сохраняется в организме человека. Приступы лихорадки повторяются через каждые 48 часов. Симптоматика патологии во многом схожа с таковой при трехдневной малярии. Клинические симптомы малярии обусловлены низким уровнем паразитемии. У больных печень и селезенка увеличиваются медленно, анемия развивается постепенно.
Тропическая малярия протекает намного тяжелее. Заболевание характеризуется менее выраженными ознобом и потливостью, но более длительными приступами лихорадки с неправильной лихорадочной кривой. Во время падения температуры тела вновь возникает познабливание, второй подъем и критический спад. На фоне выраженной интоксикации у больных появляются церебральные признаки – головная боль, спутанность сознания, судороги, бессонница, бред, малярийная кома, коллапс. Возможно развитие токсического гепатита, респираторной и почечной патологии с соответствующими симптомами. У детей малярия имеет все характерные черты: лихорадочные пароксизмы, особый характер лихорадки, гепатоспленомегалия.
Диагностика
Диагностика малярии основывается на характерной клинической картине и данных эпиданамнеза.
В общем анализе крови у больных малярией обнаруживают гипохромную анемию, лейкоцитоз, тромбоцитопению; в общем анализе мочи – гемоглобинурию, гематурию.
Быстрым, достоверным и надежным методом лабораторной диагностики малярии является ПЦР. Этот дорогостоящий метод не используют для скрининга, а только в качестве дополнения к основной диагностике.
Серодиагностика имеет вспомогательное значение. Поводят иммуноферментный анализ, в ходе которого определяют наличие специфических антител в крови больного.
Лечение
Всех больных с малярией госпитализируют в инфекционный стационар.
Этиотропное лечение малярии: «Хингамин», «Хинин», «Хлоридин», «Хлорохин», «Акрихин», сульфаниламиды, антибиотики – «Тетрациклин», «Доксициклин».
- «Хингамин» — широко применяемое противомалярийное лекарственное средство, вызывающее гибель плазмодиев. Таблетки назначают больным малярией и используют для профилактики инфекции. Принимать их следует после еды в течение 5 дней. В тяжелых случаях препарат вводят внутривенно капельно. Детям «Хингамин» назначают в виде внутримышечных инъекций двукратно с интервалом в 6 часов. Чтобы ускорить и усилить терапевтический эффект препарата, его назначают вместе с противовоспалительными и гормональными средствами.
- «Хлоридин» представляет собой лекарственное средство, оказывающее повреждающее воздействие на различные формы плазмодиев. Этот препарат является довольно эффективным, но действует медленнее «Хингамина». В тяжелых случаях их рекомендуют принимать одновременно.
- «Хинин» — быстродействующий противомалярийный препарат,оказывающий влияние на все штаммы плазмодиев. Препарат вводят внутривенно капельно. Это необходимо для создания высокой концентрации лекарства в сыворотки крови. Длительность лечения «Хинином» составляет 7-10 дней. Если внутривенное введение лекарства становится невозможным, его вводят внутримышечно или перорально. Лечение одним «Хинином» часто бывает недостаточным. В таких случаях его прием совмещают с приемом антибиотиков из группы тетрациклинов или других противомалярийных средств.
Кроме этиотропной терапии проводят симптоматическое и патогенетическое лечение, включающее дезинтоксикационные мероприятия, восстановление микроциркуляции, противоотечную терапию, борьбу с гипоксией.
Для лечения осложнений малярии используют глюкокортикостероиды – внутривенно «Преднизолон», «Дексаметазон». По показаниям переливают плазму или эритроцитарную массу.
Больным малярией следует укреплять иммунитет. В ежедневный рацион рекомендуют добавлять орехи, сухофрукты, апельсины, лимоны. Необходимо во время болезни исключить употребление «тяжелой» пищи, а отдавать предпочтение лучше супам, овощным салатам, кашам. Следует пить как можно больше воды. Она понижает температуру тела и выводит токсины из организма больного.
Лица, перенесшие малярию, находятся на диспансерном учете у врача-инфекциониста и в течение 2 лет проходят периодическое обследование на носительство плазмодиев.
Народные средства помогут ускорить процесс выздоровления:
- Чтобы понизить температуру, тело больного растирают водой с добавлением уксуса.
- В стакане с водой растворяют чайную ложку меда и щепотку корицы, тщательно перемешивают, кипятят, остужают и пьют. Это хорошее средство от малярии.
- Сухие листья базилика заливают кипяченой водой и настаивают три часа. Полученный настой процеживают и принимают дважды в день.
- Высушивают кору ивы, измельчают ее и заливают кипятком. Процеживают средство через марлю и принимают трижды в день до еды.
- Заваривают высушенную траву полыни и принимают настой несколько раз в день.
- Для укрепления иммунитета готовят средство из воды, сока лимона, цедры апельсина. Полезно пить натуральный сок граната, апельсина, абрикоса, грейпфрута.
Своевременная диагностика и специфическая терапия сокращают продолжительность болезни и предупреждают развитие тяжелых осложнений.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении и лечении больных малярией и носителей малярийного плазмодия, проведении эпидемиологического надзора за эндемическими регионами, уничтожении комаров и использовании средств от их укусов.
С помощью натуральных или синтетических репеллентов можно защитить себя от укусов комаров. Они бывают коллективными и индивидуальными и выпускаются в виде спрея, крема, геля, карандашей, свечей и спиралей.
Комары боятся запаха томатов, валерианы, табака, масла базилика, аниса, кедра и эвкалипта. Пару капель эфирного масла добавляют в растительное масло и наносят его на открытые участки тела.
Возбудитель малярии. Спорогония и шизогония
Возбудитель малярии. Спорогония и шизогония
Возбудители малярии относятся к царству Animalia, подцарству Protozoa, типу Apicomplexa, классу Sporozoea, подклассу Coccidia, отряду Eucoccidiida, подотряду Haemosporina, роду Plasmodium. У человека в естественных условиях малярию вызывают 4 вида плазмодиев: P. vivax (Grassi et Feletti, 1890) Labbe, 1899 — возбудитель Р. vivaх-малярии, или трехдневной малярии; P. malariae (Laveran, 1881) Grassi et Feletti, 1890 — возбудитель четырехдневной малярии; P. falciparum (Laverania falcipara) Welch, 1897 — возбудитель тропической, или P. falciparum малярии; P. ovale Stephens, 1922 — возбудитель Р. ovale-малярии (типа трехдневной), отличающиеся по ряду экологических и биоморфологических параметров и клинико-эпидемиологической характеристике вызываемых ими заболеваний В пределах видов известны географические варианту расы и штаммы плазмодиев. В экспериментальных условиях возможно заражение человека оонозными видами плазмодиев обезьян (P. knowlesi, P. cynomolgi и др.).
При окраске по Романовскому — Giemsa у малярийных паразитов дифференцируют характерные для каждого вида ядро рубиново-красного цвета, цитоплазму голубого цвета, вакуоль и на некоторых стадиях развития — продукт паразитарного метаболизма гемоглобина - пигмент естественного золотисто-бурого цвета, что наряду с изменениями морфологии пораженных эритроцитов используется для идентификации возбудителей.
Шизогония. В организме человека малярийные паразиты последовательно проходят фазы тканевой (экзоэритроцитарной) и эритроцитарной шизогонии.
Тканевая шизогония протекает в гепатоцитах, в которые спорозоиты проникают из крови путем связывания циркумспорозоитных белков 2-го региона в качестве лигандов с гепарин-сульфатпротеогликанами и липопротеинами низкой плотности клеточной мембраны, выполняющих роль рецептора для паразитов. В гепатоцитах спорозоиты последовательно трансформируются в трофозоиты и шизонты, в результате деления последних образуются десятки тысяч (до 50 000 у P. falciparum) тканевых мерозоитов.
Эритроцитарная шизогония происходит циклически в эритроцитах различного возраста (Р vivax в незрелых и молодых эритроцитах, P. malariae — в старых, а Р. falciparum — в эритроцитах любого возраста). Поступившие из печени тканевые мерозоиты взаимодействуют с хемокинами — рецепторными белками эритроцитарной мембраны, в частности, P. falciparum с гликофоринами A (Aikawa M., Iseki М. и др , 1990), ретикулоцитсвязывающие протеины P. vivax — с белками системы Duffy — Fy" и Fyb(Miller L.H. и др.,1976), и, вызывая инвагинацию оболочки эритроцитов с образованием паразитофорной вакуоли, инвазируют эритроциты.
В них бесполые стадии паразитов развиваются (в течение 48 ч —P. vivax и P. falciparum, 50 ч —P. ovale и 72 ч — P. malariae) от стадии юного (кольцевидного, или ring-form) трофозоита до стадии зрелого шизонта с образованием после его деления эритроцитарных мерозоитов (от 6-8 у P. malariae до 32-40 у Р falciparum). Новое поколение эритроцитарных мерозоитов, взаимодействуя с комплементарными клеточными рецепторами, инвазируют новые эритроциты, где проходят очередной цикл эритроцитарной шизогонии.
Часть мерозоитов после проникновения в эритроциты трансформируется в них в незрелые половые стадии — микро- (мужские) и макро-(женские) гаметоциты (гаметоцитогония). При микроскопии крови больных P. vivax-,P. ovale- и четырехдневной малярией зрелые гаметоциты обнаруживаются уже в первые дни болезни и исчезают вскоре после прекращения эритроцитарной шизогонии. Напротив, гаметоциты P. falciparum созревают в течение 10-12 дней и сохраняются в периферической крови в течение 4-8 нед после исчезновения бесполых эритроцитарных стадий паразита.
Существенной особеностью эритроцитарной шизогонии P. falciparum являются выраженная морфологическая деформация мембраны пораженных эритроцитов (с образованием «knobs» по Aikawa M., Rabbege J.R. и др.,1983) с утратой ими физиологической эластичности, а также склонность инвазированных эритроцитов к розеткообразованию и цитоадгезии с эндотелиальными клетками капилляров и посткапиллярных венул. Вследствие феноменов розеткообразования и цитоадгезии инфицированных эритроцитов и эндотелиоцитов основные этапы эритроцитарной шизогонии P. falciparum происходят в эритроцитах, фиксированных в микрососудистом кровеносном русле.
Поэтому при микроскопии периферической крови больных неосложненной P.falciparum-малярией обнаруживаются лишь юные (кольцевидные) трофозоиты, а затем и гаметоциты. Промежуточные формы бесполых стадий этих плазмодиев обычно обнаруживаются в периферической крови при злокачественном, осложненном течении P.falciparum-малярии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возбудитель малярии. Плазмодии — цикл развития, спорогония
Острый антропонозный трансмиссивный протозооноз. Возбудители малярии — одноклеточные животные (простейшие), относятся к классу спорозоа, подклассу кокцидиа, семейству плазмодий, роду плазмодиум. У человека известно 4 вида возбудителей малярии:
- • плазмодии вивакс (p. vivax) — возбудитель трехдневной малярии;
- • плазмодии малярии (p. malariae) — возбудитель четырехдневной малярии;
- • плазмодии фальсипарум (p. falciparum) — возбудитель тропической малярии;
- • плазмодии овале (p. ovale) — возбудитель особой формы трехдневной малярии.
Последний вид в естественных условиях встречается в Африке, Палестине, Южной Америке, на Филиппинах. В России существование овале не установлено. Человек в естественных условиях может заразиться через комаров возбудителем малярии обезьян.
2. Цикл развития малярийных возбудителей осуществляется со сменой хозяев:
• половое развитие (спорогония) протекает в организме окончательного хозяина — самки комара рода анофелес;
• бесполое развитие (шизогония) — в организме промежуточного хозяина — человека).
3. Спорогония — попавшие в желудок комара с кровью человека мужские и женские половые клетки плазмодиев (микро- и мак-рогаметоциты) превращаются в зрелые микро- и макрогаметы, которые после оплодотворения проходят ряд последовательных этаггов развития (от зиготы до спороцисты) инвазионных форм спорозоитов, накапливающихся в слюнных железах насекомого. Продолжительность спорогонии определяется видом плазмодиев и температурой окружающего воздуха. При оптимальной температуре воздуха (25 °С) спорогония продолжается 10 дней у плазмодиев вивакс, 12 дней — у фальсипарум и 16 дней -у малярие и овале. При температуре воздуха ниже 15 °С споро-зоиты не развиваются. Дальнейшее развитие спорозоиты получают в организме позвоночного хозяина, в который они проникают при кровососании комара.
4. В организме человека малярийные паразиты проходят бесполое размножение, или шизогонию:
— в тканевых клетках — тканевая шизогония;
— в эритроцитах — эритроцитарная шизогония.
Тело малярийного паразита состоит из цитоплазмы и ядра. Некоторые стадии паразитов содержат пигмент, который окраски не воспринимает, а имеет свой естественный цвет: темно-бурый, золотисто-желтый, коричневый, почти черный (разный у разных видов паразитов).
Заражение человека происходит в результате укуса зараженного комара рода анофелес. Со слюной такого комара в организм человека попадают спорозоиты. Тканевая шизогония протекает в клетках печени. Спорозоиты внедряются в них, округляются, растут, достигая в поперечнике 40—50 мкм и более. В них многократно делится ядро, а затем сегментируется цитоплазма. В результате образуются тканевые мерозоиты. Часть мерозоитов проникает в эритроциты и дает начало эритроцитарному циклу развития паразитов. Другие мерозоиты проникают вновь в клетки печени, в которых продолжается развитие тканевых форм. Стадии паразитов, развивающиеся в клетках печени, называют тканевыми, или экзоэритроцитарными, формами. Различают также формы преэритроцитарные, развитие которых в тканевых клетках проходит параллельно развитию эритроци-тарных форм. Минимальная продолжительность экзоэритрици-тарной шизогонии составляет 8 суток у пл. вивакс, 6 суток у пл. факсипарум, 9 суток у пл. овале и 19—16 суток у пл. малярие. Вследствие политипичности спорозоитов пл. вивакс и пл. овале часть из них (до 8—13 мес после инокуляции) обеспечивает развитие болезни после продолжительной инкубации или возникновение истинных или отдаленных рецидивов болезни. Эритроцитарная шизогония пл. вивакс, пл. малярии и овале протекает в периферической крови. Возбудитель пл. фальсипарум в периферической крови обычно встречаются только ши-зонты, кольца.
Остальные стадии шизогонии вплоть до разделения паразита на мерозоиты и развития половых форм (гамоитов) протекают во внутренних органах. Только в случаях тяжелой коматозной малярии в периферической крови могут наблюдаться и другие стадии цикла шизогонии.
У некоторых штаммов пл. фальсипарум все стадии шизогонии можно обнаружить в периферической крови у значительной части больных и при относительно легком течении болезни.
5. Размножение паразитов в эритроцитах протекает в виде регулярно сменяющихся циклов. От проникновения мерозоита в эритроцит до завершения развития паразита, заканчивающегося образованием новых мерозоитов, у пл. вивакс, пл. фальси-парум и пл. овале проходит 48 ч, у пл. малярие — 72 ч. Часть мерозоитов, проникающих в эритроциты, превращаются в мужские и женские половые клетки — гамонты (мужские — микрогамонты, женские — макрогамонты).
Женские гамонты достигают стадии полной зрелости — стадии гаметы в крови человека, мужские гаметы дозревают в организме переносчика. По завершении процесса созревания в желудке комара наблюдается процесс выбрасывания мужским гаме-тоцитом 4—8 мужских гамет, которые после отшнуровывания активно двигаются в содержимом желудка, способны проникать в женскую гамету и ее оплодотворять (половой процесс). При пл. фальсипарум гаметоциты сначала принимают округлую форму и лишь затем образуются микрогаметы.
Оплодотворенные женские гаметы (зиготы) проникают сквозь эпителий средней кишки (желудка) комара и под наружной ее оболочкой образуют ооцисты. Ооцисты растут, в них формируется большое число спорозоитов — одноядерных веретеновид-ных образований (длина 11-15 мкм, ширина 1—1,5 мкм).
Цисты разрываются, и из них выходят спорозоиты, которые, распространяясь с гемолимфой по тканям комара, попадают в его слюнные железы, после чего комар становится способным передавать малярию человеку. Заражение малярией может наступит не только через укус комара, но при переливании крови от донора, у которого в крови имеются паразиты, даже в весьма малом количестве.
Лабораторная диагностика малярии
- 1. Обнаружение плазмодиев в толстой капле и мазке крови
- 2. Морфология малярийных паразитов в мазке и толстой капле
- 3. Ошибки диагностики
- 4. Исследование комаров на зараженность малярийными паразитами
1. Паразитологический диагноз малярии основан на обнаружении паразитов в окрашенных препаратах (толстая капля и мазок) крови. Паразиты могут присутствовать в крови не только во время лихорадочных приступов и промежутков между приступами, следующими один за другим, но и в течение длительных периодов, на протяжении которых не наблюдается повышения температуры.
Наличие паразитов в крови при отсутствии лихорадочных приступов называется паразитоносительством. Такие люди заразны для комаров. При массовых обследованиях следует брать кровь вне зависимости от наличия приступов. Техника приготовления и окраски мазка — мазок готовят как обычно. После того как мазок высохнет, его фиксируют в 96%-ном этиловом спирте 15 мин или в метиловом спирте в течение 3 мин. Высушенные после фиксации мазки окрашивают краской Романовского, разведенной дистиллированной водой, ркрашивают в течение 30—50 мин, в зависимости от качества краски. После окрашивания препарат споласкивают водой и высушивают на воздухе.
Техника приготовления и окраски толстой капли. На стекле приготовляют мазок, а потом на еще влажный мазок дают упасть капле крови. Капля равномерно растекается, образуя круг. После того как капля высохнет, на мазке простым карандашом делают соответствующую отметку. Препарат без фиксации окрашивают. Затем осторожно (чтобы не смыть каплю) препарат споласкивают водопроводной водой и высушивают. Мазки и толстые капли микроскопируют имммерсионной системой. 2. Морфология малярийных паразитов в мазке крови. Мерозоит, внедрившись в эритроцит, превращается в молодой шизонт, имеющий вид кольца. Затем паразит, увеличиваясь, принимает амебовидную форму, при этом сохраняется просвет (вакуоль) между ядром паразита и основной частью его цитоплазмы. В цитоплазме паразита появляются зерна пигмента. Амебовидный шизонт заполняет значительную часть эритроцита, затем начинает округляться, вакуоль исчезает (стадия подготовки к делению), пигмент начинает собираться в отдельные пучки. Для плазмодия малярии шизонты — лентовидные формы. Ядро паразита начинает делиться, а затем цитоплазма паразита делится так, что к каждому дочернему ядру прилегает отдельный комочек цитоплазмы (меруляция). В результате получается кучка мерозоитов — морула. Пигмент на стадии морулы собран в одну компактную кучу.
У пл. фальсипарум скучивание пигмента наступает еще до полного формирования морулы. Мерозоиты расходятся, попадают в плазму крови, часть из них погибает, часть внедряется в новые эритроциты.
Гамонты. Форма гамонтов у всех малярийных паразитов, за исключением тропической малярии, круглая или слегка овальная. При тропической малярии плазмодий имеет вытянутые гамонты с закругленными концами. Мужские и женские гамонты различаются между собой по величине и структуре ядра (интенсивности окраски цитоплазмы). Женские гамонты — ядро небольшое, компактное; цитоплазма красится в интенсивный голубой цвет. Мужские гамонты — ядро большое, цитоплазма красится бледно, часто зона вокруг ядра принимает фиолетовый оттенок.
Морфология малярийных паразитов в толстой капле. В толстой капле, поскольку ее окрашивают в нефиксированном виде, эритроциты выщелачиваются, а малярийные паразиты претерпевают значительную деформацию. При четырехдневной и тропической малярии пораженные эритроциты в толстой капле выщелачиваются полностью, так же как и нормальные. При трехдневной малярии в толстой капле строма эритроцитов сохраняется и диагностика малярийного паразита по толстой капле облегчается. Кольца в толстой капле обычно смяты, вытянуты в виде восклицательного знака, иногда разорваны в виде запятой. Амебовидные шизонты часто бывают уплотненными, лентовидные шизонты четырехдневной малярии в толстой капле округляются и неотличимы от амебовидных шизонтов. Морулы распознаются в толстой капле легко. Цитоплазма паразитов в результате воздействия химиотерапев-тических препаратов окрашивается слабее, приобретает стекловидный оттенок, становится вакуолизированной, распадается на отдельные комочки, ядро становится рыхлым или, наоборот, более компактным. Иногда пигмент собирается в кучки, выталкивает из паразита. В толстых каплях распознавание таких подвергшихся деформации паразитов становится более трудным, а иногда и невозможным.
Серологическая диагностика малярии включает иммунофер-ментную агглютинацию, реакцию непрямой гемагглютинации и др., которые имеют наибольшее значение в неэндемичных районах.
3. В мазках крови и толстых каплях малярийные паразиты могут быть приняты за мерозоит, скопление бляшек может симулировать морулу. В препаратах, окрашенных по Романовскому, бляшки отличаются от мерозоитов по следующим признакам: мерозоит состоит из красного ядра и голубой цитоплазмы. Фон бляшки в мазке иногда окрашивается в бледно-голубой цвет, однако ее зернистость принимает красный цвет более светлого оттенка, чем у ядер мерозоитов.
В препаратах могут быть обнаружены также посторонние микроорганизмы, по форме напоминающие малярийных паразитов: грибки, одноклеточные водоросли, свободноживущие простейшие. Некоторые одноклеточные формы с компактным ядром в центре, окрашивающимся по Романовскому в ярко-красный цвет, симулируют гамонты тропической малярии. Их легко от-, лйчить по отсутствию пигмента. Свободноживущие простейшие с одним или несколькими жгутами могут быть приняты за стадию образования мужских гамет малярийного паразита.
4. Комаров вскрывают и определяют наличие ооцист на желудке и спорозоитов в слюнных железах. Ооцисты видны в нативных препаратах.
Незрелые ооцисты выглядят в таких препаратах как круглые гомогенные образования с пигментом, состоящим из нескольких глыбок.
В зрелых ооцистах видны хорошо сформировавшиеся споро-зоиты, тесно прилегающие друг к другу. Ряды спорозоитов в виде частокола располагаются по отношению друг к другу под разными углами, в результате чего ооциста приобретает мозаичный вид, при надавливании покровного стекла из ооцист выходят спорозоиты.
В слюнных железах спорозоиты расположены рядами перпендикулярно к протоку слюнных желез, а также в виде конгломератов. В секрете слюнных желез спорозоиты попадают в окружающую жидкость, в которой хорошо заметны вследствие их подвижности.
Малярия
Инфекционная болезнь, вызываемая малярийными плазмодиями; характеризуется периодическими приступами лихорадки, увеличением печени и селезенки, анемией, рецидивирующим течением. Распространение малярии ограничено ареалом переносчиков – комаров рода Anopheles и температурой окружающей среды, обеспечивающей завершение развития возбудителя в организме комара, т. е. 64° северной и 33° южной широты; заболевание распространено в странах Африки, Юго-Восточной Азии и Южной Америки. В России регистрируются главным образом завозные случаи.
Возбудители малярии – простейшие рода плазмодиев. У человека паразитируют плазмодии 4 видов: Plasmodium vivax, P. ovale, P. malariae, P. falciparum. Наиболее широко распространен P. vivax, так как он способен развиваться в переносчике при более низкой температуре, чем плазмодии других видов. Жизненный цикл возбудителей малярии включает двух хозяев: человека и комара. В организме комара-переносчика плазмодии проходят половое развитие (половой процесс и спорогонию), в организме человека – бесполое развитие (шизогонию). Комар, питаясь кровью больного малярией (или паразитоноснтеля), заглатывает плазмодии. В желудке насекомого бесполые стадии паразитов перевариваются, а половые гаметоциты оплодотворяются и претерпевают ряд превращений, в результате чего появляются спорозоиты, скапливающиеся в слюнных железах комара-переносчика. При последующем питании на человеке комар со слюной вводит спорозоитов в его организм, где происходит процесс шизогонии. Кровью и лимфой спорозоиты заносятся в печень человека, и в ее клетках – гепатоцитах осуществляется тканевая (экзоэритроцитарная) шизогония, вследствие чего развиваются экзоэритроцитарные трофозоиты, а затем шизонты. Шизонты быстро растут, ядра их многократно делятся и в результате образуется от 10 000 до 40 000 мерозоитов, которые выходят из гепатоцитов, прикрепляются к эритроциту и внедряются в него. Продолжительность тканевой шизогонии у P. falciparum – 6 – 8 суток, у P. Vivax – 8 – 10 суток, у P. ovale – 9 – 10 суток и у P. malariae – 15 – 20 суток.
Источником возбудителей является больной человек или паразитоноснтель, в крови которого имеются гаметоциты. Переносчики возбудителя – самки комара рода Anopheles. Возможно внутриутробное заражение плода через плаценту или в процессе родов, а также заражение при переливании крови, полученной от паразитоносителей.
Клиническая картина болезни в значительной степени обусловлена видом возбудителя, поэтому разлгмают четыре формы малярии: трехдневную, вызываемую P. vivax; овале-малярию, возбудителем которой является P. ovale; четырехдневную, обусловленную P. malariae; тропическую, возбудитель – P. falciparum. Однако ряд клишмеских проявлений болезни свойствен всем формам. Длительность инкубационного периода зависит от вида возбудителя. При тропической малярии он составляет 6 – 16 дней, при трехдневной с коротким инкубационным периодом – 7 – 21 день (при длинной инкубации – 8 – 14 мес), при овале-малярии – 7 – 20 дней (в ряде случаев 8 – 14 мес), четырехдневной – 14 – 42 дня. В начале болезни может быть период продромы, проявляющийся недомоганием, сонливостью, головной болью, ломотой в теле, ремиттирующей лихорадкой. Через 3 – 4 дня возникает приступ малярии, в течение которого выделяют три периода – озноб, жар, обильное потоотделение.
Первый период может быть выражен в различной степени: от легкого познабливания до потрясающего озноба. Лицо и конечности становятся холодными, синюшными. Пульс учащен, дыхание поверхностное. Продолжительность озноба от 30 – 60 мин до 2 – 3 ч. В период жара, продолжающегося от нескольких часов до 1 сут и больше в зависимости от вида возбудителя, общее состояние больных ухудшается. Температура достигает высоких цифр (40 – 41 °C), лицо краснеет, появляются одышка, возбуждение, нередко рвота. Головная боль усиливается. Иногда возникает бред, спутанность сознания, коллапс. Возможны поносы. Окончание приступа характеризуется снижением температуры до нормальных или субнормальных цифр и усиленным потоотделением (третий период), продолжающимся 2 – 5 ч. Затем наступает глубокий сон. В целом приступ обычно длится 6 -10 ч. В последующем в течение различного времени, в зависимости от вида возбудителя (например, один день, два дня), сохраняется нормальная температура, но больной испытывает слабость, усугубляющуюся после каждого очередного приступа. Через 3 – 4 приступа увеличиваются печень и селезенка. Одновременно развивается анемия, кожа больного приобретает бледно-желтоватый или землистый оттенок. Без лечения число приступов может доходить до 10 – 12 и более, затем они спонтанно прекращаются. Однако полного выздоровления не наступает. По прошествии нескольких недель наступает период ранних рецидивов, которые по клиническим признакам мало отличаются от первичных острых проявлений малярии. По прекращении ранних рецидивов при трехдневной малярии и овале-малярии через 8 – 10 мес (и позже), обычно весной следующего за заражением года, могут развиться поздние рецидивы. Они протекают легче первичной болезни. У лиц, принимавших в недостаточном количестве противомалярийные средства с профилактической целью, клиническая картина болезни может быть атипичной, инкубационный период может продолжаться несколько месяцев или даже лет.
Трехдневная малярия обычно протекает доброкачественно. Приступ начинается днем с внезапного подъема температуры и озноба. Приступы возникают через один день. Возможны и ежедневные приступы.
Овале-малярия сходна с трехдневной, вызванной P. vivax, но протекает легче. Приступы возникают чаще в вечерние часы.
Четырехдневная малярия, как правило, не имеет продромального периода. Болезнь начинается сразу с приступов, возникающих через 2 дня на третий или продолжается два дня подряд с одним безлихорадочным днем. Ознобы выраженыслабо.
Тропическая малярия характеризуется наиболее тяжелым течением, чаще начинается с продромальных явлений: за 2–3 дня до приступа могут появиться головная боль, артралгии, миалгии, боль в пояснице, тошнота, рвота, понос. В течение нескольких дней лихорадка может иметь постоянный или неправильный характер. У жителей эндемичных районов при тропической малярии температура чаще носит перемежающийся характер. В отличие от других форм малярии при этой форме озноб менее выражен, а лихорадочный период более продолжительный – 12 – 24 и даже 36 ч. Периоды нормальной температуры короткие, потоотделение нерезкое. Уже в первые дни болезни при пальпации определяется болезненность в левом подреберье, селезенка становится доступной для пальпации через 4 – 6 дней болезни. Печень увеличивается с первых дней болезни. Нередко развивается желтуха, появляются тошнота, рвота, боль в животе, понос.
Осложнения наиболее часто наблюдаются при тропической малярии; они развиваются у неиммунных лиц и в большинстве случаев связаны с высокой паразитемией (более 100 тыс в 1 мкл крови). К ним относятся церебральная форма болезни (малярийная кома), инфекционно-токсический шок, острая почечная недостаточность, отек легких, гемоглобинурийная лихорадка.
Диагноз устанавливают на основании клинической картины (появление характерных малярийных приступов) и данных эпидемиологического анамнеза (например, пребывание в местности, неблагополучной по малярии в последние 2 года). При тропической малярии нередко трудно выявить цикличность течения, поэтому заподозрить ее следует во всех случаях заболеваний, сопровождающихся лихорадкой, при наличии соответствующего эпидемиологического анамнеза. Решающую роль в диагностике в этом случае играет обнаружение возбудителя. Исследованию подлежат мазок и толстая капля крови. В последней паразитов обнаружить легче вследствие более высокой их концентрации; в мазке определяется вид возбудителя. Забор крови производится как во время приступа, так и в межприступный период. Однократный отрицательный результат исследования не исключает малярии, необходимы повторные исследования. Подспорьем в диагностике может служить обнаружение анемии, являющейся одним из характерных признаков малярии.
Лечение проводится в стационаре. Больных госпитализируют в палаты, защищенные от комаров. Для ликвидации приступов малярии назначают гематошизотропные препараты, которые губительно действуют на бесполые эритроцитарные стадии плазмодия. К ним относятся хлорохин дифосфат и его аналоги из группы 4-аминохинолинов (хингамин, делагил, резохин и др.), а также плаквенил, хинин, бигумаль, хлоридин, мефлохин. Чаще применяют хлорохин (делагил). Указанные средства обеспечивают радикальное излечение только тропической и четырехдневной малярии. После ликвидации приступов трехдневной и овале-малярии необходимо провести противорецидивное лечение примахином и хиноцидом.
Прогноз при своевременном лечении благоприятный. При осложненных формах тропической малярии наблюдаются летальные исходы, особенно часто у детей и беременных.
Профилактика направлена на раннее выявление и радикальное лечение больных и паразитоносителей, а также на борьбу с комарами – переносчиками возбудителя малярии. Для раннего выявления больных и паразитоносителей обязательно исследование крови у всех лихорадящих больных, прибывших из неблагоприятных по малярии местностей. В этих местностях необходимо пользоваться репеллентами, которые наносят на открытые части тела, предохранять жилища от комаров с помощью защитных сеток на окнах и дверях, применять защитные пологи над постелями. Большое значение в борьбе с комарами имеет ликвидация мест их выплода, благоустройство хозяйственно-полезных водоемов.
Лицам, выезжающим в эндемичные по малярии районы, проводят личную химиопрофилактику. За неделю до выезда в очаг малярии дают делагил (или хингамин) по 0,25 г 2 раза. Затем препарат принимают в той же дозе в течение всего времени пребывания в очаге и 4–6 нед после возвращения 1 раз в неделю.
Переболевшие малярией в течение 2 лет находятся под диспансерным наблюдением, которое включает клиническое наблюдение и обследование на носительство плазмодиев.
Читайте также:
