Врожденная мышечная кривошея: атлас фотографий
Добавил пользователь Валентин П. Обновлено: 22.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Определение
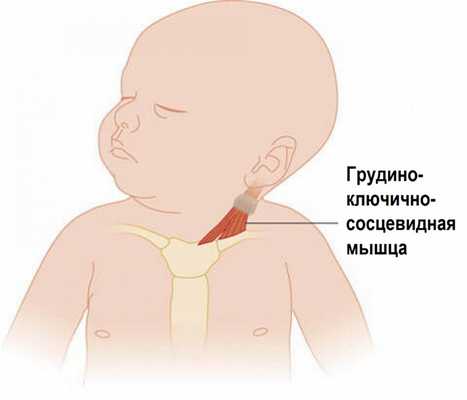
Кривошея – это врожденная или приобретенная деформация шеи, для которой характерно неправильное положение головы (наклон вбок и поворот). По частоте занимает третье место среди врожденных заболеваний опорно-двигательного аппарата после врожденной косолапости и врожденного вывиха бедра. Причем в большинстве случаев повреждение наступает во время родов, особенно при ягодичном предлежании плода (50-80%). Нередко кривошея сочетается с переломом ключицы, парезом плечевого сплетения на той же стороне, травмой шейного отдела позвоночника. Заболевание чаще всего возникает из-за патологических изменений в грудино-ключично-сосцевидной мышце. Функция этой мышцы – наклонять и вращать голову. При сокращение одной из этих мышц лицо поворачивается в одну сторону, а голова отклоняется в противоположную. Если сокращены обе мышцы, голова немного выдвигается вперед и запрокидывается назад.
Классификация заболевания
В зависимости от этиологии (причины возникновения) выделяют следующие виды кривошеи:
- кривошея, вызванная изменениями в грудино-ключично-сосцевидной мышце, реже – в трапециевидной мышце или мышце, поднимающей лопатку;
- костные формы кривошеи, к которым относятся врожденные аномалии (пороки развития) позвоночника - добавочный позвонок, клиновидный позвонок, аномалии развития первого шейного позвонка (атланта);
- приобретенные формы кривошеи, которые могут быть как следствием родовой травмы, так и обширных повреждений мягких тканей шеи, а также хронических воспалительных процессов, в которые вовлечена грудино-ключично-сосцевидная мышца.
- миогенная, или мышечная форма;
- спастическая кривошея (цервикальная дистония) – развивается из-за нарушения передачи нервных импульсов, приводящего к гипертонусу одной или нескольких мышц шейного отдела позвоночника, может манифестировать в любом возрасте, но чаще встречается у взрослых в возрасте 20-40 лет;
Развитие данного вида кривошеи у клинически здоровых детей свидетельствует о некорректном уходе за ребенком, включающем постоянное укладывание младенца на одну сторону, расположение игрушек с одной сторону кроватки ребенка и т.д.
На сегодняшний день этиология мышечной кривошеи окончательно не установлена. Существует несколько теорий возникновения этого заболевания.
Травматическая теория. Мышечная кривошея возникает в результате повреждения грудино-ключично-сосцевидной мышцы в момент родов, а образовавшаяся гематома (скопление крови в тканях) и последующее рубцевание (замещение соединительной тканью) приводят к укорочению и нарушению трофики (питания) травмированной мышцы.
Теория ишемического некроза мышцы утверждает, что гибель мышечных клеток происходит из-за их недостаточного кровоснабжения. Давление плечика плода на верхнюю часть шеи может привести к сдавлению грудино-ключично-сосцевидной мышцы и нарушению ее полноценного кровоснабжения.
Воспалительная теория мышечной кривошеи, или теория инфекционного миозита. Хронический миозит (воспаление мышцы) развивается в результате проникновения в грудино-ключично-сосцевидную мышцу плода микробов, что в дальнейшем приводит к развитию указанной деформации.
Причина костной формы кривошеи гораздо очевиднее - аномалии развития шейного отдела позвоночника.
Заболевания центральной нервной системы, повреждения кожи, гнойное воспаление мягких тканей и лимфатических узлов, расположенных в области шеи, нарушения слуха и зрения могут быть причиной возникновения других форм кривошеи.
Симптомы кривошеи
Независимо от причины заболевания клиническая картина при кривошее всегда однотипная.
Обращает на себя внимание наклонное положение головы, возможно ограничение объема движений в шейном отделе позвоночника. При прогрессировании заболевания, становясь старше, пациент может жаловаться на головную боль и головокружение. Наблюдается асимметрия шеи, наклон и поворот головы, более высокое стояние лопатки. Отсутствие лечения со временем может привести к асимметрии лица и черепа.
Нужно отметить, что у многих детей с мышечной и костной кривошеей выявляются и другие патологии развития - врожденный вывих бедра, аномалии развития стоп, кистей, глаз.
Спастическая кривошея у взрослых может иметь острое и подострое течение. В большинстве случаев заболевание начинается с боли в шее и затрудненных движений в шейном отделе, вызванных гипертонусом мышц. Затем развивается неестественное положение головы, и ее повороты за счет мышц шеи становятся невозможными. На следующем этапе присоединяется еще один симптомом болезни - непроизвольные движения головой (со стороны кажется, что человек все время кивает).
Диагностика кривошеи
В большинстве случаев диагноз «кривошея» устанавливается на основании жалоб и по результатам физикального обследования.
При врожденной мышечной кривошее поражение почти всегда одностороннее; справа или слева в нижней части шеи по передней ее поверхности врач обнаруживает утолщение плотной консистенции размером 1-3 см. Кожа над пораженной мышцей не изменена.
Одновременно становится заметным наклон головы в сторону измененной мышцы и поворот лица в противоположную сторону, ограничение объема движений в шейном отделе позвоночника. При отсутствии лечения развиваются и постепенно прогрессируют вторичные деформации черепа, позвоночника, надплечий. В тяжелых случаях может развиваться сколиоз - боковое искривление в шейном и в верхне-грудном отделе позвоночника.
При костной форме кривошеи грудино-ключично-сосцевидные мышцы не изменены.
Помимо оценки шейного отдела позвоночника, структуры, эластических свойств пораженной мышцы УЗИ позволяет оценить состояние сосудов и исследовать кровоток на пораженном участке.
Рентгенография шейного отдела позвоночника используется для исключения костной формы заболевания.
К каким врачам обращаться
Обследованием и лечением ребенка с кривошеей занимаются детские травматологи-ортопеды и неврологи. По показаниям пациента консультируют врачи лечебной физкультуры, физиотерапевты.
Терапией спастической кривошеи у взрослых занимаются неврологи, при необходимости требуется консультация хирурга.
Лечение кривошеи
При лечении врожденной мышечной кривошеи могут применяться консервативные и хирургические методы. Консервативное лечение включает лечебную физкультуру (ЛФК), массаж, физиотерапевтические процедуры, использование ортеза.
Использование воротника Шанца - ортопедического приспособления для фиксации шейного отдела позвоночника - позволяет удерживать голову в вертикальном положении.
Выполнение массажа и физиотерапии приводит к улучшению кровоснабжения пораженной мышцы, рассасыванию рубцовой ткани. В ряде случаев применяют инъекции ботулотоксина для расслабления напряженных мышц.
Чтобы добиться максимального восстановления функции мышцы терапию необходимо начинать с рождения. При эффективном лечении уплотнение уменьшается в размерах и через 2-12 месяцев может полностью пройти. Мышца приобретает нормальную эластичность и толщину, явления кривошеи исчезают. Но даже после полноценного комплекса консервативного лечения кривошея нередко не излечивается в полной мере - мышца может становиться менее растяжимой и эластичной, отстает в росте от мышцы противоположной стороны. Проявления могут возобновляться в старшем возрасте, что в дальнейшем требует хирургической коррекции. Как правило, консервативные методы лечения исчерпывают свои возможности в возрасте 1-2 лет. Операции, в том числе эндоскопические проводят детям старше 2 лет.
Показаниями для операции являются поздняя диагностика кривошеи, ограничение подвижности шеи и, как следствие, асимметрия лица и черепа, функциональный сколиоз (боковое искривление) шейного и грудного отделов позвоночника с асимметрией лопаток и надплечий.
Следует отметить, что решающим фактором для решения вопроса об оперативном лечении является прогрессирование деформации, а не возраст пациента.
При аномалиях развития позвоночника проводится консервативное лечение, которое заключается в иммобилизации на период сна воротником Шанца с наклоном головы в противоположную сторону, проведении массажа и физиотерапии - электростимуляции мышц шеи противоположной стороны. При некоторых формах этого заболевания возможности лечения исчерпываются консервативными методиками. При других формах, например, при аномалиях развития первого шейного позвонка возможно проведение операции.
Для терапии спастической кривошеи у взрослых сначала применяют медикаментозное лечение, которое включает прием миорелаксантов, холинолитиков, препаратов, препятствующих тремору, инъекции ботулотоксина в спазмированную мышцу.
В случаях, когда консервативное лечение не дает результатов, применяют хирургические методы – селективную денервацию или глубокую стимуляцию мозга.
Профилактика кривошеи
Профилактика патологии определяется его формой и зависит от причин возникновения.
Ежедневный массаж в сочетании с лечебной гимнастикой обеспечивают удлинение волокон грудино-ключично-сосцевидной мышцы, что позволяет снизить риск ее повреждения во время активного роста ребенка.
Своевременная эффективная терапия гнойных воспалительных заболеваний мягких тканей, лимфоузлов шеи позволят избежать развития дермодесмогенной формы кривошеи.
Рациональный уход за ребенком предотвращает возникновение позиционной кривошеи.
Взрослым со спастической кривошее рекомендуется пользоваться ортопедической подушкой, избегать действий, провоцирующих развитие спазма с одной стороны тела, научиться расслаблять мышцы, находящиеся в состоянии гипертонуса.
Врожденная мышечная кривошея
Врожденная мышечная кривошея – это нарушение положения головы в результате недоразвития или поражения шейных мышц. Начинает проявляться с 2-3-й недели жизни ребенка нарастающим утолщением кивательной мышцы. При односторонней кривошее голова наклоняется в больную сторону и немного разворачивается в здоровую сторону лицом. При двухсторонней кривошее (встречается реже) голова отклоняется назад. Лечение врожденной мышечной кривошеи проводит ортопед. Из консервативных методик активно применяется массаж, ЛФК, физиолечение, по показаниям - ношение воротника Шанца. Хирургическое лечение состоит в удлинении грудино-ключично-сосцевидной мышцы на стороне поражения.
МКБ-10
Общие сведения
Врожденная мышечная кривошея – одна из разновидностей кривошеи, группы состояний, характеризующихся изменением нормального положения головы. При кривошее голова наклоняется в больную сторону и немного разворачивается в здоровую сторону лицом. При двухсторонней кривошее (встречается реже) голова больного отклоняется назад. Врожденная мышечная кривошея является третьей по распространенности врожденной патологией, составляет 5-12% от общего числа пороков развития, чаще встречается у девочек.
Причины
Врожденная мышечная кривошея возникает вследствие укорочения кивательной мышцы на стороне поражения. Изменение длины мышцы может быть обусловлено ее недоразвитием, родовой травмой и некоторыми другими факторами. Укорочение кивательной мышцы вызывает не только изменение положения головы. У ребенка, страдающего врожденной мышечной кривошеей, развиваются изменения черепа, ключиц и позвоночника. Основные причины врожденной мышечной кривошеи:
- недоразвитие кивательной мышцы;
- разрыв волокон мышцы, обусловленный родовой травмой;
- хроническое воспаление мышцы;
- недостаточное кровоснабжение мышцы.
Кроме того, врожденная мышечная кривошея может развиваться в результате длительного наклонного положения плода, при котором создаются благоприятные условия для укорочения кивательной мышцы.
Симптомы кривошеи
Головка ребенка с врожденной мышечной кривошеей наклонена в пораженную сторону и немного вперед, лицо умеренно или незначительно развернуто в здоровую сторону. Надплечье на стороне поражения поднято, наблюдается асимметрия черепа и лица. При осмотре сзади выявляется шейный сколиоз, асимметрия шеи и головы.
Как правило, врожденная мышечная кривошея незаметна в первые десять дней жизни ребенка. На 15-20 день появляется утолщение и уплотнение в средней или средненижней части кивательной мышцы. Изменения постепенно нарастают. Вместе с прогрессированием изменений становятся все более выраженными проявления врожденной мышечной кривошеи.
У некоторых пациентов в возрасте от 2 месяцев до 1 года уплотнение и утолщение кивательной мышцы исчезает самостоятельно, и мышца снова становится эластичной. У других больных патология продолжает прогрессировать, эластичность мышцы уменьшается, мышца уплотняется, истончается и отстает в росте по сравнению с мышцей на противоположной стороне.
Патологические изменения в мышце становятся причиной нарушения местных обменных процессов, а обменные нарушения, в свою очередь, вызывают дальнейшее усугубление кривошеи. Образуется своеобразный замкнутый порочный круг, и к 3-6 годам жизни ребенка деформация шеи становится еще более выраженной.
Диагностика
Диагноз врожденная мышечная кривошея выставляется на основании результатов внешнего осмотра. Для оценки изменений со стороны позвоночника проводят рентгенографию. В некоторых случаях может потребоваться МРТ позвоночника. Все изменения вторичны, развиваются, потому что организм ребенка пытается приспособиться к патологическому положению шеи, и исчезают после излечения.
Лечение врожденной кривошеи
Лечение осуществляется детским ортопедом. В процессе лечения могут использоваться консервативные и оперативные методики. Выбор метода лечения зависит от возраста ребенка, состояния кивательной мышцы и степени деформации шеи. Раннее начало лечения врожденной мышечной кривошеи позволяет полностью устранить патологию, не прибегая к операции. При отсутствии лечения у ребенка с врожденной мышечной кривошеей постепенно формируется асимметрия черепа, и с возрастом лечение становится менее эффективным.
Консервативную терапию врожденной мышечной кривошеи начинают в роддоме. Ребенка укладывают специальным образом (на здоровый бок), кормят так, чтобы он старался поворачивать головку в пораженную сторону, назначают массаж кивательных мышц.
Лечение продолжается и после выписки из роддома. Малышу назначают специальную лечебную гимнастику, проводят массаж. Пораженную мышцу прогревают лампой «Соллюкс» или грелкой. После того, как ребенку исполнится 1,5-2 месяца к списку лечебных мероприятий добавляется электрофорез с йодистым калием. Некоторым детям показано ношение специального чепчика или воротника Шанца.
Большое значение имеет правильный уход за ребенком. Малыша нельзя раньше положенного срока держать вертикально. При укладывании в кровать ребенка необходимо удерживать головку в правильном положении (используются различные повязки, специальные чепчика, мешочки с песком и т. д.). При своевременном начале комплексного лечения в большинстве случаев удается добиться полного устранения кривошеи до того, как ребенку исполнится 5-6 месяцев.
Показанием к оперативному лечению в травматологии и ортопедии считается сохранение выраженной кривошеи у ребенка в возрасте старше 2 лет. Операцию лучше проводить после того, как пациенту исполнится 3 года. Хирургическое лечение заключается в удлинении грудино-ключично-сосцевидной мышцы на стороне поражения. В послеоперационном периоде больному накладывают гипсовую повязку на срок до 1,5 мес. В течение полугода после операции пациенту показано ношение специального головодержателя, физиопроцедуры и лечебная физкультура.
3. Современное состояние вопроса диагностики и лечения врожденной мышечной кривошеи/ Семенов С.В., Шарпарь В.Д., Неганов О.А., Каменских М.С., Исленьтев А.В., Егоров В.А./ Гений ортопедии - 2013 - №3
Кривошея у ребенка
Кривошея у ребенка – вынужденное наклонное положение головы, обусловленное аномалиями развития грудино-ключично-сосцевидной мышцы или шейного отдела позвоночника, либо родовыми травмами у детей. Кривошея у ребенка клинически характеризуется наклоном головы к плечу и разворотом лица в противоположную сторону, асимметрией лица, ограничением поворотов головы, вторичными изменениями (нарушением походки, сколиозом, косоглазием, головными болями и т. д.). С целью диагностики кривошеи ребенку проводятся консультации ортопеда и невролога, УЗИ мышц шеи, рентгенография шейного отдела позвоночника. Лечение кривошеи у ребенка может включать консервативное (массаж, физиотерапию, ЛФК, иммобилизацию, фармакотерапию) или хирургическое лечение.
Кривошея у ребенка – патологическая фиксация наклонного положения головы вследствие врожденного или рано приобретенного изменения мягких тканей или позвонков шеи. Кривошея – третья по частоте патология опорно-двигательного аппарата у новорожденных, после врожденного вывиха тазобедренного сустава и косолапости.
В детской ортопедии кривошея встречается у 0,3-2% (по некоторым данным - до 16%) новорожденных; в большей степени данная патология распространена среди девочек; несколько чаще кривошея развивается справа. Кривошея может сопровождаться деформацией скелета, нарушением зрения и слуха, отставанием психомоторного развития, поэтому с первых дней жизни ребенка требует пристального внимания со стороны детских специалистов.
Классификация и причины кривошеи у ребенка
По времени появления различают врожденную и приобретенную кривошею у детей. Врожденная кривошея у ребенка имеется на момент рождения. Чаще всего в анамнезе у матерей выявляется:
- Патологическое течение беременности (тяжелые формы токсикоза, угроза выкидыша, маловодие), травмирование плода, многоплодие, аномалии положения плода (обвитие шеи ребенка пуповиной, поперечное положение, тазовое предлежание).
- Нарушение механизма течения родов (использование акушерских пособий, узкий таз, слабая родовая деятельность и ее стимуляция) и роды с помощью кесарева сечения, в результате чего может произойти родовая травма новорожденного.
Возникновение приобретенной кривошеи у ребенка или взрослого возможно в любом возрасте. В зависимости от стороны поражения кривошея у ребенка может быть правосторонней, левосторонней или двусторонней.
С учетом механизмов, приводящих к развитию патологии, различают миогенную (мышечную), остеогенную (костную), артрогенную (суставную), нейрогенную, дермо-десмогенную и вторичную (компенсаторную) кривошею у ребенка.
Врожденная мышечная кривошея у ребенка связана с нарушением развития кивательной (грудино-ключично-сосцевидной) или трапециевидной мышцы. В этом случае может иметь место недоразвитие мышцы, ее ишемическая контрактура при недостаточном кровоснабжении, рубцевание и укорочение вследствие надрыва мышечных волокон. Часто в механизме возникновения кривошеи у ребенка сочетается дефект развития и травма мышцы при родах. Случаи приобретенной мышечной кривошеи у ребенка могут отмечаться при остром и хроническом миозите кивательной мышцы, оссифицирующем миозите, саркоме, болезни Гризеля и др.
Врожденная остеогенная и артрогенная кривошея у ребенка является следствием нарушений развития шейного отдела позвоночника: сращения шейных позвонков (синдрома Клиппеля-Фейля), клиновидных шейных позвонков, добавочных позвонков, шейных ребер и т. д. Приобретенная костно-суставная кривошея у ребенка этиологически может быть связана с ротационным подвывихом и вывихом атлантоаксиального сочленения, переломом шейных позвонков, их разрушением вследствие туберкулеза, остеомиелита, актиномикоза, опухолевого поражения.
Врожденная нейрогенная кривошея у ребенка чаще является следствием внутриутробной гипоксии, внутриутробной инфекции и связанного с ними синдрома мышечной дистонии; приобретенная развивается по причине детского церебрального паралича, перенесенного полиомиелита, энцефалита, опухолей ЦНС, мальформации Арнольда-Киари. Болевая (рефлекторная) кривошея может возникать при заболеваниях околоушных желез, сосцевидного отростка, ключицы.
Врожденная форма дермо-десмогенной кривошеи у ребенка встречается при крыловидной шее (боковых кожных складках на шее), синдроме Шерешевского-Тернера. Приобретенная дермо-десмогенная кривошея встречается при обширных рубцах кожи, обусловленных глубокими ожогами, травмами, воспалением лимфоузлов, флегмоной клетчатки шеи, которые вызывают патологически фиксированное положение головы.
Компенсаторная или вторичная кривошея у ребенка является приобретенной по происхождению; обычно она связана с патологией глаз (косоглазием, астигматизмом) или внутреннего уха (лабиринтитом, нейросенсорной тугоухостью). Развитие приобретенной (установочной, позиционной) кривошеи у практически здоровых детей возможно при неправильном уходе: постоянном неправильном укладывании ребенка и ношении на руках с поворотом головки в одну сторону, одностороннем размещении игрушек и т. д.
Симптомы кривошеи у ребенка
Ранняя форма врожденной кривошеи у ребенка заметна сразу после рождения или в первые дни жизни; при поздней форме клинические симптомы деформации нарастают к 2-3 неделе жизни. Легкая степень кривошеи у ребенка может оставаться нераспознанной родителями и педиатром в течение нескольких месяцев.
При осмотре ребенка обращает внимание фиксированный наклон головы к плечу и разворот подбородка в противоположную сторону. При врожденной мышечной кривошее контурируется увеличенная грудино-ключично-сосцевидная мышца; любые попытки насильственного поворота головы ребенка вызывают боль, плач и протест. Выражена асимметрия лица – глаз, бровь ухо на стороне наклона расположены ниже, чем на здоровой; глазная щель сужена, надплечье приподнято. При двусторонней кривошее голова ребенка может быть запрокинута назад или приведена к грудине; движения в шеи при этом резко ограничены.
У ребенка с остеогенной кривошеей визуально заметно укорочение и изгиб шеи в одну строну, низкая посадка головы, ограничение подвижности головы в шейном отделе. При нейрогенной кривошее у ребенка имеет место повышение тонуса скелетных мышц с одной стороны и снижение – с другой; ручка на стороне поражения сжата в кулачок, ножка согнута, однако движения головы сохранены в полном объеме.
Асимметрия лица и черепа у ребенка с кривошеей становится особенно заметной к 5-6 годам. Отмечается уплощение щеки на стороне кривошеи, низкое расположение глазной щели, недоразвитие ушной раковины, неправильное развитие челюстей. У детей с врожденной кривошеей часто выявляется дисплазия тазобедренных суставов, плагиоцефалия, расщелины верхней губы и твердого неба, нарушение прикуса, короткая уздечка языка.
Некорригированная кривошея приводит к развитию у ребенка вторичных деформаций со стороны черепа, лицевого скелета, позвоночника. У таких детей отмечается позднее прорезывание молочных зубов, задержка формирования навыков сидения и ходьбы, асимметричное ползание, плохое равновесие, формирование вальгусной деформации стоп, плоскостопия, сколиоза, остеохондроза. Ребенок с кривошеей может страдать односторонним нарушением слуха и зрения, косоглазием, амблиопией, вегето-сосудистой дистонией, головными болями.
Диагностика кривошеи у ребенка
Дети с признаками кривошеи должны быть проконсультированы детским травматологом-ортопедом, детским неврологом, детским офтальмологом, детским отоларингологом. Распознавание различных форм кривошеи у ребенка проводится на основании анамнеза, объективного обследования, инструментальной диагностики.
Комплексное исследование позвоночника (УЗИ, рентгенография, КТ, МРТ шейного отдела позвоночника, рентгенография первого-второго шейных позвонков) позволяет выявить костно-суставную патологию (вывихи, переломы, сращение, деформации, наличие дополнительных позвонков и т. д.). Нейрогенный характер кривошеи у ребенка подтверждается данными электронейрографии и электромиографии. При миогенной кривошее ребенку проводится ультразвуковое исследование мышц шеи; при дермо-десмогенной – УЗИ мягких тканей.
Для исключения сопутствующей патологии ребенку с кривошеей может быть показано выполнение нейросонографии, РЭГ, УЗИ тазобедренных суставов.
Лечение кривошеи у ребенка
Лечение кривошеи у ребенка должно начинаться непосредственно с момента постановки диагноза. Важную роль играет придание ребенку правильного положения с помощью рекомендованных лечебных укладок, стимуляция поворотов головы в разные стороны вслед за игрушками, правильное ношение малыша на руках.
При мышечной кривошее ребенку показаны курсы ЛФК, массажа, физиопроцедур (парафиновых аппликаций, электрофореза, УВЧ), лечебное плавание. Специалистом может быть рекомендовано ношение шейного ортеза, воротника Шанца, вытяжение с помощью петли Глиссона. Если консервативная тактика оказывается неэффективной, с 1,5-2-хлетнего возраста прибегают к хирургической коррекции мышечной кривошеи путем миотомии (рассечения) либо пластического удлинения грудино-ключично-сосцевидной мышцы.
Дети с врожденной костно-суставной формой кривошеи нуждаются в поэтапной корригирующей иммобилизации шейного отдела позвоночника (воротником Шанца, пластиковым головодержателем, гипсовой торакокраниальной повязкой) с учетом возраста ребенка и тяжести кривошеи. При невозможности вправления подвывиха ребенку показан спондилодез шейного отдела позвоночника.
Ребенку с нейрогенной кривошеей проводится фармакотерапия, направленная на снижение тонуса мышц и возбудимости нервной системы, локальный и общий массаж. Дермо-десмогенная кривошея у ребенка подлежит хирургическому лечению – иссечению рубцов, кожной пластике.
Прогноз и профилактика кривошеи у ребенка
Предупреждению развития кривошеи и у ребенка способствует нормальное течение беременности и родов, придание малышу правильного положения в кроватке и на руках, проведение гимнастики и профилактического массажа ребенку, профилактика травм области шеи.
Кривошея
Кривошея – это заболевание, при котором наблюдается наклон головы с ее одновременным поворотом в противоположную сторону. Возникает вследствие патологических изменений костей, нервов и мягких тканей шеи. Может быть врожденной или приобретенной. Проявляется фиксированным или нефиксированным изменением положения головы. Следствием патологии могут стать деформации черепа и позвоночника, неврологические нарушения, нарушения интеллектуального развития, снижение памяти и внимания и ухудшение функции дыхания. Диагноз выставляется на основании данных осмотра, результатов рентгенографии и других исследований. Лечебная тактика зависит от причины кривошеи, возможно как консервативное, так и оперативное лечение.
Кривошея – патологическое состояние, сопровождающееся наклоном головы с ее одновременным поворотом в другую сторону. Является широко распространенной патологией новорожденных, однако может встречаться и в старшем возрасте. Включает в себя группу заболеваний со сходной симптоматикой. Причиной кривошеи становится поражение одной или нескольких анатомических структур шеи, чаще всего данное состояние возникает при патологических изменениях в области грудино-ключично-сосцевидной мышцы. В зависимости от причины развития болезни лечением кривошеи могут заниматься детские ортопеды, детские хирурги, инфекционисты, неврологи и другие специалисты.
Причины кривошеи
Врожденная кривошея формируется во внутриутробном периоде. Причиной развития может быть неправильное положение плода, неправильное строение таза матери, инфекционные заболевания, некоторые наследственные болезни и хромосомные мутации. Является третьей по распространенности врожденной аномалией костно-мышечной системы после косолапости и врожденного вывиха бедра. Девочки страдают чаще мальчиков.
Причиной развития приобретенной кривошеи могут стать патологические роды, сопровождающиеся обвитием пуповиной, ишемией или травмой мышц шеи. В старшем возрасте искривление шеи может возникать в результате травм, инфекционных заболеваний и болезней нервной системы. Самой распространенной и самой легко излечиваемой формой приобретенной кривошеи является искривление шеи в результате ротационного подвывиха С1.
Врожденные варианты болезни включают идиопатическую, миогенную, остеогенную, нейрогенную и артрогенную формы патологии.
Идиопатическая кривошея – выявляется незначительный нефиксированный наклон головы. Причины формирования неизвестны, однако установлено, что патология чаще возникает при осложненных родах и патологической беременности. При пальпации определяется грудино-ключично-сосцевидная мышца нормальной длины и формы, находящаяся в состоянии чрезмерного напряжения. У детей с идиопатической кривошеей часто также выявляется сегментарная недостаточность шейного отдела позвоночника и перинатальная энцефалопатия.
Миогенная кривошея – самая распространенная форма кривошеи. Развивается в результате уплотнения и укорочения грудино-ключично-сосцевидной мышцы. Врожденная мышечная кривошея может быть ранней и поздней. Ранняя выявляется при рождении, поздняя – в возрасте 3-4 недели. Причиной развития может стать поперечное положение или тазовое прилежание плода, при котором головка ребенка длительное время остается склоненной к плечу – такое положение вызывает снижение эластичности и фиброз мышцы. При осмотре головка ребенка наклонена в сторону пораженной мышцы и развернута в противоположную сторону.
При пальпации выявляется равномерное уплотнение мышечной ткани либо локальное уплотнение округлой формы на границе средней и нижней трети мышцы. Попытки пассивных движений болезненны. Нелеченная миогенная кривошея является причиной искривления позвоночника, нарушения развития черепа и области плечевого пояса. Лицо ребенка становится асимметричным, кости со стороны поражения уплощаются, ухо, бровь и глаз опускаются по сравнению со здоровой половиной. Иногда наблюдается двухсторонняя миогенная кривошея, сопровождающаяся наклоном головы к грудине и резким ограничением движений.
Остеогенная кривошея (болезнь Клиппеля-Фейля) развивается при врожденной патологии шейных позвонков. Возможно уменьшение размера и/или формы позвонков либо их сращение в единый блок. При осмотре выявляется укорочение и деформация шеи; втянутая в плечи голова, нередко повернутая в сторону; ограничение подвижности шеи; снижение линии роста волос на затылке. Искривление шеи нередко сочетается с другими аномалиями развития скелета. Сама по себе остеогенная кривошея, как правило, не вызывает болей, однако может становиться причиной развития радикулитов шейного отдела позвоночника.
Нейрогенная кривошея возникает вследствие дистонического синдрома, при котором наблюдается повышение тонуса мышц в одной половине тела при снижении в другой. Патология сопровождается аналогичными нарушениями в области туловища и конечностей: ножка на стороне поражения согнута, ручка согнута и сжата в кулак, туловище искривлено. Активные и пассивные движения в шее сохранены, однако в состоянии покоя головка ребенка «уходит» в порочное положение.
Артрогенная кривошея развивается вследствие врожденного ротационного подвывиха I шейного позвонка.
Приобретенная кривошея может быть установочной, компенсаторной, рефлекторной, травматической и инфекционной. Кроме того, выделяют кривошею при опухолях позвоночника; истерическую форму болезни, которая в отдельных случаях может выявляться при истерическом психозе; дерматогенную кривошею, возникающую при грубых рубцах на коже; десмогенное искривление шеи, образующееся в результате воспаления и рубцового перерождения тканей (мышц, связок, клетчатки, лимфоузлов); миогенную кривошею, формирующуюся после воспаления мышц шеи (миозита), и нейрогенную форму заболевания, которая может развиться при детском церебральном параличе или стать исходом перенесенной нейроинфекции.
Установочная кривошея – развивается, если младенец длительное время находится в неправильном положении в кроватке. Патологические изменения органов и тканей отсутствуют.
Компенсаторная и рефлекторная кривошея. Рефлекторное искривление шеи может возникать при гнойных процессах в области шеи, перихондрите ребер, воспалении сосцевидного отростка (мастоидите) и среднего уха (отите) – в таких случаях, чтобы уменьшить боль, пациент наклоняет голову в сторону. Компенсаторная кривошея может развиваться при косоглазии и болезнях внутреннего уха (лабиринтите). В первом случае наклон головы позволяет лучше использовать имеющееся поле зрения, во втором – уменьшить головокружение. Движения в шейном отделе позвоночника при компенсаторной и рефлекторной формах кривошеи сохранены в полном объеме.
Травматическая костно-суставная кривошея – возникает остро, причиной является перелом I шейного позвонка. Сопровождается резкой болезненностью, ограничением движений в шейном отделе, болями при пальпации, развитием пирамидной недостаточности и бульбарного синдрома. Еще одной разновидностью приобретенной костно-суставной кривошеи является подвывих C1, который может образоваться в любом возрасте, но чаще выявляется у детей. Причиной подвывиха становится резкий поворот головы в быту или во время занятий спортом.
Нетравматическая (инфекционная) костно-суставная кривошея – может выявляться при остеомиелите, костном туберкулезе и третичном сифилисе. Причиной развития является расплавление или патологические переломы шейных позвонков.
Диагноз врожденной кривошеи устанавливается специалистом в области травматологии и ортопедии, педиатрии, детской хирургии на основании анамнеза, данных осмотра и результатов рентгенографии шейного отдела позвоночника. При обследовании младенца врач выясняет, какими были роды – нормальными или патологическими, были ли проблемы во время беременности, когда родители заметили искривление шеи – с первых дней жизни или через определенный период времени и т. д. Для исключения нарушений со стороны нервной системы назначают осмотр невропатолога. При необходимости оценить состояние мягкотканных структур шеи ребенка направляют на МРТ.
Перечень диагностических методик при подозрении на приобретенную кривошею зависит от анамнеза и характера патологии. Рентгенологическое исследование входит в обязательный план обследования, при этом может быть назначена как рентгенография шейного отдела, так и рентгенография первого-второго шейных позвонков. При косоглазии показана консультация офтальмолога, при подозрении на туберкулез – консультация фтизиатра, при подозрении на сифилис – консультация венеролога, при истерической форме – консультация психиатра.
Лечение кривошеи
Лечение врожденной миогенной патологии может быть как консервативным, так и оперативным. На ранних стадиях применяется электрофорез с лидазой и йодидом калия, УВЧ, специальные корректирующие упражнения и массаж. В большинстве случаев для полного устранения патологии требуется 5-6 месяцев. При неэффективности консервативной терапии выполняют хирургическую операцию, пересекая головки грудино-ключично-сосцевидной мышцы. Если укорочение пораженной мышцы составляет 40 и более процентов по сравнению со здоровой стороной, проводят пластику. В послеоперационном периоде накладывают гипс, который через месяц заменяют воротником Шанца. При приобретенной мышечной кривошее используются аналогичные лечебные методики.
При врожденной нейрогенной кривошее применяют медикаментозную терапию, физиолечение, ЛФК и массаж. При искривлении шеи, возникшем в результате нейроинфекции, назначают антибиотики, миорелаксанты и противосудорожные препарата. После стихания воспаления больному рекомендуют носить воротник Шанца и направляют на ЛФК. В тяжелых случаях осуществляют хирургическую коррекцию.
При врожденной остеогенной кривошее (болезни Клиппеля-Фейля) назначают ЛФК и массаж. Для уменьшения косметического дефекта иногда удаляют высоко расположенные верхние ребра. При травматическом искривлении шеи, развившемся в результате перелома, применяют вытяжение петлей Глиссона и гипсовые повязки, в случае необходимости проводят хирургические операции. При кривошее вследствие подвывиха С1 врачи-травматологи осуществляют закрытое вправление с использованием петли Глиссона и накладывают воротник Шанца. В отдаленном периоде после травмы при наличии органических изменений в позвоночнике, шее и плечевом поясе назначают электроимпульсную терапию, электрофорез, массаж и ЛФК.
Десмогенные и дерматогенные кривошеи устраняют оперативным путем, иссекая рубцовые ткани и проводя пластику ауто-, алло- или ксенотрансплантатами. При опухолях и инфекционном поражении костей осуществляют лечение основной патологии, а в последующем выполняют восстановительные операции.
Прогноз и профилактика
Профилактика определяется этиологией заболевания. Прогноз зависит от причин развития и длительности существования патологии. Большинство врожденных и приобретенных форм кривошеи при раннем адекватном лечении хорошо поддаются коррекции. Исключение – болезнь Клиппеля-Фейля, при которой сохраняется выраженное ограничение движений. Нелеченное искривление шеи может стать причиной нарушения развития ребенка, образования грубых косметических дефектов и последующей инвалидности. Порочное положение шеи приводит к дистрофическому перерождению мышц, препятствует нормальному развитию черепа и вызывает прогрессирующую асимметрию лица.
Излишнее давление на сосуды шеи, доставляющие кровь к головному мозгу, вначале становится причиной мигренеподобных головных болей, а затем – и нарушения мозговых функций. У детей страдает интеллектуальное развитие. У взрослых ухудшается внимание и память. Из-за изменения положения трахеи снижаются функции внешнего дыхания, при врожденной патологии и кривошее, возникшей в раннем возрасте, возможно отставание роста грудной клетки на стороне поражения. Часто развиваются отиты и синуситы, ухудшается слух, формируется косоглазие.
3. Современная концепция лечения детей с патологией шейного отдела позвоночника/ Губин А.А., Ульрих Э.В.// Педиатр - 2010 - Т.1, №1
Фищенко П.Я.
Деформация связана главным образом с укорочением грудино-ключично-сосковой мышцы с одной стороны или с двух в разной степени. Кроме того, она зависит также от первичных или вторичных изменений в трапециевидной мышце, а также во всем комплексе фасциальных листков шеи соответствующей стороны. Наблюдается чаще справа (по Р. Р. Вредену — в два раза, по С. Т. Зацепину — 54%) и у девочек; в 1,9% случаев бывает двусторонним поражением (С. Я. Долецкий, П. Я. Фищенко и И. Л. Симеон).
Частота заболевания по отношению к другим ортопедическим заболеваниям, по данным различных авторов, колеблется от 0,2 до 2,%' (И. С. Венгеровский—-0,21%, А. В. Протасевич —0,36%, М. О. Фридланд —0,5% , Н. И. Кефер —0,8,%, Р. Р. Вреден — 0,4—2%, Долингер —2%) и по отношению к врожденным деформациям — от 5,2 (О. В. Лабунская) до 12,4% (С. Т. Зацепин), занимая третье место после врожденной косолапости и врожденного вывиха бедра.
Этиология и патогенез врожденной мышечной кривошеи объясняются авторами с различных позиций: повреждением во время родов грудино-ключично-сосковой мышцы в нижней трети, на месте перехода сухожильных волокон в мышечные, с нарушением ее роста в длину, ибо этот участок является своеобразной зоной роста (А. В. Старков); ишемией мышцы с последующим рубцеванием; перенесенным внутриутробно полиомиелитом (Голдинг — Берг); длительным сближением точек прикрепления грудино-ключично-сосковой мышцы при неправильном положении плода и чрезмерном одностороннем давлении на него в полости матки (Э. Ю. Остен-Сакен); стягиванием пуповины, обвившейся вокруг шеи плода (И. В. Студзинский); внутриутробным воспалением грудино-ключично-сосковой мышцы (А. В. Протасевич); пороком развития грудино-ключично-сосковой мышцы (А. А. Афанасьева); пороком развития этой мышцы и родовой травмой (С. Т. Зацепин). П. Я. Фищенко и С. Я. Долецкий считают, что ребенок рождается с незрелой мышцей в морфологическом и функциональном отношении. В случаях, когда незрелая мышца подвергается травме или другому вредному воздействию, в ней возникает патологический процесс, существенно отличающийся от подобного в зрелых тканях. В процессе родового акта при ягодичном предлежании плода грудино-ключично-сосковая мышца подвергается большой нагрузке. При определенной степени незрелости в области ножек грудино-ключично-сосковой мышцы происходит микротравма, в результате чего постепенно, на протяжении 5— 10 дней, возникает своеобразная реакция фиброзной ткани, напоминающая по своему характеру гиперпродукцию соединительной ткани на незрелой основе. Клинически в эти поздние сроки появляется «опухоль», которая при гистологическом исследовании представляет собой не бластому (поэтому термин «фиброма» также неверен), а прогрессивное замещение мышечной ткани грубоволокнистой соединительной тканью с участками гиалиноза или, иначе говоря, соединительнотканый рубец овальной или шаровидной формы. Образование это обычно доброкачественное по своему течению и, если не подвергать его дополнительной травме, например грубому массажу, в большинстве случае бесследно исчезает. В ряде случаев, когда рубец замещает значительный сегмент мышцы, последняя, несмотря на некоторую гипертрофию здорового отдела, не в состоянии полностью компенсировать ни формы, ни функции: развивается ее укорочение с рядом изменений, суммарно квалифицируемых, как врожденная мышечная кривошея. Взгляд подобного рода дает основания пересмотреть представление о некоторых деталях лечения этой группы больных.
Мышечная кривошея зависит от изменений не только в грудино-ключично-сосковой мышце, айв трапециевидной, а также и во всем комплексе фасциальных листков шеи или соответствующей стороны. На изменения в этих тканях и на общность происхождения грудино-ключично-сосковой и трапециевидной мышц указывает С. Т. Зацепин.
Симптоматология у ребенка первых 7—10 дней жизни не выражена, и деформация подмечается лишь у незначительной части больных. Только к началу третьей недели грудино-ключично-сосковая мышца утолщается в средней и нижней трети. В связи с этим на стороне поражения появляется припухлость, заметная на глаз. У части больных грудино-ключично-сосковая мышца вообще не утолщается, а только уплотнена и.более, чем здоровая, натянута.
В дальнейшем голова наклоняется в сторону поражения а лицо повертывается в противоположную сторону, у большинства детей утолщение грудино-ключично-сосковой мышцы в течение первого года жизни исчезает; мышца приобретает нормальную эластичность и толщину, в связи с чем исчезает наклон и поворот головы; восстанавливается нормальная функция мышцы. У других больных (меньшая часть) по мере уменьшения утолщения грудино-ключично-сосковая мышца становится похожей на сухожильный тяж, укорачивается, отставая в росте от одноименной мышцы противоположной стороны. Увеличивается наклон и поворот головы, появляется ограничение подвижности шеи, увеличивается асимметрия черепа, придать голове правильное положение не удается. При двустороннем симметричном поражении грудино-ключично-сосковых мышц, в отличие от одностороннего поражения, нарушение осанки в основном идет в сторону искривления позвоночника в передне-заднем направлении, к нарастанию кифоза (П. Я. Фищенко).
Рис. 1. Врожденная мышечная кривошея.
Выраженная деформация у детей до года бывает редко, она особенно увеличивается только после 3—6 лет, когда ребенок начинает быстро расти.
При двусторонней кривошее клиническое проявление патологии в равной степени с обоих сторон бывает редко; только у одного из 7 наблюдаемых больных отмечено почти одинаковое поражение обеих мышц с симметричной деформацией.
Клиническая картина у детей старшего возраста отличается лишь степенью выраженности симптомов: увеличивается асимметрия шеи, костей лица и черепа, голова иногда наклонена несколько вперед, уменьшается объем движений в шейном отделе позвоночника (в норме при наклоне голова касается надплечий, а поворот возможен на 90°). Ограничен поворот головы в сторону укороченной мышцы и наклон в противоположную (рис. 1). У больных отмечается более высокое стояние надплечья и лопатки со стороны поражения грудино-ключично-сосковой мышцы. Мышца, натягиваясь, приподнимает покрывающую ее кожу с подкожной клетчаткой и подкожной мышцей шеи, вследствие чего образуется складка.
Пальпаторно чаще обнаруживается более выраженное натяжение одной из ножек грудино-ключично-сосковой мышцы, что особенно хорошо определяется в положении гиперкоррекции. При осмотре голове придается среднее положение, сравниваются пораженная мышца со здоровой. Осмотр и пальпация мышцы при различных положениях позволяют обнаружить степень натяжения различных ножек. Однако, несмотря на тщательную пальпацию, выявить натяжение всех тяжей трудно, и истинная картина обнаруживается только во время операции. Выше ножек мышца изменяется редко и, как правило, сохраняет свою сократительную способность. У детей первых месяцев жизни, наряду с фиброзом, наблюдаются недоразвитие грудино-ключично-сосковой мышцы (В. Э. Афанасьева), дегенерация мышечных волокон (потеря поперечной и продольной полосатости, глыбчатый распад) с заменой соединительной тканью; поверхностный и глубокий листки фасции шеи не изменены (С. Т. Зацепин). Степень изменения 'грудино-ключично-сосковой мышцы колеблется в широких пределах, изменения в разных ножках не всегда одинаковы: одна может иметь обычное мышечное строение, другая же — сухожильное.
При осмотре сзади определяется сколиоз в шейном, иногда в грудном и реже (в старшем возрасте) в поясничном отделах позвоночника. Иногда наблюдаются жалобы на утомление мышц здоровой половины шеи, зависящее от смещения центра тяжести головы в сторону от оси позвоночника и постоянного их растяжения.
Изменения со стороны черепа заключаются в асимметрии: половина его со стороны укороченной мышцы бывает более широкой и низкой, средняя линия лица образует дугу, обращенную выпуклостью в здоровую сторону. На стороне поражения увеличена длина сосцевидного отростка, отмечается перекос углов рта и глаза (на стороне поражения расположены ниже).
В результате устранения оперативным путем натяжения мышцы и наклона головы в период, пока не закончился рост ребенка, асимметрия черепа исчезает полностью или частично, в зависимости от возраста, в котором оперирован больной, и от степени поражения.
Все эти изменения вторичные, приспособительные, компенсаторные, зависят от степени поражения мышцы.
Диагностика врожденной мышечной кривошеи несложна, и патология выявляется даже неспециалистом в данной области, однако нередки случаи, когда диагноз ставят только детям старшего возраста; поздняя диагностика достигает 10% (П. Я. Фищенко). Еще реже в раннем возрасте распознается двустороннее поражение мышцы, при котором асимметрии нет, или она мало заметна, а утолщение грудино-ключично-сосковых мышц обеих сторон принимается за норму. В результате заболевание выявляется только в более старшем возрасте, когда уже имеется вторичная деформация со стороны позвоночника.
Дифференциальную диагностику врожденной мышечной кривошеи необходимо проводить с болезнью Клиппеля — Фейля, с врожденными клиновидными шейными позвонками, врожденными добавочными шейными ребрами, врожденными складками шеи, с болезнью Гризеля (миозит шейных мышц). Кривошея может также возникнуть в результате рубцового изменения подкожной мышцы шеи; хронического воспаления грудино-ключично-сосковой мышцы; оссифицирующего миозита шейных мышц; саркомы, эхинококка грудино-ключично-сосковой мышцы; переломов шейных позвонков; разрушения тел шейных позвонков туберкулезным процессом, раком, саркомой, актиномикозом, остеомиелитом; сколиоза; рахита; анкилозирующего спондилоартрита; спастического или вялого паралича шейных мышц; обширных повреждений кожи; заболевания глаз и внутреннего уха; воспалительного процесса сосцевидного отростка и околоушной железы.
Профилактика врожденной мышечной кривошеи заключается в повышении качества родовспоможения, в улучшении режима беременности, в предотвращении ранней вертикальной нагрузки ребенка.
Лечение. Консервативное лечение следует начинать с момента проявления симптоматики. Многими авторами рекомендуется пассивная гимнастика без насилия (Е. Г. Раскина, С. Д. Терновский) и некоторыми (М. О. Фридланд) редрессация с умеренным насилием. Последняя может привести к перерастяжению незрелой грудино-ключично-сосковой мышцы и усилению рубцового процесса. Поскольку патологическим субстратом является своеобразный опухолевидный рубец, а не гематома, то массаж пораженной мышцы в этих случаях будет вреден, ибо он может привести к усилению рубцового замещения недоразвитой мышцы и увеличению деформации. Укороченная с одной стороны грудино-ключично-сосковая мышца приводит к постоянному растяжению и понижению функции здоровой мышцы, а следовательно, усиливает кривошею. Поэтому детям более старшего возраста необходимо назначать массаж мышцы здоровой стороны.
Как рассасывающую терапию С. Т. Зацепин, С. Я. Долецкий, П. Я. 'Фищенко рекомендуют электрофорез йодистым калием, токи УВЧ. Для удержания головы в положении коррекции во время сна применяем мешочек с песком, который укладывается вокруг головки в виде венца. С этой целью разные авторы применяют различные приспособления: чепчик с тесемками, прикрепляемыми к лифчику (Н. И. Кефер), повязку типа Шанца, гипсовую кроватку и т. д. С целью активной коррекции в период бодрствования ребенок укладывается здоровой стороной к стенке, а с пораженной стороны подвешивают яркую игрушку. По нашим данным, эффективность от консервативного лечения у детей в возрасте до 2 лет составляет 85% (по С. Т. Зацепину— 74%).
Оперативное лечение следует рекомендовать с 2,5— 3-летнего возраста. Однако если консервативное лечение не дает эффекта, а деформация прогрессирует, необходимо производить более раннее оперативное вмешательство. Во всех случаях оперативное лечение не следует проводить у детей ранее года, так как до этого времени патологический процесс в грудино-ключично-сосковой мышце еще не заканчивается.
Вопрос о выборе метода оперативного лечения также не является окончательно решенным. Операция при врожденной мышечной кривошее должна отвечать функциональным и косметическим требованиям. В настоящее время в основном конкурируют два метода оперативного лечения: миотомия грудино-ключично-сосковой мышцы с частичным или полным ее иссечением и рассечением фасции шеи (С. Т. Зацепин, Э. В. Симановская, Boze, Reske, Фолькман, Микулич, ТилоЛанге) и пластическое удлинение этой мышцы (Н. М. Волкович, Байер, И. Э. Гаген-Торн, Ровланд, Федерль, Штурм, Г. М. Тер-Егиазаров и И. И. Санакоева).
При операциях первого типа, по данным многих авторов, возможен значительный процент рецидивов (Э. В. Симановская, С. Т. Зацепин, Reske, Boze и др.).
Кроме рецидивов, хирургов не удовлетворяет и косметический эффект после операции резекции грудино-ключичнососковой мышцы, особенно у девочек. Резекция мышцы приводит к нарушению очертаний треугольника шеи или, как указывают немецкие хирурги, «шейной кулисы» (Э. В. Симановская, Г. М. Тер-Егиазаров, И. И. Санакоева).
Начиная с 1960 года в клинике детской хирургии Центрального института усовершенствования врачей мы применили метод пластического удлинения мышц, предложенный в 1897 году Н. М. Волковичем и затем разработанный Байером и И. Э. Гаген-Торном. Многие авторы (Г. С. Бом, Э. Ю. Остен-Сакен, Р. Р. Вреден, М. И. Куслик, С. Т. Зацепин) высказывают отрицательное отношение к пластическому удлинению грудино-ключично-сосковой мышцы, мотивируя возможностью возникновения рецидива с возрастом больного и некосметичностью разреза кожи на шее. Вертикальный разрез, который применялся вначале, мы заменили косметичным поперечным разрезом, непосредственно над ключицей. Хорошая подвижность и эластичность кожи шеи позволяет производить мобилизацию на всем ее протяжении. При операции у больных, даже с резко выраженной деформацией, чаще всего выявляется мышца, содержащая множество хорошо функционирующих волокон, что дает основание для удлинения с целью сохранения функции. Если же мышца оказывается рубцово измененной, без мышечных волокон, пластическое удлинение не производится. При пластическом удлинении мышцы во избежание рецидива обязательным является рассечение фасции в наружном треугольнике шеи, предложенное С. Т. Зацепиным.
Рис. 2. Операция удлинения грудино-ключично-сосковой мышцы при врожденной мышечной кривошее.
Важным моментом, предупреждающим рецидив при операции пластического удлинения мышцы, является тщательное сшивание культей удлиненной мышцы, конец в конец, при полном повороте лица больного в пораженную сторону и с наклоном головы в здоровую, т. е. при полной гиперкоррекции. В случае недостаточной длины культей последние, во избежание натяжения мышцы, сшиваются произвольными швами с диастазом.
Техника операции (рис. 2). Разрез производят параллельно и непосредственно над ключицей, длиной 6—7 см. Рассекают фасциальные листки и выделяют из соединительнотканных тяжей грудино-ключично-сосковую мышцу на протяжении средней и нижней трети. Пересекают ключичную ножку у ключицы, а грудинную — в средней трети мышцы. Рассекают фасции в наружном треугольнике. Сшивают культи мышцы конец в конец в положении гиперкоррекции и накладывают швы на подкожную клетчатку. Накладывают внутрикожный косметический шов капроновой нитью.
Все методы лечения, применяемые в послеоперационном периоде, преследуют одну цель — фиксировать голову больного в положении коррекции или гиперкоррекции. Для этого были предложены, с одной стороны, повязки из различных материалов и с другой — вытяжение за голову. В настоящее время большинство хирургов накладывают после операции гипсовый ошейник. Однако на операционном столе технически правильно наложить ошейник трудно (особенно если больной под наркозом) или даже невозможно. С. Т. Зацепин рекомендует в первые 2—3 дня накладывать вытяжение за голову и только после — ошейник. В клинике детской хирургии (С. Я. Долецкий, П. Я. Фищенко) применяют повязку, состоящую из двух гипсовых колец, наложенных на голову и грудную клетку и скрепленных между собой палкой (рис. 3). Предложенная повязка, по сравнению с гипсовой повязкой с ошейником, имеет ряд преимуществ: ее легко наложить больному под наркозом, поскольку шея открыта; рана может быть без труда осмотрена; повязка хорошо переносится больными. Недостатком ее является (как и при повязке с гипсовым ошейником) возможность появления пролежней и потертостей на голове,N а также плохая фиксация при недостаточном моделировании гипсового кольца в области затылочного и лобных бугров. Фиксация головы с помощью указанной повязки осуществляется после операции в течение 1,5—2 месяцев. Если же имеется тенденция к рецидиву, то иммобилизация продолжается такой же повязкой еще 3— 4 недели.
После снятия гипсовой повязки больному следует провести курс консервативного лечения, применяемого до операции. У больных с врожденной мышечной, кривошеей в процессе жизни вырабатываются функциональные приспособительные, компенсаторные навыки, которые после операции уже излишни, ибо устранена причина патологии. В систему лечения больных с врожденной мышечной кривошеей после операции входит выработка новых двигательных навыков и восстановление нормальных координационных отношений в нервно-мышечном аппарате. Это происходит быстрее всего в возрасте 4—б лет и медленнее — у детей более старшего возраста и подростков.
Прогноз: консервативное лечение дает полное выздоровление в 74% (С. Т. Зацепин) —85% (по данным клиники детской хирургии Центрального института усовершенствования врачей). Оперативное лечение дает чаще всего хороший результат.
Читайте также:
