Вторичные опухоли яичников. Опухоли яичка - семинома.
Добавил пользователь Morpheus Обновлено: 27.01.2026
При явной опухоли яичка диагноз устанавливается при биопсии. В дополнение к ней берут анализ крови на опухолевые маркёры. Маркёры не абсолютно специфичны, но повышение их уровня указывает на определённую гистологическую структуру опухоли и прогноз. Кстати, у тяжёлых больных с метастазами в лёгкие и другие органы показатели маркёров используют для назначения химиотерапии, и только при улучшении состояния выполняют биопсию опухоли яичка.
Клинические стандарты требуют знать уровень трёх маркёров:
- α-фетопротеина (АФП),
- b-хорионического гонадотропина (b-ХГ)
- лактатдегидрогеназы (ЛДГ).
АФП выше 15 мг/мл и b-ХГ более 5 Ед/л может отмечаться при болезнях и опухолях печени и желудочно-кишечного тракта. Фермент ЛДГ вырабатывается мышечной тканью, но высокие концентрации его отмечаются и при опухолях яичка, поэтому он применяется для прогнозирования течения заболевания.
В большом количестве АФП продуцируют опухоли желточного мешка, хориокарциномы вырабатывают тысячи единиц b-ХГ, смешанные опухоли синтезируют АФП и/или b-ХГ. Причём каждые 10 тысяч новых клеток хориокарциномы прибавляют одну единицу b-ХГ, чем выше уровень онкомаркёра, тем больше опухоль.
Семинома, тератома и эмбриональный рак никогда не покажут повышение АФП и ХГ, если в опухоли нет примеси других клеток. По колебанию уровней маркёров судят о прогрессировании опухоли и её излечении, берут анализы по определённому алгоритму: до и после лечения, в процессе наблюдения, при подозрении на увеличении опухоли. Зачастую изменение концентрации онкомаркёров предваряет визуальные изменения размеров опухолевого узла.
Лечение злокачественной опухоли яичек
Злокачественные опухоли яичка хорошо отвечают на лечение. На первом этапе всегда удаляется яичко с семенным канатиком — орхофуникулэктомия. После операции в зависимости от клеточной структуры, распространённости опухоли и уровня маркёров делают химиотерапию от одного до 4 курсов.
При семиноме I–IIB стадии предлагается профилактическая химиотерапия или лучевая терапия забрюшинных лимфатических узлов, они равноценны по эффективности. Чем обширнее опухоль, тем больше курсов. Перед химиотерапией всегда предлагается консервации спермы.
Лучевая терапия сегодня не слишком приветствуется, поскольку канцерогенна по своей физической сути, а при длительной жизни почти 90% больных могут развиться вторичные опухоли уже другой морфологической структуры, которые будут лечиться много хуже, чем опухоль яичка.
При распространённой семиноме, полностью не регрессировавшей на фоне лекарственного лечения, не стараются удалить опухоль менее 3 см, потому что технически это невозможно, а лучевая терапия не улучшает прогноза, поэтому пациента просто наблюдают. При продолженном росте опухолевых узлов меняют комбинацию лекарств или оперируют. Опухоль более 3 см стараются убрать.
Несеминомные опухоли I стадии нуждаются в профилактической химиотерапии, поскольку в трети случаев чреваты рецидивом. Главный критерий вероятности рецидива — вовлечение в процесс сосудов или инвазия опухоли в кровеносные и лимфатические сосуды. Только один курс химиотерапии при инвазии опухоли в сосуды позволяет прожить пятилетку без признаков болезни 99 больным из ста.
При других стадиях несеминомной опухоли увеличивается число курсов химиотерапии до 4-х. Межкурсовой интервал должен соблюдаться очень строго, чтобы раковые клетки остановили рост. При наличии осложнений предыдущего курса возможно снижение дозы лекарств, но всегда без увеличения интервала между курсами.

По завершении лекарственной терапии оценивают результат, если опухоли не обнаружено, то ограничиваются проведенным лечением и наблюдают пациента. При остаточной несеминомной опухоли более 1 см предлагается операция. После хирургического этапа вновь оценивается результат, если не удалось убрать все опухолевые узлы или в удалённой опухоли находят жизнеспособные клетки, то проводят химиотерапию уже другой комбинацией препаратов.
При несеминомой опухоли после радикального лечения рецидивы возможны у трети больных, и почти все они возникают в первые 2 года, лечатся немного хуже, но не без эффекта. Семиномы, даже рецидивные, излечиваются в половине случаев. Начинают с химиотерапии, после 4 курсов которой оценивают возможность оперативного удаления, а при остатках семиномы возможна лучевая терапия.
Рецидивы, возникшие через 2 года после радикального лечения, плохо отвечают на лекарственное лечение, их стараются удалить хирургически, если это невозможно, то ничего другого, кроме химиотерапии новой комбинацией лекарств, не остаётся. В общем, всё очень непросто, но как нужно правильно лечить в сети клиника «Евроонко» знают не понаслышке, а имеют большой практический опыт.
Химиотерапия при раке яичка
Химиотерапия — одно из наиболее эффективных средств борьбы с раком яичка. Применяется после оперативного лечения I–III стадии опухолевого процесса или в случае рецидивов. В Онкологическом центре «СМ-Клиника» химиотерапевтическое воздействие проводится в соответствии с международными протоколами. Подбор препаратов и длительность курса зависит от вида опухоли, распространенности процесса, индивидуальных особенностей организма больного.
Особенности
Лекарства, подавляющие атипичные клетки, называют цитостатиками. Они вводятся внутривенно, струйно либо капельно. Попадая в общий кровоток, активные вещества разносятся по всему организму и уничтожают злокачественные клетки даже во вторичных очагах. К сожалению, это приводит к ряду осложнений. Их степень выраженности и количество зависят от применяемых препаратов, дозировки, наличия хронических заболеваний, индивидуальной восприимчивости и ряда других особенностей организма. Именно поэтому химиотерапия при раке яичка чаще всего сопровождается одновременным назначением цитостатиков и лекарств, устраняющих или снижающих неприятные симптомы.
Обратите внимание: наличие или отсутствие последствий не свидетельствует об эффективности процедуры. Если нет ухудшения самочувствия, это не означает, что лечение не приносит пользы.
Важным показателем является ответ опухоли на проводимое лечение:
- Полный ответ — опухоль полностью исчезает в течение 1 месяца с начала лечения химиопрепаратами.
- Частичный ответ — уменьшение очага на 50% и более. При этом заболевание не прогрессирует.
- Стабилизацию процесса — опухоль никак не реагирует на вводимые препараты.
- Прогрессирование болезни — опухоль растет, либо появляются новые очаги.
Химиотерапевтическое воздействие в онкоцентре «СМ-Клиника» может проводиться в стационаре и амбулаторных условиях. Началу лечения предшествуют клиническое обследование и сдача анализов. Это позволяет выявить уровень эритроцитов, лейкоцитов, тромбоцитов, маркеров опухолей и оценить функционирование почек. В случае аномалий, таких как значительное снижение количества лейкоцитов, лечение может быть отложено или изменено.
По завершении нескольких курсов делаются контрольные исследования, позволяющие оценить эффективность процедуры.
позволяющее наиболее точно установить тип опухоли и степень распространенности процесса.
Тщательный подбор препаратов и количества курсов.
прошедшие строгий контроль качества.
Возможность забора семенного материала с его последующим криохранением, что значительно повышает шансы стать родителем после операции и химиотерапии.
В каких случаях применяется химиотерапия
Этот вид терапии назначают при наличии:
- семиномы I, IIA, IIB, IIC, III стадии;
- несеминомных герминогенных опухолей I–III стадии.
Химиотерапия при раке яичка может преследовать разные цели:
- полное уничтожение злокачественной опухоли,
- замедление распространения процесса,
- уменьшение новообразования,
- усиление действия лучевой терапии,
- уничтожение оставшихся раковых клеток после операции и снижение риска рецидива,
- уничтожение метастазов или лечение рецидива,
- облегчение боли и повышение качества жизни на поздних стадиях онкопроцесса.

При метастазах, когда поражения более обширны, применяются комбинированные методы. Если метастазы не превышают в размере 3 см, их хирургическое удаление не требуется: они успешно лечатся при помощи химиопрепаратов.
При третьей стадии рака после оперативного вмешательства и удаления яичка у пациентов, прошедших необходимые курсы, пятилетняя выживаемость составляет около 50%.
На второй стадии выживаемость достигает 90%, тогда как при вовремя выявленной первой — 100%.
Какие препараты используются в онкоцентре «СМ-Клиника»
Чаще всего для химиотерапии при раке яичка применяются:
- Комбинация BEP, состоящая из блеомицина (препарата, синтезируемого бактериями Streptomyces verticillus), этопозида (полусинтетического подофиллотоксина, полученного из корня Podophyllum peltatum) и цисплатина (неорганического комплекса, содержащего атомы платины). Эти лекарственные средства ингибируют синтез ДНК и РНК и приводят к разрушению их цепочек. При II-III стадии несеминомных герминогенных опухолей показаны 2–4 курса химиотерапии комбинацией BEP. Три курса BEP понадобятся больным при наличии семиномы I, IIA, IIB, IIC, III стадии с благоприятным прогнозом, а также при рецидиве заболевания после ранее проведенной лучевой терапии. Если была диагностирована I стадия несеминомной герминогенной опухоли с отсутствием инвазии в сосуды яичка или выявлена опухолевая инвазия и высокий риск рецидива в сосуды яичка, проводят 1 курс адъювантной химиотерапии.
- Карбоплатин в дозе AUC7. Это более совершенный и менее токсичный аналог цисплатина. Один или 2 цикла внутривенного введения карбоплатина могут быть предложены при лечении семиномы I стадии вместо лучевой терапии или активного наблюдения после удаления яичка.
- ЕР –комбинация. Состоит из этопозида и цисплатина, используется в ситуациях, когда существует риск развития токсических осложнений со стороны легких при введении блеомицина. Для лечения семиномы I, IIA, IIB, IIC, III стадии с благоприятным прогнозом, а также для купирования рецидива после лучевой терапии понадобится 4 курса ЕР.
Противопоказания
Химиотерапия при раке яичка не может быть назначена мужчинам, имеющим:
- повышенную чувствительность к препарату;
- тяжелые сопутствующие заболевания (тромбоцитопению, острые инфекционные процессы, выраженные нарушения в работе сердечно-легочной системы);
- серьезные сбои в работе почек и печени;
- крайнее истощение организма;
- недавно перенесенные операции, когда послеоперационные раны еще на стадии заживления.
К счастью, большинство критериев, не позволяющих вводить цитостатики, можно устранить. После нормализации состояния пациента лечение химиопрепаратами возобновляется в привычном режиме.
Наши врачи сделают все возможное для выздоровления пациента и его дальнейшей полноценной жизни.
Вторичные опухоли яичников. Опухоли яичка - семинома.
Вторичные опухоли яичников. Опухоли яичка - семинома.
Яичники являются довольно частым местом метастазов первичного рака из других органов, из которых он распространяется гематогенным, лимфогенным и имплантационным путями. Примерно 10% опухолей яичников вторичного происхождения. Метастазы в яичнике обычно появляются из рака эндометрия. Двусторонее поражение их наблюдают в 1/3 случаев. Среди метастатических опухолей наибольшее значение имеет опухоль Крукенберга.
Она представляет собой метастаз, наблюдающийся при раке желудка, но может происходить из любого другого органа, в котором развиваются слизистые карциномы, включая кишечник и молочную железу. Опухоль Крукенберга часто встречается в возрасте до 40 лет, в 70—90% случаев бывает двусторонняя, размер ее нередко достигает головы взрослого человека и более; на разрезе, по внешнему виду и плотности опухоль напоминает фиброму.
В ней можно обнаружить небольшие полости, выполненные преимущественно слизистым содержимым. Характерной особенностью опухоли Крукенберга являются перстневидные клетки, цитоплазма которых содержит слизь. Клетки располагаются либо в виде небольших скоплений, либо в виде одиночных клеток в «саркомоподобной» строме. Строма обычно является основной массой. В некоторых опухолях обнаруживают обширные скопления слизи, реже наблюдают тяжи, железистые трубочки, построенные из раковых клеток.
Во всех случаях подозрения на метастатический рак необходимо применение окраски на слизь муцикармииом или алыдиановым синим, так как единичные перстневидные клетки при исследовании срезов, окрашенных гематоксилином и эозином, могут остаться незамеченными.
Паровариальные кисты (кисты надъяичникового придатка) чаще встречаются у молодых женщин, могут наблюдаться и у девочек. Обычно киста бывает односторонняя, тонкостенная различной величины. Распознаются паровариальные кисты по расположению их между грубой и яичником. Яичник при этом интактен, а труба удлинена и растянута по верхней границе кисты. Киста наполнена бесцветной жидкостью. Стенка ее гладкая, состоит из соединительной ткани, редко на внутренней поверхности определяют папиллярные разрастания, выстилающий эпителий, как и покрывающий сосочковые образования, однорядный кубический или цилиндрический, местами мерцательный. В больших кистах эпителий может быть уплощенным.
Опухоли яичка составляют 1,3—1,5% случаев всех опухолей у мужчин и 9,5% злокачественных опухолей мочеполовой системы. Несмотря на свою редкость, они занимают 4-е место среди причин смерти молодых мужчин. Подавляющее большинство составляют герминогенные опухоли (85%), опухоли стромы полового тяжа (7—8%). злокачественные лимфомы (6—7%). В настоящее время большинство исследователей придерживаются унитарной теории происхождения герминогенных опухолей, согласно которой все они возникают из половой клетки, способной дифференцироваться в разных направлениях.
Семинома — злокачественная опухоль из герминогенных клеток. Составляет около 90% первичных опухолей яичка» встречается преимущественно у мужчин в возрасте 20—40 лет, иногда у детей до 10 лет.
Семинома часто возникает в крипторхическом яичке. Правое яичко поражается несколько чаще левого. Основным клиническим симптомом является увеличение яичка.
Микроскопически яичко увеличено (85%), реже—обычных размеров. Опухоль растет в виде одного или нескольких четко очерченных узлов. Поверхность разреза блестящая, белого цвета. Консистенция опухоли от мягкой до плотной (в зависимости от количества стромы). Часто опухоль почти полностью замещает ткань яичка. В редких случаях наблюдают прорастание капсулы и распространение опухоли на придаток, семенной канатик и мошонку.
Семинома метастазярует в подвздошные, парааортальные, медиастинальные и надключичные лимфатические узлы; гематогенные метастазы наблюдают в легких, печени, почках, плевре, мозге.
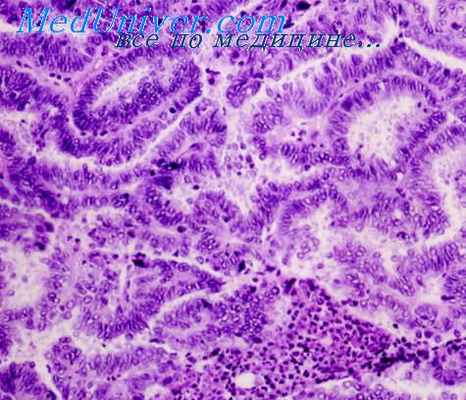
Микроскопически типичная (классическая) семинома состоит из довольно крупных мономорфных клеток полигональной или округлой формы с четкими границами. Цитоплазма хорошо выражена, светлая или зернистая, обычно содержит гликоген, изредка липиды. Ядра крупные, овальные, пузырьковидные с глыбками хроматина и 1—2 базофильными ядрышками. Иногда ядра мелкие или слегка вытянутые, ядрышки в них не просматриваются. Митозы немногочисленные.
Клетки образуют пласты разных размеров, разделенные прослойками стромы, диффузно-инфильтрированной лимфоидными клетками, иногда с образованием лимфоидных фолликулов. Почти в половине случаев в строме наблюдают гранулематозную реакцию (в виде пролиферации фибробластов, гистиоцитов и гигантских многоядерных клеток типа Лангханса), напоминающую туберкулезные бугорки. Гранулематозную реакцию наблюдают и вокруг некрозов. Постепенно происходит фиброзирование гранулем с образованием гиалинизированной соединительной ткани, среди которой располагаются небольшие комплексы опухолевых клеток («скиррозная» реакция). Лимфоидную инфильтрацию и образование гранулем рассматривают как реакцию организма на опухоль. Некоторые авторы отмечают благоприятное прогностическое значение стро-мальных этих реакций.
Лимфоидная инфильтрация стромы может выражаться слабо или отсутствовать. В этих случаях опухоль состоит из пластов клеток, разделенных тонкими прослойками стромы («медуллярная» семинома). Опухолевые клетки могут инфильтрировать строму или распространяться по канальцам. Описаны случаи семиномы «in situ», когда опухолевые клетки располагаются внутри канальцев, не нарушая их мебран.
Иногда в семиномах встречают гигантские многоядерные опухолевые клетки типа синцитиотрофобласта с обильной эозинофильной, часто вакуолизированной цитоплазмой, многочисленными ядрышками. Часто они располагаются вблизи капилляров. При наличии в семиноме клеток синцитиотрофобласта в сыворотке и моче можно определить повышение уровня хорионического гонадотропина. Повышение одновременно уровней хорионического гонадотропина и фетопротеина свидетельствует о том, что опухоль не является «чистой» семиномой, а содержит элементы хориокарциномы и опухоли желточного мешка. В этих случаях необходимо тщательное исследование удаленной опухоли, так как обнаружение других гистологических типов меняет лечебную тактику. Семинома может сочетаться с другими гистологическими типами опухолей (тератомой, эмбриональным раком и др.)
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Рак яичка
Рак яичка - сложное и коварное онкологическое заболевание, которое проявляется у мужчин в семенной железе, преимущественно. Лечение данного заболевания возможно путем проведения хирургического вмешательства и химиотерапии. Причины возникновения этого заболевания мало факторны, а симптомы выражены болезненными ощущениями в области мошонки.
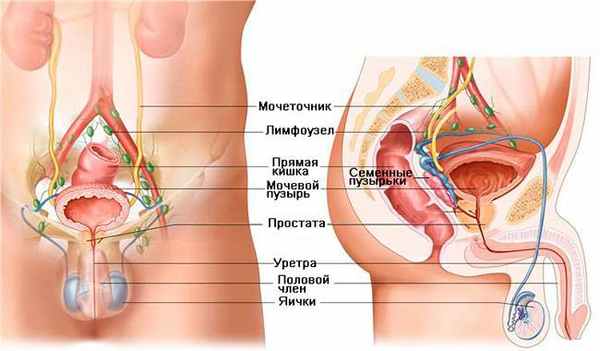
Причины рака яичка
Точные причины возникновения и развитие онкологии яичка не установлены. Главным фактором постановки диагноза «рак яичка» является генетическая наследственность. Чаще всего это заболевание проявляется у мужчин по родственной связи отец-сын, у кровных братьев реже. Заболевание поражает преимущественно белокожих мужчин.
Также проявление патологий является причиной возникновения опухолевого процесса. Недоразвитость, крипторхизм (неопущение яичка в мошонку) и гиперэстрогения, развивающаяся во внутриутробном периоде.
Симптомы рака яичек
Рак яичка коварное заболевание с выраженными симптомами уже в момент появления метастазов в организме. Так как болезненные ощущения пациентами в основном появляются уже на последней стадии, когда опухоль прорастает в ткани органа и ощутимо сдавливает семенные канальцы, то распознать заболевание на ранних этапах сложно. Что усложняет возможность полного выздоровления.
Симптомы заболевания могут иметь проявление в усугублении общего состояния организма, потери аппетита, немного повышенной температуре тела, а также видимым ощущением лимфоузлов в надключичной области. Такие же серьезные симптомы, как боли в спине, грудной клетке и сильная одышка - признак возможного диагноза - рак яичка.
Стадии рака яичек
Определение стадий рака яичка зависит от распространения опухоли внутри органа и его метастазирование в кровь, лимфу и другие органы. Симптомы и этапы развития заболевания разбиваются по группам с помощью международной классификации стадий злокачественных заболеваний.
1 стадия - обнаружение атипичных клеток в пределах яичка.
2 стадия - опухолевые клетки размножаются внутри органа и обнаружение онкомаркеров в пределах или чуть выше нормы.
3 стадия - опухоль может перерастать в семенные канатики мошонку. Возможны метастазы в лимфоузлы. Онкомаркеры в пределах нормы или чуть выше.
4 стадия - рак также находится в пределах яичка, наличие метастазов в лимфоузлах достаточно высоко, но распространение не так отдаленно. В некоторых случаях происходит поражение печени и костей. Онкомаркеры значительно выше нормы.
Диагностика рака яичек
Диагностика лечения рака яичка начинается с консультации специалиста. Сбор семейного анамнеза, пальпирование яичек и анализ собранных данных, позволяют определить вероятность появления онкологического заболевания.
У мужчин при проявлении признаков заболевания выявляется страх, что пагубно влияет на раннюю диагностику. Поэтому при проявлении первых признаков необходимо обследоваться у врача уролога-онколога.
Затем назначается ультразвуковое исследование, которое позволяет наиболее точно определить наличие опухоли.
Выявление случаев метастазирования возможно путем проведения компьютерной томографии.
Анализ крови на наличие онкомаркеров позволяет оценить прогноз лечения рака яичка. Правильная терапия должна показать насколько эффективно происходит программа выздоровления. Рост показателей в крови после проведенных врачебных манипуляций говорит о рецидиве заболевания, поэтому важно отслеживать показатели крови.
Также врачом может быть назначено взятие биопсии. В таком случае, процедура происходит путем открытой операции или пункции. Каждый случай рассматривается индивидуально. Но показаниями к биопсии является: двусторонняя опухоль яичек, опухоль лимфоидной ткани и наличие опухоли при нормальном значении онкомаркеров.
Лечение рака яичек
Для возможного благоприятного исхода применяется три вида лечения:
- химиотерапия;
- лучевая терапия;
- хирургическое лечение.
Рак яичек, не смотря на скрытые симптомы, хорошо поддается лечению химиопрепаратами. При поддержании уровня препаратов и полноценных курсах лечения происходит положительная тенденция к подавлению аномальных клеток и противостоянию их развития.
При остаточном проявлении на компьютерной томографии опухоли в забрюшинной части после химиотерапии, назначается удаление забрюшинных лимфатических узлов, так как возможно проявление развития опухолевого процесса.
Рак яичек предполагает возможное удаление органа и семенных канатиков. Такая методика назначается при невозможности применения химиотерапии и когда сохраняются симптомы заболевания.
Профилактика рака яичек
Для достижения полной ремиссии важно сохранять все рекомендации лечащего врача и пройти полное восстановление после лечения. Рак яичек коварное заболевание, которое проявляет свои симптомы, уже после появления метастазирования, поэтому очень важно следить за своим здоровьем. У мужчин чаще всего профессиональная деятельность физически трудная, но ярое возвращение к рабочему процессу может неблагоприятно отразиться на восстановлении организма.
После лечения необходимо проходить обследование у специалиста, проводить лабораторные исследования крови на отслеживание уровня онкомаркеров.
ЛЕЧЕНИЕ РАКА ЯИЧКА В ГЕРМАНИИ
Рак яичка является самым частым видом солидных злокачественных новообразований у мужчин в возрасте 20–40 лет, У больных с крипторхизмом заболевание встречается в 2,5–20 раз чаще. Повышенный риск уменьшается или устраняется, если орхипексию выполняют в возрасте до 10 лет. Рак также может появиться в ортотопическом контралатеральном яичке. Причины рака яичка неизвестны.
Большиство опухолей происходят из примордиальных зародышевых клеток. Герминогенные опухоли делятся на семиномы (40%) и несеминомы (опухоли, содержащие любые несеминомные компоненты). Несеминомные опухоли включают тератому, эмбриональный рак, опухоли эндодермального синуса (опухоли желточного мешка) и хориокарциному. Часты сочетанные гистологические варианты, например тератокарцинома содержит элементы тератомы и эмбриональной карциномы. Функциональный интерстициально-клеточный рак яичка наблюдается редко.
Даже у пациентов с предполагаемо локализованными опухолями могут быть скрытые лимфатические или висцеральные метастазы. Например, у почти 30% больных с несеминомными опухолями могут наблюдаться рецидивы в лимфатические узлы или висцеральные метастазы, если они не получают лечения после орхиэктомии. Риск метастазов самый большой при хориокарциономе и самый низкий при тератоме.
Опухоли, исходящие из придатка, гидатид яичка и семенного канатика обычно являются доброкачественными фибромами, фиброаденомами, аденоматозными опухолями и липомами. Саркома, наиболее часто рабдомиосаркома, встречается редко, в основном у детей.
ПРИЧИНЫ РАКА ЯИЧКА
Однозначной причины ракa яичка, но существуют факторы риска:
- крипторхизм (неопущение яичка в мошонку);
- наследственный фактор;
- география проживания (заболеваемость выше в Швейцарии и Дании; ниже — в Китае и среди черных африканцев)
- травмы яичка.
СИМПТОМЫ РАКА ЯИЧКА И КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
У большинства пациентов заболевание проявляется появлением образования в мошонке, иногда безболезненно или связанным с тупой, ноющей болью. У некоторых больных кровоизлияние в опухоль может вызывать острую местную боль. Многие пациенты обнаруживают образование самостоятельно после мелких травм мошонки. Основной признак рака яичка — появление в области мошонки плотного образования, постепенно увеличивающегося в размере. На ранних стадиях мужчина может не замечать патологии из-за отсутствия боли и недомогания. В таких случаях лишь своевременно проведенное обследование поможет выявить опухоль.
С ростом опухоли могут появляться симптомы:
- болезненности живота и мошонки;
- увеличение и деформация яичка.
Заболеванию сопутствуют и общие проявления раковой патологии:
- быстрая утомляемость и слабость;
- похудение;
- субфебрильная температура.
ДИАГНОСТИКА РАКА ЯИЧКА
- УЗИ образований мошонки;
- физикальный осмотр, если образование присутствует;
- стадирование при помощи КТ органов брюшной полости, малого таза и грудной клетки, а также гистологическое исследование.
Многие пациенты обнаруживают образование самостоятельно во время самоосмотра. Молодым мужчинам следует рекомендовать ежемесячную самостоятельную пальпацию яичек.
Источник и природа образования мошонки должны быть точно установлены, т.к. большинство образований мошонки являются злокачественными, но большинство внеяичковых образований – доброкачественными; их дифференциальная диагностика при физикальном осмотре может быть затруднительная. Ультразвуковое исследование мошонки может подтвердить яичковую локализацию образования. Если наличие образования яичка подтверждается, необходимо измерить сывороточные концентрации онкомаркеров α-фетопротеина и β-хорионического гонадотропина человека, а также сделать рентгеновский снимок грудной клетки. Затем показано исследование области паха; семенной канатик высвобождают и пережимают до начала любых манипуляций с пораженным яичком.
Если диагноз рака яичка подтвержден, необходимо провести КТ органов брюшной полости, малого таза и грудной клетки с целью клинического стадирования по стандартной системе TNM и определение рака яичек по системе TMN с помощью сывороточного маркера. Удаленные в ходе операции (обычно радикальной паховой орхиэктомии), помогает получить важную гистопатологическую информацию, в особенности о соотношении гистологических компонентов опухоли и внутриопухолевой лимфоваскулярной инвазии. На основе этой информации можно предсказать риск наличия скрытых лимфатических и висцеральных метастазов. У пациентов с несеминомными опухолями наблюдается приблизительно 30-процентный риск развития рецидива, несмотря на нормальную картину рентгеновских методов исследования, нормальные уровни сывороточных маркеров и предполагаемо локализованный характер процесса. Семиномы у таких больных рецидивируют в приблизительно 15% наблюдений.
ВИДЫ РАКА ЯИЧКА
Дифференциальная углубленная диагностика служит для классификации новообразований следующих разновидностей:
- герминогенных опухолей — поражение зародышевых структур тестикул;
- негерминогенных уплотнений — опухолей стромы семенника;
- смешанных поражений здоровых тканей семенников и мошонки — опухолей, состоящие из герминогенных и негерминогенных поражений тестикул.
Герминогенные опухоли в свою очередь подразделяются на:
- семиномы (сперматоцитная, анапластическая, типичная);
- несеминомы (эмбрионально клеточный рак, хорионэпителиомы, хорионкарциномы, тератобластомы, тератомы).
Несеминомы (несеминомные опухоли) чаще всего диагностируются у мужчин молодого возраста — от 20 до 35 лет. Развиваются быстро, дают метастазы и поражают другие органы. Это могут быть опухоли желточного мешка, лимфомы и другие. Благоприятный прогноз при такой разновидности образования в 93% случаев, при условии своевременного обращения к онкоурологу.
Семиномы поражают мужчин старше 40 лет. Растут медленно, не затрагивая другие органы и обычно не доставляя болезненных ощущений. В отличие от несемином, характеризуются благоприятным течением. При своевременном начале лечения пациенты излечиваются в 99% случаев.
Негерминогенные образования в свою очередь делятся на такие подвиды, как:
- лейдигомы;
- сертолиомы;
- саркомы;
- дисгерминомы.
По стадии развития заболевание делят на следующие группы:
- опухоль не выходит за пределы яичка;
- образование поражает лимфоузлы;
- опухоль поражает шейные лимфоузлы.
Примерно 90% всех опухолей яичка — злокачественные герминогенные опухоли. Остальные 10% — это в основном доброкачественные опухоли, которые возникают от клеток Лейдига и Сертоли. Очень редко эти опухоли могут быть злокачественными. Герминогенные опухоли яичка развиваются из плюрипотентной стволовой клетки, которая преобразуется в злокачественную клетку в ответ на различные эндогенные, экзогенные, гормональные и генетические события. В результате трансформации первоначально возникает преинвазивный предшественник, карцинома на месте или внутритрубное герминогенное новообразование, которое является предшественником всех герминогенных опухолей, за исключением сперматоцитарной семиномы, но пока не может само по себе метастазировать.
Если у пациента был уже диагностирована односторонняя опухоль яичка, то есть большой риск развития вторичной опухоли на противоположной стороне. Поэтому при наличии определенных факторов риска уже в рамках первичной терапии производится забор образца ткани предположительно здорового яичка с целью оценки этого риск. В противном случае пациенты должны регулярно выполнять самостоятельно пальпацию яичка и раз в год проходить ультразвуковое обследование.
Лечение рака яичка в Германии — залог хороших прогнозов.
Читайте также:
