Вульгарная пузырчатка
Добавил пользователь Евгений Кузнецов Обновлено: 08.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пузырчатка: причины появления, симптомы, диагностика и способы лечения.
Определение
Пузырчатка – это хроническое заболевание, вызванное аутоиммунными нарушениями. Пузырчатка характеризуется формированием пузырей на клинически здоровой коже и слизистых.
Причины появления пузырчатки
Этиология пузырчатки остается невыясненной, но большинство исследователей полагают, что причиной заболевания становятся аутоиммунные процессы в организме, что подтверждают обнаруженные антитела против межклеточной субстанции в пораженной коже, пузырной жидкости и сыворотке крови больных.
Классификация заболевания
Клиническая классификация заболевания:
- Пузырчатка вульгарная.
- Пузырчатка вегетирующая.
- Герпетиформная пузырчатка.
- Пузырчатка листовидная.
- Пузырчатка бразильская.
- Пузырчатка эритематозная (себорейная), или синдром Сенира-Ашера.
- Пузырчатка, вызванная лекарственными средствами.
- Другие виды пузырчатки: паранеопластическая пузырчатка; IgA-зависимая пузырчатка; субкорнеальный пустулез; внутриэпидермальный нейтрофильный дерматоз.
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелая пузырчатка.
- Фаза прогрессирования (дебют заболевания) при отсутствии глюкокортикостероидной терапии.
- Фаза прогрессирования на фоне проводимой глюкокортикостероидной терапии.
- Фаза медикаментозной ремиссии на фоне высокодозной глюкокортикостероидной терапии.
- Фаза медикаментозной ремиссии на фоне поддерживающей дозы глюкокортикостероидной терапии.
- Чувствительная к глюкокортикостероидам.
- Резистентная к глюкокортикостероидам.
Вульгарная пузырчатка является самой распространенной среди всех форм истинной пузырчатки (до 75% случаев). Проявляется формированием пузырей с серозным содержимым. Сначала поражаются слизистые оболочки полости рта и носа, затем в процесс вовлекается кожа туловища, конечностей, лица, наружных половых органов, паховых складок и подмышечных впадин. Пузыри некоторое время сохраняются, а затем вскрываются с образованием эрозии. По мере заживления эрозии формируются корки коричневого цвета, после отделения которых сохраняется бурая пигментация.
Если течение пузырчатки легкое, то общее состояние больного изменяется мало. Тяжелое состояние и истощение организма, септическая лихорадка, которая особенно выражена при присоединении вторичной инфекции, наблюдаются при быстром прогрессирующем течении.
Симптом Никольского, когда кожа слезает как при ожоге кипятком, при вульгарной пузырчатке положительный в очаге поражения и редко на здоровой коже (при трении на коже, которая кажется здоровой, происходит легкое отторжение верхних слоев эпидермиса).
Эритематозная пузырчатка (синдром Сенира-Ашера) характеризуется формированием пузырей на коже лица, спины, груди, волосистой части головы; а слизистые оболочки не поражаются. Высыпания имеют себорейный характер и представляют собой бляшки яркого розового цвета с чешуйками на поверхности. Симптом Никольского положительный в очаге поражения и порой на здоровой коже.
Листовидная пузырчатка характеризуется образованием тонкостенных пузырей, которые появляются повторно на одних и тех же местах. После их вскрытия обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Слизистые практически не поражаются.
В этом случае процесс сопровождается ухудшением общего состояния пациента и присоединением вторичной инфекции. Симптом Никольского положительный даже на здоровой коже.
При вегетирующей пузырчатке кожа пациентов долгие годы может оставаться в удовлетворительном состоянии: формируются нестойкие пузыри, которые быстро вскрываются с образованием эрозий. Эти пузыри чаще всего располагаются вокруг рта, носа, пупка, гениталий и в области кожных складок. На месте вскрывшихся пузырей образуются эрозии, покрытые налетом и папилломатозными разрастаниями. Симптом Никольского положительный только вблизи пораженной кожи.
Диагностика пузырчатки
Для правильной постановки диагноза необходим осмотр кожи больного и определение симптома Никольского.
Назначают следующие лабораторные исследования:
- цитологический анализ на наличие акантолитических клеток в мазках-отпечатках со дна свежих эрозий;
- гистологическое исследование биоматериала эрозий;
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава Росс.
Вульгарная пузырчатка
Одна из клинических форм пузырчатки – патологии, относящейся к группе хронических болезней, основным симптомом которой являются высыпания на слизистых оболочках (особенно рта) и невоспаленной коже в виде пузырей, формирующихся в результате акантолиза, – это вульгарная пузырчатка.
Вначале больные отмечают наличие высыпаний на коже, после – на слизистой полости рта. Причины развития этого заболевания ранее были неизвестны, но около года назад израильские ученые все же доказали его генетическую основу как аутоиммунного кожного заболевания. Чаще всего это заболевание встречается у евреев и арабов. Был обнаружен ген ST16, который отвечает за изначальную предрасположенность к развитию данной патологии. При этом есть данные о том, что пузырчатка имеет аутоиммунный механизм роста. Такая версия подтверждается на основе данных о том, что в организме пациентов определяются IgG антитела, которые имеют структуру, подобную межклеточному веществу эпидермиса, а именно шиповатого слоя. Чем тяжелее форма пузырчатки, тем больше антител в крови можно обнаружить.
Симптомы пузырчатки
Вульгарная пузырчатка имеет следующие симптомы в виде поражения кожи и слизистых оболочек тела, которые периодически появляются и исчезают:
Иммунитет пациента вырабатывает антитела в ответ на специфические белки в слизистых и коже, в результате чего и формируются пузыри. Чаще всего в начале заболевания они локализуются исключительно во рту, этот период длится от 2 месяцев до 1 года. Сами пузыри можно увидеть очень редко, потому что они вскрываются быстро (из-за очень тонкой покрышки пузыря) с немедленным образованием на их месте эрозии круглой или овальной формы ярко-красного цвета.
Диагностика
В нашем отделении для постановки или подтверждения диагноза «вульгарная пузырчатка» используются следующие методы исследования:
- позитивные механические симптомы Никольского и Асбо-Хансена, свидетельствующие об акантолизе;
- цитологическое исследование по методу Тцанка с целью обнаружения в мазках-отпечатках со дна эрозий акантолитических клеток;
- иммунологические исследования в виде непрямой реакции иммунофлюоресценции РИФ, чтобы определить наличие IgG антител в сыворотке крови пациента к межклеточному веществу эпидермиса, и прямой РИФ для выявления отложения антител IgG в области межклеточного вещества.
- Хронические эрозивные колиты. Катаральные колиты
- Эпидемиология острого промиелоцитарного лейкоза - частота встречаемости
- Физиология фонации. Миоэластическая теория фонации
- Морфология возбудителя респираторного микоплазмоза. Антигены возбудителя микоплазменной пневмонии. Факторы патогенности возбудителя микоплазменной пневмонии.
- Синдром CLIPPERS на МРТ
Несвоевременная диагностика и запоздалое лечение при вульгарной пузырчатке приводит к тому, что на теле больного начинают появляться все новые и новые эрозии, которые впоследствии не заживают.
Лечение вульгарной пузырчатки
Ранее от вульгарной пузырчатки наблюдалась довольно высокая смертность, но она стала уменьшаться после того, как начали использовать для ее лечения кортикостероидные препараты. Они же сегодня являются основой для терапии больных с такой патологией, позволяя полностью или практически полностью снять клиническую картину. Важно не прекращать прием медикаментов, потому что это практически сразу приводит к рецидиву. Терапия должна длиться неопределенно длительный срок непрерывно до тех пор, когда на коже не останется высыпаний.
Также назначаются цитостатики в более тяжелых случаях. Решающего значения местная терапия не имеет, поэтому ее целью является в первую очередь профилактика или устранение вторично присоединившейся инфекции. Параллельно проводится плазмаферез для удаления из крови антител.
Врачи клиники Рабина имеют богатый, а главное, успешный опыт в области лечения этого опасного заболевания. Для борьбы с ним у нас имеется самое современное оборудование, доказавшие свою эффективность медикаменты и лучшие профессиональные кадры.
Пузырчатка
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.Особенности клинического течения пузырчатки позволили клиницистам выделить следующие формы заболевания: вульгарную, эритематозную, вегетирующую и листовидную. Пузырчатка диагностируется при обнаружении акантолитических клеток в мазке-отпечатке и гистологическом выявлении расположенных внутри эпидермиса пузырей. В лечении пузырчатки основным является курсовое назначение глюкокортикостероидов, оно успешно сочетается с методами экстракорпоральной гемокоррекции: плазмофорезом, гемосорбцией, криоаферезом.
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.
Причины пузырчатки
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.
Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Клинические проявления пузырчатки
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента.
При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают.
При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже - при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной.
Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез.
В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову.
В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных.
В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
Вульгарная пузырчатка
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Вульгарная пузырчатка (клиническое наблюдение атипичного случая)
Журнал: Клиническая дерматология и венерология. 2011;9(2): 40‑44
Гайнулин Ш.М., Гребенюк В.Н., Резникова М.М., Цацаниди М.А. Вульгарная пузырчатка (клиническое наблюдение атипичного случая). Клиническая дерматология и венерология. 2011;9(2):40‑44.
Gaĭnulin ShM, Grebeniuk VN, Reznikova MM, Tsatsanidi MA. Pemphigus vulgaris. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(2):40‑44. (In Russ.).
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Представлен клинический случай вульгарной пузырчатки у больного 45 лет, отличавшейся атипичной топикой поражения на половом члене, что обусловило диагностические трудности. В нескольких лечебно-профилактических учреждениях онкологи диагностировали рак полового члена и предлагали радикальную терапию. В ГКБ №14 им. В.Г. Короленко после проведения рациональной терапии высыпания в основном регрессировали.
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Среди пузырных дерматозов выделяют четыре основные разновидности истинной пузырчатки: вульгарную (акантолитическую), вегетирующую, листовидную и эритематозную, или себорейную. Это тяжелые заболевания, порой угрожающие жизни больного [1—4]. Вульгарная пузырчатка (ВП) — самое тяжелое из них и наиболее часто встречающееся заболевание аутоиммунной природы. ВП составляет около 10% всех кожных болезней [2, 5, 6].
Дебют ВП обычно наблюдается в возрасте 40—60 лет. В последние годы ВП стала чаще регистрироваться в возрасте 18—25 лет и крайне редко возникает у детей и подростков [3, 5, 7]. При развитии патологического процесса в эпидермисе в межклеточном пространстве накапливаются антитела к межклеточной субстанции. Образующийся комплекс антиген-антитело обусловливает лизис десмосом, что лежит в основе развития акантолиза [8—10]. Акантолиз — обязательный патологический признак ВП: вследствие дистрофических изменений утрачиваются межклеточные связи в шиповидном слое эпидермиса, что приводит к формированию полостей и их слиянию с образованием внутриэпидермальных пузырей [1, 5, 7, 11].
Патологический процесс обычно локализуется на слизистой оболочке полости рта, а также на коже туловища, живота, конечностей, лица, шеи, головы и в естественных складках. Чаще в патологический процесс первоначально вовлекается слизистая оболочка, в частности, полости рта, значительно реже — гениталий, красной каймы губ, конъюнктивы и ануса [2, 5—7].
У подавляющего большинства больных ВП первичным морфологическим элементом являются пузыри различной величины с прозрачным содержимым. Располагаются они на неизмененной коже, покрышки их тонкие, вялые. Пузыри быстро вскрываются, образуя эрозии с ярко-красным дном, по их периферии располагаются обрывки покрышек. На слизистой оболочке на эрозиях образуются геморрагические корки [1—3].
В активную фазу патологического процесса отмечается положительный симптом Никольского. При цитологическом исследовании со дна эрозий в мазках-отпечатках обнаруживаются акантолитические клетки. Диагноз ВП уточняется определением в крови больных циркулирующих аутоантител к антигенам межклеточной субстанции эпидермиса и выявлением в биоптатах больных фиксированных иммунных комплексов в коже методом прямой иммунофлюоресценции [5—7, 11, 12].
Диагностика ВП основывается на результатах клинического, цитологического и гистологического обследования.
При цитологическом анализе мазков-отпечатков методом Тцанка, получаемых со дна эрозий после вскрытия пузырей, и окрашивания их по Романовскому—Гимзе, обнаруживаются «акантолитические клетки» (клетки Тцанка). Это дегенеративные клетки шиповидного слоя, имеющие крупные, занимающие почти всю клетку ядра, неоднородное окрашивание цитоплазмы; вокруг ядра — светло-голубая полоска, по периферии интенсивно синяя. В ядре клеток Тцанка определяются от 2 до 15 ядрышек. При микроскопии мазков-отпечатков обнаруживаются пласты «акантолитических клеток» [1, 2, 6, 11].
ВП примерно в 2 раза чаще болеют женщины, чем мужчины. При первичном обращении к дерматологу клинический диагноз ВП диагностируется только в 1 /3 случаев. При этом подозревают различные заболевания, в частности, стоматит, экзему, пиодермию, полиморфную экссудативную эритему, буллезный пемфигоид, герпетиформный дерматит Дюринга.
Провокационными факторами возникновения ВП могут служить разнообразные физические, химические и биологические воздействия, в частности, избыточная инсоляция, тепловые ожоги, психоэмоциональные стрессы, различные инфекции, лечение препаратами, содержащими сульфгидрильную группу, а также некоторыми другими медикаментами (пенициллином, D-пеницилламином, ампициллином и др.).
По степени тяжести ВП подразделяют на легкую (локализованную; проявляется ограниченными поражениями); умеренную (поражаются обширные участки кожи и слизистых оболочек) и тяжелую форму, характеризующуюся распространенными высыпаниями на коже и слизистых оболочках, а также вовлечением в патологический процесс различных органов (глотки, гортани, пищевода, конъюнктивы, уретры, шейки матки, ануса, желудка) [2—4, 12].
В начале заболевания общее состояние больных нередко нарушается мало, но постепенно оно ухудшается: появляются недомогание, потеря аппетита, бессонница, повышается температура тела. Заболевание может развиться и остро, проявляясь распространенными внутриэпидермальными пузырями, беспорядочно расположенными на неизмененной коже и слизистых оболочках [9]. Высыпания мономорфны (пузыри размером от горошины до лесного ореха и более). Покрышки пузырей вначале напряжены, содержимое их прозрачное, но вскоре экссудат становится мутным, гнойным, а покрышки дряблыми. Под тяжестью экссудата крупные пузыри приобретают грушевидную форму. Ранее, без современного лечения, больные ВП погибали в сроки от 6 мес до 2 лет. С начала применения в 60-х годах XX века системных глюкокортикостероидов (ГКС) проблема лечения ВП во многом была решена (смертность больных ВП снизилась с 60—90 до 45—15%). В настоящее время летальные исходы наступают только при особо тяжелом (злокачественном) гормонорезистентном течении болезни или вследствие развития тяжелых осложнений (инфаркт миокарда, инсульт, сепсис, перфоративная язва желудка, диабет, гипопротеинемия) [1, 2, 4].
Лечение истинной пузырчатки и в настоящее время сопряжено с большими трудностями. Ведущей его составляющей является использование терапевтических мероприятий иммуносупрессивной направленности аллергических процессов посредством применения ГКС и цитостатических препаратов [5, 6, 13].
В остром периоде болезни назначают ударные дозы ГКС (преднизолон, дексаметазон, полькортолон и др.) — 60— 140 мг/сут (иногда 180 мг и более) в зависимости от тяжести заболевания до наступления эпителизации эрозий и отсутствия свежих высыпаний. В дальнейшем постепенно в течение нескольких месяцев дозу ГКС снижают до поддерживающей, обеспечивающей клиническую ремиссию [3, 6, 12].
Однако на фоне длительного применения кортикостероидной терапии у больных могут развиться серьезные осложнения и побочные явления, а при быстрой отмене препаратов — синдром отмены, что определяет рецидив заболевания.
Длительное применение кортикостероидов может приводить к возникновению синдрома Иценко—Кушинга, развитию остеопороза, увеличивает риск патологических переломов костей и способствует возникновению асептических некрозов.
В ряде случаев отмечаются психические расстройства, гипокалиемия, задержка натрия, воды. ГКС, подавляя иммунную систему, могут способствовать развитию инфекционных осложнений.
Клиническое течение ВП, ее прогноз, продолжительность жизни больного зависят от ряда факторов: своевременной диагностики и назначения адекватной терапии, проводимой под диспансерным наблюдением дерматолога.
Несмотря на успехи медицины в уточнении механизмов патогенеза и совершенствования лечения больных ВП, проблема этого дерматоза остается актуальной и обусловлена тяжестью заболевания, трудностью его излечения и потенциальной летальностью [1, 2, 5, 6].
Мы наблюдали клинический случай ВП, отличавшийся атипичной, неожиданной топикой поражения. В Городскую клиническую больницу №14 им. В.Г. Короленко в мужское кожное отделение поступил пациент К., 45 лет. Диагноз направившего учреждения: рак полового члена, ВП (?). При поступлении пациент предъявлял жалобы на высыпания на половом члене, волосистой части головы и слизистой оболочке ротовой полости. Заболел 6 мес назад, когда впервые появились высыпания на коже полового члена. При обращении в лечебно-профилактическое учреждение по месту жительства произведена биопсия из очага поражения и при патогистологическом исследовании были обнаружены атипичные клетки и диагностирован рак полового члена. Эрозии на волосистой части кожи головы, слизистой оболочке мягкого неба появились через 1 мес после первых высыпаний. За последние 2 мес перед поступлением в стационар, учитывая прогрессирование высыпаний, больной обращался для консультации в несколько медицинских учреждений в разных городах (Кимры, Клин, Ногинск, Москва, Ростов-на-Дону), включая Научно-исследовательский институт онкологии, Институт экспериментальной и клинической медицины, МНИИ педиатрии и детской хирургии, патоморфологические отделения и цитологические лаборатории. В 5 случаях был установлен диагноз рак полового члена и даны рекомендации радикального лечения у хирурга-онколога.
При поступлении в стационар общее состояние удовлетворительное. Наследственность, в том числе аллергическая, не отягощена. Внутренние органы и системы организма без проявлений патологии. Температура тела 36,8 °С.
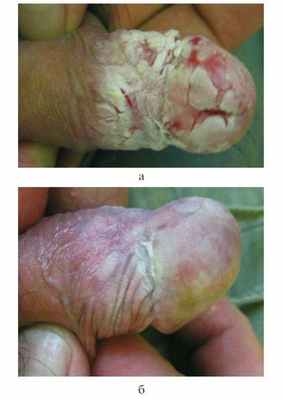
Status localis: патологический кожный процесс носил буллезно-эрозивный характер. Локализован на половом члене, волосистой части кожи головы и слизистой оболочке ротовой полости. На коже пениса в области головки и внутреннего листка крайней плоти располагались множественные циркулярные, сливающиеся между собой эрозии ярко-розового цвета с четкими краями (рис. 1, а). Рисунок 1. Эрозивное поражение пениса у пациента К. с ВП. а — до лечения; б — после курса лечения (эпителизация эрозии).
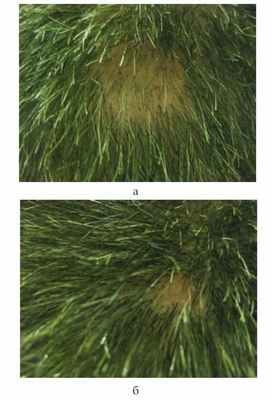
На слизистой оболочке мягкого неба слева — две эрозии розового цвета, округлого и линейного очертаний, размером 0,5 см в диаметре, с четкими границами. На коже волосистой части головы в левой теменной области (рис. 2, а), Рисунок 2. Эрозивное поражение волосистой части кожи головы у пациента с ВП. а — до лечения; б — после лечения (значительный регресс очага поражения). слизистой оболочке ротовой полости — округлые эрозии до 3 см в диаметре, с серозной коркой, плотно сидящей на поверхности.
При лабораторном обследовании в клиническом анализе крови показатели в пределах нормы, исключая повышение СОЭ (28 мм/ч). В общем анализе мочи обнаружен белок (0,3 г/л), лейкоциты 10—14 в поле зрения. В биохимическом анализе крови показатели белкового и липидного обмена нормальные. Гликемическая кривая в пределах нормы. Коагулограмма без особенностей.
ЭКГ: ритм синусовый. Нормальное положение ЭОС, локальное нарушение внутрижелудочковой проводимости. При денситометрии лучевой и локтевой кости показатели МПК в пределах нормы.
Анализы на сифилис (РМП, РПГА, ИФА) отрицательные.
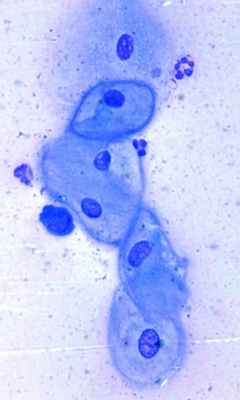
При цитологическом исследовании мазков-отпечатков с поверхности эрозий в большом количестве обнаружены акантолитические клетки (рис. 3). Рисунок 3. Акантолитические клетки из мазка-отпечатка с поверхности эрозии (×400).
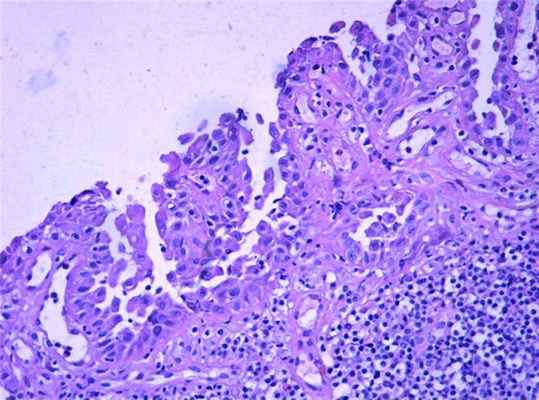
Гистологическое исследование биоптата из очага поражения (рис. 4). Рисунок 4. Биоптат из очага поражения на половом члене с признаками надбазального акантолиза, гистиолимфоцитарной инфильтрации сосочкового слоя дермы (×400). В препарате — фрагмент слизистой оболочки, поверхность которого эрозирована. Поверхность дермальных сосочков покрыта клетками базального слоя эпидермиса, над которыми обнаруживаются отдельно лежащие акантолитические клетки. В верхней части дермы — густой инфильтрат из гистиоцитов и лимфоцитов. Заключение: признаков плоскоклеточного рака не обнаружено, выявленные изменения характерны для ВП.
Консультация специалистов. Терапевтом выявлена гипертоническая болезнь II стадии, 2-й степени, 2-й группы риска; неврологом — эссенциальный тремор; окулистом — гипертоническая ангиопатия сетчатки, миопия слабой степени.
УЗИ органов брюшной полости: ультразвуковых признаков патологии не выявлено.
На основании клинической картины и результатов проведенных исследований диагностирована ВП с поражением кожи и слизистых оболочек.
Назначено адекватное лечение. Лечебный комплекс включал: преднизолон (80 мг/сут per os с постепенным снижением дозы до 60 мг/сут с учетом клинической картины), глюконат кальция (10% 10,0 мл внутримышечно №10), панангин (2 таблетки 3 раза в день), доксициклин (1,1 г 2 раза в день в течение 10 дней), флуконазол (50 мг/сут №10), омез (20 мг 1 раз в день), актовегин (2,0 мл внутримышечно №15), аналаприл (5 мг 2 раза в день). Наружно — 20% бура в глицерине, жидкость Преображенского, мазь актовегин, 2% дерматоловая мазь.
На фоне проводимой терапии через 14 дней отмечена выраженная положительная динамика патологического процесса. На волосистой части кожи головы плотно сидящая серозная корка отторглась (рис. 2, б). В области головки полового члена и внутреннего листка крайней плоти началась эпителизация эрозий: они подсохли, стали розового цвета, отграничены (рис. 1, б). На слизистой оболочке мягкого неба также отмечалась эпителизация эрозий (они стали чистыми, щелевидными, бледно-розового цвета).
На 32-й день терапии эрозии на слизистой оболочке мягкого неба полностью эпителизировались. На волосистой части кожи головы в пределах пораженного очага отмечался активный рост здоровых волос, на коже полового члена в области головки и внутреннего листка крайней плоти — единичные щелевидные эрозии, бледно-розового цвета, поверхностные, чистые.
У пациента за 36 дней стационарного лечения наступила полная эпителизация эрозий. Больной выписан на суточной дозе преднизолона 60 мг/сут per os под наблюдение дерматолога по месту жительства. Даны рекомендации.
В заключение следует отметить, что редко встречающаяся локализация ВП не должна ставить специалистов «в тупик». Проведение стандартных методов обследования пациентов с различными, даже казуистическими кожными процессами, позволяет правильно установить диагноз, избрать оптимальную тактику ведения и провести адекватное лечение.
Вульгарная пузырчатка
Вульгарная пузырчатка (пузырчатка обыкновенная) — заболевание с аутоиммунным механизмом развития, характеризующееся возникновением на слизистых оболочках и кожи пузырей, которые затем вскрываются, превращаясь в ярко-розовые эрозии. При вульгарной пузырчатке часто происходит увеличение и слияние эрозий с образованием значительных по площади очагов поражения. Диагностика проводится путем биопсии недавно появившегося пузыря, его гистологического и иммунологического изучения. В лечении вульгарной пузырчатки применяются кортикостероиды, цитостатики, методы экстракорпоральной гемокоррекции.
Общие сведения
Вульгарная пузырчатка — самая частая клиническая форма пузырчатки. Заболеваемость ею в мире составляет 0,1-0,5 на 100000 населения. Обычно болеют люди в возрасте 30-60 лет. Как и другие формы пузырчатки, вульгарная пузырчатка относится к буллезным дерматозам, поскольку ее основной элемент — это пузырь. Около 2/3 случаев заболевания начинаются с появления пузырей на слизистой полости рта и только спустя несколько месяцев в процесс вовлекается кожный покров.
Причины возникновения вульгарной пузырчатки
Развитие вульгарной пузырчатки связано с нарушениями в работе иммунной системы, в результате которых происходит выработка антител типа IgG к собственным клеткам шиповатого слоя эпидермиса. Под действием аутоантител происходит разрушение десмосом, связывающих клетки эпидермиса между собой. Потеря связей между клетками (акантолиз) приводит к тому, что пространство между ними заполняется межклеточной жидкостью с образованием характерных для вульгарной пузырчатки акантолитических пузырей.
Симптомы вульгарной пузырчатки
Наиболее часто вульгарная пузырчатка начинается со слизистой рта и зева. Из-за механического повреждения пищей пузыри вскрываются так быстро, что их практически никогда не удается увидеть. Во рту на фоне неизмененной слизистой образуются ярко-красные болезненные эрозии. Обрывки лопнувшего пузыря, покрывающие эрозию, создают картину белесоватого налета на ней, однако они без затруднения снимаются шпателем. Постепенно количество эрозий увеличивается. Без специфической терапии они не заживают, а наоборот растут и сливаются. Из-за выраженного болевого синдрома пациент не может есть и разговаривать. Отмечается зловонный запах изо рта.
Появление пузырей на коже при вульгарной пузырчатке может происходить через несколько месяцев после их возникновения в ротовой полости, но может наблюдаться и в начале заболевания. Пузыри образуются на внешне неизмененной коже, они заполнены прозрачной жидкостью и часто не сопровождаются ни зудом, ни болью. В отдельных случаях вокруг пузырей наблюдается покраснение кожи в виде тонкого ободка. Для вульгарной пузырчатки характерно очаговое появление высыпаний в различных участках тела. Чаще всего поражается грудь, спина, подмышечные области и паховые складки. Со временем происходит возникновение новых пузырей с вовлечением в процесс здоровых ранее участков кожи.
Через несколько дней после своего появления пузыри вскрываются. Образующиеся при этом эрозии имеют ярко-розовую окраску. Постепенно увеличиваясь в диаметре, они сливаются и занимают обширные участки кожного покрова. Не нарушенное сначала общее состояние больного вульгарной пузырчаткой становиться хуже, возникает субфебрилитет и слабость. Выраженные болевые ощущения препятствуют активным движениям. При присоединении инфекции, развивается пиодермия: находящаяся в пузырях жидкость становится мутной, эрозии покрываются гнойным отделяемым, а состояние пациента резко ухудшается. Нарастающая кахексия или сепсис (при присоединении инфекции) могут приводить к гибели больного.
Диагностика вульгарной пузырчатки
В клинической диагностике вульгарной пузырчатки имеют значение механические симптомы, свидетельствующие об акантолизе. К ним относится симптом Никольского — отслаивание эпидермиса при легком трении здорового на вид участка кожи. Краевой симптом Никольского проверяется потягиванием за обрывок стенки лопнувшего пузыря. Если он положителен, то происходит отслаивание эпидермиса на довольно большое расстояние от эрозии. Симптом Асбо-Хансена — надавливание пальцем на пузырь при вульгарной пузырчатке приводит к отслаиванию эпидермиса по периферии пузыря и увеличению его площади.
Для подтверждения диагноза вульгарной пузырчатки проводят цитологическое исследование по методу Тцанка. Микроскопия мазка-отпечатка, полученного со дна эрозии, выявляет характерные акантолитические клетки в шиповатом слое эпидермиса. Для гистологического исследования в ходе биопсии берут участок кожи, содержащий свежий пузырь. Исследование обнаруживает расположенную внутри эпидермиса полость и определяет механизм ее возникновения.
Дополнительными в диагностике вульгарной пузырчатки являются иммунологические методы, подтверждающие или опровергающие аутоиммунный характер заболевания. Прямая реакция иммунофлуоресценции (РИФ) выявляет скопления IgG в межклеточном пространстве и на оболочках клеток эпидермиса. Непрямая РИФ проводится с сывороткой пациента и определяет наличие в ней антител к десмосомам клеток эпидермиса.
Лечение и прогноз вульгарной пузырчатки
Единственный способ спасти больного вульгарной пузырчаткой заключается в назначении высоких доз кортикостероидов: дексаметазона, триамцинолона и преднизолона. Начальная доза препарата зависит от тяжести состояния пациента. Снижение дозировки начинают только после эпителизации всех эрозий и прекращения свежих высыпаний. Постепенно подбирают поддерживающую дозу — минимальное суточное количество препарата, при приеме которого не наблюдается появление новых высыпаний. Эту дозу больной должен принимать постоянно.
Совместно с кортикостероидной терапией применяют цитостатики: метотрексат, циклоспорин, азатиоприн. Это позволяет проводить лечение вульгарной пузырчатки меньшими дозами кортикостероидов и быстрее добиться ремиссии заболевания. Применение методов экстракорпоральной гемокоррекции (плазмофорез, гемосорбция и т. п.) дает возможность очистить кровь от циркулирующих в ней иммунных комплексов и антител. Это способствует ремиссии вульгарной пузырчатки и особенно актуально при слабой эффективности кортикостероидной терапии. В лечении вульгарной пузырчатки используют препараты калия, анаболические стероиды, при присоединении инфекции — антибиотики. Для профилактики осложнений кортикостероидной терапии назначают медикаменты, защищающие стенку желудка (нитрат висмута и др.), и другие препараты.
Своевременно начатая терапия вульгарной пузырчатки кортикостероидами, как правило, позволяет избежать летального исхода. Однако многолетний прием этих препаратов неизбежно приводит к возникновению тяжелых осложнений со стороны внутренних органов и систем, которые в свою очередь могут стать причиной гибели пациента.
Читайте также:
