Вывихи в межфалантовых суставах. Диагностика, лечение
Добавил пользователь Валентин П. Обновлено: 16.01.2026
Повреждение связок верхней конечности – группа достаточно распространенных травм, в которую входят повреждение вращательной манжеты плеча, повреждение связок локтевого и лучезапястного сустава и мелких суставов кисти. Одними из самых распространенных травм этой группы являются повреждения вращательной манжеты плеча и повреждения связок лучезапястного сустава. Симптомы зависят от вида повреждения и его локализации. В основном это боль, отечность и ограничение произвольных движений в поврежденной области. Повреждение связок верхней конечности диагностируется травматологом. Для исключения переломов может быть назначено рентгенологическое исследование. Лечение состоит в фиксации травмированного участка верхней конечности путем наложения гипсовой шины.
МКБ-10
Общие сведения
Повреждение связок верхней конечности – группа достаточно распространенных травм, в которую входят повреждение вращательной манжеты плеча, повреждение связок локтевого и лучезапястного сустава и мелких суставов кисти.
Повреждение вращательной манжеты плеча
Под названием «вращательная манжета плеча» в травматологии подразумевают группу сухожилий, расположенных в области плечевого сустава (сухожилие подлопаточной, малой круглой, подостной и надостной мышц). Функция этой группы сухожилий – обеспечение подвижности и стабильности плечевого сустава.
Повреждение вращательной манжеты плеча – одно из самых распространенных и самых тяжелых повреждений связок верхней конечности. Оно может быть частичным или полным, травматическим или дегенеративным. Причина травматического разрыва вращательной манжеты плеча – чрезмерное напряжение мышц при падении на руку. Реже сухожилия повреждаются в результате прямого удара по плечевому суставу.
Дегенеративные повреждения сухожилий могут возникать даже при небольшой травме. В отличие от травматического разрыва, основной причиной в данном случае является изменение структуры сухожилия вследствие нарушения трофики, повторных микротравм или врожденной слабости соединительной ткани.
Пациент с разрывом вращательной манжеты плеча предъявляет жалобы на боли, чаще всего – на верхнебоковой поверхности плеча, в области прикрепления сухожилия дельтовидной мышцы. При частичном повреждении вращательной манжеты плеча объем движений в суставе сохранен, боли усиливаются при отведении руки в сторону. В случае полного разрыва вращательной манжеты плеча объем движений в суставе уменьшается, больной испытывает затруднения при поднятии выпрямленной руки.
При застарелом разрыве сухожилий головка плечевой кости постепенно «уходит» в состояние подвывиха. Развиваются дегенеративные изменения в плечевом суставе. Движения рукой становятся еще более ограниченными. Разрывы вращательной манжеты плеча могут осложняться поражением расположенных поблизости нервов плечевого сплетения и воспалением сухожильной сумки под акромиальным отростком лопатки (подакромиальным бурситом).
Лечение повреждений вращательной манжеты плеча
При частичном повреждении вращательной манжеты плеча показано консервативное лечение – иммобилизация на отводящей шине в течение 3 недель, ЛФК и физиолечение. Полный разрыв вращательной манжеты плеча является показанием к операции с последующим наложением отводящей шины.
Повреждение сухожилий локтевого сустава
Редко встречающийся вид повреждения связок верхних конечностей. Как правило, надрывы и разрывы коллатеральных связок сочетаются с разрывом капсулы сустава и отрывными переломами. Локтевой сустав отечен, увеличен в объеме из-за скопления крови. В положении разгибания определяется избыточная боковая подвижность. Лечение – пункции локтевого сустава, иммобилизации задней гипсовой шиной сроком на 3 недели, ЛФК и физиолечение.
Повреждение связок лучезапястного сустава
Достаточно распространенная разновидность повреждения связок верхних конечностей. Чаще встречается повреждение боковой связки, расположенной со стороны локтевой кости. Причиной становится падение с опорой на вытянутую руку. Выявляется болезненность при движениях, отек тыльной и боковой поверхности сустава.
Запястье на одну неделю фиксируют гипсовой шиной. Затем назначают физиолечение.
Повреждение связок I пястно-фалангового сустава
Надрыв связок I пястно-фалангового сустава, расположенного в основании большого пальца, происходит при ударе, сила которого направлена по оси пальца (удар по пальцу или падение с упором на выпрямленный палец). Пациент предъявляет жалобы на боль в основании пальца, которая усиливается при движениях, особенно – при отведении пальца в сторону. Область повреждения отечна.
Лечение заключается в том, что травматолог фиксируют палец гипсовой шиной сроком на 10 дней. Затем назначают физиолечение.
Повреждение боковых связок межфаланговых суставов
Причиной травмы обычно становится резкое или насильственное боковое движение пальца. Пациент жалуется на боль при движениях и отек в области повреждения. Лечение – гипсовая шина сроком на 10 дней, физиопроцедуры.
Вывихи в межфалантовых суставах. Диагностика, лечение
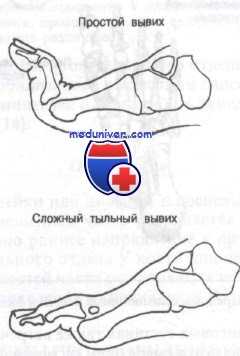
Вывих в проксимальном межфаланговом суставе (ПМФС) может произойти в любом из трех направлений — тыльном, ладонном или боковом. Тип вывиха определяется положением средней фаланги относительно проксимальной. Чаще всего, обычно во время спортивных игр с мячом, происходит тыльный вывих. Механизм травмы связан с переразгибанием в ПМФС.
Смещение к тылу может явиться следствием повреждения только капсульно-связочного комплекса или может быть составным элементом переломовывиха. Значительное осевое воздействие увеличивает вероятность отрыва суставного края средней фаланги с ладонной стороны. Вправление вывиха достигают тракцией по оси за среднюю фалангу. Манипуляцию осуществляют под проводниковой анестезией. По окончании вправления следует выполнить рентгенологическое исследование, чтобы убедиться в точности репозиции, и провести пробу на боковое отклонение дистальных отделов для исключения повреждений коллатеральных связок.
Пробы проводят как при полном разгибании в суставе, так и при 30° сгибании. Если сустав стабилен, то ранние движения должны страховаться шинированием. При выявлении нестабильности уточняют степень боковой девиации, после чего палец сгибают еще на 10° в ПМФС и накладывают фиксирующую шину по тыльной поверхности, которая препятствует разгибательным движениям. Еженедельно увеличивают угол разгибания на 10° до достижения полного разгибания средней фаланги.
Ладонные вывихи в проксимальном межфаланговом суставе встречаются гораздо реже, чем тыльные, и могут быть двух разновидностей. При первом типе повреждающие силы воздействуют на выпрямленный палец и вызывают смещение основания средней фаланги в ладонную сторону с отрывом центральной ножки сухожильного растяжения. В таких случаях возможно закрытое вправление путем вытягивания по оси средней фаланги. Фиксирующую шину накладывают на шесть недель в положении разгибания в ПМФС, при этом дистальный межфаланговый ДМФС оставляют свободным для сгибания и разгибания.
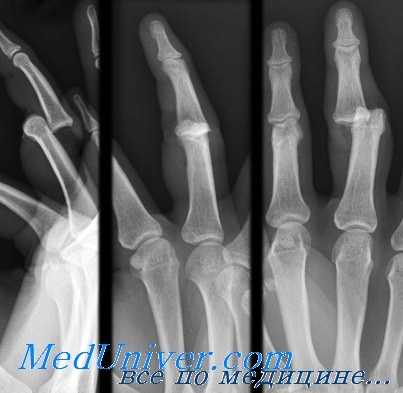
Ко второму типу повреждений относится ротационный подвывих, который происходит под воздействием силы, приложенной к полусогнутому пальцу. Результатом становится расслоение центральной и боковой ножки сухожильного растяжения, а в образовавшуюся щель попадает выступ основания средней фаланги. Закрытое вправление может оказаться затруднительным, но можно попытаться согнуть пальцы в ПФС и ПМФС и осторожно сместить среднюю фалангу в правильное положение. При неудаче лучше перейти к вправлению открытым способом, чем повторять попытки закрытого вправления.
Дальнейшая тактика, если не повреждена центральная ножка сухожильного растяжения, состоит в раннем восстановлении движений в фиксированном к соседнему пальцу положении. При разрыве центральной ножки лечение проводят как при любых повреждениях центрального сухожильного растяжения, а именно, накладывают на шесть недель фиксирующую шину при разогнутом ПМФС.
Вывихи в боковую сторону являются результатом разрыва ладонной пластинки и одной из коллатеральных связок. В клинической картине преобладают отечность и болезненность на стороне поврежденной связки. Как правило, вывих относительно легко устраняется путем тракции и вправления средней фаланги. Фиксацию разогнутого пальца осуществляют гипсовой лонгетой в течение двух недель с последующими содружественными движениями с соседним пальцем.
Вывихи в дистальном межфаланговом суставе чаще всего бывают тыльные и боковые, и во многих случаях являются открытыми повреждениями из-за тонкого слоя окружающих мягких тканей. Лечение закрытых повреждений выполняют тракцией по оси дистальной фаланги. Открытые вывихи вправляют на фоне начатой антибактериальной терапии и после надлежащей санации сустава. В отдельных случаях причиной невправимых вывихов становится интерпозиция проксимальной ладонной пластинки или сухожилия сгибателя. Иммобилизацию в течение одной недели осуществляют в положении легкого сгибания, после чего проводят содружественную фиксацию в прерывистом режиме еще на 1-2 недели.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение вывихов пальцев кисти и пястных костей
Межфаланговые вывихи встречаются довольно часто. Различают тыльные, ладонные и боковые вывихи. Как правило, фаланги вывихиваются в латеральную сторону, однако в концевом суставе нередко наблюдаются и дорзальные вывихи фаланг. Вправление этих вывихов легко достигается бескровным способом. Вывихи в концевом суставе нередко сопровождаются отрывом сухожилия разгибателя от места его прикрепления. Повреждения сухожилия глубокого сгибателя, а также отрыв его от основания фаланги сопровождают вывихи фаланг лишь в редких случаях.
Вывихи в пястнофаланговых суставах возникают довольно часто. Наиболее часто встречается вывих большого пальца. Вывихи II-V пальцев в этом суставе могут происходить в различных направлениях, однако чаще других возникают вывихи в тыльном направлении. Вывихи большого пальца в пястнофаланговом суставе сопровождаются характерным изменением его формы. Вправление этого вывиха часто не удается из-за интерпозиции суставной капсулы.
В лучезапястном суставе теоретически различаются при разновидности вывихов:
а) в радио-карпальном суставе,
б) в межкарпальном суставе,
в) в карпо-метакарпальном суставе.
Однако на практике эти виды вывихов почти не встречаются.
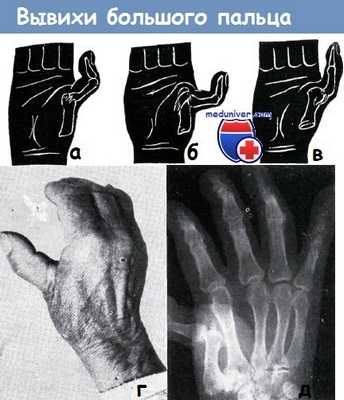
а-в - различные виды вывихов в пястнофаланговом суставе большого пальца:
а) простой неполный вывих,
б) простой полный вывих,
в) полный вывих
г-д - вывих большого пальца правой кисти в пястнофаланговом суставе у пожилого больного наступил много лет тому назад. Вправление вывиха оказалось безуспешным, функция большого пальца была нарушена (а). Нарушение функции пальца усугублялось деформирующим артрозом, возникшим у больного за эти годы.
На рентгеновском снимке видно (б), что основная фаланга большого пальца вывихнулась к ладони.
В первом запястно-пястном суставе обнаруживается тяжелая, а в остальных суставах умеренная форма деформирующего артроза
Вправление вывихов суставов кисти, как правило, не представляет трудностей. Иммобилизация в функционально выгодном положении продолжается в течение трех недель. Показанием к оперативному способу вправления является вывих большого пальца в пястнофаланговом суставе.
Вывихи в концевых суставах могут остаться незамеченными, если они сопровождаются обширной гематомой и припухлостью, которые могут замаскировать костную деформацию. Ввиду организации гематомы и сморщивания суставной капсулы в таких случаях исправление деформаций может быть достигнуто только путем резекции сустава или артропластики.
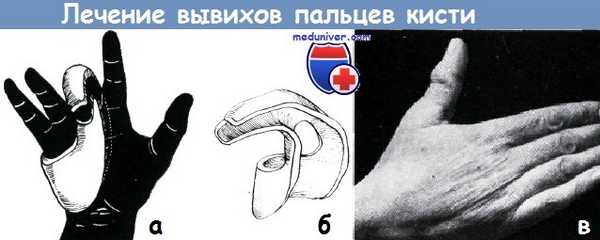
а-б - гипсовая шина без подкладки для иммобилизации одного пальца по Волину. (Она пригодна для иммобилизации при наличии вывиха, растяжения, перелома без смещения и воспаления влагалища сухожилия)
в - вывих в межфаланговом суставе большого пальца 40-летней женщины. Палец имеет форму штыка. Вправление произведено под рауш-наркозом. Иммобилизация гипсовой повязкой продолжалась в течение трех недель. Функция восстановилась полностью
Вывихи большого пальца. Вывих происходит обычно в дорзальном направлении; ладонные и боковые вывихи наступают редко. При неполном вывихе суставные поверхности частично соприкасаются. Полные вывихи сопровождаются значительными повреждениями сумочно-связочного аппарата. Палец принимает штыкообразную или Z-образную форму. В виде осложнения наблюдается смещение сесамовидной кости в дорзальное направление и в межсуставное пространство. Кроме этого вывих может осложняться захлестыванием сухожилия длинного сгибателя большого пальца на головку пястной кости.
Вправление вывихов большого пальца осуществляется под местной анестезией или под рауш-наркозом. При вправлении сначала осуществляется тяга за палец и одновременно с ней производится непосредственное давление на кость. Иммобилизация гипсовой повязкой продолжается в течение трех недель. Если консервативное вправление вывиха не удается (интерпозиция сесамовидной кости), то сесамовидная кость удаляется оперативным путем, после чего производится вправление вывиха.
Вывихи костей запястья будут рассмотрены в статье о их переломах ввиду частоты комбинации этих двух повреждений.
Переломы и вывихи пальцев стопы. Диагностика и лечение
Переломы фаланг пальцев — нередкие осложнения, в большинстве случаев являются результатом прямой травмы. Внутри сухожилия короткого сгибателя большого пальца обычно находятся две сесамовидные косточки, лишь изредка подвергающиеся переломам.
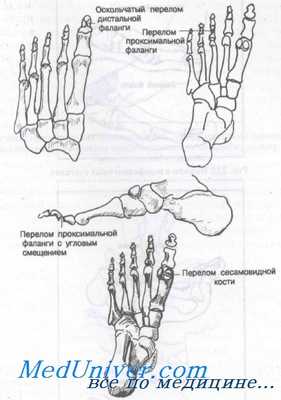
Большинство переломов фаланг — результат прямого удара, например падения тяжелого предмета на стопу. Переразгибание пальца (непрямой механизм) может привести к спиральному или отрывному перелому. Переломы сесамовидных костей обычно возникают вследствие острой или хронической прямой травмы. Перелом медиальной сесамовидной кости встречается чаще, чем латеральной.
Переломы фаланг проявляются болью, припухлостью и кровоизлияниями в первые 2—3 ч с момента травмы. Подногтевая гематома может появиться в течение первых 12 ч. При вывихах в плюснефаланговых суставах отмечаются боль, припухлость, невозможность ходить и заметная деформация.
Перелом фаланги лучше всего выявляют на рентгенограммах в прямой и косой проекциях. Для лучшей визуализации переломы сесамовидных костей требуют косых тангенциальных проекций. Удвоенная сесамовидная кость имеет гладкую закругленную поверхность, которую трудно спутать с острым отломком при переломах.
Лечение переломов и вывихов фаланг пальцев стопы
Переломы фаланг II—V пальцев без смещения можно лечить методом динамического шинирования. Динамическое шинирование состоит в том, что поврежденный палец прибинтовывают к соседнему здоровому, предварительно поместив между ними хлопчатобумажную прокладку. Шину следует менять через каждые несколько дней и иммобилизацию продолжать в течение 2—3 нед.
Лечение при переломах фаланг пальцев. Между пальцами помещают прокладку из мягкой ткани, сломанный палец прибинтовывают к соседнему пальцу. Обувь должна быть на твердой подошве
Желательно ношение открытой обуви. Перелом фаланги со смещением подлежит репозиции по методике, показанной на рисунке. После репозиции необходимо сделать снимки. Если репозиция нестабильна, рекомендуется направление к ортопеду для внутренней фиксации. Открытые переломы фаланг подлежат хирургической обработке с тщательным промыванием раны и по возможности ушиванием.
Закрытая репозиция перелома фаланги со смещением
Настоятельно рекомендуются наложение стерильной повязки, антибиотики и раннее направление к специалисту. Оскольчатые переломы I пальца лечат наложением гипсового сапожка, поскольку динамическое шинирование не дает адекватной иммобилизации. При переломе сесамовидной кости назначают супинатор на срок до 8 нед, однако при выраженной симптоматике может быть показан короткий гипсовый сапожок.
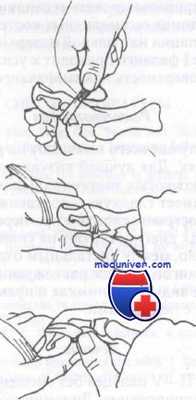
Репозиция вывиха в плюснефаланговом суставе.
А. По линии деформации делают вытяжение.
Б. Для воспроизведения действия повреждающей силы осуществляют переразгибание пальца.
В. При продолжающейся тракции завершают репозицию
Вывих в проксимальном межфаланговом суставе можно лечить методом закрытой репозиции с последующим прибинтовыванием к соседнему пальцу. При нестабильности репозиции необходимо срочное направление для внутренней фиксации. Вывихи в предплюсне-фаланговых суставах требуют парентерального введения анальгетиков и местной анестезии перед попыткой репозиции.
Вывих пальца
Вывих пальца – это патологическое состояние, при котором суставные поверхности фаланг пальцев смещаются и перестают быть конгруэнтными друг другу. Пальцы рук страдают чаще пальцев ног. Вывихиваться могут все фаланги: основная, средняя и дистальная. Симптомами являются резкая боль, отек, деформация в области сустава и отсутствие движений. Диагноз устанавливается на основании внешних данных и результатов рентгенографии. Лечение обычно консервативное – вправление пальца с последующим наложением гипсовой повязки. В отдельных случаях необходима фиксация спицей или операция на суставе.
Вывих пальца – устойчивое смещение суставных поверхностей костей, образующих один из суставов пальца. В результате смещения суставные поверхности утрачивают конгруэнтность (перестают совпадать друг с другом), движения в суставе становятся невозможными. Вывихи пальцев рук наблюдаются достаточно часто. Вывихи пальцев ног встречаются редко. Лечение осуществляют травматологи-ортопеды.
Причины
Причиной повреждения пальца руки обычно становится бытовая или спортивная травма: насильственное переразгибание или удар в область пальца. Вывих пальца ноги возникает вследствие прыжка или падения. .
Классификация
В зависимости от уровня повреждения вывихи пальцев рук подразделяются на вывихи основной, средней и ногтевой фаланги. При вывихе основной фаланги ее суставная поверхность смещается относительно головки соответствующей пястной кости. При вывихе средней и ногтевой фаланги суставная поверхность дистально расположенной фаланги смещается по отношению к проксимальной. В зависимости от направления смещения выделяют тыльные, ладонные и боковые вывихи. Чаще всего наблюдается смещение кости в тыльную сторону. При вывихах пальцев стопы возможно повреждение в области межфалангового и плюснефалангового сустава. Дистальный сегмент может смещаться в подошвенную, тыльную или боковую сторону.
Виды вывиха пальца
Вывих I пальца кисти
Может быть тыльным и ладонным, полным и неполным. Смещение к тылу образуется при разгибательном механизме травмы, смещение к ладони – при сгибательном. При тыльном вывихе сухожилие длинного сгибателя может смещаться и ущемляться между суставной поверхностью проксимальной фаланги и головкой пястной кости, затрудняя вправление. В момент травмы возникает резкая боль. Палец отечен, деформирован в области пястнофалангового сустава. Активные движения невозможны, при попытке пассивных движений определяется пружинящее сопротивление.
При тыльном вывихе палец укорочен, согнут в пястнофаланговом и разогнут в межфаланговом суставе. Область тенара выбухает, по ладонной поверхности прощупывается головка I пястной кости, по тыльной – суставная поверхность основной фаланги. При ладонном вывихе палец разогнут в обоих суставах и смещен в ладонную сторону. По тыльной поверхности пальпируется головка I пястной кости. Для подтверждения диагноза выполняют рентгенографию I пальца. При подозрении на ущемление сухожилия длинного сгибателя может быть назначена МРТ или КТ сустава.
Лечение свежего вывиха пальца амбулаторное, проводится в условиях травмпункта. Устранение вывиха пальца руки выполняют под местной анестезией. При тыльном вывихе травматолог несколько отводит палец и тянет его по оси, одновременно сдвигая проксимальную фалангу на головку пястной кости. Тяга может осуществляться при помощи петли из бинта или с использованием обычного захвата. Для того чтобы устранить ущемление сухожилия, палец поворачивают в локтевую сторону, одновременно сгибая ногтевую фалангу. После вправления осуществляют иммобилизацию лонгетой в течение 3 недель.
Закрытое вправление ладонного вывиха также осуществляют с использованием тяги по оси. Палец вытягивают, разгибают и надавливают на головку пястной кости, сдвигая ее в ладонную сторону. Срок иммобилизации составляет 3 недели. После вправления при всех вывихах пальца, как ладонных, так и тыльных, назначают УВЧ. Трудоспособность восстанавливается через 4-5 недель.
Вывихи проксимальных фаланг II-V пальцев
Обычно возникают тыльные вывихи. Повреждение сопровождается резкой болью, деформацией, отеком мягких тканей. Движения в пястнофаланговом суставе невозможны, определяется пружинящее сопротивление. На ладони пальпируется головка соответствующей пястной кости, на тыле – суставная поверхность основной фаланги. Диагноз подтверждается при помощи рентгенографии пальцев кисти. Лечение амбулаторное – закрытое вправление под местной анестезией с последующей иммобилизацией в течение 3 недель. В этом периоде назначается УВЧ и функциональная терапия. Больничный лист закрывают через 4-5 недель.
Вывихи ногтевых и средних фаланг пальцев кисти
Прогноз при вывихах пальцев руки благоприятный, в абсолютном большинстве случаев объем движений полностью восстанавливается, боли в отдаленном периоде отсутствуют. Привычные вывихи пальцев возникают чрезвычайно редко. Несвоевременное обращение за медицинской помощью может приводить к развитию застарелого вывиха. В таких случаях одномоментное вправление невозможно, для восстановления конгруэнтности суставных поверхностей, стабилизации и разработки сустава приходится накладывать аппарат Волкова-Оганесяна. Исходом застарелого вывиха может стать артроз поврежденного сустава.
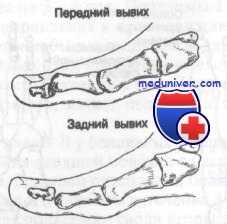
Вывихи пальцев стопы
Вывих пальцев стопы – достаточно редкая травма. Чаще наблюдаются вывихи дистальной фаланги I пальца, второе место занимают повреждения IV пальца, реже всего страдает III палец. Травма обычно возникает в результате непрямого воздействия (удар о твердый предмет, падение с высоты). Возникает резкая боль, характерная деформация, отек, ограничение функции, укорочение пальца и симптом пружинящей неподвижности. Диагноз подтверждается данными рентгенографии пальцев стопы. Лечение обычно амбулаторное – закрытое вправление вывиха пальца ноги. Манипуляцию по возможности следует провести до появления выраженного отека. Под местной анестезией травматолог осуществляет тягу по длине, используя захват, марлевую петлю или тонкую спицу, проведенную через дистальную фалангу. Одновременно врач давит на основание смещенной фаланги в направлении, противоположном смещению.
Если вывих не удается устранить, прибегают к открытому вправлению в условиях стационара. При нестабильности проводят трансартикулярную фиксацию спицей. При единичном вывихе для иммобилизации достаточно повязки, состоящей из нескольких слоев лейкопластыря. При множественных повреждениях необходимо наложение гипсовой повязки. Пациенту назначают УВЧ. Фиксацию продолжают 2-3 недели, трудоспособность восстанавливается через 3-4 недели. Прогноз благоприятный, в большинстве случаев движения сохраняются в полном объеме, опора не страдает, боли в отдаленном периоде отсутствуют.
Читайте также:
