Выявление локализации желудочковой экстрасистолы. Вставочные желудочковые экстрасистолы
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Желудочковая экстрасистолия (ЖЭС) — разновидность нарушения ритма сердца, проявляется преждевременными сокращениями сердца, активация которых происходит из миокарда желудочков.
Об экстрасистолиях мы поговорим с заведующим отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ФГБУ «НМИЦ ТПМ» Минздрава России Алексеем Владимировичем Тарасовым.
Как часто Вы в своей практике сталкиваетесь с экстрасистолиями?
Врачи ежедневно сталкиваются с этим диагнозом. Экстрасистолии диагностируются у 50-70% всех пациентов с нарушением ритма, с ишемической болезнью сердца и сердечной недостаточностью.
Расскажите поподробнее о причинах возникновения ЖЭС
ЖЭС — это всегда вторичное нарушение ритма сердца, а, значит, есть какая-то первопричина. Вот ее надо найти врачу, и на нее воздействовать.
Причины могут быть разные: от стресса и наличия вредных привычек – курения, алкоголя, переедания, до патологий сердечно-сосудистой системы – ИБС, стенокардия, гипертония, кардиомиопатия, пороки сердца, миокардит. Также причина может быть в патологиях других внутренних органов – легких, желудочно-кишечного тракта, онкологических заболеваниях.
Насколько желудочковая экстрасистолия опасное заболевание?
Мы никогда не говорим пациенту, что его жизни что-то угрожает, пока не проведем всестороннюю диагностику и не выявим первопричину заболевания. Бывают экстрасистолы безопасные, которые не стоит даже начинать лечить, бывают те, которые требуют немедленных действий!
Какая диагностика ЖЭС?
Главное — понять, угрожает ли экстрасистолия жизни пациента, может ли привести к самому грозному осложнению — внезапной сердечной смерти!
Сначала мы фиксируем жалобы пациента, потом направляем на функциональные исследования сердца. В первую очередь, на ЭКГ в 12 отведениях, затем на суточное холтеровское мониторирование, УЗИ сердца. Для исключения коронарной патологии — нагрузочные тесты. В зависимости от полученных результатов, можем назначить КТ, МРТ, гастроскопию, анализы крови, внутрисердечное электрофизиологическое исследование или генетическое обследование.
То есть, не всем пациентам показано лечение? Расскажите подробнее
Не каждая ЖЭС требует коррекции. Иногда, наоборот, не стоит ее трогать, так как терапия может нанести еще больший вред здоровью. В нашем центре были такие случаи. Не раз мы отменяли антиаритмическую терапию, назначенную другим врачом и отмечали положительную динамику.
Выбор тактики лечения зависит от того, есть ли у пациента органические поражения сердца или оно структурно нормальное.
В лечении мы добиваемся трех целей: уменьшения симптомов, устранения гемодинамических нарушений, улучшения прогноза.
Но наша ключевая цель — профилактика внезапной сердечной смерти. Еще раз подчеркну, главное — определить, имеется ли у пациента на фоне экстрасистолии риск внезапной сердечной смерти!
Какие подходы и методики лечения применяются в вашем отделении?
В самом начале нашей беседы я говорил и сейчас акцентирую на этом внимание, что ЖЭС имеет вторичную природу. Поэтому в начале лечения важно определить первичное заболевание и воздействовать на него.
Далее, это назначение лекарственных препаратов, в том числе антиаритмических, седативных, препаратов калия, магния и др.
При неэффективности лекарственной терапии – радиочастотная аблация или имплантация кардиовертер-дефибриллятора, если аритмия прогностически опасная.
Если нет поражения сердца, пациентам рекомендуется смена образа жизни. Исключение перееданий, тяжелой пищи, алкоголя, курения. Иногда экстрасистолия может уйти даже после отдыха, поездки в отпуск.
А если есть поражение сердца?
Здесь сложнее. У таких пациентов происходят изменения электрофизиологических свойств миокарда, потеря электрической стабильности миокарда, электролитный дисбаланс в миокарде (потеря кардиомиоцитами калия, магния), гиперкатехоламинемия. Главное — назначить бета-адреноблокаторы, так как они выполняют «защитную» функцию от электрической нестабильности у таких больных.
В зависимости от патологии и опасности аритмии мы можем рекомендовать им хирургическое лечение.
В заключении расскажите немного о своем отделении
У нас в отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции накоплен большой опыт в лечении таких пациентов.
В работе мы опираемся на доказательную медицину, национальные и международные рекомендации, прибегаем к консультациям научного и профессорско-преподательского состава нашего Центра.
У нас есть все необходимые условия для быстрой диагностики, качественного лечения и наблюдения пациентов.
По вопросам отбора пациентов для стационарного лечения и высокотехнологичной помощи, консультаций, по любым вопросам относительно работы отделения:
По вопросам состояния госпитализированных пациентов, общение с лечащими врачами:
Отдел организации платных медицинских услуг и госпитализации:
Выявление локализации желудочковой экстрасистолы. Вставочные желудочковые экстрасистолы
Выявление локализации желудочковой экстрасистолы. Вставочные желудочковые экстрасистолы
Принадлежность экстрасистолы к тому или иному желудочку и даже к передней или задней стенке левого желудочка определяется по грудным и стандартным отведениям. При возникновении экстрасистолы в левом желудочке экстрасистолический комплекс QRS в отведении V1 имеет форму rsR' или RR', а в отведениях Y5, 6 — глубокий, широкий зубец S , то есть регистрируется картина блокады правой ветви предсердно-желудочкового пучка. Если экстрасистола возникла в передней стенке левого желудочка, то одновременно с блокадой правой ветви в экстрасистолическом QRS—Т наблюдается отклонение электрической оси сердца вправо (по типу блокады левой задней ветви предсердно-желудочкового пучка). При экстрасистоле из задней стенки левого желудочка, кроме rsRv, и широкого SI,V6, отмечается отклонение электрической оси сердца влево (по типу блокады правой и левой передних ветвей предсердно-желудочкового пучка).
При правожелудочковой экстрасистоле в отведениях V1 и V2 регистрируется глубокий, широкий зубец S со смещенным вверх сегментом RS—Т, а в отведениях J, V5 и V6 — высокий широкий зубец R с сегментом RS—Т, смещенным вниз, то есть картина левой двухпучковой блокады.
Желудочковые экстрасистолы иногда могут быть вставочными (интерполированными), то есть размещенными между двумя очередными синусовыми циклами. Такая локализация экстрасистолы возможна при редком синусовом ритме, когда одновременно удлинена диастола и укорочена систола желудочков. Вставочная экстрасистола не имеет компенсаторной паузы. После нее в проводящей системе обычно остается состояние некоторой рефрактерности, в результате чего следующий за вставочной экстрасистолой очередной синусовый цикл имеет удлиненный интервал Р—Q. Нередко на одной кривой можно видеть вставочные и обычные экстрасистолы с компенсаторной паузой. Помимо желудочковых экстрасистол, вставочными могут быть предсердные и атриовеитрикулярные экстрасистолы, однако это отмечается гораздо реже.
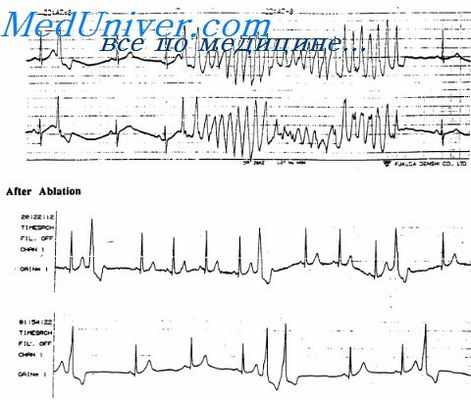
Желудочковые экстрасистолы — самый распространенный тип экстрасистол. Они встречаются при самых различных заболеваниях сердца, особенно часто при инфаркте миокарда, коронарном атеросклерозе, пороках сердца, миокардитах и т. д. Желудочковые экстрасистолы могут возникать рефлекторно при заболеваниях других органов. Вместе с тем именно этот тип экстрасистол нередко наблюдается у практически здоровых людей.
Экстрасистолы, особенно часто желудочковые, могут возникать через каждые одно, два или три нормальных сокращения. Такое закономерное повторение экстрасистол называют аллоритмией; через одно нормальное сокращение — бигеминией, через два — тригеминией и т. д. Считают, что аллоритмия преимущественно возникает при наличии органических очагов в миокарде (В. Ф. Зеленин, 1956; Mackensie, 1910). В клинической практике нередко наблюдается так называемая гликозидная аллоритмия, появляющаяся после длительного лечения сердечными гликозидами (дигиталис, строфантин, реже коргликон). Возникновение бигеминии в этом случае объясняется повышением возбудимости миокарда вследствие обеднения мышечной клетки ионами калия.Экстрасистолы могут быть монотонными, то есть выходящими постоянно только из одного очага, пли политопными, возникающими из различных очагов возбуждения. Монотонные имеют приблизительно одинаковый предэктопический интервал и чаще одинаковую форму зубцов.
Политопные характеризуются различием формы основных зубцов в одном и том же электрокардиографическом отведении и разной продолжительностью предэктопического интервала. Они могут исходить одновременно из различных отделов предсердий, атриовентрикулярного соединения или желудочков.
Экстрасистолы называются групповыми, если они следуют одна за другой. В конце такой группы наступает полная или неполная компенсаторная пауза. Групповые экстрасистолы могут быть монотонными или политопными. Политопная может перейти в мерцание желудочков.
Желудочковая экстрасистолия (ЖЭ)
Желудочковые экстрасистолы (ЖЭ) – это единичные желудочковые импульсы, вызванные риентри в желудочке или возникающие по механизму анормального автоматизма кардиомиоцитов желудочков. Широко распространены как у здоровых лиц, так и у людей с заболеваниями сердца. Могут протекать асимптомно или вызывать сердцебиения. Диагностируется по электрокардиографии. Лечения обычно не требуют.
Желудочковые экстрасистолии (ЖЭ) могут возникать хаотично или через определенные интервалы (каждая 3-я – тригимения, или 2-я – бигимения). ЖЭ могут провоцироваться различными ситуациями (например, беспокойство, стресс, алкоголь, кофеин, симпатомиметики), гипоксией или электролитными нарушениями.
ЖЭ могут восприниматься как отсутствующие или пропущенные удары; ЖЭ сами по себе не ощущаются, но ощущается последующее синусовое сокращение. Когда ЖЭ частая, особенно если возникает на каждое второе сокращение, то возможно умеренное нарушение гемодинамики, т.к. частота синусового ритма уменьшается вдвое. Предсуществующие систолические шумы в сердце могут значительно усиливаться вследствие увеличенного наполнения и усиленного сокращения после компенсаторной паузы.
Диагностика желудочковой экстрасистолии
Диагноз желудочковой экстрасистолии выставляется на основании электрокардиографии (ЭКГ) – широкий комплекс QRS без предшествующей волны Р, обычно с наличием полной компенсаторной паузы.
Прогноз при желудочковой экстрасистолии
ЖЭ у пациентов без заболеваний сердца не значимы и не требуют особого лечения, за исключением элиминации провоцирующих факторов. Бета-блокаторы или абляция предлагаются только в том случае, если симптомы непереносимы или если ЖЭ очень часты и, вызывая межжелудочковую диссинхронию, индуцируют развитие сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведенияЛечение желудочковой экстрасистолии
Бета-блокаторы рекомендованы больным с сердечной недостаточностью и наличием симптомов, а также после инфаркта миокарда
В некоторых случаях, абляция
У пациентов со структурными заболеваниями сердца (например, аортальный стеноз Аортальный стеноз Аортальный стеноз (AС) – это сужение устья аорты на уровне аортального клапана, препятствующее нормальному току крови из левого желудочка в восходящую аорту во время систолы. Причины: врожденный. Прочитайте дополнительные сведения 10/минута) коррелируют с повышенной смертностью, поскольку ни одно исследование не продемонстрировало снижение смертности на фоне антиаритмической терапии.
У пациентов, перенесших инфаркт миокарда на фоне приема антиаритмических препаратов класса I Антиаритмические препараты Класс I Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения , смертность по сравнению с плацебо выше. Вероятно, это отражает побочные эффекты антиаритмиков. Тем не менее, бета-блокаторы ( антиаритмические препараты класса II Антиаритмические препараты Класс II Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения ) имеют положительное влияние при сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведения , то должен рассматриваться вопрос о чрескожной ангиопластике Чрескожные коронарные вмешательства (ЧКВ) Чрескожные коронарные вмешательства (ЧКВ) включают чрескожную транслюминальную коронарную ангиопластику (ЧТКА) с или без постановки стента. Основными показаниями является лечение таких состояний. Прочитайте дополнительные сведения .
Абляция Абляция при сердечной аритмии Необходимость в лечении аритмий зависит от симптомов и степени тяжести аритмии. Лечение направлено на причины заболевания. При необходимости проводится прямая антиаритмическая терапия, что включает. Прочитайте дополнительные сведения предлагается только в том случае, если симптомы непереносимы или если ЖЭ очень часты и, вызывая межжелудочковую диссинхронию, индуцируют развитие сердечной недостаточности Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведенияАвторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Экстрасистолия
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного. Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолия - причины развития
Причинами развития экстрасистолии могут быть как заболевания самого сердца: кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца, так и болезни других органов и систем. Экстрасистолы могут возникать при заболеваниях желудочно-кишечного тракта, остеохондрозе позвоночника, эндокринных болезнях, артериальной гипертензии. Часто являются следствием чрезмерного употребления кофе, алкоголя, курения. Появление экстрасистол при приеме сердечных гликозидов - один из признаков передозировки принимаемого препарата. Заболевания нервной системы (нейроциркуляторные дистонии) также могут вносить свой вклад в возникновение этих нарушений ритма сердца. Экстрасистолы могут появиться и у здорового человека при чрезмерных физических и психических нагрузках.
Симптомы экстрасистолии
Пациент может предъявлять жалобы на «толчки» и сильные удары сердца, обусловленные энергичной внеочередной систолой желудочков после компенсаторной паузы, чувство «замирания» в груди, «кувыркания сердца», ощущение остановившегося сердца. Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха. При органическом происхождении экстрасистол проявления обычно отсутствуют. Частые (особенно ранние и групповые) экстрасистолы приводят к снижению сердечного выброса, уменьшению мозгового, коронарного и почечного кровотока на 8—25 %. Из-за этого при стенозирующем атеросклерозецеребральных и коронарных сосудов могут возникать преходящие нарушения мозгового кровообращения, приступы стенокардии. Наличие желудочковых экстрасистол при сопутствующей кардиальной патологии может привести к желудочковой тахикардии и стать угрозой для жизни пациента.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях - позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) - наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия - лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. "метаболических" препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция ("прижигание") очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова необходимо обращаться:
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Экстрасистолия. Методы лечения
IV. По частоте: частые, редкие.
V. По плотности, периодичности: отдельные (единичные), групповые, аллоритмические.
VI. По времени появления: ранние, средние, поздние.
VII. По клинической значимости: доброкачественные, потенциально злокачественные, злокачественные.
VIII. Особые формы экстрасистолии: парасистолическая, блокированная (скрытая).
IX. К особым формам наджелудочковых экстрасистол (НЖЭ) относятся:
- Аллоритмия – бигеминия, тригеминия.
- Куплет – возникновение двух подряд НЖЭ.
Особое внимание следует обратить на функциональные НЖЭ, которые характеризуются отсутствием видимого органического поражения сердца, конституциональными особенностями (дисплазия соединительной ткани), признаками вегетативной дистонии, эмоциональной лабильностью, возникновением экстрасистол в покое, частотой НЖЭ
Что касается подходов к лечению больных экстрасистолией, в первую очередь необходимо обследовать пациента, выяснить причину возникновения экстрасистолии и воздействовать именно на нее. Очень важно также повлиять на факторы, провоцирующие аритмию (такие как физические нагрузки, злоупотребление алкоголем, кофе). Лечение больных экстрасистолией включает в себя в том числе воздействие на механизмы аритмогенеза и переносимость аритмии пациентом.
Показания для назначения антиаритмической терапии:
1. Субъективно плохо переносимые НЖЭ
– на фоне ваготонии,
– на фоне симпатикотонии.
2. При пороках сердца и органической патологии сердца, перегрузка и дилатация предсердий (нарушение гемодинамики).
3. При наличии длительно существующего этиологического фактора (тиреотоксикоз, воспалительные поражения миокарда) – сочетание этиотропного и антиаритмического лечения.
4. Частая НЖЭ от 700 до 1000 экстрасистол в сутки (индивидуально принимается решение о необходимости назначения ААТ), более 1000 НЖЭ – обязательное назначение ААТ.
- Полном отсутствии субъективных симптомов;
- Пограничном числе НЖЭ;
- Непереносимости антиаритмических препаратов в анамнезе;
- Признаках синдрома слабости синусового узла (СССУ) или нарушениях атриовентрикулярной проводимости, кроме стойкого незначительного удлинения интервала PQ до 0,22 – 0, 23 сек (часто наблюдается у пожилых людей в результате кардиосклероза). В этом случае можно в течение дня давать пациенту β -блокатор, и в случае, если интервал PQ не удлиняется, следует назначать ААТ.
Далее следует назначить лекарственные препараты, оказывающие атропиноподобное действие (также учащающие число желудочковых сокращений): но-шпа, препараты красавки, беллатаминал, клоназепам (0,5-1,0 мг); либо назначить лекарственные препараты, вызывающие симпатикотонию (эуфиллин 0,15 х 3 раза, теопек, нитроглицерин (при коронарной патологии), коринфар.
И только последним этапом, когда все вышеперечисленное не помогает, необходимо назначать ААП (этацизин (оказывает атропиноподобное, вазолитическое действие, учащает число желудочковых сокращений), аллапинин (повышает симпатикотонию, блокирует натриевые каналы, тем самым уменьшает возбудимость миокарда), редко, но можно использовать также хинидин).
При лечении экстрасистолии, возникшей на фоне симпатикотонии, в первую очередь назначаются седативные лекарственные препараты (урежающие сердечный ритм): валериана, корвалол, валокордин.
Следующий этап лечения - малые транквилизаторы: феназепам, грандаксин, коаксил, адаптол (показан как при симпатикотонии так и ваготонии). Далее назначаются антиаритмические лекарственные препараты (β-блокаторы, соталол, пропафенон и антагонисты Сa (верапамил, дилтиазем). И только в самом крайнем случае назначают амиодарон (если ни один ААП не эффективен).
При одновременной ваготонии и симпатикотонии можно назначать комбинации препаратов: соталол + аллапинин, антагонисты Сa + аллапинин, хинидин + β-блокаторы, пропафенон + β-блокаторы (но не следует забывать, что при назначении нескольких препаратов в комбинации доза каждого препарата в отдельности должна быть уменьшена!)
Желудочковые экстрасистолы (ЖЭ) представляют собой преждевременное сокращение, перед которым на ЭКГ отсутствует зубец Р (за исключением поздних ЖЭ, перед которыми есть Р, РQ – укорочен), комплекс QRS > 0,12 сек.; по форме напоминает блокаду противоположной ножки пучка Гиса; имеется полная компенсаторная пауза (исключая случаи ретроградного проведения ЖЭ на предсердия – пауза неполная и вставочные ЖЭ при редком ритме, который при этом не нарушается).
Существует несколько классификаций желудочковых экстрасистол:
Классификация Лауна-Вольфа:
0 – отсутствие ЖЭ;
1 – редкие, монотопные (до 30 в час);
2 – частые, монотопные (>30 в час);
3 – политопные;
4 – а) спаренные, б) залповые;
5 – ранние (R на T)
Данную классификацию следует использовать только при мониторировании ЭКГ и при ишемической болезни сердца (особенно при инфаркте миокарда). В остальных случаях, особенно для функциональных экстрасистол, данная классификация неэффективна.
Классификация желудочковых аритмий по J.T. Bigger (по клинической значимости):
1. Безопасные (доброкачественные):
- ЖЭ, неустойчивая желудочковая тахикардия (ЖТ) продолжительностью менее 30 сек.;
- Нет органического поражения сердца.
2. Потенциально опасные:
- ЖЭ, неустойчивая ЖТ;
- Органическое поражение сердца, но без нарушения гемодинамики (необходимы курсы ААТ + усиление лечения основного заболевания для предотвращения развития нарушений гемодинамики).
3. Опасные для жизни ЖА (злокачественные):
- Устойчивая ЖТ, которая часто переходит в фибрилляцию желудочков; присутствуют эпизоды клинической смерти;
- Органическое поражение сердца и резкое нарушение гемодинамики (необходимо постоянное применение ААТ на фоне лечения основного заболевания + актуален вопрос об имплантации кардиовертера-дефибриллятора).
Какие лекарственные средства для лечения больных с желудочковой экстрасистолией необходимо использовать?
Следует помнить, что показанием для назначения ААП является симптоматическая экстрасистолия при плохой переносимости ее пациентом.
- Препараты первого порядка (эффективность более 70%): пропафенон, амиодарон, этацизин, аллапинин.
- Препараты второго порядка (эффективность 50-70%): атенолол, метопролол, бисопролол и др. бета-адреноблокаторы.
- Препараты третьего порядка: верапамил, дилтиазем, панангин, дифенилгидантоин, карбамазепин, омега-3 ПНЖК.
Лечение желудочковых экстрасистолий включает в себя:
- Устранение аритмогенных факторов (лечение основной патологии)
- Рациональная психотерапия - не всегда эффективна, поэтому далее назначаются также ААП:
1. Бета-блокаторы (высокоселективные, важен их антифибрилляторный эффект)
2. Амиодарон (малые дозы)
3. Бета-блокаторы + Амиодарон (в комбинации)
4. Соталол, ААП класса I (пропафенон, этацизин, аллапинин)
5. Бета-блокаторы +ААП класса I (пропафенон, этацизин, аллапинин)
6. Амиодарон + ААП класса I (пропафенон, этацизин, аллапинин).
7. Амиодарон + Соталол (сочетание данных препаратов может быть опасно, назначаются только в стационаре под строгим контролем и с мониторированием ЭКГ)
8. Амиодарон + Соталол + ААП класса I (сочетание данных препаратов может быть опасно, назначаются только в стационаре под строгим контролем и с мониторированием ЭКГ)
Использовать аллапинин и этацизин всегда следует с особой осторожностью (особенно пациентам, перенесшим инфаркт миокарда).
Перед назначением данных препаратов обязательно следует посмотреть гемодинамику, выраженность гипертрофии миокарда; противопоказанием является также фракция выброса менее 40% и острый коронарный синдром.
- Эуфиллин (теотард, теопек): препараты пролонгированного действия
- Вискен (пиндолол): группа бета-блокаторов
- ААП класса I (этацизин, аллапинин)
- Никорандил (используется при стенокардии, когда необходимо исключить урежение сердечного ритма; не снижает АД, не усугубляет брадикардию)
- При синдроме слабости синусового узла: 2х-камерный кардиостимулятор + Кордарон (+ другие ААП)
ЖЭ и неустойчивая ЖТ у больных без органического поражения сердца безопасны и не требуют применения ААТ (так называемые «косметические аритмии»)!
Обязательно следует обращать внимание, когда именно возникают экстрасистолы: в покое или при физической нагрузке. В покое чаще всего возникают функциональные желудочковые экстрасистолы; если же экстрасистолы проявляются каждый раз при физической нагрузке, необходимо исключить органические поражения (и в первую очередь ишемическую болезнь сердца).
Смертность.
(1). Пациенты с постинфарктным кардиосклерозом - 5% в год;
(2). Пациенты со снижением фракции выброса (менее 40%) - 5% в год;
(1) + (2) - 10% в год;
(1) + (2) + ЖЭ и неустойчивая ЖТ - 15% в год.
Всегда ли при экстрасистолиях надо назначать ААТ?
Сам факт наличия любой экстрасистолии не является прямым показанием для назначения ААТ; первоочередным в данном случае является устранение основного заболевания и причин, способствующих развитию экстраситол, а только потом обращение к ААТ.
При этом ААТ должно быть условно «курсовым», т.е. постепенное снижение дозировки препаратов при достижении положительного эффекта и в дальнейшем лечение без применения ААП, но обязательно на фоне метаболической терапии (прием препаратов, уменьшающих гипоксический синдром: мексидол, милдронат, рибоксин, кокарбоксилаза, омакор).
Постоянное применение ААТ показано только при злокачественных желудочковых экстрасистолах, опасных для жизни!
Более подробно эту тему мы рассматриваем в наших сертификационных курсах для врачей.
Читайте также:
