Пояснично-крестцовые лимпомы: липомиеломенингоцеле
Добавил пользователь Владимир З. Обновлено: 27.01.2026
На долю миеломенингоцеле приходится 98,8% всех открытых дизрафий. Важным структурным элементом при формировании аномалии развития спинного мозга считают плакоду - сегмент нервной ткани эмбриона, который не прошел процесс нейруляции, иначе говоря, остался на уровне первичной нервной пластинки. Все открытые дизрафии характеризуются наличием плакоды, которая соответствует открытому кнаружи сегменту спинного мозга. При некоторых закрытых формах она также присутствует, однако прикрыта кожным покровом. В зависимости от локализации в спинном мозге все плакоды подразделяют на терминальные и сегментные. Терминальная плакода находится в каудальном отделе спинного мозга и может, в свою очередь, быть апикальной или париетальной в зависимости от того, включает дефект только верхушку спинного мозга или более продолжительную его часть. Сегментная плакода может локализоваться на любом уровне спинного мозга, нарушая его нормальное строение.
При миеломенингоцеле плакода выпячивается совместно с оболочками через дефект по средней линии спины чаще всего на пояснично-крестцовом уровне, открываясь, таким образом, наружу. Открытые дизрафии часто сочетаются с врожденной шунтозависимой гидроцефалией и мальформацией Арнольда-Киари II.
При МРТ-исследовании нелеченых пациентов определяют открытое зияние подкожного жира, фасции, костной и мышечной ткани на уровне spina bifida (расщепление позвонка, обозначает дефект заращения дужки позвонка), а также низкое положение спинного мозга, который формирует заднюю стенку дефекта. При миеломенингоцеле плакода возвышается над уровнем кожи из-за расширения подлежащих субарахноидальных пространств, через которые проходят нервные корешки, выходящие из вентральной поверхности плакоды. Эта особенность позволяет отличить миеломенингоцеле от гораздо более редкого миелоцеле, при котором плакода расположена на одном уровне с поверхностью кожи.
Гемимиеломенингоцеле и гемимиелоцеле
Закрытые спинальные дизрафии
Закрытые дизрафии с подкожными массами
В подавляющем большинстве случаев локализуются в поясничной и пояснично-крестцовой области. Существует четыре типа мальформаций с подкожными массами: липомиелоцеле, липомиеломенингоцеле, менингоцеле и терминальные миелоцистоцеле. Из них чаще всего встречают липомиелоцеле и липомиеломенингоцеле. И в том, и в другом случае массы представлены липомой, а спинной мозг сращен с ней на уровне плакоды. Различаются они между собой локализацией этого сращения. При липомиелоцеле жировая ткань попадает в позвоночный канал через заднюю костную spina bifida и присоединяется к плакоде. Именно поэтому область сращения спинного мозга с липомой находится внутри позвоночного канала. При липомиеломенингоцеле расширенное субарахноидальное пространство вытесняет плакоду за пределы позвоночного канала. Эти особенности позволяют точно дифференцировать указанные патологические состояния.
Другие два типа дизрафий с подкожными массами в пояснично-крестцовом регионе - менингоцеле и миелоцистоцеле - встречают чрезвычайно редко, особенно последнее. Менингоцеле представляют собой выпячивания, заполненные ликвором, а терминальные миелоцистоцеле - сложные структуры, характеризуемые выпячиванием полости гидромиелии, включающей терминальные отделы спинного мозга.
Липомы с дуральным дефектом
Липомиелоцеле и липомиеломенингоцеле - подкожные образования, соответствующие липоме, локализуемые по средней линии в поясничнокрестцовой области чаще всего асимметрично. Липомиелоцеле (липомиелошизис) характеризуется сращением плакоды с липомой, расположенных внутри позвоночного канала. Методом выбора для определения патологии служит МРТ, которая позволяет визуализировать костный дефект и подкожный жир, распространяемый в полость позвоночного канала и прикрепленный к плакоде. Участок прикрепления может распространяться на несколько позвоночных сегментов, иметь различные размеры и форму с участками жировой ткани в структуре спинного мозга. Размер позвоночного канала может быть увеличен в соответствии с таковым липомы, однако вентральное субарахноидальное пространство не расширено, что считают важной отличительной чертой липомиелоцеле. При липомиеломенингоцеле сращение плакоды с липомой находится внутри заднего менингоцеле, т.е. за пределами анатомических границ позвоночного канала. МРТ-картина может быть весьма разнообразна и в каждом случае зависит от размеров менингоцеле и липомы, а также от ориентации плакоды. Состояние, когда участок сращения плакоды и липомы лежит четко по средней линии, скорее исключение, чем правило.
В большинстве случаев плакода растянута и ротирована в одну сторону по направлению к липоме, в то время как менингоцеле располагается на другой стороне.
Менингоцеле
Заднее менингоцеле состоит из мешка, наполненного ликвором с выстилкой из твердой и паутинной оболочки, который выпячивается наружу через заднюю костную spina bifida. Локализованы простые менингоцеле обычно в поясничном или крестцовом отделе, однако иногда встречаются в грудном или даже шейном. Спинной мозг не располагается в менингоцеле, однако нервные корешки или терминальная нить могут туда попадать. Спинной мозг имеет обычную структуру, однако при шейном или крестцовом расположении менингоцеле часто бывает натянут. Сопутствующие аномалии, такие как липома нити конского хвоста или диастематомиелия, нехарактерны.
Миелоцистоцеле
Миелоцистоцеле - это редкие мальформации, состоящие из грыжевого выпячивания спинного мозга (в его структуре присутствует полость гидромиелии) внутрь менингоцеле. Такие мальформации покрыты сверху кожей, нейруляция практически завершена.
Терминальные миелоцистоцеле локализуются на уровне поясничнокрестцового отдела и состоят из кистозного расширения центрального канала в дистальном отделе спинного мозга (терминальная гидромиелия, «сирингоцеле»), которое выбухает через расширенную твердую мозговую оболочку. Часто они ассоциированы с подкожной липомой, поэтому их более точное название - «липомиелоцистоцеле». Киста терминальной нити соединяется с эпендимальным каналом спинного мозга, а наружный дуральный мешок - с субарахноидальным пространством. Однако эти две полости не соединены друг с другом.
Нетерминальные миелоцистоцеле
Данные состояния встречают крайне редко. Они значительно отличаются от терминальных миелоцистоцеле и характеризуются покрытым кожей крупным менингоцеле с тонкой шейкой, проходящей через узкую spina bifida posterior. Содержимое мешка представлено расширенной гидромиелической полостью, задняя стенка которой образована спинным мозгом.
Простые дисрафии
Интрадуральная и интрамедуллярная липома
Данные образования отличаются от липом с дуральным дефектом лишь тем, что располагаются внутри дурального мешка. Интрадуральные липомы локализуются вдоль средней линии в расщелине, образованной задней поверхностью плакоды. Они могут выбухать кзади в субарахноидальном пространстве, приподнимая паутинную оболочку, либо смещать спинной мозг латерально. Полностью интрамедуллярно расположенные липомы встречают редко. Липомы шейной или грудной локализации приводят к компрессии спинного мозга.
При МРТ-исследовании липомы выглядят образованиями, изоинтенсивными подкожной клетчатке, в том числе на импульсных последовательностях с подавлением сигнала от жира.
Липома терминальной нити
Наиболее часто данная липома характеризуется как фибролипоматозное утолщение терминальной нити. В среднем у 1,5-5% здоровых людей обнаруживают жировую ткань внутри терминальной нити, что рассматривают как вариант нормы.
Узкая терминальная нить
Данное состояние характеризуется короткой, гипертрофированной терминальной нитью, которая вызывает натяжение эпиконуса спинного мозга. Наиболее часто встречают у пациентов с диастематомиелией или дермальным синусом.
Случаи изолированного заболевания крайне редки. В подавляющем большинстве кончик эпиконуса спинного мозга находится ниже позвонка LII.
Дермальный синус
Дермальный синус - выстланная эпителиальной тканью фистула, которая отходит от поверхности кожи внутрь на различную глубину, иногда проходит через твердую оболочку в полость дурального мешка. Располагается он чаще всего в пояснично-крестцовом отделе позвоночника, а иногда - в шейном, грудном и затылочном.
Терминальный желудочек
Терминальный, или «V», желудочек - небольшая полость внутри эпиконуса спинного мозга, выстланная эпендимой и соответствующая каудальному концу эпендимального канала, которую всегда определяют при патологоанатомическом исследовании. Однако, для того чтобы быть видимой, на МРТ, она должна достигать определенного размера.
"АРБАЛЕТНЫЙ" РАЗРЕЗ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЛИПОМИЕЛОЦЕЛЕ ПОЯСНИЧНО-КРЕСТЦОВОЙ ЛОКАЛИЗАЦИИ Текст научной статьи по специальности «Клиническая медицина»
СПИННОМОЗГОВАЯ ГРЫЖА / ЛИПОМИЕЛОМЕНИНГОЦЕЛЕ / ДОСТУП / РАЗРЕЗ / ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ / ЖұЛЫН ЖАРЫғЫ / ТіЛіК / ХИРУРГИЯЛЫқ ЕМДЕУ / SPINAL HERNIA / LIPOMYELOMENINGOCELE / ACCESS / INCISION / SURGICAL TREATMENT
Аннотация научной статьи по клинической медицине, автор научной работы — Усманханов О.А., Ахмедиев Т.М., Тухтамуродов Ж.А.
Введение. В связи с естественным стремлением хирургов к повышению радикальности и надёжности при иссечении пояснично-крестцовых липом и сравнительно высоким риском послеоперационных осложнений продолжаются поиски наиболее оптимальных доступов и хирургических приёмов. В статье представлен так называемый «арбалетный» разрез для хирургической коррекции пояснично-крестцовых липом. Материалы и методы: При хирургическом лечении 49 больных с липомами пояснично-крестцовой области «арбалетный» разрез был применён у 33 из них (81,5%). При выборе кожного разреза руководствовались возрастом больного, размерами и локализацией липомы, данными МРТ и МСКТ-миелографии. Выводы: Одним из преимуществ «арбалетного» разреза явилось то, что при существенном повышении радикальности хирургии он обеспечивал минимальную травматизацию спинного мозга и его элементов.
Похожие темы научных работ по клинической медицине , автор научной работы — Усманханов О.А., Ахмедиев Т.М., Тухтамуродов Ж.А.
Интраоперационная ректальная ампулярная манометрия при хирургическом лечении липом конуса спинного мозга у детей
Ортопедические аспекты хирургического лечения больных дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника
Результаты этапного хирургического лечения пациентов с тандем-стенозами шейного и пояснично-крестцового отделов позвоночника
CROSSBOW" INCISION IN SURGICAL TREATMENT LIPOMENINGOCELE IN THE LUMBOSACRAL AREA
Introduction. Due to the natural desire of surgeons to improve the radicality and reliability of the excision of lumbosacral lipomas and the relatively high risk of postoperative complications, the search for the most optimal approaches and surgical techniques continues. The article presents the so-called" crossbow" incision for surgical correction of lumbosacral lipomas. Materials and methods: In the surgical treatment of 49 patients with lipomas of the lumbosacral region, a "crossbow" incision was used in 33 of them (81.5%). The age of the patient, the size and localization of the lipoma, MRI and MSCT myelography data were used to select the skin incision . Summary. One of the advantages of the "crossbow" incision was that with a significant increase in the radicality of surgery, it provided minimal trauma to the spinal cord and its elements.
Текст научной работы на тему «"АРБАЛЕТНЫЙ" РАЗРЕЗ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЛИПОМИЕЛОЦЕЛЕ ПОЯСНИЧНО-КРЕСТЦОВОЙ ЛОКАЛИЗАЦИИ»
О.А. Усманханов, Т.М. Ахмедиев, Ж.А. Тухтамуродов
Ташкентский педиатрический медицинский институт, г. Ташкент, Узбекистан Республиканский научный центр нейрохирургии, г. Ташкент, Узбекистан
«АРБАЛЕТНЫЙ» РАЗРЕЗ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЛИПОМИЕЛОЦЕЛЕ ПОЯСНИЧНО-КРЕСТЦОВОЙ ЛОКАЛИЗАЦИИ
Введение. В связи с естественным стремлением хирургов к повышению радикальности и надёжности при иссечении пояснично-крестцовых липом и сравнительно высоким риском послеоперационных осложнений продолжаются поиски наиболее оптимальных доступов и хирургических приёмов. В статье представлен так называемый «арбалетный» разрез для хирургической коррекции пояснично-крестцо-вых липом.
Материалы и методы: При хирургическом лечении 49 больных с липомами пояснично-крестцовой области «арбалетный» разрез был применён у 33 из них (81,5%). При выборе кожного разреза руководствовались возрастом больного, размерами и локализацией липомы, данными МРТ и МСКТ-миелогра-
Выводы: Одним из преимуществ «арбалетного» разреза явилось то, что при существенном повышении радикальности хирургии он обеспечивал минимальную травматизацию спинного мозга и его элементов.
Ключевые слова: спинномозговая грыжа, липомиеломенингоцеле, доступ, разрез, хирургическое лече-
Введение. Сложные формы spina bifida, такие как липомиелоцеле, являются сложной частью вертебро-медуллярной аномалии 1. Сам процесс иссечения липомиелоцеле - кропотливый труд, который требует пристального внимания в плане дефиксации спинного мозга. Существует большой арсенал общепринятых, в определённой степени классических разрезов кожи над липомой: вертикальный срединный (линейный), горизонтальный, окаймляющий, S-образный и другие 7.
Частота послеоперационных осложнений (расхождение швов, ликворея, ликворные подушки, менингит) довольно высокая и колеблется от 15 до 25% случаев [8, 9]. Усугубление неврологического дефицита после хирургии отмечается у 6,316,4% больных 13.
Цель исследования. Определить преимущество использования «арбалетного» разре-
за над линейным, и оценить его возможности для широкого обзора анатомо-топографических отношений костных и невральных структур и стратегии хирургических манипуляций при пояснич-но-крестцовых липомах.
Характеристика собственного материала и методик исследования. По поводу липом пояснично-крестцовой области оперировано 49 больных в возрасте от 3,5 мес. до 38 лет (средний возраст - 8,5 лет). Лиц женского пола преобладала над мужским. Липомы у всех больных располагались экстра-интравертебрально. Латерализация или асимметрия распространения экстраверте-бральной порции липомы отмечена у 13 больных (25 %). У большинства больных с липомами имело место сочетание спинального порока с другими аномалиями (табл. 1). Наиболее частыми спутниками липом были мальформация Арнольда-Киа-ри и сирингомиелия.
НЕЙРОХИРУРГИЯ И НЕВРОЛОГИЯ КАЗАХСТАНА
СОПУТСТВУЮЩИЕ ЛИПОМЕ ДРУГИЕ АНОМАЛИИ ЦНС
Аномалия абс. число (%)
мальформация Арнольда-Киари 24 (44,4%)
Сирингомиелия 12 (25,9%)
Диастематомиелия 6 (12,1%)
дермальный синус 3 (6%)
внутричерепные арахноидальные кисты 2 (4,5%)
Гидроцефалия 1 (2%)
В клинической картине заболевания у пациен- доступ к сакральным отделам позвоночного кана-
тов выявлялись двигательные и чувствительные нарушения, трофические расстройства, нарушения функции тазовых органов (преимущественно по типу недержания мочи), ортопедические нарушения.
Всем больным в качестве рутинного обследования, были выполнены магнитно-резонансные томограммы (МРТ) не только пояснично-крестцо-вой области, но и головного мозга. Большинству больных перед операцией была выполнена муль-тиспиральная компьютерно-томографическая (МСКТ)-миелография. Предоперационная анато-мо-топографическая характеристика липом проводилась на основании клинических, МРТ и МСКТ данных. При изучении взаимоотношения липомы со спинным мозгом отмечено, что дорзальная разновидность липом имелась у 14,8%, каудаль-ная 37%, транзиторная или промежуточная 48,1% пациентов.
Незаращение дужек позвонков (spina bifida) - один из значимых морфологических и рентгенологических признаков липомиелоцеле. Частой находкой у обследованных было одновременное незаращение дужек позвонков L5 и S1 (помимо расщепления дужек соседних позвонков), что обнаружено 63% больных.
Для повышения радикальности и надёжности хирургического лечения липомиелоцеле нами применён и предложен так называемый «арбалетный» разрез кожи, который состоит из двух составляющих компонентов (разрезов). Первый компонент - «купол» в виде дуги огибает межягодичную складку по максимально возможному радиусу удаления от потенциального очага инфицирования. Функциональное предназначение «купола», благодаря своей лоскутной форме, во-первых, обеспечить радикальную резекцию экстраверте-бральных порций липомы, во-вторых, обеспечить
ла. Второй компонент - «шпиль», распространяется от вершины «купола» вверх по срединной линии (рис. 1). При разработке такого разреза мы исходили из потребностей в следующих хирургических действиях: 1) полная резекция отдалённых от средней линии экстравертебральных порций липомы; 2) свобода доступа (при необходимости) к сакральным отделам позвоночного канала; 3) расширение доступа в оральном направлении (по показаниям дополнительная ламинэктомия вышележащих позвонков). Дополнительная ламинэк-томия (арбалетный разрез) с целью расширения обзора и свободы манипуляций на интраверте-бральных структурах выполнена 74% больным. Ламинэктомия в оральном направлении осуществлена у 80%, в каудальном - у 5%, одновременно и в оральном, и в каудальном - у 15%.
После выполнения основного этапа операции, пластика дефекта твёрдой оболочки мозга современными синтетическими материалами произведена у 22% пациентов.
Результаты и их обсуждение.
При выборе разновидности кожного разреза руководствовались возрастом больного, размерами липомы, данными МРТ и МСКТ-миелографии. Арбалетный разрез кожи применен у 33 (81,5%) больных и традиционный линейный у 16 (18,5%) пациентов. При этом линейный разрез применялся только у детей грудного и младшего возраста (максимальный возраст 3,5 года). В этом возрасте липома ещё не «успевала» широко разрастись, и все экстравертебральные порции липомы могли быть свободно удалены из линейного разреза. Наружные размеры липом при применении линейного разреза составляли от 6х5 до 6х7 см, а при применении арбалетного разреза - от 7х7 до 19х12 см.
Широкий доступ при «арбалетном» разрезе обеспечивал всесторонний обзор и свободу манипуляций, полипозиционное выделение апо-невротической и костной частей ворот липомы. Тотальная резекция экстравертебральной части липомы предоставляла свободу действий на апоневрозе паравертебральных мышц (для последующей пластики грыжевых ворот по Бауеру). Дополнительная ламинэктомия, выполненная у % больных, позволяла максимально визуализировать интравертебральные порции липомы, выделить интактные участки твёрдой оболочки мозга, выполнить менингиолиз, миелолиз и ради-кулолиз, а в ряде случаев рассечь терминальную нить. Выделение интактных и «добротных» участков твёрдой оболочки мозга давало возможность в последующем герметично ушить оболочку, либо выполнить её пластику. Пластика грыжевых ворот по Бауеру (мышечно-апоневротическими лоскутами) при «арбалетном» разрезе, так же могла
быть выполнена без особых технических трудностей.
Сравнительный анализ результатов в аспекте возможностей устранения фиксации спинного мозга, свидетельствует не в пользу «арбалетного» разреза (табл. 2). Хотя с другой стороны исключительно при применении арбалетного разреза отмечено улучшение функции тазовых органов. Осложнение в виде псевдоменингоцеле возникло только у 1 больного, хотя это состояние не требовало специального лечения и постепенно регрессировало. Раневой ликвореи не отмечено, и это, на наш взгляд, результат тщательных манипуляций на твёрдой оболочке мозга, а также применения методики длительного наружного дренирования сформированного субдурального пространства. Летальных исходов не было. Представленные цифры свидетельствуют не о преимуществах линейного разреза над «арбалетным», а скорее о грубости морфофункциональных нарушений при липомах больших размеров.
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЛИПОМ ПОЯСНИЧНО-КРЕСТЦОВОИ ОБЛАСТИ
«арбалетный» разрез линейный разрез
неврологический статус улучшился 16 2
неврологический статус без изменений 5 3
неврологический статус ухудшился 1 -
первичное заживление раны 20 4
вторичное заживление раны 2 1
Таким образом, выбор хирургического разреза при пояснично-крестцовых липомах в основном зависит от локализации и распространённости процесса. «Арбалетный» разрез эффективен при обширных экстра-, интравертебральных липомах размерами более чем 7х7 см. Авторы далеки от мысли, что предлагаемый разрез является универсальным. При малых размерах экстравертебральной порции липомы вполне достаточен линейный вертикальный разрез. Громоздкость «арбалетного» разреза и продолжительность операции во времени, всё же, на наш взгляд, оправданы конечной целью радикальности и надёжности, так как он позволил свести к минимуму травматичность манипуляций на специфической нервной ткани и оболочках мозга, что в свою очередь предопределяло профилактику возникнове-
ния послеоперационных неврологических выпадений, либо их нарастания и усугубления. Выводы:
При выборе разновидности кожного разреза целесообразно учитывать возраст больного, размеры липомы, данные МРТ и МСКТ-миелографии.
«Арбалетный» разрез при липомиелоцеле обеспечивает свободу манипуляций, как в области грыжевых ворот, так, и за его пределами. Предоставляет широкий доступ к структурам позвоночного канала, максимальную радикальность хирургических приёмов, создаёт благоприятные условия для устранения фиксации спинного мозга, минимальный риск послеоперационных осложнений (в частности инфицирования), в том числе и оптимальное заживление ран.
В дополнительной ламинэктомии с целью расширения обзора и свободы манипуляций
НЕЙРОХИРУРГИЯ И НЕВРОЛОГИЯ КАЗАХСТАНА №3 (56)
на интравертебральных структурах липомиелоце-ле нуждаются 74% больных. Причём в подавляющем большинстве наблюдений ламинэктомия выполняется в оральном от липомы направлении.
Пластика дефекта твёрдой оболочки мозга синтетическим материалом после выполнения основного этапа операции, требуется 22% пациентов.
1. Баиров Г.А., Дорошевский Ю.Л., Немилова Т.К. Атлас операций у новорожденных. // Л. Медицина. - 1984. - 256 с.
2. Дорошенко П.В. Модифицированный пе-реднебоковой ретроперитонеальный доступ к поясничному отделу позвоночника для оперативного лечения больных с компрессиями конского хвоста и поясничных спинномозговых корешков (топографо-анатомическое исследование): Автореф. дис. . канд. мед. наук. - М., 2004 - 21 с.
3. Вецка П., Цеков Хр., Унджия С. Современные проблемы лечения Spina bifida aperta // Вопросы нейрохирургии. - 1988. - Вып. 2. - С. 39-42.
4. Воронов В.Г. Пороки развития спинного мозга и позвоночника у детей. - СПб., 2002. - 399 с.
6. Gallia G.L., Burger P.C., Suk I., Bagley C.A., Wolinsky J-P., Garonzik I.M., Gokaslan Z.L. Concomitant conus medullaris ependymoma and filum terminale lipoma: case report // Neurosurgery. - 2006. - Vol. 58. - P. 1214-1215.
7. Зябров А.А. Синдром фиксированного спинного мозга (клиника, диагностика, хирургическая коррекция, ближайшие и отдаленные результаты) в детском возрасте: Автореф. дис. . канд. мед. наук. - СПб., 2012. - 24 с.
8. Ерофеев Е., Кушель Ю., Озеров С. Осложнения хирургического лечения детей с синдромом
фиксированного спинного мозга // IV съезд нейрохирургов России. - Москва. - 2006. - С. 391-392.
9. Орлов М.Ю. Особенности распространения липом при липоменингоцеле у детей // Бюл. УАН. - 1998. - № 6. - С. 60
10. Орлов Ю.А., Цимейко О.А., Орлов М.Ю. Липоменингоцеле у детей современные возможности диагностики и лечения // Украинский нейрохирургический журнал. - 2001. - № 1. - С. 73-77.
11. Притыко А.Г., Бурков И.В., Николаев С.Н. Диагностика и хирургическое лечение каудаль-ных пороков развития позвоночника и спинного мозга. - Ульяновск: «Симбирская книга», 1999. - 96 с.
12. Слынько Е.И., Золотоверх А.М., Вербова В.В., Пишанов Р.Т. Выбор доступа при удалении опухолей крестца и крестцового канала // Украинский нейрохирургический журнал. - 2011. - № 4. - С. 37-40.
13. Федосеева М.А., Юмашев Г.С., Хасанов М. Аномалии развития поясничного и крестцового отдела позвоночника. - Ташкент: Медицина УзССР, 1986. - 104 с.
14. Хачатрян В.А., Орлов Ю.А., Осипов И.Б., Елик-баев Г.М. Спинальные дизрафии. Нейрохирургические и нейроурологические аспекты. - СПб, «Десятка», 2009. - 304 с.
15. Danish S.F., Samdani A.F., Storm P.B. Use of allogeneic skin graft for the closure of large meningomyeloceles: Technical case report // Neurosurgery - 2006. - Vol. 58. - Suppl 2. - P. 376.
О.А. Усманханов, Т.М. Ахмедиев, Ж.А. Тухтамуродов
Ташкент педиатриялык медициналык институт, Ташкент к. Эзбекстан
Республикалык шлыми нейрохирургия орталыы, Ташкент к., Эзбекстан
БЕЛ-СЕГ1ЗКеЗ ЛОКАЛИЗАЦИЯСЫНДАГЫ ЛИПОМИЕЛОЦЕЛЕН1 ХИРУРГИЯЛЫК ЕМДЕУ КЕЗ1НДЕГ1 АРБАЛЕТТ1К Т1Л1К
Kipicne: Бел-сегiзквз липомаларын алып тастаудык тYбегейлiлiгi мен сенiмдiлiгiн арттыруFа деген хи-рургтердщ умтылысына жэне операциядан кейнп аскынулардык салыстырмалы тYрдегi жоFары каутне байланысты неF¥рлым октайлы жолдар мен хирургиялык эдiстердi iздестiру жалFасып келедК Макалада бел-сегiзквз липомасын хирургиялык тYзетуге арналFан «арбалеттiк» деп аталатын ттк тYрi сипатталады.
Материалдар мен эдктер: Бел-сегiзквз аймаFынык липомасы бар 49 наукастык 33-iнде (81,5%) «ар-балеттк» тiлiк колданылды. Терi тiлiгiн такдау кезiнде наукастык жасы, липоманык квлемi мен орналасу орны, МРТ жэне МСКТ-миелография деректерi басшылыкка алынды.
Корытынды: «Арбалеттiк» тiлiктi колдану кезiнде байкалFан артыкшылыктардык бiрi - хирургиянык тYбегейлiлiгiн айтарлыктай арттырFан кезде ол жулын мен онык элементтерiнiк минималды жаракатын камтамасыз етедi.
Нeгiзгi свздер: жулын жарыFы, липомиеломенингоцеле, тiлiк, хирургиялык емдеу.
O.A. Usmankhanov, T.M. Akhmediev, J.A. Tukhtamuradov
Tashkent Pediatric Medical Institute, Tashkent, Republic of Uzbekistan
Republican Scientific Center of Neurosurgery, Tashkent, Republic of Uzbekistan
"CROSSBOW" INCISION IN SURGICAL TREATMENT LIPOMENINGOCELE IN THE LUMBOSACRAL AREA
Introduction. Due to the natural desire of surgeons to improve the radicality and reliability of the excision of lumbosacral lipomas and the relatively high risk of postoperative complications, the search for the most optimal approaches and surgical techniques continues. The article presents the so-called" crossbow" incision for surgical correction of lumbosacral lipomas.
Materials and methods: In the surgical treatment of 49 patients with lipomas of the lumbosacral region, a "crossbow" incision was used in 33 of them (81.5%). The age of the patient, the size and localization of the lipoma, MRI and MSCT myelography data were used to select the skin incision.
Summary. One of the advantages of the "crossbow" incision was that with a significant increase in the radicality of surgery, it provided minimal trauma to the spinal cord and its elements.
Keywords: spinal hernia, lipomyelomeningocele, access, incision, surgical treatment.
Пояснично-крестцовые лимпомы: липомиеломенингоцеле
Пояснично-крестцовые лимпомы: липомиеломенингоцеле
Пояснично-крестцовые липомы представляют собой скопления частично инкапсулированной жировой и соединительной ткани и во многих случаях связаны с недостаточным слиянием задних костных структур. Различают три типа: интрадуральные липомы, липомиеломенингоцеле и фибролипомы конского хвоста. Bulsara et al. (2001) сообщали о 114 случаях: 22 затрагивали конский хвост, 64% были липомиеломенингоцеле и 16% были интраспинальными липомами.
Arai et al. (2001) сообщали о 120 поясничных липомах, 47 из которых протекали бессимптомно.
Редкими, составляющими менее 1 % всех опухолей спинного мозга, являются интрадуральные липомы, которые могут быть цервикальными, грудными или поясничными. Они имеют мягкую консистенцию, и почти половина содержит экстрамедуллярный, экстрадуральный компонент. Спинномозговой канал может быть нормальным или с местным расширением, возможно наличие узкой spina bifida. Они могут вызывать сдавление спинного мозга, но без видимой аномалии на спине.
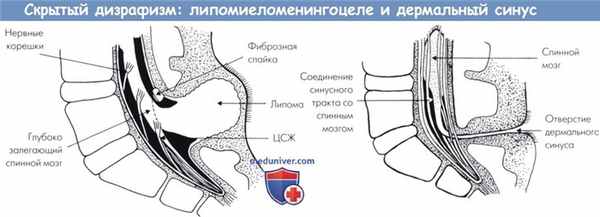
Скрытый дизрафизм:
(слева) Липомиеломенингоцеле. Липома имплантируется на глубоко залегающем спинном мозге, что часто вызвано неполной нейруляцией.
Интрадуральная липома находится в прямой связи с подкожной липомой. Имеется различная степень менингеального выпячивания через костный дефект.
В большинстве случаев поражение асимметричное.
(справа) Врожденный дермальный синус. Синусный тракт поднимается на два или более тел позвонков.
Он может оканчиваться на глубоко залегающем спинном мозге, как показано здесь, или в дермоидной кисте.
Липомиеломенингоцеле состоят из липомы или липофибромы, прикрепленных к дорсальной поверхности открытого, без нейруляции спинного мозга под интактным кожным покровом. Липома выбухает в пояснично-крестцовой области и по периферии сливается с нормальной подкожной жировой клетчаткой. Они, главным образом, асимметричные и в наиболее характерной локализации отклоняются к одной из сторон межъягодичной щели. Липома может распространяться в краниальном напралении в спинномозговом канале, покрывая дорсальный сегмент нейрулированного мозга, и иногда содержит дермоидные и эпидермальные кисты.
Менингоцеле часто связаны с липомами. Менингоцеле выступает напротив асимметричной липомы и вызывает поворот невральной пластинки. Спинномозговой канал открыт кзади, в связи с чем подкожная липома продолжается непосредственно от интраспинальной части. Обычно имеется фиброзная связка между последней пластинкой краниально к дефекту. Спинной мозг часто перегибается через эту связку, которую необходимо отделить для освобождения невральных структур. Во всех случаях каудальный конец спинного мозга ограничен в подвижности на уровне ниже L2 (Hirsch и Pierre-Kahn, 1988, Kanev et al., 1990, Pierre-Kahn et al., 1997).
Патология костей с нарушением сегментации, агенезией костных пластинок или частичная агенезия крестца представлены в более 40% случаев. Часты аномалии кожи в виде меток, ангиом или синусов. КТ и МРТ необходимы перед хирургическим лечением для уточнения анатомических деталей повреждения. Патологические изменения кожи присутствуют почти в 90% случаев, предоперационный неврологический дефицит в одной или обеих нижних конечностях — у 57% (врожденная — у 22%). Расстройства сфинктера, двигательный дефицит и урологические проблемы обычны перед операцией, но могут появляться и после хирургического вмешательства. Многие повреждения остаются асимптомными, вопрос о необходимости хирургического лечения остается спорным (Naidich et al., 1983, Hirsch и Pierre-Kahn, 1988, Harrison et al., 1990, Pierre-Kahn et al., 1997).
Часто можно наблюдать прогрессирующую неврологическую задержку развития (Cochrane et al., 2000). Среди 93 пациентов, находившихся под наблюдением в течение пяти лет или более (Pierre-Kahn et al., 1997), прогрессирование неврологической патологии отмечено у 59% и было быстрым у 43%. После оперативного пособия, выполненного 50% пациентам, отмечалось значительное улучшение, которое, однако, со временем исчезло. Через 5 лет 53% из этих пациентов не имели симптомов.
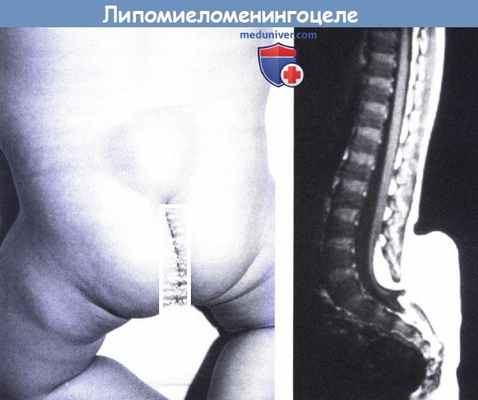
Липомиеломенингоцеле.
Покрытые кожей глубоко залегающие липоматозные массы.
(слева) МРТ: внутримозговые массы, связанные с подкожной липомой.
Обратите внимание на низкое завершение спинного мозга на верхнем полюсе липомы.
Липомиеломенингоцеле
Подкожная липома, которая проходит через срединный дефект люмбо-сакральной фасции, дужку позвонка, ТМО и соединяется с ненормально низко фиксированным СМ 79 . Соединение может быть терминальным, дорсальным или переходным (между предыдущими двумя формами).
Интрадуральная жировая опухоль также носит название липомы конского хвоста. В дополнение к тому, что конус СМ расположен ненормально низко, он расщеплен по средней линии по задней поверхности обычно на том же уровне, где имеет место расщепление дужек позвонков. Этот дорсальный миелошизис может продолжаться вверх под интактными дужками 80 . Имеется толстая фибро-васкулярная связка, которая соединяется с наиболее ростральной расщепленной дужкой. Эта связка сдавливает мешок менингоцеле и нервную ткань, вызывая перегиб верхней поверхности менингоцеле.
На уровне дорсального миелошизиса ТМО имеет дефект, открывающий плакод. Липома проникает через этот дефект и прикрепляется к дорсальной поверхности плакода; она может распространяться вверх под нормальными дужками и может проникать в центральный канал выше уровня дорсального миелошизиса. Липома отличается от нормальной эпидуральной жировой клетчатки, которая является более рыхлой. САП обычно имеет выпячивание на стороне, противоположной липоме.
Клинические проявления
В серии наблюдений у детей в 56% случаев липома проявлялась в виде бокового объемного образования, в 32% случаев – нарушениями мочеиспускания, в 10% случаев – деформациями стопы, парализацией или болью в ноге 81 .
Клинический осмотр
Практически все пациенты имеют кожные стигмы, которые сочетаются с расщеплением позвоночника: подкожные жировые комки (расположенные по средней линии и обычно распространяющиеся асимметрично в одну сторону) с/или без ямочек, родимые пятна, участки ненормального оволосения, открытый дермальный синус или кожные подвески 82 . Может быть косолапость стопы.
50% больных могут иметь нормальный неврологический статус (большинство имеют только кожные проявления). Наиболее частым неврологическим нарушением является снижение чувствительности в сакральных дерматомах.
Диагностика
Обзорные спондилограммы пояснично-крестцового отдела в большинстве случаев показывают расщепление дужек (по определению должно быть практически во всех случаях, но в некоторых случаях вместо этого имеет место сегментирование). Также могут быть обнаружены аномальные соединения позвонков и дефекты крестца.
КТ/миелография или МРТ могут выявить ненормально низко расположенный конус. МРТ также показывает жировое объемное образование (высокий сигнал в режиме Т1, низкий в режиме Т2).
Всем пациентам перед операцией необходимо осуществить урологическое обследование для документирования возможных нарушений.
Поскольку симптомы обусловлены (1) фиксацией СМ, особенно в период активного роста и (2) компрессией в результате прогрессирующего накопления жира, особенно в периоды быстрого увеличения веса, целью операции является освобождение фиксированного СМ и уменьшение объема жировой опухоли. Простое косметическое удаление подкожных жировых комков не предотвращает от развития неврологического дефицита и может сделать дальнейшее радикальное восстановление затруднительным или даже невозможным.
Хирургическое лечение показано, когда ребенок достигает возраста 2 мес или в момент установления диагноза, если проявления заболевания возникнут позднее. В дополнение к хирургическому лечению используют мониторинг ВП и лазер. В общем, после хирургического лечения улучшение наблюдается у 19% пациентов, у 75% изменений нет, у 6% наступает ухудшение. Деформации стопы часто прогрессируют независимо от проведенного лечения.
1. мобилизуйте подкожное образование, которое направляется вглубь через глубокую фасцию
2. удалите последнюю неизмененную дужку позвонка (начинайте препарировать со стороны нормальной ТМО)
3. определите фибро-васкулярную связку, которая идет от наиболее рострально расположенной расщепленной дужки
4. пересечение фибро-васкулярной связки освобождает дуральную трубку и устраняет сильный перегиб на верхней поверхности менингоцеле
5. стараясь не повредить задние нервные корешки рассеките ТМО вперед до места соединения ТМО с липомой
6. аналогичным образом действуйте в отношении арахноидальной оболочки
7. продолжайте дуральный/арахноидальный разрезы вокруг всего фиксированного конуса
8. ликвидируйте фиксацию конуса и плакода (рекомендуемая техника мониторинга описана в Синдром фиксированного спинного мозга, с.159)
9. H субтотальное удаление липомы: липому иссекают насколько это возможно, намеренно оставляя немного жировой ткани позади, чтобы избежать повреждения задней поверхности плакода. Если имеется распространение опухоли по задней поверхности СМ или в центральный канал, то эти части удаляют максимально, насколько это возможно и безопасно
10. плакод превращают в закрытую невральную трубку
11. сшивают края мягкой мозговой оболочки
12. зашивают ТМО (первично, там где это возможно, или с использованием трансплантата широкой фасции бедра, если возникает слишком большое давление на свернутый плакод>
24.07.2012 г. МРТ пояснично-крестцового отдела позвоночника девочка 2 мес Липомиеломенингоцеле. КОНКУРС.
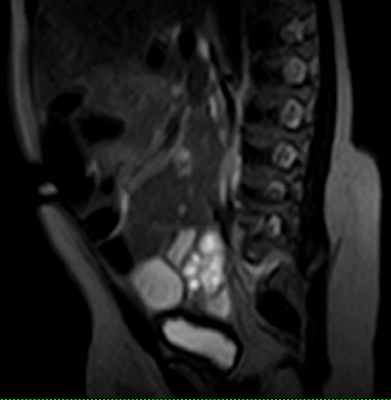
На МРТ пояснично-крестцового отдела определяяетмя подкожная липома , к оторая через дефект (ращепление) дужек сакральных позвонков распространяетя в позвоночный канал, соединяеясь на этом уровне с аномально низко расположеным спинном мозгм (Tethered spinal cord syndrome). Также мы видим выхождение спинного мозга и оболочек через дефект дужек сакральных позввонков. Такая врожденная аномалия развития позвоночника и спинного мозга называется - ЛИПОМИЕЛОМЕНИНГОЦЕЛЕ.(вариант спинального дизарфизма).
Спинальный дизрафизм (от латинского raphe – шов) – это неоднородная многообразная группа врожденных аномалий развития позвоночника и спинного мозга, характеризующаяся расщеплением позвоночника (т.н. spina bifida).
Существует два основных варианта спинального дизрафизма:
-скрытый спинальный дизрафизм (spina bifida occulta), при котором нет нарушения целостности кожных покровов над дефектом позвонков;
-открытое (грыжевое) расщепление позвоночника (spina bifida cystika), при котором имеется явное нарушение целостности кожных покровов над незаращенным участком позвоночника с формированием грыжевого выпячивания, содержимым которого может быть спинной мозг и/или его оболочки.
Скрытый спинальный дизрафизм (ССД) встречается чаще всего. Эта форма незаращения позвоночника может не сопровождаться никаким неврологическим дефицитом, если отмечается только расщепление дужки одного-двух позвонков, чаще пятого поясничного (spina bifida L5) и/или первого крестцового (spina bifida S1). У большинства людей с такой формой незаращения позвоночника не наблюдается никаких симптомов или проблем, часто они узнают о своем дефекте случайно при рентгенологическом исследовании позвоночника, проводимом по иным причинам. Вот почему истинная частота ССД неизвестна.
Однако понятие «ССД» включает также такие формы, как миелодисплазия, синдром фиксированного спинного мозга, расщепление спинного мозга, спинальные липомы, дорсальный дермальный синус и др. В этих случаях ССД обычно сопровождается выраженной ортопедо-неврологической симптоматикой: нижним парапарезом (слабостью в ногах), снижением мышечного тонуса, мышечными атрофиями, недержанием мочи и кала, снижением чувствительности в ногах и промежности, деформациями позвоночника (кифоз, лордоз, сколиоз) и ног, паралитической нестабильностью тазобедренных суставов и т.п.
При наличии неврологической симптоматики ССД довольно часто (до 70-80% случаев) сочетается с гидроцефалией – водянкой головного мозга, нередко встречаются сочетания с такими пороками развития, как синдром Арнольда-Киари (низкое расположение полушарий мозжечка) и сирингомиелия (образование полостей спинного мозга). ССД может также иметь кожные проявления: участок избыточного оволосения (гипертрихоз), ангиомы, свищевой ход, подкожная липома, хвостовой придаток («псевдохвостик») или их сочетание.
ССД может проявляться не сразу после рождения ребенка, а отсрочено, при этом неврологические нарушения медленно прогрессируют, и для установления точного диагноза необходимо производить магнитно-резонансную томографию (МРТ) спинного мозга. Медленное прогрессирование симптомов ССД по мере роста ребенка, связано, прежде всего, с т.н. синдромом фиксированного (натянутого) спинного мозга (ФСМ), называемого также синдромом жесткой концевой, или терминальной, нити. Иногда в русскоязычной литературе используется еще термин тетеринг-синдром (от английского tethered cord syndrome – синдром «привязанного» спинного мозга).
ФСМ характеризуется аномально низким (ниже уровня L1-L2) расположением концевой части спинного мозга – конуса. Известно, что спинной мозг по мере внутриутробного развития, а затем и роста ребенка, перемещается в позвоночном канале вверх. Будучи же патологически фиксированным жесткой концевой нитью, спинной мозг не может следовать за растущим позвоночником. У маленьких детей неврологических нарушений может не быть, поскольку спинной мозг хотя и фиксирован, но еще не натянут. Но по мере роста постепенно происходит нарушение кровообращения в нижних отделах спинного мозга в результате его натяжения. Это приводит к появлению боли в пояснице и ногах, нарушению походки и развитию нижнего вялого парапареза, мышечной атрофии, укорочению и деформациям нижних конечностей, нарушениям чувствительности в ногах и промежности, недержанию мочи и кала, развитию сколиоза и другим проблемам.
Расщепление спинного мозга (РСМ) – еще один вариант ССД, который характеризуется наличием внутри спинномозгового канала костной, хрящевой или фиброзной перегородки, которая полностью или частично разъединяет спинной мозг вдоль на две половины (гемихорды). Согласно современной классификации по Pang выделяют расщепление спинного мозга двух типов. При типе I имеется две разделенные перемычкой гемихорды, каждая из которых находится в собственном дуральном мешке, при типе II обе половины спинного мозга заключены в один дуральный мешок и разделены фиброзной перегородкой. Симптоматика при РСМ определяется фиксацией спинного мозга, который патологически удерживается костным, хрящевым или мягкотканым шипом или перемычкой. У 90% больных выявляются кожные признаки ССД, чаще всего, гипертрихоз. Расщепленный спинной мозг хорошо виден на МРТ, но уровень перемычки лучше определять при помощи рентгеновской компьютерной томографии (КТ), которая визуализирует костные структуры.
Одной из форм ССД являются также спинальные липомы (доброкачественные опухоли из жировой ткани). Они могут располагаться интрадурально или быть припаянными к конусу спинного мозга или терминальной нити. Интрадуральные (расположенные внутри твердой мозговой оболочки) липомы в пояснично-крестцовом отделе, так же, как и липомы, инфильтрирующие конечную нить, ведут к патологической фиксации и натяжению спинного мозга. Липомы конуса спинного мозга тоже фиксируют его на нижнепоясничном уровне, и могут сочетаться с подкожным миеломенингоцеле или миелоцистоцеле (см. ниже).
Дорсальный дермальный синус – это порок развития, характеризующийся наличием свищевого хода, который чаще всего располагается в пояснично-крестцовом отделе позвоночника и может доходить до субарахноидального пространства спинного мозга. Свищевой ход выстлан эпителием. Характерным признаком дермального синуса является наличие маленького кожного отверстия, вокруг которого имеется покраснение или избыточное оволосение. Свищевой ход служит проводником инфекции и источником развития менингитов, эпидуральных и субдуральных абсцессов.
Лечение больных с различными формами ССД – хирургическое. Цель операции при синдроме ФСМ – освобождение спинного мозга. В остальных случаях цели и техника оперативного вмешательства зависят от формы ССД. Улучшение неврологических функций или их стабилизация наступает у 90% прооперированных пациентов.
При открытом (грыжевом) расщеплении позвоночника, называемом также спинномозговой грыжей, через дефект кости выбухает состоящий из мозговых оболочек грыжевой мешок различной величины, содержащий или только спинномозговую жидкость – ликвор (менингоцеле), или ликвор и ткань корешков спинномозговых нервов (менингорадикулоцеле), или же, помимо названных компонентов, ткань спинного мозга (миеломенингоцеле). Различают также миелоцистоцеле – локальное расширение центрального канала с выбуханием задней стенки истонченного спинного мозга. Миелоцистоцеле содержит скопившийся в расширенном центральном канале спинного мозга ликвор, окруженный веществом спинного мозга, его оболочками и задними корешками спинномозговых нервов. При спинномозговых грыжах часто отмечается истечение ликвора.
Неврологические нарушения при открытых формах спинального дизрафизма зависят от содержимого грыжевого мешка и его локализации (шейный, грудной или пояснично-крестцовый уровень). Около половины менингоцеле бессимптомны, но в 25% случаев менингоцеле сочетается с гидроцефалией. При миеломенингоцеле частота развития водянки головного мозга составляет около 70-80%. Примерно в таком же проценте случаев миеломенингоцеле локализуется в поясничном и пояснично-крестцовом отделе позвоночника, обусловливая нижний вялый парапарез или полное отсутствие активных движений в нижних конечностях, нарушение чувствительности в ногах и/или тазовые расстройства. При локализации спинномозговой грыжи на шейном уровне в патологический процесс вовлечены и верхние конечности.
Открытые формы спинального дизрафизма – спинномозговые грыжи – не представляют трудности для диагностики и служат объектом хирургического вмешательства. Операция избавляет больных от грыжевого выпячивания, но прогноз менее благоприятен в отношении обратного развития неврологических нарушений, которые являются следствием необратимых изменений спинного мозга и его корешков. После хирургического устранения грыжевого выпячивания может развиться гидроцефалия. У 10-75% детей после коррекции миеломенингоцеле и липомиеломенингоцеле развивается синдром ФСМ.
После хирургического лечения различных форм спинального дизрафизма дети нуждаются в длительном восстановительном лечении и реабилитации.
Подкожная липома, которая проходит через срединный дефект люмбо-сакральной фасции, дужку позвонка, ТМО и соединяется с ненормально низко фиксированным СМ. Соединение может быть терминальным, дорсальным или переходным (между предыдущими двумя формами).
Интрадуральная жировая опухоль также носит название липомы конского хвоста. В дополнение к тому, что конус СМ расположен ненормально низко, он расщеплен по средней линии по задней поверхности обычно на том же уровне, где имеет место расщепление дужек позвонков. Этот дорсальный миелошизис может продолжаться вверх под интактными дужками. Имеется толстая фибро-васкулярная связка, которая соединяется с наиболее ростральной расщепленной дужкой. Эта связка сдавливает мешок менингоцеле и нервную ткань, вызывая перегиб верхней поверхности менингоцеле.
На уровне дорсального миелошизиса ТМО имеет дефект, открывающий плакод. Липома проникает через этот дефект и прикрепляется к дорсальной поверхности плакода; она может распространяться вверх под нормальными дужками и может проникать в центральный канал выше уровня дорсального миелошизиса. Липома отличается от нормальной эпидуральной жировой клетчатки, которая является более рыхлой. САП обычно имеет выпячивание на стороне, противоположной липоме.
В серии наблюдений у детей в 56% случаев липома проявлялась в виде бокового объемного образования, в 32% случаев – нарушениями мочеиспускания, в 10% случаев – деформациями стопы, парализацией или болью в ноге.
Практически все пациенты имеют кожные стигмы, которые сочетаются с расщеплением позвоночника: подкожные жировые комки (расположенные по средней линии и обычно распространяющиеся асимметрично в одну сторону) с/или без ямочек, родимые пятна, участки ненормального оволосения, открытый дермальный синус или кожные подвески. Может быть косолапость стопы.
50% больных могут иметь нормальный неврологический статус (большинство имеют только кожные проявления). Наиболее частым неврологическим нарушением является снижение чувствительности в сакральных дерматомах.
Обзорные спондилограммы пояснично-крестцового отдела в большинстве случаев показывают расщепление дужек (по определению должно быть практически во всех случаях, но в некоторых случаях вместо этого имеет место сегментирование). Также могут быть обнаружены аномальные соединения позвонков и дефекты крестца.
КТ/миелография или МРТ могут выявить ненормально низко расположенный конус. МРТ также показывает жировое объемное образование (высокий сигнал в режиме Т1, низкий в режиме Т2).
Всем пациентам перед операцией необходимо осуществить урологическое обследование для документирования возможных нарушений.
Поскольку симптомы обусловлены (1) фиксацией СМ, особенно в период активного роста и (2) компрессией в результате прогрессирующего накопления жира, особенно в периоды быстрого увеличения веса, целью операции является освобождение фиксированного СМ и уменьшение объема жировой опухоли. Простое косметическое удаление подкожных жировых комков не предотвращает от развития неврологического дефицита и может сделать дальнейшее радикальное восстановление затруднительным или даже невозможным.
Хирургическое лечение показано, когда ребенок достигает возраста 2 мес или в момент установления диагноза, если проявления заболевания возникнут позднее. В дополнение к хирургическому лечению используют мониторинг ВП и лазер. В общем, после хирургического лечения улучшение наблюдается у 19% пациентов, у 75% изменений нет, у 6% наступает ухудшение. Деформации стопы часто прогрессируют независимо от проведенного лечения.
Методика хирургического лечения (с изменениями)
1. мобилизуйте подкожное образование, которое направляется вглубь через глубокую фасцию
2. удалите последнюю неизмененную дужку позвонка (начинайте препарировать со стороны нормальной ТМО)
3. определите фибро-васкулярную связку, которая идет от наиболее рострально расположенной расщепленной дужки
4. пересечение фибро-васкулярной связки освобождает дуральную трубку и устраняет сильный перегиб на верхней поверхности менингоцеле
5. стараясь не повредить задние нервные корешки рассеките ТМО вперед до места соединения ТМО с липомой
6. аналогичным образом действуйте в отношении арахноидальной оболочки
7. продолжайте дуральный/арахноидальный разрезы вокруг всего фиксированного конуса
8. ликвидируйте фиксацию конуса и плакода (рекомендуемая техника мониторинга описана в Синдром фиксированного спинного мозга)
9. субтотальное удаление липомы: липому иссекают насколько это возможно, намеренно оставляя немного жировой ткани позади, чтобы избежать повреждения задней поверхности плакода. Если имеется распространение опухоли по задней поверхности СМ или в центральный канал, то эти части удаляют максимально, насколько это возможно и безопасно
10. плакод превращают в закрытую невральную трубку
11. сшивают края мягкой мозговой оболочки
12. зашивают ТМО (первично, там где это возможно, или с использованием трансплантата широкой фасции бедра, если возникает слишком большое давление на свернутый плакод
Читайте также:
