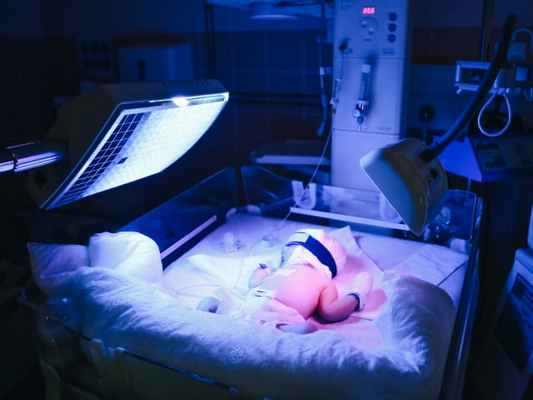
Ядерная желтуха
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Ядерная желтуха – патологическое состояние, которое может возникнуть у новорожденных в результате билирубиновой интоксикации.
Таким образом, если часть билирубина попадает в кровяное русло и оказывает непоправимое токсическое действие на клетки молодого организма. Главным образом, билирубин опасен для нервных клеток и головного мозга, оказывая на них влияние на ядерном уровне. Поврежденные клетки оказывают непоправимое влияние на дальнейшее развитие малыша.
Как показывает статистика, наиболее часто ядерная желтуха развивается у недоношенных деток. Логично предположить, что от глубины недоношенности прямо пропорционально зависит предрасположенность и тяжесть развития ядерной желтухи. Клиническая картинка ядерной желтухи у новорожденных типичная и ярко выраженная.
Этиология и патогенез ядерной желтухи
В зависимости от концентрации непрямого билирубина в крови определяется степень разрушения головного мозга. При достижении критического уровня 425 мкмоль/л развивает ядерная желтуха. Данный критерий рассчитан в отношении доношенного ребенка, в случае же с недоношенным критическая планка – снижается. Еще больше снижают критический порог родовая гипоксия, развитие генерализованной инфекции. Все эти факторы повышают проницаемость клеток головного мозга к проникновению в них непрямого билирубина.
Способствующим фактором в развитии ядерной желтухи является развитие гемолитической болезни новорожденных, связанной непосредственно с резус конфликтом матери и малыша.
Симптомы ядерной желтухи
Ядерная гемолитическая желтуха развивается на 5-9 день. Если у ребенка уже развилась гемолитическая болезнь новорожденных – желтуха дает о себе знать уже в первые 24 часа жизни или на вторые сутки.
Клиническая картина ядерной желтухи включает в себя следующие симптомы:
- Стремительное и внезапное ухудшение общего состояния ребенка.
- Наиболее часто проявляются либо приступы апноэ, либо приступы клонических судорог.
- При внешнем осмотре малыша обнаруживается гипертонус разгибательных мышц.
- Характерный признак ядерной желтухи – появление симптома «заходящего солнца» - резкое запрокидывание головы назад.
- При далее усиливающейся желтухе развивается опистотонус и ранние признаки психического недоразвития.
- Как правило, у малышей, чей вес составляет менее 1000 грамм клиническая картина может быть стерта.
- При появлении клинических симптомов ядерной желтухи органическое поражение головного мозга уже необратимо.
Лечение ядерной желтухи
В зависимости от степени тяжести ядерной желтухи и от мер предпринятых по ее устранению – дальнейшее развитие ребенка может как ограничиться излечимой энцефалопатией, так и полной потерей зрения или слуха, других органических поражений.
В дальнейшем дети с тяжелым поражением мозга после ядерной желтухи сонливы – постоянно спят, психическая активность заторможена, реакция на внешние факторы минимальна.
В настоящее время ядерная желтуха лечится методами фототерапии. Малышей помещают под специальную ультрафиолетовую лампу (синего цвета). Под действием этой лампы билирубин, находящийся в крови нейтрализуется до нетоксичного продукта, затем постепенно выводится из организма.
Для профилактики развития патологической желтухи все новорожденные дети подлежат экспресс определению уровня билирубина. Детям, которые попадают в группу риска по развитию ядерной желтухи, назначают одномоментное введение плазмы, которая разбавляет концентрацию уровня билирубина в крови, а также назначают препараты, которые ускоряют выведение билирубина из организма. В особо тяжелых случаях малышам показано переливание крови.
Ядерная желтуха новорожденных

Желтуха — патологическое состояние, при котором у новорожденного происходит изменение цвета кожных покровов и слизистых оболочек. Это заболевание характеризуется повышенным содержанием билирубина. Ядерная желтуха новорожденных, как и физиологическая, диагностируется визуально по шкале Крамера, а также лабораторно — по содержанию эритроцитов в крови и печеночных ферментов. Она развивается по причине недоношенности ребенка и интоксикации организма билирубином. Он оказывает влияние на работу центральной нервной системы малыша, а также на черепно-мозговые нервы. Эта форма желтухи опасна тем, что при отсутствии надлежащего лечения возможен летальный исход.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы ядерной желтухи
На первом этапе патологии у ребенка наблюдаются признаки интоксикации билирубином. Если не провести обследование и не назначить эффективное лечение, за короткий период происходит необратимое поражение центральной нервной системы малыша. В числе осложнений — ДЦП и глухота. Наиболее распространенные симптомы ядерной желтухи:
- тремор, беспокойное состояние, судороги;
- частое запрокидывание головы назад, блуждающий взгляд;
- угасание сосательного рефлекса;
- монотонный крик;
- повышение температуры, рвота, срыгивания;
- увеличение селезенки;
- вялость, апатия, сонливость.
Если ребенок родился недоношенным, одним из первых признаков ядерной желтухи принято считать резкую реакцию даже на незначительные раздражения, постоянное нахождение в расслабленной позе и задержку дыхания. Кожные покровы малыша нередко приобретают синюшный оттенок. При этом глаза ребенка практически все время широко открыты. Впоследствии, когда происходит поражение ядер головного мозга, малыш начинает пронзительно кричать. На 2-3 месяце могут появиться неврологические расстройства, среди которых: поражение слуха, мышечная гипертония и гипотония, проблемы с координацией и со зрением.
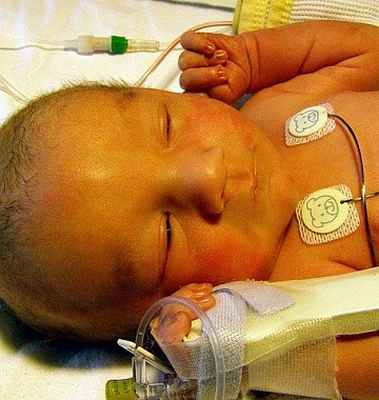
Причины
Основными причинами ядерной желтухи у новорожденных являются:
- несовместимость по группе крови или резус-фактору у мамы и малыша;
- заболевания печени или желчевыводящих путей;
- проблемы с кишечником;
- гормональные нарушения;
- патологии кровеносной системы;
- родовые травмы;
- генетические нарушения.
Какой врач лечит ядерную желтуху?
При первых признаках интоксикации организма билирубином ребенка следует показать специалисту. О том, какой врач лечит ядерную желтуху, следует узнать в детском медицинском учреждении. В зависимости от характера и стадии патологии, может потребоваться консультация нескольких специалистов. Среди них:
Также могут помочь невропатолог, эндокринолог, инфекционист, гематолог, генетик. Чтобы диагностировать желтуху, врачу необходимо осмотреть ребенка. Затем он собирает анамнез и жалобы, направляет на обследования. Биохимические анализы крови и мочи необходимы для того, чтобы определить уровень билирубина. Дальнейшая диагностика направлена на выявление причины, которая вызвала желтуху. В зависимости от степени тяжести заболевания, назначается наиболее эффективный метод лечения. В каждом конкретном случае его подбирает детский врач. Почти всегда лечение осуществляется в стационарных условиях. При желтухе эффективны следующие методики:
- переливание крови (при ее несовместимости у мамы и ребенка);
- медикаментозная терапия;
- введение гормонов;
- физиопроцедуры;
- фототерапия;
- прием глюкозы и активированного угля (улучшают работу печени);
- хирургическое вмешательство.
Чтобы стимулировать обменные процессы в организме ребенка, необходимо уделить особое внимание грудному вскармливанию. В этот период малыш должен получать полноценное питание. Во избежание появления у ребенка проблем с пищеварением, маме следует соблюдать специальную диету. Малышу с желтухой пойдут на пользу солнечные ванны и прогулки на свежем воздухе. При этом нужно следить, чтобы ребенок не замерз.
Ядерная желтуха новорожденных
Ядерная желтуха новорожденных – это поражение головного мозга новорожденного вследствие прямого цитотоксического действия высокой концентрации билирубина. Проявляется выраженным мышечным гипертонусом: запрокидыванием головы назад, закатыванием глаз. Характерны частые приступы апноэ, может присоединяться судорожный синдром. Ядерная желтуха новорожденных приводит к развитию стойких неврологических нарушений. Диагностируется клинически и на основании лабораторного подтверждения гипербилирубинемии. Лечение направлено на нормализацию уровня билирубина в крови и устранение неврологической симптоматики.
МКБ-10
Общие сведения
Ядерная желтуха новорожденных получила свое название вследствие окрашивания ядер мозга, выявленного патоморфологически. Заболевание также называется билирубиновой энцефалопатией, что отражает и причину развития состояния, и его клинические признаки. В то же время, энцефалопатия возникает еще до того, как билирубин окрашивает структуры мозга, поэтому можно утверждать, что ядерная желтуха новорожденных является тяжелой формой билирубиновой энцефалопатии. Точная частота заболевания неизвестна. Актуальность в педиатрии невероятно высока в связи с высоким уровнем летальности, особенно среди недоношенных и детей с гемолитической болезнью новорожденных. В 80% случаев отмечаются стойкие неврологические последствия, приводящие к снижению адаптации и инвалидности.
Причины
В основе патологии лежит критическая гипербилирубинемия. Для развития ядерной желтухи новорожденных необходимо несколько условий, которые должны сочетаться между собой:
- Гипопротеинемия. Гематоэнцефалический барьер пропускает только свободный билирубин, то есть тот, который не связан с альбуминами. Следовательно, одним из факторов, способствующих развитию данного состояния, является гипопротеинемия. По этой причине симптомы чаще наблюдаются у детей с отеками, обширной кефалогематомой и т. д.
- Энцефалопатия. Гипоксическое, инфекционное или травматическое повреждение мозга, имевшее место внутриутробно или в родах, значительно повышает проницаемость гематоэнцефалического барьера. То же касается недоношенности, когда мозговые структуры к моменту рождения остаются незрелыми.
- Гемолитическая болезнь новорожденных. Является фактором повышенного риска ядерной желтухи новорожденных, поскольку в этом случае концентрация несвязанного билирубина быстрее всего достигает предельно допустимых значений и начинает превышать их, способствуя проникновению билирубина в вещество мозга. В таких случаях состояние развивается стремительно, часто с летальным исходом или глубокой инвалидизацией.
Патогенез
Независимо от факторов, способствующих развитию патологии, важно понимать, что не существует конкретного значения билирубина, при котором появляются симптомы ядерной энцефалопатии. Цифра всегда индивидуальна и зависит от состояния компенсаторных систем ребенка: печени, почек, головного мозга с гематоэнцефалическим барьером и др.
Симптомы ядерной желтухи новорожденных
Гипербилирубинемия в первые дни и недели жизни заметна по желтой окраске кожных покровов и склер. В данном случае этот признак выражен в значительной степени. Кожа малыша имеет ярко-желтый оттенок уже в первый день жизни, в отличие от физиологической желтухи, которая развивается спустя 5-7 дней после рождения. Состояние чаще возникает остро в течение первой недели жизни. Выделяют две стадии: асфиксическую и спастическую.
Асфиксическая стадия ядерной желтухи новорожденных характеризуется появлением приступов апноэ разной продолжительности. Мышечный тонус снижен, отмечаются отдельные подергивания. Ребенок вялый, плохо сосет. Подобные симптомы наблюдаются при многих заболеваниях, включая сепсис, родовые травмы новорожденных с кровоизлияниями и т. д., что затрудняет раннее распознавание патологии.
Спастическая стадия представлена выраженным гипертонусом мышц разгибателей вплоть до опистотонуса. Голова ребенка непроизвольно резко запрокидывается назад, глаза закатываются вверх (симптом «заходящего солнца»). Дыхание нарушено, отмечаются частые приступы апноэ. Могут наблюдаться тонические судороги и пронзительный крик, связанный с напряжением мышц и отчасти с болевым синдромом, сопровождающим гипертонус. В тяжелых случаях ядерной желтухи новорожденных мышечное напряжение распространяется на конечности с их резким выпрямлением и пронацией сжатых кулачков.
Осложнения
В течение нескольких недель состояние ребенка улучшается. Симптомы ослабевают, судороги и гипертонус отмечаются реже. Однако к концу первого года жизни в 80% случаев развивается мышечная ригидность, судороги вновь учащаются. Прогрессируют симптомы поражения черепно-мозговых нервов, что клинически проявляется снижением зрения и слуха. Часто развивается косоглазие и тугоухость. Массивное поражение нейронов неизбежно отражается на умственном развитии. У детей, перенесших ядерную желтуху новорожденных, впоследствии нередко диагностируется синдром дефицита внимания с гиперактивностью (СДВГ), а также умственная отсталость.
Диагностика
Типичная клиническая картина в виде гипертонуса с запрокидыванием головы и закатыванием глаз позволяет педиатру заподозрить ядерную желтуху новорожденных. С другой стороны, повышение мышечного тонуса может быть следствием поражения мозга любой другой природы.
Важно оценить уровень билирубина в крови и отслеживать его в динамике. Норма концентрации желчного пигмента в крови и для взрослого, и для ребенка составляет примерно 20 мкмоль/л, однако при физиологической желтухе новорожденных это значение может достигать 200 мкмоль/л и является допустимым у детей первых недель жизни.
Обязательно проведение развернутого анализа крови, прямой и непрямой пробы Кумбса. Считается, что билирубин начинает проникать через гематоэнцефалический барьер при достижении концентрации 400 мкмоль/л, но эта цифра является условной и может существенно снижаться при воздействии множества факторов, перечисленных выше. Поэтому важно ориентироваться не только на уровень гипербилирубинемии, но и на состояние ребенка. В идеале лечение ядерной желтухи новорожденных должно начинаться до развития симптомов. Как правило, терапевтические мероприятия проводятся при достижении 50-70% от предельно допустимого уровня билирубина.
Лечение ядерной желтухи новорожденных
Терапия направлена на устранение причины гипербилирубинемии и нормализацию уровня билирубина в крови. Одним из этапов лечения ядерной желтухи новорожденных является фототерапия. Доказано, что излучение видимого спектра, особенно голубого цвета, способствует трансформации токсичного непрямого билирубина в его изомер, который может экскретироваться печенью и почками без связывания с альбуминами крови. Если на фоне фототерапии уровень билирубина не снижается, показано переливание плазмы крови. Перелитые вместе с плазмой белки способствуют связыванию избыточного билирубина с последующим выведением его из организма.
При неэффективности перечисленных методов лечения или стремительном прогрессировании симптоматики проводится прямое переливание крови. Также возможно применение препаратов, препятствующих образованию билирубина. Это особенно актуально, если родители ребенка по каким-либо причинам отказываются от переливания крови. Такое встречается в практике, поскольку переливание цельной крови сопряжено с развитием опасных для жизни осложнений, например, реакции несовместимости. Ядерная желтуха новорожденных – проявление прямого токсического действия желчного пигмента на нейроны головного мозга, поэтому в лечении всегда используются нейропротекторы. По показаниям проводится противосудорожная терапия.
Прогноз и профилактика
Прогноз заболевания неблагоприятный. Цитотоксические действие билирубина на мозговые клетки необратимо. В большинстве случаев у детей, перенесших ядерную желтуху новорожденных, развивается двусторонний хореоатетоз, отмечается снижение зрения и слуха, иногда значительное. Наблюдается задержка психического развития вплоть до умственной отсталости разной степени. Профилактика состояния возможна в первые дни жизни. Профилактическая фототерапия проводится всем новорожденным с уровнем билирубина в крови выше 200 мкмоль/л, а также всем недоношенным новорожденным, детям, перенесшим внутриутробные инфекции, гипоксию плода, родовые травмы и др.
Желтуха у новорожденных

Желтуха у новорожденных (чаще всего физиологическая) – состояние, при котором кожа и белки глаз желтеют вследствие высокого содержания в крови вещества под названием билирубин. У большинства младенцев развивается на 2-3 сутки после рождения. Билирубин представляет собой желтое вещество, являясь результатом разрушения гемоглобина в процессе естественной замены эритроцитов. В нормальном состоянии он должен быстро перерабатываться в печени. По медицинской статистике, желтуха у новорожденных, появившихся на свет в срок, диагностируется в 50-60% случаев, а у недоношенных – в 80%. Билирубин в избыточном количестве имеет токсическое действие на внутренние органы.
Информация о заболевании и его причинах
Несмотря на то, что заболевание распространено среди новорожденных, следить за уровнем билирубина в этот период нужно. В среднем требуется 1-2 недели для нормализации показателей. В группе риска находятся дети, перенесшие внутриутробную инфекцию, родовую гипоксию или асфиксию.
Причины развития болезни у младенцев
Желтуха у новорожденных может иметь следующие причины:
- усиленный распад гемоглобина из-за резус-конфликта;
- конфликт по группе крови между матерью и малышом;
- инфекции матери и младенца;
- родовые травмы;
- гипотиреоз (снижение функции щитовидной железы);
- полицитемия (повышенное количество эритроцитов);
- реакция на грудное молоко;
- врожденный гепатит;
- пилоростеноз (врожденная патология отдела желудка).
Какие проявляются симптомы у младенцев
Проявление симптомов может быть от легких до тяжелых. Это зависит от уровня показателей билирубина в крови и длительности протекания болезни. Причины и последствия желтухи у новорожденных могут быть разными, но есть одна общая характеристика – желтушность кожи и склер. Стоит отметить, что глаза быстрее проявляют симптоматику. У младенца может наблюдаться повышенная сонливость со снижением сосательного рефлекса. Возможно появление судорог. Без лечения запущенная желтуха может стать причиной глухоты, умственной отсталости и паралича.
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Тяжелой формой заболевания считается ядерная желтуха, поражающая головной мозг, несвязанный билирубином. Симптомы развиваются стремительно в течение первых двух суток после рождения. У младенца наблюдается маскообразное выражение лица, судороги, напряжение мышц шеи и головы, при прослушивании дыхание с хрипами. Такого типа желтуха у новорожденных имеет тяжелые последствия для здоровья.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Какие предпринимать меры профилактики
Дети, которые родились у матери с отрицательным резус-фактором крови (Rh-), находятся в группе риска. В период беременности необходимо проводить тесты на наличие резус-антител. В первые часы после появления на свет необходимо сделать анализ крови для контроля уровня билирубина. Если развитие желтухи не связано с патологиями, лучшей профилактикой считается частое кормление малыша грудью для вывода из организма мекония.
Информация о лечении заболевания ![Желтуха у новорожденных]()
Диагностические мероприятия
Признаки желтухи у новорожденных проявляются сразу или постепенно. Общий симптом – пожелтевшие склеры глаз и кожи. Для определения уровня билирубина не обязательно сдавать кровь на анализ. Можно провести безболезненный билитест. Его также используют для повторного контроля показателей. При подозрении на патологическую желтуху кровь сдают обязательно, включая печеночные пробы, и проводят другие исследования для определения причины заболевания.
Ответы на частые вопросы
Желтуха у новорожденных сколько длится?
Неонатальная желтуха лечение требует в сложных случаях. В зависимости от разновидности длительность заболевания может составлять от нескольких дней до полугода. В среднем от 96 часов до 14-30 дней.
Чем опасна желтуха у новорожденного ребенка?
Опасность заболевания состоит в токсичности билирубина относительно внутренних органов. Самым тяжелым осложнением желтухи является поражение головного мозга. Лечение желтухи у новорожденных дает положительные результаты при своевременно поставленном диагнозе.
Почему у новорожденных желтуха?
Заболевания у младенцев провоцируется разными факторами. Один из них – резус-фактор Rh- матери, когда у нее в крови нет антигена Rho(D), инфекционные поражения печени, врожденный гепатит, реакция на грудное молоко и др. Если печень у новорожденного работает неправильно, этот фактор также провоцирует желтуху. Детский организм борется с избытком билирубина посредством связывания его с белком крови альбумином, но не всегда этот процесс эффективен. Это и становится причиной возникновения желтушности склер глаз и кожи.
Желтуха новорожденных: важная особенность терапии

Желтуха новорожденных является довольно-таки распространенным явлением и представляет собой повышение уровня билирубина в сыворотке крови в связи с усилением распада эритроцитов и снижением клиренса билирубина, что, в свою очередь, связано с незрелостью процесса конъюгации в печени и усилением энтерогепатической циркуляции (кишечно-печеночная циркуляция желчных кислот, портально-билиарная циркуляция желчных кислот). При этом основной проблемой для младенцев с неконъюгированной гипербилирубинемией является нейротоксичность неконъюгированного билирубина. Если неконъюгированный билирубин присутствует в крови в достаточно высокой концентрации, то он преодолевает гематоэнцефалический барьер и откладывается в тканях головного мозга, что впоследствии приводит к развитию билирубинассоциированной энцефалопатии (билирубиновой энцефалопатии), и в некоторых случаях — ее самой тяжелой формы — ядерной желтухи (керниктерус).
Отмечается, что определяющие пороговые значения для развития клинически значимой неонатальной неконъюгированной гипербилирубинемии в ряде случаев могут отличаться, что обусловлено вариабельным постнатальным возрастом ребенка при ее развитии и некоторыми иными факторами, такими как несовместимость групп крови матери и ребенка, дефицит глюкозо-6-фосфатдегидрогеназы, этническая принадлежность и даже пол ребенка. Широко используемая в медицинской практике в соответствии с временным периодом жизни номограмма, разработанная на основе данных из большой когорты младенцев более чем 35 нед гестации, позволяет врачам эффективно дифференцировать когорты младенцев с риском развития тяжелой гипербилирубинемии.
Значительная часть новорожденных, которые находятся в лечебном учреждении по причине гипербилирубинемии, имеют определенную степень обезвоживания, главным образом из-за проблем с грудным вскармливанием. При этом в большинстве случаев у них проявляются такие симптомы, как вялость, лихорадка, выраженная желтушность кожных покровов и видимых слизистых оболочек, уменьшение массы тела на более чем 15% и др. В наиболее тяжелых случаях развивается неврологическая симптоматика, иногда проявляющаяся судорогами, а также могут возникать иные серьезные осложнения — от внутрижелудочкового кровоизлияния и отека головного мозга и до развития не менее тяжелых системных осложнений, таких как острая почечная недостаточность и диссеминированное внутрисосудистое свертывание. Более того, фототерапия, которая нередко назначается при неонатальной гипербилирубинемии и является наиболее широко используемым вмешательством для снижения уровня билирубина в сыворотке крови, может дополнительно увеличить дефицит жидкости, особенно у недоношенных младенцев.
Стоит отметить, что в свое время были проанализированы и другие методы лечения, основанные на физиологических предположениях о снижении уровня билирубина, включая применение клофибрата, металлопорфиринов, фенобарбитала и даже китайской фитотерапии. Еще один предложенный механизм для повышения клиренса билирубина заключается в улучшении перистальтики кишечника с последующим снижением энтерогепатической циркуляции, улучшением прохождения мекония или стула, или же в стимуляции перистальтики за счет увеличения объема питания младенца. Отмечается, что при обезвоживании нередко возникает необходимость в медицинском вмешательстве для восполнения жидкости в организме младенца, но этот процесс имеет определенные затруднения ввиду выраженных динамических изменений в организме ребенка, зависящих от возраста, вида и объема вскармливания.
В связи с этим учеными из Малайзии и Сингапура проведено исследование, целью которого является оценка рисков и преимуществ дополнительного введения жидкости по сравнению со стандартным подходом у рожденных в срок и недоношенных младенцев с неконъюгированной гипербилирубинемией, которым требуется фототерапия. Результаты работы опубликованы 1 августа 2017 г. в Кокрановской базе данных систематических обзоров (Cochrane Database of Systematic Reviews).
Для этого в данный обзор были включены все ассоциированные рандомизированные контролируемые исследования (РКИ), квази-РКИ и кластерные РКИ. Участниками стали все младенцы, рожденные после любой беременности и гестационного срока, любой массы тела и постнатального возраста с установленной неконъюгированной гипербилирубинемией и любым гидратационным статусом, которым назначена фототерапия. Первичными исходами стали: развитие острой билирубиновой энцефалопатии, ядерной желтухи, доля младенцев с развившимся умеренным или тяжелым церебральным параличом. Вторичные исходы: уровень билирубина, длительность фототерапии в часах, длительность госпитализации, доля младенцев с развившимся некротизирующим энтероколитом, доля младенцев с двусторонним нарушением зрения и др.
В результате установлено, что здоровые новорожденные, получавшие дополнительную жидкость посредством венозного доступа при проведении фототерапии, имели умеренно более низкий уровень билирубина в сыворотке крови через 4 и 8 ч после начала вмешательства и нуждались в более коротком сеансе фототерапии по сравнению с младенцами, не получавшими дополнительной жидкости. Тем не менее отмечается, что через более 8 ч наблюдения уровни билирубина в крови младенцев этих двух когорт были практически равны. В другом сравнении показано отсутствие доказательств различия между внутривенным и пероральным введением жидкости.
В заключение авторы отмечают, что нет никаких достоверных доказательств того, что внутривенное введение жидкости влияет на первичные исходы билирубиновой энцефалопатии, ядерной желтухи или церебрального паралича у здоровых новорожденных с неконъюгированной гипербилирубинемией, требующих фототерапии, что связано в основном с очень низким риском развития связанных с билирубином указанных клинических осложнений.
Ученые акцентируют внимание на том, что в будущих рандомизированных контролируемых исследованиях следует сосредоточить внимание на соответствующих когортах педиатрической популяции, например недоношенных или младенцах с недостаточной массой тела при рождении, новорожденных с гемолитической гипербилирубинемией и младенцах с дегидратацией (дополнительно для сравнения различных режимов (внутривенно, перорально и др.) введения жидкости), поскольку именно эти младенцы подвержены наиболее высокому риску развития ассоциированных с билирубином клинических заболеваний, таких как билирубиновая энцефалопатия, ядерная желтуха и церебральный паралич.
Читайте также: