Задержка внутриутробного развития плода. Эхографические признаки задержки развития плода
Добавил пользователь Владимир З. Обновлено: 20.01.2026
Задержка внутриутробного развития плода. Эхографические признаки задержки развития плода
При сочетании задержки внутриутробного развития плода (ЗВРП) с маточно-плацентарной недостаточностью имеется ряд характерных изменений показателей периферического сосудистого сопротивления, так называемый эффект защиты головного мозга (brain-sparing effect), который оказывает влияние на сердечную гемодинамику. Данный эффект обусловливает избирательные изменения сердечной постнагрузки: ее величина в левом желудочке снижается в зависимости от состояния мозгового кровообращения, а в правом желудочке повышается в зависимости от степени вазоспазма в системной и легочной циркуляции.
Кроме того, развивающаяся гипоксемия уменьшает сократительную функцию миокарда, а обычно наблюдаемая полицитемия, может повышать вязкость крови и соответственно преднагрузку.
В связи с описанным выше у плодов с задержкой развития снижается способность к наполнению желудочков сердца со снижением отношения Е/А для атриовентрикулярных клапанов, уменьшением максимальных скоростей в аорте и стволе легочной артерии, повышением времени ускорения в аорте и уменьшением его в стволе легочной артрии, а также наблюдается относительное увеличение ЛЖВ на фоне снижения ПЖВ. Данные изменения внутрисердечной гемодинамики сочетаются с перераспределением крови в пользу увеличения минутного объема левого желудочкового выброса, что приводит к усилению кровоснабжения мозга.
Таким образом, на начальных этапах патологического процесса доставка питательных веществ и кислорода может поддерживаться практически на нормальном уровне, несмотря на снижение плацентарной перфузии.

Для выяснения патогенетических механизмов, приводящих к возникновению подобных гемодинамических сдвигов при маточно-плацентарной недостаточности, в лонгитудинальных исследованиях были проведены обследования плодов, имеющих задержку внутриутробного развития. Их результаты продемонстрировали, что время ускорения в аорте и легочном стволе и отношение между объемами выброса правого и левого желудочов сердца остаются стабильными в течение определенного времени. Это согласуется с отсутствием достоверных изменений сопротивления для систолического кровотока (величины, которая обратно пропорциональна времени ускорения), а также со стабилизацией сердечного выброса после перераспределения кровотока, обусловленного эффектом защиты головного мозга.
Однако при усугублении ЗВРП максимальные скорости и показатели сердечного выброса постепенно снижаются, свидетельствуя о прогрессивном ухудшении функции сердца.
Следствием этого является снижение кровенаполнения сердца. Исследования венозного кровообращения плода продемонстрировали, что при ухудшении состояния плода происходит увеличение реверсивного потока в НПВ в фазу сокращения предсердий, что связано с повышением градиента давления в правом предсердии. Следующий этап развития патологического процесса характеризуется распространением патологического обратного кровотока из НПВ в венозноый проток, что приводит к повышению в нем отношения S/A, главным образом из-за снижения скорости волны А в систолу предсердий.
Высокое венозное давление вызывает снижение скорости кровотока в вене пуповины в период конца диастолы, что сопровождается появлением в ней КСК с характерным пульсирующим видом. Появление признака патологической пульсации предвещает развитие нарушений ЧСС у плода при и часто сопровождается ацидемией и эндокринными нарушениями. На этом этапе можно визуализировать коронарный кровоток, и если не провести экстренное родоразрешение, то внутриутробная гибель плода может наступить в среднем в течение 3,5 дней.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Задержка внутриутробного развития (ЗВУР): причины, диагностика, лечение
Этиология и встречаемость задержки внутриутробного развития (ЗВУР). Диагноз задержки внутриутробного развития (ЗВУР) устанавливают, если плод или новорожденный весит ниже 10-го процентиля (< 2500 г для доношенного новорожденного в США).
Задержка внутриутробного развития (ЗВУР) новорожденного необходимо отличать от маловесного для данного гестационного срока новорожденного, также находящегося ниже 10-го процентиля по массе тела, но небольшого по физиологическим причинам, например массе родителей. Приблизительно 7% беременностей сопровождается маловесными плодами, из которых приблизительно 1 из 8 — истинная задержка внутриутробного развития (ЗВУР).
Задержка внутриутробного развития (ЗВУР) может быть вызвана маточно-плацентарной недостаточностью, воздействием лекарств или алкоголя, врожденными инфекциями или существенными генетическими задержками потенциала роста. Плоды с задержкой роста из-за нарушения питания имеют меньшую задержку роста длины тела по сравнению с остальными частями.
Задержка внутриутробного развития (ЗВУР) встречается при нескольких хромосомных нарушениях, и обнаружение ранней или симметричной задержкой внутриутробного развития (ЗВУР) увеличивает вероятность, что у плода хромосомная аномалия, например трисомия 18, триплоидия или материнская однородительская дисомия по хромосомам 7 или 14.
Размеры воротниковой складки, превышающие 3 мм в I триместре (11-14 нед) и 6 мм во II триместре, считают повышенными и связанными с большим риском синдрома Дауна. Приблизительно у 1 из 7 плодов с расширенной воротниковой складкой во II триместре имеется синдром Дауна. Ультразвуковые находки у плода в приведенном примере позволили заподозрить анеуплоидию и привели к идентификации небольшой интерстициальной делеции в 4р, вероятному объяснению аномалий плода.
Этиология и встречаемость такой редкой делеции полностью не поняты, особенно с учетом нормальных родительских хромосом. Считают, что наиболее часто новые делеции появляются в мейозе, но они также могут возникать в ходе митоза, до мейоза в гаметогенезе, т.е. родитель является гонадным мозаиком. Гонадный мозаицизм не может быть уверенно исключен исследованием фибробластов или лимфобластов родителей; следовательно, при последующих беременностях нужно предлагать пренатальную диагностику.
Патогенез задержки внутриутробного развития (ЗВУР)
Точки разрывов при делеции 46,XX,del(4)(p15.1p15.32) ограничивают 14,5 мегабазы ДНК в коротком плече хромосомы 4. Анализ последовательности генома человека в этом регионе указывает, что в пределах этого делетированного участка известно 47 кодирующих белки генов; вероятная причина фенотипа этого плода — гаплонедостаточность одного или более из этих генов.
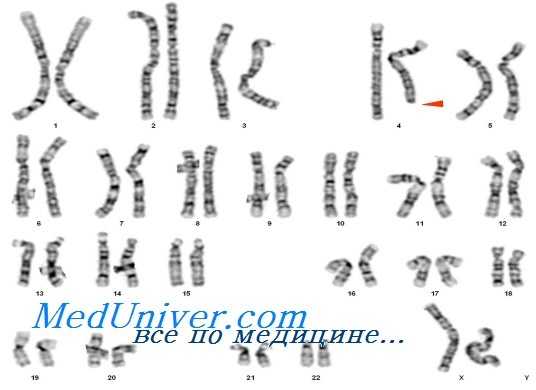
Фенотип и развитие задержки внутриутробного развития (ЗВУР)
Все беременности, независимо от семейного и медицинского анамнеза или течения беременности, имеют приблизительно 3-5% риска умственной отсталости или врожденного порока развития. Хотя эта пара не была в группе повышенного риска, стандартное обследование II триместра на ультразвуковом аппарате привело к подозрению на анеуплоидию плода. Обнаружение интерстициальной делеции, вероятно, объясняет ультразвуковые данные. Хотя точно такая делеция прежде не описана, большинство делеции короткого плеча хромосомы 4 связаны с врожденными пороками.
Например, синдром Вольфа-Хиршхорна — следствие микроделеции 4р, проявляется как тяжелой умственной отсталостью, так и физическими аномалиями. Анализ FISH этого плода установил, что в хромосоме 4 присутствовала последовательность критического региона Вольфа-Хиршхорна в 4р16.3, так что делеция в этом случае была более проксимальной, в полосе р15.
В этом случае, как и при любом выраженном дефиците или избытке материала в аутосоме, результат, вероятно, включает как соматические, так и неврологические нарушения, тяжесть которых не может быть предсказана.
Особенности фенотипических проявлений внутриутробной задержки роста:
• Возраст начала: пренатальный
• Внутриутробная задержка роста
• Расширенное воротниковое пространство
• Дисморфии лица
Лечение задержки внутриутробного развития (ЗВУР)
Никакого эффективного лечения для хромосомных аномалий не существует. Основной вопрос для большинства семейных пар относительно их будущего ребенка — имеет ли плод риск развития умственной отсталости или значимых врожденных пороков развития. В свете уже имеющихся ультразвуковых аномалий и наличия хромосомной патологии последствия для этого плода непредсказуемы.
В таких случаях пару подробно информируют об ограниченности данных и невозможности уверенно утверждать, каким будет результат беременности. Пара делает выбор — продолжать беременность с последующим лечением ребенка или прерывать беременность.
Повторные ультразвуковые осмотры помогают оценить рост и развитие плода. Продолжительная прогрессирующая задержка внутриутробного развития (ЗВУР) сама по себе предполагает плохой прогноз для плода. В конце II триместра обычно может быть обнаружено большинство пороков и нарушений сердца, требующих вмешательства при рождении.
Консультация с неонатологами и специалистами пренатальной медицины может дать информацию относительно того, что можно ожидать в родах и на что нужно обратить внимание при осмотре после родов. Возможно, потребуется родоразрешение в учреждении третьего уровня, обеспечивающем специализированную интенсивную терапию и хирургию.
В настоящее время в США прерывание беременности разрешено, но не всегда доступно. Во II триместре беременности эта процедура может выполняться как расширением шейки матки и эвакуацией плода, так и стимуляцией родов с помощью простагландинов. Последний метод обычно не выполняется при сроке беременности более 24 нед.
Искусственные роды обеспечивают возможность проведения вскрытия плода, но при известной тяжелой хромосомной аномалии данные вскрытия не дают никакой дополнительной информации, влияющей на риск повторения или выбор метода пренатальной диагностики при следующей беременности. Эмоциональные и физические преимущества и недостатки двух процедур должны быть подробно обозначены перед решением женщины о прерывании беременности.
В Соединенных Штатах прерывание беременности не покрывается страхованием для государственных служащих и получателей страхования Medicaid и только изредка покрываются частным страхованием, даже если показанием является тяжелый врожденный порок развития, диагностированный пренатально. Затраты могут составить тысячи долларов, и финансовое бремя процедуры может повлиять на принятие решения для некоторых семей.
Наконец, родителям можно предложить возможность отказаться от новорожденного, если они решат, что прерывание беременности недоступно или аномалии обнаружены слишком поздно, в конце беременности, чтобы провести ее прерывание.
Риски наследования задержки внутриутробного развития (ЗВУР)
Делеции de novo имеют небольшой риск повторения из-за шанса необнаруживаемого гонадного мозаицизма у одного из родителей. При будущих беременностях показано пренатальное обследование, например БВХ или амниоцентез, хотя риск выкидыша вследствие этих процедур может оказаться сравнимым с фактическим эмпирическим риском повторения.
Пример внутриутробной задержки роста. А.Г., женщина 26 лет, вторая беременность, первые роды, направлена на УЗИ для подробного изучения анатомии плода. Женщина отрицает прием каких-либо лекAPCтв или алкоголя в течение беременности, оба родителя здоровы. Биометрия плода соответствовала 17,5 нед гестации. Тем не менее на основе данных ультразвукового осмотра I триместра и даты последней менструации плод должен быть приблизительно на 21 нед гестации.
Это несоответствие заставило предположить симметричную задержку внутриутробного развития (ЗВУР). Дальнейший осмотр также обнаружил расширение воротниковой складки от 6,1 до 7,3 мм. Родителям сообщено о повышенном риске анеуплоидии плода, выполнен амниоцентез. В результате хромосомного анализа выявлена интерстициальная делеция хромосомы 4р, с кариотипом 46,XX,del(4) (pl5.1pl5.32).
Хромосомы родителей оказались нормальными. После расширенного генетического консультирования пара решила прервать беременность. Вскрытие обнаружило плод, соответствующий 19 нед гестации (на сроке 22,5 нед) с двусторонним эпи-кантом, низко посаженными и деформированными ушными раковинами, выступающей переносицей и микрогнатией. Отмечена также излишняя кожа в воротниковой области.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Задержка развития плода
Задержка развития плода — отставание роста, массы и других фетометрических показателей от средних нормативных для конкретного срока гестации. Зачастую протекает бессимптомно, может проявляться малым приростом веса беременной, небольшой окружностью живота, слишком активным или редким шевелением ребенка. Для постановки диагноза выполняют УЗИ плаценты, фетометрию, КТГ, допплерографию плацентарного кровотока. Лечение комплексное медикаментозное с назначением ангиопротекторных, реологических препаратов, токолитиков, антигипоксантов, мембраностабилизаторов. При неэффективности терапии и усугублении расстройств рекомендованы досрочные роды или кесарево сечение.

Общие сведения
О задержке внутриутробного развития (гипотрофии) плода говорят в ситуациях, когда его масса на 10 и более процентилей ниже нормативной. Согласно данным медицинской статистики, ЗВУРП осложняет течение каждой десятой беременности, является причиной различных заболеваний плода и новорожденного. В 70-90% случаев задержка развивается в третьем триместре при наличии болезней матери, патологии плаценты и многоплодия. 30% детей с гипотрофией рождаются преждевременно, лишь 5% новорожденных имеют признаки доношенности. Чаще задержку роста плода диагностируют у пациенток младше 18 лет и старше 30 лет. Вероятность возникновения этой патологии особенно высока у возрастных первородящих.

Причины задержки развития плода
Любое отставание ребенка во внутриутробном росте и созревании связано с недостаточным поступлением либо усвоением питательных веществ и кислорода. Непосредственными причинами подобных нарушений могут быть патологические изменения в фетоплацентарной системе, организмах матери и плода, плодных оболочках. Обычно задержка развития возникает под воздействием таких факторов, как:
- Болезни матери. Ограниченное поступление кислорода и питательных веществ наблюдается при анемии и других заболеваниях крови, патологических состояниях, сопровождающихся спазмом сосудов и сердечной недостаточностью (гипертонии, симптоматических артериальных гипертензиях, гестозах, печеночных и почечных заболеваниях). Риск задержки повышен у пациенток с гинекологической патологией, эндокринопатиями (сахарным диабетом, гипотиреозом), перенесших острые инфекции.
- Поражение плода. Поступающие питательные вещества хуже усваиваются при наличии у ребенка генетических дефектов (синдрома Патау, синдрома Дауна), пороков развития центральной нервной системы, сердца, почек. Риск возникновения аномалий и задержки развития повышается при внутриутробном заражении плода инфекционными агентами — внутриклеточными паразитами (токсоплазмами, микоплазмами), вирусами герпеса, краснухи, ВИЧ, Коксаки, гепатитов В и С.
- Поражение плаценты и оболочек плода. Повреждение более 10-15% плацентарной ткани сопровождается формированием фетоплацентарной недостаточности — ключевой причины задержки внутриутробного созревания ребенка. Плод испытывает кислородное голодание при инфарктах плаценты, ее преждевременной отслойке или инволюции. Рост плода может нарушаться при хориоамнионите, патологии пуповины (наличии истинных узлов, воспалении), маловодии, образовании амниотических перетяжек и др.
- Конфликт в системе «мать-ребенок». Изоиммунная несовместимость плода и женщины с разными группами крови или Rh-фактором проявляется гемолизом эритроцитов плода и образованием токсичного непрямого билирубина. Гемолитическая анемия и патологические процессы, происходящие в детском организме, препятствуют достаточной оксигенации и усвоению питательных веществ, поступающих от беременной. Как следствие, нормальное развитие замедляется.
- Недостаточное питаниеженщины. У пациенток, которые питаются низкокалорийными продуктами, имеют однообразный несбалансированный рацион с дефицитом белков, сложных углеводов, микро- и макроэлементов снижается уровень питательных веществ в крови. Из-за этого пластические процессы в тканях и органах плода замедляются, что сопровождается задержкой развития. Зачастую подобная причина является ведущей у больных из социально неблагополучных семей.
- Неблагоприятные внешние воздействия. Риск ухудшения здоровья и возникновения расстройств в фетоплацентарном комплексе повышен у женщин, которые работают на производствах с вибрационными, химическими, лучевыми, термическими нагрузками или проживают в экологически неблагоприятных условиях. Прямой токсический эффект оказывают никотин, алкоголь, наркотические вещества, некоторые медикаменты (противосудорожные средства, ингибиторы АПФ).
Дополнительным фактором, провоцирующим задержку нормального развития плода, является отягощенный акушерско-гинекологический анамнез. Расстройство чаще возникает у беременных с нарушенной менструальной функцией, привычными выкидышами или преждевременными родами, бесплодием в анамнезе. Недостаток в питательных веществах также может наблюдаться при многоплодной беременности из-за относительной фетоплацентарной недостаточности.
Патогенез
Предпосылки для развития синдрома задержки роста ребенка с генетическими аномалиями, при наличии инфекционных агентов, воспалительных процессах в эндометрии закладываются еще в I триместре гестации вследствие нарушений врастания трофобласта в оболочки спиральных артерий. Расстройство гемодинамики в маточно-плацентарной системе проявляется замедленным током крови в артериальном русле и межворсинчатом пространстве. Интенсивность газообмена между женщиной и плодом снижается, что в сочетании с нарушением механизмов саморегуляции гиперпластической фазы клеточного роста приводит к симметричному варианту задержки развития.
После 20-22 недели беременности ключевым моментом в возникновении гипотрофии плода становится относительная либо абсолютная фетоплацентарная недостаточность. Именно в этот период начинается интенсивная прибавка массы за счет активных пластических процессов. При многоплодии, недостаточном питании и на фоне заболеваний, сопровождающихся гипоксемией крови матери, поражением плацентарной ткани или сосудистого русла, развивается хроническое кислородное голодание плода. Его ток крови перераспределяется для обеспечения полноценного созревания ЦНС. Возникающий brain-sparin-effect обычно становится основой асимметричного варианта задержки развития.
Классификация
Систематизация клинических форм задержки развития плода основана на оценке выраженности отставания фетометрических показателей в сравнении с нормой и пропорциональности отдельных параметров роста. О первой степени нарушений свидетельствует задержка развития на 2 недели, о второй — на 3-4 недели, о третьей — более 4 недель. Важным критерием для оценки прогноза и выбора врачебной тактики является классификация с учетом соотношения отдельных показателей развития между собой. По этому признаку специалисты в сфере акушерства и гинекологии выделяют такие формы гипотрофии плода, как:
- Симметричная. Окружность головы, рост и вес плода уменьшены пропорционально в сравнении со средними нормативными показателями для определенного срока беременности. Чаще выявляется в первом-втором триместре.
- Асимметричная. Уменьшен только размер живота ребенка (на срок в 2 недели и более). Остальные показатели соответствуют сроку. Обычно возникает в 3-м триместре на фоне признаков фетоплацентарной недостаточности.
- Смешанная. Определяется более чем двухнедельное отставание от норматива размеров живота, другие показатели также незначительно уменьшены. Обычно признаки этого варианта задержки проявляются на поздних сроках.
Симптомы задержки развития плода
Расстройство протекает без острых клинических проявлений и обычно диагностируется при плановом УЗИ-скрининге. Гипотрофию плода можно заподозрить, если беременная медленно прибавляет в весе, у нее лишь незначительно увеличивается окружность живота. Задержка развития может сочетаться с нарушением двигательной активности ребенка как признаком возникшей фетоплацентарной недостаточности. В результате кислородного голодания плод чаще и интенсивнее шевелится, а при выраженной гипоксии его движения замедляются, что служит неблагоприятным прогностическим признаком.
Осложнения
При гипотрофии плода повышается риск его антенатальной гибели, травматизма и асфиксии в родах, аспирации мекония с тяжелым повреждением легких новорожденного. Перинатальные нарушения определяются у 65% младенцев с задержкой развития. В послеродовом периоде у таких детей чаще выявляются транзиторный гипотиреоз, неонатальная гипогликемия, перинатальная полицитемия и синдром повышенной вязкости крови, гипотермия. Может нарушаться функциональное созревание ЦНС с отставанием в становлении тонических и рефлекторных реакций, проявляться неврологические расстройства разной степени выраженности, активизироваться внутриутробные инфекции. По результатам исследований, отдаленными последствиями ЗВУРП являются повышенный риск инсулиннезависимого сахарного диабета и заболеваний сердца во взрослом возрасте.
Диагностика
Основными задачами диагностического этапа при подозрении на задержку развития плода являются определение степени и варианта гипотрофии, оценка состояния плацентарного кровотока, выявление возможных причин заболевания. После предварительного наружного акушерского исследования с измерением окружности живота и высоты стояния дна матки беременной рекомендованы:
- УЗИ плаценты. Сонография позволяет определить степень зрелости плацентарной ткани, ее размеры, структуру, положение в матке, выявить возможные очаговые повреждения. Дополнение метода допплерографией маточно-плацентарного кровотока направлено на обнаружение нарушений в сосудистом русле и зон инфаркта.
- Фетометрия плода. Ультразвуковое измерение окружностей головы, живота, грудной клетки, бипариетального и лобно-затылочного размеров, длины трубчатых костей предоставляет объективные данные о развитии плода. Полученные показатели сравнивают с нормативными для каждого периода гестации.
- Фонокардиография и кардиотокография плода. Диагностическая ценность методов состоит в косвенной оценке адекватности кровоснабжения плода по показателям его сердечной деятельности. Признаками фетоплацентарной недостаточности являются нарушения сердечного ритма — аритмия, тахикардия.
Сочетанная оценка данных ультразвукового и кардиотокографического исследований дает возможность составить биофизический профиль плода — выполнить нестрессовый тест, проанализировать двигательную активность, мышечную напряженность (тонус), дыхательные движения, объем околоплодных вод, зрелость плаценты. Получение результатов в 6-7 баллов свидетельствует о сомнительном состоянии ребенка, в 5-4 балла — о выраженной внутриутробной гипоксии.
Дополнительно для установления причин состояния выполняют лабораторные исследования по определению уровня гемоглобина и эритроцитов, содержания гормонов (эстрогенов, хорионического гонадотропина, прогестерона, ФСГ), инфекционных агентов (методы ПЦР, РИФ, ИФА). Возможные генетические аномалии и патологию плодных оболочек выявляют в ходе инвазивной пренатальной диагностики (амниоскопии, амниоцентеза под УЗИ-контролем, кордоцентеза). Дифференциальный диагноз осуществляют с генетически детерминированной конституциональной маловесностью ребенка, недоношенностью. По показаниям беременную консультируют эндокринолог, инфекционист, терапевт, иммунолог, гематолог.
Лечение задержки развития плода
При выборе врачебной тактики учитывают степень внутриутробной гипотрофии ребенка, выраженность фетоплацентарной недостаточности, состояние плода. Лечение назначается с проведением обязательного контроля — ультразвуковым определением фетометрических показателей каждую неделю или раз в 14 дней, допплерометрией плацентарного кровотока раз в 3-5 дней, оценкой состояния ребенка в ходе ежедневной КТГ. Беременной показаны:
- Препараты, улучшающие кровоснабжение плода. Качество кровотока в системе «матка-плацента-плод» повышается при назначении ангиопротекторов и средств, влияющих на реологию крови. Дополнительное введение токолитиков уменьшает тонус матки, облегчая кровоток в сосудах.
- Противогипоксические и мембраностабилизирующие средства. Применение актовегина, инстенона, антиоксидантов и мембраностабилизаторов делает ткани плода более устойчивыми к гипоксии. При сочетании с общеукрепляющими препаратами это позволяет стимулировать пластические процессы.
При I степени гипотрофии плода и компенсированной фетоплацентарной недостаточности с нормальными темпами прироста фетометрических показателей и функциональном состоянии ребенка беременность пролонгируется не менее чем до 37-недельного срока и подтверждения зрелости легочной ткани. Если параметры развития плода не удалось стабилизировать в течение 2 недель либо состояние ребенка ухудшилось (замедлился кровоток в основных сосудах, нарушилась сердечная деятельность), выполняется досрочное родоразрешение независимо от гестационного срока. II и III степени задержки развития с декомпенсацией плацентарной недостаточности (выраженными КТГ-признаками гипоксии, ретроградным кровотоком в пуповинной артерии или отсутствием его диастолического компонента) — показание для проведения досрочного кесарева сечения.
Прогноз и профилактика
При своевременной диагностике, правильной тактике ведения беременности, отсутствии тяжелых заболеваний женщины, грубых дефектов и выраженных расстройств со стороны плода прогноз благоприятный. Вероятность появления осложнений повышается с увеличением степени гипотрофии. Для профилактики задержки развития рекомендуется планировать беременность, заблаговременно пролечить экстрагенитальную и генитальную патологию, санировать очаги инфекции, рано встать на учет в женской консультации, регулярно посещать акушера-гинеколога, выполнять его рекомендации по обследованию и лечению. На развитие ребенка положительно влияют достаточный отдых и ночной сон, рациональная диета, умеренная двигательная активность, отказ от вредных привычек.
Внутриутробная задержка развития плода
Внутриутробная задержка развития плода (ЗВУР, ВЗРП) - патологическое состояние, являющееся подгруппой МГВП (30-50%), при котором плод не достигает антропометрической или предполагаемой массы тела к конкретному гестационному возрасту. Характеризуется высоким уровнем заболеваемости и смертности.
Протокол: "Внутриутробная задержка развития плода"
Код (коды) по МКБ-10: O36.5 Недостаточный рост плода, требующий предоставления медицинской помощи матери

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация:
1. По времени возникновения:
2. По типу развития:
- симметричная форма: пропорциональное уменьшение всех размеров плода;
- асимметричная форма: уменьшается только окружность живота плода, размер головки и размер трубчатых костей в норме (встречается чаще).
Факторы и группы риска
Материнские факторы:
- инфекции во время беременности у матери (сифилис, герпес, краснуха, токсоплазмоз, гепатит);
- сердечно-сосудистые осложнения (высокое кровяное давление, некоторые сердечные заболевания);
- преэклампсия или эклампсия;
- любая хроническая или длительная болезнь у матери: серповидно-клеточная анемия, системные заболевания, заболевания легких с развитием дыхательной недостаточности, заболевания почек и т.д.
Плацентарные факторы:
- дефекты, связанные с плацентой и пуповиной, которые ограничивают кровоснабжение плода (одна артерия в пуповине, обвитие пуповины вокруг части тела плода; также, истинный узел пуповины, оболочечное прикрепление пуповины);
- недостаточная масса и поверхность плаценты (менее 8% массы тела новорожденного);
- аномалии прикрепления плаценты (низкое расположение плаценты, предлежание плаценты).
Внешние факторы:
- медикаменты (варфарин и фенитоин);
- вредные привычки (курение, алкоголь, наркотические вещества);
- проживание выше 3000 м над уровнем моря.
Наследственные факторы: врожденные и хромосомные нарушения, а также врожденные аномалии развития плода - трисомия по 13 хромосоме (синдром Патау), 18 (синдром Эдвардса) или 21 (синдром Дауна), 22 аутосомные пары, синдром Шерешевского-Тернера (45 ХО), триплодия (тройной набор хромосом), дополнительная X или недели беременности.
(текст соответствует предоставленному оригиналу)
Диагностические критерии:
- динамика ВДМ, отраженная в гравидограмме;
- биометрия в динамике;
- биофизический профиль (модифицированный);
- допплерометрия сосудов пуповины, изучение гемодинамики плода.
Перечень основных диагностических мероприятий
Биометрические тесты:
1. Ведение гравидограммы
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карте.
Гравидограмма является скрининговым методом для выявления низкой массы плода для данного срока беременности.
Гравидограмма
2. Ультразвуковая биометрия
Окружность живота и предполагаемая масса плода - наиболее достоверные диагностические показатели для определения маловесного плода. Наиболее ценный показатель - это предполагаемая масса плода. Данный показатель базируется на измерении окружности головы, окружности живота и длины бедра. Ценность метода заключается в его динамическом наблюдении.
Биофизические тесты
1. Модифицированный биофизический профиль плода (БПП).
Выполнение полного протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного специалиста. Поэтому в последние годы предложено использование «модифицированного (сокращенного)» протокола БПП, который включает в себя определение АИ и результаты НСТ.
2. Измерение количества околоплодных вод
Используемые методики для измерения амниотической жидкости:
Максимальная глубина вертикального кармана - данная методика идентифицирует глубину кармана 2-8 см как нормальную, 1-2 см как пограничную, < 1 см - как сниженную (маловодие) и >8 см - как повышенную (многоводие).
Индекс амниотической жидкости - с помощью него делается попытка количественно оценить общее количество амниотической жидкости, суммируя самый глубокий вертикальный карман жидкости в четырех квадрантах матки, при этом центральной точкой является пупок.
- > 20 см - многоводие.
3. Нестрессовая кардитокография
Показания для проведения НСТ - ситуации, требующие незамедлительной оценки состояния плода: снижение количества шевелений плода, преэклампсия, подозрение на ЗВУР, переношенная беременность и др.
Антенатальная кардиотокография при сроке беременности свыше 32 недель
Параметры
Нормальная КТГ
Угрожающая КТГ
Патологическая КТГ
Базальный ритм уд./мин.
Менее 100, более 180
Вариабельность базального ритма уд./мин. (средняя)
Амплитуда менее 5 или вариабельность отсутствует
Акцелерации за 30-40 мин.
1-2 или отсутствие при сохранной вариабельности
Отсутствие, при регистрации монотонного, низковариабельного или синусоидального ритма
Нет или неглубокие, вариабельные, ранние
Глубокие пролонгированные вариабельные (до 3-х мин.) или 1-2 поздние единичные
Поздние, неблагоприятные вариабельные (более 70 уд. в 1 мин. и продолжительностью более 60 сек.)
Динамическое наблюдение до родов
Динамический контроль КТГ ежедневный
Общая оценка ситуации, дальнейшее обследование, в некоторых случаях родоразрешение
Приложение
1. Базальный ритм - средняя частота сердцебиения плода, сохраняющаяся неизменной за период 10 мин. и более. В норме находится в пределах от 110 до 160 ударов в 1 минуту.
2. Вариабельность базального ритма - постоянное изменение мгновенной частоты сердцебиения плода от удара к удару. При нормальном состоянии плода продолжительность его сердечных циклов неодинакова. Это объясняется постоянным воздействием двух компонентов нервной системы - симпатического и парасимпатического.
3. Акцелерации - преходящее учащение сердечного ритма на 15 ударов и более по сравнению с базальным уровнем, продолжительностью 15 сек. и более. Наличие акцелерации свидетельствует о хороших компенсаторных возможностях плода. При высоковариабельном ритме дифференцировка акцелераций от высокой вариабельности затруднена, что не имеет принципиального значения, так как оба изменения сердечного ритма являются прогностически благоприятными признаками и свидетельствуют о нормальной оксигенации плода.
4. Децелерации - преходящие эпизоды урежения частоты сердцебиения плода на 15 ударов и более, продолжительностью 15 сек. и более. Различают три основных типа децелераций: ранние, поздние и вариабельные. Для ранней акцелерации характерно возникновение урежения с началом сокращения матки, правильная форма, постепенное начало и окончание и восстановление частоты сердечных сокращений одновременно с восстановлением исходного уровня тонуса матки. Продолжительность совпадает с длительностью маточного сокращения и обычно не превышает 30 сек., а глубина 20 ударов. Ранние децелерации возникают в ответ на сдавление головки плода в родах, при проведении мануального исследования. Этот вид децелерации свидетельствует о взаимосвязи нервной системы плода и церебральных циркуляторных изменений, они не возникнут, если ЦНС плода повреждена, не связаны с нарушением маточно-плацентарного-плодового кровотока.
Поздние децелерации возникают в ответ на маточное сокращение, но начинаются либо на высоте схватки, либо с опозданием 15-30 сек. Чаще всего имеет правильную форму, общая продолжительность обычно больше, чем у ранней децелерации, а глубина не превышает 20-25 ударов в 1 мин. Причина поздних децелераций кроется в нарушении кровотока в системе мать-плацента-плод. Поздние децелерации никогда не регистрируются при нормальном состоянии плода и чаще всего сочетаются с другими изменениями кардиотокографических параметров. Поздние децелерации продолжительностью более 1 минуты, являются крайне неблагоприятным прогностическим признаком.
Вариабельные децелерации характеризуются различным временем возникновения. Они вариабельны по форме, продолжительности и глубине. Вариабельные децелерации возникают в силу различных причин, но чаще всего в связи с прижатием петель пуповины. Вариабельные децелерации глубиной от 25 до 60 уд. в 1 минуту и продолжительностью менее 1 минуты не характеризуют выраженное нарушение маточно-плодово-плацентарного кровотока. Децелерации с параметрами, превышающими указанные, относятся к тяжелым.
Знание основных параметров кардиотокограммы и их характеристики позволяют произвести визуальную или рутинную оценку кардиотокографической кривой, которая применима для определения состояния плода после 32 недель беременности. Только к этому сроку заканчивается формирование миокардиального рефлекса и становление цикла «активность-покой» плода. Чем меньше срок беременности, тем изменения на кардиотокограмме менее типичны и, соответственно, тем труднее их интерпретировать.
Для анализа кардиотокографической кривой с 26 недель беременности необходимо использовать автоматический анализ, который позволяет оценивать такие параметры кардиотокографической кривой, которые невозможно учесть при визуальной интерпретации. Эта особенность компьютерной обработки дает возможность расширить сроки проведения исследования. Компьютерный анализ параметров, недоступных при визуальной оценке кардиотокограмм, позволяет исключить субъективную интерпретацию записи и добиться высокой воспроизводимости результатов.
Допплерография (ДГ).
Показания для проведения допплерографии:
- возраст 38 лет и более;
- в анамнезе ЗВРП или гестоз;
Стандартизация проведения допплерографических исследований:
- минимальный обязательный объем - обе маточные артерии, артерии пуповины;
- диагностические критерии - переход на процентильные кривые ИР маточных артерий и артерий пуповины.
При изучении кривых скоростей кровотока в артериальных сосудах плода наиболее часто оценивают пиковую систолическую скорость кровотока (S), максимальную конечную диастолическую скорость кровотока (D) и усредненную по времени максимальную скорость кровотока (ТМАХ) с последующим расчетом индекса резистентности (ИР) и пульсационного индекса (ПИ).
СД соотношение имеет фиксированное значение и использование его недопустимо, так как численные значения индексов периферического сопротивления как в маточных артериях, так и в артериях плода и пуповины меняются на протяжении беременности.
Частота возможных исходов для плодов и новорожденных при различных видах диастолического компонента, измеренного при допплерометрии пупочной артерии (%)
Недостаточный рост плода (внутриутробная задержка развития плода)
Внутриутробная задержка развития плода (ЗВУР, ВЗРП) – патологическое состояние, являющееся подгруппой МГВП (30-50%), при котором плод не достигает антропометрической или предполагаемой массы тела к конкретному гестационному возрасту (вес плода менее 10–ой процентили). Характеризуется высоким уровнем заболеваемости и смертности новорожденных [1].
• Класс (уровень) I (A) – разработанные крупные, рандомизированные, контролируемы исследования, данные мета-анализа или системных обозрений, отличающиеся наиболее высоким уровнем достоверности.
• Класс (уровень) II (B) – когортные исследования и исследования случай-контроль, при которых статистические данные построены на небольшом числе пациентов.
• Класс (уровень) III (C) – нерандомизированные клинические исследования на ограниченном количестве пациентов.
• ранняя форма: развивается до 20 недель беременности беременности возникает в период имплантации, раннего эмбриогенеза и плацентации под влиянием разнообразных факторов (генетические, эндокринные, инфекционные и т.д.), действующих на гаметы родителей, зиготу, бластоцисту, формирующуюся плаценту и половой аппарат женщины в целом.
• поздняя форма: развивается под влиянием экзогенных факторов и наблюдается во второй половине беременности.
• асимметричная форма: уменьшается только окружность живота плода, размер головки и размер трубчатых костей в норме (встречается чаще).
Ведение гравидограммы имеет наибольшую прогностическую значимость для диагностики ЗВУР плода с 24 недель беременности (уровень доказательности В) [1].
Прогностическая ценность ВДМ увеличивается при использовании серии исследований и при графическом изображении показателей в виде гравидограммы. Данный график должен быть приложением к каждой обменной карты.
Гравидограмма является скрининговым методом для выявления низкой массы плода в зависимости от срока беременности.
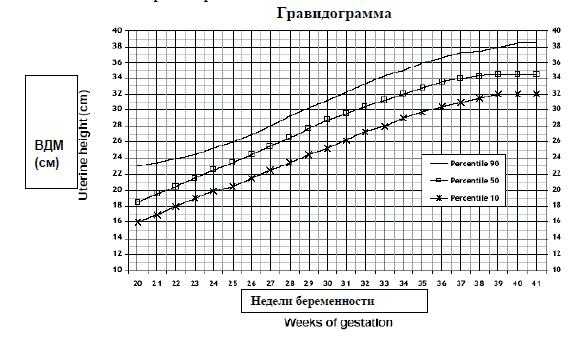
Гравидограмма
Окружность живота и предполагаемая масса плода менее 10 – ой процентили (уровень доказательности А) – наиболее достоверные диагностические показатели для определения маловесного плода [1].
Максимальная глубина вертикального кармана - данная методика идентифицирует глубину кармана 2-8 см как нормальную, 1-2 см как пограничную, < 1 см - как сниженную и >8 см - как повышенную.
Индекс амниотической жидкости – с помощью него делается попытка количественно оценить общее количество амниотической жидкости, суммируя самый глубокий вертикальный карман жидкости в четырех квадрантах матки, при этом центральной точкой является пупок.
Нестрессовая кардитокография – должна использоваться для диагностики ЗВУР плода в комплексе с другими исследованиями.
Показания для проведения НСТ – ситуации, требующие незамедлительной оценки состояния плода: снижение количества шевелений плода, преэклампсия, подозрение на ЗВУР, переношенная беременность и др.
Допплерометрия маточной артерии – прогностически значима для диагностики ЗВУР плода с 20-24 недели беременности (пульсационный индекс более 95 центили и/или notch (уровень доказательности С) [1].
Допплерометрия пупочной артерии – имеет прогностическую значимость для ЗВУР плода с 26 недель беременности [3], (уровень доказательности А) [1].
Нулевой и реверсный кровоток в пупочной артерии является признаком критического нарушения плодово – плацентарного кровообращения, за которым в течение 3-7 суток следует антенатальная гибель плода.
Частота возможных исходов для плодов и новорожденных при различных видах диастолического компонента, измеренного при допплерометрии пупочной артерии (%)
| Исход | Характеристика диастолического компонента кровотока | ||
| положительный | нулевой | отрицательный | |
| Мертворожденные | 3 | 14 | 24 |
| Неонатальная смертность | 1 | 27 | 51 |
| Живые | 96 | 59 | 25 |
Допплерометрия средней мозговой артерии имеет умеренную прогностическую значимость для ацидемии и неблагоприятных исходов для плода и не может быть использована для определения времени родоразрешения (уровень доказательности В) [1].
Допплерометрия ductus venosus имеет умеренную прогностическую значимость для ацидемии и неблагоприятных исходов для плода (уровень доказательности А) и может быть использована для определения времени родоразрешения [1].
• определение резус-фактора крови
• консультация смежных специалистов (терапевт, кардиолог, хирург, пульмонолог, невропатолог, эндокринолог, гематолог, нефролог, травматолог – ортопед, кардиохирург, онколог) по показаниям в случае сопутствующей патологии
• определение глюкозы в сыворотке крови ручным методом, определение общего билирубина в сыворотке крови, определение аланинаминотрансферазы (АЛаТ), мочевины, креатинина, общего белка в сыворотке крови на анализаторе
• определение HBsAg вируса гепатита B в сыворотке крови (подтверждающий) методом иммунохемилюминисценции
Жалобы и анамнез – плохое шевеление плода в данную беременность, в анамнезе наличие данных о потерях беременности, антенатальной гибели плода, задержке развития плода;
Инструментальные исследования – КТГ (нарушение базального ритма, вариабельности, децелерации), УЗИ плода (вес плода менее 10 перцентили) с допплерометрией сосудов МППК (нарушение кровотока) [1];
Дифференциальный диагноз
Дифференциальный диагноз – с маловесным для гестационного срока плодом. Вес плода при ЗВУР – менее 10-ой перцентили, наличие нарушение кровотока в сосудах МППК.
Лечение
Цель лечения: динамическое наблюдение за состоянием плода, максимальное продление беременности, поскольку риск гибели зрелого плода более ниже и родоразрешение в оптимальные сроки.
В случае предполагаемого досрочного родоразрешения с целью профилактики СДР у плода в сроке гестации 24 – 35 недель + 6 дней антенатально назначается однократно курс глюкокортикостероидов (уровень доказательности В) [1].
Альтернативный метод лечения – установка фетальной интраваскулярной порт-системы с целью нутритивной поддержки плода (инновационная технология) в случаях, когда прогноз для плода при обычном ведении крайне неблагоприятный.
Определение. Фетальная интраваскулярная порт-система – представляет собой металлический порт, соединенный через катетер с пупочной веной, через который можно вводить питательные вещества (аминокислоты, глюкозу) внутриутробному плоду. Врач должен быть специально обучен и подготовлен.
Фетальные порт-системы ставились при критическом кровотоке в плодово – плацентарном звене МППК, в случае неблагоприятного прогноза для плода для того, чтобы дать шанс на выживание, так как известно, что с увеличением срока гестации увеличиваются шансы на выживание.
• по данным допплерометрии МППК – нулевой кровоток в артерии пуповины при сохраненном кровотоке в ductus venosus и/или а. Uterinae – более 95 перцентили и/или Notch в обеих маточных артериях;
• локализация плаценты по передней или передне-боковой стенке.
Шаг 1: Премедикация: С целью предотвращения сокращений матки проводится инфузия сульфата магния из расчета 2 грамма в час.
Шаг 2: Подготовка места для введения порта: под местным обезболиванием (лидокаин 2% - 10,0 мл местно) в асептических условиях производят маленький разрез на коже скальпелем.
Шаг 3: Введение катетера в пупочную вену: в асептических условиях, после обработки операционного поля, под контролем УЗИ, через переднюю брюшную стенку, через плаценту вводят катетер в пупочную вену, проводя его через иглу19G и порт.
Шаг 4: Имплантация капсулы порта: капсула порта заполняется физ.раствором, через атравматическую иглу (25 gauge needle (length 9 mm) (Tchirikov fetal nutrition port system®, PakuMed medical products GmbH, Essen, Germany). Затем капсула соединяется с катетером и вновь вводится физраствор под контролем ультразвукового исследования, чтобы проверить правильное расположение катетера. Порт должен быть фиксирован подкожно (ETHICON, Cincinnati, OH, USA) и кожа должна быть закрыта.
Курс лечения включает ежедневные инфузии аминокислот (3 мл в час в течении 10 часов) чередуя с 10% раствором глюкозы. Объем инфизий должен быть ограничен до 30% установленного объема плодово-плацентарного кровотока в день (Ledic L, Moise KJ, Carperter RJ, Cairo LE, 1990).
Курс лечения составляет 5 – 7 дней, затем делается перерыв 5 дней с повторным курсом. Длительность лечения определяется индивидуально в зависимости от состояния беременной и внутриутробного плода.
В процессе лечения проводится ежедневный мониторинг за состянием плода – допплерометрия маточно-плацентарно-плодового кровотока 1 раз в день и КТГ плода 2 раза в день.
Хирургическое вмешательство показано в случае угрожающего состояния плода – родоразрешение путем операции кесарево сечение в интересах плода (по показаниям).
Показания к досрочному родоразрешению при наличии одного из признаков нарушения функционального состояния плода в зависимости от срока гестации [2].
Показания к досрочному родоразрешению при ЗВУР:
– по данным допплерометрии: нулевой диастолический компонент в венозном протоке и/или реверсный диастолический компонент кровотока в артерии пуповины;
– по данным допплерометрии: нулевой диастолический компонент в артерии пуповины и/или венозном протоке;
Решение о досрочном родоразрешении принимает консилиум в составе врачей акушеров-гинекологов, неонатолога, при информированном согласии женщины. Предпочтение следует отдавать родоразрешению через естественные родовые пути, однако в каждом случае вопрос решается индивидуально в зависимости от состояния плода.
Назначение аспирина с профилактической целью беременным женщинам с преэклампсией в анамнезе.
Все беременные при взятии на учет в женской консультации должны оцениваться по факторам риска развития ЗВУР плода. Беременные, которые имеют высокие факторы риска, должны направляться на УЗИ плода (биометрия плода), допплерометрию маточных артерий с 20-24 недель беременности, (приложение А).
Читайте также:
