Злокачественные опухоли средостения. Лимфогранулематоз средостения
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Лимфогранулематоз и лимфосаркома средостения. Пример злокачественной опухоли средостения
Анализ показывает, что в рентгенологической картине лимфогрануломатоза и лимфосаркомы имеются очень сходные признаки. Некоторым отличием лимфосаркомы может служить редкость ее односторонней локализации, более выраженная многоконтурность, сравнительно частое образование плеврального выпота.
Главным критерием в дифференциальной диагностике между лимфосаркомои и лимфогрануломатозом служит клиническая картина. Оба эти заболевания имеют довольно выраженные отличительные признаки по сравнению с медиастинальной формой рака легкого. При этой форме рак обычно локализуется в области расположения трахеи и главных бронхов. Поражение в большинстве случаев носит односторонний характер, контуры часто неровные или тяжистые, трахея и бронхи обычно сдавливаются. Реже наблюдается плевральный выпот.
Злокачественные опухоли вилочковой железы по рентгенологическим проявлениям напоминают лимфосаркому и лимфогрануломатоз. Но в отличие от последних тимомы, как правило, локализуются непосредственно за грудиной, чаще имеют сплющенную овальную или конусовидную форму редко вовлекают в процесс трахею, главные бронхи и особенно пищевод ввиду его отдаленности от опухоли.
Обычно очень трудно отличить метастатическое поражение лимфатических узлов средостения от лимфогрануломатоза и лимфосаркомы.
Таким образом, на основании данных клинического и рентгенологического исследования имеется возможность дифференцировать различные злокачественные опухоли средостения. Примером может служить следующее наше наблюдение.
Больной О., 17 лет, поступил в клинику института 27/III 1954 г. с жалобами на незначительную одышку во время подъема по лестнице, боли в левой половине грудной клетки и в левой руке.

Два месяца назад после падения у него появились боли в правом боку и правом плече. Лечился амбулаторно по поводу «плеврита». Но вскоре появились боли в грудной клетке слева и в левой руке, а затем и незначительная одышка. Лечение не дало эффекта. Через полтора месяца при первом же рентгенологическом исследовании у больного определили злокачественную тимому, с чем его и направили в наш институт для рентгенотерапии.
Юноша удовлетворительной упитанности. Общее состояние хорошее. Кожные и видимые слизистые покровы обычного цвета. Правая надключичная область пастозна, слегка выбухает; в глубине ее пальпируется малоподвижный плотный лимфатический узел размером 1,5 X 2 см. В легких спереди до обеих парастернальных линий определяется укорочение перкуторного звука и ослабление везикулярного дыхания. Патологических изменений со стороны сердца и других внутренних органов не установлено.
Анализ крови: Нb 60%, эр. 3 780 000, цветной показатель 0,8, л. 5000, э. 4%, п. 3%, с. 56%, лимф. 24%, мои. 13%; РОЭ 35 мм в час. Анализ мочи: следы белка, единичные гиалиновые цилиндры, неизмененные эритроциты 1—2 в поле зрения, слизь в большом количестве. Температура субфебрильная.
Рентгенологическое исследование: срединная тень почти на всем своем протяжении расширена в обе стороны за счет патологического затемнения, занимающего большую часть переднего средостения. Это интенсивное, неоднородное затемнение имеет дольчатую форму с бугристыми четкими контурами, расположенными местами (справа) в виде «кулис». На жестком снимке с передержкой и на томограммах более отчетливо выявляется дольчатый характер патологического образования и узлы, расположенные на различной глубине, видны также неизмененные трахея и главные бронхи. Пищевод не изменен.
Очаговых и инфильтративных изменений в легких не определяется. Куполы диафрагмы подвижны, синусы свободны. Корни легких, сердце и аорта не определяются из-за наложения на них описанного затемнения.
Нам удалось получить данные о результатах флуорографического исследования больного, произведенного в сентябре 1953 г., т. е. за 5 месяцев до клинического проявления заболевания. В заключении отмечалось, что сравнительно с предыдущими флуорографическими исследованиями у больного появилась «сглаженность сердечной талии», расцениваемая как признак сочетанного порока митрального клапана.
Полученные клинические и рентгенологические данные свидетельствовали о быстро развивающемся злокачественном процессе в переднем средостении, видимо, с метастазированием в надключичные лимфатические узлы. Таким образом, первые два этапа дифференциальной диагностики не представляли никаких затруднений. Но необходимо было определить гистологическую сущность этой опухоли. Практически в первую очередь приходилось думать о трех заболеваниях: лимфогранулематозе, лимфосаркоме и злокачественной опухоли вилочковой железы.
Медиастинальную форму рака легкого можно было исключить хотя бы потому, что больному было 17 лет, и рентгенологическая картина совершенно не соответствовала этому виду злокачественной опухоли.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
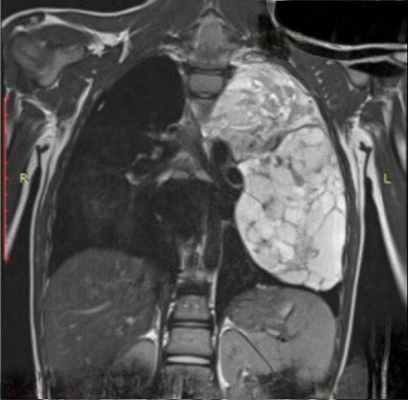
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
- передняя часть средостения – герминогенные опухоли, тимомы, лимфомы, дизэмбриогенетические опухоли, феохромоцитомы;
- средняя часть средостения – метастатическая карцинома, лимфома;
- задняя часть средостения – нейрогенные опухоли, вторичные опухоли (меланомы, саркомы).
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
- кашель – сухой, приступообразный, не проходящий даже после прохождения курса лечения;
- одышка – появляется сначала после физических нагрузок, но очень быстро начинает беспокоить человека и в покое;
- боль в области груди – возникает спонтанно, периодически исчезает, усиливается во время кашля, носит давящий характер;
- кровохарканье – симптом, присущий редким опухолям средостения, свидетельствует о стремительном росте опухоли и повреждении структур дыхательных путей;
- внезапное похудение – больной начинает терять вес даже на фоне привычного аппетита: до 15 кг в течение 3-4 недель;
- общая слабость – больной испытывает постоянное желание лечь и отдыхать, работоспособность уменьшается и не восстанавливается даже после качественного отдыха;
- незначительное повышение температуры тела – происходит спонтанно, не превышает субфебрильных показателей.
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
- для мезенхимальных опухолей характерны зуд кожи и повышенная потливость в ночное время суток;
- герминогенные опухоли могут сопровождаться птозом (опущением) век, понижением уровня глюкозы в крови;
- при нейрогенных опухолях нередко отмечается спонтанное повышение артериального давления;
- редкие опухоли средостения проявляются изжогой, диареей (поносом).
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
- В большинстве случае комплексного рентгенологического исследования достаточно для выявления опухоли разных отделов средостения, в том числе и рака тимуса. Врачи не только подтверждают факт наличия новообразования, но и могут дать ему характеристику – форму, размер и локализация. Если подозревается рак средостения любого вида, то пациенту назначается рентгеноскопия грудной клетки. Если есть подозрение на развитие мезенхимальной опухоли, то проводится рентгенография пищевода. Назначается для подтверждения диагноза и получения данных о нейрогенной опухоли – размер, степень распространения, форма, точная локализация. Данные такого исследования более точные, чем рентгенография. На их основе врач может проработать тактику проведения хирургического вмешательства. Дополнительно выполняется магнитно-резонансная томография, она дает возможность определить степень поражения мягких тканей средостения, подтвердить или опровергнуть факт распространения метастаз в лимфатические узлы. Опухоли средостения могут прорастать в бронхи, трахею и для исключения или подтверждения такого роста используется бронхоскопия, видеоторакоскопия или медиастиноскопия.
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Рак средостения: лечение, диагностика, симптомы
В понятие «рак средостения» включены различные по происхождению злокачественные новообразования, которые берут свое начало в медиастинальном пространстве. На долю злокачественных новообразований средостения различной гистологической структуры приходится 20-40%.
К опухолям средостения относят новообразования различной структуры и злокачественности, которые находятся в области средостения. Опухоли средостения можно дифференцировать по месту локализации. К новообразованиям заднего средостения относят лимфомы, тимомы и метастатические карциномы.
К опухолям переднего средостения относят тимомы, лимфомы, феохромоцитомы, дизэмбриогенетические опухоли.
К опухолям среднего средостения относят лимфому, метастатическую карциному, тератодермоидную кисту, бронхогенную кисту и перикардиальную кисту.
К новообразованиям заднего средостения относят нейрогенные опухоли и лимфомы. Также в средостении могут обнаружиться метастазы саркомы, меланомы.
Что касается возрастных групп, то злокачественные новообразования средостения чаще всего диагностируют у людей в возрасте от 18 до 45 лет, не зависимо от гендерной дифференциации.
Лечение
Тактика лечения пациента напрямую зависит от стадии, на которой был установлен и подтвержден диагноз. В случае, если опухоль выявлена рано, имеет четкие границы и отсутствует ее распространение за пределы органа, то в таком случае методом радикального лечения во всем мире все чаще становится радиохирургия на системе КиберНож. На более поздних стадиях пациенту показано хирургическое лечение. При значительном объеме опухоль становится неоперабельной и лечение сводится к химиотерапии и лучевой терапии, направленных на замедление роста опухолевых клеток и метастазов.
Показана ли пациенту операция, каков будет объем хирургического вмешательства, будет ли проведена химиотерапия и/или лучевая терапия — это решает междисциплинарный консилиум врачей.
Наиболее эффективным методом для лечения небольших опухолей, в том числе и рака легких, является радиохирургия. Для лечения опухолевых новообразований (как доброкачественной, так и злокачественной природы), а также единичных и множественных метастазов используется высокоточная роботизированная система КиберНож (CyberKnife). КиберНож позволяет удалять опухоли легких, независимо от их размера, расположения, глубины прорастания в ткани легкого.
Другими методами лечения рака легкого, которые могут быть включены в состав комплексной терапии в зависимости от типа онкологического заболевания, являются: хирургия, высокоточная лучевая терапия и химиотерапевтическое лечение, в том числе таргетная терапия, иммунотерапия, гормонотерапия и др.
Лучевое лечение рака легких, которое, как правило, применяется в большей степени для облегчения протекания онкологического заболевания и снятия симптоматики, обеспечивается современным линейным ускорителем с функцией IMRT (моделируемая по интенсивности подача дозы облучения) Elekta Synergy Platform. Применение данного оборудования позволяет подавать высокие дозы ионизирующего облучения непосредственно в границы патологических новообразований, при этом здоровые ткани вокруг опухолей остаются максимально защищенными.
Химиотерапевтическое лечение рака, которое наряду с применением радиохирургии на КиберНоже является основным методом лечения опухолей легких, позволяет приостановить процесс распространения метастазов.
Диагностика
Для того, чтобы поставить диагноз, пациента направляют на рентгенографию грудной клетки, пищевода с контрастированием и компьютерную томографию. Обследование позволяет установить точную локацию рака средостения, обширность процесса, поражение других органов грудной полости — легких, диафрагмы, аорты, грудной стенки. Узнать состояние мягких тканей в зоне новообразования, а также выявить метастазы опухоли в лимфоузлы и легкие дает возможность МРТ.
Основная причина развития рака легкого – курение. Около 80% пациентов с данной патологией – курильщики.
Симптомы
К основным симптомам заболевания относятся:
- кашель
- одышка
- боль в грудной клетке
- кровохарканье
- существенная потеря массы тела — до 10-15 кг
- вялость, апатичность, утрата должной активности
- небольшое беспричинное повышение температуры тела — до 37 градусов, которая может маскировать рак легкого под вялотекущий бронхит или пневмонию.
Опухоли средостения могут быть первичными и вторичными. К первичным относятся: опухоли из тканей собственно средостения; из тканей, дистопированных в средостение; из тканей, ограничивающих средостение. К вторичным относятся метастатические опухоли и опухоли, исходящие из трахеи и пищевода.
Из первичных злокачественных опухолей преобладают опухоли из лимфоидной и ретикулярной ткани – лимфогранулематоз и лимфоретикулосаркома. Реже возникают злокачественные тимомы, тератобластомы, ангиосаркомы, нейробластомы, фибросаркомы. При злокачественных опухолях средостения начало заболевания чаще острое, клиническая картина развивается быстро, многообразно; наряду с симптомами, обусловленными сдавливанием и прорастанием трахеи, главных бронхов, верхней полой вены, имеются и симптомы общего характера.
Для злокачественной тератомы характерен быстрый рост опухоли и потеря четкости контуров. Лимфогранулематоз чаще проявляется двусторонним асимметричным расширением срединной тени с локализацией затемнения в переднем и среднем отделах средостения, соответственно трахеальным, трахеобронхиальным и передним медиастинальным лимфоузлам.
Лимфоретикулосаркома чаще локализуется в верхнем и среднем этажах переднего средостения. Для нее характерно двустороннее, асимметричное расширение срединной тени, контур неровный, нечеткий, полициклический. Даже при небольших опухолях определяются признаки сдавления и прорастания органов средостения (компрессионный синдром). Особенно часто в таких случаях сдавливаются верхняя полая вена и трахея.
Причины и факторы риска
Причины развития рака средостения остаются невыясненными. Но онкологи считают, что развитие рака средостения могут спровоцировать следующие факторы:
Лимфома средостения
Под термином лимфома средостения понимают злокачественное новообразование, при котором происходит поражение медиастинальных лимфатических узлов. Различают первичные и вторичные лимфомы средостения. Первичные манифестируют именно с поражения медиастинальных лимфатических узлов. При вторичных, эти группы лимфоузлов поражаются в процессе распространения заболевания и развития метастазов.
Причины и группы риска
Чаще всего причины развития лимфомы средостения у конкретного пациента остаются неизвестными. Однако есть некоторые факторы, при наличии которых вероятность возникновения заболевания увеличивается. К ним относят:
- Наличие в анамнезе перенесенного мононуклеоза (вызывается вирусом Эпштейна-Барр).
- Вирусный гепатит С.
- Инфицирование ВИЧ.
- Аутоиммунные патологии: системная красная волчанка, ревматоидный артрит.
- Иммунодефицитные состояния как врожденные, так и приобретенные — синдром Вискота-Олдрича, Луи-Бара, иммуносупрессивная терапия при трансплантации оранов и др.
- Противоопухолевое лечение с помощью химиотерапии и лучевой терапии.
- Воздействие канцерогенов и неблагоприятных производственных и экологических факторов.
- Наследственная предрасположенность. Вероятность развития лимфомы средостения выше у людей, чьи близкие родственники страдали от каких-либо видов гемобластозов (лейкозы или лимфомы).
- Избыточное воздействие солнечного излучения.
Симптомы лимфомы средостения
На начальных стадиях, лимфомы средостения часто протекают бессимптомно, или же симптомы неспецифичны и могут быть приняты за признаки другого заболевания. Нередки случаи, когда единственным проявлением становится случайно обнаруженное на рентгенограмме или флюорограмме увеличение лимфатических узлов средостения.
Из других симптомов могут быть:
- Общее недомогание.
- Слабость и повышенная утомляемость.
- Снижение аппетита и похудение.
- Необъяснимое повышение температуры тела (не связанное с инфекционными заболеваниями).
- Ночная потливость.
- Зуд кожи.
- Сухой саднящий кашель.
Когда лимфоузлы достигнут определенной величины, может развиться компрессия органов грудной клетки, которая проявляется следующими признаками:
- Одышка.
- Учащенное сердцебиение.
- Затруднение глотания.
- Изменение голоса, его осиплость.
- Отечность лица и шеи.
- Расширение подкожных вен груди.
- Цианоз.
- У некоторых пациентов может развиваться экссудативный плеврит или хилоторакс (скопление лимфатической жидкости в плевральной полости).
Некоторые особенно агрессивные лимфомы средостения на последних стадиях могут прорастать в грудную стенку, перикард или диафрагму.
Стадии лимфомы
Лимфома является системным заболеванием. При прогрессировании она может поражать всю лимфатическую систему и даже выходить за ее пределы, распространяясь на внелимфатические органы и ткани.
Если на начальных стадиях при лимфоме средостения имеется поражение только медиастинальных лимфатических узлов, то по мере распространения, в процесс вовлекаются другие группы. В этой связи выделяют 4 стадии заболевания:
- 1 стадия — поражена одна лимфатическая зона, т. е. увеличены только медиастинальные лимфоузлы.
- 2 стадия — имеется поражение лимфоузлов двух зон по одну сторону диафрагмы, например, увеличены медиастинальные лимфоузлы и надключичные.
- 3 стадия — имеются единичные очаги поражения по обе стороны диафрагмы.
- 4 стадия — имеются множественные очаги поражения по обе стороны диафрагмы.
Лимфомы средостения — это разнородная и довольно обширная группа заболеваний. Ее можно разделить на две большие части — ходжкинскинские лимфомы (лимфогранулематоз) и неходжкинские.
Ходжкинская лимфома получила свое название в честь врача, который первым предложил выделить данное заболевание в отдельную нозологическую группу. Основным ее отличием от других видов опухолей лимфатической системы является наличие клеток Березовского-Штернберга.
Неходжкинские лимфомы представляют собой очень большую и разнородную группу опухолей. В зависимости от того, из какого пула клеток произрастает новообразование, выделяют Т-клеточные и В-клеточные лимфомы. Каждая из этих разновидностей, в свою очередь, делится на подгруппы.
Диагностика
Для обнаружения увеличенных узлов в средостении применяются различные методы медицинской визуализации — рентгенография органов грудной клетки в разных проекциях, компьютерная томография, УЗИ средостения, МРТ. Как правило, требуется применение сразу нескольких методов обследования, поскольку каждый из них имеет свои ограничения. В ряде случаев может назначаться лимфосцинтиграфия — исследование лимфатической системы с помощью лимфотропных радионуклидных препаратов, которые отслеживаются с помощью специального сканера. Это исследование позволяет более детально визуализировать лимфатические протоки и узлы.
Для определения тактики лечения необходимо знать гистологический тип опухоли, поэтому необходимо проведение биопсии. Если имеются увеличенные лимфоузлы, доступные для пальпации, проводят их пункционную или эксцизионую биопсию. Для биопсии внутренних лимфоузлов проводят медиастиноскопию или медиастинотомию — хирургическое вмешательство на полости средостения.
Лечение
Методы лечения лимфомы средостения определяются гистологическим вариантом опухоли и стадией заболевания. Может применяться химиотерапия, лучевая терапия и иногда хирургическое лечение.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства лимфом средостения. Выбор схемы будет зависеть от гистологического вида опухоли и ее индивидуальных молекулярных особенностей. В целом лечение состоит из нескольких блоков. Сначала назначаются препараты в высоких дозах, чтобы уничтожить максимальное количество злокачественных клеток. Потом, после достижения ремиссии, еще какое-то время проводят поддерживающее лечение, направленное на уцелевшие опухолевые клетки.
Лучевая терапия
Лучевая химиотерапия дает хороший эффект при локальном лимфогранулематозе средостения. Также на нее хорошо реагируют и лимфосаркомы. Кроме этого, лучевая терапия может применяться в рамках комбинированного лечения других морфологических типов лимфом (химиолучевая терапия), или в качестве паллиативного лечения для уменьшения объема увеличенных лимфоузлов и облегчения тягостных симптомов.

Хирургическое лечение
Хирургия может использоваться при локализованных формах лимфомы средостения. При этом удаляются пораженные лимфоузлы (тотальная биопсия). В ряде случаев такие вмешательства целесообразно проводить после химиотерапии или химиолучевой терапии.
Трансплантация костного мозга
При рецидиве или прогрессировании лимфомы на фоне химиотерапии необходимо более серьезное воздействие на опухоль — высокодозная полихимиотерапия. Это лечение очень агрессивное и приводит не только к гибели злокачественных клеток, но и опустошению костного мозга и, как следствие, к угнетению кроветворения. В результате развивается тяжелая анемия, глубокий иммунодефицит и множественные кровотечения. Чтобы компенсировать это состояние, пациенту делают трансплантацию гемопоэтических стволовых клеток (ГСК). Они заселяют костный мозг и восстанавливают кроветворение.
ГСК могут брать у самого пациента на этапе консолидации ремиссии. Такая трансплантация называется аутологичной. Также клетки могут быть взяты от донора. В этом случае трансплантация называется аллогенной. У каждого из этих методов есть свои преимущества и недостатки, поэтому выбор трансплантата осуществляется индивидуально, с учетом клинической ситуации и возможностей поиска донора.
Течение заболевания у пожилых
В большинстве случаев у пожилых пациентов лимфомы характеризуются более неблагоприятным прогнозом, чем у молодых. Это связывают со следующими факторами:
- В пожилом возрасте чаще возникают более агрессивные и сложно поддающиеся лечению лимфомы.
- Возможности лечения пожилых пациентов могут быть ограничены ввиду наличия сопутствующей патологии. В частности, они могут не перенести агрессивную химиотерапию, или ее риски могут превышать возможную пользу.
- У многих пожилых людей имеются хронические заболевания сердца и дыхательной системы, течение которых осложняется при увеличении медиастинальных лимфатических узлов.
Лимфома и беременность
При лимфомах рекомендуется применять надежные методы контрацепции как во время лечения, так и в течение 2 лет после его окончания. Если заболевание диагностируется во время беременности, тактика определяется индивидуально с учетом состояния пациентки и ее диагноза.
Если речь идет об индолентных (медленно текущих формах) лимфомах, рекомендуют регулярное наблюдение и к лечению приступают только после прогрессирования патологии. В других случаях лечение начинают немедленно, поскольку затягивание сроков может привести к распространению болезни и усугублению состояния больной.
Если беременность диагностирована в 1 триместре, рекомендуют прерывание. На остальных сроках проводят химиотерапию, которую подбирают с учетом возможности проникновения препаратов через плацентарный барьер. За 2-3 недели до предполагаемых родов терапию отменяют, чтобы восстановился костный мозг и показатели крови. Это необходимо для уменьшения осложнений при родах (кровотечения). Тактика родоразрешения определяется акушерской ситуацией.
При постановке диагноза лимфома в 3 триместре беременности, может быть два варианта развития событий:
- Тактика аналогичная 2 триместру беременности.
- Если срок гестации уже большой (32-33 недели), а пациентка категорически отказывается от химиотерапии на фоне беременности, можно рекомендовать досрочное родоразрешение с началом химиотерапии через 2-3 недели после родов.
Риски развития врожденных пороков развития и осложнений родов аналогичны общепопуляционным.
Осложнения лимфомы средостения
При прогрессировании лимфома средостения может приводить к компрессии органов грудной клетки с развитием характерных осложнений: сердечно-легочная недостаточность, нарушение глотания, плевриты и др. Неблагоприятным признаком является переход лимфомы на внелимфатические органы, например, на костный мозг или нервную систему.
Прогноз и профилактика
Прогноз лимфомы средостения зависит от гистологического варианта опухоли и стадии заболевания. Например, при локальных формах лимфогранулематоза 5-летняя выживаемость достигает 90%. А вот при 4 стадии заболевания, когда имеются множественные метастазы или внелимфатические очаги поражения, 5-летняя выживаемость составляет около 45%.
При неходжкинских лимфомах более благоприятный прогноз отмечается у агрессивных форм заболевания, поскольку у таких больных есть высокие шансы добиться полной ремиссии при высокодозной химиотерапии. А вот при индолентных, медленно текущих лимфомах, лечение часто оказывается недостаточно эффективным, лимфома приобретает резистентность к химиопрепаратам и начинает прогрессировать. В этой связи рекомендуют тактику активного наблюдения и химиотерапию назначают только при ухудшении состояния больного, чтобы избежать устойчивости к такому воздействию.
Опухоли средостения: тимомы, тератомы, внутригрудной зоб, лимфомы и другие.
1. Что такое опухоли средостения и их классификация?
Опухоли средостения – это различные новообразования, которые расположены в медиастинальном пространстве грудной полости. Средостение разделяют на три уровня – верхнее, нижнее и среднее. Так же существуют три отдела – передний, средний и задний.
Классификация опухолей средостения
Опухоли средостения разделяют на опухоли, возникшие непосредственно в медиастинальном пространстве. Их называют первичными новообразованиями. И на метастазы новообразований, которые расположены вне медиастинального пространства. Их называют вторичными. Существуют так же псевдоопухоли, которые часто образуются в средостении. К ним относят эхинококковые кисты, кисты перикарда, бронхогенные и энтерогенные кисты, аневризмы крупных сосудов, увеличенные лимфоузлы и др.
К первичным опухолям средостения относят:
- ганглионевромы, параганглиомы, неврофибромы, невриномы, злокачественные невриномы то есть все неврогенные опухоли;
- доброкачественные и злокачественные тимомы, то есть опухоли вилочковой железы;
- ретикулосаркомы, лимфогранулематоз, лимфосаркомы – это лимфоидные новообразования;
- фибромы, липомы, лейомиосаркомы гемангиомы, лейомиомы, ангиосаркомы лимфангиомы,
- липосаркомы, фибросаркомы или мезенхимальные новообразования;
- внутригрудной зоб, тератомы, хорионэпителиомы, семиномы – это дисэмбриогенетические новообразования.
Загрудинный зоб, тимомы, лимфомы - часто встречающиеся опухоли в верхнем средостении. В среднем средостении чаще всего образуются перикардиальные, бронхогенные кисты, лимфомы; в заднем средостении - энтерогенные кисты и неврогенные опухоли.
2. Симптомы опухолей
К основным симптомам опухолей средостения относят:
- Аритмию;
- Слабость;
- Артралгии;
- Лихорадку;
- Плеврит;
- Брадикардию или тахикардию;
- Похудение.
3. Диагностика опухолей средостения
Для диагностики опухолей средостения используют:
- Рентгенологическое обследование. Оно показывает местонахождение и размеры новообразования;
- Рентгеноскопию грудной клетки;
- Полипозиционную рентгенографию;
- КТ грудной клетки;
- МРТ;
- Бронхоскпию;
- Медиастиноскопию;
- Видеоторакоскопию;
- Пункционную биопсию;
- Прескаленную биопсию (при появлении увеличенных лимфоузлов в надключичной области).
4. Лечение болезни
Основной метод лечения – полное удаление опухоли. Использование химиотерапии и лучевой терапии применяется по усмотрению врача, как в комбинации с хирургическим вмешательством, так и самостоятельно.
Заболевания- Cтенозы трахеи и крупных бронхов различной этиологии (рубцовые, опухолевые,экспираторные)
- Респираторно-органные свищи (трахеопищеводный, бронхопищеводный и другие)
- Доброкачественные новообразования легких и средостения (гамартомы, невриномы,бронхогенные и энтерогенные кисты и другие)
- Эхинококкоз легких
- Хилоторакс, кисты грудного протока
- Метастатическое поражение легких
- Опухоли плевры
- Трахея
- Грудная клетка
- Средостение
- Легкие
- Бронхи
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика- Рентгенография органов грудной клетки
- МСКТ органов грудной клетки
- Сцинтиграфия легких
- ПЭТ-КТ (позитронно-эмиссионная томография)
- Бронхоскопия
- Консультация врача торакального хирурга, профессор - 10000 р.
- Рентгенография органов грудной клетки на базе ЛПУ-партнера - от 2000 р.
- МСКТ органов грудной клетки на базе ЛПУ-партнера - от 6000 р.
- Сцинтиграфия легких на базе ЛПУ-партнера - 8000 р.
- ПЭТ-КТ (позитронно-эмиссионная томография) на базе ЛПУ-партнера - от 35000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Читайте также:
