Злокачественный наружный отит
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
(Некротический наружный отит, остеомиелит основания черепа)
, MD, University of Virginia School of Medicine
Злокачественный наружный отит, также называемый остеомиелитом основания черепа или некротическим наружным отитом, обычно обусловлен вызванным остеомиелитом Pseudomonas височной кости. В качестве причины называют метициллин-резистентный Staphylococcus aureus (MRSA).
Злокачественный наружный отит чаще встречается у пациентов пожилого возраста с сахарным диабетом или у пациентов с ослабленным иммунитетом. Наружный отит часто вызывают Pseudomonas, также этиологическим фактором может быть метициллин-резистентный Staphylococcus aureus ( MRSA АнтибиотикорезистентностьВ тяжелых случаях может наступить паралич лицевого нерва и даже нижерасположенных черепно-мозговых нервов (IX, X или XI), поскольку эта эрозивная и потенциально опасная для жизни инфекция распространяется вдоль основания черепа (остеомиелит основания черепа) от шилососцевидного отверстия до яремного отверстия и далее.
Диагностика злокачественного наружного отита
КТ височной кости
Диагноз злокачественного наружного отита ставится на основании КТ височной кости с высокой разрешающей способностью, которая может показать увеличение рентгенконтрастности в системе сосцевидных ячеек височной кости, в некоторых зонах среднего уха (деминерализация) и костные эрозии. Выполняют бакпосевы и, что очень важно, обязательно проводят биопсию слухового канала для дифференцировки заболевания со злокачественной опухолью или новообразованием (например, плоскоклеточным раком Плоскоклеточный рак Плоскоклеточный рак – это злокачественная опухоль эпидермальных кератиноцитов, распространяющихся в дерму; этот вид рака кожи обычно возникает на открытых участках кожного покрова. Локальная. Прочитайте дополнительные сведенияЛечение злокачественного наружного отита
Системные антибиотики, как правило фторхинолоны и/или сочетание аминогликозидов/полусинтетических пенициллинов
Топические антибиотики/кортикостероидные препараты (например, ципрофлоксацин/дексаметазон)
В редких случаях применяют хирургическую обработку раны
Лечение злокачественного наружного отита, как правило, включает 6-недельный курс внутривенных фторхинолонов с учетом результатов бакпосева (например, ципрофлоксацин 400 мг внутривенно каждые 8 часов) и/или комбинацию полусинтетического пенициллина (пиперациллин-тазобактам или пиперациллин)/аминогликозида (если возбудителем являются Pseudomonas, устойчивые к ципрофлоксацину). Однако случаи заболевания легкой степени тяжести можно лечить высокими дозами пероральных фторхинолонов (например, ципрофлоксацин 750 мг перорально каждые 12 часов) амбулаторно под тщательным динамическим наблюдением. Лечение также включает в себя топические препараты ципрофлоксацина/дексаметазона (например, ушные капли, импрегнированные повязки на слуховой проход) и санацию в несколько этапов. В качестве дополнительного метода лечения может помочь гипербарическая оксигенация, однако ее исчерпывающее значение еще только предстоит исследовать.
Рекомендуется консультация инфекциониста для подбора оптимальной антибактериальной терапии и ее продолжительности, а при сахарном диабете – эндокринолога для строгого контроля гликемии. При обширном поражении костей может потребоваться более длительная терапия с применением антибиотиков. Необходимо тщательно контролировать уровень гликемии при диабете. Необходимо частое проведение санации пораженных тканей в условиях медицинского учреждения для удаления грануляционной ткани и гнойных выделений. Хирургическое лечение обычно не требуется, но при обширных инфекциях можно провести хирургическую обработку для очищения раны от некротических тканей ( 1 Справочные материалы по лечению Злокачественный наружный отит, также называемый остеомиелитом основания черепа или некротическим наружным отитом, обычно обусловлен вызванным остеомиелитом Pseudomonas височной кости. Прочитайте дополнительные сведения ).
Справочные материалы по лечению
1. Al Araj MS, Kelley C: Malignant Otitis Externa. In: StatPearls (Internet). 2021; Treasure Island (FL): StatPearls Publishing: 2022 Jan PMID: 32310598.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Наружный отит
Наружный отит - это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП).
3.26 (Проголосовало: 19)
- Особенности строения наружного уха
- Острый диффузный отит
- Симптомы
- Диагностика
- Лечение
- Причины появления фурункула наружного слухового прохода
- Диагностика
- Лечение
- Причины развития буллезного отита
- Лечение
- Лечение
Наружный отит - это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП). Как и большинство воспалительных заболеваний лор-органов, наружный отит может быть острым или хроническим.
Особенности строения наружного уха
Ушная раковина и слуховой проход покрыты кожей, переходящей на барабанную перепонку. В НСП два отдела: хрящевой и костный, на границе этих отделов определяется физиологическое сужение — перешеек, из-за чего трёхмерная модель наружного слухового прохода напоминает песочные часы. Под кожей ушной раковины и хрящевого отдела наружного слухового прохода расположен эластичный хрящ, за счет которого эта часть слухового прохода подвижна при жевании и артикуляции. В костном отделе под кожей - надкостница и кость. Кожа наружного слухового прохода отличается от любой другой тем, что в её толще находятся церуменозные железы, продуцирующие ушную серу (церумен). Функция церумена состоит в защите кожи от постоянной влажности и микроорганизмов, а наличие плёнки церумена является важным фактором нормального функционирования наружного уха. Размеры наружного слухового прохода могут заметно отличаться в зависимости от индивидуальных особенностей. Часто в области перешейка присутствуют остеофиты — костные выступы, уменьшающие просвет НСП, а иногда полностью его перекрывающие. Кпереди, кзади и книзу от ушной раковины в подкожной клетчатке расположены лимфатические узлы, которые могут воспаляться при наружном отите.
Острый наружный отит - это воспаление наружного уха, возникшее в срок до 1 мес.
Формы наружного отита:
- диффузный наружный отит;
- локальный наружный отит или фурункул НСП;
- острый буллезный (геморрагический) наружный отит;
- мирингит;
- дерматит ушной раковины;
- рожистое воспаление ушной раковины;
- злокачественный (некротический) наружный отит;
- хондроперихондрит ушной раковины.
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения - это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Фурункул - это воспаление волосяного фолликула, переходящее на подкожную клетчатку. Во входе в НСП и вокруг него растут щетинистые волоски и воспаление развивается в их фолликулах.
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
- Стадия инфильтрации: при этой стадии образуется болезненный инфильтрат кожи НСП, появляется локальная гиперемия, утолщение кожи размером около 0.5-1.5 см.
- Стадия абсцедирования - появление гнойной полости и некротического стержня в области инфильтрата. При этой стадии также определяется наличие инфильтрата, в центре которого виден желто-зелёный гнойный стержень, обычно с волосом в центре, при надавливании на инфильтрат может определяться флюктуация (присутствие жидкости в нём).
- Стадия разрешения — это выделение гноя из полости с постепенным выздоровлением.
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Можно выделить в отдельную форму, так как нередко происходит воспаление кожи ушной раковины, без вовлечения НСП. Причины заболевания - бактериальная инфекция плюс фактор сенсибилизации организма к бактериальным токсинам. При данном виде воспаления возникает покраснение и утолщение кожного покрова, с образованием маленьких серозных пузырьков, похожих на таковые при экземе. Когда пузырьки вскрываются, то образуются желтые корочки на их месте. Диагноз ставится на основании осмотра, может потребоваться консультация дерматолога. Лечение также антибактериальное и противовоспалительное, могут назначаться антигистаминные препараты.
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы. Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия. При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.Злокачественный наружный отит
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва
Кафедра болезней уха, горла и носа Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
ООО "Центр "Зрение"
Злокачественный наружный отит: современные принципы диагностики и лечения
Журнал: Вестник оториноларингологии. 2017;82(1): 11‑14
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
Цель настоящего исследования — изучение особенностей течения злокачественного наружного отита на современном этапе. Под наблюдением авторов находились 5 пациентов с подтвержденным диагнозом: злокачественный наружный отит. На основании клинического материала даны основные представления о патогенезе, принципах диагностики и лечения данной нозологии. Больные злокачественным наружным отитом требуют длительного наблюдения и тщательного выбора способа лечения в каждом конкретном клиническом случае, включая адекватную терапию сопутствующих заболеваний.
Кафедра оториноларингологии МОНИКИ им. М.Ф. Владимирского
ЛОР-клиника Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, Москва
Кафедра болезней уха, горла и носа Первого Московского государственного медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
ООО "Центр "Зрение"
Злокачественный наружный отит (ЗНО) является агрессивным и потенциально угрожающим жизни инфекционно-воспалительным процессом, который берет свое начало в наружном слуховом проходе (НСП) и постепенно распространяется по мягким тканям до костей основания черепа, вызывая остеомиелит. Смертность от данного заболевания снизилась после начала применения антибиотиков, однако до настоящего времени сохраняется на уровне 33—53%, возрастая до 80% при вовлечении в воспалительный процесс черепно-мозговых нервов каудальной группы [1—7].
Впервые распространенный воспалительный процесс в области наружного уха и основания черепа описан М. Toulmouche в 1838 г. P. Meltzer [8] дал подробное описание случая остеомиелита височной кости, вызванного синегнойной палочкой. В 1968 г. J. Chandler опубликовал доклад, в котором в связи с высоким уровнем смертности, тяжелым течением и распространением за пределы НСП, а также ввиду малой эффективности лечения назвал данное заболевание злокачественным наружным отитом (ЗНО) [8, 9].
В 90% случаев этот агрессивный инфекционный процесс развивается у пациентов с сахарным диабетом на фоне эндартериита, микроангиопатии, облитерации мелких сосудов. Другую небольшую группу пациентов с ЗНО составляют люди с ослабленным иммунитетом, в том числе с эндокринными нарушениями, ВИЧ-инфекцией, хронической лейкемией, лимфомой, после проведенной химиотерапии, спленэктомии и трансплантации почек [3, 10]. В научной литературе описаны случаи возникновения ЗНО у пациентов, не имеющих сахарного диабета или какого-либо заболевания, сопровождающегося иммунодефицитом.
Во всех случаях ЗНО начинался как инфекционно-воспалительный процесс в области мягких тканей наружного уха. Несмотря на активное адекватное лечение наружного отита, воспаление прогрессировало, распространяясь на основание черепа. Таким образом, при отсутствии эффекта от консервативной терапии необходимо подозревать развитие ЗНО и проводить соответствующее системное лечение [11, 12]. Практически всегда у пациентов с ЗНО результатом бактериологического исследования является выявление Pseudomonas Aeruginosa (90% клинических случаев), значительно реже могут быть обнаружены Staphylococcus aureus, Staphylococcus epidermidis, Proteusmirabilis, Klebsiella oxytoca и Pseudomonas(Burkholderia) cepacia [3, 6, 13, 14]. Некоторые авторы отмечают растущую роль метицилен-резистентного Staphylococcus aureus и ряда других бактериологических агентов в развитии остеомиелита основания черепа [15]. В последнее время в литературе все чаще появляются описания ЗНО, вызванного грибами. Считается, что среди патогенов грибковой природы ведущая роль в формировании заболевания принадлежит различным видам Aspergillus и Candida albicans [4]. До сих пор не ясно, является ли грибковая флора первичным инфекционным агентом или присоединяется в ходе длительной антимикробной терапии. Грибковое поражение можно заподозрить при отсутствии положительной динамики на фоне лечения антибиотиками. К сожалению, бактериологическое исследование отделяемого из НСП не всегда позволяет получить точную информацио об этиотропном факторе ЗНО, в связи с чем ряд авторов рекомендуют обязательное дополнительное бактериологическое исследование биопсийного материала, в том числе глубоких слоев тканей [16].
Клинические проявления ЗНО: выраженная оталгия (до 75% случаев), чаще в ночное время; гнойные выделения из уха (от 50 до 80%), снижение слуха. При распространении процесса за пределы НСП пациентов может беспокоить боль в височно-нижнечелюстном суставе, тризм жевательной мускулатуры, головная боль, локализующаяся преимущественно в височной и затылочной областях. При отоскопии барабанная перепонка, как правило, не изменена, определяется грануляционная ткань в НСП. Гистологически грануляционная ткань характеризуется неспецифическим воспалением с инфильтрацией клетками и гиперплазией плоского эпителия [1—4, 6, 17]. Лицевой нерв при ЗНО поражается чаще других черепных нервов с развитием паралича, что связано с близостью шилососцевидного отверстия к НСП. Помимо VII пары, при дальнейшем прогрессировании процесса воспаление может переходить на основание черепа по артериовенозным каналам, вызывая поражение IX—XI пар черепных нервов, тромбоз яремной вены, сигмовидного синуса, верхнего и нижнего каменистых синусов, развитие менингита и абсцесса головного мозга [3, 10, 17, 18]. Внутричерепные осложнения тяжело поддаются лечению и, как правило, приводят к летальному исходу. [19].
Ряд авторов [4] выделяют 3 клинико-рентгенологические стадии в развитии злокачественного отита:
I — воспалительный процесс захватывает НСП и прилегающие мягкие ткани с или без пареза лицевого нерва;
II — распространение инфекции в височную кость и на основание черепа с развитием остеомиелита и поражением одного или группы черепных нервов;
III — развитие внутричерепных осложнений: менингита, эпидуральной эмпиемы, абсцесса головного мозга.
В 1987 г. были разработаны диагностические критерии ЗНО. Различают две категории критериев — обязательные и дополнительные. Обязательными являются:
— боль в области уха, а также головная боль на стороне поражения;
— отечность стенок наружного слухового прохода;
— наличие отделяемого из уха;
— грануляции в слуховом проходе;
— микроабсцессы в области наружного уха и основания черепа;
— наличие очага воспаления по данным сцинтиграфии;
— отсутствие положительного эффекта от консервативной терапии более одной недели;
— наличие синегнойной палочки по результатам бактериологического исследования.
— нейропатии черепно-мозговых нервов;
Для постановки диагноза ЗНО необходимо наличие всех основных критериев. При невозможности выполнить сцинтиграфию рекомендуется проведение местного консервативного лечения в течение 1—3 нед. Отсутствие положительной динамики также свидетельствует в пользу ЗНО [20].
Согласно данным литературы, уровень лейкоцитов в общем анализе крови у пациентов ЗНО в большинстве случаев остается в пределах нормы [1—4, 13, 15]. В качестве прогностического критерия динамики воспалительного процесса предлагается использовать скорость оседания эритроцитов, так как в большинстве случаев наблюдается значительное повышение данного показателя (до 117 мм/час) [3, 4]. Клинический диагноз может быть подтвержден с помощью компьютерной (КТ) и магнитно-резонансной томографии (МРТ), которая позволяет оценить степени распространенности процесса и эффективность проводимой терапии. Следует отметить, что КТ является в настоящее время методом выбора для определения степени изменений костных структур основания черепа. С этой же целью может быть использовано радиоизотопное исследование. МРТ позволяет оценить степень распространения воспалительного процесса на мягкие ткани [10, 14, 17, 18, 21].
Лечение ЗНО проводится в течение длительного времени, заключается в ежедневной санации НСП с введением местных антибактериальных препаратов и системной антимикробной терапии в течение не менее 6 нед. Препаратами выбора являются фторхинолоны (ципрофлоксацин), а также цефалоспорины 3-го поколения. При выявлении сопутствующей грибковой флоры необходимо проведение противогрибковой терапии. Обязательной является компенсация сахарного диабета [3—6, 18, 22—24].
В настоящее время не существует единой тактики и принципов хирургического лечения ЗНО. Большинство авторов ввиду высокого риска распространения инфекции на интактные участки кости проведение хирургического вмешательства не рекомендуют [4, 5]. Декомпрессия лицевого нерва также не показана, так как она не влияет на восстановление его функции. Следует помнить, что даже при достаточной эффективности терапии и регрессе воспалительного процесса восстановление функциональной активности лицевого нерва может потребовать длительного времени, в некоторых случаях сохраняются остаточные явления пареза [25, 26].
Хирургическое вмешательство, как правило, включает в себя иссечение грануляций наружного слухового прохода, хрящевых и костных секвестров, дренирование абсцессов. В тяжелых случаях, плохо поддающихся антибиотикотерапии, проводится ограниченная резекция височной кости. В то же время в литературе имеются данные о том, что долгосрочная адекватная антибиотикотерапия приводит к тем же результатам, что и применение хирургических методов лечения. Следует отметить, что в ходе хирургического вмешательства необходимо взятие достаточного количества биопсийного материала для исключения онкологического процесса. Так, некоторыми авторами описаны случаи сочетания злокачественного наружного отита с аденокарциномой, а также с плоскоклеточным раком височной кости [3—6, 14, 18, 22, 23].
Цель работы — изучение особенностей течения злокачественного наружного отита.
Пациенты и методы
За период с 2012 по 2015 г. под нашим наблюдением находились 5 пациентов в возрасте от 57 до 73 лет (средний возраст — 65,8±53,9 года) с диагнозом ЗНО. Из сопутствующих заболеваний у всех пациентов отмечался сахарный диабет 2-го типа. Верификация диагноза ЗНО проводилась на основе амнестических данных, в том числе сведений о сопутствующих заболеваниях, результатов отоскопии, КТ и МРТ височных костей, бактериологического исследования отделяемого из уха.
Результаты и обсуждение
При опросе все пациенты жаловались на выраженную, иногда пульсирующую боль в ухе, усиливающуюся в ночное время, боль в области височно-нижнечелюстного сустава, в соответствующей половине головы, снижение слуха. В трех случаях отмечалась выраженная головная боль в затылочной области. У всех пациентов отмечали гноетечение из уха. 2 пациента предъявляли жалобы на явления пареза лицевого нерва, у одного пациента присутствовали клинические симптомы поражения блуждающего и языкоглоточного нервов в виде охриплости, затруднения при проглатывании твердой пищи. При фиброларингоскопии при этом визуализировали картину пареза ипсилатеральной половины гортани.
Отоскопическая картина соответствовала проявлению наружного отита. Стенки НСП были отечны, инфильтрированы. Во всех случаях на нижней стенке НСП присутствовала грануляционная ткань, в 3 случаях при зондировании была обнаружена костная деструкция, что является характерным признаком ЗНО.
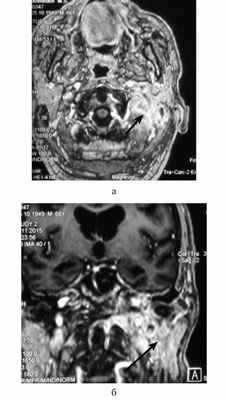
Всем пациентам выполняли КТ и МРТ височных костей и основания черепа с контрастированием. В 4 случаях отмечалось распространение воспалительного процесса на затылочную кость. КТ височных костей позволяло определить участки костной деструкции, в то время как МРТ использовали для идентификации точных границ патологических изменений, вовлеченности в процесс мышц и костей основания черепа, мозговых оболочек, интракраниального распространения воспалительного процесса (см. рисунок).
![]()
МРТ основания черепа больного Н. Диагноз: злокачественный наружный отит. а — аксиальная проекция; б — коронарная проекция. Под каменистой частью левой височной кости определяется воспалительный инфильтрат, накапливающий контрастный препарат (стрелка).
При проведении микробиологического исследования отделяемого из уха во всех случаях выявлена синегнойная палочка в количестве, равном или более 10 7 КОЕ, чувствительная к основным группам антисинегнойных препаратов.
До поступления в стационар все пациенты принимали сахарснижающие препараты в таблетированной форме и находились под наблюдением эндокринолога. Однако на фоне воспалительного процесса у всех больных наблюдали повышение уровня глюкозы крови до 10—11 ммоль/л, что потребовало консультации эндокринолога и коррекции терапии. У одного пациента добиться целевого уровня глюкозы крови удалось только с помощью назначения инсулина.
Всем пациентам проводилась антибактериальная терапия длительностью не менее 6 нед. В 3 случаях использовали ципрофлоксацин, у 2 пациентов — цефтазидим. Регулярно выполняли удаление грануляционной ткани из НСП с последующим ежедневным туалетом уха и использованием ципрофлоксацина или диоксидина местно. Дополнительно местно и системно проводили терапию с использованием поливалентного бактериофага.
В связи с наличием изменений, согласно данным КТ, а именно затемнения полостей среднего уха, а в некоторых случаях — наличия костной деструкции в области задней и нижней стенок НСП и сосцевидного отростка, трем пациентам выполнена санирующая операция с открытием всех клеток сосцевидного отростка, где была обнаружена грануляционная ткань; в одном случае выполнена полная резекция верхушки сосцевидного отростка ввиду ее разрушения. Всем больным проводился послеоперационный уход за трепанационной полостью с использованием местных антибактериальных препаратов.
В отдаленном периоде через 6 мес стойкая ремиссия наступила у 4 больных ЗНО. Данные пациенты отметили значительное улучшение своего состояния, включая отсутствие боли в ухе и височно-нижнечелюстном суставе, выделений из НСП. Со стороны лицевого нерва также отмечали положительную динамику. У пациента с явлениями пареза блуждающего и языкоглоточного нервов появилась звучность голоса, перестали беспокоить затруднения при глотании. Регресс неврологических проявлений подтверждался данными фиброларингоскопии (восстановлением подвижности половины гортани) и заключением невролога. За время наблюдения (от 1 года до 2 лет) возникновение рецидива заболевания зафиксировано у одного пациента, что, скорее всего, было связано с прогрессированием сахарного диабета, сопровождавшимся развитием ангиопатии сетчатки, а также полинейропатии, что потребовало проведения дополнительного курса антибактериальной терапии, после чего отмечалась положительная динамика. В дальнейшем этот пациент исчез из нашего поля зрения, судьба его неизвестна.
Таким образом, злокачественный наружный отит представляет собой тяжелую отиатрическую патологию. Пациенты с вышеуказанным заболеванием требуют длительного наблюдения врачом-оториноларингологом и тщательного выбора способа лечения в каждом конкретном клиническом случае, включая адекватную терапию сопутствующих патологических состояний.
Конфликт интересов: авторы статьи подтвердили отсутствие финансовой поддержки/конфликта интересов, о котором необходимо сообщить.
Наружный отит
![Наружный отит]()
Наружный отит — это воспалительное заболевание наружного уха, которое сопровождается отеком и покраснением кожи наружного слухового прохода.
Наружный отит часто называют «ухом пловца» («swimmer’s ear»), так как многократное воздействие воды способствует частому воспалению наружного слухового прохода.
СИМПТОМЫ НАРУЖНОГО ОТИТА:
- Боль в ухе, которая может варьировать от умеренной до тяжелой
- Чувство заложенности уха
- Выделение жидкости или гноя из уха
- Временное снижение или потеря слуха
- Как правило, поражается одно ухо.
ЧТО ВЫЗЫВАЕТ НАРУЖНЫЙ ОТИТ
Повторные воздействия воды увеличивают риск возникновения наружного отита. Вода вымывает из наружного слухового прохода серу, что в свою очередь вызывает зуд. Попытки почесать уши приводят к разным микротравмам, через которые инфекция проникает в кожу слухового прохода. Вода в ухе также создает влажную среду, которая способствует размножению болезнетворных бактерий.
ДРУГИЕ ПРИЧИНЫ, ВЫЗЫВАЮЩИЕ НАРУЖНЫЙ ОТИТ:
- Грибковые инфекции
- Аллергические заболевания
- Серные пробки
- Непосредственное раздражение слухового прохода слуховыми аппаратами или наушниками
- Воспалительные заболевания среднего уха
- Герпетическая инфекция
- Иммунодефицитные состояния
- Сахарный диабет и т.д.
ЛЕЧЕНИЕ
Используются антибактериальные, противовоспалительные ушные капли наряду с обезболивающими препаратами. В тяжелых случаях назначаются системные антибактериальные препараты.
При грибковом поражении проводится противогрибковая терапия.КТО СТРАДАЕТ
Наружный отит является относительно распространенным заболеванием. Около 10% населения в какой-то момент жизни перенесли наружный отит.
Люди, которые страдают экземой, астмой или аллергическим ринитом, больше подвержены риску развития наружного отита.
ОСЛОЖНЕНИЯ
Осложнения наружного отита редки, но некоторые из них могут быть очень серьезными.
Редким и потенциально смертельным осложнением наружного отита является распространение инфекции на подлежащую костную ткань — это заболевание известно как злокачественный наружный отит. Злокачественный наружный отит может потребовать хирургического вмешательства.
Почти все люди «чистят» уши, не осознавая того, что это может привести к серьезным последствиям. Чаще всего используются:
- Ватные палочки, которые могут быть использованы только для ушной раковины
- Карандаши и ручки
- Шпильки и спички
- Пальцы
Кожа наружного слухового прохода чрезвычайно чувствительна и может быть легко повреждена и стать уязвимой для инфекции.
Злокачественный наружный отит ( Некротизирующий наружный отит )
Злокачественный наружный отит - это агрессивно протекающее воспаление наружного слухового прохода, характеризующееся вовлечением в патологический процесс костей основания черепа и хряща ушной раковины. Проявляется оталгией, отореей, снижением слуха, нейропатией черепных нервов. Диагностируется с помощью отоскопии, микробиологических исследований, сцинтиграфии, КТ, МРТ височных костей. Осуществляется консервативное лечение антибиотиками, антифунгальными средствами. При необходимости выполняется хирургическое иссечение патологически изменённых тканей.
МКБ-10
![Злокачественный наружный отит]()
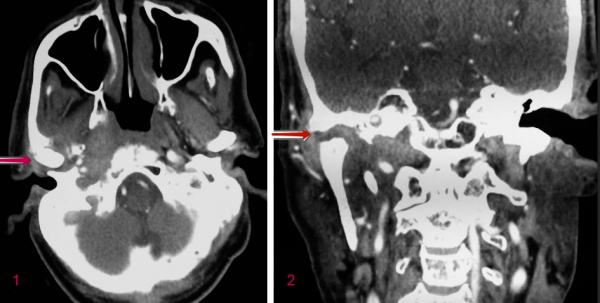
![КТ больного со злокачественным наружным отитом. Эрозия височно-нижнечелюстного сустава и непрозрачность мягких тканей барабанной полости. 1 - аксиальная, 2 – корональная]()
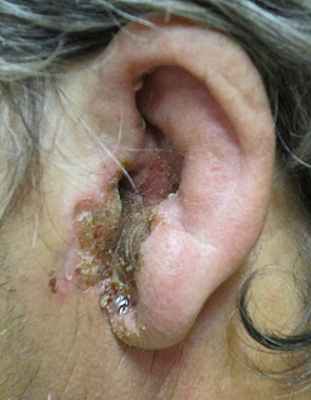
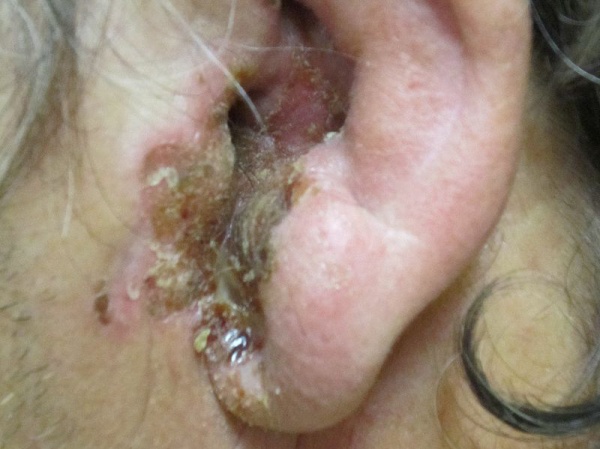
![Злокачественный наружный отит. Сужение ушного канала, отек ушной раковины, большое количество экссудата]()
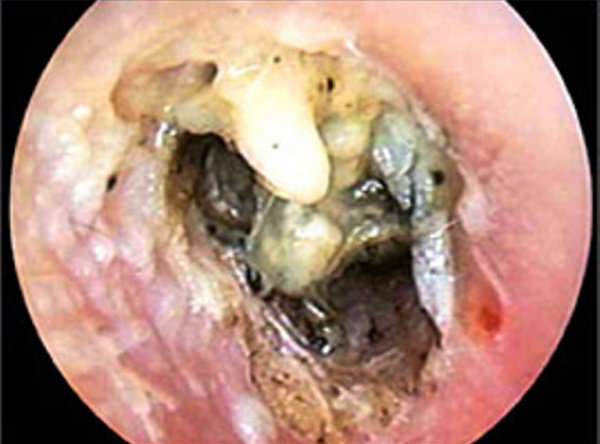
![Отоскопическая картина при злокачественном наружном отите]()
Общие сведения
Злокачественный (некротизирующий) наружный отит является тяжёлой формой диффузного воспаления наружного уха. Встречается редко. Этиологическим фактором в 90-96% случаев становится синегнойная палочка. Болеют в основном иммунокомпрометированные лица, одинаково часто – мужчины и женщины. Заболевание выявляется преимущественно у пожилых (старше 60-65 лет) людей, страдающих сахарным диабетом второго типа. В детском и юношеском возрасте данная форма отита наблюдается реже. Среди детей с некротическим воспалением наружного уха больные диабетом составляют всего около 20%. Смертность от злокачественного отита варьирует в пределах 33-80%.
![Злокачественный наружный отит]()
Причины
Основными возбудителями болезни являются патогенные и условно-патогенные бактерии. В подавляющем большинстве случаев заболевание вызывает синегнойная палочка, реже кокковая микрофлора, клебсиелла и протей. При микробиологическом исследовании ушного отделяемого иногда выявляются плесневые грибы или представители рода Candida, а также грибково-бактериальные ассоциации. Очень редко возникновение патологического процесса провоцируют вирусы. Наиболее тяжело протекает наружный отит, вызванный лекарственно устойчивыми госпитальными штаммами микроорганизмов.
Чаще всего данная патология диагностируется у пожилых пациентов с сахарным диабетом, реже у больных с прочими эндокринными заболеваниями и иммунными нарушениями. Злокачественный наружный отит выявляется у ВИЧ-инфицированных и пациентов со снижением функций местной защиты. В группу риска попадают онкологические больные, лица, страдающие гиповитаминозами. В детском возрасте основными предрасполагающими факторами развития болезни являются гемобластозы и первичные иммунодефициты.
Триггерным механизмом служит хроническое травмирование кожи слухового прохода. Это происходит при регулярном попадании в ухо воды, ношении наушников и неправильном туалете органа. К факторам риска относятся диффузное наружное воспаление и хронический средний отит с гноевыделением. Разлитой наружный отит нередко приобретает злокачественное течение на фоне экзематозного и себорейного поражения кожи уха.
Патогенез
![КТ больного со злокачественным наружным отитом. Эрозия височно-нижнечелюстного сустава и непрозрачность мягких тканей барабанной полости. 1 - аксиальная, 2 – корональная]()
КТ больного со злокачественным наружным отитом. Эрозия височно-нижнечелюстного сустава и непрозрачность мягких тканей барабанной полости. 1 - аксиальная, 2 – корональная
Классификация
В МКБ 10 злокачественный наружный отит выделен в отдельную нозологическую форму. Заболевание классифицируется по этиологическому фактору, локализации и распространённости процесса. Отдельной строкой выносятся имеющиеся осложнения. Некоторые ведущие оториноларингологи выделяют следующие клинико-рентгенологические этапы течения болезни:
- I(начальная) стадия. Характеризуется наличием воспаления в области наружного слухового канала, прилежащих мягких тканей. Возможен неврит лицевого нерва.
- II(распространённая) стадия. Имеются признаки остеомиелита височной кости и (или) основания черепа, присутствуют симптомы поражения одной или нескольких пар черепных нервов.
- III(поздняя) стадия. Гнойно-воспалительный процесс распространяется на головной мозг и его оболочки.
Симптомы
Одним из основных проявлений некротизирующего отита является стойкий выраженный болевой синдром. Пациента беспокоит боль в соответствующем ухе, иррадиирующая в височно-нижнечелюстной сустав, затылок. Она усиливается при открывании рта, сморкании и глотании, интенсивность болевого синдрома увеличивается в ночное время. Характерны резкие гемикраниалгии. У некоторых пациентов наблюдается тонический спазм жевательной мускулатуры. Злокачественный отит часто сопровождается отореей. Из слухового прохода вытекают зловонные желто-зелёные выделения.
Разрастание грануляций в слуховом канале обусловливает ощущение заложенности ушей, значительное снижение слуха. Признаки общей интоксикации у взрослых обычно выражены нерезко. Температура тела поднимается до субфебрильных цифр, беспокоит незначительная общая слабость. Уже на ранних стадиях заболевания у некоторых больных появляются симптомы поражения лицевого нерва. Лицо становится асимметричным, речь – невнятной. Появляется слезотечение, нарушается слюновыделение.
Мягкие ткани околоушной области опухают, увеличиваются и становятся болезненными регионарные лимфатические узлы. При переходе патологии на ушную раковину наблюдаются её отёк, гиперемия. В области устья слухового прохода визуализируются красные, кровоточащие при малейшем травмировании грануляции. Злокачественный наружный отит у детей характеризуется острым и бурным началом с фебрильной или гипертермической лихорадкой. Паралич лицевого нерва возникает рано и часто.
![Злокачественный наружный отит. Сужение ушного канала, отек ушной раковины, большое количество экссудата]()
Злокачественный наружный отит. Сужение ушного канала, отек ушной раковины, большое количество экссудата
Осложнения
Злокачественный отит нередко осложняется некрозом барабанной перепонки. Часто формируется стеноз слухового канала, возникает кондуктивная тугоухость. Переход воспаления в область ушной раковины приводит к её деформации. Наружный слуховой проход граничит с шилососцевидным отверстием – местом выхода лицевого нерва из полости черепа. Паралич Белла является самой часто встречающейся нейропатией, осложняющей течение данного заболевания.
Без адекватного лечения болезнь прогрессирует. В злокачественный воспалительный процесс вовлекаются IX–XI пары черепно-мозговых нервов. Проникновение и размножение возбудителя в кровеносном русле приводит к бактериемии, септицемии. Развиваются тромбозы яремной вены и синусов твёрдой мозговой оболочки, присоединяются менингоэнцефалиты, абсцессы головного мозга. Летальность при поражении каудальной группы черепных нервов достигает 80%.
Диагностика
Сбор анамнеза даёт возможность определить наличие у больного сахарного диабета, иммунных нарушений. Уточняются давность заболевания, длительность лечения, если оно проводилась. Осмотр обнаруживает отёчность и гиперемию уха, увеличение периферических лимфатических узлов. Пальпация ушной раковины, надавливание на козелок вызывают резкую боль. Основные диагностические признаки заболевания устанавливаются на основании данных:
- Отоскопии. При исследовании с помощью отоскопа выявляется отёк и покраснение стенок ушного прохода. Данный метод позволяет обнаружить наличие в канале гнойного отделяемого, микроабсцессов и грануляций, а также признаки воспаления и некроза барабанной перепонки. Под контролем отоскопии осуществляются забор патологических выделений.
- Лабораторных исследований. В клиническом анализе крови обнаруживаются незначительный лейкоцитоз, невыраженный сдвиг лейкоцитарной формулы влево. Имеет место резкое ускорение СОЭ. Микробиологическое исследование отделяемого даёт возможность выявить возбудителя болезни и определить его чувствительность к антибиотикам.
- Визуализационных методик. При сцинтиграфии определяются очаги воспаления височной кости и основания черепа. КТ, МРТ головного мозга кроме костных изменений предоставляют возможность выявить эпидуральную эмпиему, признаки поражения мягкой мозговой оболочки, обнаружить абсцессы ЦНС.
Злокачественный наружный отит необходимо дифференцировать с новообразованиями уха, костей черепа. Описаны случаи сочетания данного заболевания с раковой опухолью височной кости. Назначаются консультации онколога, челюстно-лицевого хирурга. В процессе хирургического удаления поражённых тканей осуществляется биопсия с последующим цитологическим исследованием полученного материала.
![Отоскопическая картина при злокачественном наружном отите]()
Лечение злокачественного наружного отита
Некротизирующий отит является показанием для госпитализации в отделение оториноларингологии. Пациент нуждается в постоянном медицинском наблюдении и агрессивном лечении. Большинство авторов негативно относятся к хирургической резекции поражённых участков, считая, что таким образом патология быстрее распространяется на интактные ткани. Предпочтение отдаётся консервативной тактике ведения больного.
Консервативная терапия
Этиотропное лечение включает в себя длительное одновременное применение топических и системных антибактериальных препаратов, активных в отношении синегнойной палочки. Назначаются цефалоспорины 3-4 поколения, фторхинолоны. Эффективность лечения повышается при сочетании антибиотикотерапии с антисинегнойной человеческой плазмой и местным применением специфического бактериофага. При обнаружении в патологическом отделяемом грибов используются антимикотики. Обязательно корригируется уровень глюкозы крови пациента. Осуществляется гипербарическая оксигенация.
Хирургическое лечение
При ограниченном процессе на начальной стадии болезни с целью элиминации источника инфекции иногда применяется оперативное удаление поражённых тканей. Однако такой метод часто оказывается неэффективным, заболевание прогрессирует. Хирургическое лечение некротизирующего отита обычно носит паллиативный характер. Осуществляется удаление некротизированных тканей и грануляций, дренирование гнойников.
Прогноз и профилактика
Прогноз при некротизирующем отите всегда серьёзный. Своевременное обращение за медицинской помощью обычно приводит к излечению. Однако функциональная активность лицевого нерва восстанавливается длительно. Нередко сохраняются остаточные явления пареза. Тяжёлые внутримозговые осложнения, параличи каудальных нервов в 80% случаев приводят к гибели больного. Профилактические мероприятия сводятся к аккуратному правильному туалету уха, лечению кожных заболеваний в области лица, шеи и коррекции эндокринных нарушений.
1. Злокачественный наружный отит: современные принципы диагностики и лечения/ Никифорова Г.Н., Свистушкин В.М., Шевчик Е.А., Золотова А.В.// Вестник оториноларингологии. - 2017 - №1.
2. К вопросу применения иммунотерапии в лечении злокачественного наружного отита (клинический случай)/ Сенченко В.Г., Приставко Т.М., Берест И.Е.//Лечащий врач. - 2017.
3. Наружный отит: обоснование лечения и профилактики/ Тарасова Г. Д.//Русский медицинский журнал. – 2017 - №5.
4. Наружные отиты/ Клинические рекомендации министерства здравоохранения Российской Федерации 2014 г.
Читайте также: