Госпитализация при вич и гепатите
ВИЧ-инфекция является длительно текущей неизлечимой инфекционной болезнью, характеризующейся поражением иммунной системы и развитием оппортунистических заболеваний, приводящих к гибели больного
ВИЧ-инфекция является длительно текущей неизлечимой инфекционной болезнью, характеризующейся поражением иммунной системы и развитием оппортунистических заболеваний, приводящих к гибели больного [8, 7, 4, 15]. В настоящее время в рамках приоритетного национального проекта в сфере здравоохранения реализуется программа противодействия эпидемии ВИЧ/СПИДа на территории Российской Федерации, в результате выполнения которой значительно возрос охват диспансерным наблюдением ВИЧ-инфицированных, кардинально увеличилось число пациентов, получающих высокоактивную антиретровирусную терапию (ВААРТ). В то же время значительное количество ВИЧ-инфицированных остается вне поля зрения медицинских учреждений, не обеспечено регулярной медицинской и психосоциальной помощью. Не полностью решена проблема сохранения высокой приверженности со стороны пациентов к назначаемому лечению, в связи с чем нарастает число ВИЧ-инфицированных лиц, требующих стационарного лечения, в терминальной стадии заболевания СПИДом.
Согласно данным ФНМЦ ПБ СПИД Роспотребнадзора, на 1 сентября 2008 г. в России зарегистрировано более 450 000 случаев ВИЧ-инфекции, стадия СПИДа диагностирована у 4 700 больных. Умерли от ВИЧ-инфекции 27 900 больных [15], в том числе доля погибших на стадии СПИДа увеличилась с 6,4% в 2001 г. до 13,4% в 2007 г. [16].
Следовательно, медицинским работникам все чаще приходится оказывать помощь больным ВИЧ-инфекцией с острыми нарушениями жизненно важных функций и требующим проведения интенсивной терапии и реанимационных мероприятий, больным, страдающим длительными выраженными физическими или психическими нарушениями, приводящими к стойкому снижению или утрате способности к самообслуживанию, находящимся на терминальной стадии ВИЧ-инфекции и нуждающимся в постоянном медицинском уходе. Основной целью медицинской помощи больным ВИЧ-инфекцией является максимальное продление жизни, улучшение ее качества, сохранение трудоспособности на фоне пожизненного проведения специфического лечения [10, 12].
С внедрением ВААРТ появилась возможность значительно продлить жизнь пациентов, улучшить качество их жизни, снизить летальность. Так, если в 1995 г. с 20 до 44 лет доживало только 1,2% больных, то в 2004 г. — уже 36,4% [7, 16].
Решение вопроса об объеме и месте оказания комплексной помощи больным ВИЧ-инфекцией представляет на современном этапе определенные трудности, т. к. не существуют нормативные акты, рекомендации, стандарты ведения этих больных с тяжелым и крайне тяжелым течением болезни. Нет четких показаний, противопоказаний для госпитализации или перевода больных ВИЧ-инфекцией в отделение реанимации и интенсивной терапии (ОРИТ), длительности проведения этой терапии в условиях ОРИТ, отсутствуют критерии для перевода из ОРИТ. До сих пор не выделены неотложные состояния при ВИЧ-инфекции, требующие госпитализации больных в ОРИТ или при которых нахождение в ОРИТ и реанимационные мероприятия не целесообразны. Не полностью сформулированы клинические показания для перевода больных ВИЧ-инфекцией в палаты или отделения паллиативной помощи.
В ОРИТ г. Москвы пользуются общими положениями и инструкциями об организации анестезиологической и реаниматологической помощи, где указаны показания и противопоказания для направления в ОРИТ и этапы интенсивной терапии и реанимации больных, без учета специфики данной патологии.
В настоящее время, когда количество больных ВИЧ-инфекцией с тяжелым течением оппортунистических и сопутствующих заболеваний резко возросло, мы столкнулись с некоторыми особенностями, которые не укладываются в общие положения и, возможно, требуют отдельного подхода именно в отношении больных с этим инфекционным заболеванием [1, 4, 13]. Данные, представленные в нашем сообщении, основываются на наблюдениях в отделении ОРИТ ИКБ № 2 г.Москвы, где лечится большинство больных ВИЧ-инфекцией в тяжелом состоянии. По данным Московского центра СПИД и ИКБ № 2, начиная с 1999 г. количество госпитализированных в инфекционную больницу больных ВИЧ-инфекцией прогрессивно увеличивается (табл.).
В 2007 г. количество больных ВИЧ-инфекцией, госпитализированных в ИКБ № 2, по сравнению с 2005 г. возросло на 65,7% и их удельный вес среди госпитализированных повысился на 3%. На их долю приходится около 50% больничной летальности. Однако в целом летальность при ВИЧ-инфекции не возросла. В 2007 г. наметилась тенденция к снижению количества больных, прошедших через ОРИТ, их доли от общего числа больных ВИЧ-инфекцией, госпитализированных в ОРИТ, и от общего числа госпитализированных. При этом летальность в ОРИТ в 2006 и 2007 гг. значительно снизилась по сравнению с 2005 г. Эти данные свидетельствуют о повышении качества больничной помощи и тенденции к оптимизации показаний и противопоказаний для госпитализации больных ВИЧ-инфекцией в ОРИТ (табл.).
Нарастает тяжесть состояния больных ВИЧ-инфекцией, поступающих в стационар. Так, за последние 3 года (2005–2007 гг.) из 1564 больных, прошедших через ОРИТ, 326 (21%) составили больные ВИЧ-инфекцией. В 2002–2004 гг. больные ВИЧ-инфекцией в ОРИТ составили 15,3% (р
Н. Д. Ющук, доктор медицинских наук, профессор М. В. Нагибина, кандидат медицинских наук, доцент Ю. Я. Венгеров, доктор медицинских наук, профессор В. И. Шахгильдян*, кандидат медицинских наук В. Б. Ченцов**, кандидат медицинских наук Б. М. Груздев** А. А. Баринова** Н. Н. Мартынова**, кандидат медицинских наук В. А. Мясников** МГМСУ, **ИКБ № 2, *ЦНИИЭ, Москва
ПОРЯДОК ГОСПИТАЛИЗАЦИИ В СТАЦИОНАР ЦЕНТРА СПИД БОЛЬНЫХ С ВИЧ-ИНФЕКЦИЕЙ
1. Госпитализации в плановом порядке в стационар Центра СПИД подлежат больные с вИЧ-инфекцией, граждане Российской Федерации, состоящие на учете в Центре СПИД.
1.1. Госпитализация в плановом порядке осуществляется в течение 15 дней с момента выдачи направления на госпитализацию.
1.2. Иностранные граждане с выявленной ВИЧ-инфекцией могут быть направлены в стационар только при налии угрожающих жизни состояний по экстренным показаниям.
1.3. В плановом порядке в стационар Центра СПИД могут госпитализированы больные:
1.3.1 при прохождении планового диспансерного обследования, в том числе, получающие АРВТ при прохождении мониторинга обследования;
1.3.2 для обследования и принятия решения о начале антиретровирусной терапии или при смене применяемой схемы ВААРТ;
1.3.3 с ВИЧ и хроническими вирусными гепатитами для обследования и принятия решения о начале ПВТ;
1.3.4 нуждающиеся в проведении МСЭК и не способные по состоянию здоровья пройти обследование амбулаторно.
1.4. Пациенты, госпитализируемые в стационар в плановом порядке, должны иметь на руках направление, паспорт, действующий стаховой полис, СНИЛС.
1.4.1. В направлении должны быть указаны: цель госпитализации, данные обследования (CD4-лимфоциты, ПЦР РНК ВИЧ), результаты других обследований при наличии в них нарушений (клинический анализ крови, общий анализ мочи, биохимический анализ крови и др., данные инструментальных обследований, заключения врачей-специалистов), информация о получаемом лечении, АРВТ, дату последней выдачи препаратов и срок).
1.4.2. В случае отсутствия этих данных в день выдачи направления на госпитализацию в стационар, обследовать больного в поликлинике Центра СПИД нецелесообразно при госпитализации в тот же день.
1.4.3. Врачам-инфекционистам, направляющим больных на госпитализацию, необходимо делать соответствующую запись в амбулаторной карте.
2. Госпитализации в ускоренном порядке в стационар Центра СПИД подлежат граждане Российской Федерации, состоящие на учете в Центре СПИД Санкт-Петербурга.
2.1. Госпитализация в ускоренном порядке осуществляется в течение 3-5 дней с момента выдачи направления.
2.2. В ускоренном порядке в Центр СПИД госпитализировать пациентов:
2.2.1 при наличии клинических проявлений ВИЧ-инфекции, оппортунистических инфекций и вторичных заболеваний;
2.2.2 при снижении CD4-лимфоцитов менее 200 кл/мкл для начала АРВТ;
2.2.3 при наличии побочных эффектов АРВТ легкой/средней степени выраженности;
2.2.4 при обострении хронических вирусных гепатитов на фоне ВИЧ-инфекции и/или на фоне проведения антиретровирусной терапии легкой/средней степени выраженности;
2.2.5 для начала противовирусной терапии хронических вирусных гепатитов;
2.2.6 для прерывания нежеланной беременности в первом триместре при сроке беременности 10-11 недель.
3. Госпитализация в экстренном порядке осуществляется в течение 24 часов после определения показаний для госпитализации при консультации во время амбулаторного приема.
3.1. Показаниями для экстренной госпитализации считать:
3.1.1. клинические проявления ВИЧ-инфекции, оппортунистических инфекций и вторичных заболеваний тяжелой/среднетяжелой степени выраженности;
3.1.2 побочные эффекты АРВТ среднетяжелой/тяжелой степени выраженности.
3.2. Если пациент одновременно нуждается в наркологической и инфекционной помощи, то он госпитализируется в специальное отделение КИБ им. С.П. Боткина.
5. Направляются на госпитализацию в Центр СПИД женщины с ВИЧ-инфекцией, нуждающиеся в лечении гинекологической патологии (обострение воспалительных заболеваний женской половой сферы, диагностические выскабливания цервикального канала и полости матки, удаление проблемных ВМС, постановка ВМС, начало АРВТ у беременных в первом триместре по направлению инфекциониста после осмотра гинеколога в поликлинике Центра СПИД).
6. Направляются на госпитализацию в Центр СПИД больные с ВИЧ-инфекцией, нуждающиеся в проведении плановых хирургических вмешательств по согласованию с заведующим хирургическим отделением.
7. При решении вопросов о госпитализации пациентов, находящихся в стадии активного потребления наркотических препаратов, необходима консультация врача-нарколога на предмет лечения в специализированном медицинском учреждении, после этого пациенты могут быть направлены в стационар Центра СПИД.
8. При подозрении на туберкулез у больного ВИЧ-инфекцией (перед направлением на госпитализацию) проводится рентгенологическое обследование и консультация фтизиатра. При невозможности исключения диагноза туберкулеза в амбулаторном порядке и необходимости госпитализации, пациент направляется в специализированное отделение КИБ им. С.П. Боткина. Госпитализацию пациентов с диагнозом туберкулез в туберкулезную больницу осуществляет фтизиатр Центра СПИД или фтизиатр противотуберкулезного диспансера.
9. При наличии у пациента высококонтагиозных инфекционных заболеваний (герпес Зостер в первые дни высыпаний, воздушно-капельные инфекции и др.), кишечных инфекций пациент подлежит госпитализации в КИБ им. С.П. Боткина.
10. В случае необходимости экстренного направления пациента с соматическим заболеванием в стационар, специалист Центра СПИД (кардиолог, дерматолог, невролог и др.) осуществляет госпитализацию по своему профилю. Планова госпитализация производится по направлению из поликлиники по месту жительства пациента.
11. При выявлении острой патологии, не связанной с ВИЧ-инфекцией, госпитализацию больного осуществляет врач-специалист поликлиники Центра СПИД (при его остутствии — врач-инфекционист)через бюро госпитализации города в многопрофильный стационар.
12. Гинекологи осуществляют госпитализацию больных с острой гинекологической и акушерской патологией в профильные отделения стационаров города. На искусственное прерывание нежелательной беременности в первом триместре в стационар Центра СПИД направляют женщин с ВИЧ-инфекцией, состоящих на учете в Центре СПИД,
13. Направление на госпитализацию больных в наркотическом или алкогольном опьянении осуществляется по экстренным и неотложным показаниям.
В стационарном и амбулаторном отделениях Центра есть возможность заполнить печатную
форму анкеты (распечатывайте самостоятельно или обращайтесь в регистратуру)


Наши партнеры




Заразиться одновременно вирусом гепатита С при наличии вируса иммунодефицита (ВИЧ) достаточно легко, у около 35% всех заболевших с ВИЧ статусом обнаруживают гепатит С. Это обусловлено тем, что вирус обоих заболеваний имеет общие пути передачи – через кровь и при незащищенном половом акте.
Если в организме одного пациента обнаруживается сразу ВИЧ и гепатит С, то такое сочетание называют коинфекцией. Если население разделить на группы, то у следующих категорий риск обнаружения коинфекции считается высоким:
- лица употребляющие наркотики – инъекционный способ введения;
- медицинские работники, особенно те, кто работает с элементами крови человека;
- доноры;
- больные, которым в анамнезе делались переливания крови;
- лица с нетрадиционной сексуальной ориентацией – анальный секс;
- дети, рожденные родителями с положительным ВИЧ статусом.
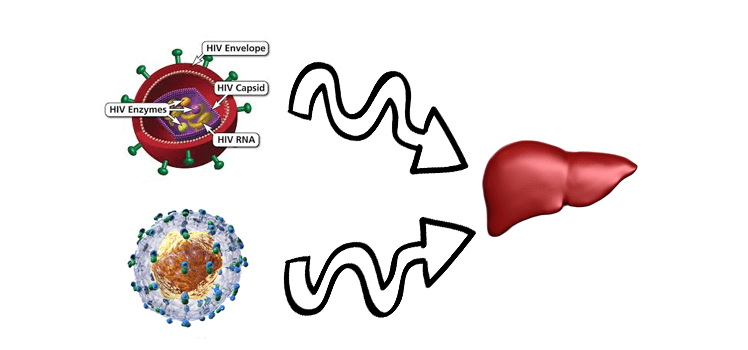
Гепатит С напрямую медленно, но верно разрушает клетки печени.
ВИЧ действует более опосредованно, он угнетает общие иммунные реакции организма и при лечении антиретровирусными препаратами наблюдается выраженная гепатоксичность (некроз тканей печени).
При коинфекции возникают следующие осложнения:
- ускоряются процессы фиброза;
- для развития цирроза требуется в 2-3 раза меньше времени, чем просто при гепатите С;
- риск возникновения гепатоцеллюлярной карциномы (рак) увеличивается в несколько раз;
- при двойном инфицировании токсический эффект, оказываемый на печень увеличивается в разы, особенно при приеме препаратов, только направленных на борьбу в ВИЧ, без комплексного исследования;
- возникновение изменений воспалительного характера в брюшине и асцита;
- нарастание почечной недостаточности;
- увеличивается процент развития депрессии, неврозов, снижается умственная активность, из-за увеличения токсической нагрузки на мозг, пациент может отказываться от терапии.
При несвоевременной терапии коинфекции ВИЧ и гепатита С существуют дополнительные риски развития патологий других органов:
- При проведенном исследовании в США была выявлена прямая взаимосвязь между коинфекцией и развитием сердечной недостаточности, ишемии. Риск развития инсульта и инфаркта увеличивается у больных с ВИЧ и гепатитом почти на 30% по сравнению с пациентами, у которых обнаружен только ВИЧ.
- У ряда специалистов есть мнение, что наличие гепатита С способствует переходу ВИЧ в СПИД – это не подтверждено научными исследованиями, основано только на практических наблюдениях течения заболевания у некоторых больных.
- Простые заболевания (простуда, ОРЗ) переносятся в несколько раз хуже и процесс выздоровления затягивается по времени.
- Риск заражения окружающих людей выше, так как вирусная нагрузка у такого пациента довольно высокая.

Лечение коинфекции
Терапия вирусного гепатита С и ВИЧ – это сложный, поэтапный процесс, который требует комплексного подхода. На сегодняшний нет какой-то утвержденной схемы терапии, что лечить раньше гепатит С или ВИЧ, возможность лечения этих двух заболеваний одновременно не исключается.
Когда принимается решение о порядке назначений какой-то определенной группы препаратов, желательно использовать рекомендации международных экспертов, которые были разработаны при содействии Министерства здравоохранения США и Фонда семьи Генри Кайзера.
Главная цель лечения пациентов, одновременно имеющих гепатит С и ВИЧ – это полное исчезновение вируса гепатита, полное подавление воспалительных процессов в печени для дальнейшего проведения высокоактивной антиретровирусной терапии.
Перед проведением лекарственную терапию производится тщательная оценка лабораторных исследований на вирусологический и иммунологический статус ВИЧ – CD4+. Также оценивается как протекает гепатит С на основании результатов анализов ИФА, ПЦР количественный и качественный, проводится определение генотипа. После того, как все исследования крови закончены и клиническая картина течения заболеваний становится ясной, назначается определенная схема терапии. Алгоритм принятия решения как в итоге лечить вирусный гепатит С и ВИЧ можно увидеть в таблице.
Назначать себе терапию самостоятельно запрещено, в обязательном порядке нужно строго соблюдать лечение, назначенное специалистом.
В большем проценте случаев принимается решение вначале избавиться от гепатита С полностью, а затем приступать к корректировке ВИЧ-инфекции.
| Результаты исследований на ВИЧ | Анализ на гепатит С | Решение о лечении |
| Содержание CD4 + лимфоциты более 500/мкл (симптомы ВИЧ не проявляются). | ИФА на Anti-HCV total положительный, антитела обнаружены, ПЦР качественный – отрицательный результат. | В проведении терапии нет необходимости. Контроль состояния пациента проводится каждые 6 месяцев. |
| CD4 и лимфоциты меньше 500/мкл (вирус иммунодефицита не проявляется). | Ставится диагноз хронический гепатит С. | Принимается решение о лечении в первую очередь гепатита С, если польза от терапии превышает риск осложнений. |
| Показатели CD4 и лимфоциты меньше (равно) 350/мкл. Имеются признаки вторичных заболеваний. | Антитела к гепатиту С обнаружены, но репликация РНК вируса не выявлена. | При наличии одного из условий принимается решение о лечении ВИЧ. |
| Обнаружен ВИЧ с CD4 меньше или равным 350/мкл. | Выявлено наличие хронического гепатита С | Необходимо проводить терапию вирусного гепатита и ВИЧ. |
Самый оптимальный вариант лечения – это применение прямой противовирусной терапии. Прямые противовирусные препараты обладают рядом преимуществ, по сравнению со схемами лечения интерферонами:
- курс терапии составляет 12 или 24 недели, что в 2-3 раза меньше интерфероновых схем;
- полностью избавиться от вирусных вирионов при наличии ВИЧ удается в 93% случаев;
- перечень противопоказаний меньше;
- побочное действие проявляется редко и менее интенсивно.
В основе терапии находится Софосбувир, его сочетают с Даклатасвиром, Ледиспавиром или Велпатасвиром, в зависимости от генотипа вируса гепатита С.
Во время лечения гепатита С с периодичностью в 1, 2, 4 недели и ежемесячно контролируются следующие показатели:
- активность аминотрансфераз;
- билирубин;
- CD4 и лимфоциты.
В случае отрицательных изменений необходимо вносить корректировки в терапевтическую схему лечения.
Для плановой госпитализации в стационар человеку потребуется пройти обследование, сдать ряд анализов крови, мочи, кала. Обследование нужно для того, чтобы выявить заболевания, которые могут помешать нахождению пациента в стационаре, а также выявить противопоказания к операции. Анализы для госпитализации по разным поводам могут отличаться. Также важно учитывать, сколько действительны анализы, чтобы к моменту госпитализации они не оказались просроченными.
Что входит в стандартный список анализов для госпитализации
Госпитальный комплекс обследования включает стандартные анализы, которые не зависят от профиля больницы, и некоторые исследования, которые назначают с учетом цели госпитализации. Для госпитализации в стационар любого профиля понадобится:
Также в перечень входит свежая флюорография (не старше 1 года). Сдать анализы нужно заранее, срок годности большинства из них составляет 10 дней. Все это касается лишь плановых госпитализаций, когда человек знает заранее дату прибытия в стационар. Для экстренных случаев никакого предварительного обследования не требуется.
Если на стационар направляют ребенка, обследование требуется не только ему, но и сопровождающему человеку, обычно это мать. От мамы требуется:
- сдать мазок из зева на дифтерию,
- кал на яйца гельминтов и кишечную группу инфекций.
Сведения о вакцинации теперь требуют не только у ребенка, но и у сопровождающего. Если у ребенка нужен полный список прививок, то у сопровождающего требуется лишь наличие вакцинации от кори.
Подробнее о госпитальном комплексе анализов. Для терапевтического, хирургического, инфекционного стационаров понадобятся следующие стандартные исследования:
- общий анализ крови и мочи;
- исследование кала на яйца гельминтов и кишечную группу инфекций;
- обследование на ВИЧ и вирусные гепатиты;
- флюорография, сделанная в течение года.
Относительно недавно появилось требование о наличии прививки против кори. Это требование связано с ухудшением эпидемиологической ситуации, учащением случаев заболевания корью.
Пациент должен предоставить сведения о вакцинации против кори. Если таких сведений нет, или пациент был вакцинирован один раз, или вообще не получал прививку от кори, ему нужно ее поставить. Это касается пациентов возрастом 18-55 лет.
Есть альтернативный вариант — сдать анализ на антитела к кори. Защитное количество антител — 0,18 Ме/мл и более. Если их окажется меньше — нужна вакцинация.
Сделать прививку нужно перед госпитализаций, не позднее чем за месяц. Если поставить прививку позже, она окажется бесполезной, поскольку полноценный иммунитет формируется за 3-4 недели.
Госпитальный комплекс обследования для узкоспециализированных отделений включает дополнительный список:

- хирургия — развернутая коагулограмма, справка об аллергии на лекарства, биохимия крови, УЗИ брюшной полости или вен нижних конечностей;
- гинекология — УЗИ малого таза, гинекологический мазок;
- оториноларингология — рентгенография лицевого черепа, КТ или МРТ головы;
- неврология — электроэнцефалограмма, КТ или МРТ головы;
- кардиология — ЭКГ, УЗИ сердца;
- онкология — результаты КТ или МРТ поражённого органа, стекла с гистологическим исследованием.
Дополнительное обследование нужно для того, чтобы снизить риски осложнений во время анестезии, хирургического вмешательства. Каждая больница предоставляет пациенту список необходимого исследования заранее. Некоторые клиники предпочитают делать часть исследований у себя, поэтому списки обследования могут отличаться.
Срок действия анализов для госпитализации
У анализов, необходимых для госпитализации, есть срок годности. Нельзя принести на стационар обследование, проведённое полгода или год назад.
Срок действия общих анализов крови и мочи, коагулограммы, анализов на кишечные инфекции составляет 10 дней.
Исследование на ВИЧ, гепатит и сифилис имеет больший срок действия.
Общие анализы госпитального комплекса имеют срок годности 10 дней. Поэтому сдавать их лучше последними, тем более что готовятся они быстро. Если обнаружатся какие-то отклонения, пациенту понадобится консультация соответствующего специалиста. Врач осматривает пациента, изучает данные исследований и выдаёт заключение о возможности госпитализации.
Обязательное заключение терапевта требуется всем пациентам старше 60 лет. Если у человека есть какое-то хроническое заболевание, ему нужно пройти осмотр у соответствующего специалиста.
Не при каждой госпитализации берут анализ на ВИЧ в стационаре. Это обязательное исследование, которое должно проводится перед направлением в больницу любого профиля.
Срок годности анализа на СПИД и гепатиты В, С составляет 1-3 месяца.
Сдавать кровь лучше в поликлинике. Если нужно срочное исследование, его допускается сделать платно, но обязательно с паспортом. При обнаружении положительных результатов пациенту следует получить консультацию инфекциониста. Врач выдаёт заключение об активности данных заболеваний и возможности человека находиться в отделении общего профиля.
Кровь на сифилис называется реакцией Вассермана. Действителен анализ на протяжении 10 дней-1 месяца. При положительной реакции человек проходит осмотр дерматовенеролога, который делает заключение об активности заболевания.
Сроки годности анализов крови и мочи составляют 10 дней. Флюорография принимается в течение года. Общеклиническое исследование крови должно включать следующие показатели:
- эритроциты и гемоглобин;
- развернутую лейкоформулу;
- СОЭ;
- тромбоциты.
Противопоказаниями к операции являются анемия, снижение уровня тромбоцитов, повышение лейкоцитов и СОЭ.
Биохимический анализ крови требуется сдавать перед госпитализацией в кардиологическое, хирургическое отделение. Он включает следующие показатели:
- печёночные ферменты — АЛТ и АСТ;
- билирубин общий и прямой;
- уровень глюкозы крови;
- общий белок;
- мочевина и креатинин.
Биохимия годна 10 дней. Изменение показателей биохимии требует заключения терапевта, инфекциониста, кардиолога или гастроэнтеролога.
Определение группы крови и резус-фактора понадобится для хирургического отделения. Эти показатели нужны для того, чтобы при необходимости быстро подобрать кровь для переливания. Однако большинство стационаров предпочитают делать этот анализ самостоятельно. Исследование не имеет срока годности, так как группа крови и резус-фактор у человека не меняются.
Коагулограмма понадобится перед операцией. Нарушения свёртываемости крови могут стать противопоказанием для оперативного вмешательства. Сюда входят следующие показатели:
- ПТИ — протромбиновый индекс;
- уровень фибриногена;
- АЧТВ — активированное частичное тромбиновое время.
Некоторые отделения требуют более развернутую коагулограмму, куда входят время свёртываемости, тромбиновое время, факторы свёртываемости.
Нарушения коагулограммы требуют консультации терапевта или гематолога. Операция при плохой свёртываемости может быть проведена только в том случае, если польза от нее превысит риск возможного кровотечения.
В обязательном списке анализов для госпитализации — исследование кала на яйца гельминтов и кишечную группу инфекций. Действует анализ кала на кишечную группу в течение 10 дней. Если обнаружены простейшие, гельминты или патогенные бактерии, пациента направляют на консультацию к инфекционисту. Врач решает, может ли человек находиться в отделении общего профиля.
Предварительное обследование — не прихоть врачей и не желание отсрочить госпитализацию. Процедура позволяет выявить заболевания, которые могут вызвать осложнения при операции, ухудшить течение послеоперационного периода. То есть это важно для самого пациента. Также процедура гарантирует, что человек не заразится инфекционными болезнями от соседей по палате, поскольку они тоже прошли необходимое обследование. Небольшая продолжительность действия исследований связана с тем, что многие заболевания развиваются за короткое время. Поэтому все пункты, входящие в список предварительной подготовки, нужно сдавать как можно ближе к дню операции. Исключение составляют ВИЧ и вирусные гепатиты, обследоваться на которые можно за месяц до госпитализации.
Вич и гепатит C — продолжительность жизни
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Многие больные с ВИЧ-инфекцией живут, не подозревая о наличии в их организме вируса гепатита C, диагностировать который можно только после сдачи специальных анализов. Одновременное существование в организме двух инфекций называется коинфекцией. Ее опасность состоит в том, что гепатит C может протекать незаметно. Поэтому нередки случаи, когда больной проходит лечение от ВИЧ-инфекции, в то время как вследствие гепатита или его осложнений разрушается печень.

Обе инфекции имеют одинаковые пути заражения:
- половым путем — чаще происходит заражение ВИЧ-инфекцией, чем гепатитом C. Единичный контакт с инфицированным имеет небольшой риск заражения;
- в результате ввода наркотиков с помощью инъекций возрастает вероятность заражения гепатитом C;
- при переливании крови в больших количествах, например, у больных гемофилией;
- от беременной или кормящей инфицированной матери ребенку;
- небольшое количество заражений приходится на медработников.
ВИЧ-инфекция может протекать на протяжении нескольких лет, переходя из одной стадии в другую. Синдром приобретенного иммунодефицита — последняя, самая тяжелая. В России инфицированные люди живут в среднем 13 лет, хотя продолжительность жизни каждого человека зависит от состояния его иммунной системы.
Развитие ВИЧ-инфекции проходит несколько этапов:
- инкубация. До сдачи анализов большинство не подозревают о заболевании, поскольку вирус, попадая в организм и активно размножаясь, не проявляется никакими симптомами. Человеческий организм пытается сопротивляться и вырабатывает антитела — специфические белки, вызывающие блокирование вируса, но полностью избавиться от инфекции он не в состоянии. Продолжительность периода составляет от 3-х недель до 3-х месяцев;
- начальная стадия. Больной жалуется на симптомы, напоминающие обычную инфекцию: повышается температура, появляется кашель, увеличиваются лимфоузлы, обнаруживаются высыпания на коже, возникает общее недомогание, возможно снижение веса. Такая картина может наблюдаться в течение 3-х недель, после чего симптомы проходят без лечения.
Наступает период, в который больные являются заразными для окружающих. Они живут, не ощущая никаких признаков болезни, на протяжении нескольких лет; - субклиническая стадия. Главным признаком является увеличение лимфатических узлов. Размножение вируса протекает с меньшей скоростью, а иммунодефицит, наоборот, активно развивается. Этот период считается самым продолжительным из всех — от 2-х до 7 лет, но иногда он может затянуться до 20 лет;
- вторичная стадия. Характеризуется нарушением работы иммунной системы. Из-за потери организмом способности сопротивления возникают различные заболевания, иногда неизлечимые, поражаются внутренние органы, возможно образование опухолей. Больной ощущает слабость, нарушение сна, проблемы со стороны пищеварения. Продолжительность этой стадии составляет от 3-х до 7 лет;
- СПИД — последняя стадия ВИЧ-инфекции, которую также называют терминальной. Иммунная система совершенно разрушена, возможно появление злокачественных опухолей, поражены все органы, особенно желудочно-кишечный тракт, легкие. Сколько может прожить человек с диагнозом СПИД, напрямую зависит от состояния его иммунной системы. Половина заболевших умирают в течение первого года этой стадии.

Инвалидность больным СПИД не положена. Присвоение одной из групп инвалидности может быть связано с развившимися заболеваниями, такими, как цирроз печени или туберкулез.
Заражение вирусом гепатита C человека с диагнозом ВИЧ опасно своим незаметным протеканием и негативным влиянием на терапию вируса иммунодефицита.
В повседневной жизни до 95% носителей вируса гепатита C обнаруживается случайно, например, при госпитализации, когда необходимо сдать анализы.
Симптомы болезни схожи с обычной вирусной инфекцией, но идентифицировать вирус гепатита C можно по следующим признакам:
- быстрая утомляемость;
- вялость;
- отсутствие аппетита;
- подташнивание;
- ощущение тяжести в правом подреберье;
- темная моча.
Иногда на начальной стадии больной заболевает желтухой. Моча становится темной, а кал светлым. Признаки желтухи можно обнаружить на склерах, слизистой неба, затем на коже.

Часть больных, вовремя начавших лечение, полностью выздоравливают. У остальных развивается хронический гепатит, у 20–40% — цирроз печени.
Несмотря на опасность заболевания, инвалидность таким больным не положена. Прежде всего, потому, что бытовым путем эта инфекция не распространяется. Инвалидность могут получить те, у которых вследствие хронического заболевания печени развился цирроз.
Еще недавно продолжительность жизни больных СПИД была короткой, и многие не доживали до момента заболевания печени. Сейчас, в связи с развитием фармацевтики, продолжительность жизни больных с диагнозом ВИЧ удлиняется, поэтому риск их встречи с гепатитом C возрастает, а вероятность коинфекции увеличивается. Если у больного присутствуют оба вируса, то лечение предстоит более сложное.
Организм больных с коинфекцией хуже реагирует на методы лечения парентеральной инфекции типа C. Необходимо подобрать оптимальные формы терапии и строго соблюдать режим питания.
Люди с диагнозом ВИЧ могут обезопасить себя от заражения гепатитом C. Для этого должен быть перекрыт основной канал инфицирования — инъекционные наркотики.
Предметы личной гигиены, имеющие контакт с кровью, необходимо содержать в чистоте. Риск заражения парентеральной инфекцией половым способом невелик, но, тем не менее, нужно позаботиться о предохранении. Кроме этого, рекомендуется выполнение следующих мероприятий по профилактике заражения коинфекцией:
- больные должны отказаться от спиртного. Прием любых лекарств, лечебных трав возможен только после консультации с врачом;
- следует привиться от гепатита A, поскольку инфицированию им подвержены люди с хроническим заболеванием печени;
- крайне желательна прививка от парентеральной инфекции типа B, так как после прививки организм большинства инфицированных начинает вырабатывать антитела;
- все лечение коинфицированных больных должно осуществляться под постоянным контролем медиков. Могут обостриться симптомы гепатита C, поэтому все комбинированное лечение необходимо проводить осторожно;
- нужно постоянно контролировать работу печени своевременной и регулярной сдачей анализов;
- любые контакты с кровью больного должны быть исключены;
- все половые партнеры обязаны знать о потенциальной возможности заразиться. Исключительную важность имеет использование барьерных средств защиты — презервативов. Это необходимо для предотвращения риска заразиться парентеральной инфекцией типа B и C.

С 1987 года в нашей стране по разным причинам умерло около 205 тыс. ВИЧ инфицированных. В настоящее время обследовано не все население, и до 1,5 миллионов могут быть потенциальными носителями ВИЧ.
При вирусе иммунодефицита человеческий организм ослаблен, и любая инфекция, которая не опасна для здорового человека, может быть смертельной. Необходимо помнить о путях заражения вирусами гепатита и ВИЧ-инфекцией и соблюдать правила профилактики. При малейших подозрениях или необычных симптомах следует сразу же обратиться к специалисту и сдать анализы. Чем быстрее начнется лечение, тем больше шансов на восстановление.
Читайте также:




